Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
АО Медицинский Университет Астана кафедра клинической фармакологии
Содержание
- 1. АО Медицинский Университет Астана кафедра клинической фармакологии
- 2. Деформирующий остеоартроз - хроническое дегенеративное заболевание суставов,
- 3. Различают первичный и вторичный деформирующий остеоартроз. Первичный
- 4. В развитии первичного остеоартроза большую роль играет
- 5. Внутренние факторы, предрасполагающие к развитию первичного остеоартроза: дефекты
- 6. Основными причинами вторичных остеоартрозов являются: -травмы сустава;-эндокринные заболевания (сахарный
- 7. Слайд 7
- 8. Слайд 8
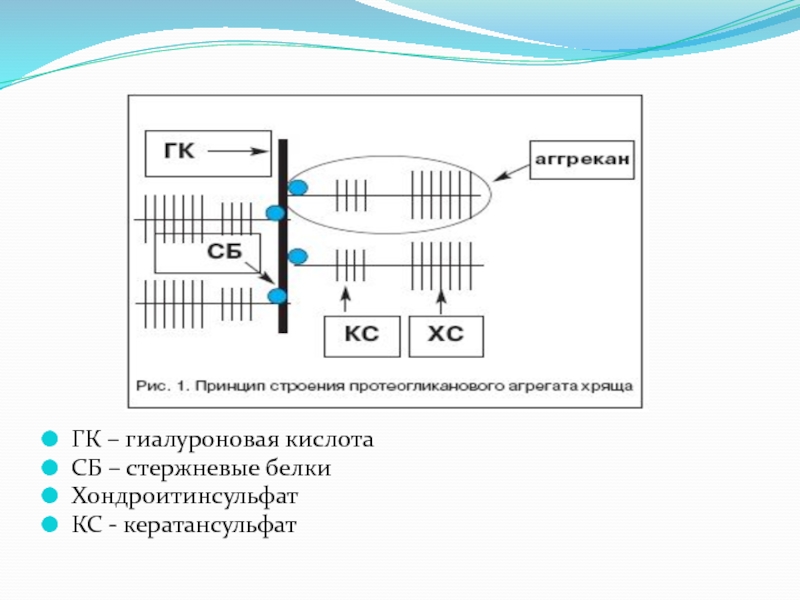
- 9. ГК – гиалуроновая кислотаСБ – стержневые белкиХондроитинсульфатКС - кератансульфат
- 10. Клиническая КлассификацияI. Первичный (идиопатический) Локализованный (поражение менее
- 11. Клиническая КлассификацияII. Вторичный Посттравматический Врожденные, приобретенные, эндемические
- 12. Рентгенологическая классификация Келлгрена и Лоуренса (1957): 0.
- 13. Остеоартрозом болеет около 10% населения, чаще женщины
- 14. «Стартовые» боли в суставах, появляющиеся при первых
- 15. Периодическое «заклинивание» сустава («блокадная» боль) - внезапная
- 16. Перечень основных и дополнительных диагностических мероприятийПеречень основных
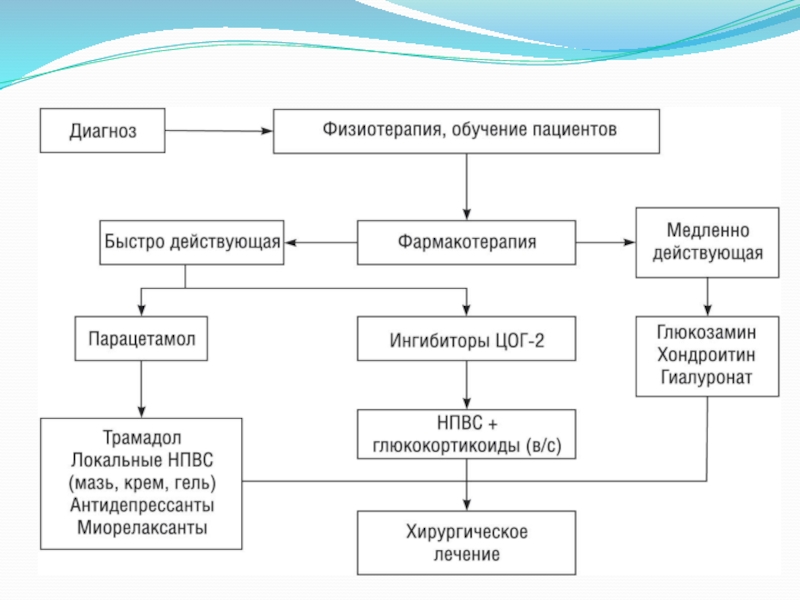
- 17. ЛечениеЦели лечения: Замедление прогрессирования процесса
- 18. Тактика лечения. Немедикаментозное лечениеФизические упражнения при OA
- 19. ЭлектротерапияРассматривается вопрос об использовании чрезкожной электрической стимуляции
- 20. Программы по самообразованию пациентов с ОА (С)Термотерапия
- 21. ФармакотерапияОсновными направлениями лечения ОА являются:1. Подавление воспалительных
- 22. Слайд 22
- 23. Трудности лечения ОА определяются:1) пожилым возрастом большинства
- 24. Медикаментозное лечение: Основные: НПВП плюс анальгетики (парацетамол
- 25. Слайд 25
- 26. Поскольку синовит является почти облигатным при ОА
- 27. При наличии стойкого синовита, при формировании подколенной
- 28. Внутрисуставные иньекции гиалуроната натрия (при поражениях крупных
- 29. Большую роль в нормальном функционировании хряща играют
- 30. Хондропротекторы: 1. Хондроитин сульфат 1000 мг/сутки в
- 31. Фармакодинамические свойства глюкозамина сульфата и хондроитина сульфата
- 32. Наиболее изученными в лечении ОА являются хондроитина
- 33. Препараты достоверно уменьшают болевой синдром, обладают противовоспалительными
- 34. Ингибитор интерлейкина 1 (диацереин) применяют для уменьшения
- 35. Interventions not supported by current evidence (Guideline
- 36. В соответствии с рекомендациями Европейской антиревматической Лиги
- 37. Список литературы:1. «Современная фармакотерапия деформирующего остеоартроза» д.м.н.
- 38. Скачать презентанцию
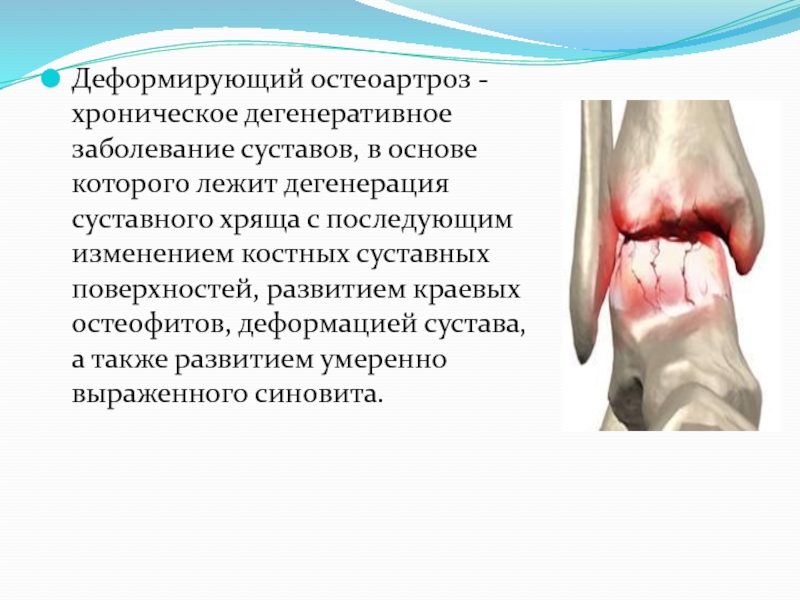
Деформирующий остеоартроз - хроническое дегенеративное заболевание суставов, в основе которого лежит дегенерация суставного хряща с последующим изменением костных суставных поверхностей, развитием краевых остеофитов, деформацией сустава, а также развитием умеренно выраженного синовита.
Слайды и текст этой презентации
Слайд 1АО «Медицинский Университет Астана» кафедра клинической фармакологии Презентация на тему: «Поиск клинико-практического руководства
Слайд 2Деформирующий остеоартроз - хроническое дегенеративное заболевание суставов, в основе которого
лежит дегенерация суставного хряща с последующим изменением костных суставных поверхностей,
развитием краевых остеофитов, деформацией сустава, а также развитием умеренно выраженного синовита.Слайд 3Различают первичный и вторичный деформирующий остеоартроз. Первичный деформирующий остеоартроз развивается
в здоровом до этого хряще под влиянием его чрезмерной нагрузки.
При вторичном деформирующем остеоартрозе происходит дегенерация уже предварительно измененного суставного хряща.Причины первичного остеоартроза окончательно не известны. Основными предполагаемыми факторами развития первичного остеоартроза являются:
несоответствие между механической нагрузкой на суставный хрящ и его возможностью сопротивляться этому воздействию;
наследственная предрасположенность, выражающаяся, в частности, в снижении способности хряща противостоять механическим воздействиям.
Слайд 4В развитии первичного остеоартроза большую роль играет взаимодействие внешних и
внутренних предрасполагающих факторов.
Внешние факторы, способствующие развитию первичного остеоартроза:
травмы и микротравматизация сустава;
функциональная перегрузка сустава (профессиональная, бытовая, спортивная);
гипермобильность суставов;
несбалансированное питание;
интоксикации и профессиональные вредности (нитраты, соли тяжелых металлов, гербициды и др.);
злоупотребление и интоксикация алкоголем;
перенесенные вирусные инфекции.
Слайд 5Внутренние факторы, предрасполагающие к развитию первичного остеоартроза:
дефекты строения опорно-двигательного аппарата
и нарушения статики, ведущие к изменению конгруэнтности суставных поверхностей (плоскостопие,
дисплазии, genu varum, genu valgum, сколиоз позвоночника);избыточная масса тела;
эндокринные нарушения;
нарушения общего и местного кровообращения;
сопутствующие хронические заболевания, в том числе предшествующие артриты.
Слайд 6Основными причинами вторичных остеоартрозов являются:
-травмы сустава;
-эндокринные заболевания (сахарный диабет, акромегалия и
др.);
- метаболические нарушения (гемохроматоз, охроноз, подагра);
-другие заболевания костей суставов
(ревматоидный артрит, инфекционные артриты и другие воспалительные заболевания суставов, асептические некрозы костей).Слайд 10Клиническая Классификация
I. Первичный (идиопатический)
Локализованный (поражение менее 3 суставов)
Суставы кистей
Суставы стоп
Коленные суставы
Тазобедренные суставы
Позвоночник Другие суставы
Генерализованный (поражение 3 суставов и более)
С поражением дистальных и проксимальных межфаланговых суставов
С поражением крупных суставов
Эрозивный
Слайд 11Клиническая Классификация
II. Вторичный
Посттравматический
Врожденные, приобретенные, эндемические заболевания
Метаболические болезни
Охроноз
Гемохроматоз
Болезнь Уилсона
Болезнь Гоше
Эндокринопатии
Акромегалия
Гиперпаратиреоз
Сахарный диабет
Гипотиреоз
Болезнь отложения кальция (фосфат кальция, гидроксиапатит) Невропатии Другие заболевания (аваскулярный некроз, ревматоидный артрит, болезнь Педжета и др.)
Слайд 12Рентгенологическая классификация Келлгрена и Лоуренса (1957):
0. Изменения отсутствуют.
1.
Сомнительные рентгенологические признаки.
2. Минимальные изменения (небольшое сужение суставной щели,
единичные остеофиты). 3. Умеренные проявления (умеренное сужение суставной щели, множественные остеофиты).
4. Выраженные изменения (суставная щель почти не прослеживается, выявляют грубые остеофиты).
Наличие реактивного синовита
- с реактивным синовитом
- с часто рецидивирующем синовитом
Слайд 13Остеоартрозом болеет около 10% населения, чаще женщины в возрасте 40-60
лет, после 60 лет заболевание встречается практически у 100% людей.
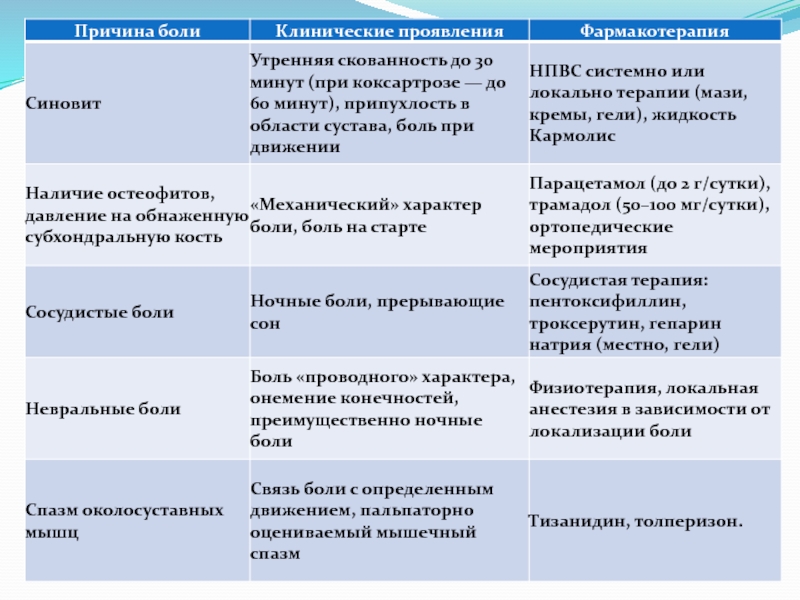
Основными и общими признаками для деформирующего остеоартроза любой локализации являются следующие:Боли в суставах механического типа, возникают при нагрузке на сустав, больше к вечеру, затихают в покое и ночью. Боли обусловлены трабекулярными микропереломами, костным венозным стазом и внутримедуллярной гипертензией, раздражением окружающих тканей остеофитами, спазмом околосуставных мышц. При развитии венозных стазов в субхондральном отделе возможны тупые «сосудистые» боли, возникающие ночью и исчезающие при утренней активности.
Слайд 14«Стартовые» боли в суставах, появляющиеся при первых шагах больного, затем
исчезающие и вновь возникающие при продолжающейся нагрузке. Могут быть признаком
реактивного синовита. Развитие синовита сопровождается усилением боли, припухлостью сустава.Слайд 15Периодическое «заклинивание» сустава («блокадная» боль) - внезапная резкая боль в
суставе при малейшем движении, обусловленная суставной «мышью» - ущемлением кусочка
некротизированного хряща между суставными поверхностями. Боль исчезает при определенном движении, ведущем к удалению «мыши» с суставной поверхности.Крепитация при движениях в суставе.
Стойкая деформация суставов, обусловленная костными изменениями.
Сравнительно небольшое ограничение подвижности суставов, за исключением тазобедренного.
Наличие в анамнезе механической перегрузки сустава или травмы, воспалительных или метаболических заболеваний суставов.
Наличие у больного нарушений статики, нейроэндокринных заболеваний, нарушений местного кровообращения, артроза у родителей.
Слайд 16Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий:
Общеклинические
тесты:
общий анализ крови, общий анализ мочи.
Биохимические тесты: активность
печеночных ферментов (АЛТ, АСТ), содержания креатинина, общего белка, глюкозы.СРБ, РФ, фибриноген, белковые фракции, креатинин, триглицериды, липопротеиды, АЛТ, АСТ
Перечень дополнительных диагностических мероприятий:
1. Пункция сустава, исследование синовиальной жидкости
2. Консультация невропатолога
3. ФГДС
4. УЗИ ОБП и почек
5. Рентгенография вовлеченных суставов
6. МРТ суставов – при подозрении на травматическое повреждение
7. Денситометрия (по показаниям)
Слайд 17Лечение
Цели лечения:
Замедление прогрессирования процесса
Уменьшение выраженности боли
и воспаления
Снижение риска обострений и поражения новых суставов
Улучшение качества жизни и предотвращение инвалидизации.Слайд 18Тактика лечения. Немедикаментозное лечение
Физические упражнения при OA способствуют снижению боли
и сохранению функциональной активности суставов. Кроме того, физические упражнения необходимы
больным с точки зрения профилактики сердечно- сосудистых заболеваний.Диета.
В отличие от первичной профилактики OA, специальных исследований, подтверждающих роль снижения массы тела в задержке прогрессирования уже имеющегося OA, не проводили. Следует ориентировать больных на поддержание нормальной массы тела с позиции механической разгрузки суставов, а также профилактики сердечно- сосудистой патологии.
Слайд 19Электротерапия
Рассматривается вопрос об использовании чрезкожной электрической стимуляции нерва в качестве
дополнения к основной процедуре для облегчения боли.(NICE, 2014. GB) (Grade
C)Тай Чи (С)
Тай-чи китайские упражнения, которые включает в себя медленные, плавные движения, направленные на улучшение сердечной и дыхательной деятельности, гибкость, баланс и мышечной силы. Традиционное тай-чи может также улучшить психологическое благополучие и приводить к релаксации. Тай-чи считается безопасной формой упражнений для большинства людей, с незначительными побочными эффектами(например. болезненность мышц, ноги / лодыжки боли) сообщили некоторые участники.
Слайд 20Программы по самообразованию пациентов с ОА (С)
Термотерапия (С)
Иглоукалывание (Acupuncture) (C)
Тэйпирование
коленного сустава (D)
Лечебный массаж (D)
Телефоны горячей линии (D)
Магнитные браслеты (D)
Лазерная
терапия (D)Гирудотерапия (Д)
Ортезы для коленных суставов применяются при начальных стадиях заболевания, а также специально при деформациях – варус и вальгус вариантах с биомеханической коррекцией до 20º (EVERYDAY, MEDIAL, LATERAL (RT,LT)).
Слайд 21Фармакотерапия
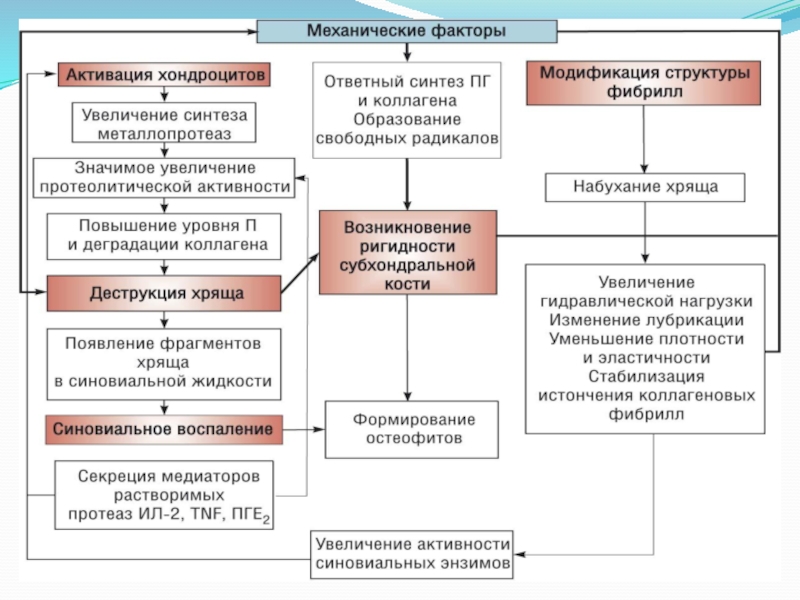
Основными направлениями лечения ОА являются:
1. Подавление воспалительных факторов (провоспалительные цитокины;
ПГЕ2; увеличение активности синовиальных энзимов), т.к. синовит является практически облигатным
проявлением ОА.2. Подавление деструктивных факторов и процессов: снижение синтеза металлопротеаз и гликозаминогликанов (ГАГ); торможение деградации коллагеновых волокон и торможение протеолитической активности.
3. Уменьшение ригидности субхондральной кости.
4. Улучшение лубрикации сустава: при ОА уменьшается вязкость синовиальной жидкости, играющей не только роль «смазки», но и осуществляющей питание хряща, т.к. хрящ — бессосудистая ткань.
Слайд 23Трудности лечения ОА определяются:
1) пожилым возрастом большинства пациентов,
2) необходимостью длительного
многолетнего лечения,
3) сложностью оценки эффекта терапии,
4) отсутствием корреляции между выраженностью
рентгенологических изменений в суставе и болевым синдромом,5) опасностью длительной симптоматической обезболивающей и противовоспалительной терапии, которая проводится нестероидными противовоспалительными средствами (НПВС),
6) наличием сопутствующих заболеваний и комбинированной терапией, требующих от врача оценки совместимости различных фармакологических средств.
Слайд 24Медикаментозное лечение:
Основные:
НПВП плюс анальгетики (парацетамол до 1,5 г/сутки)
Синтетические анальгетики центрального действия
( трамадол 100 мг/2 мл)
Ацеклофенак
100 мг табл Мелоксикам 15 мг, таб.
Диацереин 50мг, капс.
ГКС (локально) пролонгированногодействия (при поражении крупных суставов):
1. Бетаметазона ацетат 4 мг/мл;
2. Метилпреднизолона ацетат 20,40,80 мг/мл
Слайд 26Поскольку синовит является почти облигатным при ОА наиболее часто первыми
препаратами, которые врач назначает больному ОА, являются именно НПВС. Неселективные
в отношении циклооксигеназы (ЦОГ) НПВС могут усугублять тяжесть ОА при длительном применении, поэтому при ОА они рекомедуются в низких дозах (до 100 мг/сутки диклофенака, 1200 мг/сутки ибупрофена) и короткими курсами.Известно, что селективные ингибиторы ЦОГ−2 (нимесулид, мелоксикам, целекоксиб) лучше переносятся пожилыми пациентами с ОА, вследствие уменьшения частоты побочных явлений со стороны ЖКТ, почек, печени. Кроме того, эти препараты в меньшей степени снижают на синтез ГАГ и способны положительно влиять на ремоделирование костной ткани, т.к. активация остеокластов происходит при активном участии именно ЦОГ−2. В случаях, когда болевой синдром в основном обусловлен давлением на обнаженную кость или наличием остеофитов обезболивание лучше проводить парацетамолом или трамадолом.
Слайд 27 При наличии стойкого синовита, при формировании подколенной кисты (киста Беккера)
эффективно введение в полость сустава глюкокортикоидов (ГК) (бетаметазон). Следует учитывать,
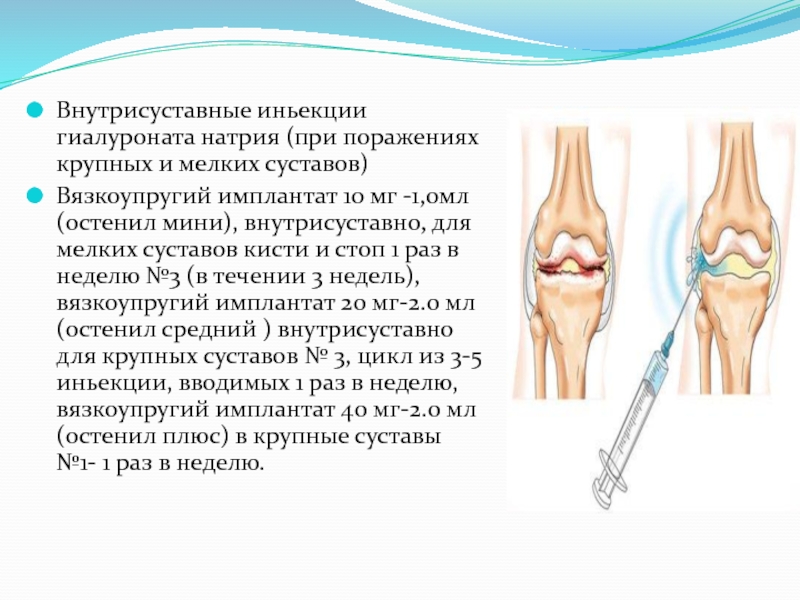
что слишком частое введение (чаще, чем раз в 6 месяцев) ГК не только отрицательно влияет на обмен хряща, но и может вызвать такие осложнения, как развитие асептического некроза головки бедренной кости, усугубление течения сахарного диабета, артериальную гипертензию и т.д.Слайд 28Внутрисуставные иньекции гиалуроната натрия (при поражениях крупных и мелких суставов)
Вязкоупругий имплантат 10 мг -1,0мл (остенил мини), внутрисуставно, для мелких
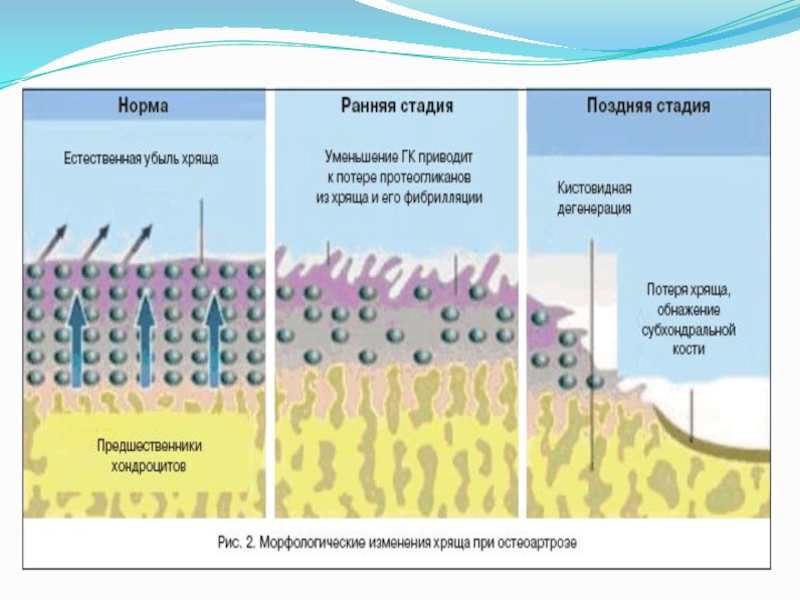
суставов кисти и стоп 1 раз в неделю №3 (в течении 3 недель), вязкоупругий имплантат 20 мг-2.0 мл (остенил средний ) внутрисуставно для крупных суставов № 3, цикл из 3-5 иньекции, вводимых 1 раз в неделю, вязкоупругий имплантат 40 мг-2.0 мл (остенил плюс) в крупные суставы №1- 1 раз в неделю.Слайд 29Большую роль в нормальном функционировании хряща играют гиалуроновая кислота и
гиалуронан. Они осуществляют амортизационную и лубрикационную (смазывающую) функцию, являются субстратом
для синтеза протеогликанов, защищают болевые рецепторы синовиальной оболочки от раздражения, улучшая свойства синовиальной жидкости, облегчают проникновение в хрящ питательных веществ и веществ, необходимых для построения матрикса хряща. Предпосылкой внутрисуставного введения препаратов гиалуроновой кислоты (гиалуронана, гиалуроната) является тот факт, что нативный гиалуронан в суставной жидкости здорового человека имеет средний молекулярный вес 2–4 млн дальтон, но с возрастом и особенно у больных ОА его молекулярный вес снижается. Кроме того, при наличии явного выпота в суставную полость, концентрация гиалуронана уменьшается. Гиалуронан выполняет функцию стабилизации структуры протеогликанов, которые, связываясь с ним, образуют макромолекулы, откладывающиеся в коллагеновой сети суставного хряща и придающие последнему упругость и эластическую прочность. Введение препаратов гиалуронана в сустав приводит к быстрому купированию боли и нормализации свойств синовиальной жидкости. При введении не следует пользоваться анестетиками, попадание их в полость сустава приводит к распаду препарата и снижению лечебного эффекта.Слайд 30Хондропротекторы:
1. Хондроитин сульфат 1000 мг/сутки в течение 6 месяцев
2. Хондроитина сульфат мазь/гель для наружного применения 5% 30г. 3
раза в день 2-3 месяца. 3. Глюкозамин+ хондроитин сульфат (терафлекс 500мг, артра 500мг)
Слайд 32Наиболее изученными в лечении ОА являются хондроитина сульфат и глюкозамина
сульфат — естественные компоненты хряща. Хондроитина сульфат — высокомолекулярный полисахарид из группы
протеогликанов — является неотъемлемой частью аггрекановой молекулы хряща. Глюкозамин — продукт гидролиза и деацетилирования хитина ракообразных животных — служит субстратом для синтеза протеогликанов. Обладая комплексным механизмом действия и тропностью к хрящу, хондроитина сульфат и глюкозамина сульфат встраиваются в структуры хрящевой ткани, стимулируя ее синтез и угнетая деструкцию.Слайд 33Препараты достоверно уменьшают болевой синдром, обладают противовоспалительными свойствами, улучшают функциональное
состояние больных (по индексам Lekken и Womac), уменьшая тем самым
потребность больного в анальгетических и противовоспалительных средствах.В соответствии с рекомендациями Европейской антиревматической Лиги больным с ОА показано сочетание фармакологических и нефармакологических (обучение больного, снижение веса, защита сустава, физические упражнения) методов лечения. Для выбора оптимальной терапии следует учитывать локализацию поражения, выраженность боли и воспаления, факторы риска развития побочных реакций фармакотерапии.
Слайд 34Ингибитор интерлейкина 1 (диацереин) применяют для уменьшения боли, улучшения функции
суставов и, вероятно, замедления прогрессирования ОА.
Диацереин уменьшает боль, эффект
сохраняется в течение нескольких месяцев после завершения лечения при ОА коленных и тазобедренных суставов. Диацереин применяют по 50 мг 1раз в сутки, затем по 50мг 2 раза в сутки; длительно. Неомыляемые соединения авокадо и сои (НСАС) – пиаскледин применяют для уменьшения боли, улучшения функции суставов и, вероятно, замедления прогрессирования ОА. НСАС повышают уровень стимуляторов тканевой продукции и оказывают хондропротективный эффект при индуцированном ОА. НСАС уменьшает боль, снижает потребность в НПВП и обладает последействием в течение нескольких месяцев после завершения лечения. Пиаскледин применяют по 300 мг 1раз в сутки, длительно.
Слайд 35Interventions not supported by current evidence (Guideline for the non-surgical
Management of hip and knee osteoarthritis. 2009 год. Австралия)
Вмешательства не
нашедшие доказательства1. Braces and orthoses
2. Electromagnetic fields (pulsed electromagnetic fields or electrical stimulation)
3. Viscosupplementation (hyaluronan and hylan derivatives) for hip OA
4. Chondroitin sulphate
5. Vitamin, herbal and other dietary therapies
6. Иглоукалывание – NICE UK 2014
Слайд 36В соответствии с рекомендациями Европейской антиревматической Лиги больным с ОА
показано сочетание фармакологических и нефармакологических (обучение больного, снижение веса, защита
сустава, физические упражнения) методов лечения. Для выбора оптимальной терапии следует учитывать локализацию поражения, выраженность боли и воспаления, факторы риска развития побочных реакций фармакотерапии.Хирургическое лечение. Эндопротезирование суставов показано у больных ОА с выраженным болевым синдромом, не поддающимся консервативному лечению, при наличии серьѐзного нарушения функций сустава (до развития значительных деформаций, нестабильности сустава, контрактур и мышечной атрофии). Наилучшие результаты эндопротезирования отмечены у больных в возрасте 45–75 лет, с массой тела
Слайд 37Список литературы:
1. «Современная фармакотерапия деформирующего остеоартроза» д.м.н. Н.В.Чичасова, профессор кафедры
ревматологии с курсом детской ревматологии ФППОВ ММА им. И.М. Сеченова
http://www.rlsnet.ru/articles_460.htm
2.
Пешехонова Л.К., Пешехонов Д.В. Современные тенденции патогенетической терапии остеоартроза // РМЖ. 2012. №30. С. 1500
Оригинальная статья опубликована на сайте РМЖ (Русский медицинский журнал): http://www.rmj.ru/articles/revmatologiya/Sovremennye_tendencii_patogeneticheskoy_terapii_osteoartroza/#ixzz4XYwbh7nT3. http://www.rcrz.kz Клинический протокол: остеоартроз протокол МЗ РК 2013 год.
4. Guideline for the non-surgical Management of hip and knee osteoarthritis. 2009 Australia / Published by:
The Royal Australian College of General Practitioners
5. NICE Guideline/ Osteoarthritis: care and management 2014/ Great Britain