Слайд 1Артеріальна гіпертензія – це постійно підвищений систолічний та/чи діастолічний артеріальний
тиск (комітет експертів ВООЗ).
Есенціальна гіпертензія (первинна гіпертензія, гіпертонічна хвороба)
– це підвищений артеріальний тиск при відсутності очевидної причини його підвищення.
Вторинна гіпертензія (симптоматична) – це гіпертензія, причина якої може бути виявлена.
Слайд 2Класифікація АГ за рівнем АТ
Артеріальна гіпертензія є підвищення САТ до
140 мм рт.ст. і вище або ДАТ до 90 мм
рт.ст. і вище, якщо таке підвищення є стабільним, тобто підтверджується при повторних вимірюваннях АТ (не менше ніж 2-3 рази у різні дні упродовж 4х тижнів).
Слайд 3Класифікація АГ за ураженням органів-мішеней
(накази МОЗ України № 206
від 30.12.92 та №247 1.08.98р.).
Слайд 4Фактори ризику АГ
вік (є залежність між АТ і віком). В
цілому рівень ДАТ підвищується до 55 р., а потім змінюється
мало. САТ з віком постійно зростає.
стать: середні рівні АТ і поширеність АГ у жінок молодого і середнього віку у жінок дещо менша ніж у чоловіків.
спадковість
маса тіла (надлишкова маса тіла асоціюється з 2-6-кратним підвищенням ризику виникнення АТ.
аліментарні фактори:
кухонна сіль;
макроелементи (обмеж. Вживання жирів, білків, вуглеводів);
мікроелементи К+, Са2+, Mg2+>, АТ< і навпаки;
кава (кофеїн, що міститься у каві підвищує ДАТ на 8 мм рт.ст., а при нормальному АТ на 3 мм рт.ст.;
алкоголь.
Паління: ефект сигарети >30 хв САТ підвищується на 15 мм рт.
Психоемоційні стреси
Соціально-економічний статус
Фізична активність: у осіб з малорухомим способом життя ризик виникнення АТ на 20-50% вищий ніж у фізично активних.
Профілактика спрямована на зміну способу життя і є універсальною вакциною проти АГ.
Слайд 5Етіологія і патогенез АГ
визнання полігенності АГ;
епідемія метаболічного варіанту гіпертонії;
нові метаболічні
фактори ризику «синдром сучасного способу життя»
нові гемодинамічні фактори ризику: ЧСС,
пульсовий тиск, варіабельність АТ, нічна гіпертензія.
генетичні детермінанти
зміщення фокусу з резистивних судин на магістральні
визнання важливої ролі ендотелію і оксиду азоту в генезі серцево-судинних ускладнень
визнання ролі неспецифічного запалення в прогресуванні гіпертонічної васкулопатії.
Слайд 6Патогенез АГ
Немає прогностичних критеріїв, яким шляхом піде розвиток АГ
Генетичнів аспекти
АГ: роль генів ренін-ангіотензинової системи (алелі 6А, 235Т, ген а-адуцину,
ген трансформуючого фактору ризику)
Метаболічний варіант АГ («синдром сучасного способу життя»):
зниження фізичного навантаження;
нераціональне харчування;
сечова кислота;
ендогенний тканинний активатор плазміногену
дефіцит естрогенів
гомоцистеїн
фібриноген
С-реактивний протеїн
Роль ендотелію судин і оксиду азоту (ендотелій підтримує тонус судин, інгібування ростових факторів, неспецифічного запалення)
Слайд 7Роль ендотелію
Основна функція – збереження рівноваги стану протилежних процесів.
Тонус судин:
оксид
азоту
гіперполяризуючий фактор
простациклін
Na-уретичний пептид С-типу
Вазоконстриктори:
ендотелін
ангіотензин ІІ
тромбоксан А2
простагландин А2
Фактори росту:
А. Стимулятори:
- супероксидні
радикали
- ендотелін
- ангіотензин ІІ
Б. Інгібітори:
- оксид азоту
- простациклін
- Nа-уретичний пептид С-типу
Запалення:
А. Стимулятори: - супероксидні радикали; - TNFα
Б. Інгібітори: - оксид азоту
Гемостаз і тромболізис:
активатор інгібітора плазміногену
Слайд 8Параметри, що використовуються для оцінки сумарного ризику ускладнень АГ
Основні фактори
ризику:
вік (у чоловіків > 55 років, у жінок > 65
років)
високий пульсовий тиск
паління
дисліпідемія (загальний холестерин >5,0 ммоль/л, або холестерин ЛПНЩ >3,0 ммоль/л, або ХЛПВЩ <1,0 ммоль/л у чоловіків і <1,2 ммоль/л у жінок, або ТГ >1,7 ммоль/л.
глюкоза плазми натще 5,6-6,9 ммоль/л
порушення толерантності до глюкози
абдомінальне ожиріння (окружність талії >102 см у чоловіків і > 88 см у жінок)
серцево-судинні захворювання у сімейному анамнезі (до 55 р. У чоловіків і до 65 р. у жінок).
Слайд 9Параметри, що використовуються для оцінки сумарного ризику ускладнень АГ
Ураження органів
мішеней
гіпертрофія лівого шлуночка
ЕКГ-критерії: індекс Соколова-Лайона >38 мм, Корнельський >2440 мм/сек
ехокардіографічні:
індекс маси міокарду ЛШ для чоловіків ≥125 г/м2, для жінок ≥110 г/м2
УЗД-ознаки: потовщення стінок судин (потовщення інтима-медії сонної артерії >0,9 мм, або наявність атеросклеротичної бляшки
Індекс АТ гомілка/плечова артерія < 0,9
зниження показника клубочкової фільтрації <60 мл/хв або розрахункового кліренсу креатиніну <60 ммоль/хв
Слайд 10Параметри, що використовуються для оцінки сумарного ризику ускладнень АГ
Супутні захворювання:
цукровий діабет
глюкоза плазми крові через 2 год після навантаження ≥
11,0 ммоль/л
протеїнурія >300 мг/добу
ураження периферичних артерій
важка ретинопатія (геморагії, ексудати, набряк диску зорового нерва)
діабетична нефропатія, ниркова недостатність
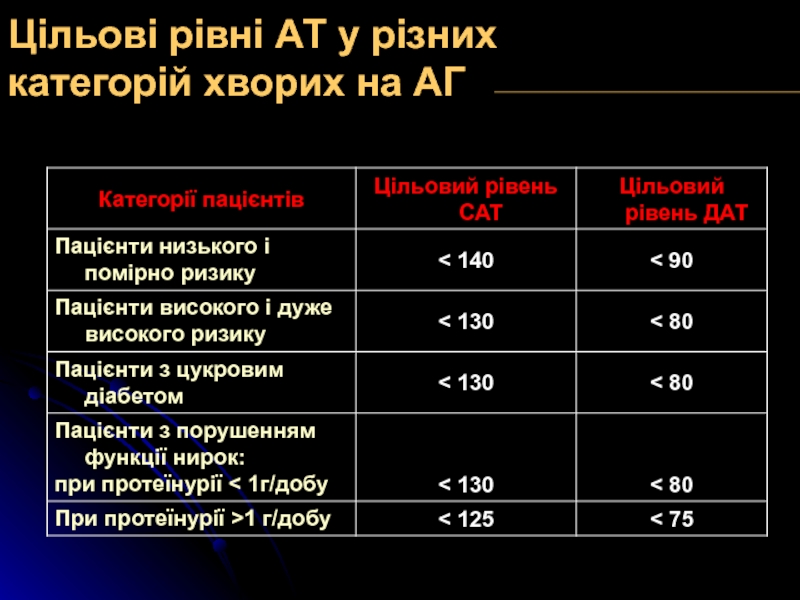
Слайд 12Цільові рівні АТ у різних категорій хворих на АГ
Слайд 13Об’єм обстежень хворого на АТ
анамнез
вимірювання АТ на обох руках
аускультація серця,
судин шиї, точок проекції ниркових артерій
аналіз крові загальний
аналіз сечі загальний
рівень
креатиніну в плазмі крові з розрахунком кліренсу креатиніну або швидкості клубочкової фільтрації
рівень калію і натрію в плазмі крові
рівень цукру в плазмі крові
рівень ХС і ТГ в плазмі крові
реєстрація ЕКГ
офтальмоскопія очного дна
УЗД серця і нирок
Рекомендовані тести:
доплерографія сонних артерій
білок в сечі (за добу)
глюкозотолерантний тест
амбулаторне моніторування АТ
гомілково-плечовий індекс АТ
Слайд 14Немедикаментозна терапія АГ
зниження ваги тіла за наявності ожиріння
зменшення вживання алкоголю
регулярне
виконання динамічних фізичних вправ
обмеження вживання кухонної солі до 5г/добу (1/2
ч.л.)
достатнє вживання калію, кальцію та магнію
зменшення вживання насичених жирів та холестерину
відмова від паління
Слайд 15Немедикаментозна терапія АГ
Коментар:
зменшення ваги тіла на 1кг супроводжується зниженням САТ
на 3 мм рт.ст, а ДАТ на 1-2 мм.
Для досягнення
гіпертензивного ефекту достатньо швидкої ходи упродовж 35-45 хв хоча б 5-6 разів на тиждень
Зменшення кількості NaCl до ½ ч.л. сприяє зниженню САТ на 4-6 мм, а ДАТ на 2-3 мм рт.ст.
Продукти з високим вмістом необхідних мікроелементів:
Калій – абрикоси, курага, урюк, ізюм, чорна смородина, чорнослив, картопля, гарбуз, буряк, редька.
Кальцій – молоко, сир, йогурти, інші молочні продукти, риба та рибопродукти.
Магній – гречка, пшоно, овес, горох, соняшник, петрушка, хрін, гарбуз, картопля, буряк.
Слайд 16Медикаментозна терапія АГ
Препарати І лінії
діуретики
інгібітори АПФ
антагоністи кальцію тривалої дії
антагоністи рецепторів
ангіотензину ІІ
бета-адреноблокатори
Препарати ІІ лінії
альфа-адреноблокатори
алкалоїди раувольфії
центральні альфа-2-агоністи (клонідин, гуанабез, гуанфацин, метилдопа)
агоністи
імідазолінових рецепторів (моксонідин)
Слайд 17Діуретики: доведено, що тіазидові діуретики запобігають розвитку серцево-судинних ускладнень.
Покази до
призначення діуретиків:
похилий вік
ізольована систолічна гіпертензія (у людей старшого віку)
затримка рідини
та ознаки гіперволемії (набряки, пастозність)
супутня серцева недостатність (переважно петльові діуретики)
супутня ниркова недостатність (переважно петльові діуретики)
остеопороз
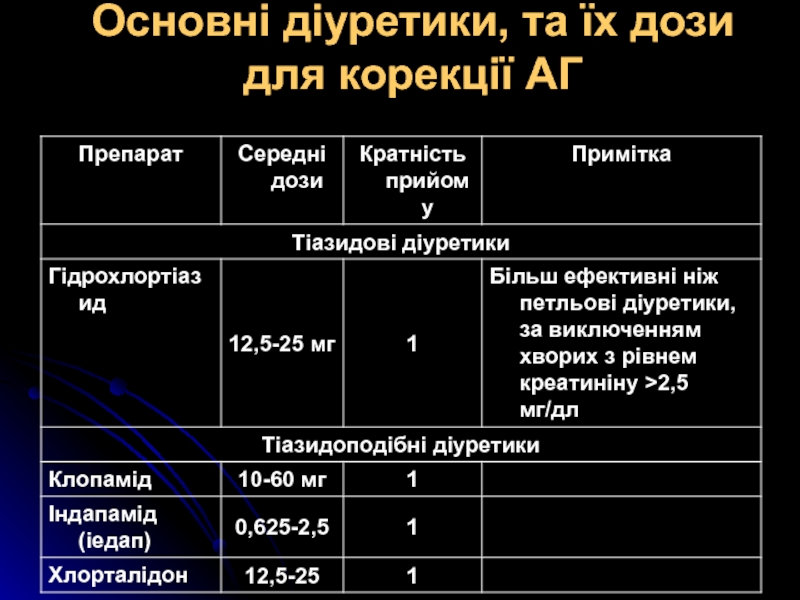
Слайд 18Основні діуретики, та їх дози для корекції АГ
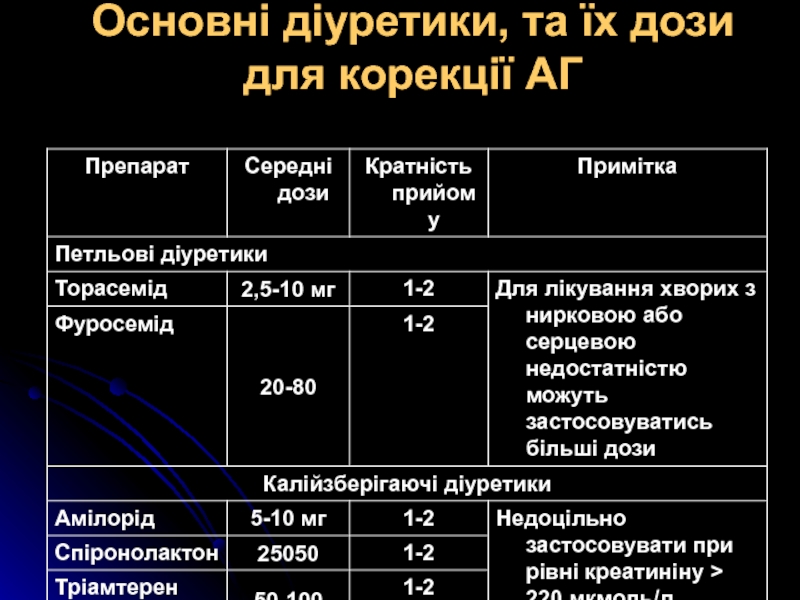
Слайд 19Основні діуретики, та їх дози для корекції АГ
Слайд 20Механізм дії діуретиків та особливості застосування
Вони знижують тиск завдяки:
зменшенню
реабсорбції Na і води
зниженню судинного опору
Для попередження втрати калію рекомендуються
тіазидові діуретики в комбінації з калій-зберігаючими (амілорид, триамтерен) або з антагоністами альдостерону (спіронолактон)
Петльові діуретики (фуросемід, етакринова кислота) застосовуються для лікування АГ при:
наявності ниркової недостатності, що супроводжується підвищенням креатиніну крові до 220 мкмоль/л
у хворих з серцевою недостатністю
Слайд 21Інгібітори АПФ
Зменшують концентрацію ангіотензину-ІІ в крові та тканинах
Збільшують в них
вміст брадикініну
Особливо активні у хворих з високою активністю реніну, а
також у тих, хто приймає діуретики, які підвищують рівень реніну та активність системи ренін-ангіотензин в крові.
Слайд 22Переваги до призначення інгібіторів:
супутня серцева недостатність
безсимптомне порушення систолічної функції лівого
шлуночка
супутній цукровий діабет
гіпертрофія лівого шлуночка
ІХС, в т.ч. перенесений інфаркт міокарда
атеросклероз
сонних артерій
наявність мікроальбумінурії
фібриляція передсердь (пароксизмальна)
хронічна хвороба нирок (гіпертензивна або діабетична нефропатія)
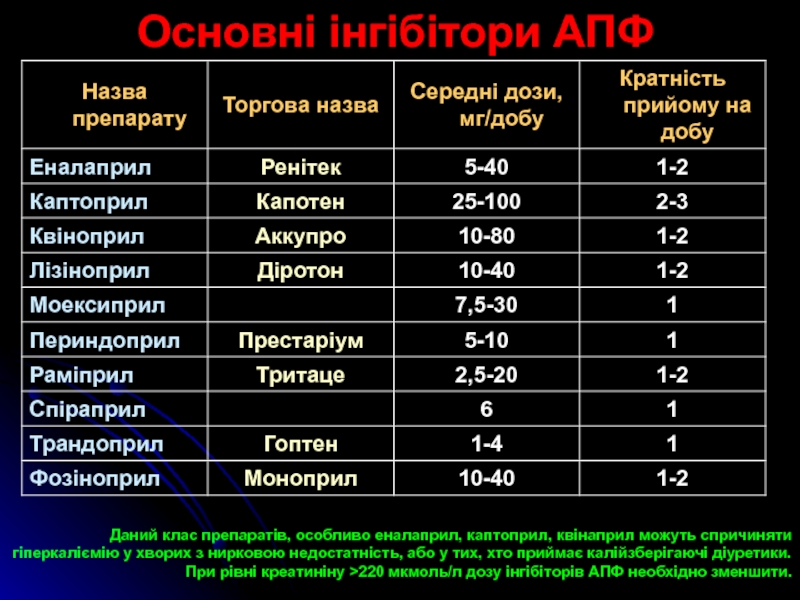
Слайд 23Основні інгібітори АПФ
Даний клас препаратів, особливо еналаприл, каптоприл, квінаприл можуть
спричиняти гіперкаліємію у хворих з нирковою недостатність, або у тих,
хто приймає калійзберігаючі діуретики.
При рівні креатиніну >220 мкмоль/л дозу інгібіторів АПФ необхідно зменшити.
Слайд 24Особливості дії ІАПФ
Рекомендується починати лікування з невеликих доз (5 мг
еналаприлу чи 12,5 мг каптоприлу), щоб запобігти розвитку гіпотензії
Периндоприл не
дає ефекту гіпотензії першої дози
Інгібітори АПФ зменшують протеїнурію у хворих на АГ та цукровий діабет
ІАПФ здатні викликати ниркову недостатність у хворих з двостороннім...
перевагами інгібіторів АПФ є їх здатність зменшувати смертність у хворих з серцевою недостатністю та після гострого інфаркту міокарду.
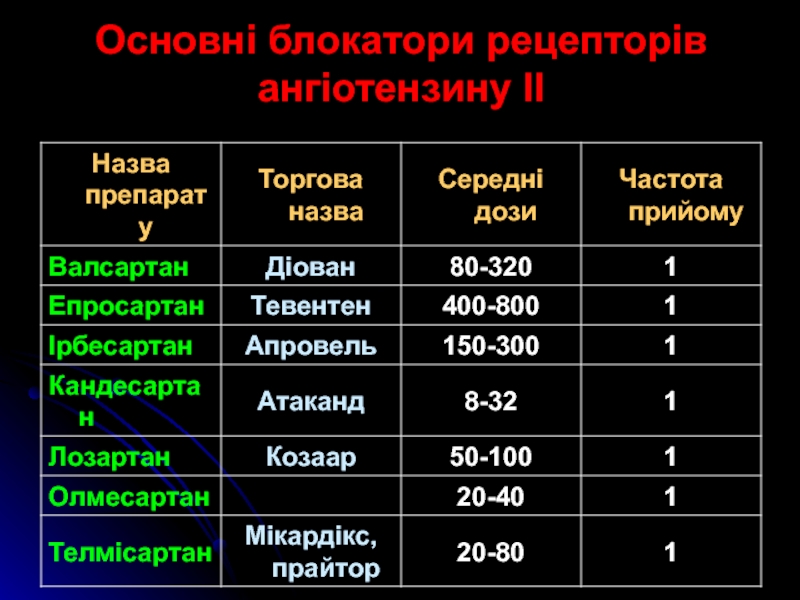
Слайд 25Блокатори рецепторів ангіотензину ІІ.
Покази до призначення:
супутня серцева недостатність
перенесений інфаркт міокарда
супутній
цукровий діабет
мікроальбумінурія
хронічна хвороба нирок (гіпертензивна або діабетична нефропатія)
фібриляція передсердь (пароксизмальна)
побічні
ефекти при застосуванні ІАПФ (кашель)
Механзім дії БРА ІІ:
блокада рецепторів ангіотензину (Ат1-рецепторів), яка запобігає реалізації основних фізіологічних ефектів ангіотензину ІІ
препарати ефективні при одноразовому прийомі
їх антигіпертензиван дія посилюється при поєднанні з ідуретиками.
Слайд 26Основні блокатори рецепторів ангіотензину ІІ
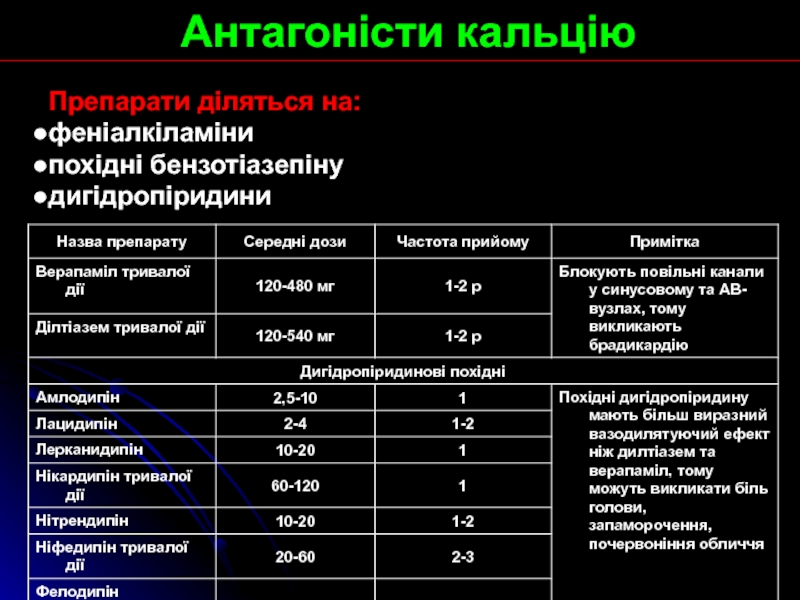
Слайд 27Антагоністи кальцію
Препарати діляться на:
феніалкіламіни
похідні бензотіазепіну
дигідропіридини
Слайд 28Антагоністи кальцію
Механізм дії:
зменшують АТ завдяки зниженню концентрації кальцію в
гладких м’язах судин
верапаміл і ділтіазем діють на синусовий вузол, чим
протипоказані при слабості синусового вузла, брадикардії
всі антагоністи крім амлодипіну та фелодипіну протипоказані при серцевій недостатності з систолічною дисфункцією
вони не впливають на толерантність до глюкози та рівень ліпідів в крові.
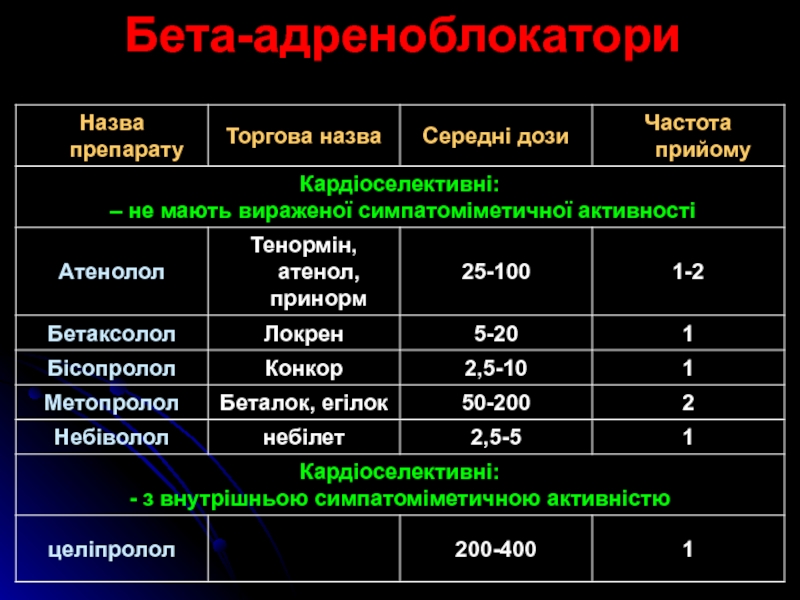
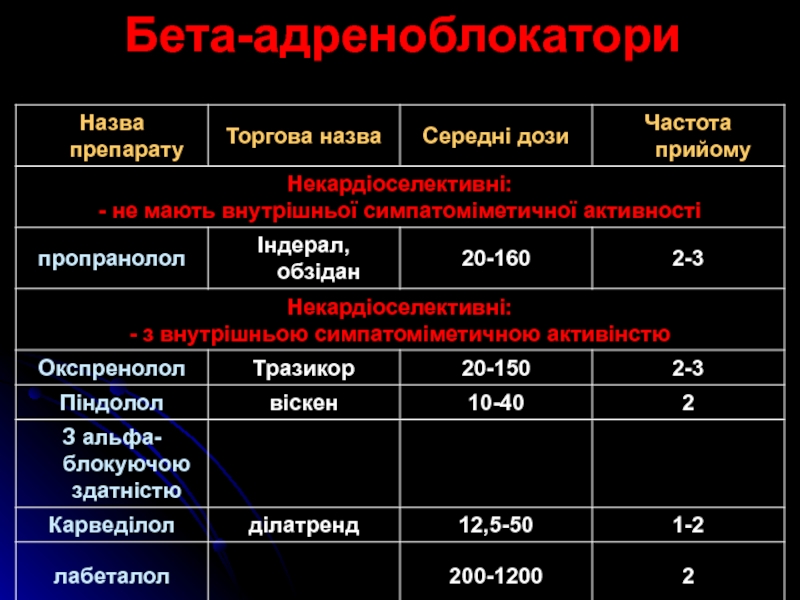
Слайд 31Покази до призначення бета-блокаторів
молодий і середній вік
ознаки гіперсимпатикотонії (тахікардія, гіперкінетичний
гемодинамічний синдром)
серцева недостатність
супутня ішемічна хвороба серця
супутня передсердна та шлуночкова екстрасистолія
і тахікардія
гіпертиреоз
мігрень
глаукома
Механізми дії:
знижують тиск завдяки зниженню серцевого викиду
пригнічення секреції реніну
Небажані ефекти:
бронхоконстрикторна дія
погіршення провідності в міокарді
негативний вплив на метаболізм глюкози і ліпідів, за виключенням карведілолу і небівололу
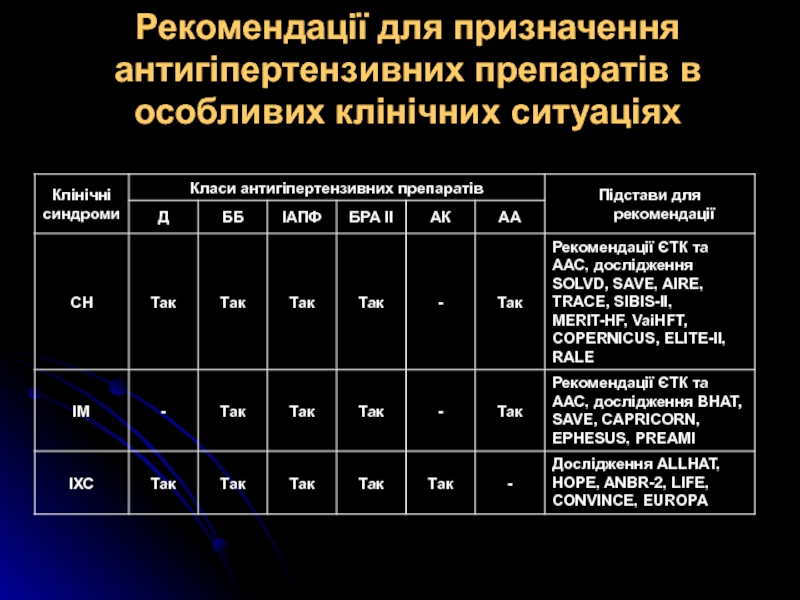
Слайд 32Рекомендації для призначення антигіпертензивних препаратів в особливих клінічних ситуаціях
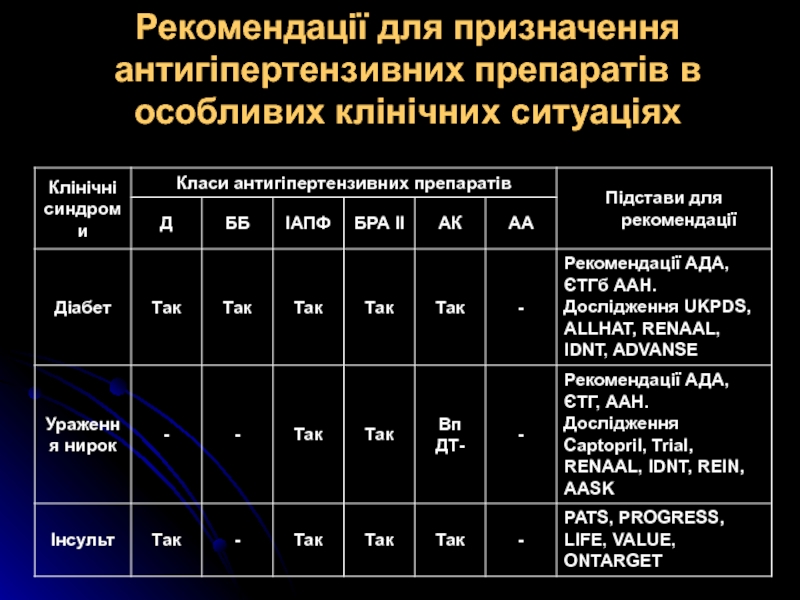
Слайд 33Рекомендації для призначення антигіпертензивних препаратів в особливих клінічних ситуаціях
Слайд 34Антигіпертензивні прапарати другої лінії
І. Блокатори альфа-1-адренорецепторів – празозин, доксазозин
ІІ. Антагоністи
альфа-2-адренорецепторів центральної дії – клонідин, гуанабенз, метилдопа, гуанфацин.
ІІІ. Алкалоїди раувольфії
IV.
Антиадренергічні препарати периферійної дії – гуанетидін, гуандрел
V. Агоністи імідазолінових рецепторів
Слайд 35Антигіпертензивні прапарати другої лінії
Альфа-1-адреноблокатори
ці препарати можуть давати ортостатичну гіпотензію
основним станом,
за якого слід надавати перевагу цим препаратам є аденома передміхурової
залози
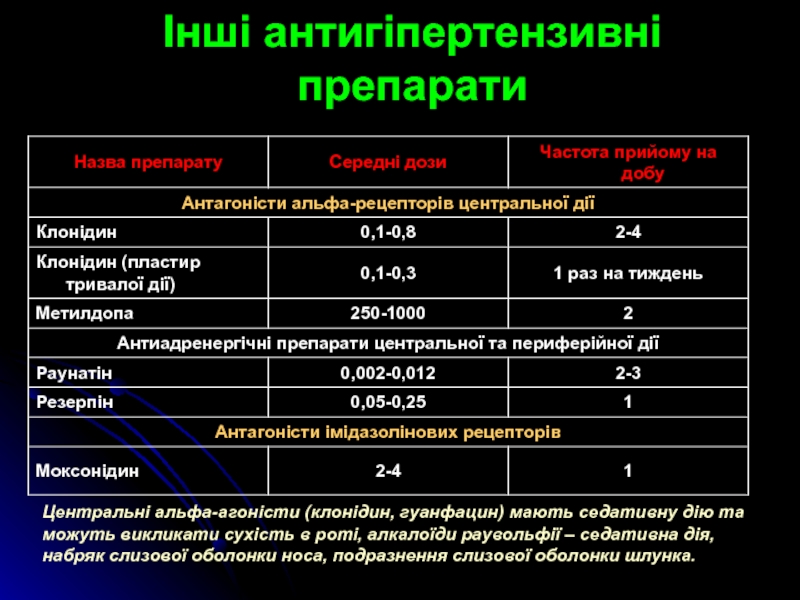
Слайд 36Інші антигіпертензивні препарати
Центральні альфа-агоністи (клонідин, гуанфацин) мають седативну дію та
можуть викликати сухість в роті, алкалоїди раувольфії – седативна дія,
набряк слизової оболонки носа, подразнення слизової оболонки шлунка.
Слайд 37Комбіноване застосування препаратів другого ряду
Використання невеликих доз препаратів другого
ряду дозволяє значно знизити їх побічні ефекти, а комбіноване застосування
з діуретиками та вазодилятаторами супроводжується значним зниженням АТ при мінімальних небажаних ефектах
Найбільш відомі комбіновані препарати:
Резерпін+гідралазин+гідрохлортіазид = адельфан.
Резерпін+дигідроергокристин+клопамід = кристепін, бринердін, нормотенс
Слайд 38Формування діагнозу
У разі формування діагнозу ГХ ІІ ст, або вторинної
АГ ІІ ст, необхідно конкретно вказати на підставі чого встановлюється
ІІ стадія захворювання (наявність гіпертрофії лівого шлуночка, звуження артерій сітківки, ознак ураження нирок.
Діагноз АГ ІІІ ст необхідно обгрунтувати наявністю серцевої недостатності, перенесеного мозкового інсульту, протеїнурії, і якщо ці ускладнення виникають на тлі тривалої існуюючої гіпертонічної хвороби, що підтверджується наявністю об’єктивних ознак гіпертензивного ураження органів мішеней (гіпертрофія лівого шлуночка, генералізоване звуження артерій сітківки).
Слайд 39Формування діагнозу
Злоякісна АГ, або злоякісна фаза АГ – це синдром,
який характеризується високим рівнем артеріального тиску (як правило більше 200/120
мм рт.ст.) з крововиливами та ексудатами в сітківці, часто з набряком зорового нерва.
ЗГ має місце у 1-3% випадків при ЕГ
Найчастіше ДАТ вище 130 мм рт.ст., а хворі помирають від ниркової недостатності, хоча причинами смерті можуть бути: серцеві ускладнення, мозкові крововиливи
Вона потребує обов’язкової госпіталізації і зниження АТ упродовж кількох годин.
Основна причина ЗАГ – надмірна активація РААС.
Слайд 40Резистентна (рефрактерна) АГ
Це гіпертензія при якій призначенням трьох або більше
антигіпертензивних препаратів в адекватних дозах не вдається досягти цільового рівня
АТ.
Причини резистентної гіпертензії:
Помилки при вимірюванні АТ:
використання звичайної манжетки у пацієнтів з ожирінням
«офісна» гіпертензія (білого халату)
Псевдогіпертензія у людей похилого віку
Відсутність або недостатня модифікація способу життя:
ожиріння
надмірне вживання алкоголю
надмірне вживання солі
Слайд 41Резистентна (рефрактерна) АГ
Причини резистентної гіпертензії:
Низька прихильність пацієнта до лікування, що
обумовлена:
недостатньою обізнаністю про проблеми АГ
низьким культурним рівнем
великою кількістю призначених ліків
наявністю
побічних ефектів
економічним фактором
Перевантаженням об’ємом, що обумовлене:
неадекватною терапією діуретиками
надмірним вживанням солі та рідини
Нераціональним режимом призначення ліків:
неадекватна частота прийому
нераціональні комбінації
неадекватні дози ліків
Слайд 42Гіпертонічний криз – це стан, під час якого спостерігається виражене
підвищення рівня АТ, що супроводжується появою або посиленням клінічних симптомів
і яке потребує швидкого контрольованого зниження АТ для запобігання уражень органів мішеней.
Робоча група з АГ Українського товариства кардіологів визначає ГК як раптове значне підвищення АТ від нормального або підвищеного рівня, яке майже завжди супроводжується появою або посиленням розладів з боку органів-мішеней або вегетативної частини автономної нервової системи.
Критерії ГК:
раптовий початок
значне підвищення рівня АТ
поява або посилення симптомів ураження органів-мішеней
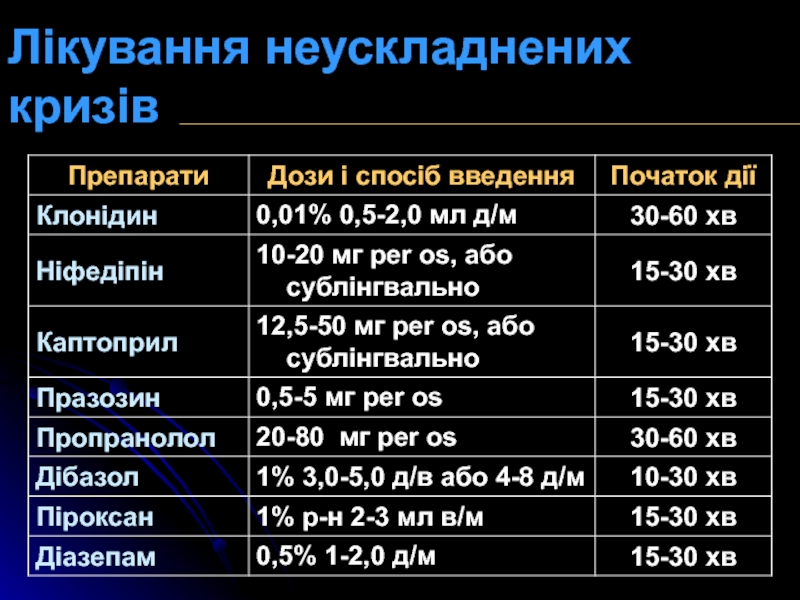
Слайд 43Неускладнений ГК (некритичний, невідкладний, urgency) перебігає з мінімальними суб’єктивними та
об’єктивними симптомами на тлі наявного істотного підвищення рівня АТ. Він
не супроводжується гострим ураженням органів мішеней і потребує зниження АТ упродовж кількох годин.
Він виникає на тлі станів, асоційованих з підвищенням АТ:
важка та злоякісна АГ без станів, асоційованих з підвищенням АТ:
медикаментозно-індукована АГ
пери операційна АГ
гострий гломерулонефрит з важкою АГ
криз при склеродермії
Слайд 44Ускладнений ГК (критичний, екстрений, що загрожує життю, emergency) – супроводжується
розвитком гострого клінічно значущого та потенційно фатального ушкодження органів-мішеней, потребує
екстреної госпіталізації в негайних антигіпертензивних засобів.
З підвищенням АТ асоційовані:
- гостра гіпертензивна енцефалопатія
- гостре порушення мозкового кровообігу
- гостра лівошлуночкова недостатність (серцева астма, набряк легень)
- гострий коронарний синдром (інфаркт міокарда, нестабільна стенокардія)
- розшарування аневризми аорти
- артеріальна кровотеча
- еклампсія
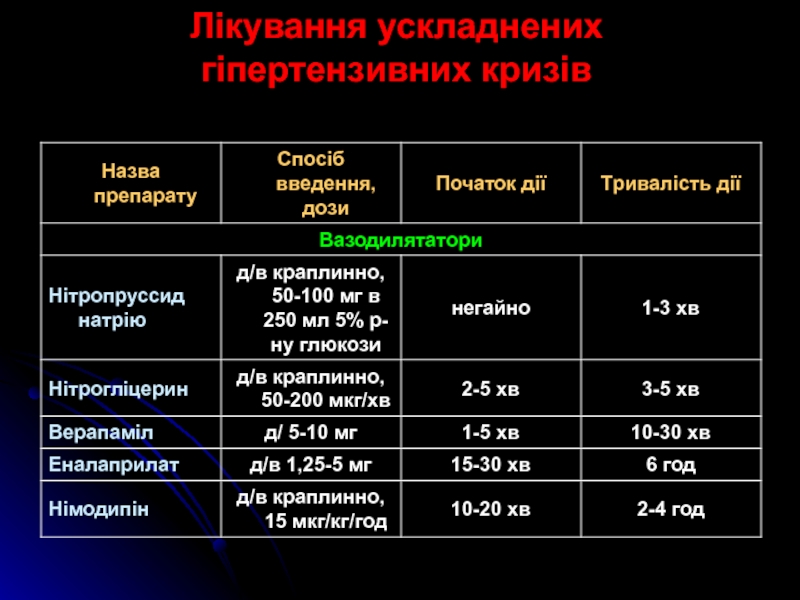
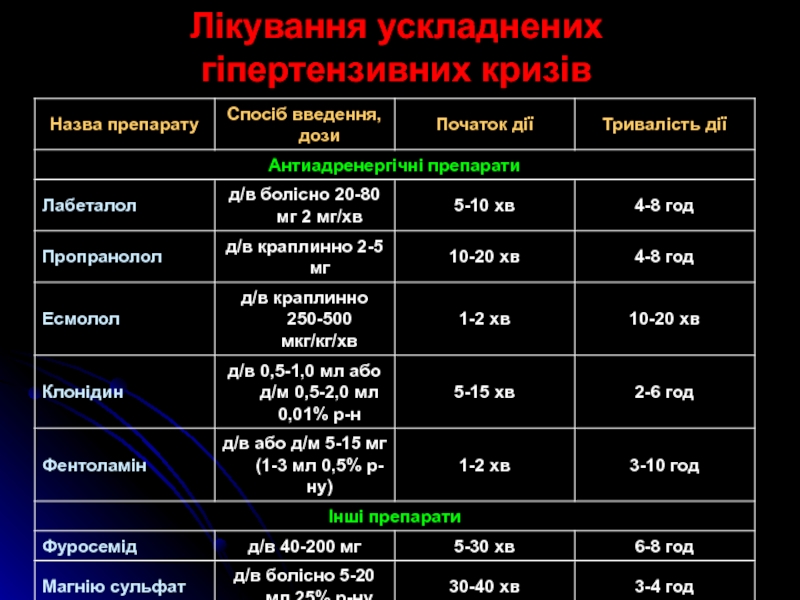
Слайд 45Лікування ускладнених гіпертензивних кризів
Слайд 46Лікування ускладнених гіпертензивних кризів
Слайд 48Профілактика АГ
обмеження вживання кухонної солі
зменшення маси тіла при її надлишку
зменшення
вживання алкогольних напоїв
зменшення вживання насичених жирів, солодощів та холестерину
відмова від
паління
підвищення фізичної активності в години дозвілля
психоемоційні розвантаження