Слайд 1Асфиксия новорождённого
Клинические формы
Медицинский колледж.
Педиатрия.
Челябинск.
Преподаватель
клинических дисциплин
Никонова О.Н.
2018 г.
Слайд 2Асфиксия
Асфиксия – это удушье, т. е. отсутствие дыхания. При асфиксии
у ребенка есть сердечная деятельность, однако дыхание нерегулярное или отсутствует
совсем.
Асфиксия новорождённого – клинический синдром, возникающий при рождении и в первые дни жизни, характеризующийся отсутствием газообмена в лёгких, что приводит к гипоксемии, гиперкапнии, ацидозу.
Частота рождения детей в асфиксии возрастает с уменьшением гестационного возраста при рождении (преждевременные роды- высокий фактор риска).
Слайд 3Классификация асфиксии новорождённых
ПО ВРЕМЕНИ ВОЗНИКНОВЕНИЯ
Первичная (при рождении) гипоксия плода
Острая
(возникает в период родов)
Хроническая (развивается внутриутробно)
Вторичная (в первые
часы и дни жизни) асфиксия новорождённого.
ПО СТЕПЕНИ ТЯЖЕСТИ
( В соответствии с Международной статистической классификацией болезней и проблем, связанных со здоровьем (10-й пересмотр, 1995)
Умеренная (синяя) (средней тяжести)
степень асфиксии
Оценка по шкале Апгар на 1- й минуте
(7-4 баллов)
Тяжёлая(белая) степень асфиксии
Оценка по шкале Апгар на 1-й минуте
(3-0 балла)
В КЛИНИКЕ
Лёгкая (оценка по шкале Апгар на 1-й минуте после рождения 7-6 баллов)
Средняя (оценка по шкале Апгар на 1-й минуте после рождения 5-4 балла)
Тяжёлая (оценка по шкале Апгар на 1-й минуте после рождения 3-1 балл)
Слайд 4Факторы высокого риска развития хронической гипоксии плода
I ГРУППА (ГИПОКСИЯ БЕРЕМЕННОЙ)
Анемия беременных
Тяжёлая соматическая патология у беременной
(сердечно – сосудистая, легочная)
Неполноценное питание, курение, употребление наркотиков, алкоголя.
Эндокринные заболевания (сахарный диабет, гипотиреоз, дисфункция яичников)
II ГРУППА (НАРУШЕНИЕ ПЛОДОВО-МАТЕРИНСКОГО КРОВООБРАЩЕНИЯ)
Переношенная беременность
Длительные гестозы беременных
Аномалии развития и прикрепления плаценты
Многоплодная беременность
Аномалии пуповины
Угроза прерывания беременности
Кровотечения
Инфекционные заболевания во втором и третьем триместре беременности
III ГРУППА (ЗАБОЛЕВАНИЯ ПЛОДА)
Внутриутробные инфекции
Пороки развития
Задержка роста плода
Гемолитическая болезнь плода
Слайд 5Факторы высокого риска развития острой гипоксии плода
Кесарево сечение
Тазовое, ягодичное или
другие аномальные предлежания плода
Преждевременные или запоздалые роды
Безводный промежуток более 12
часов
Стремительные и быстрые роды
Предлежание или преждевременная отслойка плаценты
Дискоординация родовой деятельности
Разрыв матки
Острая гипоксия в родах у матери (шок, декомпенсация соматического заболевания)
Прекращение или замедление тока крови в пуповине (обвитие, истинные узлы, короткая или длинная пуповина, выпадение, ущемление петель пуповины)
Пороки развития плода (головного мозга, сердца, лёгких)
Наркотические и другие анальгетики, введённые матери за 4 часа и менее до рождения ребёнка, общий наркоз у матери.
Слайд 6Факторы высокого риска развития вторичной асфиксии новорождённого
Остаточные явления гипоксии плода
и родовых повреждений мозга, лёгких
Симптоматическая асфиксия при различных патологических процессах
(пороки развития, пневмонии, инфекции)
Респираторный дистресс – синдром (тяжёлое расстройство дыхания у недоношенных новорождённых, обусловленное незрелостью лёгких и первичным дефицитом сурфактанта)
Аспирация грудного молока или смеси после кормления либо некачественно проведённая санация желудка при рождении.
Слайд 7Этиология
Причинами первичной асфиксии новорождённого являются острая и хроническая внутриутробная кислородная
недостаточность – гипоксия плода.
Внутричерепная травма
Иммунологическая несовместимость крови матери и плода
Внутриутробная
инфекция
Полная или частичная закупорка дыхательных путей плода или новорождённого слизью, околоплодными водами (аспирационная асфиксия)
Пороки развития плода
Вторичная асфиксия может быть связана:
С нарушением мозгового кровообращения у новорождённого
Пневмопатиями
Аномалиями и пороками развития
Слайд 8Патогенез
Патогенез асфиксии, возникшей у ребёнка с хронической внутриутробной гипоксией, существенно
отличается от такового при острой асфиксии, так как развивается на
фоне внутриутробной патологии, незрелости ( лёгких, головного мозга, печени, надпочечников, щитовидной железы), патологического ацидоза (увеличение кислотности в тканях) . В условиях сниженных или исчерпанных резервов адаптации.
Степень выраженности их зависит от интенсивности и длительности гипоксии.
В результате происходит перераспределение циркулирующей крови с преимущественным кровоснабжением жизненно важных органов (мозг, сердце, надпочечники, диафрагма), что в свою очередь, приводит к кислородному голоданию остальных органов (кожи, лёгких, кишечника, мышечной ткани, почек и др.)
Развивается метаболический или респираторно – метаболический ацидоз, сопровождающийся гипогликемией, азотемией и гиперкалиемией, сменяющейся дефицитом калия. Дисбаланс электролитов и метаболический ацидоз приводят к клеточной гипергидратации.
Слайд 9Патогенез
При острой гипоксии возрастает объём циркулирующей крови в основном за
счёт увеличения объёма циркулирующих эритроцитов.
Асфиксия новорождённого, развившаяся на фоне
хронической гипоксии плода, сопровождается гиповолемией. Происходит сгущение крови, увеличивается её вязкость, повышается агрегационная способность эритроцитов и тромбоцитов.
В головном мозге, сердце, почках, надпочечниках и печени новорождённых в результате микроциркуляторных расстройств возникает отёк, кровоизлияния и участки ишемии, развивается тканевая гипоксия.
Нарушается центральная и периферическая гемодинамика, что проявляется снижением ударного и минутного объёмов сердца и падением АД.
Расстройства метаболизма, гемодинамики и микроциркуляции служат причиной нарушения мочевыделительной функции почек.
Слайд 10Патогенетические механизмы формирования клинических проявлений.
Со стороны ЦНС – нарушение мозгового
кровообращения, отёк мозга, ишемия нейронов.
Со стороны сердца – ишемия сердца,
сердечная недостаточность.
Со стороны лёгких – нарушение синтеза сурфактанта (поверхности альвеолярного эпителия в лёгких), увеличение проницаемости легочных сосудов, нарушение газообмена.
Со стороны почек – участки некроза почек, неадекватная выработка антидиуретического гормона
Со стороны ЖКТ – рвота, срыгивания, ишемия кишечника с развитием язвенно – некротического энтероколита.
Со стороны эндокринной системы – надпочечниковая недостаточность, гипо- или гиперинсулинемия, транзиторный гипотиреоз
Все это сопровождается нарушениями гомеостаза (декомпенсированный ацидоз, гипогликемия, гипокальциемия, гипоннариемия, гипомагниемия) и гемостаза (тромбоцитопения, ДВС-синдром).
Слайд 11Клинические проявления асфиксии
Ведущий симптом асфиксии новорождённого – нарушение или отсутствие
дыхания, приводящее к изменению сердечной деятельности и гемодинамики, нарушению нервно-мышечной
проводимости и рефлексов.
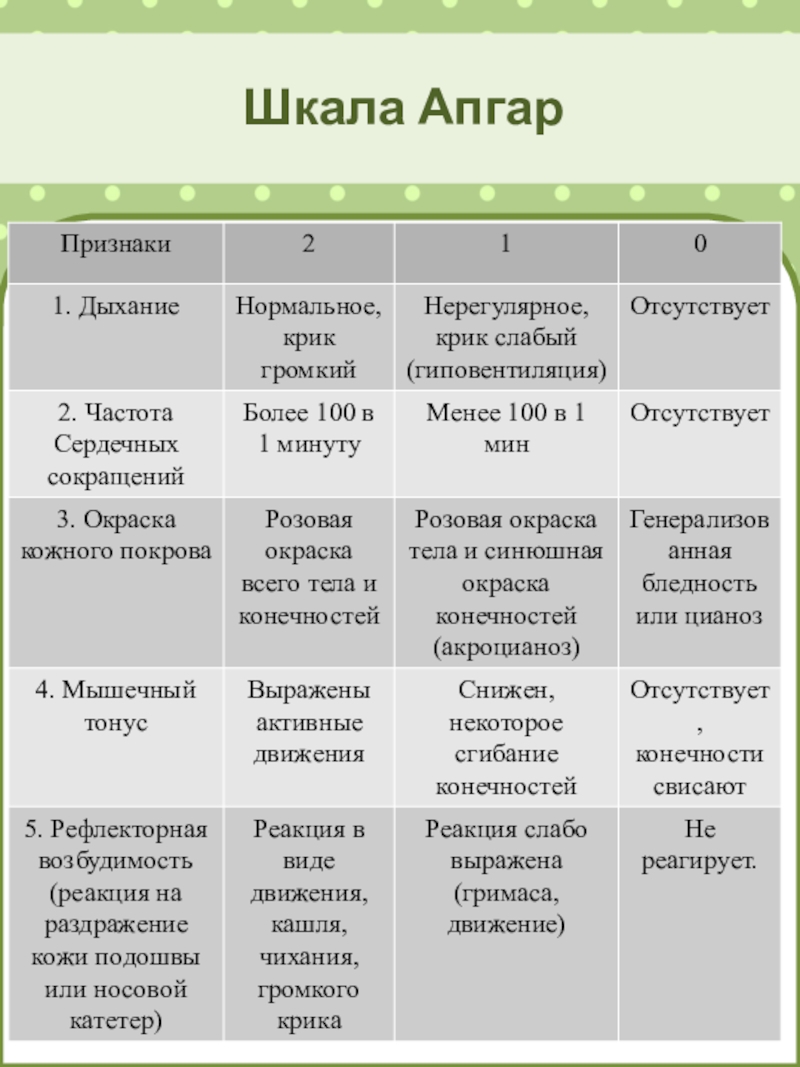
Степень тяжести асфиксии определяют по шкале Апгар в первую минуту после рождения ребёнка.
Шкала Апгар основана на оценке по трёхбалльной системе (0;1;2) пяти важнейших признаков:
Сердечного ритма
Дыхательной активности
Мышечного тонуса
Рефлекторной возбудимости
Цвета кожи
Оценка по шкале Апгар производится на 1-й и 5-й минуте после рождения путём суммирования оценок каждого признака. Если реанимационные мероприятия продолжаются более 5 минут, то оценку по шкале Апгар проводят дополнительно на 10 — й минуте.
Слайд 13Оценка по шкале Апгар
Оценка по шкале Апгар производится на 1-й
и 5-й минуте после рождения путём суммирования оценок каждого признака.
Если реанимационные мероприятия продолжаются более 5 минут, то оценку по шкале Апгар проводят дополнительно на 10 — й минуте.
У здорового новорождённого общая сумма баллов по шкале Апгар на 1-й минуте жизни составляет 8-10 .
В зависимости от суммы набранных баллов различают:
1. Кардиореспираторную депрессию — 6-7 баллов при рождении и 7 баллов на 5 — й минуте жизни;
2. Умеренную асфиксию — 4-6 баллов;
3. Тяжёлую асфиксию — 3 балла и ниже на 5 — й минуте.
Общая оценка 0 баллов свидетельствует о клинической смерти.
Слайд 14Клинические проявления асфиксии
При лёгкой асфиксии:
Новорождённый делает первый вдох в течение
1-й минуты после рождения, но дыхание у него ослабленное, отмечается
акроцианоз и цианоз носогубного треугольника, некоторое снижение мышечного тонуса.
При асфиксии средней тяжести:
Ребёнок делает первый вдох в течение 1-й минуты после рождения, дыхание ослаблено (аритмичное, нерегулярное). Крик слабый малоэмоциональный. Вялый, двигательная активность и реакция на осмотр снижена. Рефлексы новорождённых снижены или угнетены. Как правило отмечается брадикардия, но может быть и тахикардия. Цианоз кожи. Пуповина пульсирует.
При тяжёлой асфиксии:
Дыхание аритмичное (отдельные вдохи), поверхностное, либо отсутствует. Ребёнок не кричит, иногда стонет. Сердцебиение замедлено, брадикардия могут отмечаться нерегулярные сокращения сердца. Адинамия, реакция на осмотр может отсутствовать. Рефлексы новорождённых резко снижены, могут отсутствовать. Кожные покровы бледные с «мраморным рисунком» (нарушение микроциркуляции, спазм периферических сосудов). Пуповина не пульсирует.
Слайд 15Клиника
В первые часы и дни жизни у новорождённых, перенёсших, перенёсших
асфиксию, развивается постгипоксический синдром, основным проявлением которого служит поражение ЦНС.
При
этом у каждого третьего ребенка, родившегося в состоянии асфиксии средней тяжести, наблюдается нарушение мозгового кровообращения I-II степени.
У всех детей, перенёсших тяжёлую асфиксию, развиваются нарушения ликвородинамики и мозгового кровообращения II-III степени.
Кислородная недостаточность и расстройства функции внешнего дыхания нарушают становление гемодинамики и микроциркуляции, в связи с чем сохраняются фетальные коммуникации: остаётся открытым артериальный проток, в результате спазма легочных капилляров, что приводит к повышению давления в малом круге кровообращения и перегрузке правой половины сердца, не закрывается овальное отверстие.
Слайд 16Клиника
Отмечаются нарушения сердечной деятельности: глухость тонов, экстрасистолия, артериальная гипотензия.
На фоне
гипоксии и сниженной иммунной защиты нередко нарушается микробная колонизация кишечника,
что приводит к развитию дисбактериоза.
В течение первых 5-7 дней жизни сохраняются метаболические расстройства, проявляющиеся накоплением в организме ребёнка кислых продуктов обмена, мочевины, гипогликемией, дисбалансом электролитов и дефицитом калия.
Вследствие нарушения функции почек и резкого снижения диуреза после 2-3 дня жизни у новорождённых развивается отёчный синдром.
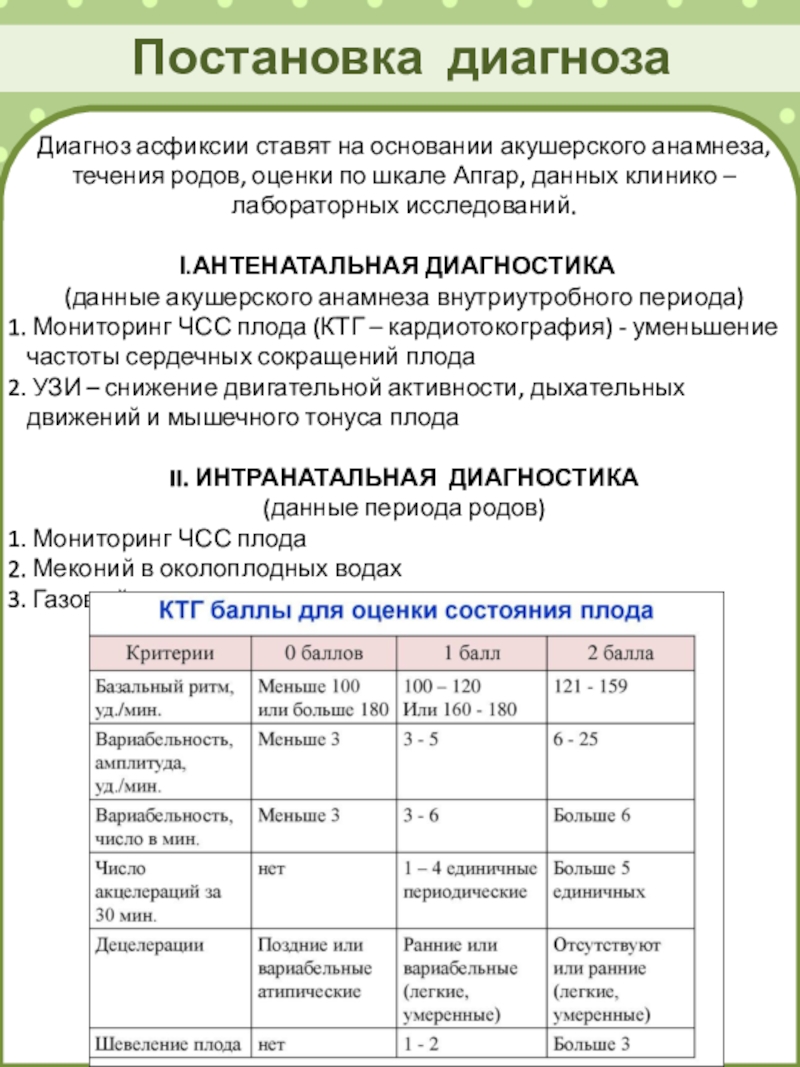
Слайд 17Постановка диагноза
Диагноз асфиксии ставят на основании акушерского анамнеза, течения родов,
оценки по шкале Апгар, данных клинико – лабораторных исследований.
АНТЕНАТАЛЬНАЯ ДИАГНОСТИКА
(данные
акушерского анамнеза внутриутробного периода)
Мониторинг ЧСС плода (КТГ – кардиотокография) - уменьшение частоты сердечных сокращений плода
УЗИ – снижение двигательной активности, дыхательных движений и мышечного тонуса плода
II. ИНТРАНАТАЛЬНАЯ ДИАГНОСТИКА
(данные периода родов)
Мониторинг ЧСС плода
Меконий в околоплодных водах
Газовый состав крови из сосудов пуповины плода.
Слайд 18Постановка диагноза
III. ОЦЕНКА ПО ШКАЛЕ АПГАР И ДАННЫЕ КЛИНИКО –
ЛАБОРАТОРНЫХ ИССЛЕДОВАНИЙ
Оценка по шкале Апгар на 1-й минуте 7
баллов и ниже
Оценка состояния сердечно – сосудистой системы: ЭКГ; АД; ЧСС; рентгенография органов грудной клетки
Оценка состояния головного мозга – неврологический статус. УЗИ головного мозга (нейросонография) позволяют дифференцировать гипоксическое и травматическое поражение ЦНС.
При преимущественно гипоксическом поражении очаговая неврологическая симптоматика у большинства детей не выявляется, развивается синдром повышенной нервно-рефлекторной возбудимости, а в более тяжёлых случаях – синдром угнетения ЦНС.
У детей с преобладанием травматического компонента (обширные субдуральные, субарахноидальные и внутрижелудочковые кровоизлияния и др.) при рождении может наблюдаться гипоксемический сосудистый шок со спазмом периферических сосудов и выраженной бледностью кожи, гипервозбудимость. Нередко отмечается очаговая неврологическая симптоматика и судорожный синдром, возникающий через несколько часов после рождения.
Рекомендовано проведение энцефалографии, КТ и МРТ.

Слайд 19Постановка диагноза
4. Оценка состояния мочевыделительной системы, печени – биохимия крови
(биохимическое исследование крови: натрий, калий, кальций, магний, общий белок, глюкоза,
креатинин, мочевина, билирубин)
5. Контроль за осмолярностью плазмы и уровнем электролитов, КЩР, глюкозы в сыворотке крови, КОС.(у здоровых новорождённых рН крови, взятой из вены пуповины, 7,22-7,36, при лёгкой и средней асфиксии рН уменьшается до 7,19-7,11; при тяжёлой - рН менее 7,1
Слайд 20Мониторное наблюдение
Все дети, родившиеся с низкой оценкой по шкале
Апгар, подлежат мониторному наблюдению. Выделяют клинический, лабораторный и аппаратный мониторинг.
Клинический
мониторинг
Контроль массы тела (2 раза в сутки)
Динамика неврологического и соматического статуса
Учёт объёма жидкости (инфузия, питьё)
Учёт объёма и состава питания (калораж, белки, углеводы, жиры)
Контроль диуреза
Оценка симптома «белого пятна» - сохраняющееся на тыльной поверхности кисти или на лбу более 3 с бледное пятно после надавливания пальцем — является одним из симптомов декомпенсации периферического кровотока и метаболического ацидоза.
2. Аппаратный мониторинг
Регистрация ЧСС; АД; ЧД; ЦВД (центрального венозного давления); сатурации (показатель, отражающий процент насыщения гемоглобина кислородом).
3. Лабораторный мониторинг
Клинический анализ крови
КОС и электролиты
Биохимический анализ крови
Клинический анализ мочи
Осмолярность крови и мочи
Коагулограмма
Бак.посевы биологических секретов
Обзорная рентгенограмма грудной клетки и брюшной полости
УЗИ головного мозга и органов брюшной полости
Ядерный магнитный резонанс

Слайд 21Лечение асфиксии
Для уменьшения тяжести последствий асфиксии необходима первичная реанимация
в родильном зале. Стремление достигнуть большей оценки по шкале Апгар
к 5-20-й минутах жизни, обусловлено снижением вероятности развития неврологических последствий гипоксии. В этот период времени (первые 5 мин после рождения) наступающие изменения в головном мозге носят обратимый характер.
Реанимационные мероприятия в род.зале прекращаются, если в течение первых 20 минут после рождения на фоне проводимых адекватных реанимационных мероприятий у ребёнка не восстанавливается сердечная деятельность.
Слайд 22Основы реанимации
Асфиксия — это критическое состояние, которое требует оказания
неотложных реанимационных мероприятий. О необходимости проведения этих мероприятий судят по
наличию у ребёнка признаков живорождения:
Самостоятельное дыхание;
Сердцебиение;
Пульсация пуповины;
Активные движения.
Если есть хотя бы один признак, необходимо оказывать реанимационную помощь, которая проводится в строгой последовательности «шаг за шагом» с обязательной обратной связью и оценкой эффективности каждого шага.
Слайд 23A B C - реанимация
А В С – реанимация -общепринятые
реанимационные принципы, сформулированные П.Сафаром в 1980г
A – airway – освобождение,
поддержание свободной проходимости воздухоносных путей.
B – breath – дыхание, обеспечение вентиляции – искусственной (ИВЛ) или вспомогательной (ВВЛ) лёгких
C – cordial, circulation – восстановление или поддержание сердечной деятельности и гемодинамики.
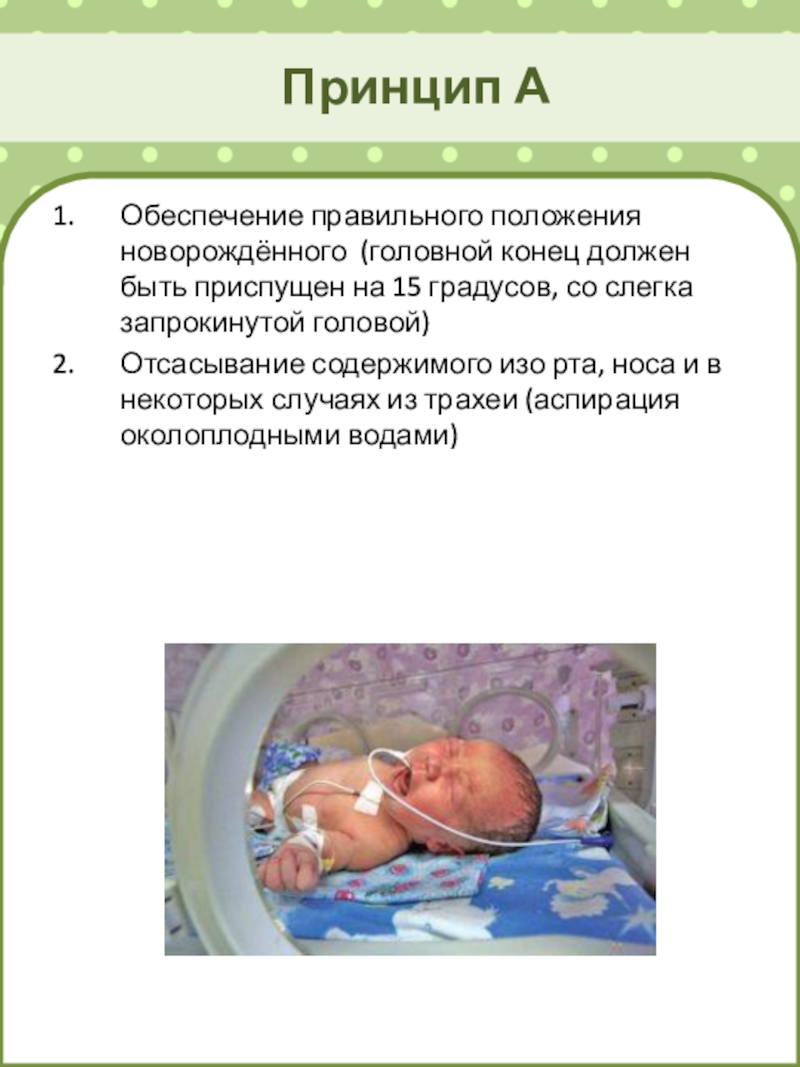
Слайд 24Принцип А
Обеспечение правильного положения новорождённого (головной конец должен быть приспущен
на 15 градусов, со слегка запрокинутой головой)
Отсасывание содержимого изо
рта, носа и в некоторых случаях из трахеи (аспирация околоплодными водами)
Слайд 25Принцип В
Проведение тактильной стимуляции
( при отсутствии крика в течение 10 – 15 секунд после рождения ребёнок переносится на реанимационный стол) начинают масочную вентиляцию лёгких.
Использование струйного потока 90-100% кислорода с частотой 40 вдохов в 1 мин.
Проведение вспомогательной или искусственной вентиляции лёгких (если необходимо) с помощью мешка Ambu, Penlon, и др. и маски или мешка эндотрахеальной трубки. Правильно подобранная маска закрывает рот, нос и край подбородка, но не закрывает глаза
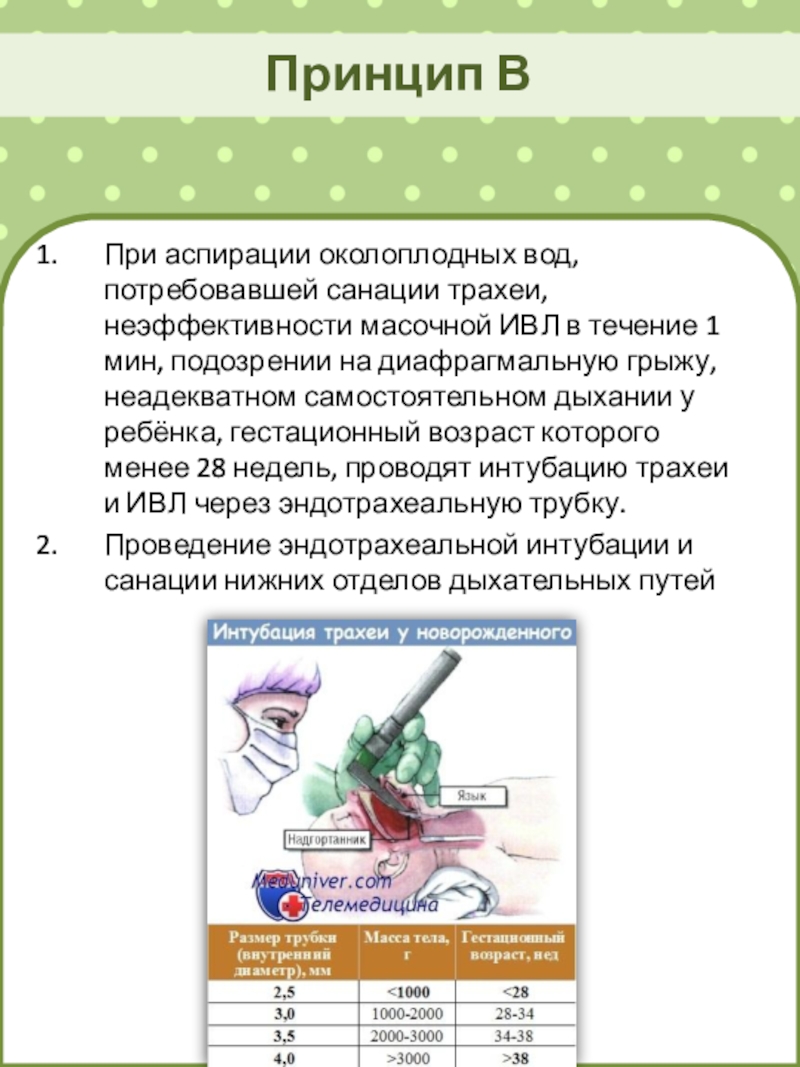
Слайд 26Принцип В
При аспирации околоплодных вод, потребовавшей санации трахеи, неэффективности
масочной ИВЛ в течение 1 мин, подозрении на диафрагмальную грыжу,
неадекватном самостоятельном дыхании у ребёнка, гестационный возраст которого менее 28 недель, проводят интубацию трахеи и ИВЛ через эндотрахеальную трубку.
Проведение эндотрахеальной интубации и санации нижних отделов дыхательных путей
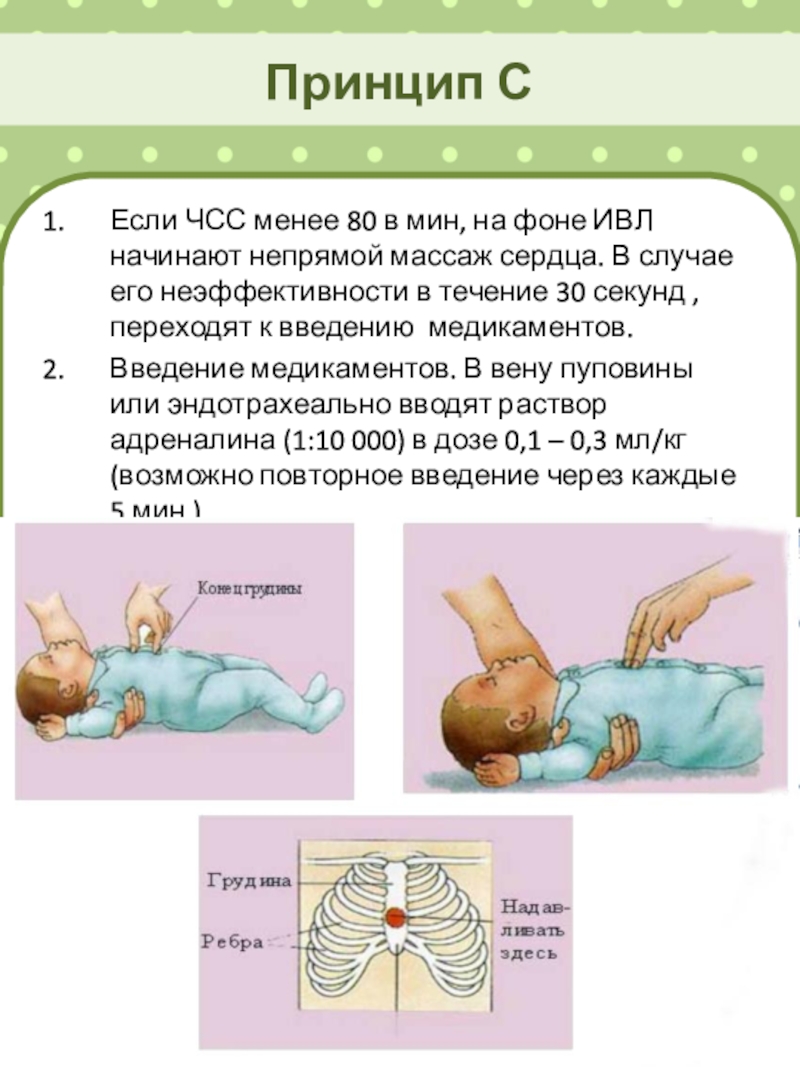
Слайд 27Принцип С
Если ЧСС менее 80 в мин, на фоне ИВЛ
начинают непрямой массаж сердца. В случае его неэффективности в течение
30 секунд , переходят к введению медикаментов.
Введение медикаментов. В вену пуповины или эндотрахеально вводят раствор адреналина (1:10 000) в дозе 0,1 – 0,3 мл/кг (возможно повторное введение через каждые 5 мин.)
Слайд 28Аспирационный синдром
При наличии в околоплодных водах или в ротоглотке мекониального
содержимого, а также низкой оценке по Апгар (дыхание - 0/1балл;
цвет кожи – 0/1 балл) – высока вероятность аспирационного синдрома (попадания околоплодных вод и мекония в дыхательные пути). Необходима тщательная санация верхних дыхательных путей и контрольная санация (очищение) трахеобронхеального дерева под контролем прямой ларингоскопии
Слайд 29Тактика лечения при аспирационном синдроме
При отсутствии содержимого или скудном количестве
аспирата – можно проводить масочную вентиляцию
Наличие обильного количества околоплодных вод,
крови, зелёное окрашивание содержимого требует санации трахеобронхиального дерева и решения вопроса интубации трахеи и проведения ИВЛ
Наличие густого мекония в трахеобронхиальном дереве , затрудняющего эффективную санацию, требует проведение лаважа (промывание) тёплым физ.раствором до получения промывных вод без примеси мекония и проведение ИВЛ.
Слайд 30«Температурная защита» новорождённого
Температурный режим помещения в котором проводятся реанимационные мероприятия
(26 – 28 градусов С)
Оптимальная окружающая среда и температурная защита- обогреваемый столик, источник лучистого тепла, стерильные теплые пеленки;
При проведении оксигенотерапии - воздушно-кислородная смесь, должна быть увлажнена и подогрета
Физиологический раствор для проведения лаважа трахеобронхиального дерева должен быть тёплым, близким к температуре тела (36 – 37 градусов С)
Контроль температуры тела ребёнка (не менее 36,4 до 37,0 градусов С)
Слайд 31ВАЖНО!
Быстрая и эффективная первичная реанимационная помощь новорождённому при асфиксии может
быть оказана только при наличии готового оборудования и хорошо обученного,
опытного персонала владеющего навыками проведения ИВЛ с помощью маски и современной аппаратуры, эндотрахеальной интубации, непрямого массажа сердца.
Слайд 32Плановая интенсивная терапия
После восстановления дыхания, сердечной деятельности и стабилизации состояния
ребёнка его переводят в палату интенсивной терапии отделения новорождённых, где
осуществляются мероприятия, направленные на предотвращение и ликвидацию отёка головного мозга, восстановление гемодинамики и микроциркуляции, нормализацию газового гомеостаза, метаболизма и функции почек.
Объём лечебных мероприятий и их продолжительность определяются состоянием ребёнка.
Слайд 33Плановая интенсивная терапия
При сохранении клинических и лабораторных признаков гипоксемии необходимо
обеспечить дополнительную оксигенацию через кислородную палатку, маску или носовой катетер.
Для
коррекции и профилактики нарушений системной и церебральной гемодинамики, метаболических расстройств практически все дети, родившиеся в состоянии тяжёлой асфиксии, нуждаются в проведении инфузионной терапии.
Слайд 34Показания к плановой инфузионной терапии
Инфузионная терапия — метод лечения, основанный на
введении в кровоток различных растворов определённого объёма и концентрации, с
целью коррекции патологических потерь организма или их предотвращения.
Инфузионная терапия восстанавливает объём и состав внеклеточной и внутриклеточной жидкостей с помощью парентерального введения (минуя пищеварительный тракт) лекарственных растворов и питательных смесей
Коррекция метаболических, электролитных нарушений
Поддержание углеводного обмена
Дезинтоксикация
Нормализация периферической и/или центральной гемодинамики
Парентеральное питание
Заместительная терапия
Слайд 35Плановая инфузионная терапия
В качестве стартового используют 10% раствор глюкозы.
При нарушениях
микроциркуляции показаны препараты, улучшающие реологические свойства крови (реополиглюкин, трентал)
При артериальной
гипотензии (систолическое АД меньше 50-55 мм рт.ст.) (дофамин - 3-5 мкг/кг/мин )
Со 2-3-х суток используют растворы белковых препаратов (плазма, альбумин, аминокислоты), электролитов.
Гипогликемию (содержание глюкозы менее 2 ммоль/л) коррегируют 15-20% раствором глюкозы.
Суточный объём вводимой жидкости с учётом кормления должен составлять:
В 1-е сутки жизни 30-50 мл/кг/сут
На 2-е сутки жизни 60-70 мл/кг/сут
На 3-е сутки жизни 80-90 мл/кг/сут
С 4-5-х суток жизни 100-120 мл/кг/сут
Слайд 36Сестринская помощь в выхаживании детей, перенёсших асфиксию
Необходимыми условиями для успешного
выхаживания детей, перенёсших асфиксию, являются:
Максимально щадящий уход
Соблюдение оптимального температурного режима
(нахождение в кувезах с подогревом)
Наблюдение за температурой тела, диурезом, функцией кишечника
КОРМЛЕНИЕ
Первое кормление:
При лёгкой асфиксии и асфиксии средней тяжести назначают через 12-18 часа после рождения(сцеженным грудным молоком)
При тяжёлой асфиксии начинают кормить через зонд спустя 24 часа после рождения.
Сроки прикладывания к груди определяются состоянием ребёнка.
Слайд 37Прогноз и осложнения асфиксии
Прогноз зависит от тяжести асфиксии, полноты и
своевременности лечебных мероприятий.
При первичной асфиксии для определения прогноза состояние новорождённого
повторно оценивают по шкале Апгар через 5 мин. после рождения. Если оценка возрастает, прогноз для жизни благоприятный.
Ранние осложнения - развиваются в первые часы и сутки жизни:
Поражение мозга (отек, в\черепные кровоизлияния, некрозы),
Нарушение гемодинамики (легочная гипертензия, шок, транзиторная ишемия миокарда),
Почечные (органическая почечная нед-сть, отек ткани почки),
Легочная (отек, кровотечения, пневмония, вторичный дефицит сульфактанта),
ЖКТ (парезы и др дефекты моторики, некротизирующий энтероколит),
Геморрагические (анемия, ДВС-синдром).
Слайд 38Поздние осложнения асфиксии новорождённых
Поздние осложнения - с конца первой недели
жизни и далее.
Инфекционные (пневмония, менингит, сепсис,)
Неврологические (гидроцефально-гипертензионный синдром,
энцефалопатия),
Последствия кислородотерапии (ретинопатия, бронхолегочная дисплазия, тугоухость
В течение первого года жизни у детей, перенёсших асфиксию, могут наблюдаться признаки гипо- и гипервозбудимости, гипертензионно-гидроцефальный, судорожный синдромы.
Слайд 39Группы риска новорождённых с асфиксией
Всех новорождённых детей распределяют по группам
риска, что позволяет обратить внимание педиатра на эту повышенную вероятность
и, если возможно, не допустить развития болезни.
Дети, рождённые с асфиксией средней и тяжёлой степени относятся к следующим группам риска:
II группа — дети с риском патологии центральной нервной системы,
V группа — дети с риском гнойно-септических заболеваний в период новорожденности,
VIII группа – дети с риском развития тугоухости и глухоты
Слайд 40Диспансерное наблюдение новорождённых с асфиксией
(дополнительно к стандартным обследованиям)
II Группа риска
- дети с риском патологии ЦНС
Осмотр невролога в 1; 3;
6; 9; 12 месяцев
Массаж, гимнастика, плавание
Срок наблюдения - до 1 года.
V Группа риска – дети с риском гнойно – септических заболеваний в период новорождённости
После выписки из род.дома до 10 дня жизни ежедневный осмотр педиатра, затем 1 раз в неделю до 1 мес.
Наблюдение за пупочной ранкой, кожными высыпаниями, характером стула, активностью ребёнка, прибавкой в весе
Ежедневно 3 р/д измеряется температура тела ребёнка
ОАК в 1; 3 месяца
Соблюдение санитарно-противоэпидемического режима в домашних условиях (при ОРВИ у членов семьи - проветривание, влажная уборка,
при заболеваниях матери – ношение ею марлевой маски, при ГСИ – кипячение, проглаживание белья, купание в кипячёной воде)
Госпитализация при гнойничковых кожных высыпаниях
Срок наблюдения - до 3-х месяцев
VIII Группа риска – дети с риском развития тугоухости и глухоты
Осмотр ЛОРа в 1; 4; 6; 12 месяцев, проведение звукореактотеста, при необходимости консультация сурдолога
Избегать назначение аминогликозидов, ототоксичных препаратов.
Срок наблюдения – до 18 лет.

Слайд 41Профилактика асфиксии новорождённых
Профилактика включает своевременное выявление и лечение
Экстрагенитальных заболеваний
у беременных
Патологии беременности и родов
Предупреждение внутриутробной гипоксии плода, особенно в
конце II периода родов
При показаниях, своевременное отсасывание слизи из верхних дыхательных путей сразу после рождения ребёнка.