Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Атрезия пищевода. Пилоростеноз
Содержание
- 1. Атрезия пищевода. Пилоростеноз
- 2. Атрезия - полное закрытие просвета с нарушением целостности пищеварительной трубки.
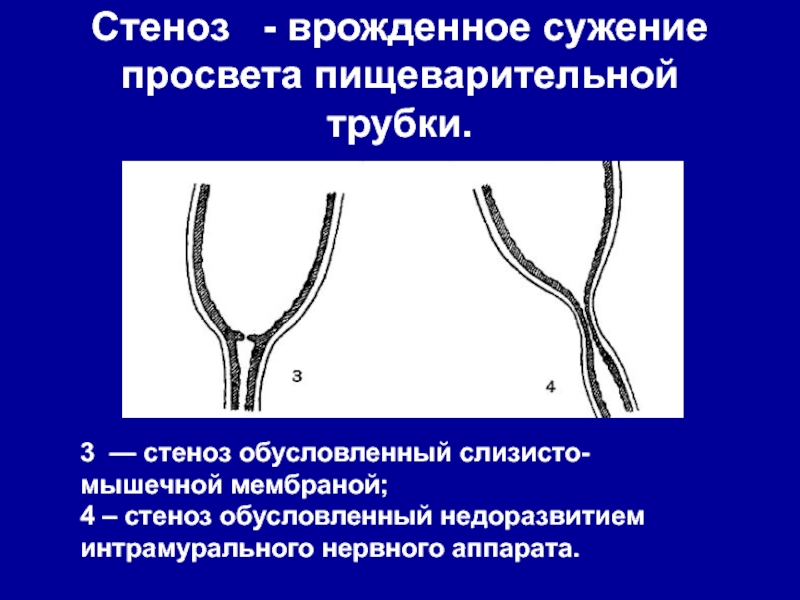
- 3. Стеноз - врожденное сужение просвета пищеварительной
- 4. Атрезия пищеводаАтрезия пищевода – это тяжелый порок
- 5. Статистика Частота заболевания 1:3000 – 5000
- 6. Возникновение атрезии связано с нарушениями формирования (закладки)
- 7. Атрезия пищевода Причиной является нарушение
- 8. Атрезия пищевода может быть изолированной (без сообщения
- 9. Атрезия пищевода. Варианты.
- 10. Атрезия пищевода с дистальным и проксимальным свищами(3%)
- 11. Атрезия пищевода с дистальным трахеопищеводным свищем(86%)
- 12. Атрезия пищевода с проксимальным трахеопищеводным свищем(1%)
- 13. Изолированная атрезия пищевода (без ТПС - 5%)
- 14. Изолированный трахеопищеводный свищ(без АП - 3%)
- 15. КлиникаОсновной симптомокомплекс - гиперсаливация (у родившегося
- 16. Пренатальная диагностикаБолее 90% - атрезия пищевода (
- 17. ДиагностикаЗондирование(катетеризация) пищевода – при атрезии сворачивается, выходит
- 18. ДиагностикаРентгендианостикаТрахеобронхоскопияКомпьютерная томография
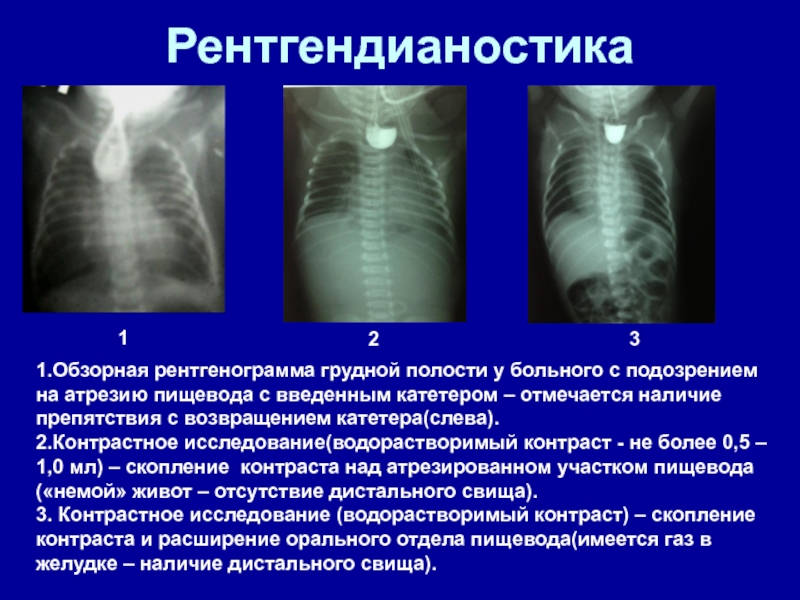
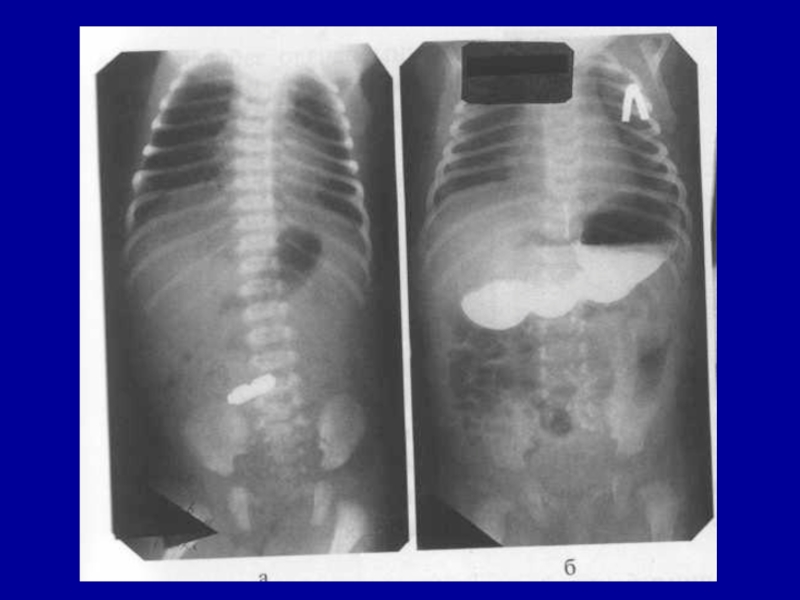
- 19. Рентгендианостика 1231.Обзорная рентгенограмма грудной полости у больного
- 20. Атрезия пищевода. Торакоскопия. Цифрами обозначен оральный и аборальные участки пищевода в зоне атрезии 12
- 21. Клинические группы и предоперационная тактика у
- 22. ОЦЕНКА СОСТОЯНИЯ РЕБЕНКА И ПРОГНОЗ по
- 23. ПРЕДОПЕРАЦИОННАЯ ПОДГОТОВКА Цель- предупреждение аспирационной пневмонии.Голод;Интубация трахеи;Возвышенное положение;Аспирация из верхнего сегмента;Введение антибиотиков и вит. К;Инфузионная терапия.
- 24. Анастомозы при атрезии пищеводаСпособы эзофагоанастомозов при атрезии
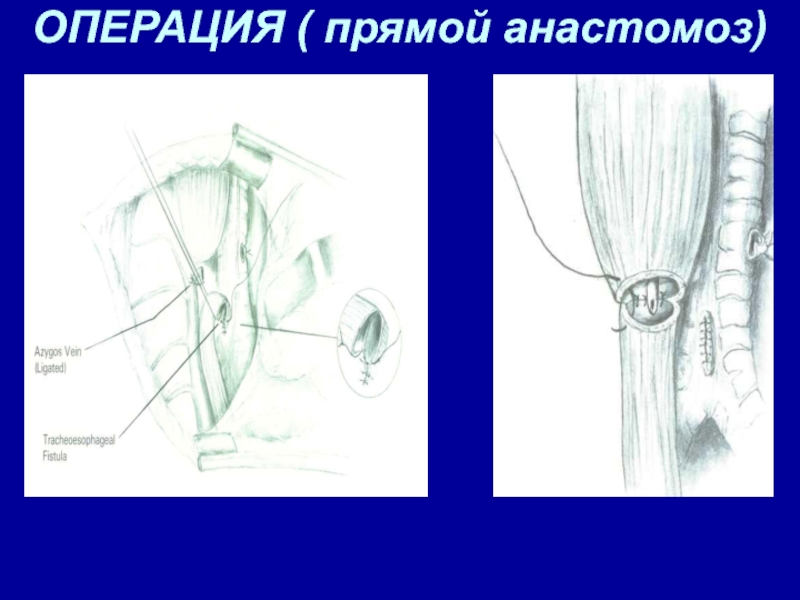
- 25. ОПЕРАЦИЯ ( прямой анастомоз)
- 26. Методика Левадиса
- 27. Лечение
- 28. Лечебная тактикаПри диастазе до 2,5 см накладывается
- 29. Контрольная эзофагография
- 30. Лечебная тактика Несостоятельность анастомоза отмечается 4,9% детей.
- 31. Операции разобщения
- 32. ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ Возвышенное положение;Постоянный желудочный зонд;Интубация трахеи,
- 33. ОСЛОЖНЕНИЯ РАННИЕНесостоятельность анастомоза.ОСЛОЖНЕНИЯ ПОЗДНИЕСтриктура пищевода;Рецидив ТПС;ГЭРБ;Трахеомаляция.
- 34. Осложнения
- 35. ДРУГИЕ ВИДЫ ОПЕРАЦИЙ
- 36. Слайд 36
- 37. Летальность (1995-2014гг.) по данным ГДКБ №1С 2007 года послеоперационная смертность 0%
- 38. ВРОЖДЕННЫЙ ПИЛОРОСТЕНОЗ У ДЕТЕЙ Это нарушение
- 39. СТАТИСТИКА встречается в возрасте от 4 дней
- 40. ЭТИОЛОГИЯ нарушение иннервации;внутриутробная задержка открытия пилорического канала;гипертрофия
- 41. КЛИНИКА рвота «фонтаном», возникающая после кормления;характер рвоты
- 42. Врожденный пилоростеноз
- 43. ОСЛОЖНЕНИЯ аспирационный синдром;тяжелые водно-электролитные нарушения( ацидоз, алкалоз, гиповолемия, гипокалиемия).
- 44. СТАДИИ КЛИНИЧЕСКОГО ТЕЧЕНИЯ компенсации;субкомпенсации;декомпенсации.
- 45. ДИАГНОСТИКА характерная клиника;УЗИ;ФГДС;рентгенография желудка.
- 46. Слайд 46
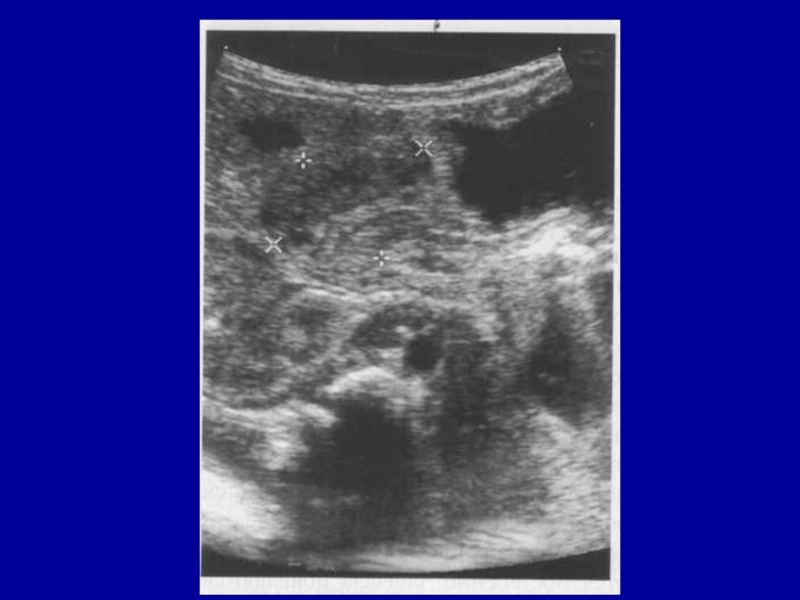
- 47. УЗИиспользуется как скрининг-тест;выявляется удлиненный с утолщенной стенкой
- 48. ФГДС исследованиерасширенный желудок;суженный привратник;иногда язвенные изменения желудка ( при поздних обращениях).
- 49. РЕНТГЕНОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ постановка желудочного зонда; введение взвеси сульфата
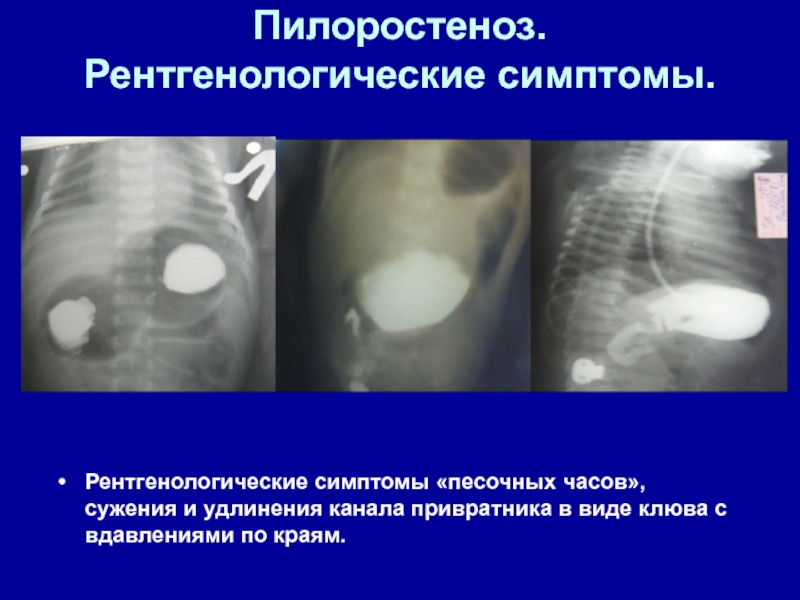
- 50. Пилоростеноз. Рентгенологические симптомы. Рентгенологические симптомы «песочных часов»,
- 51. Слайд 51
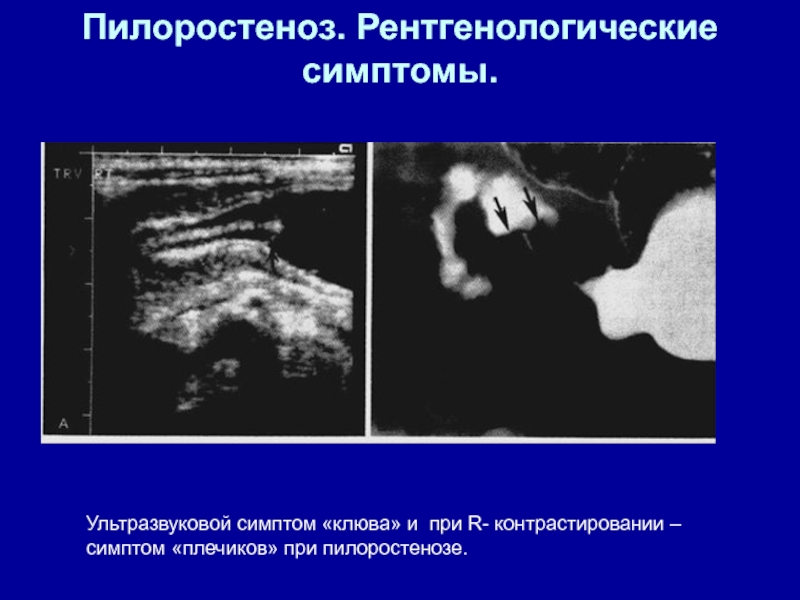
- 52. Пилоростеноз. Рентгенологические симптомы. Ультразвуковой симптом «клюва» и при R- контрастировании – симптом «плечиков» при пилоростенозе.
- 53. ПилоростенозОтсутствие просвета привратника, грубые складки слизистой оболочки
- 54. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОГСТИКА пилороспазм;псевдопилоростеноз (адреногенитальный синдром-синдром Дебре-Фибигера);желудочно-пищеводный рефлюкс;стеноз 12-перстной кишки.
- 55. ЛЕЧЕНИЕ ХИРУРГИЧЕСКОЕ Предоперационная подготовка:длительность от 24 часов
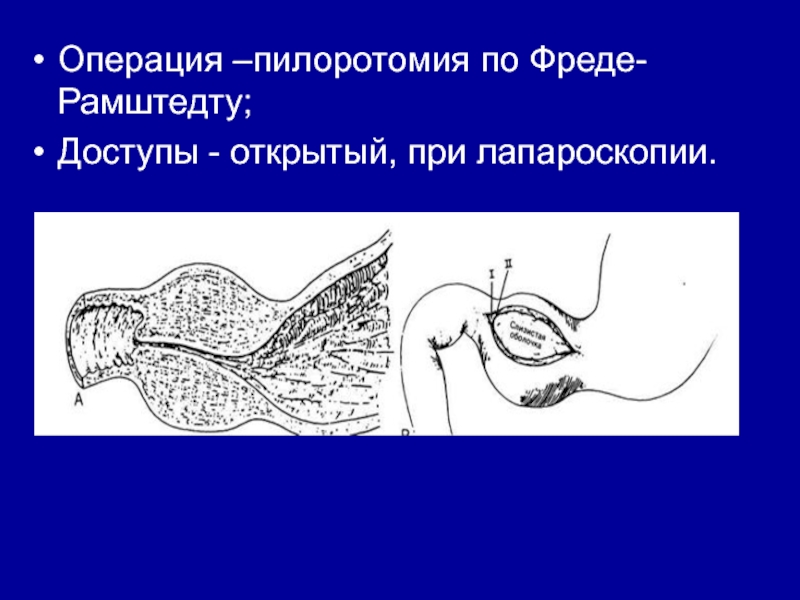
- 56. Операция –пилоротомия по Фреде-Рамштедту;Доступы - открытый, при лапароскопии.
- 57. Операция Фреде – Рамштедта при пилоростенозе
- 58. Послеоперационный период:возвышенное положение;кормление начинается с 5% глюкозы
- 59. Спасибо за внимание!!!
- 60. Скачать презентанцию
Атрезия - полное закрытие просвета с нарушением целостности пищеварительной трубки.
Слайды и текст этой презентации
Слайд 1Атрезия пищевода. Пилоростеноз.
кафедра детской хирургии
5 курс педиатрический факультет
Самарский
государственный медицинский университет
Слайд 3Стеноз - врожденное сужение просвета пищеварительной трубки.
3 — стеноз
обусловленный слизисто-мышечной мембраной;
4 – стеноз обусловленный недоразвитием интрамурального нервного
аппарата. Слайд 4Атрезия пищевода
Атрезия пищевода – это тяжелый порок развития, при котором
верхний отрезок органа заканчивается слепо, обуславливая полную его непроходимость.
Атрезия
пищевода — порок развития, при котором верхний и нижний сегменты пищевода разобщены. При этом один или оба сегмента могут иметь сообщение с трахеей.Слайд 5Статистика
Частота заболевания 1:3000 – 5000
новорожденных
Доказательств, что патология передается
по наследству нет, но предварительные исследования показали, что возможно патология
связана с поражением 2р23-р24 локуса хромосомы;Описаны «семейные» случаи – родители – дети, братья –сестры
В одной семье (США) последовательно болели 3 детей
Летальность при атрезии пищевода даже при оптимальной организации перинатальной помощи остается высокой и составляет 12 - 55% особенно у новорожденных с дефицитом массы и сопутствующей патологией.
Слайд 6Возникновение атрезии связано с нарушениями формирования (закладки) пищевода на ранних
стадиях (с 4 по 12 недели) внутриутробного развития плода.
Пищевод
и трахея, развиваются из одного общего зачатка – краниального отдела первичной кишки и в раннем эмбриогенезе сообщаются друг с другом. Атрезия пищевода может появиться в процессе их разделения при нарушении направления и скорости роста трахеи и пищевода, неполной отшнуровке дыхательной трубки от пищевода и нарушении его питания, а также при неправильном процессе реканализации, который проходят все образования кишечной трубки.Атрезия пищевода МКБ -10 Q39.0
Слайд 7Атрезия пищевода
Причиной является нарушение процессов вакуолизации и
реканализации в кишечной трубке эмбриона, происходящих на 4 -12 неделе.
Отделение дорсального пищевода от вентральной трахеи. Если отделение продолжается дистально, возникает атрезия пищевода.
Трахеопищеводная борозда
Слайд 8Атрезия пищевода может быть изолированной (без сообщения с трахеей) или
свищевой (сочетаться с трахеопищеводным свищом).
Основными формами данного порока являются:
атрезия
со свищем между дистальным отделом пищевода и трахеей (85-90%);атрезия со свищем между проксимальным отделом пищевода и трахеей (0,8 - 1%);
атрезия со свищем между обоими концами пищевода и трахеей (0,6 - 3%);
изолированная атрезия пищевода без свища (5 - 8%).
Классификация атрезии пищевода
Слайд 15Клиника
Основной симптомокомплекс - гиперсаливация (у родившегося ребенка пенистые выделения
изо рта и носовых ходов), дисфагия, приступы цианоза у родившегося
ребенка.Быстрое нарастание дыхательной недостаточности (обусловлена развитием аспирационной пневмонии).
Причины дыхательной недостаточности:
а) аспирация, б) ТПС – вздутие живота и снижение подвижности диафрагмы,
в) ТПС – рефлюкс содержимого желудка в трахею
Дыхательная недостаточность более выражена при пороках ЖКТ
Дыхательная недостаточность менее выражена при атрезии без нижнего ТПС
Слайд 16Пренатальная диагностика
Более 90% - атрезия пищевода ( на УЗИ
многоводие;
При пренатальной
УЗИ можно увидеть слепо заканчивающийся проксимальный сегмент пищевода;
Уменьшен или
не определяется желудок; При выполнении ЯМР можно выявить слепо заканчивающийся сегмент пищевода у плода.
Слайд 17Диагностика
Зондирование(катетеризация) пищевода – при атрезии сворачивается, выходит в обратном направлении;
Проба
Элефанта( E.Elefant, 1960). Производят введение воздуха в оральный отдел пищевода
10 -граммовым шприцем по катетеру (вводится в пищевод на 8 - 10см). Воздух с шумом выходит назад через рот и нос новорожденного.Определение pH полученной по катетеру жидкости – при атрезии меньше 3.
Слайд 19Рентгендианостика
1
2
3
1.Обзорная рентгенограмма грудной полости у больного с подозрением на атрезию
пищевода с введенным катетером – отмечается наличие препятствия с возвращением
катетера(слева).2.Контрастное исследование(водорастворимый контраст - не более 0,5 – 1,0 мл) – скопление контраста над атрезированном участком пищевода(«немой» живот – отсутствие дистального свища).
3. Контрастное исследование (водорастворимый контраст) – скопление контраста и расширение орального отдела пищевода(имеется газ в желудке – наличие дистального свища).
Слайд 20Атрезия пищевода. Торакоскопия. Цифрами обозначен оральный и аборальные участки пищевода
в зоне атрезии
1
2
Слайд 21Клинические группы и предоперационная тактика у больных е АП
и ТПС
«Здоровые» дети (50% больных) Срочный первичный анастамоз
Пневмония\ателектаз (16% больных)
—гастростомия , антибиотики; анастамоз после 24 — 72 —часовой подготовки«Больные дети» - тяжелые сочетанные пороки, сепсис, недоношенные (34% больных) - гастростомия, полное парэнтеральное питание, затем через гастростому; лечение сочетанной патологии,
отсроченный, анастамоз
Слайд 22ОЦЕНКА СОСТОЯНИЯ РЕБЕНКА
И ПРОГНОЗ
по Ватерсону:
А-масса больше 2500,
без сопутствующих
пороков-100% выживают;
В- масса 2000-2500,
умеренные пороки-85%;
С- масса менее 2000г.,
тяжелые
пороки-65%.В среднем выживаемость -85%.
Слайд 23ПРЕДОПЕРАЦИОННАЯ ПОДГОТОВКА
Цель- предупреждение аспирационной пневмонии.
Голод;
Интубация трахеи;
Возвышенное положение;
Аспирация из верхнего сегмента;
Введение
антибиотиков и вит. К;
Инфузионная терапия.
Слайд 24Анастомозы при атрезии пищевода
Способы эзофагоанастомозов при атрезии пищевода:
1 —
простое сшивание сегментов конец в конец;
2 — телескопический по
Haight; 3 — но Ladd; 4 — но Daniel; 5 — косой но Gross — Livaditis; б — но Jen — Kate; 7 — по Okmian — Livaditis.Слайд 28Лечебная тактика
При диастазе до 2,5 см накладывается эзофагоэзофагеальный анастомоз узловыми
швами в один ряд, при диастазе до 3,5 см проводится
удлинение аборального отдела пищевода по Livatidis. Всем пациентам вводится назогастральный зонд. Завершающий этап - обязательное дренирование средостения. При благоприятном течении послеоперационного периода кормление через зонд начинается на 3 - 5 сутки после операции. На 8-9 сутки проводится контрольная эзофагография с водорастворимым контрастом.Слайд 30Лечебная тактика
Несостоятельность анастомоза отмечается 4,9% детей. Ранний диагностический признак
несостоятельности эзофагоанастомоза - появление слюны по дренажу. Для подтверждения диагноза
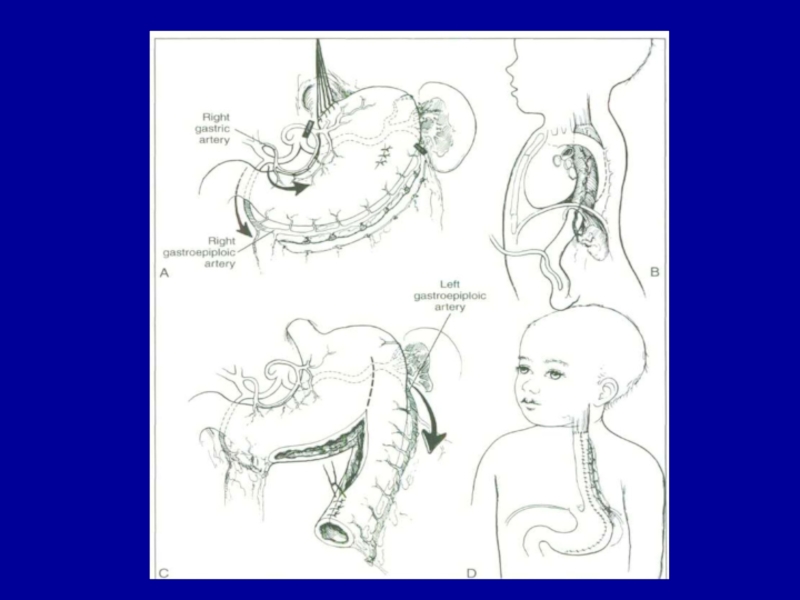
проводится исследование пищевода с водорастворимым контрастом. Полная несостоятельность - наложение верхней эзофагостомы и гастростомы. При безсвищевых формах атрезии пищевода накладывается двойная эзофагостома или верхняя эзофагостома и гастростома. Через 10 - 12 месяцев этим детям производится загрудинная эзофагоколонопластика. Трансплантат выкраивается из поперечно - ободочной кишки на питающейся ножке, включающей левые толстокишечные артерию и вену. Трансплантат располагается в изоперистальтической позиции, проводя его через " окно " в малом сальнике в эпигастральную область.Слайд 32ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ
Возвышенное положение;
Постоянный желудочный зонд;
Интубация трахеи, ИВЛ;
Кормление через зонд на
4-5 сутки;
Рентген-контроль состоятельности анастомоза на 6-7 сутки;
Кормление через рот на
7-8 сутки.Слайд 33ОСЛОЖНЕНИЯ РАННИЕ
Несостоятельность анастомоза.
ОСЛОЖНЕНИЯ ПОЗДНИЕ
Стриктура пищевода;
Рецидив ТПС;
ГЭРБ;
Трахеомаляция.
Слайд 38ВРОЖДЕННЫЙ ПИЛОРОСТЕНОЗ
У ДЕТЕЙ
Это нарушение проходимости в пилорическом отделе желудка.
Пилоростеноз - это порок развития пилорического отдела желудка, характеризующийся гиперплазией
и гипертрофией мышечного слоя.КОД ПО МКБ 10Q40.0 ВРОЖДЕННЫЙ ГИПЕРТРОФИЧЕСКИЙ ПИЛОРОСТЕНОЗ.
Слайд 39СТАТИСТИКА
встречается в возрасте от 4 дней до 4 месяцев, чаще
проявляется с конца 2, начала 3 недели;
болеет 1 из 300
младенцев;мальчики болеют в 4 раза чаще девочек;
семейно-наследственная предрасположенность.
Слайд 40ЭТИОЛОГИЯ
нарушение иннервации;
внутриутробная задержка открытия пилорического канала;
гипертрофия и отек мышечного слоя
пилоруса (развиваются постнатально).
Острота и время проявления симптомов зависят от степени
сужения , длины привратника и компенсаторных возможностей желудка.Слайд 41КЛИНИКА
рвота «фонтаном», возникающая после кормления;
характер рвоты –рвота створоженным молоком, без
примеси желчи;
сохранение аппетита, ребенок сосет с жадностью;
потеря массы;
обезвоженность;
задержка мочеиспускания и
стула;симптом «песочных часов» ( видимой перистальтики);
определение утолщенногопилоруса при пальпации.
Слайд 43ОСЛОЖНЕНИЯ
аспирационный синдром;
тяжелые водно-электролитные нарушения( ацидоз, алкалоз, гиповолемия, гипокалиемия).
Слайд 47УЗИ
используется как скрининг-тест;
выявляется удлиненный с утолщенной стенкой пилорус (толщина более
4 мм, длина более 14 мм, увеличение диаметра пилоруса до
10-14 мм);диагностические ошибки редки- 5-10%.
Слайд 48ФГДС исследование
расширенный желудок;
суженный привратник;
иногда язвенные изменения желудка ( при поздних
обращениях).
Слайд 49РЕНТГЕНОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ
постановка желудочного зонда;
введение взвеси сульфата бария в объеме одного
кормления;
удержание ребенка в течение 15 минут в положении на правом
боку;прямая рентгенография в правой косой позиции ( значительное замедление эвакуации из желудка, «сегментирующая» перистальтика, симптом «антрального клюва».
Слайд 50Пилоростеноз. Рентгенологические симптомы.
Рентгенологические симптомы «песочных часов», сужения и удлинения канала
привратника в виде клюва с вдавлениями по краям.
Слайд 52Пилоростеноз. Рентгенологические симптомы.
Ультразвуковой симптом «клюва» и при R- контрастировании –
симптом «плечиков» при пилоростенозе.
Слайд 53Пилоростеноз
Отсутствие просвета привратника, грубые складки слизистой оболочки пролабирующие в просвет
привратника, воронкообразное углубление на месте привратника с сужением просвета на
ФГС.Слайд 54ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОГСТИКА
пилороспазм;
псевдопилоростеноз (адреногенитальный синдром-синдром Дебре-Фибигера);
желудочно-пищеводный рефлюкс;
стеноз 12-перстной кишки.
Слайд 55ЛЕЧЕНИЕ ХИРУРГИЧЕСКОЕ
Предоперационная подготовка:
длительность от 24 часов до 3-5 суток;
цель-ликвидация метаболических
и водно-электролитных нарушений;
инфузионная терапия;
постановка желудочного зонда.
Слайд 58Послеоперационный период:
возвышенное положение;
кормление начинается с 5% глюкозы по 3-5 мл,
добавляя 5 мл каждые 2 часа;
через 6-8 часов -5 мл
сцеженного грудного молока;через 24 часа можно приложить к груди.