Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Болезни почек
Содержание
- 1. Болезни почек
- 2. Вопросы лекцииСиндромы при патологии почекХронический пиелонефритОстрый и хронический гломерулонефритХПН
- 3. ЭпидемиологияЕжегодно регистрируется около 1 млн. заболеваний почекГемодиализ – высотехнологичный и дорогостоящий метод лечения ХПН
- 4. Потребность в диализных методах – 500-600 мест
- 5. Мочевой синдром ПротеинурияГематурияЛейкоцитурияЦилиндрурияОАМ, исследования мочи по Нечипоренко, определение суточной протеинурии
- 6. Нефротический синдромодин из "больших" нефрологических синдромов, развитие
- 7. Нефротический синдромпротеинурия свыше 3 г/лгипоальбуминемия (менее 30 г/л)диспротенемия (увеличение 2 и –глобулинов, снижение -глобулина)отекигиперлипидемия
- 8. Этиология нефротического синдромаХронические гломерулонефритыСахарный диабет (диабетическая нефропатия)КоллагенозыАмилоидозТуберкулезМиеломная болезньЛекарственные средства Паранеопластический синдром
- 9. Повреждение клубочков почек (нарушение структуры базальной мембраны клубочков)Увеличение проницаемости клубочковПотеря белка с мочой (отеки, анасарка)Патогенез НС
- 10. Задержка жировых продуктов в сосудах вследствие повышенного
- 11. Патогенез нефротического синдромаактивация факторов коагуляции (снижается уровень
- 12. Патогенез нефротического синдромаиммунодепрессия (снижение IgG, инфекционные осложнения
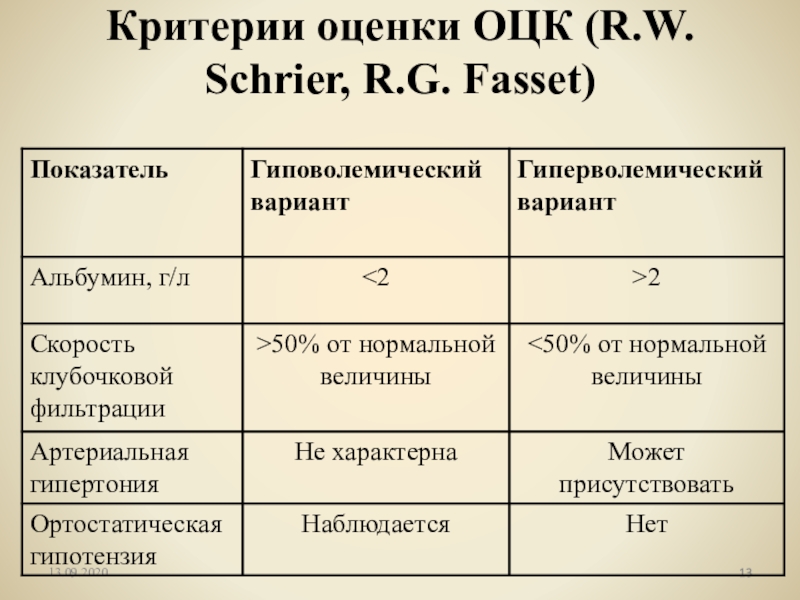
- 13. Критерии оценки ОЦК (R.W. Schrier, R.G. Fasset)
- 14. общая слабостьзначительные и распространенные отекиуменьшение диуреза до
- 15. Паренхиматозная (при остром и хроническом гломерулонефрите, хроническом
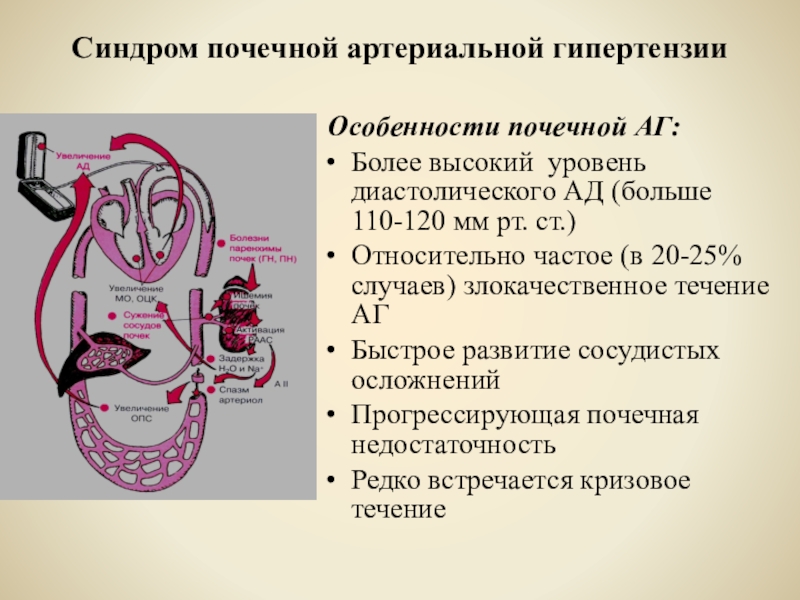
- 16. Синдром почечной артериальной гипертензии Особенности почечной АГ:Более
- 17. головная больголовокружениешум в ушахсердцебиение, боли в области
- 18. пульс напряженный (pulsus durus)усиленный и разлитой верхушечный
- 19. Синдром почечной эклампсииПочечная эклампсия (от греч. eclampsis
- 20. Отечный синдромАртериальная гипертензияГиперволемический отек головного мозгаПовышение внутричерепного давленияПатогенез почечной эклампсии
- 21. Приступ ПЭ возникает внезапно, в начале появляются
- 22. ХРОНИЧЕСКИЙ ПИЕЛОНЕФРИТ - неспецифический бактериальный воспалительный процесс почечной лоханки, чашек, паренхимы с поражением интерстициальной ткани
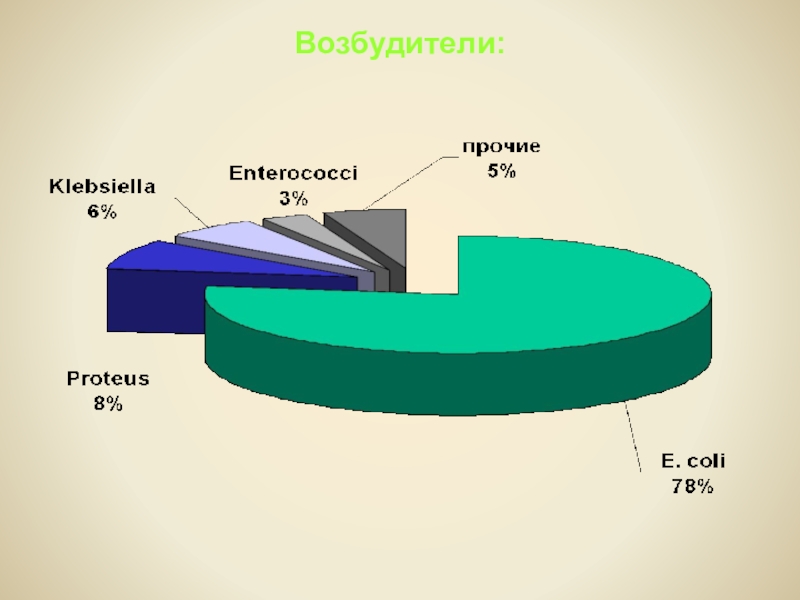
- 23. Возбудители:
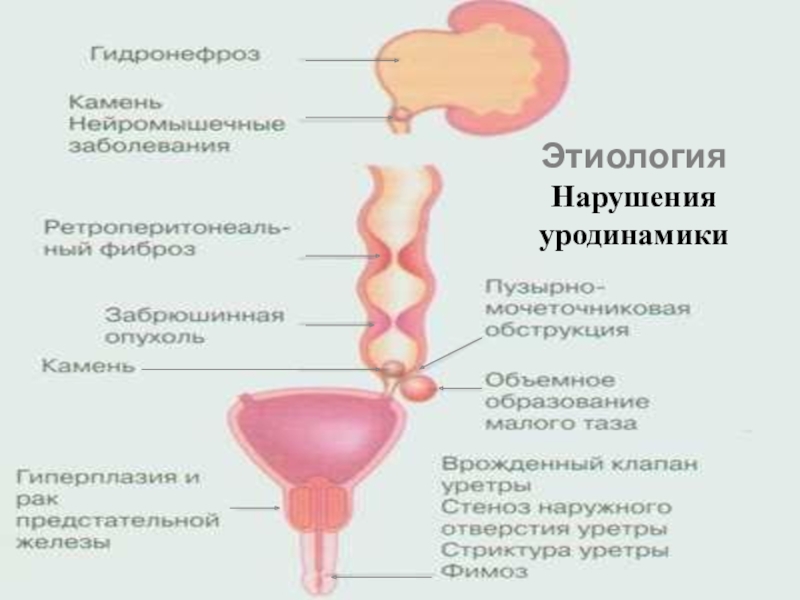
- 24. ЭтиологияНарушения уродинамики
- 25. Факторы, способствующие ХПЭкстраренальные инфекционные очагиИммуннодефицитные состоянияДополнительные факторы у пожилыхПереохлажденияСахарный диабет
- 26. Морфологические изменения лимфоцитарные инфильтратыучастки расширения канальцев экссудат в интерстиции, содержащий полиморфноядерные лейкоцитыинтерстициальный фиброз
- 27. Клинические симптомы при ХП: мочевойдизурическийинтоксикационныйгипертензивныйанемический
- 28. Мочевой синдром Лейкоциты из МВП и интерстиция Количество коррелирует с остротой процесса Лейкоцитурия
- 29. Гематурия В активную фазу ХП гематурия выявляется
- 30. Протеинурия Нетипичный симптом ХП Обычно не более
- 31. Интоксикационный синдром Обычно выражен слабо, лихорадка кратковременна,
- 32. Клиника Симптоматика пиелонефрита может быть скудной у
- 33. Клиника В отличие от инфекций других отделов
- 34. Диагностические критерии хронического пиелонефрита: ■ боль в
- 35. Острый гломерулонефрит— острое иммунно-воспалительное заболевание почек с преимущественным поражением клубочков
- 36. ЭтиопатогенезПостстрептококковый гломерулонефрит (β-гемолитический стрептококк группы А)Отложение иммунных
- 37. КЛИНИЧЕСКАЯ КАРТИНАБоли в поясницеЖаждаОлигурияОтекиГипертонияПатологические изменения в моче
- 38. КЛИНИЧЕСКАЯ КАРТИНАТриадная классическая форма – отеки, гипертензия
- 39. Программа обследованияОАК, ОАМЕжедневное измерение суточного диуреза и
- 40. Диагностические критерии: Появление после перенесенной ангины или
- 41. Прогноз заболеванияПродолжительность ОГЛ – 1-4 месяцаПолное и
- 42. Хронический гломерулонефрит
- 43. Хронический гломерулонефрит (ХГН) -
- 44. Распространенность Является наиболее частой причиной почечной недостаточностиЗаболевание
- 45. Этиология Инфекции: бактериальные (стрептококк, стафилококк и др.);
- 46. Патогенезиммуновоспалительная концепциядостоверно более часто, чем в популяции,
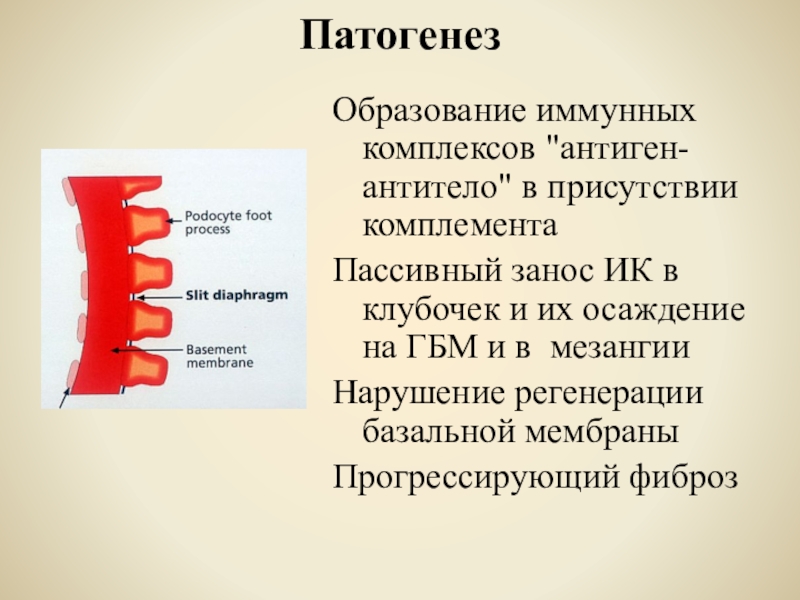
- 47. ПатогенезОбразование иммунных комплексов "антиген-антитело" в присутствии комплементаПассивный
- 48. В зависимости от клинических
- 49. Латентный ХГН самая частая форма хронического ГНпроявляется
- 50. Гипертонический ГН ГН с более выраженной гипертонией
- 51. Нефротический ГН Нефротический синдром, имеющий обычно рецидивирующий характерСмешанный ГНСочетание нефротического ГН с гипертонией
- 52. Показатели активности гломерулонефрита: нефротический синдром
- 53. Прогноз заболевания: полное выздоровление
- 54. РЕЗЮМЕ:Таким образом, ГН — это иммуно-воспалительное прогрессирующее заболевание почек с высокой вероятностью развития ХПН
- 55. Хроническая почечная недостаточность – синдром, обусловленный значительным
- 56. Хроническая почечная недостаточностьВсе многообразие путей повреждения
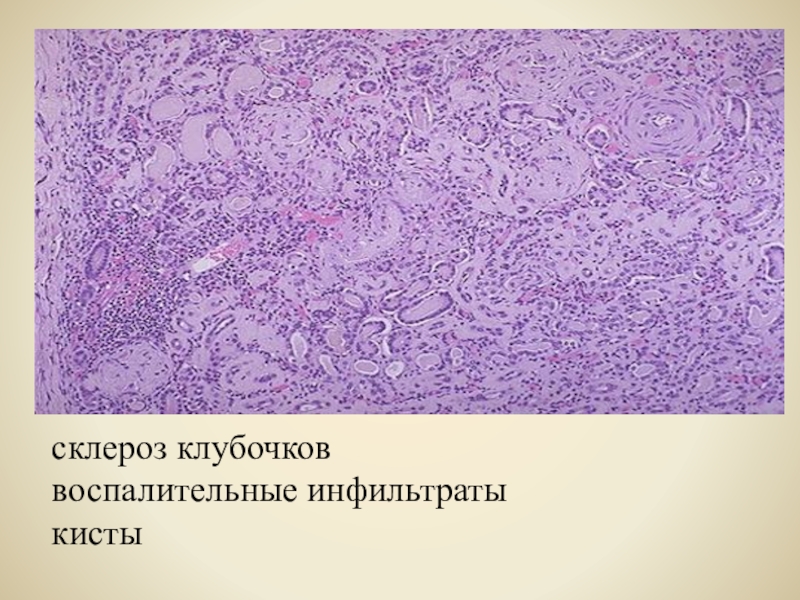
- 57. склероз клубочков воспалительные инфильтратыкисты
- 58. Можно ли распознать ХПН по клиническим симптомам?
- 59. Как распознать ХПН? Диагноз ХПН становится очевидным,
- 60. Этиология ХПНГломерулонефриты Тубулоинтерстициальные болезни почек (ХП, ИН)Диффузные
- 61. Этиология ХПНПервичные поражения сосудов (злокачественная и эссенциальная
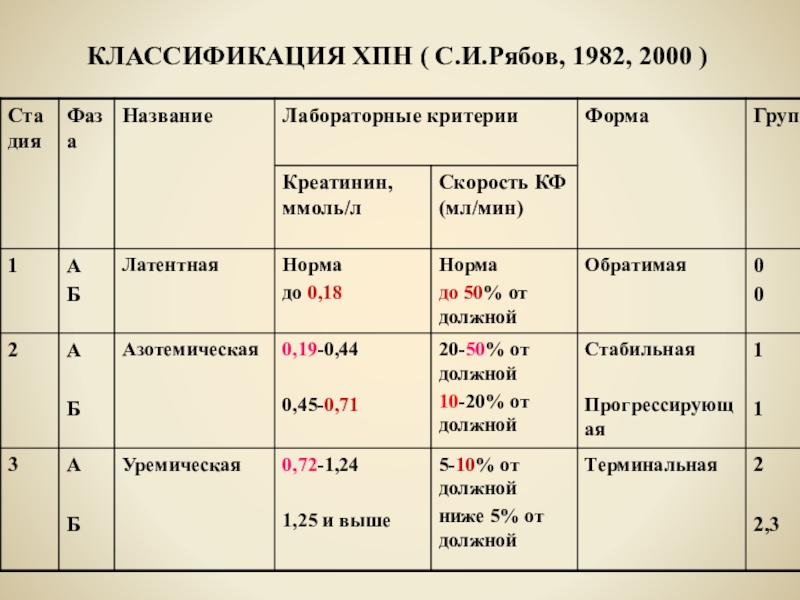
- 62. КЛАССИФИКАЦИЯ ХПН ( С.И.Рябов, 1982, 2000 )
- 63. Формула D.W. Coccroft и M.H. Gault для
- 64. Признаки ХПН - I стадияЖаждаСухость кожиНарушение снаОбщая слабость, быстрая утомляемостьИзменение диуреза – никтурия, изостенурия
- 65. АзотемияМОЧЕВИНА (3,3-8,3 ммоль/л)КРЕАТИНИН (до 0,088 ммоль/л)МОЧЕВАЯ КИСЛОТА (0,1-0,3 ммоль/л)ОСТАТОЧНЫЙ АЗОТ (14-28 ммоль/л)
- 66. Признаки ХПН II-III стадия (нарастание признаков)Изменение диуреза
- 67. Признаки ХПН II-III стадия (нарастание признаков)Астенический синдром
- 68. Клинические признаки уремии (IIБ ст.) Нервная система
- 69. Клинические признаки уремии (IIБ ст.) Дерматологические –
- 70. Клинические признаки уремии (IIБ ст.) Гематологические –
- 71. Нарушение водно-электролитного обмена Причины гиперкалиемии (3,8-4,6 ммоль)снижение
- 72. Причины гипокалиемии недостаточное поступление калия с пищейприменение калийуретических мочегонных выведение калия через желудочно-кишечный тракт
- 73. Повышение креатинина крови на 0,1 ммоль/л приводит
- 74. ЭРИТРОПОЭТИН - гликопротеиновый гормон, регулирует эритропоэз по
- 75. ПРИЧИНЫ АНЕМИИ Снижение выработки эритропоэтинаМеньше продолжительность жизни эритроцитов (64 дня)ГемолизДефицит железа, аминокислот, белков
- 76. Поражения костной системы (обусловленные нарушением фосфорно-кальциевого обмена)
- 77. Уремическая комаУремический запах изо рта – разложение
- 78. Скачать презентанцию
Слайды и текст этой презентации
Слайд 2Вопросы лекции
Синдромы при патологии почек
Хронический пиелонефрит
Острый и хронический гломерулонефрит
ХПН
Слайд 3Эпидемиология
Ежегодно регистрируется около 1 млн. заболеваний почек
Гемодиализ – высотехнологичный и
дорогостоящий метод лечения ХПН
Слайд 4Потребность в диализных методах –
500-600 мест на 1 млн.
человек
США – 1 000 мест
Япония – 1 200 мест
Россия –
39 мест (1990 г. – 2-4 места)93% американцев через 1 месяц после начала гемодиализа возвращаются к работе
Слайд 5Мочевой синдром
Протеинурия
Гематурия
Лейкоцитурия
Цилиндрурия
ОАМ, исследования мочи по Нечипоренко, определение суточной протеинурии
Слайд 6Нефротический синдром
один из "больших" нефрологических синдромов, развитие которого всегда свидетельствует
о тяжести поражения почек (приоритет в выделении НС принадлежит Е.М.Тарееву)
Слайд 7Нефротический синдром
протеинурия свыше 3 г/л
гипоальбуминемия (менее 30 г/л)
диспротенемия (увеличение 2
и –глобулинов, снижение -глобулина)
отеки
гиперлипидемия
Слайд 8Этиология нефротического синдрома
Хронические гломерулонефриты
Сахарный диабет (диабетическая нефропатия)
Коллагенозы
Амилоидоз
Туберкулез
Миеломная болезнь
Лекарственные средства
Паранеопластический
синдром
Слайд 9Повреждение клубочков почек (нарушение структуры базальной мембраны клубочков)
Увеличение проницаемости клубочков
Потеря
белка с мочой (отеки, анасарка)
Патогенез НС
Слайд 10Задержка жировых продуктов в сосудах вследствие повышенного выделения с мочой
ферментов их расщепляющих (лецитин-холестерин-ацилтрансфераза), снижением активности липопротеидлипазыускорение (прогрессирование атеросклероза с
формированием сердечно-сосудистых осложнений)Патогенез НС
Слайд 11Патогенез нефротического синдрома
активация факторов коагуляции (снижается уровень антитромбина III и
других естественных антикоагулянтов из-за потерь с мочой )
нарастающие нарушения фосфорно-кальциевого
обмена (гипокальциемия, остеопороз)Слайд 12Патогенез нефротического синдрома
иммунодепрессия (снижение IgG, инфекционные осложнения в доантибактериальную эру
являлись одной из основных причин смерти больных с НС)
Слайд 14
общая слабость
значительные и распространенные отеки
уменьшение диуреза до 400-500 мл в
сутки
при осмотре - одутловатость лица и век, распространенные отеки,
бледность кожи и слизистых оболочек, сужение глазных щелейНефротический синдром
Слайд 15Паренхиматозная (при остром и хроническом гломерулонефрите, хроническом пиелонефрите, нефропатии беременных,
диабетическом гломерулосклерозе, диффузных заболеваниях соединительной ткани)
Вазоренальная (врожденное и атеросклеротическое сужение
почечных артерий)Синдром почечной артериальной гипертензии
Слайд 16Синдром почечной артериальной гипертензии
Особенности почечной АГ:
Более высокий уровень диастолического
АД (больше 110-120 мм рт. ст.)
Относительно частое (в 20-25% случаев)
злокачественное течение АГБыстрое развитие сосудистых осложнений
Прогрессирующая почечная недостаточность
Редко встречается кризовое течение
Слайд 17головная боль
головокружение
шум в ушах
сердцебиение, боли в области сердца
одышка при физической
нагрузке и отеки нижних конечностей указывают на развитие сердечной недостаточности
снижение остроты зрения
Синдром почечной артериальной гипертензии
Слайд 18пульс напряженный (pulsus durus)
усиленный и разлитой верхушечный толчок
перкуторно - смещение
границы ОСТ влево
при аускультации выявляется ослабление I тона, акцент II
тона на аортерегистрируется значительное повышение диастолического АД
Синдром почечной артериальной гипертензии
Слайд 19Синдром почечной эклампсии
Почечная эклампсия (от греч. eclampsis — вспышка, судороги)
представляет собой внезапное развитие у больных с заболеваниями почек тонических,
а затем клонических судорог с потерей сознанияСлайд 20Отечный синдром
Артериальная гипертензия
Гиперволемический отек головного мозга
Повышение внутричерепного давления
Патогенез почечной эклампсии
Слайд 21Приступ ПЭ возникает внезапно, в начале появляются тонические, затем клонические
судороги с потерей сознания
При осмотре лицо цианотичное и отечное, язык
прикушен, изо рта выделяется пена, зрачки расширены и не реагируют на свет, высокое диастолическое давлениеУ больных могут отмечаться непроизвольные мочеиспускание и дефекация
Приступ ПЭ длится несколько минут
Клиническая картина
Слайд 22
ХРОНИЧЕСКИЙ ПИЕЛОНЕФРИТ - неспецифический бактериальный воспалительный процесс
почечной лоханки, чашек,
паренхимы с поражением интерстициальной ткани
Слайд 25Факторы, способствующие ХП
Экстраренальные инфекционные очаги
Иммуннодефицитные состояния
Дополнительные факторы у пожилых
Переохлаждения
Сахарный диабет
Слайд 26Морфологические изменения
лимфоцитарные инфильтраты
участки расширения канальцев
экссудат в интерстиции, содержащий
полиморфноядерные лейкоциты
интерстициальный фиброз
Слайд 28Мочевой синдром
Лейкоциты из МВП и интерстиция
Количество коррелирует с
остротой процесса
Лейкоцитурия
Слайд 29Гематурия
В активную фазу ХП гематурия выявляется у 30-40%
больных, в латентную стадию - у 5-8%
Характерна микрогематурия, 3-8 эритроцитов
в поле зренияСлайд 30Протеинурия
Нетипичный симптом ХП
Обычно не более 1,0 г в
сутки
Цилиндры
Гиалиновые, зернистые, восковидные
Повышение незначительное
Снижение удельного веса мочи!
При обострении заболевания - 100%
Слайд 31Интоксикационный синдром
Обычно выражен слабо, лихорадка кратковременна, редко фебрильная
Типичны
недомогание, утомляемость, познабливание
При обострении лейкоцитоз и ускорение СОЭ
Слайд 32Клиника
Симптоматика пиелонефрита может быть скудной у больных пожилого возраста.
В
то же время дизурические явления, наблюдающиеся при инфекциях нижних отделов
мочевыводящих путей (цистит, уретрит, простатит), возникают в случае вовлечения в процесс нижележащих отделов.Клинические симптомы сепсиса могут наблюдаться у 30% больных пиелонефритом.
Слайд 33Клиника
В отличие от инфекций других отделов мочевыводящей системы для
пиелонефрита характерна выраженная клиническая симптоматика:
лихорадка,
ознобы,
выраженная интоксикация,
боли
в пояснице, усиливающиеся при пальпации, ходьбе, поколачивании; Как правило, наблюдаются изменения в анализе крови:
лейкоцитоз со сдвигом формулы влево,
повышение СРВ,
может отмечаться увеличение мочевины и креатинина.
Слайд 34Диагностические критерии хронического пиелонефрита:
■ боль в поясничной области, познабливание, дизурия
■
положительный симптом Пастернацкого
■ положительные результаты анализа на бактериурию и лейкоцитурию
■
снижение канальциевой реабсорбции■ асимметрия поражения почек
Слайд 35Острый гломерулонефрит
— острое иммунно-воспалительное заболевание почек с преимущественным поражением клубочков
Слайд 36Этиопатогенез
Постстрептококковый гломерулонефрит
(β-гемолитический стрептококк группы А)
Отложение иммунных комплексов с антигенами
стрептококка в клубочках
Активация комплемента приводит к цитолизу бактерий
Повреждение базальной мембраны
Пролиферация
мезангиальных клеток Поражение 80-90% клубочков
Слайд 37КЛИНИЧЕСКАЯ КАРТИНА
Боли в пояснице
Жажда
Олигурия
Отеки
Гипертония
Патологические изменения в моче
Слайд 38КЛИНИЧЕСКАЯ КАРТИНА
Триадная классическая форма – отеки, гипертензия и гематурия (развернутая)
Нефротическая
– нефротический синдром
Моносимптомная – гематурическая, гипертоническая
Слайд 39Программа обследования
ОАК, ОАМ
Ежедневное измерение суточного диуреза и количества выпитой жидкости
Исследование
мочи по Зимницкому и Нечипоренко
Определение клубочковой фильтрации
Мочевина, креатинин, общий
белок, белковые фракции, холестерин, липопротеины, фибриноген, СРБ, титр антител к стрептолизинуСлайд 40Диагностические критерии:
Появление после перенесенной ангины или ОРЗ
Отеки, АГ
■ гематурия
■ протеинурия
■ повышение титра антител к стрептолизину-О
Слайд 41Прогноз заболевания
Продолжительность ОГЛ – 1-4 месяца
Полное и стойкое выздоровление отмечается
в 50-70% случаев
Если в течение 12 месяцев не исчезают симптомы
ОГЛ, то он переходит в хроническую формуСлайд 43 Хронический гломерулонефрит (ХГН) - это генетически обусловленное
иммунно-опосредованное воспаление клубочков почек, характеризующееся постепенной гибелью клубочков, сморщиванием почки
и развитием хронической почечной недостаточностиСлайд 44Распространенность
Является наиболее частой причиной почечной недостаточности
Заболевание встречается в любом
возрасте, но чаще его первые симптомы появляются в возрасте 20–40
летОтмечается наследственная предрасположенность к развитию болезни
Слайд 45Этиология
Инфекции: бактериальные (стрептококк, стафилококк и др.); вирусные (гепатит В,
гепатит С и др.); паразитарные.
Токсические вещества (органические растворители, алкоголь,
свинец, ртуть, лекарства). Экзогенные неинфекционные антигены, действующие с вовлечением иммунных механизмов, в том числе по типу атопии.
Эндогенные антигены (редко): ДНК, опухолевые.
Слайд 46Патогенез
иммуновоспалительная концепция
достоверно более часто, чем в популяции, у больных ХГН
выявляются антигены HLA - AW19, B8, В14, В41
Слайд 47Патогенез
Образование иммунных комплексов "антиген-антитело" в присутствии комплемента
Пассивный занос ИК в
клубочек и их осаждение на ГБМ и в мезангии
Нарушение
регенерации базальной мембраныПрогрессирующий фиброз
Слайд 48 В зависимости от клинических проявлений и течения
различают следующие варианты хронического ГН:
латентный
гематурическийнефротический
гипертонический
смешанный
Слайд 49Латентный ХГН
самая частая форма хронического ГН
проявляется лишь изменениями мочи
(протеинурия до 2—3 г в сутки, незначительная эритроцитурия)
иногда мягкая артериальная
гипертониятечение обычно медленно прогрессирующее
Слайд 50Гипертонический ГН
ГН с более выраженной гипертонией и минимальным мочевым
синдромом
Гематурический ГН
проявляется постоянной микрогематурией, нередко с эпизодами макрогематурии, протеинурия
не превышает 1 г в суткиСлайд 51Нефротический ГН
Нефротический синдром, имеющий обычно рецидивирующий характер
Смешанный ГН
Сочетание нефротического
ГН с гипертонией
Слайд 52Показатели активности гломерулонефрита:
нефротический синдром
нарастание протеинурии
нарастание гематурии
резкое повышение АД
падение почечных функций
с нарастанием азотемии за короткое времяувеличение СОЭ
гипер-a2-глобулинемия
Слайд 53Прогноз заболевания:
полное выздоровление возможно в единичных
случаях, чаще можно добиться лишь полной либо частичной ремиссии различной
продолжительностиСлайд 54РЕЗЮМЕ:
Таким образом, ГН — это иммуно-воспалительное прогрессирующее заболевание почек с
высокой вероятностью развития ХПН
Слайд 55Хроническая почечная недостаточность – синдром, обусловленный значительным
(не менее 65-70%) и необратимым уменьшением функционирующей почечной ткани
Слайд 56Хроническая
почечная недостаточность
Все многообразие путей повреждения почек сходится на одной
улице под названием нефросклероз
Saulo Klahr et al., 1988
Нефросклероз – морфологический
субстрат ХПН Как морфологический феномен, нефросклероз задолго опережает другие проявления ХПН
Слайд 58Можно ли распознать ХПН
по клиническим симптомам?
Клинические симптомы ХПН
становятся
явными только в далеко зашедших стадиях почечной недостаточности
не коррелируют
с оставшейся массой функционирующих нефроновСлайд 59Как распознать ХПН?
Диагноз ХПН становится очевидным,
если
функциональные показатели почек снижены
они стабильны при наблюдении
больного в течение нескольких недельСлайд 60Этиология ХПН
Гломерулонефриты
Тубулоинтерстициальные болезни почек (ХП, ИН)
Диффузные болезни соединительной ткани
с поражением почек (СКВ, РА)
Болезни обмена веществ (СД, амилоидоз, подагра)
Слайд 61Этиология ХПН
Первичные поражения сосудов (злокачественная и эссенциальная гипертония, стеноз почечных
артерий, ишемическая нефропатия)
Врожденные заболевания почек (поликистоз)
Обструктивные нефропатии (МКБ, гидронефроз, опухоли
мочеполовой системы)Слайд 63Формула D.W. Coccroft и M.H. Gault для измерения СКФ
СКФ =
(140 – возраст) х вес в кг
814 х креатинин крови в ммоль/лДля женщин полученный результат умножить на 0,85
Слайд 64Признаки ХПН - I стадия
Жажда
Сухость кожи
Нарушение сна
Общая слабость, быстрая утомляемость
Изменение
диуреза – никтурия, изостенурия
Слайд 65Азотемия
МОЧЕВИНА (3,3-8,3 ммоль/л)
КРЕАТИНИН (до 0,088 ммоль/л)
МОЧЕВАЯ КИСЛОТА (0,1-0,3 ммоль/л)
ОСТАТОЧНЫЙ АЗОТ
(14-28 ммоль/л)
Слайд 66Признаки ХПН II-III стадия
(нарастание признаков)
Изменение диуреза – никтурия, изостенурия (I
стадия)
Изменение диуреза – полиурия, никтурия, изогипостенурия (II стадия)
Изменение диуреза
– олигурия, анурия, никтурия, изогипостенурия (III стадия)Слайд 67Признаки ХПН II-III стадия
(нарастание признаков)
Астенический синдром
Артериальная гипертензия – ренинзависимая
Энцефалопатия
и периферическая полинейропатия
Развитие иммунодефицитного состояния с присоединением вторичной инфекции
Слайд 68Клинические признаки уремии (IIБ ст.)
Нервная система – утомляемость, нейропатия,
ступор, мышечные подергивания, судороги, кома
Сердечно-сосудистая система – сердечная недостаточность, гипертензия,
перикардит, миокардит, аритмияДыхательная система – трахеиты, бронхиты, пневмонии, плевриты, «уремическое легкое», дыхание Куссмауля
ЖКТ – тошнота, рвота, стоматит, гингивит, гастриты, пептические язвы, панкреатит, энтероколит, перитонит
Слайд 69Клинические признаки уремии (IIБ ст.)
Дерматологические – сухость кожи, зуд,
расчесы, гнойничковая сыпь, «уремический иней», бледно-землистый цвет кожи
Мышечные (дистрофический) синдром
–атрофия мышц, кахексияСлайд 70Клинические признаки уремии (IIБ ст.)
Гематологические – анемия (нормохромная, нормоцитарная,
лимфопения, нарушение функции тромбоцитов и коагуляции
Иммунологические – снижение продукции антител.
Нарушения клеточного иммунитетаСлайд 71Нарушение водно-электролитного обмена
Причины гиперкалиемии (3,8-4,6 ммоль)
снижение КФ менее 15
мл/мин
усиленный метаболизм (инфекция, лихорадка, травма)
прием калийсберегающих диуретиков
ацидоз
Слайд 72Причины гипокалиемии
недостаточное поступление калия с пищей
применение калийуретических мочегонных
выведение
калия через желудочно-кишечный тракт
Слайд 73
Повышение креатинина крови на 0,1 ммоль/л приводит к снижению:
эритроцитов
на 0,3 х 1012/л
гемоглобина на 8 г/л
(Шостка Г.Д., 1997 г.)
Синдромы
ХПН - анемическийСлайд 74ЭРИТРОПОЭТИН -
гликопротеиновый гормон, регулирует эритропоэз по потребности в кислороде
по принципу обратной связи
синтезируется в фибробластоподобных клетках
перитубулярного интерстиция
Слайд 75ПРИЧИНЫ АНЕМИИ
Снижение выработки эритропоэтина
Меньше продолжительность жизни эритроцитов (64 дня)
Гемолиз
Дефицит
железа, аминокислот, белков
Слайд 76Поражения костной системы
(обусловленные нарушением
фосфорно-кальциевого обмена)
остеомаляция (боли в
костях)
субпериостальные эрозии фаланг
метастатические кальцификаты (артерии, мягкие ткани)
остеопороз
Слайд 77Уремическая кома
Уремический запах изо рта – разложение мочевины до аммиака
под влиянием бактерий ОСТАТОЧНЫЙ АЗОТ (более 70 ммоль/л)
Сознание утрачивается
Дыхание Куссмауля
Заторможенность с периодами возбуждения, галлюцинаций
Мышечные подергивания