Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Диффузный токсический зоб
Содержание
- 1. Диффузный токсический зоб
- 2. Диффузный токсический зоб (ДТЗ) (болезнь Грейвса, Базедова
- 3. Этиология 1. Наследственность2. Очаговые инфекции3. Стрессовые факторы4.
- 4. Эпидемиология Заболеваемость от 15 до 50 человек
- 5. Клиническая картина Жалобы: возбудимость, раздражительность;психическая лабильность;влажная, теплая кожа,
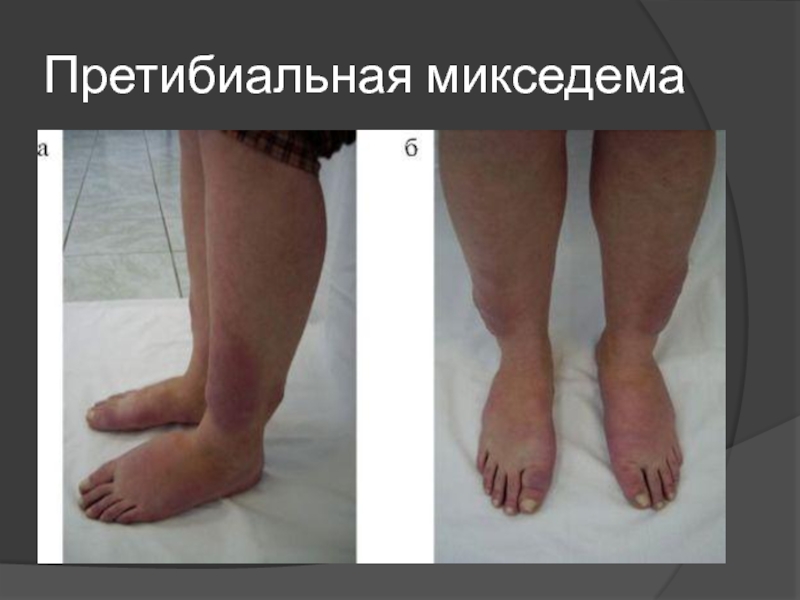
- 6. Претибиальная микседема
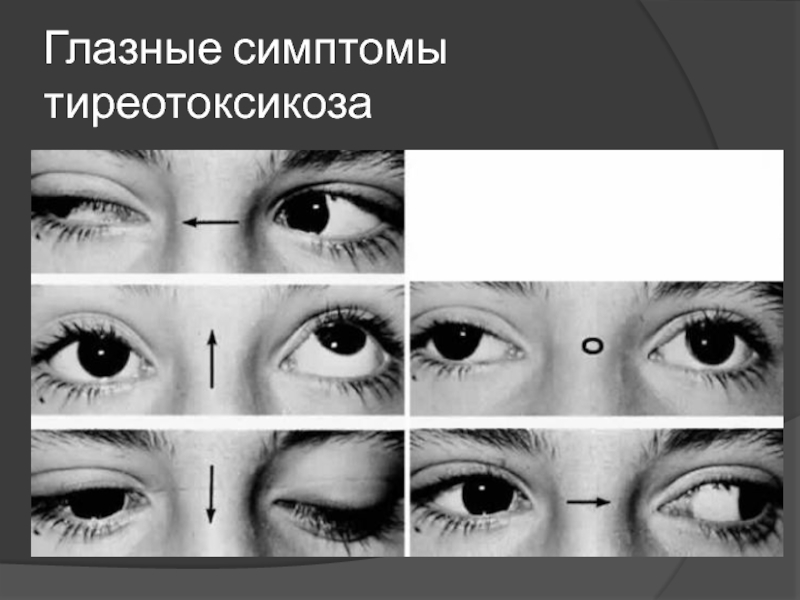
- 7. Глазные симптомы тиреотоксикоза
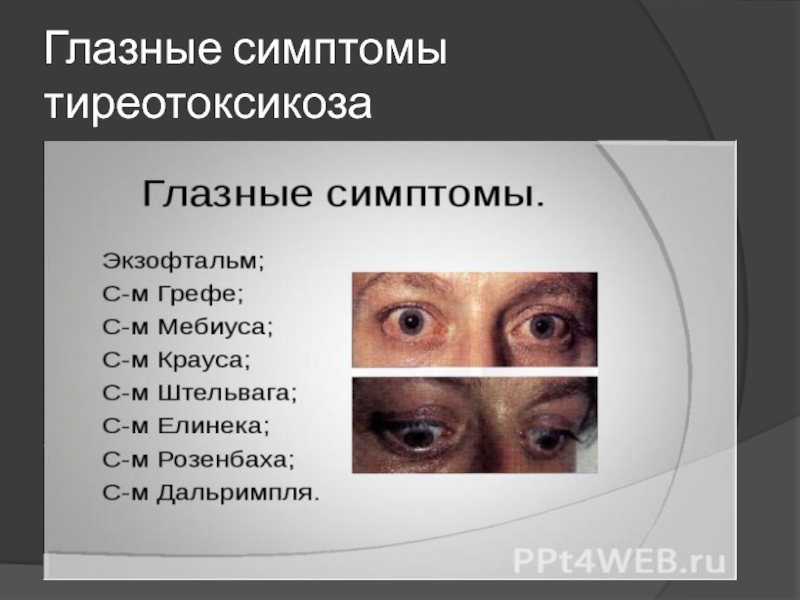
- 8. Глазные симптомы тиреотоксикоза
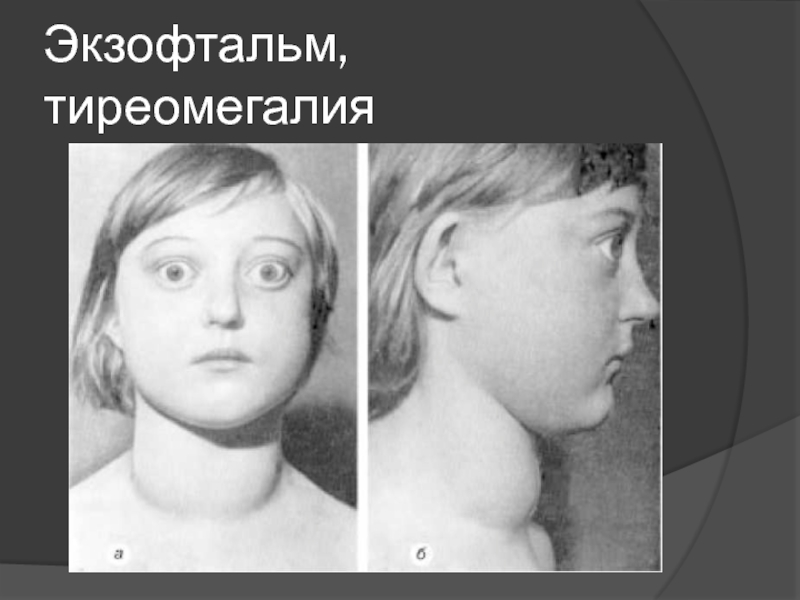
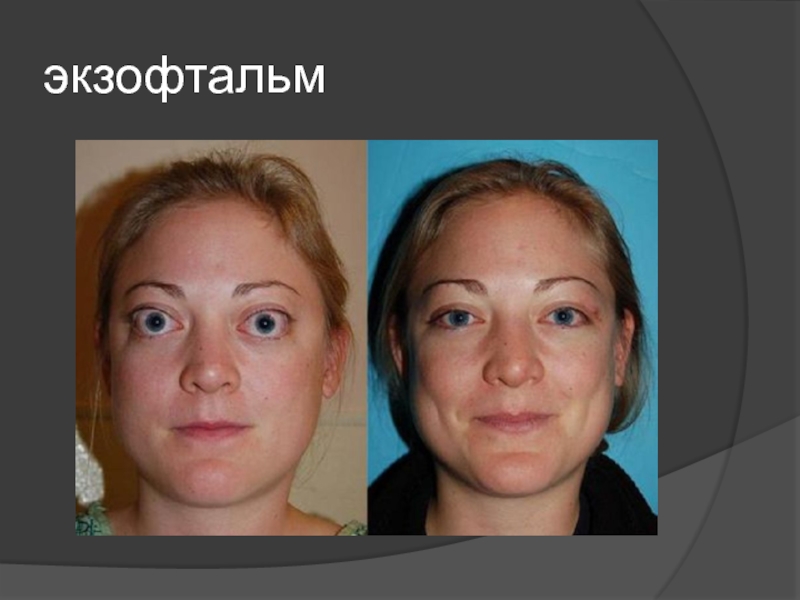
- 9. Экзофтальм, тиреомегалия
- 10. экзофтальм
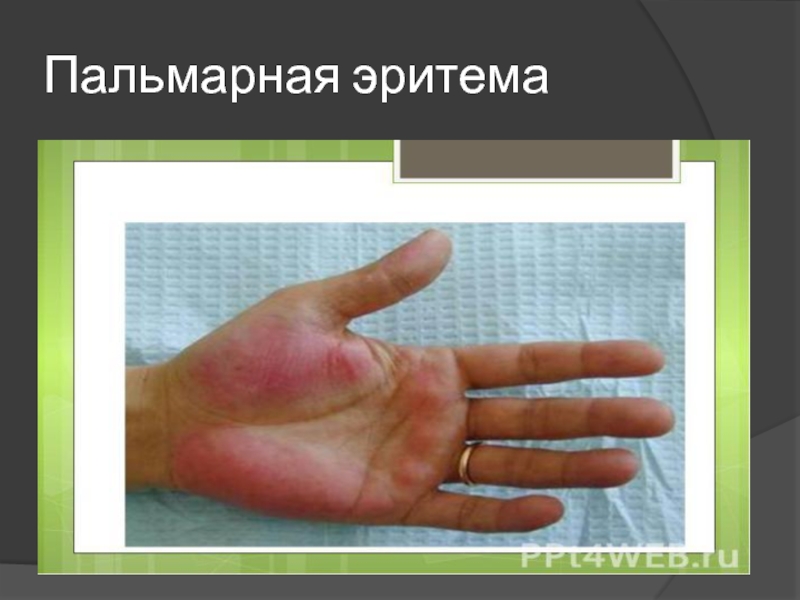
- 11. Пальмарная эритема
- 12. Физикальные признаки зоб (диффузный, реже диффузно-узловой);тахикардия;фибрилляция предсердий
- 13. Эндокринная офтальмопатия (ЭОП, офтальмопатия Грейвса, аутоиммунная офтальмопатия)
- 14. Степени тяжести тиреотоксикоза - легкая степеньНерезко выражены
- 15. Диагностика I этап – подтверждение синдрома тиреотоксикоза:физикальное
- 16. Диагностические критерии: Клиническая картина тиреотоксикозаЛабораторное подтверждение тиреотоксикоза:
- 17. Дифференциальная диагностика Заболевания, протекающие с синдромом тиреотоксикоза:-
- 18. Лечение ЦЕЛЬ – достижение стойкого эутиреоза или
- 19. Медикаментозная терапия - группы препаратов: Тиреостатики (тионамиды)-
- 20. 2. Бета-адреноблокаторы – препаратом выбора является пропранолол
- 21. Лечение радиоактивным йодом во многих странах используется
- 22. Хирургическое лечение – проводится строго по показаниям
- 23. Тиреотоксический криз – острое осложнение ДТЗ,
- 24. Лечение тиреотоксического криза
- 25. Скачать презентанцию
Диффузный токсический зоб (ДТЗ) (болезнь Грейвса, Базедова болезнь) – аутоиммунное органоспецифическое генетически обусловленное заболевание, основными клиническими проявлениями которого являются зоб, экзофтальм и синдром тиреотоксикоза, возникающий в результате избыточной секреции тиреоидных гормонов
Слайды и текст этой презентации
Слайд 2Диффузный токсический зоб (ДТЗ)
(болезнь Грейвса, Базедова болезнь) –
аутоиммунное органоспецифическое
Слайд 3Этиология
1. Наследственность
2. Очаговые инфекции
3. Стрессовые факторы
4. Инсоляция
5.Неврозы
6.Курение
Патогенез
Выработка стимулирующих антител
к рецептору ТТГ с развитием синдрома тиреотоксикоза (участие LATS- фактора) воспалительными изменениями в ретробульбарной клетчатке Слайд 4Эпидемиология
Заболеваемость от 15 до 50 человек на 100 тыс. населения
в год
наиболее часто ДТЗ возникает у лиц в возрасте 20
– 50 летСоотношение числа болеющих мужчин и женщин 1:8(10)
Среди детей заболевание встречается реже, соотношение девочек и мальчиков соответствует показателям взрослых
Пациенты в возрасте до 15 лет чаще заболевают в препубертатном возрасте
Слайд 5Клиническая картина
Жалобы:
возбудимость, раздражительность;
психическая лабильность;
влажная, теплая кожа, повышенная потливость;
похудание на фоне
повышенного аппетита;
плохая переносимость тепла;
тремор рук и тела;
тахикардия, перебои в работе
сердца;слабость общая и мышечная;
повышенная утомляемость;
диарея;
полиурия;
дискомфорт со стороны глаз: фотофобия, диплопия, экзофтальм;
олигоменорея, аменорея;
бесплодие
нарушение концентрации внимания, бессонница.
Слайд 12Физикальные признаки
зоб (диффузный, реже диффузно-узловой);
тахикардия;
фибрилляция предсердий (чаще старше 50 лет);
глазные
симптомы;
сосудистый шум в области ЩЖ;
мелкий тремор пальцев рук;
теплая влажная кожа;
пальмарная
эритема;зуд;
крапивница;
диффузная аллопеция;
мышечная слабость и проксимальная миопатия;
специфические признаки (претибиальная микседема, онихолизис, акропатия);
гинекомастия у мужчин;
увеличение печени (при токсическом гепатите);
признаки ассоциированных аутоиммунных заболеваний (первичная надпочечниковая недостаточность, СД 1 типа, первичный гипогонадизм, витилиго, пернициозная анемия);
редко: хорея, периодический паралич (у азиатских мужчин), психоз.
Слайд 13Эндокринная офтальмопатия
(ЭОП, офтальмопатия Грейвса, аутоиммунная офтальмопатия) – аутоиммунное заболевание, патогенетически
связанное с болезнью Грейвса, характеризующееся отеком и лимфоцитарной инфильтрацией, а
в дальнейшем фиброзными изменениями ретробульбарной клетчатки и глазодвигательных мышц.Развивается у 50-75% пациентов с болезнью Грейвса.
Клинические проявления - различают 3 стадии:
I - припухлость век, ощущение «песка в глазах», слезотечение, отсутствие диплопии
II - диплопия, ограничение отведения глаз
III – неполное закрытие глазной щели, изъязвление роговицы, стойкая диплопия, атрофия зрительного нерва.
Фазы – активная и неактивная.
Слайд 14Степени тяжести тиреотоксикоза
- легкая степень
Нерезко выражены симптомы со стороны ЦНС,
пульс 80-100 уд./мин., похудание
второй половине дня, увеличение основного обмена до 30%.- Легкая (субклинический) - ↓ ТТГ, Т3 и Т4 в норме, клиническая симптоматика стертая (устанавливается на основании лаборатоных данных).
- средней степени тяжести
Выраженные расстройства функций ЦНС, пульс 100-120 уд/мин, увеличение пульсового давления. Снижение массы тела >10%, снижение трудоспособности в течение дня. Основной обмен повышен +60%.
- Средняя (манифестный) - ↓ ТТГ, ↑ Т3 и Т4, имеется развернутая клиническая картина.
- тяжелая степень
Наряду с расстройствами ЦНС развиваются резкая мышечная слабость, тяжелые нарушения функции сердечно-сосудистой системы, дистрофические нарушения в паренхиматозных органах. Тахикардия ≥120 уд/мин, мерцательная аритмия, сердечная недостаточноcть -II-IIIст. Увеличение основного обмена >60%, масса тела резко снижается. Трудоспособность утрачена.
Слайд 15Диагностика
I этап – подтверждение синдрома тиреотоксикоза:
физикальное обследование;
определение в крови ТТГ,
Т-3, Т-4, Антитела к рецепторам ТТГ
II этап –
УЗИ щитовидной железы;
исследование
антитела к рецеторам ТТГсцинтиграфия ЩЖ;
тонкоигольная биопсия ЩЖ.
Слайд 16Диагностические критерии:
Клиническая картина тиреотоксикоза
Лабораторное подтверждение тиреотоксикоза: подавленный ТТГ, повышенный Т4
и/или Т3
Диффузное или диффузно-узловое увеличение щитовидной железы (УЗИ)
Диффузное усиление захвата
радиофармпрепарата по данным сцинтиграфии щитовидной железыВысокий уровень антител к рецептору ТТГ и классических антител к щитовидной железе (АТ-ТПО, АТ-ТГ)
Слайд 17Дифференциальная диагностика
Заболевания, протекающие с синдромом тиреотоксикоза:
- узловой или многоузловой токсический
зоб
- «деструктивный» тиреотоксикоз при подостром, аутоиммунном, послеродовом тиреоидитах
- транзиторный гестационный
тиреотоксикоз- тиреотропинома и гипофизарная резистентность к тиреоидным гормонам
- ятрогенный и искусственный (артефициальный) тиреотоксикоз
- яичниковая струма (Struma ovarii)
- хориокарцинома
- йодиндуцированный тиреотоксикоз
Заболевания или состояния, протекающие со сходной клинической симптоматикой:
- невротические расстройства
- нейроциркуляторная дистония
- миокардит
- феохромоцитома
- наркомания
- беременность
Слайд 18Лечение
ЦЕЛЬ – достижение стойкого эутиреоза или гипотиреоза.
Основные этапы:
I этап –
медикаментозное устранение тиреотоксикоза
II этап – достижение стойкого эутиреоза или
гипотиреоза:- длительная тиреостатическая терапия
- лечение радиоактивным йодом
- хирургическое лечение.
Слайд 19Медикаментозная терапия - группы препаратов:
Тиреостатики (тионамиды)
- мерказолил - 20 мг/сут
при легких формах заболевания; 30 мг/сут при средней тяжести; 40-60
мг/сут при тяжелом течении на 2-3 приема – 3-4 нед. с последующим постепенным снижением дозы препарата (по 5 мг в 3 дня) до поддерживающей (10 мг/сут на 1-2 приема).- пропилтиоурацил(ПТУ) 200 мг/сут при легких формах заболевания, 300 мг/сут при сред. тяжести, 400-600 мг/сут
при тяжелой форме на 3 приема – 3-4 нед с последующим постепенным снижением дозы препарата (по 50
мг в 3 дня) до поддерживающей (100 мг/сут на 2 приема).
- В случае назначения длительной терапии тиреостатиками после достижения эутиреоза к терапии целесообразно добавление левотироксина в дозе 50-75 мкг/сут на 1 прием утром по схеме «блокируй и замещай».
Продолжительность тиреостатической терапии – 12-18 месяцев.
Слайд 202. Бета-адреноблокаторы – препаратом выбора является
пропранолол (анаприлин, обзидан)конкор,небилет который
замедляет периферическую конверсию Т4 в Т3
- легкие формы тиреотоксикоза
– 0-60 мг/сут.- средняя и тяжелая степень – 120-180 мг/сут. на 3 приема
- после достижения стойкого эутиреоза (обычно через 3-4 нед.) отменяются.
3. Глюкокортикоиды - показания к назначению
- развитие лейкопении или агранулоцитоза при приеме тионамидов
- тиреотоксикоз тяжелой степени с выраженными сердечно-сосудистыми нарушениями (недостаточность кровообращения, мерцательная аритмия)
- токсическое поражение печени
тиреотоксический криз.
СХЕМА НАЗНАЧЕНИЯ: преднизолон в дозе 30-40 мг/сут. на 3 приема после еды - с постепенной полной отменой препарата после достижения эутиреоза (обычно 3-4 нед.) назначение глюкокортикоидов при тиреотоксическом кризе по специальной схеме.
4. Седативная терапия.
5. Витаминотерапия.
Слайд 21Лечение радиоактивным йодом
во многих странах используется как основной метод
лечения ДТЗ -
проводится врачом-радиологом в специализированном отделении.
Показания (с учетом
низкой доступности терапии I131 в РФ):рецидивирующее течение ДТЗ, несмотря на адекватную тиреостатическую терапию
непереносимость тиреостатиков
наличие узлов в ЩЖ
предшествующая операция на ЩЖ
наличие противопоказаний к оперативному лечению
пожилой возраст.
Противопоказания
беременность и грудное вскармливание
зоб больших размеров (более 60 мл)
наличие эндокринной офтальмопати, если больной курит.
Слайд 22Хирургическое лечение – проводится строго по показаниям в специализированных отделениях,
операция выполняется после достижения эутиреоза после тиреостатической терапии.
Показания:
рецидивирующее течение
ДТЗ, несмотря на адекватную тиреостатическую терапию- непереносимость тиреостатиков
- наличие узлов в ЩЖ
- большой размер зоба (более 40 мл)
- отказ больных от терапии I131.
Противопоказания:
- инсульт или инфаркт, перенесенные менее 6 месяцев назад
- выраженная сердечная или легочная недостаточность
- беременность в III триместре.
Слайд 23Тиреотоксический криз
– острое осложнение ДТЗ, обусловленное резким возрастанием уровня
тиреоидных гормонов в крови и представляющее угрозу жизни больного.
Основные причины:
1.
Обусловленны неправильной подготовкой больного к радикальным видам лечения ДТЗ:операция на ЩЖ у больного с неустраненным тиреотоксикозом;
терапия I131 у больного с неустраненным тиреотоксикозом.
2. Обусловлены сопутствующими заболеваниями или состояниями:
острое инфекционное заболевание (23,1%);
физическая или психоэмоциональная травма (7,6%);
аборт, беременность и роды (7,6%);
неотложные хирургические вмешательства (3,8%);
инфаркт миокарда, инсульт (3,8%);
неизвестные причины (34,6%);
редкие причины;
развитие острых метаболических расстройств;
грубая пальпация ЩЖ у пациентов с тяжелым тиреотоксикозом.
Заболеваемость:
частота ~ 1% среди больных тиреотоксикозом
Слайд 24Лечение тиреотоксического криза
Устранение причин возникновения криза
(например, лечение инфекции, острого инфаркта, инсульта и др.).
Торможение синтеза, освобождения
и периферической конверсии тиреоидных гормонов (тионамиды, препараты йода, глюкокортикоиды).Блокада периферических эффектов тиреоидных гормонов (бета–адреноблокаторы).
Регидратация.
Выведение избытка тиреоидных гормонов из циркуляции (эфферентные методы).
Симптоматическая терапия (антибиотики, кислород, антипиретики, седативные).