Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Дополнительное обследование почек
Содержание
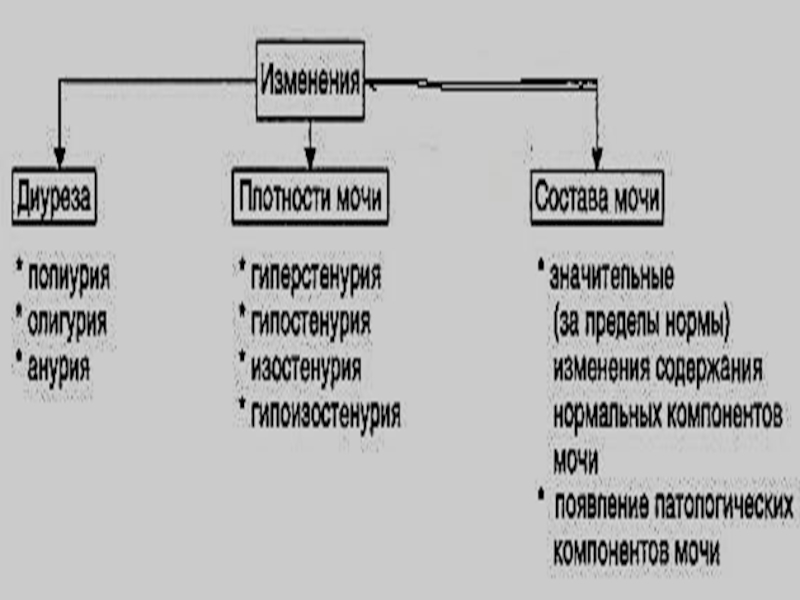
- 1. Дополнительное обследование почек
- 2. Исследование мочи Клиническое исследование мочи включает в
- 3. Исследование физических свойств мочи Количество (200-250мл. в
- 4. Слайд 4
- 5. Слайд 5
- 6. Слайд 6
- 7. Слайд 7
- 8. Слайд 8
- 9. Слайд 9
- 10. Исследование физических свойств мочи Прозрачность. В норме –
- 11. Исследование физических свойств мочи Относительная плотность (удельный
- 12. Слайд 12
- 13. Исследование физических свойств мочи
- 14. Повышение относительной плотности (> 1030 г/л): глюкоза
- 15. Снижение относительной плотности (< 1010 г/л): хроническая
- 16. Исследование физических свойств мочи Свежевыпущенная моча запаха
- 17. Биохимическое исследование мочирН мочи моча здоровых людей
- 18. Биохимическое исследование мочиПовышение (рН > 7): метаболический
- 19. Биохимическое исследование мочиСнижение (рН около 4): метаболический
- 20. Протеинурияпреренальная (связанная с усиленным распадом тканей или
- 21. Протеинурия Ренальная протеинурия:Клубочковая (связана
- 22. Протеинурия Выделение белка с
- 23. Протеинуриянефротический синдром;диабетическая нефропатия;гломерулонефрит;нефросклероз;нарушенная абсорбция в почечных канальцах
- 24. Слайд 24
- 25. ГлюкозурияГлюкоза в моче в норме отсутствует или
- 26. Глюкозуриясахарный диабет;острый панкреатит;гипертиреоидизм;почечный диабет;стероидный диабет (прием анаболиков
- 27. КетонурияКетоновые тела (ацетон, ацетоуксусная и бета-оксимасляная кислоты)
- 28. Кетонуриясахарный диабет (декомпенсированный - диабетический кетоацидоз); прекоматозное состояние,
- 29. Микроскопия осадка мочиМикроскопия компонентов мочи проводится в
- 30. ГематурияФизиологическая эритроцитурия составляет до 1 эритроцита в
- 31. Гематуриякамни мочевыводящих путей; опухоли мочеполовой системы; гломерулонефрит; геморрагические диатезы (при
- 32. Обнаружение в моче лейкоцитов более 2 –
- 33. Лейкоцитурия1. Терминальная: Le попадают в мочу при
- 34. При подсчете лейкоцитов обычно определяют количество так
- 35. Слайд 35
- 36. Повышение лейкоцитов в моче наблюдается почти при
- 37. Цилиндрурия Цилиндры – это белковые слепки канальцев и
- 38. Проба Аддиса–Каковского – подсчет эритроцитов, лейкоцитов и
- 39. Проба Зимницкого при обычном для него пищевом
- 40. Изменения плотности мочи при функциональной недостаточности почек Относительная
- 41. Скорость клубочковой фильтрации (СКФ) – лучший маркер
- 42. Слайд 42
- 43. Рентгенологические методы исследования (обзорный снимок почек, экскреторная
- 44. Слайд 44
- 45. Внутривенная урография. Удвоение левой почки
- 46. Слайд 46
- 47. Слайд 47
- 48. Слайд 48
- 49. Слайд 49
- 50. Слайд 50
- 51. Основные синдромы при заболеваниях почек1.Мочевой синдром (наличие
- 52. Слайд 52
- 53. 2.Гипертензионный синдром встречается при большинстве болезней почек
- 54. Слайд 54
- 55. Слайд 55
- 56. Слайд 56
- 57. Слайд 57
- 58. 3.Отечный синдром связан с задержкой в организме
- 59. Слайд 59
- 60. 4.Нефротический синдром характеризуется массивной протеинурией ≥3 г.
- 61. Слайд 61
- 62. Характерны гипопротеинемические отеки, быстро нарастающие вплоть до
- 63. Слайд 63
- 64. Слайд 64
- 65. Слайд 65
- 66. Синдром хронической почечной недостаточности (ХПН)Развивается вследствие уменьшения
- 67. Слайд 67
- 68. Классификация ХПН
- 69. Основные клинические симптомы при ХПН: Внешний вид:
- 70. Основные клинические симптомы при ХПН: Артериальная гипертензия
- 71. Основные клинические симптомы при ХПН: Поражение легких
- 72. Скачать презентанцию
Исследование мочи Клиническое исследование мочи включает в себя анализ физических, химических свойств мочи и микроскопическое исследование мочевого осадка. Исследованию подлежит утренняя свежая порция мочи, как наиболее концентрированная
Слайды и текст этой презентации
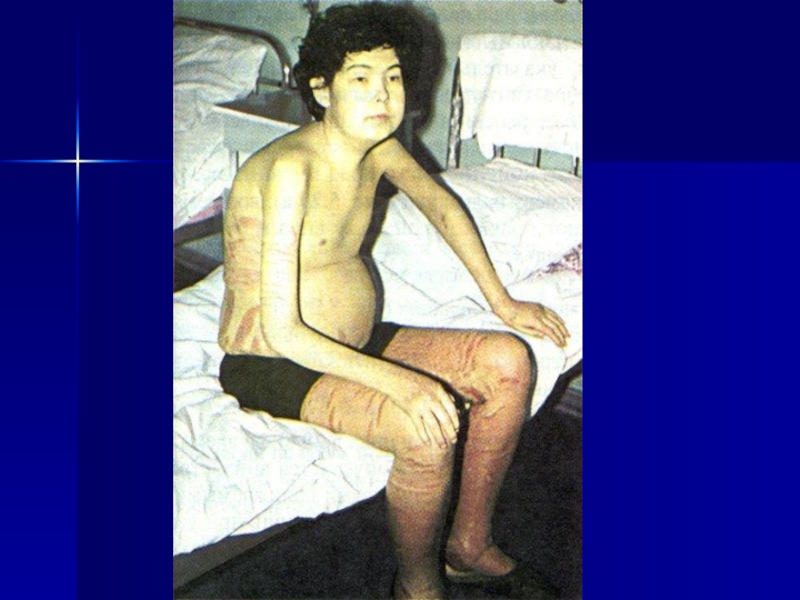
Слайд 1Дополнительные методы обследования больных с заболеваниями почек и мочевыводящих путей
Клиническая
лекция
Слайд 2Исследование мочи
Клиническое исследование мочи включает в себя анализ физических,
химических свойств мочи и микроскопическое исследование мочевого осадка. Исследованию подлежит
утренняя свежая порция мочи, как наиболее концентрированнаяСлайд 3Исследование физических свойств мочи
Количество (200-250мл. в утрен. порции)
Цвет мочи:
в норме пигмент мочи урохром придает моче желтую окраску различных
оттенков в зависимости от степени насыщения им мочи. Иногда может изменяться только цвет осадка: например, при избытке уратов осадок имеет коричневатый цвет, мочевой кислоты - желтый, фосфатов - белесоватый.Слайд 10Исследование физических свойств мочи
Прозрачность. В норме – полная. Помутнение мочи
может быть результатом наличия в моче эритроцитов, лейкоцитов, эпителия, бактерий,
жировых капель, выпадения в осадок солей (уратов, фосфатов, оксалатов) и зависит от концентрации солей, рН и температуры хранения мочи .Слайд 11Исследование физических свойств мочи
Относительная плотность (удельный вес)
Относительная плотность мочи
зависит от количества выделенных органических соединений (мочевины, мочевой кислоты, солей)
и электролитов - Cl, Na и К, а также - от количества выделяемой воды. Чем выше диурез, тем меньше относительная плотность мочи.Слайд 14Повышение относительной плотности (> 1030 г/л):
глюкоза в моче при
неконтролируемом сахарном диабете;
белок в моче (протеинурия) при гломерулонефрите, нефротическом синдроме;
малое
употребление жидкости;большие потери жидкости (рвота, понос);
олигурия.
Слайд 15Снижение относительной плотности (< 1010 г/л):
хроническая почечная недостаточность
острое поражение
почечных канальцев
полиурия (в результате приема мочегонных, обильного питья)
несахарный диабет (нефрогенный,
центральный или идиопатический)Слайд 16Исследование физических свойств мочи
Свежевыпущенная моча запаха не имеет.
Аммиачный
запах наблюдается у больных циститами, пиелитами, пиелонефритами.
У больных диабетом
при кетонурии появляется «яблочный» или «плодовый» запах. Резкий запах мочи отмечается при употреблении чеснока и хрена.
Слайд 17Биохимическое исследование мочи
рН мочи моча здоровых людей может иметь разную
реакцию (рН от 4,5 до 8), обычно реакция мочи слабокислая
(рН между 5 и 6). Колебания рН мочи обусловлены составом питания: мясная диета обуславливает, кислую реакцию мочи, преобладание растительной и молочной пищи ведет к защелачиванию мочи. Изменения рН мочи соответствует рН крови; при ацидозах моча имеет, кислую реакцию, при алкалозах - щелочную. Иногда происходит расхождение этих показателей.Слайд 18Биохимическое исследование мочи
Повышение (рН > 7):
метаболический и дыхательный алкалоз;
хроническая
почечная недостаточность;
гиперкалиемия;
диета с большим содержанием фруктов и овощей;
длительная рвота;
инфекции мочевыделительной
системы, вызванные микроорганизмами, расщепляющими мочевину;введение некоторых лекарственных препаратов (адреналина, никотинамида, бикарбонатов);
новообразования органов мочеполовой системы.
Слайд 19Биохимическое исследование мочи
Снижение (рН около 4):
метаболический и дыхательный ацидоз;
гипокалиемия;
обезвоживание;
голодание;
сахарный
диабет;
туберкулез;
лихорадка;
выраженная диарея;
прием лекарственных препаратов: аскорбиновой кислоты, кортикотропина, метионина;
диета с высоким
содержанием мясного белка, клюквы.Слайд 20Протеинурия
преренальная (связанная с усиленным распадом тканей или появлением в плазме
патологических белков),
ренальная (обусловленной патологией почек),
постренальная (связанная с патологией мочевыводящих путей).
Слайд 21Протеинурия
Ренальная протеинурия:
Клубочковая (связана с патологическим изменением
барьерной функции мембран почечных клубочков).
Канальцевая (обусловлена нарушением реабсорбции низкомолекулярных
белков при патологии проксимальных канальцев). Слайд 22Протеинурия
Выделение белка с мочой не превышает
в норме 0,080 г/сут в покое и 0,250 г/сут при
интенсивных физических нагрузках. Нормой концентрации белка в утренней моче обычно считают <0,033 г/л. У подростков встречается ортостатическая протеинурия (в вертикальном положении тела).Немассивная протеинурия: суточная потеря до 3 гр.
Массивная протеинурия: суточная потеря более 3 гр.
Слайд 23Протеинурия
нефротический синдром;
диабетическая нефропатия;
гломерулонефрит;
нефросклероз;
нарушенная абсорбция в почечных канальцах (синдром Фанкони, отравление
тяжелыми металлами, саркоидоз, серповидноклеточная патология);
миеломная болезнь (белок Бенс-Джонса в моче)
и другие парапротеинемии;нарушение почечной гемодинамики при сердечной недостаточности, лихорадке;
злокачественные опухоли мочевых путей;
цистит, уретрит и другие инфекции мочевыводящих путей.
Слайд 25Глюкозурия
Глюкоза в моче в норме отсутствует или обнаруживается в минимальных
количествах, до 0,8 ммоль/л, т.к. у здоровых людей вся глюкоза
крови после фильтрации через мембрану почечных клубочков полностью всасывается обратно в канальцах. При концентрации глюкозы в крови более 10 ммоль/л - превышении почечного порога (максимальной способности почек к обратному всасыванию глюкозы) или при снижении почечного порога (поражение почечных канальцев) глюкоза появляется в моче - наблюдается глюкозурия.Слайд 26Глюкозурия
сахарный диабет;
острый панкреатит;
гипертиреоидизм;
почечный диабет;
стероидный диабет (прием анаболиков у диабетиков);
отравление морфином,
стрихнином, фосфором;
демпинг-синдром;
синдром Иценко-Кушинга;
инфаркт миокарда;
феохромоцитома;
большая травма;
ожоги;
тубулоинтерстициальные поражения почек;
беременность;
прием большого количества углеводов.
Слайд 27Кетонурия
Кетоновые тела (ацетон, ацетоуксусная и бета-оксимасляная кислоты) образуются в результате
усиленного катаболизма жирных кислот. Определение кетоновых тел важно в распознавании
метаболической декомпенсации при сахарном диабете.Слайд 28Кетонурия
сахарный диабет (декомпенсированный - диабетический кетоацидоз);
прекоматозное состояние, церебральная (гипергликемическая) кома;
длительное
голодание (полный отказ от пищи или диета, направленная на снижение
массы тела);тяжелая лихорадка;
алкогольная интоксикация;
гиперинсулинизм;
гиперкатехоламинемия;
эклампсия;
недостаток углеводов в рационе.
Слайд 29Микроскопия осадка мочи
Микроскопия компонентов мочи проводится в осадке, образующемся после
центрифугирования 10 мл мочи. Осадок состоит из твердых частиц, суспендированных
в моче: клеток, цилиндров, образованных белком (с включениями или без них), кристаллов или аморфных отложений химических веществ.Слайд 30Гематурия
Физиологическая эритроцитурия составляет до 1 эритроцита в поле зрения
Гематурия
– появление в моче большого количества эритроцитов (микрогематурия, когда эритроциты
выявляются только под микроскопом; макрогематурия, если при этом изменяется цвет мочи)Слайд 31Гематурия
камни мочевыводящих путей;
опухоли мочеполовой системы;
гломерулонефрит;
геморрагические диатезы (при передозировке антикоагулянтов, гемофилиях,
нарушении свертывания, тромбоцитопениях, тромбоцитопатиях);
урогенитальный туберкулез;
травма почек;
системная красная волчанка (люпус-нефрит);
отравления производными
бензола, анилина, змеиным ядом, ядовитыми грибамиСлайд 32Обнаружение в моче лейкоцитов более 2 – 4 в п/зр
у мужчин и 5 – 6 у женщин называется лейкоцитурией;
наблюдается при воспалительных заболеваниях почек и мочевыводящих путейМассивная лейкоцитурия (сплошь в поле зрения) называется пиурией
Лейкоцитурия
Слайд 33Лейкоцитурия
1. Терминальная: Le попадают в мочу при воспалении мочевыводящих путей
(цистит, уретрит, простатит)
2. Тотальная (почечная):
а) инфекционное воспаление (преобладают нейтрофилы,
сочетается с бактериурией: пиелонефрит)б) асептическое (иммунное воспаление – в моче преобладают лимфоциты: гломерулонефрит)
3. Ложная (у женщин при воспалении женских половых органов)
Слайд 34При подсчете лейкоцитов обычно определяют количество так называемых активных лейкоцитов,
или клеток Штернгеймера – Мальбина. Это крупные лейкоциты, принимающие специальную
окраску генциан-виолетом. Их появление в моче свидетельствует о пиелонефрите или простатите у мужчин.Слайд 36Повышение лейкоцитов в моче наблюдается почти при всех заболеваниях почек
и мочеполовой системы:
Острый и хронический пиелонефрит
Гломерулонефрит
Цистит, уретрит, простатит
Камни в
мочеточникеТубуло-интерстициальный нефрит
Люпус-нефрит
Слайд 37Цилиндрурия
Цилиндры – это белковые слепки канальцев и в моче здоровых
не встречаются
Гиалиновые цилиндры - чисто белковые слепки канальцев
Зернистые цилиндры –при
дегенеративных изменениях Эр., Le., эпителия, прилипших к белковому скелетуВосковидные цилиндры – при тяжелом поражении почечной паренхимы
Слайд 38Проба Аддиса–Каковского – подсчет эритроцитов, лейкоцитов и цилиндров в суточном
кол-ве мочи
(у здоровых: эритроциты до 1 млн, лейкоциты до
2 млн. и цилиндры до 20 тыс. в сутки)Проба Нечипоренко – подсчет форменных элементов в 1 мл мочи
(у здоровых: эритроциты до 1000, до лейкоциты 2000 и цилиндры до 20 в 1 мл)
При посеве мочи о наличии бактериурии говорят при обнаружении в 1 мл мочи более 105 микробных тел
Слайд 39Проба Зимницкого
при обычном для него пищевом и питьевом режиме
собирает мочу через каждые 3 часа в течение суток (8
порций). В каждой порции определяется количество мочи и удельный вес. В норме количество мочи и удельный вес колеблются в широких пределах (1005–1028), дневной диурез больше ночногоСлайд 40Изменения плотности мочи при функциональной недостаточности почек
Относительная функц.недостаточность почек
Колебания
плотн. мочи достаточные
Уд. вес мочи снижен (гипостенурия)
Компенсаторная полиурия
Абсолютная функц.недостаточность почек
Гипостенурия
Изостенурия
(монотонная плотность мочи, приближающаяся к уд. весу плазмы 1010 - 1012)↑креатинина
↑ мочевины крови
Слайд 41Скорость клубочковой фильтрации (СКФ) – лучший маркер функции почек
Расчет
СКФ по клиренсу эндогенных маркеров фильтрации (креатинина)
Расчет СКФ по
формулам, основанным на сывороточном уровне эндогенных маркеров фильтрации (креатинин) Слайд 42
Формула Кокрофта-Гаулта (мл/мин)
88 х (140 - возраст, годы) х масса тела, кгСКФ = ___________________________________
72 х креатинин сыворотки, мкмоль/л
(для женщин х 0,85)
Расчетные методы СКФ
Слайд 43Рентгенологические методы исследования (обзорный снимок почек, экскреторная внутривенная урография, ретроградная
урография)
Ультразвуковое исследование
Радиоизотопная ренография
Биопсия почки (чаще выполняют пункционную чрескожную биопсию)
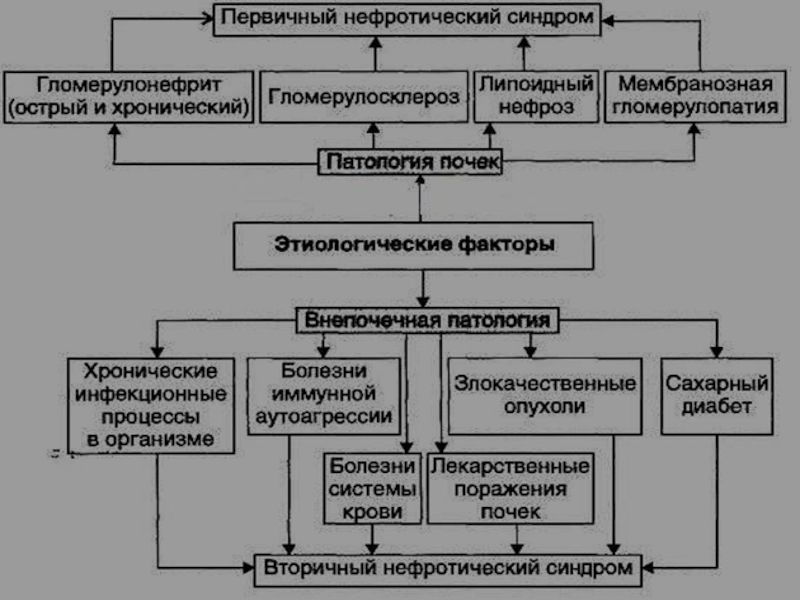
Слайд 51Основные синдромы при заболеваниях почек
1.Мочевой синдром (наличие патологических изменений в
анализах мочи).
Всегда сопутствует почечной патологии, являясь иногда единственным ее
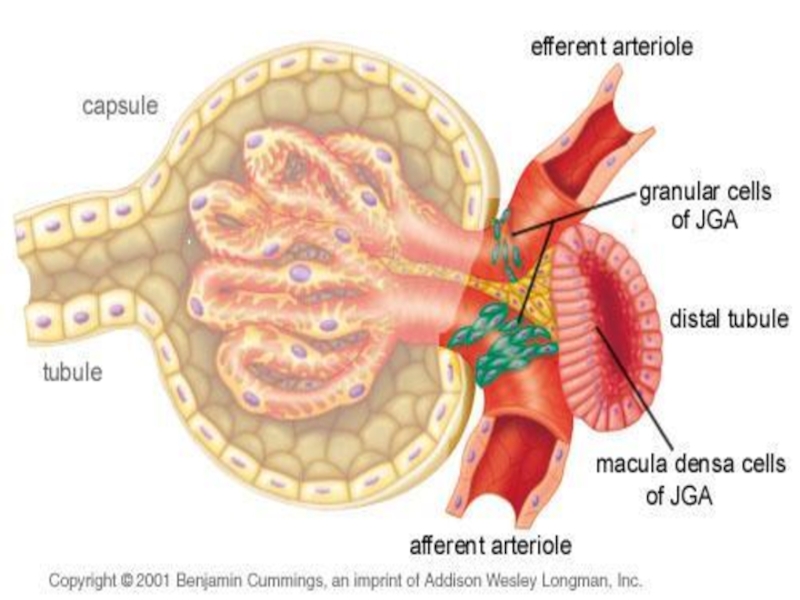
признаком. Включает протеинурию, цилиндрурию, гематурию, лейкоцитуриюСлайд 532.Гипертензионный синдром встречается при большинстве болезней почек и обусловлен тремя
основными причинами:
Активацией прессорной, преимущественно РААС
Снижением функции депрессорной системы
Задержкой натрия
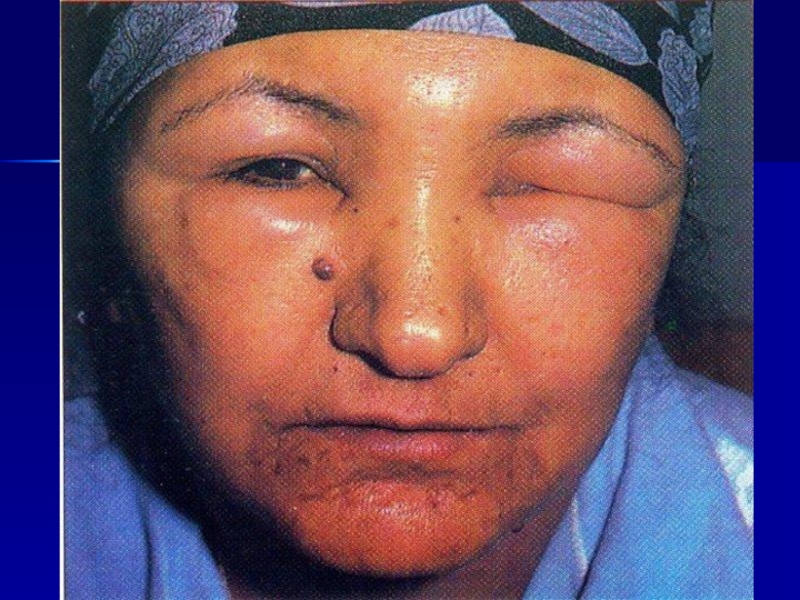
и воды в организмеСлайд 583.Отечный синдром связан с задержкой в организме жидкости: набухание кожи,
подкож. клетчатки, органов (печень, селезенка, легкие, головной мозг),скопление жидкости в
полости плевры, перикарда, брюшной полости, увеличение массы циркулирующей крови за счет жидкой ее частиФаза скрытых отеков (выявляется при снижении суточного диуреза по сравнению с кол-вом выпитой жидкости)
Фаза выраженных отеков (клиника нарастающих почечных отеков)
Слайд 604.Нефротический синдром характеризуется массивной протеинурией ≥3 г. белка/с., гипопротеинемией (гипоальбуминурией),
гиперлипидемией и развитием отеков.
Различают НС первичный (при патологии почек)
и вторичный (инфекц. болезни, туберкулез, нагноительные болезни легких и др , когда почки вовлечены в процесс вторично)Слайд 62Характерны гипопротеинемические отеки, быстро нарастающие вплоть до анасарки
Выражена гипопротеинемия за
счет гипоальбуминемии
Чтобы удержать онкотическое давление компенсаторно повышается уровень липидов и
развивается гипехолестеринемия Слайд 66Синдром хронической почечной недостаточности (ХПН)
Развивается вследствие уменьшения числа и изменения
функции оставшихся нефронов и характеризуется снижением экскреторной и инкреторной функции
почекХПН – конечная фаза любого прогрессирующего поражения почек
Слайд 69Основные клинические симптомы при ХПН:
Внешний вид: одутловатость лица, землистый цвет
кожи, сладковатый запах при дыхании.
Синдром гипергидратации: снижена фильтрация – увеличение
ОЦК – накопление воды в тканях (повышение ОЦК на 1-2 литра ведет к развитию отеков, асциту, анасарке)Гиперкаликемия: брадикардия – пароксизмальная аритмия – остановка сердца.
Гипонатриемия: тошнота, рвота
Гипокальциемия и остеопороз - нарушение выведения фосфатов: мышечные боли, судороги, патологические переломы.
Слайд 70Основные клинические симптомы при ХПН:
Артериальная гипертензия – обязательны спутник ХПН
(лишь при поликистозе и амилоидозе не обнаруживается на ранних этапах)
и плохо коррегируется лекарственными средствамиАнемический синдром (анемия нормоцитарная и нормохромная) – следствие сниженного уровня почечного синтеза гормона эритропоэтина; анемия резистентна к традиционному лечению витаминами и препаратами железа
Синдром интоксикации: симптомы энцефалопатии, слабость, головная боль, тошнота, рвота.
Кожный зуд с полинейропатией – «симптом беспокойных ног» ( повреждение мелких сосудов)
Слайд 71Основные клинические симптомы при ХПН:
Поражение легких и плевры: усиление легочного
рисунка («водяное легкое»), застойное легкое, присоединение пневмонии, развитие плеврита.
Перикардит –
симптом «похоронного звона» при ХПН: фибринозный перикардит переходит в геморрагический – тампонада – смерть.Развитее ДВС-синдрома: умеренная тромбоцитопения и снижение плазминогена, повышение фибриногена. Клиника: единичные синяки - гематомы кожи – кровоточивость десен – носовые кровотечения – выраженная кровоточивость (из органов ЖКТ, маточное и носовое кровотечения и др.)
Инфекционные осложнения: пневмонии, сепсис.