Слайд 1ДВС-СИНДРОМ
ГЕМОРРАГИЧЕСКИЙ ШОК
интенсивная терапия и реанимация в акушерстве
Медицинская академия имени С.И. Георгиевского
ФГАОУ ВО «КФУ им. В.И. Вернадского»
Кафедра |акушерства, гинекологии и
перинатологии № 1
Выполнила:
студентка 5-го
курса
Белая В.А.
Слайд 2ДВС-синдром: этиология, патогенез
Диссеминированное внутрисосудистое свертывание крови - это неспецифическая патология
гемостаза.
В основе этого процесса лежит рассеянное свертывание крови в
циркуляции с образованием множественных микросгустков, блокирующих микроциркуляцию и вызывающих дистрофические изменения в органах с последующим развитием гипокоагуляции и тромбоцитопении потребления.
Слайд 3ДВС-синдром: этиология, патогенез
ДВС-синдром всегда вторичен.
ДВС-синдром является
неизменным компонентом всех шоковых состояний, обильных кровотечений (причины акушерских кровотечений
мы уже знаем).
ДВС - осложняет течение инфекционно-воспалительных процессов, особенно генерализованных, и септических состояний
Слайд 4ДВС-синдром: этиология, патогенез
ДВС-синдром может
развиваться при различных экстрагенитальных заболеваниях:
врожденных синих пороках сердца,
коарктации
аорты,
тромбоэмболии легочной артерии,
диффузных миокардитах,
гипертонической болезни,
аутоиммунных заболеваниях,
аллергических реакциях лекарственного и иного генеза,
деструктивных процессах в почках, печени, поджелудочной железе,
сахарном диабете и другой патологии.
Слайд 5ДВС-синдром: этиология, патогенез
Большинство этиологических факторов вызывает повреждение
тканей и поступление в кровь большого количества тканевого тромбопластина (фактор
III), под его влиянием происходит превращение неактивного фактора VII в активный VIIа
Слайд 6ДВС-синдром: этиология, патогенез
Далее этот комплекс активирует фактор Х по
внешнему пути, т. е. под влиянием тканевого тромбопластина происходит активация
внешнего (тканевого) пути свертывания крови.
Под влиянием этиологических факторов происходит повреждение эндотелия.
Это приводит к адсорбции XII, XI, IX факторов свертывания.
Таким образом происходит включение внутреннего пути активации свертывания крови.
Слайд 7ДВС-синдром: этиология, патогенез
В периферической крови и сосудах малого калибра
в большом количестве выявляются активированные формы тромбоцитов,
в плазме повышается
содержание продуктов дегрануляции тромбоцитов,
укорачивается продолжительность их жизни и циркуляции и уменьшается их количество (тромбоцитопения потребления)
Слайд 8ДВС-синдром: этиология, патогенез
Эритроциты при ДВС-синдроме подвергаются макро- и микротравматизации,
вследствие чего их жизнь и циркуляция укорачиваются и возникает симптомокомплекс
внутрисосудистого гемолиза.
развивается анемия,
в плазме повышается свободный гемоглобин, непрямой билирубин и ретикулоциты.
Слайд 9ДВС-синдром: этиология, патогенез
Важнейшей патогенетической особенностью ДВС-синдрома является активация не
только системы свертывания, но и фибринолитической системы.
Вследствие этого в
крови появляется много продуктов белкового распада.
Многие из этих белков высокотоксичны, вызывают дезорганизацию сосудистой стенки, усугубляют микроциркуляторные нарушения.
Слайд 10ДВС-синдром: этиология, патогенез
В крови накапливаются промежуточные продукты свертывания -
растворимые комплексы фибрина.
Они блокируют конечный этап свертывания.
Это приводит
к тому, что сначала развивается гипер- а затем и гипокоагуляционное состояние .
Слайд 11ДВС-синдром: клинико-лабораторная характеристика стадий
I стадия - гиперкоагуляции, связанная с
появлением большого количества активного тромбопластина.
II стадия – гипокоагуляция без активации
фибринолиза, связанная с уменьшением прокоагулянтов из-за включения их в микротромбы.
III cтадия - резкое снижение в крови всех прокоагулянтов вплоть до развития афибриногенемии на фоне выраженного фибринолиза. Эта стадия характеризуется особенно тяжелыми геморрагиями.
Слайд 12ДВС-синдром: клинико-лабораторная характеристика стадий
Если больная остается жива, то
ДВС-синдром переходит в следующую стадию –
IV стадия - восстановительная.
Происходит постепенная нормализация состояния свертывающей системы крови.
Нередко в этой стадии выявляются осложнения перенесенного ДВС-синдрома - острая печеночная
недостаточность, острая почечная недостаточность, острая дыхательная недостаточность, нарушение мозгового кровообращения.
Слайд 13ДВС-синдром
Продолжительность клинических проявлений ДВС-синдрома может достигать 7-9 часов
и более.
Изменения в системе гемокоагуляции, определяемые с помощью лабораторных
методов, сохраняются дольше, чем клинические.
Поэтому лабораторная диагностика ДВС-синдрома имеет первостепенное значение: позволяет более точно установить степень или фазу синдрома и выбрать правильное лечение
Слайд 14Хронический ДВС-синдром
Диагноз ХРОНИЧЕСКОГО синдрома ДВС ставят на основании
лабораторных исследований системы гемостаза.
Хронический синдром ДВС
может развиваться в условиях гестозов беременных.
Для него характерно:
генерализованный спазм артериол,
длительная умеренно выраженная гиперкоагуляция.
В системе микроциркуляции образуются тромбоцитарные микросвертки ("сладжи"), что при тяжелых гестозах приводит к некрозам и кровоизлияниям в паренхиматозных органах, головном мозге, в плаценте, и формируется плацентарная недостаточность.
Развитие локальной острой формы ДВС в условиях гестоза приводит к преждевременной отслойке нормально расположенной плаценты.
Слайд 15
Геморрагический шок (ГШ) является основной и
непосредственной причиной смерти рожениц и родильниц, продолжает оставаться наиболее опасным
проявлением различных заболеваний, определяющих летальный исход, занимая стабильно I место в структуре причин материнской смертности.
ГШ - критическое состояние, связанное с острой кровопотерей, в результате которой развивается кризис макро- и микроциркуляции, синдром полиорганной и полисистемной недостаточности
Слайд 16Геморрагический шок: этиология, патогенез
Источником острой массивной кровопотери
в акушерской практике могут быть
преждевременная отслойка нормально расположенной плаценты
предлежание плаценты;
гипо- и атония матки;
разрыв матки;
эмболия околоплодными водами;
коагулопатическое кровотечение;
патологическое прикрепление плаценты;
повреждения сосудов параметральной клетчатки с формированием больших гематом
Слайд 17.
Зачастую массивные кровотечения обусловлены целым рядом
причин и наиболее часто их комбинацией.
Например, гипотоническое маточное кровотечение ведет к нарушению гемостаза, а кровотечения, обусловленные первично нарушением гемостаза различной этиологии, сочетаются с гипотонией матки. Отдельно взятая гипотония матки практически никогда не является причиной массивной кровопотери.
Слайд 18Частота кровотечений при кесаревом сечении в 4 раза выше, чем
при самопроизвольных родах.
У многих женщин при беременности на фоне
позднего токсикоза соматических заболеваний имеется "готовность" к шоку вследствие выраженной исходной гиповолемии и хронической циркуляторной недостаточности. Гиповолемия беременных наблюдается часто при многоводии, многоплодии, сосудистых аллергических поражениях, не достаточности кровообращения, воспалительных заболеваниях почек.
Слайд 19Геморрагический шок: патогенез
При любой кровопотере сначала срабатывают компенсаторные факторы.
При
острой кровопотере в результате снижения ОЦК, уменьшения венозного возврата и
сердечного выброса происходит активация симпатико-адреналовой системы, что приводит к спазму сосудов, в первую очередь артериол и капилляров.
В целях компенсации происходит централизация кровообращения, направленная на обеспечение кровью важнейших органов, а также перераспределение жидкости в организме, переход ее из тканей в сосудистое русло (аутогемодилюция, т. е. разбавление крови за счет собственной жидкости).
За счет выработки антидиуретического гормона происходит общая задержка жидкости в организме и снижение диуреза. На время это способствует увеличению ОЦК. Эти изменения можно характеризовать как нарушения макроциркуляции.
Слайд 20Геморрагический шок: патогенез
Нарушения макроциркуляции приводят к нарушениям микроциркуляции, т. е.
патологическим изменениям на периферии.
В органах, не являющихся жизненно важными,
резко уменьшается кровоснабжение. За счет этого в жизненно важных органах какое-то время еще поддерживается кровообращение, хотя и на сниженном уровне.
Затем наступает еще более выраженный спазм периферических сосудов, что влечет за собой ухудшение микроциркуляции и патологические изменения реологических свойств крови.
Развивается ишемия тканей, нарастает ацидоз, нарушается обмен веществ.
Слайд 21Геморрагический шок: патогенез
Происходит нарушение водно-электролитного обмена: уровень внеклеточного калия повышается.
Наблюдается угнетение функции миокарда, снижается его активность, что приводит уже
к вторичной гиповолемии (снижение работы сердца приводит к уменьшению ОЦК).
Повышается проницаемость сосудистой стенки вследствие ацидоза и снижения онкотического давления (онкотическое давление обусловлено концентрацией белка крови), что приводит в переходу жидкости из кровяного русла в клетки.
Вследствие выраженной анемии наблюдается глубокая гипоксия. При невосполненной кровопотере может произойти остановка сердца из-за выраженной гиповолемии
Слайд 22Геморрагический шок: патогенез
ГШ приводит к тяжелым полиорганным нарушениям.
Поражаются легкие
с развитием острой легочной недостаточности по типу "шокового легкого".
При
ГШ резко уменьшается почечный кровоток, развивается гипоксия почечной ткани, происходит формирование "шоковой почки".
Особенно неблагоприятно влияние ГШ на печень, морфологические и функциональные изменения в которой вызывают развитие "шоковой печени".
Слайд 23Определение объема кровопотери
Гравиметрический метод по Репиной: количество выделившейся из
родовых путей и собранной в мерные сосуды крови удваивается.
Например: в сосуде 400 мл крови. Объем кровопотери 400х2 = 800 мл - это истинная кровопотеря .
Способ М.А.Либова: после операции и родов взвешиваются салфетки, пропитанные кровью.
В
V = ----------- х 15% (при кровопотере < 1000мл)
2
где V – объем кровопотери, В – вес салфеток,
15% - величина ошибки на околоплодные воды, дез. растворы
В
V = ----------- х 30% (при кровопотере > 1000мл)
2
где V – объем кровопотери, В – вес салфеток,
30% - величина ошибки на околоплодные воды, дез. растворы
Слайд 24Определение объема кровопотери
Определение кровопотери по плотности крови и гематокриту
Шоковый
индекс Альговера:
ЧСС
шоковый индекс = ---------------- , где
АДс
ЧСС – частота сердечных сокращений, АДс – систолическое артериальное давление
Слайд 25Определение объема кровопотери
Однако, важно помнить, что для оценки тяжести
при геморрагическом шоке практическое значение имеет не абсолютная величина кровопотери,
а то, как организм женщины на это реагирует, от резерва адаптации, который резко снижен при гестозе и экстрагенитальной патологии.
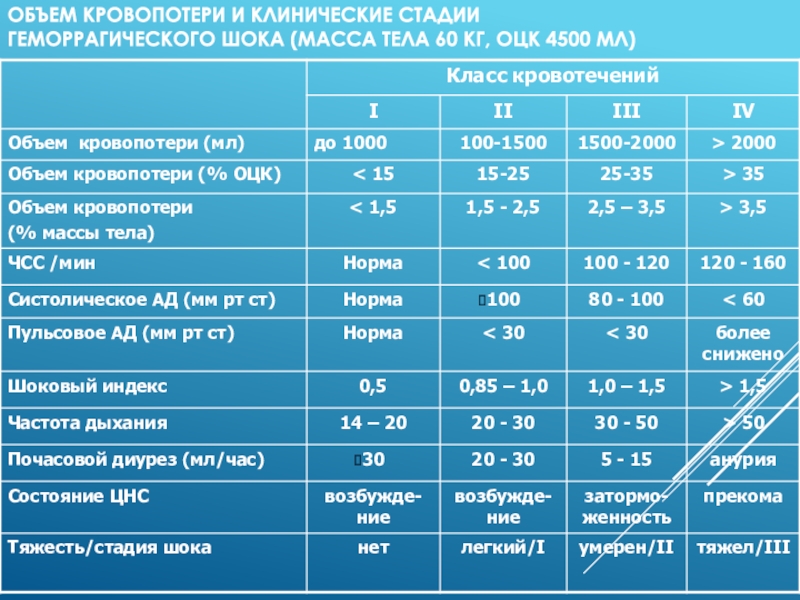
Слайд 26Объем кровопотери и клинические стадии
геморрагического шока (масса тела 60
кг, ОЦК 4500 мл)
Слайд 27Акушерская тактика при геморрагическом шоке
Остановка кровотечения !!!
Восстановление
транспорта кислорода:
Восполнение ОЦК
Улучшение реологических свойств крови
Стабилизация макро- и микрогемодинамики
Восстановление переносчиков
О2
ИВЛ
Нутритивная поддержка
Антибактериальная терапия
Профилактика СПОН (синдром полиорганной недостаточности)
Слайд 28Акушерская тактика при геморрагическом шоке
При ПОНРП врачебная
тактика должна быть направлена на предупреждение акушерского геморрагического шока.
Выбор
способа родоразрешения определяться тяжестью состояния больной, временем возникновения отслойки, состоянием родовых путей.
Период с момента постановки диагноза до родоразрешения должен быть максимально коротким и не превышать 15-20 мин
Слайд 29Акушерская тактика при геморрагическом шоке
При неполном предлежании
плаценты родоразрешение через естественные родовые пути возможно при кровопотере не
более 250 мл, хорошей родовой деятельности и достаточной степени раскрытия маточного зева (5-6 см).
Слайд 30Акушерская тактика при геморрагическом шоке
Кровотечение в объеме,
превышающем 250 мл во время беременности и родов при неполном
предлежании и в случае отсутствия условий для быстрого родоразрешения через естественные родовые пути,
при полном предлежании у женщины, доставленной с кровотечением - показана экстренная операция кесарева сечения.
Слайд 31Акушерская тактика при геморрагическом шоке
в раннем послеродовом периоде.
Консервативные мероприятия:
введение утеротонических средств,
ручное обследование полости матки,
электростимуляция матки
Оперативные:
перевязка магистральных сосудов,
эндоваскулярные методы эмболизации сосудов,
ампутация и экстирпация матки
Слайд 32Акушерская тактика
При развернутой картине ДВС-синдрома, кровотечении из культи
шейки, разрывах матки, забрюшинных гематомах операцию целесообразней начинать с перевязки
внутренних подвздошных артерий и лишь после этого приступить к гистерэктомии.
В этих условиях экстирпация матки выполняется на "сухом"фоне, что снижает общую величину кровопотери и уменьшает выброс тромбопластинов из матки в системную циркуляцию.
В результате снижается травматичность гистерэктомии и интенсивность нарушений коагуляции.
Возможна перевязка маточных и внутренних подвздошных артерий без последующей экстирпации матки при кровотечениях на фоне гипотонии
Слайд 33При терминальных состояниях операция проводится в 3 этапа:
I этап
– лапаротомя на фоне ИТТ, временный гемостаз (наложение зажимов на
магистральные сосуды);
II этап – прекращение хирургических манипуляций, продолжается ИТТ до повышения АД, уменьшения гиповолемии, улучшения свертывания крови
III этап – экстирпация матки
Слайд 34 Одновременно с мероприятиями по остановке кровотечения проводится выявление и коррекция
нарушений в системе гемостаза, восполнение ОЦК.
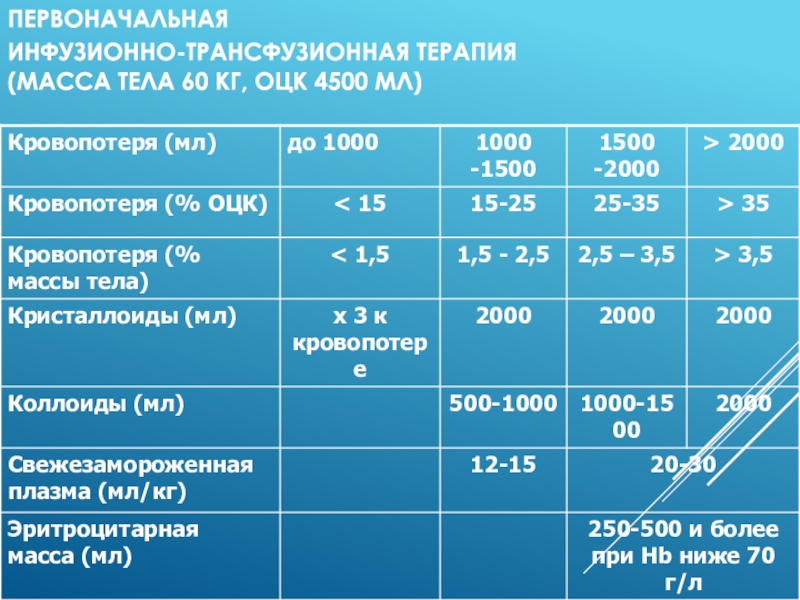
Слайд 35Первоначальная
инфузионно-трансфузионная терапия
(масса тела 60 кг, ОЦК 4500 мл)
Слайд 36Основные правила инфузионно-трансфузионной терапии:
При кровопотере менее 700 мл восполнение
ОЦК производится только кристаллоидами, объем которых должен превышать объем кровопотери
в три раза.
Коллоидные препараты, включая ГЭК, целесообразно использовать при кровопотере 1000 мл и более или при гипотонии, развившейся при меньшей кровопотере.
Трансфузия компонентов крови (эритроцитарная масса, плазма) показана при объеме кровопотери более 1000 мл или предшествующей анемии.
Следует использовать согретые инфузионные растворы.
Слайд 37Основные правила инфузионно-трансфузионной терапии:
Кристаллоиды: хлорид натрия, глюкоза, лактосол, дисоль,
квартесоль, раствор Рингера, Гартмана, бикарбонат натрия,
Коллоиды:
Декстран (полиглюкин, реополиглюкин, полифер,
реоглюман).
Гидроксиэтилкрахмал – ГЭК: инфукол, стабизол, рефортан, волекам, поливер, лонгастерил.
- Желатин (желатиноль, гелофузин).
Слайд 38Основные правила инфузионно-трансфузионной терапии:
Восстановление системной гемодинамики необходимо начинать путем
введения растворов с высокой молекулярной массой – гидроксиэтилированного раствора крахмала
(ГЭК) в дозе 10-20 мг/кг/ч.
Слайд 39Основные правила инфузионно-трансфузионной терапии:
Применение растворов на основе декстрана НЕДОПУСТИМО,
т.к. это способствует пролонгированию состояния гипокоагуляции за счет гепариноподобного действия
растворов, а также может привести к возникновению «декстранового ожога почки».
Слайд 40Основные правила инфузионно-трансфузионной терапии:
Лекарственные препараты в виде растворов на
основе желатина могут использоваться (гелофузин до 12/15 л/сут).
При введении
растворов желатина возможна перегрузка жидкостью, поэтому их используют при необходимости создания непродолжительного замещения объема, при сохраненной функции почек
Слайд 41Основные правила инфузионно-трансфузионной терапии:
При лечении больных с массивным кровотечением
в программу инфузионной терапии следует включать раннее и быстрое введение
СЗП.
Зачастую вопрос о сохранении или удалении матки зависит не столько от объема кровопотери, сколько от адекватности ИТТ, своевременности трансфузии достаточной по объему дозы донорской свежезамороженной плазмы.
Слайд 42Основные правила инфузионно-трансфузионной терапии:
С целью подавления избыточного фибринолиза и
предотвращения прогрессирования внутрисосудистого свертывания крови, антиагрегантного действия при коагулопатии потребления
применяются ингибиторы протеаз (контрикал, гордокс) в дозе не менее 100 тыс ЕД.
Слайд 43Основные правила инфузионно-трансфузионной терапии:
Одним из
современных гемостатических препаратов, который все прочнее занимает свое место в
лечении массивных акушерских кровотечений, является рекомбинантный фактор коагуляции VIIа НовоСэвен.
Препарат применяется при HELLP-синдроме, при атонических кровотечениях, при массивном акушерском кровотечении у родильницы с идиопатической тромбоцитопенической пурпурой
Слайд 44Использование рекомбинантного активированного фактора свертывания VIIа (Ново-Севен)
Формы выпуска: порошок для
инъекций 1,2 мг (60 КЕД),
2,4 мг (120 КЕД),
4,8 мг (240 КЕД).
Rp: NovoSeven 2,4 (120 КЕД)
D.t.d. №1.
S.: в/в стр в виде болюсной инъекции (нач. доза
4,5 КЕД / кг) при массивных акушерских
кровотечениях.
Слайд 45Основные правила инфузионно-трансфузионной терапии:
Даже при успешном осуществлении реанимационных мероприятий
при массивной кровопотере неврологические осложнения возникают довольно часто (от 65
до 97%).
В связи с этим в комплекс терапии должны быть включены мероприятия, направленные на снижение энергетических потребностей мозга и нормализацию мозгового кровообращения.
Первостепенное значение при этом имеет проведение искусственной вентилляции легких.
Слайд 46Основные правила инфузионно-трансфуионной терапии:
Профилактика постгипоксической энцефалопатии после массивной кровопотери
–
целенаправленное использование препаратов, снижающих энергетические потребности мозга (реланиум, сибазон,
седуксен),
барбитураты – (гексенал, тиопентал натрия, диприван),
антиоксидантов (токоферол 30%-6 мл в/м),
антиагрегантов (эуфиллин, трентал),
мембраностабилизаторов,
препараты ноотропного действия (церебролизин 5-15 мл в/в).
Слайд 47В процессе остановки кровотечения и лечения проводят постоянный контроль
над общим
состоянием
жалобами пациентки,
температурой
цветом кожных покровов и видимых слизистых,
кровенаполнением шейных вен и симптомами функционирования микроциркуляции.
Обязательными являются учет характеристик
пульса,
артериального давления,
частоты дыхательных движений,
аускультативной картины легких,
диуреза (постоянный мочевой катетер)
Слайд 48 Оценка диуреза является доступным и информативным
показателем состояния больной при кровотечении и позволяет осуществлять контроль над
эффективностью проводимой терапии.
Выделение мочи свыше 30 мл/час отражает умеренную перфузию почек. Однако при проведении инфузионной терапии адекватным уровнем диуреза является 50-60 мл/час.
Слайд 49 Минимальный лабораторный контроль должен включать:
определение гемоглобина,
гематокрита,
показателей свертываемости крови.
При массивных кровотечениях объем лабораторного обследования
должен включать:
развернутую коагулограмму,
определение кислотно-основного,
электролитного баланса,
содержания белков и других биохимических параметров.
Слайд 50Профилактика геморрагического шока,
ДВС-синдрома в акушерстве
В условиях женской консультации должны быть выделены беременные, угрожаемые по
акушерским кровотечениями
беременные с осложненным септическим течением предыдущих родов или абортов, многорожавшие; с врожденными и приобретенными нарушениями системы гемостаза; миомой матки.
беременные с патологией плацентации; многоплодной беременностью; крупным плодом.
беременные с анемиями; скрытыми дефектами гемостаза, выявленными во время беременности; антенатально погибшим плодом; с внутриутробным инфицированием; гестозом
Данным беременным на дородовом этапе проводится скрининговая система наблюдения, включавшая выявление нарушений системы гемостаза, профилактику возможных осложнений беременности