Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Эпидемиология и профилактика антропонозов с трансмиссивным механизмом
Содержание
- 1. Эпидемиология и профилактика антропонозов с трансмиссивным механизмом
- 2. Учебные вопросы:1. Эпидемиология и профилактика малярии. 2. Эпидемиология и профилактика сыпного тифа.
- 3. ЛИТЕРАТУРА Основная 1. Зуева, Л.П. Эпидемиология
- 4. Руководящие документы СП 3.4.2318-08 «Санитарная охрана территории
- 5. Малярия (средние века итал. mala aria — «плохой воздух»,
- 6. История Заболевание известно с древнейших времен. Есть
- 7. История противомалярийных средств Первое противомалярийное средство
- 8. Современные данные о малярии В районах распространения
- 9. Заболеваемость малярией в мире
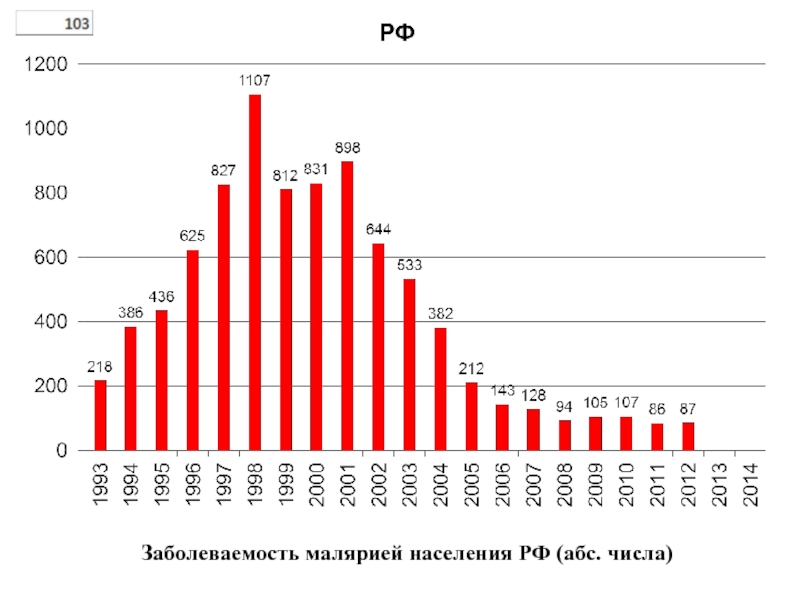
- 10. Заболеваемость малярией населения РФ (абс. числа)
- 11. В 1934 г. в СССР было зарегистрировано
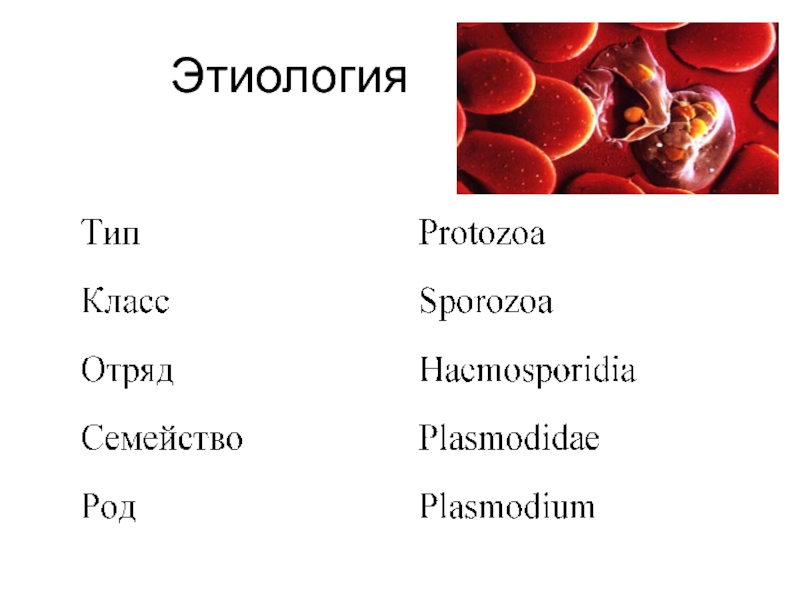
- 12. Этиология
- 13. Этиология
- 14. В теле комара – спорогония В теле
- 15. Жизненный цикл малярийного плазмодия Спорозоиты попадают в
- 16. Жизненный цикл малярийного плазмодия (продолжение) Эритроцитарная шизогония
- 17. Жизненный цикл малярийного плазмодия (продолжение) При малярии
- 18. Жизненный цикл малярийного плазмодия (продолжение) Развитие в
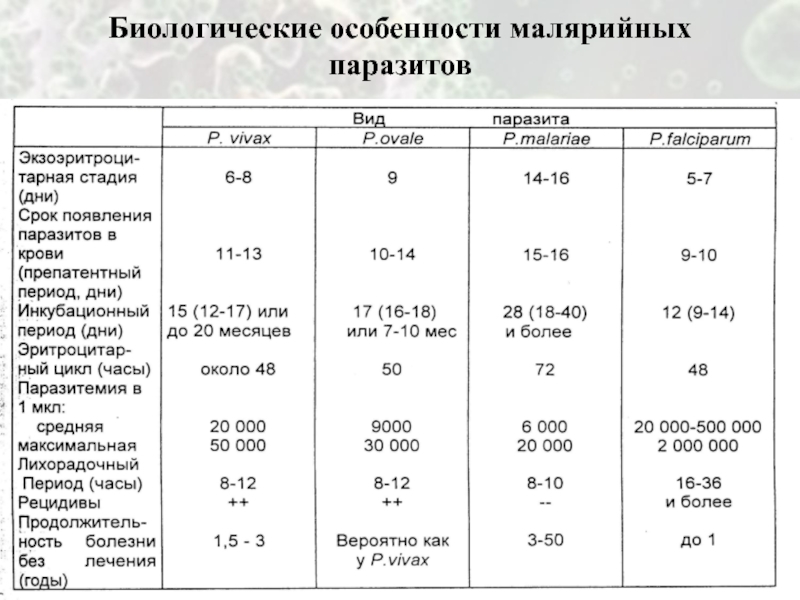
- 19. Биологические особенности малярийных паразитов
- 20. Особенности Plasmodium falciparum Развивается только в
- 21. Особенности Plasmodium vivax, ovaleОбразование при спорогонии политипичных
- 22. Особенности Plasmodium malariaeЭкзоэритроцитарная шизогония протекает до 16
- 23. Течение малярийной инфекцииИнкубационный период: Тропическая – 7-14
- 24. Механизм развития эпидемического процессаИсточники инфекции:больной человек;паразитоносительПериод заразительности
- 25. Механизм развития эпидемического процессаМеханизм передачи:трансмиссивныйСпособ передачи:специфическая инокуляцияПути передачи:трансмиссивный;гемотрансфузионный;вертикальный
- 26. Специфические переносчикиКомары рода Anopheles;В РФ встречаются 9
- 27. Слайд 27
- 28. Anopheles freeborniEggsLarvaePupaAnopheles mosquito
- 29. Эпидемиологические особенности малярии в России Завоз малярии
- 30. Районирование территории России по потенциальному риску передачи
- 31. Маляриогенность территории определяют условия: Наличие и плотность
- 32. Продолжительность спорогонии в самках комаров рода Anopheles
- 33. Классификация очагов малярии (ВОЗ, 1961г.)Остаточный активный
- 34. Классификация очагов малярии (ВОЗ, 1961г.)Новый активный
- 35. Факторы, способствующие ухудшению ситуации по малярии
- 36. Факторы, способствующие ухудшению ситуации по малярии
- 37. Факторы, способствующие ухудшению ситуации по малярии
- 38. Факторы, способствующие ухудшению ситуации по малярии
- 39. Факторы, способствующие ухудшению ситуации по малярии
- 40. Система эпидемиологического надзора за малярией
- 41. Система эпидемиологического надзора за малярией
- 42. Система эпидемиологического надзора за малярией
- 43. Приготовление мазка и толстой капли крови1 –
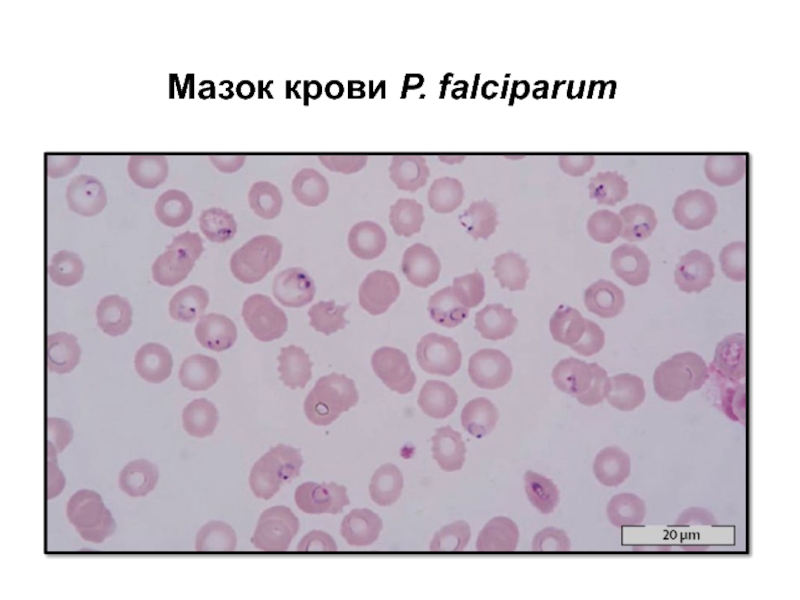
- 44. Мазок крови P. falciparum
- 45. Обследованию на малярию подлежат (СанПиН 3.2.1333-03):- лица,
- 46. Определение паразитов в толстой каплеПаразитов/мл крови =
- 47. Определение паразитемии в тонком мазке крови% паразитемии
- 48. Зависимость показателей смертности от уровня паразитемии500,000 parasites/mL 72% mortality
- 49. Основные антималярийные препараты
- 50. Препараты, применяемые для химиопрофилактики малярии
- 51. Химиопрофилактика малярииНачинать необходимо за 1 неделю до
- 52. Иммунитет Иммунный ответ против малярийной инфекции развивается медленно.
- 53. Невосприимчивы к малярии Негры Западной Африки, которые
- 54. Методы борьбы с переносчиком 1. Гидротехнические мероприятия
- 55. Методы борьбы с переносчиком 3. Биологические методы:энтомопатогенные
- 56. Комплексные противокомариные мероприятия в очагах различного типа
- 57. Перспективы и пути дальнейшего изучения малярииОсновные направления
- 58. Перспективы и пути дальнейшего изучения малярииОсновные направления
- 59. СПАСИБО ЗА ВНИМАНИЕ !
- 60. Скачать презентанцию
Учебные вопросы:1. Эпидемиология и профилактика малярии. 2. Эпидемиология и профилактика сыпного тифа.
Слайды и текст этой презентации
Слайд 1«Эпидемиология и профилактика антропонозов с трансмиссивным механизмом передачи»
ЛЕКЦИЯ №7
Старший преподаватель
Слайд 2Учебные вопросы:
1. Эпидемиология и профилактика малярии.
2. Эпидемиология и профилактика
сыпного тифа.
Слайд 3ЛИТЕРАТУРА
Основная
1. Зуева, Л.П. Эпидемиология / Л.П. Зуева, Р.Х.
Яфаев – СПб.: ООО «Издательство ФОЛИАНТ», 2006. – 752 с.:
ил.2. Покровский В.И. Инфекционные болезни и эпидемиология: Учебник / В.И. Покровский, С.Г. Пак, Н.И. Брико, Б.К. Данилкин. – 2-е изд. – М.: ГЭОТАР-Медиа, 2008. – 816 с.: ил.
3. Эпидемиология: Учебник: В 2 т. Т. 1 / Н.И. Брико, Л.П. Зуева, В.И. Покровский, В.П. Сергиев, В.В. Шкарин. – М.: ООО «Издательство «Медицинское информационное агентство», 2013. – 832 с.: ил.
Дополнительная
1. Беляков В.Д. Введение в эпидемиологию инфекционных и неинфекционных заболеваний человека / В.Д. Беляков, Т.А. Семененко, М.Х. Шрага. – М.: Медицина, 2001, – 264 с.
2. Ющук Н.Д. Краткий курс эпидемиологии (схемы, таблицы): учебное пособие / Н.Д. Ющук, Ю.В. Мартынов. – М.: ОАО «Издательство «Медицина», 2005. 200 с.
Слайд 4Руководящие документы
СП 3.4.2318-08 «Санитарная охрана территории Российской Федерации»;
СанПиН 3.2.1333-03
"Профилактика паразитарных болезней на территории Российской Федерации";
Методические указания МУ 3.2.974-00
«Малярийные комары и борьба с ними на территории Российской Федерации».Слайд 5Малярия
(средние века итал. mala aria — «плохой воздух», ранее известная как
«болотная лихорадка») – группа трансмиссивных инфекционных заболеваний, передаваемых человеку при укусах комаров рода Anopheles («малярийных
комаров») и сопровождающаяся лихорадкой, ознобами, спленомегалией (увеличением размеров селезенки), гепатомегалией (увеличением размеров печени), анемией. Характеризуется хроническим рецидивирующим течением.Слайд 6История
Заболевание известно с древнейших времен. Есть предположение, что люди
болеют малярией уже в течение 50 000 лет;
Первые летописные свидетельства
обнаружены в Китае. Они датируются приблизительно 2700 годом до н. э.В 1880 г. фр. военный врач Шарль Луи Альфонс Лаверан, в Алжире, обнаружил в крови больного малярией живой одноклеточный организм;
1894 г. П. Мэнсон предположил, что малярия передается комарами;
В 1895 г. итальянские ученные Э. Маркиафава и А. Челли предложили название рода Plasmodium;
1898 г. Рональд Росс выделил паразита из слюнных желез комара;
1898 г. Джованни Батиста Грасси удалось осуществить экспериментальное заражение человека малярией через укус комара;
в 1902 Рональд Росс получил Нобелевскую премию за описание жизненного цикла малярийного паразита;
1980 г. установлена «спящая» стадия жизненного цикла малярии.
Слайд 7История
противомалярийных средств
Первое противомалярийное средство растение Кингао (Artemisia annua
L), которое содержит артемизинин (первые упоминания 340 г. до н.э.);
Кору
хинного дерева (иезуитская кора) первыми стали использовать индейцы (потомки инков) Эквадора ;В 1632 г. Бернабе Кобо завез кору хинного дерева в Европу;
С 1640 г. порошок из коры хинного дерева активно использовался в Европе;
1820 г. Пьером Пеллетье и Жозефом Каванту выделено действующее вещество из коры – хинин.
Слайд 8Современные данные о малярии
В районах распространения малярии проживает 2,4
миллиарда человек, или 34 % населения мира.
Ежегодно 300—500 миллионов человек заражается
малярией, и, согласно ВОЗ, это число ежегодно возрастает на 16 %. 90 % случаев регистрируется в Африке, из остальных — 70 % случаев приходится на Индию, Бразилию, Шри-Ланку, Вьетнам, Колумбию и Соломоновы острова. Ежегодно 1,5—3 миллиона человек умирает от малярии (в 15 раз больше, чем от СПИДа).
За последнее десятилетие по числу смертельных случаев за год малярия с третьего места (после пневмонии и туберкулёза) вышла на первое среди инфекционных заболеваний.
Каждый год около 30 000 людей, посещающих опасные районы, заболевают малярией, 1 % из них умирает.
На одну смерть от малярии приходится 65 $ на лечение и исследования в мире. Для сравнения, на одну смерть от СПИДа приходится 3400 $.
Слайд 11В 1934 г. в СССР было зарегистрировано более 9 млн.
случаев малярии.
Плановая работа по борьбе с малярией в нашей
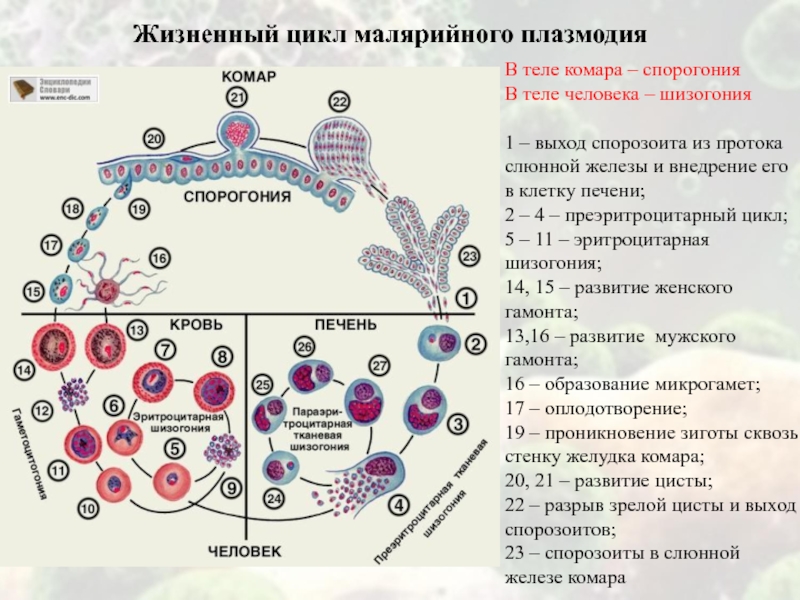
стране была начата в 20-е годы XX века. Слайд 14В теле комара – спорогония
В теле человека – шизогония
1 – выход спорозоита из протока слюнной железы и внедрение
его в клетку печени;2 – 4 – преэритроцитарный цикл;
5 – 11 – эритроцитарная шизогония;
14, 15 – развитие женского гамонта;
13,16 – развитие мужского гамонта;
16 – образование микрогамет;
17 – оплодотворение;
19 – проникновение зиготы сквозь стенку желудка комара;
20, 21 – развитие цисты;
22 – разрыв зрелой цисты и выход спорозоитов;
23 – спорозоиты в слюнной железе комара
Жизненный цикл малярийного плазмодия
Слайд 15Жизненный цикл малярийного плазмодия
Спорозоиты попадают в организм человека при
инокуляции самкой комара (специфическая инокуляция) → через 15-45 минут с
током крови попадают в печень, где внедряются в гепатоциты и проходят тканевой (экзоэритроцитарный) цикл развития. В печени паразиты делятся, образуя много мелких одноядерных форм – мерозоитов → из печени мерозоиты выходят в кровь и внедряются в эритроциты. Начинается эритроцитарный цикл развития.- При тропической и 4-х дневной малярии эритроцитарный цикл начинается сразу после тканевого. При этом все паразиты выходят в кровь и их элиминация из крови означает излечение.
- При 3-х дневной и ovale – малярии часть спорозоитов или все особи могут находится в печени от 7-14 месяцев и более, после чего начинается их развитие в мерозоиты. Это очень важно в условиях умеренного климата, где передача паразита возможна только в определенные месяцы года.
Слайд 16Жизненный цикл малярийного плазмодия (продолжение)
Эритроцитарная шизогония
В эритроцитах начинается
циклическое множественное деление мерозоитов, в результате чего эритроцит разрушается и
освободившиеся мерозоиты вновь проникают в новые красные кровяные клетки. Выход возбудителя в кровь сопровождается лихорадкой. Продолжительность развития возбудителя в эритроцитах различная (для Pl. falciparum, Pl. vivax, Pl. ovale – 48 часов, для Pl. malariae – 72 часа). При тропической малярии субпопуляции возбудителя развиваются не синхронно, поэтому периоды лихорадки более частые и длительные.→ Часть мерозоитов развивается в половые формы – женские (макрогаметоциты) и мужские (микрогаметоциты).
Слайд 17Жизненный цикл малярийного плазмодия (продолжение)
При малярии Pl. vivax, Pl.
malariae, Pl. оvale гаметоциты появляются в первые дни клинических проявлений
и после окончания эритроцитарной шизогонии быстро отмирают.При тропической малярии – гаметоциты появляются через 2-е недели от начала заболевания и сохраняются в крови до нескольких месяцев.
Комары заражаются от людей в крови которых имеются гаметоциты.
Слайд 18Жизненный цикл малярийного плазмодия (продолжение)
Развитие в теле комара
При попадании
гаметоцитов в желудок комара происходит их освобождение от эритроцитов →
через 9-12 минут мужские гаметоциты выбрасывают 8 тонких подвижных жгутов (процесс эксфлагелляции), которые затем отделяются от клетки → свободные жгуты (микрогаметы) проникают в женскую клетку (макрогамету) → образуется зигота. В течение 18-24 часов зигота вытягивается, образуя подвижную форму – оокинету → которая проходит через эндотелий желудка комара, попадая под базальную мембрану, округляется и покрывается оболочкой, образуя ооцисту. Ооциста при созревании растет и многократно делится, в результате чего образуются спорозоиты (веретенообразные клетки) до 10 тыс. в одной ооцисте → ооциста лопается → спорозоиты разносятся по всему телу комара, накапливаясь в слюнных железах → в течение нескольких дней в железах дозревают.Слайд 20
Особенности Plasmodium falciparum
Развивается только в определенных видах комаров.
Спорогония и
гаметогония только при T > 18 °С
Экзоэритроцитраная шизогония протекает быстро
– в течение 5-7 дней и полностью завершается с выходом тканевых мерозоитов в кровь. Инфекция может быть радикально излечена.Высокая паразитемия (5-10% и более)
Эритроцитарная шизогония в капиллярах внутренних органов - 48 час.
Наличие в периферической крови только кольцевидных (юные трофозоиты) форм – важный ранний признак тропической малярии.
Высокая численность гаметоцитов благодаря их относительной долговечности (до нескольких тысяч в мкл крови).
Выраженная биохимическая изменчивость – резистентность к лекарственным препаратам
Слайд 21Особенности Plasmodium vivax, ovale
Образование при спорогонии политипичных спорозоитов: тахи- и
брадиспорозоитов.
Цикл эритроцитарной шизогонии 48 час. протекает полностью в периферическом русле.
Инфективен для всех видов переносчиков.
Быстрая устойчивость к лекарственным препаратам.
Умеренная паразитемия (максимально 1-2%).
Ранние рецидивы – спустя 6-9 мес.
Первичные проявления болезни через 9 месяцев.
Самый широкий ареал в мире. Патогенен для всех рас кроме негроидной.
Доброкачественное течение.
Слайд 22Особенности Plasmodium malariae
Экзоэритроцитарная шизогония протекает до 16 дней, число мерозоитов
значительно меньше чем у тропической малярии (15000 vs 40000).
Цикл эритроцитарной
шизогонии протекает только в перифериском русле – 72 часа. Гаметоциты быстро отмирают и мало инфектны для комаров.
Паразитемия низкая.
Течение инфекции доброкачественное с тенденцией к самокупированию.
Празитемия может продолжаться безостановочно годами, формирование паразитоносительство пожизненное.
Слайд 23Течение малярийной инфекции
Инкубационный период:
Тропическая – 7-14 дней, средний 12
дней
Трехдневная, Овале – 8-14 дней (для некоторых штаммов до 6-10
месяцев), средний – 14 днейЧетырехдневная – 7-30 дней, средний 10-14 дней. .
Первичные проявления:
продрома
приступы лихорадки (пароксизмы) (до 1-3 недели до 1-2 месяцев)
Исходы:
паразитоносительство бессимптомное (3-12 месяцев).
полное выздоровление
рецидивы (ранние до 2 мес., поздние > 2мес.)
Слайд 24Механизм развития эпидемического процесса
Источники инфекции:
больной человек;
паразитоноситель
Период заразительности источника ограничивается временем
носительства гамет
Эпидемическая значимость источников инфекции определяется:
интенсивностью паразитемии;
сроками нахождения гамонтов в
периферической крови;доступностью пораженного человека укусам комаров
Слайд 25Механизм развития эпидемического процесса
Механизм передачи:
трансмиссивный
Способ передачи:
специфическая инокуляция
Пути передачи:
трансмиссивный;
гемотрансфузионный;
вертикальный
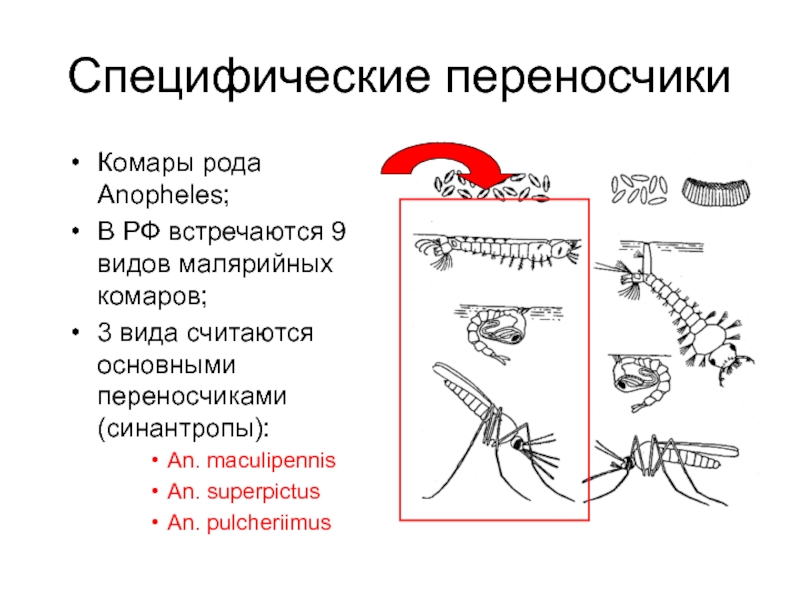
Слайд 26Специфические переносчики
Комары рода Anopheles;
В РФ встречаются 9 видов малярийных комаров;
3
вида считаются основными переносчиками (синантропы):
An. maculipennis
An. superpictus
An. pulcheriimus
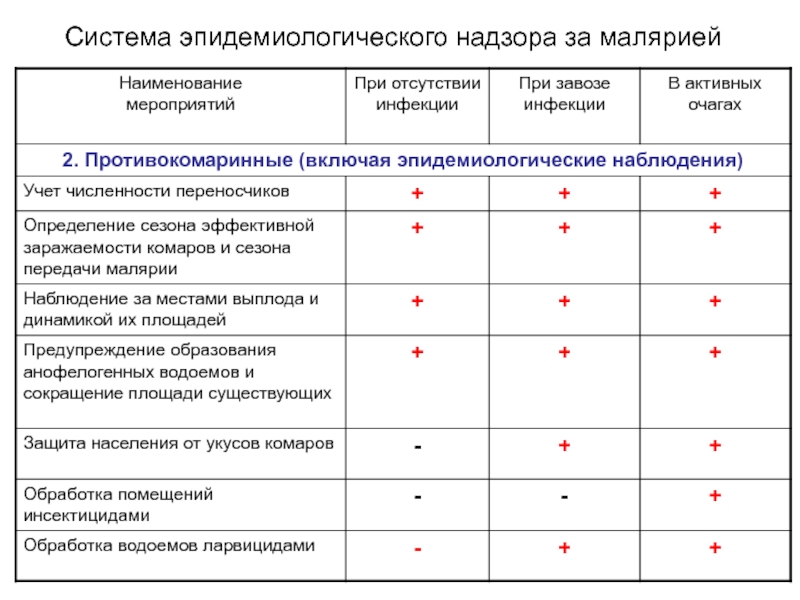
Слайд 29Эпидемиологические особенности малярии в России
Завоз малярии из-за рубежа;
Возобновление передачи
малярии от завозных случаев;
Сохранение отдельных остаточных очагов на юге страны;
Возникновение
местных спородических случаев и локальных вспышек в остаточных очагах;Наличие единичных случаев гемотрансфузионной малярии;
Рост уровня устойчивости комаров к инсектицидам;
Увеличение численности переносчиков.
Слайд 30Районирование территории России по потенциальному риску передачи малярии
I зона -
неустойчивого риска передачи малярии за год бывает от 30-60 дней
с температурой > 15°С. Риск возникновения местной передачи малярии очень мал. An. Mess cae.II зона – низкого риска 60-90 дней с температурой > 15°С.
III зона – умеренного риска 60-120 дней с температурой > 15°С, сезон передачи 70-90 дней.
IV зона – устойчивого риска передачи 120-150 дней с температурой > 15°С, переносчиков много.
Слайд 31Маляриогенность территории определяют условия:
Наличие и плотность популяции комаров Anopheles,
восприимчивых к заражению возбудителем малярии человека;
Температура воздуха, обеспечивающая завершение процесса
спорогонии в теле комара;Вероятность и частота контакта населения с комарами
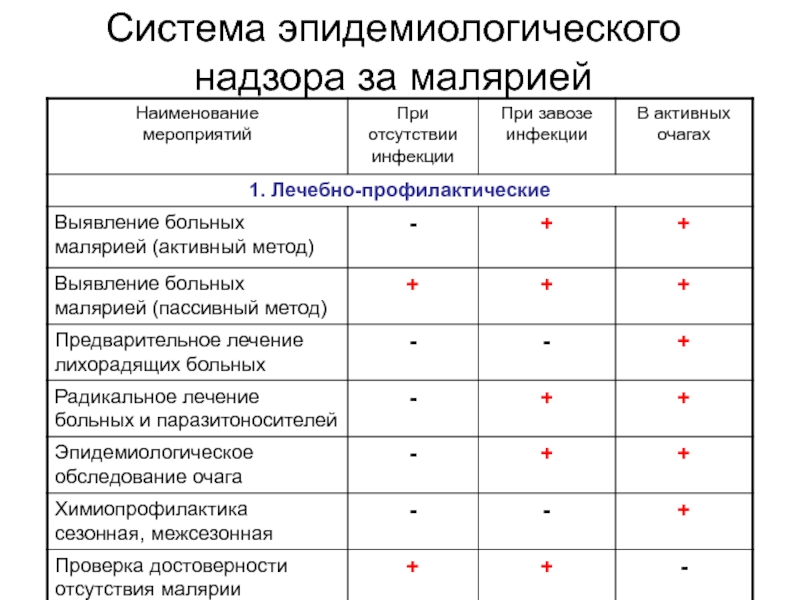
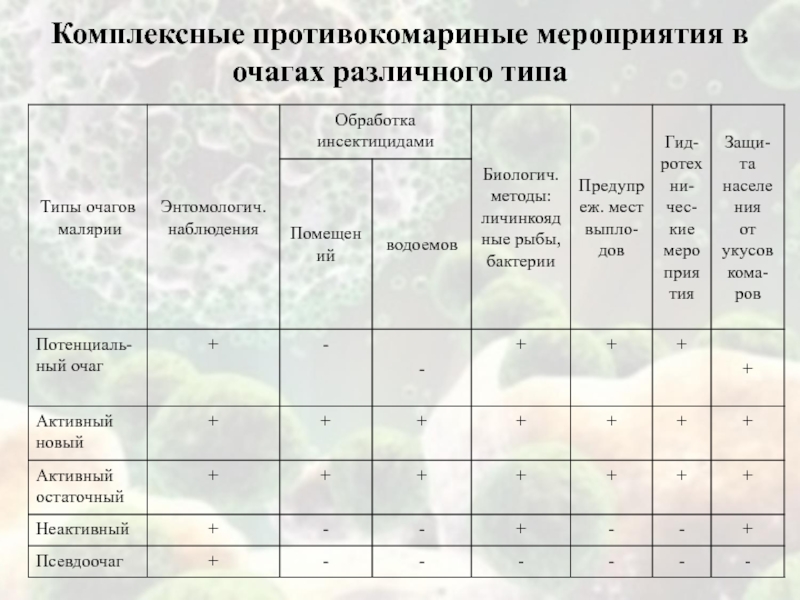
Слайд 33Классификация очагов малярии
(ВОЗ, 1961г.)
Остаточный активный очаг – имеется передача
малярии и свежие местные случаи;
Остаточный неактивный очаг – передача прекращена,
в течение двух лет после выявления последнего местного случая новых больных не было;Слайд 34Классификация очагов малярии
(ВОЗ, 1961г.)
Новый активный очаг – имеется передача,
появились местные случаи от завозных;
Потенциальный очаг – передача возможна, но
свежих местных случаев нет, есть только завозные; Псевдоочаг – передача невозможна по климатическим условиям в сезоне передачи или из-за отсутствия переносчика, имеются завозные случаи
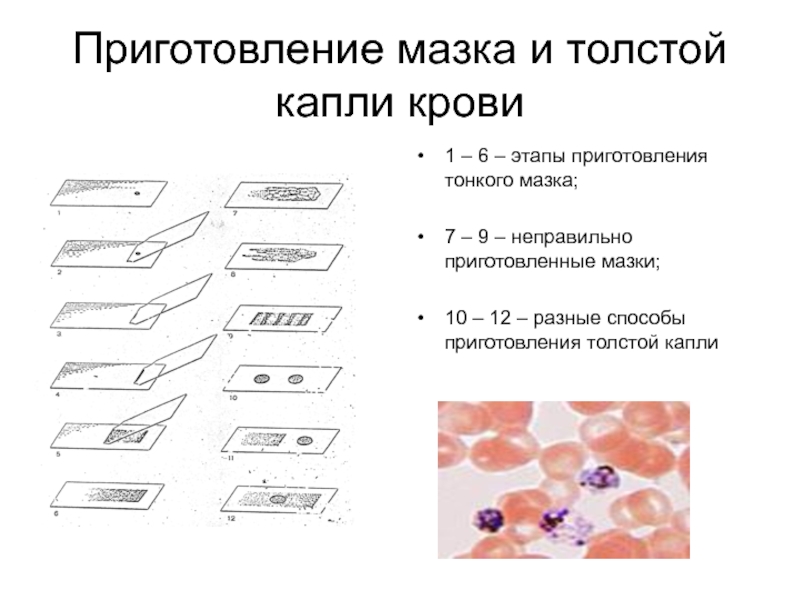
Слайд 43Приготовление мазка и толстой капли крови
1 – 6 – этапы
приготовления тонкого мазка;
7 – 9 – неправильно приготовленные мазки;
10 –
12 – разные способы приготовления толстой каплиСлайд 45Обследованию на малярию подлежат (СанПиН 3.2.1333-03):
- лица, прибывшие из эндемичных
по малярии местностей или посетившие эндемичные страны в течение последних
3-х лет с любым из следующих симптомов: повышение температуры, озноб, недомогание, головная боль, увеличение печени, селезенки, желтушность склер и кожных покровов, герпес, анемия;- лица лихорадящие и с неустановленным диагнозом в течение 3 дней в эпидемический сезон и в течение 5 дней в остальное время года;
- больные с продолжающимися периодическими подъемами температуры, несмотря на проводимое лечение в соответствии с установленным диагнозом;
- реципиенты при повышении температуры в последние три месяца после переливания крови;
- лица, проживающие в активном очаге, при любом повышении температуры.
Слайд 46Определение паразитов в толстой капле
Паразитов/мл крови = число паразитов ×
WBC
200При неизвестном количестве WBC используем 8000/ml
% паразитемии = число паразитов
1250
Слайд 47Определение паразитемии в тонком мазке крови
% паразитемии
= количество паразитов:
инфицированных Эр Х 100
Общее количество ЭрСлайд 48Зависимость показателей смертности от уровня паразитемии
to 100,000 parasites/mL - 1.1% mortality
100 to 500,000 parasites/mL -
14.8% mortality>500,000 parasites/mL 72% mortality
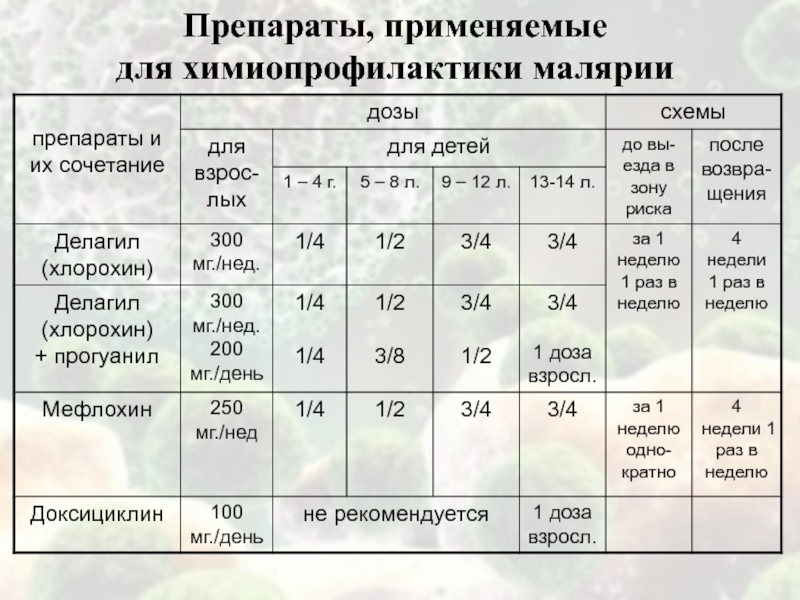
Слайд 51Химиопрофилактика малярии
Начинать необходимо за 1 неделю до выезда в зону
риска заражения + весь период пребывания + 4 недели после
выезда;Курс химиопрофилактики не должен превышать 4 – 6 мес.;
В зоне, где нет тропической малярии применяют хлорохин (делагил). В зонах распространения тропической малярии, устойчивой к делагилу (Юго-восточная Азия, Океания, Южная Америка тропическая Африка), необходимо принимать мефлохин (лариам) или другой препарат по назначению врача;
Для беременных женщин хлорохин + прогуанил только в первые 3 мес., мефлохин – от 4 мес.;
Беременность желательна только через 3 мес. после завершения профилактики мефлохином и через 1 неделю после доксициклина.
Слайд 52Иммунитет
Иммунный ответ против малярийной инфекции развивается медленно. Он характеризуется малой
эффективностью и практически не защищает от повторного инфицирования.
Причины слабого иммунного
ответа:нахождение малярийного плазмодия в клетках на протяжении большей части его жизненного цикла;
общее угнетение иммунной системы;
присутствие антигенов, которые не опознаются T-клетками;
подавление пролиферации B-клеток;
значительный полиморфизм малярийного плазмодия и быстрая смена потенциальных антигенов на его поверхности.
Слайд 53Невосприимчивы к малярии
Негры Западной Африки, которые имеют генетическую невосприимчивость
к Pl.vivax, в следствии отсутствия изоантигена крови в системе Даффи,
являющегося рецептором для Pl.vivax на эритроцитах.Лица с аномальным S-гемоглобином к Pl. falciparum.
Лица с врожденным недостатком глюкозо-6-фосфатдегидрогеназы в эритроцитах.
Слайд 54Методы борьбы с переносчиком
1. Гидротехнические мероприятия (направлены на предупреждение,
сокращение или ликвидацию мест выплода малярийных комаров), включают в себя:
ликвидация ненужных в хозяйстве водоемов, дренаж болотистой местности, ремонт дренажной системы, устранение возможности образования стоячих водоемов, планировка рисовых полей и режима их орошения и др.2. Химические методы (до сих пор являются ведущими, хотя они и не всегда экологически безопасны, особенно при применении инсектицидов в водоемах). Инсектициды подразделяют на имагоциды (против взрослых комаров) и ларвициды (против личинок). В настоящее время применяют:
- инсектициды длительного действия (фосфорорганические соединения (ФОС), карбаматы и синтетические пиретроиды);
- инсектицидные аэрозоли и фумигаторы.
Слайд 55Методы борьбы с переносчиком
3. Биологические методы:
энтомопатогенные бактерии Bacillus thuringiensis
Н-14 (бактокулицид, ларвиоль, бактоларвицид, текнар, БЛП, вектобакт, антинат). Являются кишечными
ядами для личинок комаров. Обработки надо повторять не реже, чем 1 раз в 10-15 дней;регуляторы развития: метопрен, димилин, сумиларв. Нарушают процессы линьки, окукливания и окрыления;
личинкоядные рыбы. Очень эффективны. Живородящая рыбка Gambusia affinis используется на различных водоемах, в т.ч. и рисовых полях. Имеются сведения о примепнении Oryzias latipes, а также мальков белого амура.
4. Физические методы основаны на разливании по поверхности водоема легких, не смешивающихся с водой жидкостей. При этом на поверхности остается пленка, препятствующая дыханию личинок и куколок комаров. Наиболее часто из таких жидкостей применяют нефтепродукты и высшие жирные спирты (ВЖС).
Слайд 57Перспективы и пути дальнейшего изучения малярии
Основные направления борьбы с переносчиками:
Поиски
новых инсектицидов (байгон, малатион);
Использование сочетания инсектицидов с целью уменьшения возможности
появления резистентности у переносчиков;Изучение механизма резистентности;
Поиск биологических методов борьбы с переносчиками (бактерии, вирусы);
Применение метода генетического контроля за численностью переносчиков
Слайд 58Перспективы и пути дальнейшего изучения малярии
Основные направления борьбы с возбудителем:
Изучение
новых и старых химических соединений с целью проверки их действия
на малярийные плазмодии;Изучение причин устойчивости к химиопрепаратам;
Разработка новых химиопрепаратов;
Разработка вакцин