Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Геморрагическая лихорадка с почечным синдромом
Содержание
- 1. Геморрагическая лихорадка с почечным синдромом
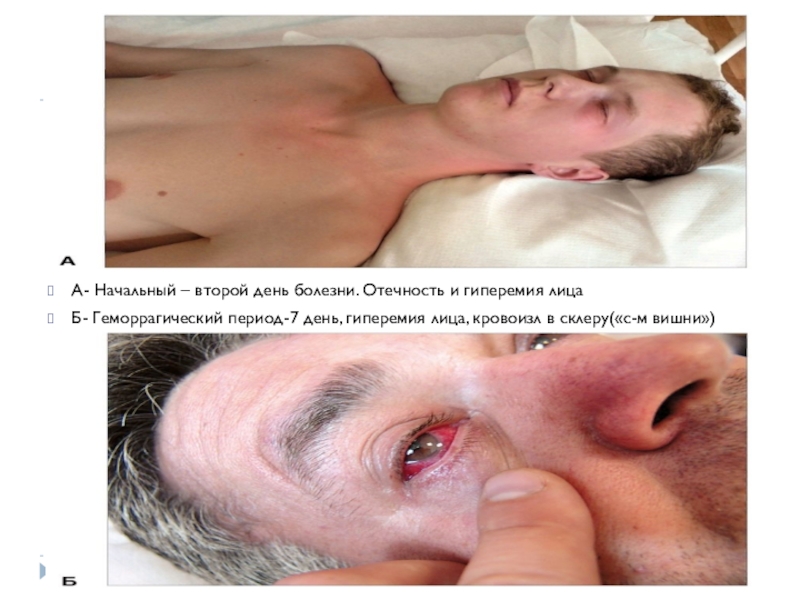
- 2. А- Начальный – второй день болезни. Отечность
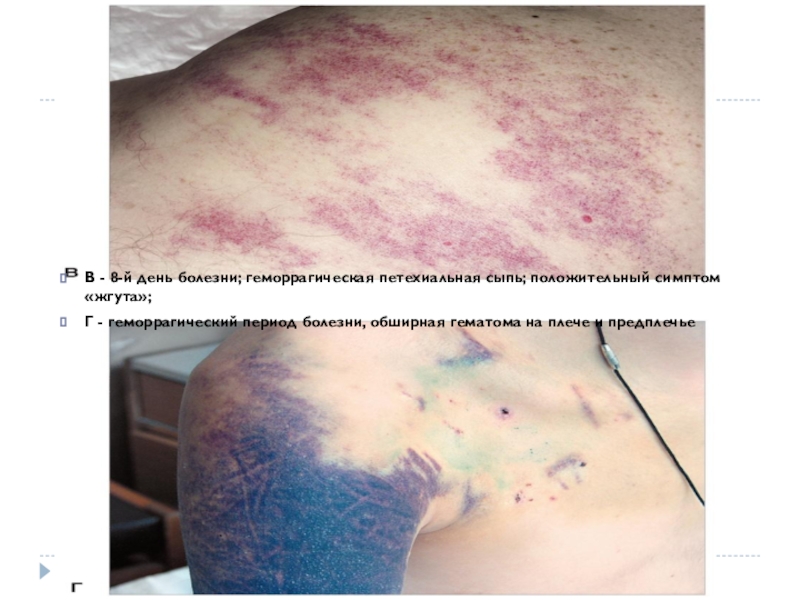
- 3. В - 8-й день болезни; геморрагическая петехиальная
- 4. Слайд 4
- 5. Этиология Арбовирус семейства Bunyaviridae, рода Hantavirus, включающий
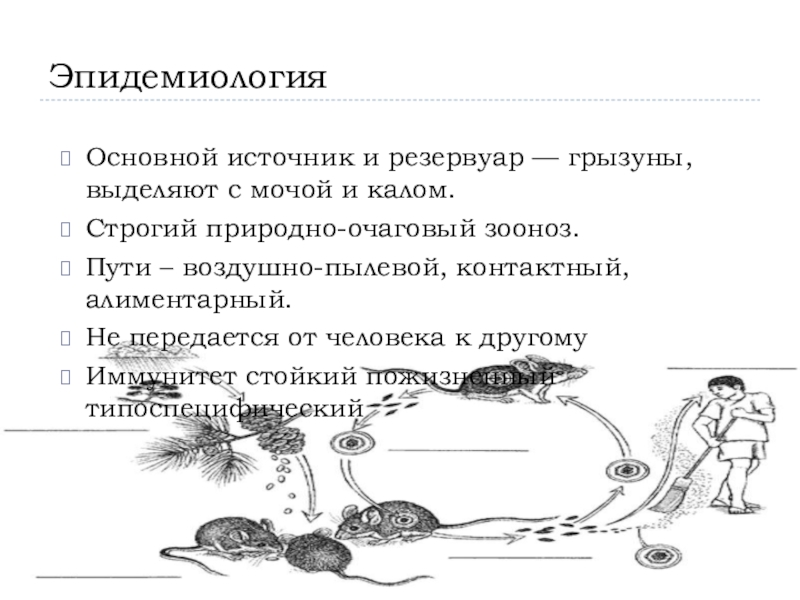
- 6. ЭпидемиологияОсновной источник и резервуар — грызуны, выделяют
- 7. ПрофилактикаСпецефическая – нет(корейская вакцина в РФ несертифицировано)Неспецифическая- уничтожение грызунов, респираторы, склады защищенные от грызунов.
- 8. Слайд 8
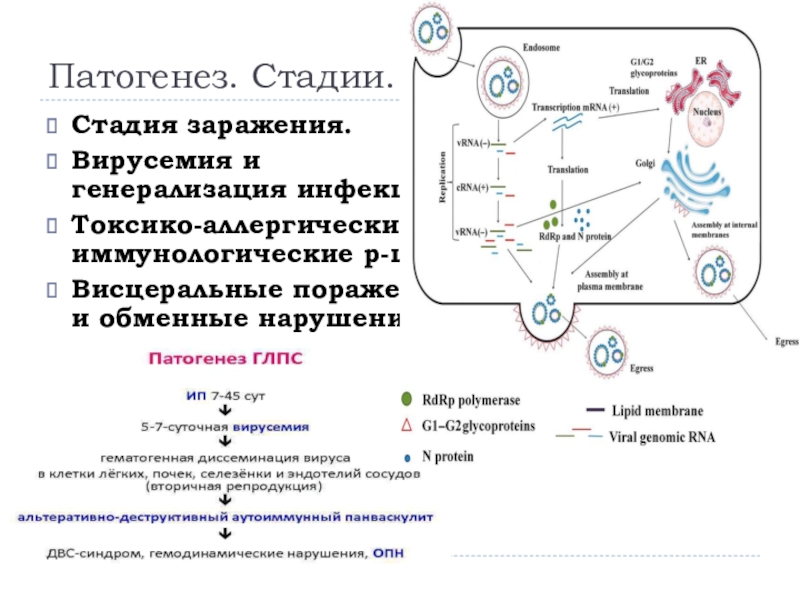
- 9. Патогенез. Стадии.Стадия заражения. Вирусемия и генерализация инфекцииТоксико-аллергические и иммунологические р-ции.Висцеральные поражения и обменные нарушения.Анатомическая репарация.
- 10. Клиническая картинаИнкубационный период от 4 до 49
- 11. А- Начальный – второй день болезни. Отечность
- 12. В - 8-й день болезни; геморрагическая петехиальная
- 13. Слайд 13
- 14. • Предвестники развития тяжёлой формы (на 2–4-й
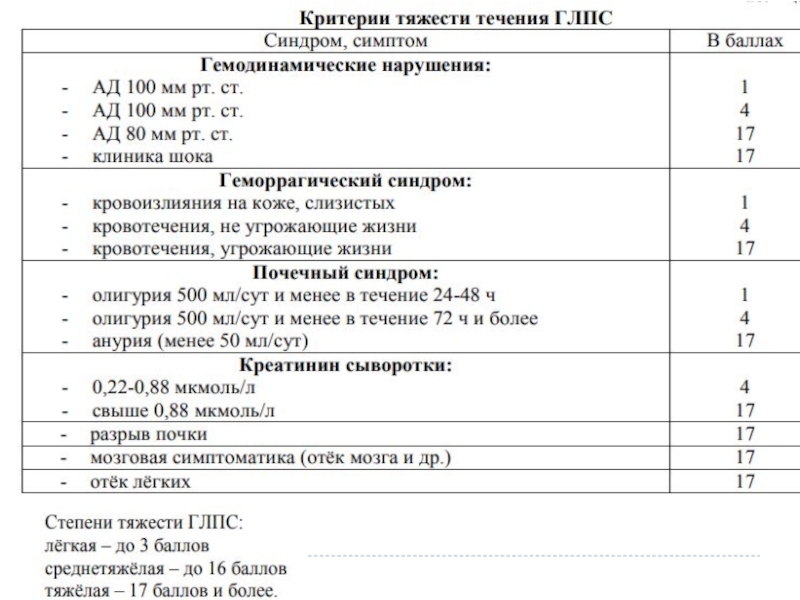
- 15. Осложнения • Специфические:ИТШ;ДВС-синдром; азотемическая уремия;отёк лёгких и
- 16. ДиагностикаКлиническая. Неспецифическая лабораторнаяСпецифическая лабораторнаяИнструментальные методы
- 17. Слайд 17
- 18. Неспецифическая лабораторнаяОАК: в начальном периоде — лейкопения,
- 19. Специфическая лабораторная РНИФ: Нарастание титра антител
- 20. ЛечениеРежим. Диета Строгий постельный до конца зб.
- 21. Патогенетическая терапия• Дезинтоксикационная терапия. Внутривенно вводят 5–10%
- 22. Скачать презентанцию
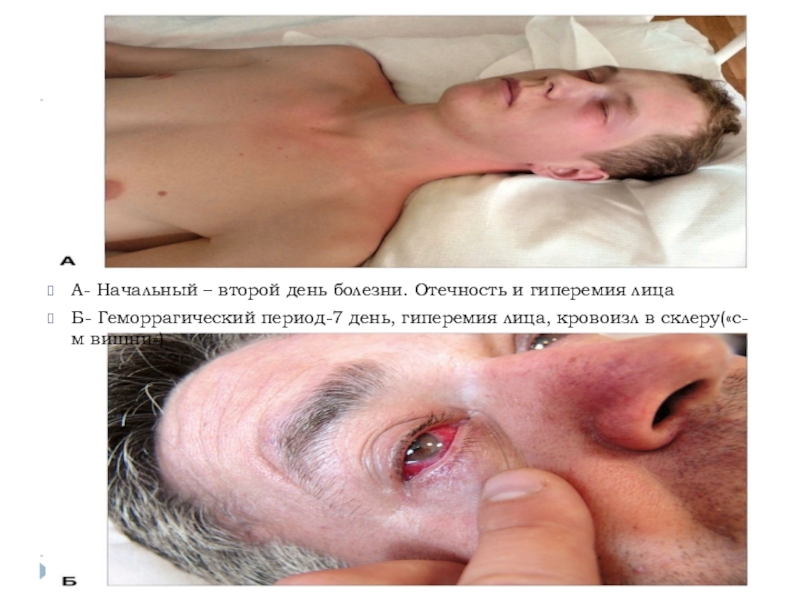
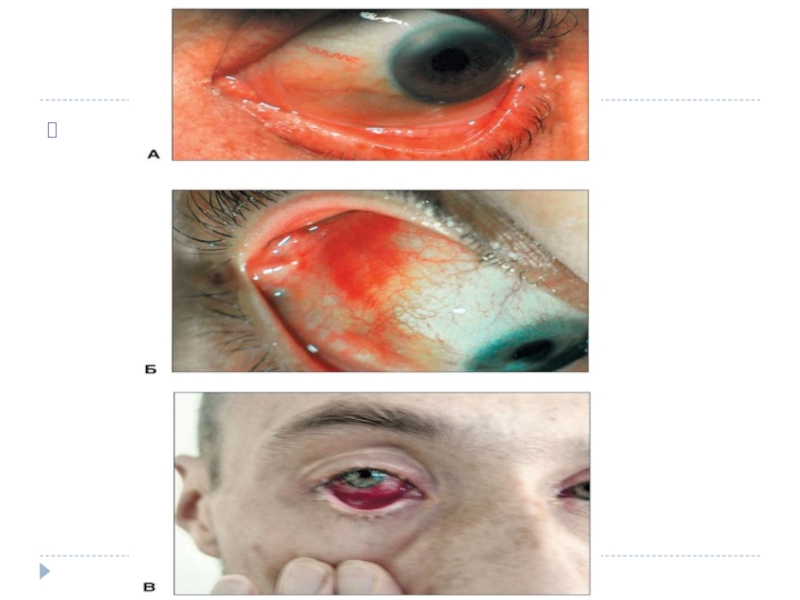
А- Начальный – второй день болезни. Отечность и гиперемия лицаБ- Геморрагический период-7 день, гиперемия лица, кровоизл в склеру(«с-м вишни»)
Слайды и текст этой презентации
Слайд 2
А- Начальный – второй день болезни. Отечность и гиперемия лица
Б-
Геморрагический период-7 день, гиперемия лица, кровоизл в склеру(«с-м вишни»)
Слайд 3
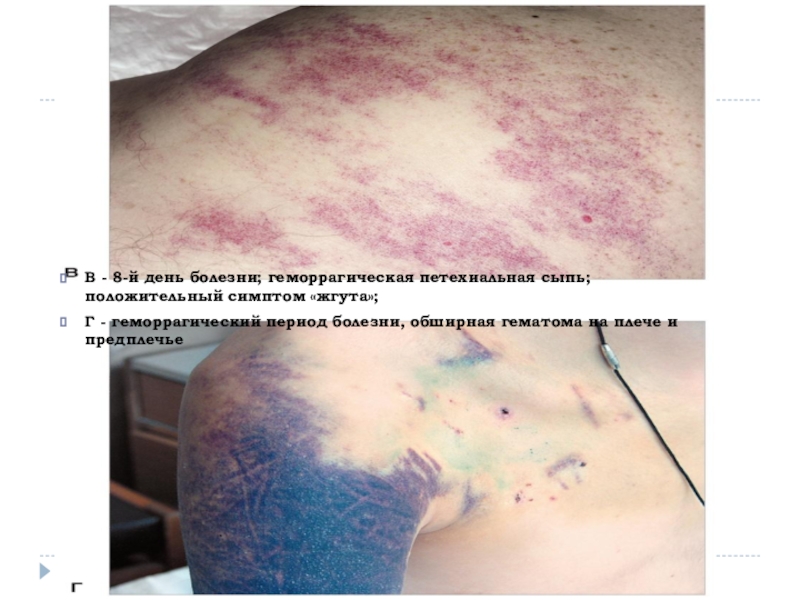
В - 8-й день болезни; геморрагическая петехиальная сыпь; положительный симптом
«жгута»;
Г - геморрагический период болезни, обширная гематома на плече
и предплечьеСлайд 5Этиология
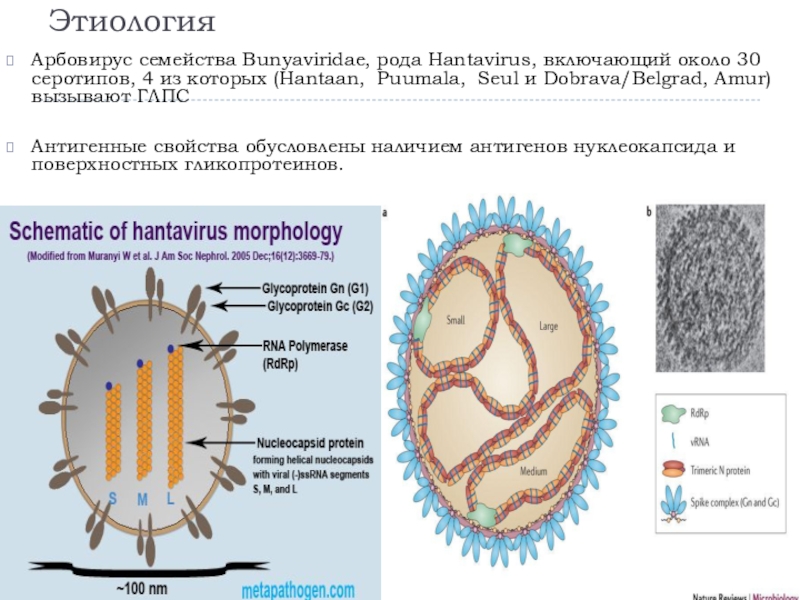
Арбовирус семейства Bunyaviridae, рода Hantavirus, включающий около 30 серотипов,
4 из которых (Hantaan, Puumala, Seul и Dobrava/Belgrad, Amur) вызывают
ГЛПСАнтигенные свойства обусловлены наличием антигенов нуклеокапсида и поверхностных гликопротеинов.
Слайд 6Эпидемиология
Основной источник и резервуар — грызуны, выделяют с мочой и
калом.
Строгий природно-очаговый зооноз.
Пути – воздушно-пылевой, контактный, алиментарный.
Не передается от
человека к другомуИммунитет стойкий пожизненный типоспецифический
Слайд 7Профилактика
Спецефическая – нет(корейская вакцина в РФ несертифицировано)
Неспецифическая- уничтожение грызунов, респираторы,
склады защищенные от грызунов.
Слайд 9Патогенез. Стадии.
Стадия заражения.
Вирусемия и генерализация инфекции
Токсико-аллергические и иммунологические р-ции.
Висцеральные
поражения и обменные нарушения.
Анатомическая репарация.
Слайд 10Клиническая картина
Инкубационный период от 4 до 49 дней(обычно 14-21)
Начальный период.
3-7 дней.
Олигоурический период. 6-12 дней
Полиурический период. 6-14 дней.
Период
реконвалесценции (ранний- до 2 месяцев, поздний- до 2-3 лет)В клинической картине заболевания выделяют синдромы:
1) общетоксический;
2) гемодинамический (центральные и микроциркуляторные нарушения);
3) почечный;
4) геморрагический;
5) абдоминальный;
6) нейроэндокринный;
7) респираторный синдром.
Слайд 11
А- Начальный – второй день болезни. Отечность и гиперемия лица
Б-
Геморрагический период-7 день, гиперемия лица, кровоизл в склеру(«с-м вишни»)
Слайд 12
В - 8-й день болезни; геморрагическая петехиальная сыпь; положительный симптом
«жгута»;
Г - геморрагический период болезни, обширная гематома на плече
и предплечьеСлайд 14• Предвестники развития тяжёлой формы (на 2–4-й день болезни):
сильная
боль в пояснице и животе;
резкое снижение остроты зрения на
фоне сильной головной боли, сухости во рту и жажды;многократная рвота, не связанная с приёмом пищи;
выраженный геморрагический синдром;
олигурия (менее 500 мл/сут);
лейкоцитоз;
массивная протеинурия (3,3 г/л и более);
резкий подъём концентрации мочевины и креатинина с 3-го дня болезни.
Слайд 15Осложнения
• Специфические:
ИТШ;
ДВС-синдром;
азотемическая уремия;
отёк лёгких и головного мозга;
кровоизлияния в
гипофиз, надпочечники, миокард, головной мозг;
эклампсия;
острая сердечно-сосудистая недостаточность;
профузные кровотечения;
надрыв или разрыв
капсулы почки;инфекционный миокардит;
геморрагический менингоэнцефалит,
парез кишечника;
вирусная пневмония и др
• Неспецифические осложнения:
пиелонефрит;
восходящий пиелит;
гнойный отит;
абсцессы;
флегмоны;
пневмонии;
паротит;
сепсис и др
Слайд 16Диагностика
Клиническая.
Неспецифическая лабораторная
Специфическая лабораторная
Инструментальные методы
Слайд 18Неспецифическая лабораторная
ОАК: в начальном периоде — лейкопения, увеличение числа эритроцитов,
гемоглобина, снижение СОЭ, тромбоцитопения; в разгар болезни — лейкоцитоз со
сдвигом формулы влево, увеличение СОЭ до 40 мм/ч.ОАМ: протеинурия (от 0,3 до 30,0 г/л и выше), микро- и макрогематурия, цилиндрурия, клетки Дунаевского. Проба Зимницкого: гипоизостенурия.
Б/х крови: повышение концентрации мочевины, креатинина, гиперкалиемия, гипонатриемия, гипохлоремия.
Коагулограмма: в зависимости от периода заболевания признаки гиперкоагуляции либо гипокоагуляции
Слайд 19Специфическая лабораторная
РНИФ: Нарастание титра антител в 4 раза и
более – диагностически значим. Достоверность 96–98%. Рекомендуют проводить забор первой
сыворотки до 4–7-го дня болезни, а второй — не позже 15-го дня заболевания.ИФА - IgM-антитела к возбудителю.
ПЦР - вирусная РНК в крови.
Слайд 20Лечение
Режим. Диета
Строгий постельный до конца зб.
Медикаментозная терапия
Этиотропная,
в первые 3–5 дней:
- рибавирин по 0,2 г 4
р/д 5–7 дней-йодофеназон — по схеме: по 0,3 г 3 р/д в течение первых 2 дней, по 0,2 г 3 р/д следующие 2 дня и по 0,1 г 3 р/д в течение последующих 5 дней
-тилорон — 0,25 мг 2 р/д в 1-й день, далее по 0,125 мг 2 дня
-донорский специфический иммуноглобулин против ГЛПС по 6 мл 2 р/д в/м(курсовая доза 12 мл)
-комплексный иммуноглобулиновый препарат
-препараты интерферонов в свечах (виферон) и парентерально (реаферон, лейкинферон)
-внутривенное введение рибавирина с начальной нагрузочной дозой 33 мг/кг; через 6 ч — по 16 мг/кг через каждые 6 ч в течение 4 дней (всего 16 доз); через 8 ч после введения последней из этих доз — по 8 мг/кг каждые 8 ч в течение 3 дней (9 доз)
Слайд 21Патогенетическая терапия
• Дезинтоксикационная терапия. Внутривенно вводят 5–10% растворы глюкозы, полионные
растворы, кокарбоксилазу.
• Профилактика ДВС-синдрома. Используют дезагреганты [пентоксифиллин, ксантинола никотинат, дипиридамол],
в начальном периоде показан Гепарин до 5000 ЕД/сут внутривенно капельно или подкожно, надропарин кальция по 0,3 мл/сут, эноксапарин натрия по 0,2 мл/сут.Ангиопротекторы. Кальция глюконат, этамзилат, рутин.
Свежезамороженная плазма.
Ингибиторы протеаз (апротинин).
Антиоксидантная терапия. Витамин Е, убихинон♠.