Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Геморрагический васкулит
Содержание
- 1. Геморрагический васкулит
- 2. Геморрагический васкулит (ГВ) Геморрагический васкулит (болезнь Шенлейна
- 3. Этиология ГВСтрептококковые инфекции, как острые, так и
- 4. ПатогенезГенерализованное иммунокомплексное повреждение сосудов микроциркуляторного русла;Отложение IgA
- 5. В зависимости от преимущественной локализации
- 6. Кожный синдромСимметричное расположение сыпи на разгибательных поверхностях
- 7. Клиническая картина папулезно-геморрагическая сыпь на коже, локализующаяся
- 8. Суставной или кожно-суставной синдромПоражение суставов (артрит) проявляется
- 9. Абдоминальный синдромЧаще поражается тонкая кишка (начальные и
- 10. Почечный синдромПоражение почек чаще возникает через 2-4
- 11. Почечный синдром (продолжение)Симптомы Микрогематурия (преходящая или персистирующая)
- 12. Лабораторная картина:В период развернутых клинических проявлений –
- 13. ДиагностикаКлиническая картина Анализ крови: -лейкоцитоз со сдвигом
- 14. Дифференциальный диагнозОстрый аппендицит; Кишечная непроходимость; Прободная язва
- 15. Осложнения ГВ1) Присоединение вторичной инфекции 2) Кишечная
- 16. ЛечениеНемедикаментозное: 1) Постельный режим: в острый период
- 17. Медикаментозное: 1) Антиагреганты: курантил 3-5 мг/кг,
- 18. 4) Антигистаминная терапия: целесообразна при наличии в
- 19. Спасибо за внимание
- 20. Скачать презентанцию
Геморрагический васкулит (ГВ) Геморрагический васкулит (болезнь Шенлейна - Геноха, геморрагический микротромбоваскулит, капилляротоксикоз, аллергическая пурпура, абдоминальная пурпура, капилляропатическая пурпура) Это болезнь из группы геморрагических диатезов, в основе которой лежит асептическое повреждение эндотелия
Слайды и текст этой презентации
Слайд 2Геморрагический васкулит (ГВ) Геморрагический васкулит (болезнь Шенлейна - Геноха, геморрагический
Слайд 3Этиология ГВ
Стрептококковые инфекции, как острые, так и хронические (кариес зубов,
синусит, тонзиллит, аденоиды и т.д )
Вирусные инфекции: цитомегаловирус, вирус
гепатитов В и С, ВИЧ, парвовирус В19, вирус Эпштейна - Барр Пищевые аллергены ( молоко, яйца, фрукты, земляника, злаки и т.п.)
Лекарства ( некоторые антибиотики, тиазиды, ацетилсалициловая кислота)
Укусы насекомых
Вакцинация
Наследственность
Неспецифические факторы: переохлаждение, избыточная инсоляция, травмы.
Слайд 4Патогенез
Генерализованное иммунокомплексное повреждение сосудов микроциркуляторного русла;
Отложение IgA депозитов в сосудистой
стенке с активацией системы С;
Нарушение реологии крови, усиление агрегации тромбоцитов
и эритроцитов;Развитие синдрома гиперкоагуляции с депрессией фибринолиза;
Развитие асептического воспаления сосудистой стенки с деструкцией, тромбированием микрососудов, разрывом капилляров;
Появление геморрагического синдрома
Слайд 5 В зависимости от преимущественной локализации поражения сосудов выделяют такие
формы заболевания:
кожная;
суставная или кожно-суставная;
абдоминальная или кожно-абдоминальная;
почечная или кожно-почечная;
смешанная.
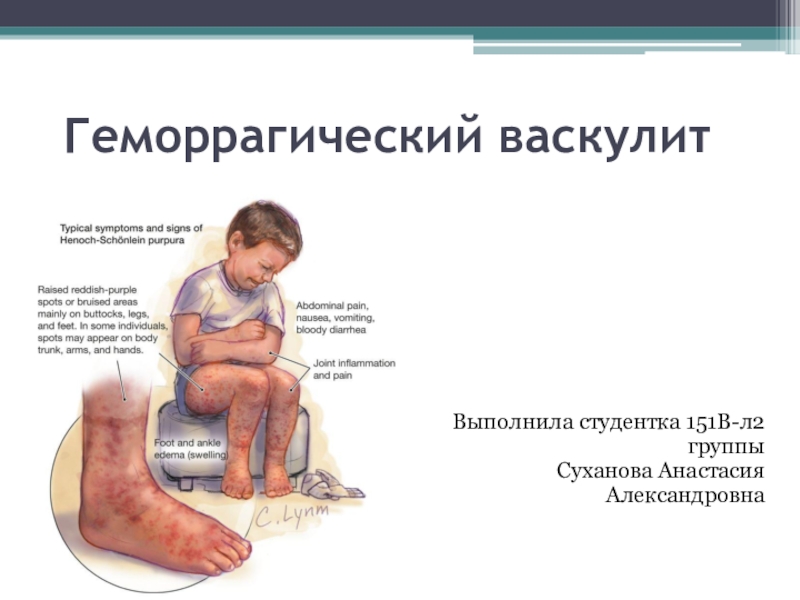
Слайд 6Кожный синдром
Симметричное расположение сыпи на разгибательных поверхностях конечностей
Папулезно-геморрагические высыпания,
не исчезающие при надавливании
В тяжелых случаях сыпь может быть
сливной, буллезной с некрозами и изъязвлениями. Может оставлять после себя пигментацию (гемосидероз).
Характерен ортостатизм
Слизистые оболочки при ГВ практически не поражаются
Может сочетаться с ангионевротическим отеком
Слайд 7Клиническая картина папулезно-геморрагическая сыпь на коже, локализующаяся преимущественно на нижних
и верхних конечностях, в области ягодиц, вокруг суставов. Сопровождается легким
зудом. сыпь мелкая, 2-5 мм в диаметре, линейная по ходу сосудов, расположена симметрично, имеет тенденцию к слиянию и некротизации, напоминает «цвет винных пятен» - «паспорт заболевания», феномен ортостатизма, сыпь не исчезает при надавливании и регрессирует с образованием пигментации.Слайд 8Суставной или кожно-суставной синдром
Поражение суставов (артрит) проявляется симметричным появлением отечности
и боли в крупных суставах конечностей (голеностопных, локтевых, коленных, лучезапястных).
Отек приводит к нарушению конфигурации суставов. Суставы нижних конечностей поражаются чаще, чем верхних. Эти симптомы могут сопровождаться повышением температуры тела и ухудшением общего самочувствия ребенка.Проявления артритов могут возникать одновременно с высыпаниями или спустя несколько дней. Сыпь появляется не только на коже в области суставов, но и внутри суставов. Этим объясняется появление болевых ощущений при движении. Дети часто выбирают какое-либо защитное положение, чтобы избежать движений в суставе. Степень поражения суставов может быть разной: от кратковременно возникающих ощущений боли до выраженных воспалительных изменений.
Поражения суставов носят обратимый характер. Через несколько дней (обычно 3-4) боль и отечность постепенно исчезают, и двигательная функция восстанавливается. Деформации суставов не наступает.
Слайд 9Абдоминальный синдром
Чаще поражается тонкая кишка (начальные и конечные отделы). Характеризуется
сильными болями в животе, обычно схваткообразными. Боль обусловлена кровоизлиянием в
стенку кишки: геморрагиями в субсерозный слой и брыжейку. Возникают диспептические расстройства. Возможна лихорадка неправильного типа и лейкоцитоз. Характерны постгеморрагические осложнения. Возможные осложненеия: инвагинация, перфорация,жел.-киш. кровотечениеСлайд 10Почечный синдром
Поражение почек чаще возникает через 2-4 недели после начала
заболевания. Протекает в форме гломерулонефрита Отложение ЦИК в мезангии и
пролиферация мезангиальных эпителиальных клеток Гломерулонефриты:А) Фокальный мезангиопролиферативный
Б) Диффузный мезангиальный
В) Диффузно-фокальный пролиферативный
Г) Мезангиокапиллярный
Слайд 11Почечный синдром (продолжение)
Симптомы
Микрогематурия (преходящая или персистирующая)
Макрогематурия (начальная или
рецидивирующая)
Цилиндрурия
Персистирующая протеинурия ·
Нефритический синдром
Нефротический синдром
Нефритически-нефротический
синдром Слайд 12Лабораторная картина:
В период развернутых клинических проявлений – нормальное (реже увеличенное)
количество тромбоцитов, Гиперагрегация тромбоцитов, Повышение уровня фактора Виллебранда, гиперкоагуляция по
данным АКТ (АЧТВ), отсутствие патологии либо тенденция к гиперкоагуляции в протромбиновом тесте, увеличением содержания фибриногена, значительное нарастание концентрации РФМК и ПДФ в плазме и сыворотке. концентрация AT-III и компонентов фибринолиза снижена.Слайд 13Диагностика
Клиническая картина
Анализ крови: -лейкоцитоз со сдвигом влево -повышенная (чаще
умеренно) СОЭ -увеличенный титр антистрептолизина О -увеличение IgA в крови
- повышение уровня ЦИК в крови -изменения в ССКАнализ мочи: -протеинурия, иногда значительная -гематурия -цилиндры, чаще гиалиновые
Положительный тест на скрытую кровь в кале Гастро- и колоноскопии могут подтвердить наличие геморрагий, а иногда и эрозий в желудке и разных отделах кишечника.
Биопсия участка кожи (выявляет периваскулярные лейкоцитарные инфильтраты и отложение IgА- содержащих иммунных комплексов)
Биопсия почек (признаки гломерулонефрита)
УЗИ органов брюшной полости: при абдоминальной форме выявляется увеличение размеров и изменение эхогенности печени, селезенки, поджелудочной железы, а нередко и появление жидкости в подпеченочной и подселезеночной области
УЗИ почек: увеличения размеров одной или обеих почек с утолщением коркового слоя и снижением
Слайд 14Дифференциальный диагноз
Острый аппендицит; Кишечная непроходимость; Прободная язва желудка; Менингит; Тромбоцитопеническая
пурпура (сыпь носит петехиальный характер, часто в сочетании с экхимозами
разной степени зрелости по всему телу; в крови – тромбоцитопения); Другие СВ Ревматизм (быстрое развитие кардита); СКВ (серозит, LE-клеточный феномен); Сывороточная болезнь, лекарственная аллергия (несимметричность высыпаний )Слайд 15Осложнения ГВ
1) Присоединение вторичной инфекции
2) Кишечная непроходимость
3) Перфорация кишечника
4) Некроз участка кишки
5) Нарушения в свертывающей системе крови
6) Постгеморрагическая анемия
7) Тромбозы и инфаркты органов
8) Церебральные расстройства
Слайд 16Лечение
Немедикаментозное: 1) Постельный режим: в острый период болезни необходимо резкое
ограничение двигательной активности до стойкого исчезновения геморрагических высыпаний. При нарушении
постельного режима возможны повторные высыпания, объясняемые как «ортостатическая пурпура»2) Диета: очень важно исключить дополнительную сенсибилизацию больных, в т. ч. и пищевыми аллергенами, поэтому необходима элиминационная (гипоаллергенная) диета. При указании в анамнезе лекарственной аллергии исключаются эти препараты, а также аллергизирующие медикаменты (в т. ч. все витамины), способные поддерживать или провоцировать обострения ГВ.
Слайд 17 Медикаментозное: 1) Антиагреганты: курантил 3-5 мг/кг, трентал 5-10 мг/кг,
Назначаются антиагреганты в течение всего курса лечения (не менее 3-4
недель)2) Антикоагулянтная терапия: основной препарат – гепарин, стартовая доза ед/кг. Эффективной дозой гепарина считается та, которая повышает активированное частичное тромбопластиновое время в 1,5-2 раза.
3) Энтеросорбция: показана при всех клинических формах ГВ: -активированный уголь; -тиоверол 1 чайная ложка 2 раза в сутки; -полифепан 1 г/кг в сутки в 1-2 приема; -нутриклинз 1-2 капсулы 2 раза в сутки.
Слайд 184) Антигистаминная терапия: целесообразна при наличии в анамнезе у больного
пищевой и лекарственной аллергии.
5) Антибактериальная терапия: наиболее эффективны макролиды–
сумамед, клацид.6) Глюкокортикоиды: показаны во всех случаях тяжелого течения ГВ - при буллезно-некротических формах кожной пурпуры, абдоминальном и суставном синдромах, некоторых вариантах капилляротоксического нефрита.
7) Инфузионная терапия: применяется для улучшения реологических свойств крови и периферической микроциркуляции (реополиглюкин, глюкозо-новокаиновая смесь).