Слайд 1Государственное бюджетное профессиональное образовательное учреждение департамента
здравоохранения города Москвы
«Медицинский
колледж №5»
(ОП №1)
Внеаудиторная самостоятельная
«Ревматизм»
Выполнила: студентка 201-л группы
Иванова А.В.
Преподаватель: Ильина
Е.С.
Москва, 2020
Слайд 2Ревматизм
Синонимы: Ревматическая лихорадка, болезнь Сокольского-Буйо. Инфекционно-аллергическое заболевание, протекающее с системным
поражением соединительной ткани сердечно-сосудистой системы, синовиальных оболочек суставов, серозных оболочек
ЦНС, печени, почек, легких, глаз, кожи. При ревматизме у детей может развиваться ревматический полиартрит, ревмокардит, малая хорея, ревматические узелки, кольцевидная эритема, пневмония, нефрит. Частота заболеваемости у детей составляет 0,08%. Болеют дети 7-15 лет, в 30% случаев заболевание имеет семейный характер, у детей дошкольного возраста практически не встречается.
Слайд 4Этиология
В основе лежит инфекция, вызванная β-гемолитическим стрептококком группы А (М-серотип),
и измененная реактивность организма. Особое значение придается генетическим факторам: у
98% больных выявляют гаплотипы HLA D8, D17. Болезни всегда предшествует стрептококковая инфекция (тонзиллит, ангина, фарингит, скарлатина). Также имеются второстепенные факторы, влияющие на развитие болезни. К таковым можно отнести переутомление, переохлаждение и плохое питание, что, в свою очередь, снижает иммунитет и повышает риск заражения инфекционными болезнями.
Слайд 5Патогенез
Развитие заболевания связано с острой или хронической носоглоточной инфекцией, может
протекать как остро, так и хронически. Острая ревматическая лихорадка претерпевает
полное обратное развитие. В случаях когда стрептококковая инфекция инициирует аутоиммунный процесс, у генетически предрасположенных лиц избирательно поражаются клапаны и мышца сердца. Развитие иммунного асептического воспаления приводит к выработке противострептококковых AT, способных повреждать ткани сердца. Латентное и рецидивирующее течение заболевания объясняют превращением стрептококка в безоболочечные L-формы, устойчивые к фагоцитозу и не поддающиеся действию антибиотиков.
Выделяют 3 ведущих механизма в развитии ревматического процесса: прямое повреждающее влияние стрептококковых токсинов на ткани сердца и других органов; нарушение иммуногенеза с развитием аллергических и аутоиммунных реакций; генетическая предрасположенность.
Образуется большое количество иммунных комплексов (стрептококковый антиген + антитело + комплемент). Последние фиксируются на стенке сосудов и повреждают их. Антигены и белки поражают соединительную ткань. Вырабатываются биологически активные вещества - медиаторы воспаления. Продукты распада тканей также обладают антигенными свойствами. На них, в свою очередь, вырабатываются антитела - антикардиальные. Последние обладают высокой повреждающей способностью и могут связываться с цитоплазмой как погибших, так и здоровых клеток эндокарда. Все это приводит к непрерывно-рецидивирующему, а иногда и к хроническому течению ревматического процесса.

Слайд 6Клиника
В развитии ревматического процесса выделяют 3 периода. Латентный период длится
2-4 нед. после перенесенной стрептококковой инфекции - до появления признаков
ревматической атаки; протекает бессимптомно или с клиническими явлениями перенесенного заболевания. Период основного клинического симптомокомплекса, или активная фаза заболевания, при своевременной и рациональной терапии ревматизма заканчивается переходом в неактивную фазу и полным выздоровлением. Третий период характеризуется клиническим синдромом возвратного ревматизма. Начало активной фазы заболевания в половине случаев острое, в остальных - подострое и латентное. Острое начало характеризуется повышением температуры тела до фебрильной, слабостью, утомляемостью, бледностью кожных покровов и симптомами поражения сердца, других органов и систем. При подостром течении заболевание начинается постепенно, оно малозаметно на фоне перенесенных стрептококковых инфекций, однако ведущими являются признаки поражения сердечно-сосудистой системы. Одновременно возможны быстро проходящие поражения суставов и нервной системы. Опасны стертые и малосимптомные формы, когда отсутствует ревматическая лихорадка или уменьшается клиническая выраженность анулярной эритемы, хореи и ревматического полиартрита, ревматических узелков.

Слайд 7Клиника
По типу течения ревматические болезни стандартным образом делятся на острые
и хронические. Клиника острого ревматизма недостаточно специфична: обычно она развивается
стремительно и имитирует симптоматику ОРВИ (общее недомогание, лихорадку, суставно-мышечные боли и т.д.), что нередко затрудняет диагностику до появления критериальных признаков.
Хронический ревматизм является тяжелым, часто рецидивирующим (в т.ч. в зависимости от сезонных факторов) заболеванием, которое резко снижает качество жизни больного, по мере прогрессирования приводит к инвалидизации и при длительном злокачественном течении возможен летальный исход. Клиническая картина определяется тем, какая именно система организма поражена в наибольшей степени.
Слайд 8Клиника
Клинические проявления ревматизма у детей многообразны и вариабельны. К основным
клиническим синдромам относят ревмокардит, полиартрит, малую хорею, анулярную эритему и
ревматические узелки.
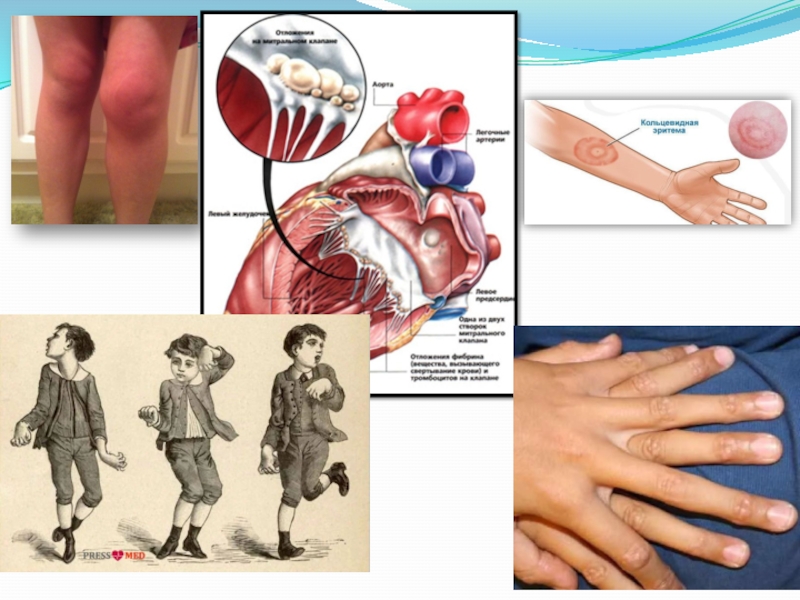
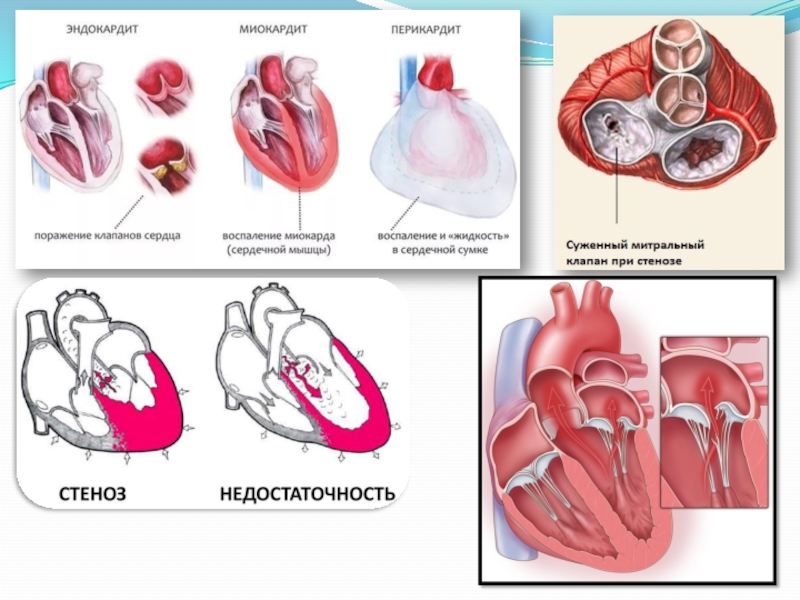
Поражение сердца при ревматизме у детей (ревмокардит) происходит всегда; в 70-85% случаев – первично. При ревматизме у детей может возникать эндокардит, миокардит, перикардит или панкардит. Ревмокардит сопровождается вялостью, утомляемостью ребенка, субфебрилитетом, тахикардией (реже брадикардией), одышкой, болями в сердце. Повторная атака ревмокардита, как правило, случается через 10-12 месяцев и протекает тяжелее с симптомами интоксикации, артритами, увеитами и т. д. В результате повторных атак ревматизма у всех детей выявляются приобретенные пороки сердца: митральная недостаточность, митральный стеноз, аортальная недостаточность, стеноз устья аорты, пролапс митрального клапана, митрально-аортальный порок.
У 40-60% детей с ревматизмом развивается полиартрит, как изолированно, так и в сочетании с ревмокардитом. Характерными признаками полиартрита при ревматизме у детей являются преимущественное поражение средних и крупных суставов (коленных, голеностопных, локтевых, плечевых, реже - лучезапястных); симметричность артралгии, мигрирующий характер болей, быстрое и полное обратное развитие суставного синдрома.

Слайд 10Клиника
На долю церебральной формы ревматизма у детей (малой хореи) приходится
7-10% случаев. Данный синдром, главным образом, развивается у девочек и
проявляется эмоциональными расстройствами (плаксивостью, раздражительностью, сменой настроения) и постепенно нарастающими двигательными нарушениями. Вначале изменяется почерк и походка, затем появляются гиперкинезы, сопровождающиеся нарушением внятности речи, а иногда – невозможностью самостоятельного приема пищи и самообслуживания. Признаки хореи полностью регрессируют через 2-3 месяца, однако имеют склонность к рецидивированию.
Проявления ревматизма в виде анулярной (кольцевидной) эритемы и ревматических узелков типично для детского возраста. Кольцевидная эритема представляет собой разновидность сыпи в виде колец бледно-розового цвета, локализующихся на коже живота и груди. Зуд, пигментация и шелушение кожи отсутствуют. Ревматические узелки можно обнаружить в активную фазу ревматизма у детей в затылочной области и в области суставов, в местах прикрепления сухожилий. Они имеют вид подкожных образований диаметром 1-2 мм.
Висцеральные поражения при ревматизме у детей (ревматическая пневмония, нефрит и др.) в настоящее время практически не встречаются.

Слайд 11Диагностика и дифференциальная диагностика
Ревматизм у ребенка может быть заподозрен педиатром
или детским ревматологом на основании: наличия одного или нескольких клинических
синдромов (кардита, полиартрита, хореи, подкожных узелков или кольцевидной эритемы), связи дебюта заболевания со стрептококковой инфекцией, наличия «ревматического анамнеза» в семье, улучшения самочувствия ребенка после специфического лечения. Проводят лабораторные исследования для подтверждения диагноза. Изменения гемограммы в острую фазу характеризуются нейтрофильным лейкоцитозом, ускорением СОЭ, анемией. Биохимический анализ крови демонстрирует гиперфибриногенемию, появление СРБ (С-реактивный белок), повышение фракций α2 и γ-глобулинов и сывороточных мукопротеинов. Иммунологическое исследование крови выявляет повышение титров АСГ, АСЛ-О, АСК; увеличение ЦИК (циркулирующие иммунные комплексы), Ig А, М, G, антикардиальных антител. При ревмокардите проводят рентгенографию грудной клетки (кардиомегалия, митральная или аортальная конфигурация сердца). ЭКГ может регистрировать различные аритмии и нарушения проводимости (брадикардию, синусовую тахикардию, атриовентрикулярные блокады, фибрилляцию и трепетание предсердий). Фонокардиография позволяет зафиксировать изменения тонов сердца и шумы, свидетельствующие о поражении клапанного аппарата. В выявлении приобретенных пороков сердца при ревматизме у детей решающая роль принадлежит ЭхоКГ.
Дифференциальную диагностику ревмокардита проводят с неревматическими кардитами у детей, врожденными пороками сердца, инфекционным эндокардитом. Ревматический полиартрит необходимо отличать от артритов другой этиологии, геморрагического васкулита, СКВ. Наличие у ребенка церебрального синдрома требует привлечения к диагностике детского невролога и исключения невроза, синдрома Туретта, опухолей мозга и др.

Слайд 12Профилактика
Принято выделять как первичные профилактические меры, так и вторичные. Первые
направлены на то, чтобы предотвратить заболевание и не допустить заражения
ребенка, а вторые на предупреждение случаев рецидива болезни, а также прогрессирование ревматизма.
Первичная профилактика ревматизма у детей предполагает закаливание, полноценное питание, рациональную физическую культуру, санацию хронических очагов инфекции (в частности, своевременную тонзиллэктомию).
Меры вторичной профилактики заключаются в поддерживании иммунитета больного на должном уровне и введение пенициллина пролонгированного действия.