Слайд 1Государственное образовательное учреждение
высшего профессионального образования
Башкирский государственный медицинский университет
Министерства здравоохранения и социального развития Российской федерации
Кафедра внутренних болезней
( Зав.кафедрой докт.мед.наук, профессор Ганцева Халида Ханафиевна)
Лекция для студентов
Специальность – 31.05.02 – Педиатрия
Дисциплина – Пропедевтика внутренних болезней
Лейкозы
Слайд 2План лекции
Определение (острые и хронические кейкозы)
Факторы риска
Патогенез
Стадии течения
Фазы болезни
Клинические проявления
Лабораторная
диагностика
Дифференциальная диагностика
Лечение
Слайд 3ЛЕЙКОЗЫ
ЛЕЙКОЗЫ - термин, объединяющий многочисленные опухоли
кроветворной системы, возникающие из кроветворных клеток и поражающие костный мозг.
Слайд 4 Опухоли кроветворения, исходящие:
непосредственно из костного мозга (лейкозы, истинная полицитемия, множественная
миелома)
опухоли из клеток, образованных вне костного мозга (лимфомы,
ЛГМ)
острые и хронические.
Клеточным субстратом острых лейкозов являются бластные клетки,
хронических лейкозов – в основном зрелые клетки.
Слайд 6Этиология лейкозов неизвестна.
Факторы риска:
ионизирующее излучение
воздействие химических веществ (бензол,
продукты перегонки нефти, цитостатики)
ВИЧ инфицированные больные страдают первичной лимфомой
ЦНС в сотни раз чаще.
Слайд 7Острые лейкозы
В основе выделения ОЛ лежит не временной фактор (длительность
течения болезни), а морфологические особенности опухолевого субстрата – значительное увеличение
содержания бластных клеток в костном мозге и их появление в периферической крови
Стволовая клетка
Лимфобласты Миелобласты Эритробласты Мегакариобласты
Пролимфоциты Промиелоциты Пронормоцит Промегакариоцит
Лимфоциты Миелоциты Базофильный
Нормоцит
Иммунобласты Метамиелоциты полихроматофильный
нормоцит
Активный Палочкоядерные: ретикулоциты мегакариоциты
Лимфоцит
1. базофилы эритроциты тромбоциты
2. эозинофилы
3. нейтрофилы
Слайд 9 Острые лейкозы (ОЛ) делятся на:
миелоидные (острый миелоидный лейкоз
- ОМЛ)
лимфоидные (острый лимфобластный лейкоз -ОЛЛ).
Морфологический субстрат –
бластные клетки.
Слайд 10Патогенез
обусловлен пролиферацией клона опухолевых клеток с характерными цитогенетическими нарушениями, угнетением
нормального кроветворения, выходом бластных клеток в кровь, метастазированием их другие
кроветворные (селезенка, печень, лимфоузлы )и некроветворные органы (кожа, ЦНС, легкие, яички).
Слайд 11Стадии течения.
Начальная – может быть оценена только ретроспективно.
Развернутая –
с клиническими и гематологическими проявлениями болезни:
1) первая атака; 2)
рецидив болезни; 3) второй рецидив и т.д.
Терминальная – отсутствие эффекта от цитостатической терапии, угнетение нормального кроветворения.
Слайд 12Фазы болезни –
алейкемическая (без выхода бластных клеток в кровь);
лейкемическая (с выходом бластных клеток в кровь)
Слайд 13Клинические проявления
Обусловленные недостаточностью костного мозга:
Анемический (циркуляторно-гипоксический)
Геморрагический синдром
Септико-некротический (склонность к инфекциям)
Слайд 14Лабораторная диагностика
Диагностика острых лейкозов строится на данных цитологического исследования крови
и костного мозга, обнаруживающих высокий процент бластных клеток (80-90%).
Слайд 15 Алейкемическая фаза (бластных клеток нет)
цитопения: лейкопения, тромбоцитопения, анемия
(нормохромного
и макроцитарного типа, усиливается по мере прогрессирования ).
Лейкемическая фаза:«лейкемический провал»
– присутствуют бласты
СОЭ нормальная или умеренно повышена.
необходима пункция костного мозга
Слайд 16Пункция костного мозга
Применяют для подтверждения диагноза и идентификации типа лейкоза:
Миелограмма
- количественное определение всех клеточных форм (при ОЛ- бластов более
5%-100%)
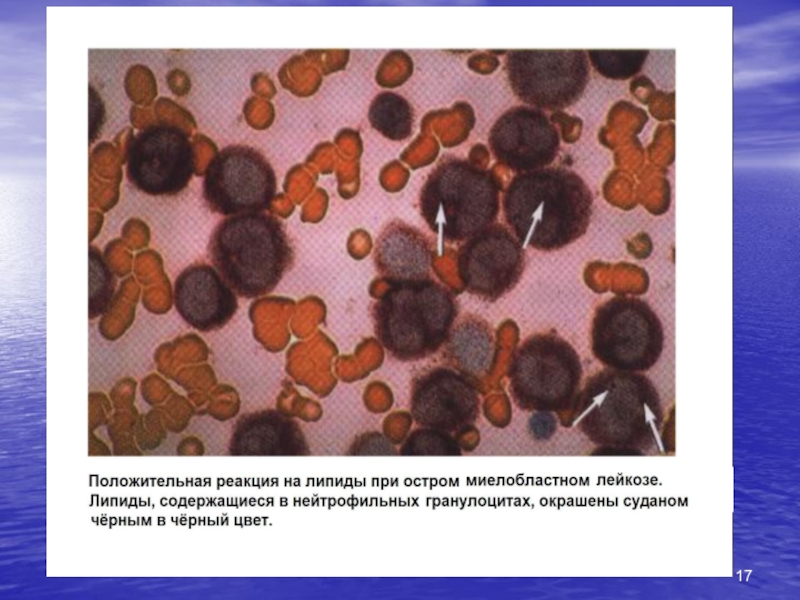
Цитохимическое исследование- выявление специфических для различных бластов ферментов: (при ОЛЛ: ШИК реакция «+»; реакция на липиды «-»)
при ОМЛ: ШИК реакция «-»; реакция на липиды «+»)
Иммунофенотипирование бластов –определение СД маркеров
Слайд 18Другие обязательные методы исследования
Исследование ликвора –нейролейкемия;
R-ОГК- расширение тени средостения за
счет увеличенных лимфоузлов;
УЗИ- увеличение печени и селезенки, лейкемоидная инфильтрация паренхиматозных
органов;
Б/х анализ крови, ЭКГ, ЭЭГ, ЭхоКГ :-определение исходных показателей
Слайд 19Лечение острого лейкоза
Основные направления:
Химиотерапия
Сопроводительнаяя терапия
Заместительная терапия
Трансплантация стволовых клеток или костного
мозга
Слайд 20Хронические лейкозы
Подразделяются на:
Миелоидные (ХМЛ)
Лимфатические (ХЛЛ)
Мегакариоцитарные
Слайд 21Хронический миелолейкоз
Родоначальница опухоли - клетка-предшественница миелопоэза.
В клиническом течении выделяют стадии:
- развернутую (доброкачественную )
- терминальную (злокачественную -высокая лихорадка,
быстро прогрессирующее истощение, боль в костях, резкая слабость, быстрое увеличение селезенки, печени. Увеличенных лимфоузлов не бывает. Признаки подавления всех ростков нормального кроветворения
Слайд 22Хронический лимфолейкоз (ХЛЛ)
Основа опухоли - морфологически зрелые лимфоциты.
Клиническая
картина:
Лимфопролиферативный синдром, обусловленный лимфоаденопатией, спленомегалией и лимфоидной пролиферацией костного мозга;
Синдром осложнений:
а) гнойно-воспалительных;
б)аутоиммунная гемолитическая анемия).
Слайд 23Лечение
Радикальных методов терапии нет. На ранней стадии (20-30тыс лейкоцитов )
лечение не проводят. Показан контроль крови. Показание к началу лечения
– терминальная стадия (>50 тыс лейкоцитов, лихорадка, интоксикация)
Химиотерапия
Сопроводительная терапия
Лучевая терапия
Трансплантация стволовых клеток
Cпленэктомия