Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Государственный медицинский университет г. Семей срс на тему: Регенерация
Содержание
- 1. Государственный медицинский университет г. Семей срс на тему: Регенерация
- 2. состав костной тканиБелковая основа кости составляет 30%,
- 3. Кровоснабжение кости осуществляется из трех источников: 1)
- 4. Питающие артерии в количестве двух – трех
- 5. Сосуды надкостницы проникают в кость по так
- 6. А – надкостница; Б – компактное вещество
- 7. Выделяют физиологическую и репаративную регенерацию. Физиологическая регенерация
- 8. Нарушение целостности кости или ее перелом является
- 9. Заживление перелома проходит 4 стадии:1. Первичная бластома
- 10. 2 . Уже к концу вторых суток
- 11. Различают три составляющий или три источника образования
- 12. 3. Стадия образования ангиогенных костных структур –
- 13. 4. Стадия перестройки первичного регенерата и реституции
- 14. Клиническими признаками сращения перелома являются:1. Отсутствие болей в
- 15. Нормальное течение процесса репаративной регенерации может протекать
- 16. Наиболее частыми причинами нарушения образования костной мозоли
- 17. В зависимости от срока, прошедшего с момента
- 18. В зависимости от количества костного вещества, степени
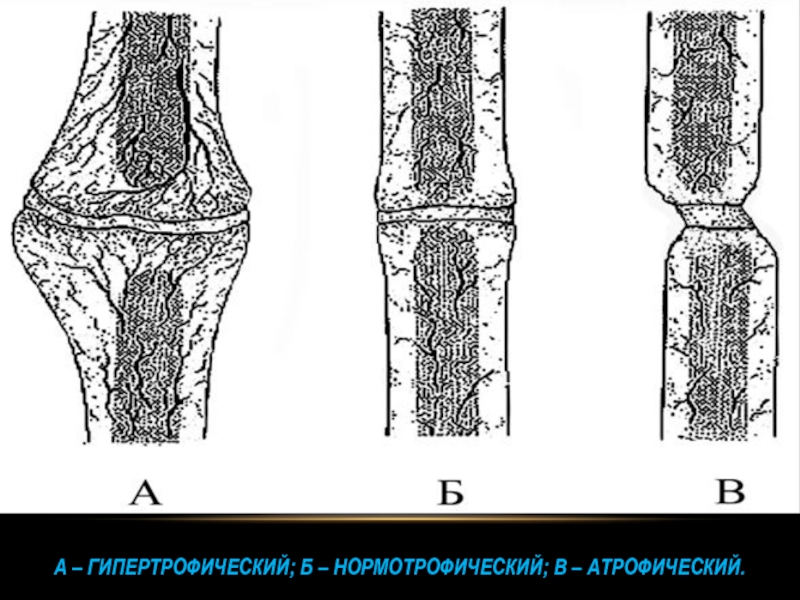
- 19. А – гипертрофический; Б – нормотрофический; В – атрофический.
- 20. Скачать презентанцию
состав костной тканиБелковая основа кости составляет 30%, минеральная субстанция – 60%, вода – 10%. Минеральный компонент костной ткани содержит от 1050 до 1200 г кальция, от 450 до 500 г фосфора,
Слайды и текст этой презентации
Слайд 2состав костной ткани
Белковая основа кости составляет 30%, минеральная субстанция –
60%, вода – 10%. Минеральный компонент костной ткани содержит от
1050 до 1200 г кальция, от 450 до 500 г фосфора, от 5 до 8 г магния. В костной ткани содержится фосфата кальция 85%, карбоната кальция 10%, фосфата магния 1,5%, фторида кальция 0,3%, различных микроэлементов 0,001%.Слайд 3Кровоснабжение кости осуществляется из трех источников: 1) питающие артерии и
вены; 2) сосуды метафиза; 3) сосуды надкостницы.
Слайд 4Питающие артерии в количестве двух – трех проникают в кость
на уровне верхней и средней третей диафиза через так называемые
питающие отверстия и образуют медуллярную кровеносную сеть.Питающие артерии разветвляются по системе гаверсовых каналов и составляют почти 50 % массы кости.
Сосуды метафиза принимают участие в кровоснабжении эпиметафизов трубчатых костей.
Слайд 5Сосуды надкостницы проникают в кость по так называемым костным каналам
Фолькмана и анастомозируют с сосудами гаверсовых систем.
Наружную треть кости снабжают
кровью сосуды надкостницы.Слайд 6А – надкостница; Б – компактное вещество кости; В –
эндост; Г – костномозговая полость; 1 – слой наружных общих
пластинок; 2 – остеон; 3 – канал остеона; 4 – вставочные пластинки; 5 – слой внутренних общих пластинок; 6 – костная трабекула губчатой ткани; 7 – волокнистый слой надкостницы; 8 – кровеносные сосуды надкостницы; 9 – прободающий канал; 10 – остеоциты.Слайд 7Выделяют физиологическую и репаративную регенерацию. Физиологическая регенерация – это процесс,
характеризующийся постепенным увеличением объема костной ткани в процессе роста и
обновлением кости в процессе жизнедеятельности организма. Обновление кости представляет собой сбалансированные между собой резорбцию (рассасывание) и синтез нового костного вещества. Восстановление кости после нарушения ее целостности называется репаративной регенерацией.Виды регенерации
Слайд 8Нарушение целостности кости или ее перелом является пусковым моментом для
начала процесса репаративной регенерации, итогом которого является образование костной мозоли.
Длительность образования костной мозоли определятся множеством факторов как местных, так и общих факторов: состоянием организма; характером травмы; локализацией перелома; степенью кровоснабжения зоны перелома и всей конечности в целом; особенностями фиксации костных фрагментов и др.Слайд 9Заживление перелома проходит 4 стадии:
1. Первичная бластома – формирование в
очаге ирритации и окружающих тканях материнского запаса для регенерата за
счет катаболизма тканевых структур, мобилизации ресурсов тканей и включения всех звеньев нервной и гуморальной регуляции репаративного процесса (первые 3-4 дня после перелома).Слайд 102 . Уже к концу вторых суток клетки начинают пролиферировать.
Полибласты (недифференцированные клетки первичной бластомы), в зависимости от условий, могут
превращаться в остеобласты, фибробласты, хондробласты. Параллельно пролиферации клеток остеогенного слоя периоста происходит врастание кровеносных капилляров в регенерат, однако этот процесс значительно отстает от стремительного увеличения костной массы. В условиях недостаточной оксигенации клетки центральных участков регенерата дифференцируются в фиброзную или хондроидную ткань. Остеогенные клетки расположенные ближе к кровеносной сети периоста в условиях хорошего кислородного снабжения дифференцируются в остеобласты.Слайд 11Различают три составляющий или три источника образования костной мозоли: периостальный
или наружный регенерат; эндостальный или внутренний регенерат; промежуточный (интермедиарный) регенерат,
располагающийся непосредственно между костными отломкамиСлайд 123. Стадия образования ангиогенных костных структур – восстановление сосудистой сети
формирующегося костного регенерата, а также минерализация его белковой основы. Эта
стадия длится от 2 недель до 2 -3 месяцев. Ее можно четко выявить рентгенологически через 4 -5 недель, а к ее окончанию устанавливается сращение отломков.Слайд 134. Стадия перестройки первичного регенерата и реституции кости длится от
4 месяцев до 1 года и более. Клинически и рентгенологически
имеются признаки сращения отломков зрелой костью.Слайд 14Клиническими признаками сращения перелома являются:
1. Отсутствие болей в зоне перелома при
пальпации и осевой нагрузке на конечность;
2. Отсутствие патологической подвижности в зоне
перелома.Слайд 15Нормальное течение процесса репаративной регенерации может протекать по первичному, первично-замедленному,
вторичному типам и зависит от ряда условий:
1. Отсутствие повреждения кожных покровов
в зоне перелома;2. Полное устранение всех видов смещений костных отломков и восстановление анатомии поврежденного сегмента (расстояние между костными фрагментами не менее 50-100 мкм);
3. Обездвиживание костных фрагментов на весь период образования костной мозоли;
4. Полноценное кровоснабжение зоны перелома и всей конечности в целом;
5. Своевременное начало дозированной нагрузки по оси конечности в конце первой и по ходу второй стадии образования костной мозоли.
Слайд 16Наиболее частыми причинами нарушения образования костной мозоли являются:
1. Плохая репозиция
отломков;
2. Многократные попытки устранения смещения отломков;
3. Кратковременная или часто прерываемая иммобилизация, необоснованная
смена методов лечения;4. Избыточное растяжение отломков на скелетном вытяжении или большое расстояние между ними после остеосинтеза;
5. Неправильное назначение физических упражнений в восстановительном периоде;
6. Интерпозиция мягких тканей;
7. Осложненное течение переломов (повреждение магистральных сосудов и нервов);
8. Нестабильный остеосинтез отломков;
9. Излишнее удаление отломков при оскольчатом переломе;
10. Раннее удаление металлического фиксатора после остеосинтеза;
11. Недостаточное кровоснабжение кости до перелома (шейка бедренной кости, ладьевидная кость кистевого сустава);
12. Нагноение в области перелома (открытые переломы, закрытые переломы после открытой репозиции и остеосинтеза).
Слайд 17В зависимости от срока, прошедшего с момента травмы, клинических и
рентгенологических особенностей нарушение процесса репаративной регенерации классифицируют следующим образом:
1. Замедленная консолидация;
2. Несросшийся
перелом;3. Ложный сустав.
Слайд 18В зависимости от количества костного вещества, степени кровоснабжения в зоне
перелома выделяют следующие типы ложного сустава:
1. Гипертрофический (гиперваскулярный) ложный сустав –
концы костных фрагментов склерозированы, утолщены из-за гипертрофии костной ткани преимущественно за счет периостальной мозоли (обычно характерны для тугих ложных суставов);2. Гипотрофический (гиповаскулярный) ложный сустав – образование костной ткани слабое, остеопороз концов отломков и их атрофия;
3. Нормотрофический ложный сустав – концы отломков склерозированы, костномозговой канал закрыт, гипертрофии костной ткани не отмечается