Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
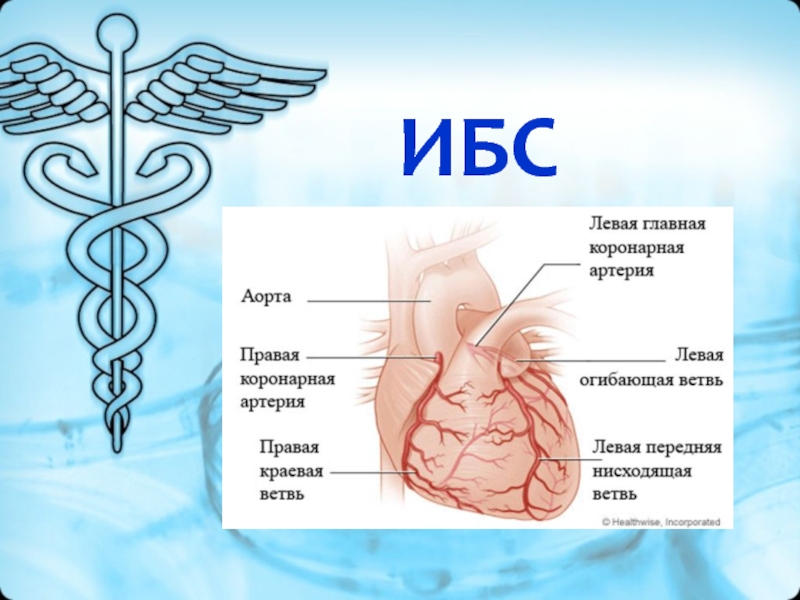
ИБС
Содержание
- 1. ИБС
- 2. Определение Ишемическая болезнь сердца – это поражение
- 3. Этиология Наиболее частой причиной ишемии миокарда являются
- 4. Стенокардия боли за грудиной или в области
- 5. Провоцирующие факторы Физическая нагрузка.Психоэмоциональное напряжение.Температурные воздействия.Прием обильной пищи.Курение.Ситуационные приступы.
- 6. К нестабильной стенокардии относят: впервые возникшую (давностью
- 7. Диагностические критерииучащение ранее выявленных приступов; с усиление
- 8. ухудшение состояния в сочетании со следующими признаками:
- 9. Впервые возникшая стенокардияОсновной критерий впервые возникшей стенокардии
- 10. Прогрессирующая стенокардия. У части больных даже на
- 11. Ранняя постинфарктная стенокардияЗанимает особое место среди других
- 12. Вариантная стенокардия.Особым видом стенокардии может быть вариантная
- 13. Стабильная стенокардияДля приступа стабильной стенокардии характерны: 1)
- 14. КЛАССИФИКАЦИЯ ФУНКЦИОНАЛЬНЫХ КЛАССОВ СТАБИЛЬНОЙ СТЕНОКАРДИИ I класс
- 15. ЛечениеНитроглицеринВенозный доступМониторингАспиринКлапидогрелГепаринИнгаляция О2Готовность к СЛР
- 16. ТактикаНестабильная стенокардия- госпитализация на носилках под контролем
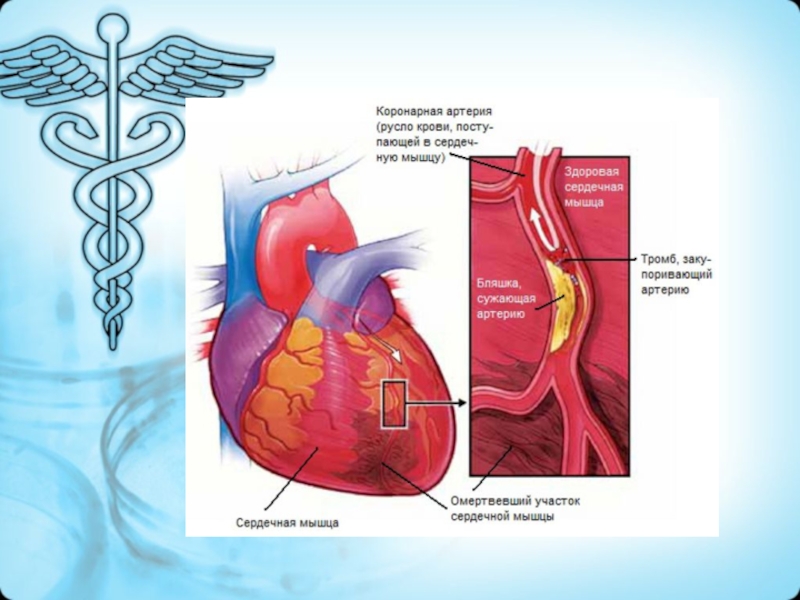
- 17. Инфаркт миокард. инфаркт миокарда – одна из
- 18. Слайд 18
- 19. Актуальность ОИМВ настоящее время инфаркт миокарда является
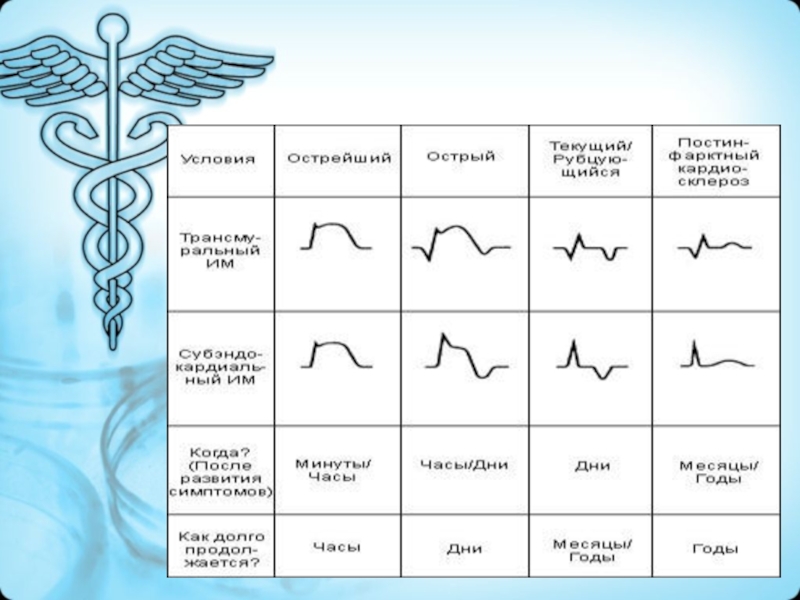
- 20. КлассификацияПо стадиям развития: 1. Острейшая стадия
- 21. По анатомии поражения: 1. Трансмуральный. 2. Интрамуральный. 3. Субэндокардиальный. 4. Субэпикардиальный.
- 22. Слайд 22
- 23. Этиология Атеросклероз коронарных артерий (тромбоз, обтурация бляшкой)
- 24. Факторы риска1. Табакокурение и пассивное курение. 2.
- 25. Клиническая картинаОсновной клинический признак – интенсивная боль
- 26. Астматический вариантЗаболевание манифестирует появлением одышки или удушья,
- 27. Гастралгический (абдоминальный) вариант.Атипичная локализация боли в области
- 28. Аритмический вариант.Главной жалоба больного является сердцебиение, перебои
- 29. Цереброваскулярный вариантНа первое место в клинической картине
- 30. Малосимптомный вариант. Случайное обнаружение перенесенного ИМ при
- 31. Диагностика ОИМ1. Ранняя: - Электрокардиография; - Эхокардиография;
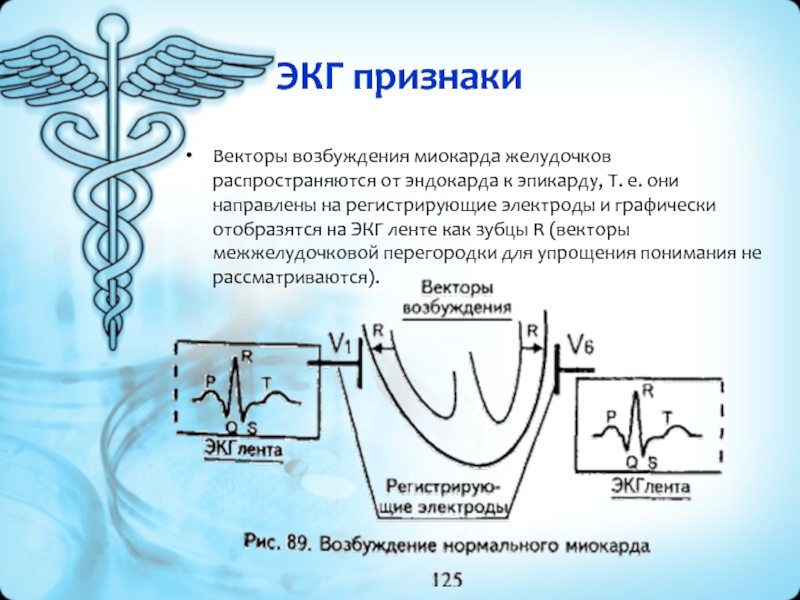
- 32. ЭКГ признакиВекторы возбуждения миокарда желудочков распространяются от
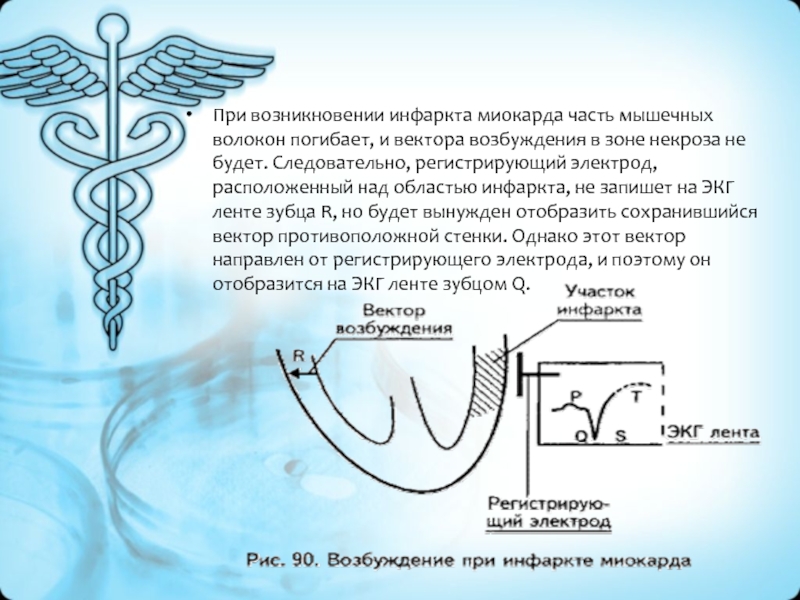
- 33. При возникновении инфаркта миокарда часть мышечных волокон
- 34. Первый ЭКГ признак – отсутствие зубца R
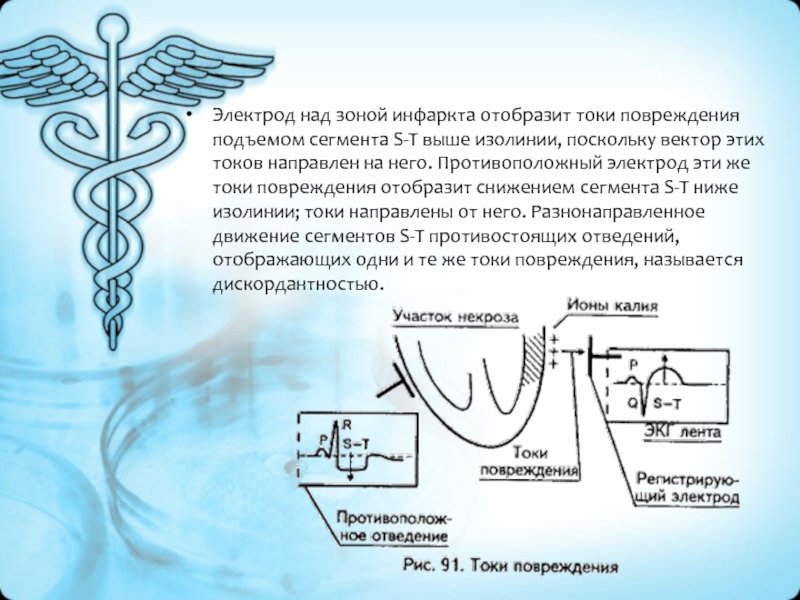
- 35. Электрод над зоной инфаркта отобразит токи повреждения
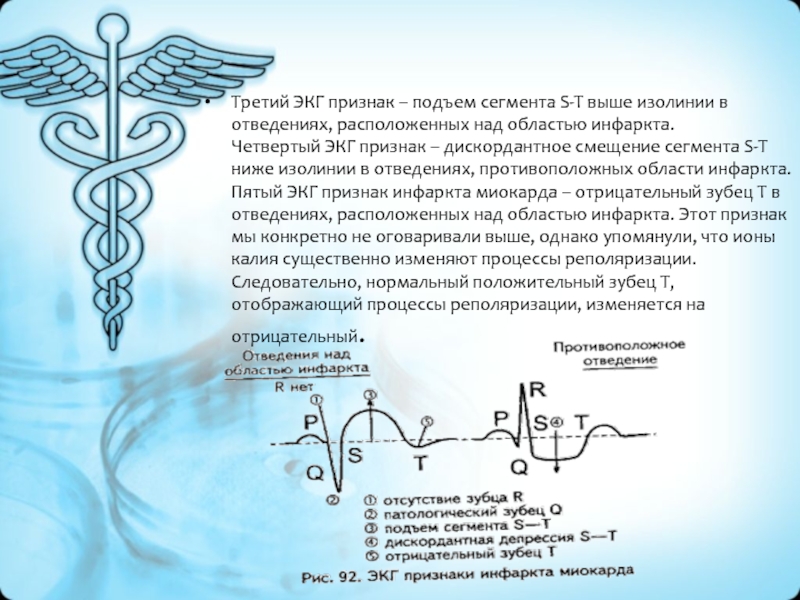
- 36. Третий ЭКГ признак – подъем сегмента S-T
- 37. Осложнения1. Ранние: - острая сердечная недостаточность
- 38. Первая помощь1. При подозрении на инфаркт миокарда
- 39. Врачебная (доврачебная) помощь. 1. Наркотические аналгетики (как
- 40. Профилактика. Отказ от вредных привычек (если таковые
- 41. Прогноз заболевания условно неблагоприятный, так как после
- 42. Болезнь легче предотвратить, чем лечить!!!
- 43. Спасибо за внимание!
- 44. Скачать презентанцию
Определение Ишемическая болезнь сердца – это поражение миокарда, вызванное нарушением кровотока в коронарных артериях. Именно поэтому в медицинской практике нередко используют термин коронарная болезнь сердца.
Слайды и текст этой презентации
Слайд 3Этиология
Наиболее частой причиной ишемии миокарда являются атеросклеротические изменения эпикардиальных
венечных артерий, которые приводят к сужению этих артерий, что обусловливает
уменьшение перфузии миокарда в состоянии покоя или ограничение возможности адекватного возрастания перфузии миокарда, когда появляется потребность в ее увеличении. Коронарный кровоток уменьшается также при наличии тромбов в венечных артериях, при возникновении спазма в них. Ишемия миокарда может возникать также при значительном увеличении потребности миокарда в кислороде, как, например, при выраженной.Нередко ишемия миокарда может быть вызвана двумя или более причинами, например увеличением потребности в кислороде вследствие гипертрофии левого желудочка и уменьшением снабжения миокарда кислородом вследствие атеросклероза венечных артерий.
Слайд 4Стенокардия
боли за грудиной или в области сердца;
иррадиация болей
в левое плечо, под лопатку или в руку;
возникновение боли
во время или тотчас же после физического напряжения (ходьба, подъем в гору); быстрое купирование боли (в течение 10 мин) после приема нитроглицерина или прекращения нагрузки.
Слайд 5Провоцирующие факторы
Физическая нагрузка.
Психоэмоциональное напряжение.
Температурные воздействия.
Прием обильной пищи.
Курение.
Ситуационные приступы.
Слайд 6К нестабильной стенокардии относят:
впервые возникшую (давностью до 30 дней);
прогрессирующую;
раннюю (в
первые 14 дней ИМ) постинфарктную;
впервые возникшую стенокардию покоя;
вариантную.
Слайд 7Диагностические критерии
учащение ранее выявленных приступов; с усиление боли, изменение ее
характера, увеличение интенсивности и продолжительности;
ослабление (отсутствие) реакции на прием нитроглицерина;
изменение
локализации или иррадиации боли; с трансформацию течения ИБС;присоединение эквивалентов боли (одышка, покашливание, сдавление в груди, труднообъяснимые ощущения в области сердца и др.) на фоне прогредиентного течения;
смещение сегмента ST на 1 мм. и более (отсутствие смещения не исключает диагноз);
увеличение функционального класса;
Слайд 8ухудшение состояния в сочетании со следующими признаками:
застой в малом круге
кровообращения, повышение давления в легочной артерии;
— влажные хрипы в легких;
—
появление новых видов нарушений сердечного ритма;— появление шума регургитации (дисфункция папиллярных мышц).
Слайд 9Впервые возникшая стенокардия
Основной критерий впервые возникшей стенокардии — появление болей
в течение 1 мес. Это скорее ретроспективный диагноз, так как
наряду с неосложненным течением возможен дебют в виде ИМ, в том числе с тяжелым течениемКак уже отмечено ранее, нарастание частоты и интенсивности ангинозных приступов является неблагоприятным прогностическим признаком и свидетельствует о высоком риске развития ИМ.
Поэтому необходим тщательный контроль ЭКГ: смещение сегмента ST, изменение зубца Т, нарушение ритма и проводимости. Наиболее неблагоприятны рецидивирующие (15-30 мин) ангинозные приступы, которые не копируются нитроглицерином, а также приступы с изменениями на ЭКГ, где фиксируются преходящие подъемы сегмента ST.
Учитывая серьезность прогноза, необходимо как можно раньше решить вопрос о проведении ранней коронарографии у больных с впервые возникшей стенокардией с целью выявления коронарного стеноза.
Слайд 10Прогрессирующая стенокардия.
У части больных даже на фоне лечения отмечаются
изменение характера клинических проявлений стенокардии, «нарастание» их частоты, интенсивности и
длительности, появление приступов стенокардии в покое, присоединение ЭКГ-признаков ишемии.Еще более убедительно изменение привычных болей под влиянием физических или эмоциональных нагрузок, перенесенного интеркуррентного заболевания, а иногда и без явной причины. Нитроглицерин становится менее эффективен, может измениться иррадиация боли, появляются ее новые качества.
Ночью нарастает тревога и ухудшается самочувствие, а боль сочетается с удушьем и страхом. Нарастающие по интенсивности ангинозные приступы всегда свидетельствуют о повышении риска развития некротических процессов и возможной трансформации течения в ИМ.
Слайд 11Ранняя постинфарктная стенокардия
Занимает особое место среди других вариантов нестабильной стенокардии.
Ее появление в первые 2 нед. после начала знаменует рецидивирующие
расстройства коронарного кровообращения, проявляется выраженными болями, часто протекает с нарастанием ишемических (некротических) процессов, повышением уровня кардиоспецифических ферментов и неспецифических лабораторных показателей. Одновременно регистрируют ухудшение состояния больных, уменьшение сократительной функции миокарда.При ЭКГ-мониторировании выявляется ухудшение кровоснабжения миокарда как в перинекротической зоне, так и в смежных участках.
Слайд 12Вариантная стенокардия.
Особым видом стенокардии может быть вариантная стенокардия (спонтанная, вазоспастическая,
стенокардия Принцметала); как самостоятельную форму одни из первых ее описали
Принцметал и соавторы.Основные симптомы:
возникновение приступов ночью;
продолжительность 15 мин, но могут длиться до 30 мин;
повышение сегмента ST на 5 — 15 мм;
повышение сегмента ST не более чем на 10 мин с последующей регрессией;
информативные данные при суточном мониторировании ЭКГ и при использовании вазоспастических проб;
кардиоспецифические ферменты отрицательны, может быть транзиторное повышение тропонина I или T.
Подъем сегмента ST сохраняется в течение 20 — 30 мин, после чего снижается до изоэлектической линии.
Слайд 13Стабильная стенокардия
Для приступа стабильной стенокардии характерны: 1) локализация боли в
центральной части грудной клетки (за грудиной), в эпигастрии, в области
шеи; 2) иррадиация боли в руки, левую лопатку, спину (чаще влево);3) ощущение боли как сдавление, сжатие, жжение; 4) типичные условия возникновения: при ходьбе, особенно в гору, утром после еды, в ветреную и морозную погоду;
5) типичные условия прекращения: остановка движения, прием нитроглицерина;
6) длительность боли в пределах от 2 до 5—10 мину
Слайд 14КЛАССИФИКАЦИЯ ФУНКЦИОНАЛЬНЫХ КЛАССОВ СТАБИЛЬНОЙ СТЕНОКАРДИИ
I класс (латентная стенокардия) -
обычная физическая нагрузка не вызывает приступов.
II класс (стенокардия легкой
степени) - небольшое ограничение обычной активности.III класс (стенокардия средней тяжести) - заметное ограничение физической активности.
IV класс (тяжелая стенокардия) - невозможность выполнять какую - либо физическую нагрузку без возникновения приступов стенокардии.