Слайд 1СТУДЕНТЫ 303 ГРУППЫ ЛЕЧЕБНОГО ФАКУЛЬТЕТА
ГНОЙНЫЕ
ЗАБОЛЕВАНИЯ
КИСТИ
И
ПАЛЬЦЕВ
Слайд 2Анатомо-функциональные особенности пальцев и кисти
Кожа тыльной поверхности кисти эластичная, подвижная,
легко растягивается и собирается в складки, а кожа ладони плотна,
малоподвижна из-за сращений с ладонным апоневрозом, лишена волосяных луковиц и сальных желез.
Подкожная клетчатка тыла кисти развита слабо, а ладони – заключается между вертикальными соединительно -
тканными волокнами в отдельные ячейки и представлена отдельными жировыми дольками.
Ладонные синовиальные влагалища сухожилий II-IV пальцев изолированы друг от друга. Они начинаются на уровне пястно-фаланговых сочленений и продолжаются до основания ногтевых фаланг. Синовиальные влагалища I и V пальцев, не прерываясь на ладони, продолжаются в лучевую и локтевую синовиальные сумки, таким образом, при гнойном тендовагините I и V пальцев гной распространяется соответственно в эти сумки и далее в пространство Пирогова.
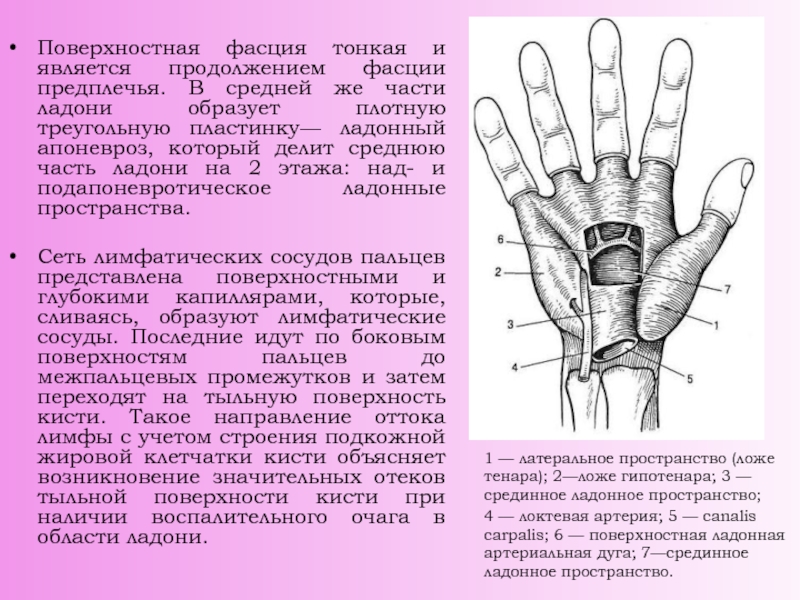
Слайд 3Поверхностная фасция тонкая и является продолжением фасции предплечья. В средней
же части ладони образует плотную треугольную пластинку— ладонный апоневроз, который
делит среднюю часть ладони на 2 этажа: над- и подапоневротическое ладонные пространства.
Сеть лимфатических сосудов пальцев представлена поверхностными и глубокими капиллярами, которые, сливаясь, образуют лимфатические сосуды. Последние идут по боковым поверхностям пальцев до межпальцевых промежутков и затем переходят на тыльную поверхность кисти. Такое направление оттока лимфы с учетом строения подкожной жировой клетчатки кисти объясняет возникновение значительных отеков тыльной поверхности кисти при наличии воспалительного очага в области ладони.
1 — латеральное пространство (ложе тенара); 2—ложе гипотенара; 3 — срединное ладонное пространство;
4 — локтевая артерия; 5 — canalis carpalis; 6 — поверхностная ладонная артериальная дуга; 7—срединное ладонное пространство.
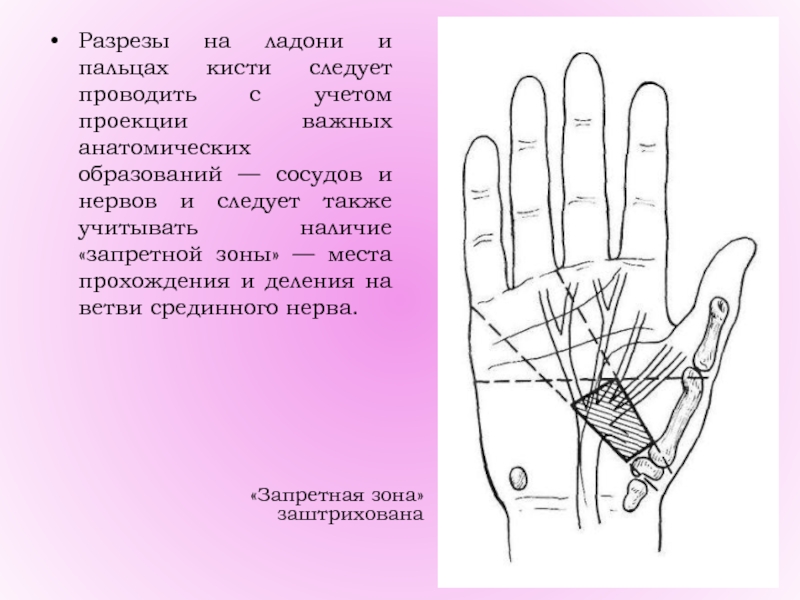
Слайд 4Разрезы на ладони и пальцах кисти следует проводить с учетом
проекции важных анатомических образований — сосудов и нервов и следует
также учитывать наличие «запретной зоны» — места прохождения и деления на ветви срединного нерва.
«Запретная зона» заштрихована
Слайд 5Этиология
Возникновение панариция почти всегда связано с предшествующим нарушением целостности
кожных покровов:
Мелкие колотые раны и занозы 33%
Ссадины и мелкие
царапины 25,7%
Поверхностные резаные раны 10,8%
Заусеницы 9%
Ушибы 7%
Обширные травмы и размозжения 4,3%
Укусы человека и животных 3,2%
Ожоги 1,6%
Прочие 1,3%
Причина не выяснена 4,1%
Сравнительное изучение микрофлоры гнойных заболеваний кисти свидетельствует, что золотистый стафилококк является доминирующей инфекцией, но в настоящее возрастает роль грамм-отрицательной флоры, а также аэробно-анаэробных ассоциаций.
Слайд 6Патогенез
В месте внедрения патогенной микрофлоры
развивается воспалительный процесс и нагноение. При этом гнойный экссудат прорывается
через кожу наружу, но чаще распространяется вглубь, что связано с особенностями строения тканей пальцев и кисти.
Тяжесть заболевания и скорость распространения инфекции зависит:
от состояния иммунной системы организма
от общего физического состояния человека
от вирулентности флоры
от загрязнённости
Слайд 7 Дифференциальная диагностика стадий воспалительного процесса имеет
большое значение для выбора лечения. Анализ клинических признаков, свойственный этим
фазам, показывает возможность такой диагностики.
Слайд 8
На рисунке представлено схематическое изображение зон максимальной болезненности при различных
формах панариция.
Общие симптомы:
боль:
от очень слабой, до очень
сильной,
пульсирующая,
дёргающая,
способная лишить сна и покоя
опухание (чаще всего строго соответствует очагу поражения)
покраснение
головная боль
повышение температуры
озноб.
Местные симптомы:
Calor (жар)
Rubor (покраснение)
Tumor (отёк)
Dolor (боль)
Functio laesa (нарушение функции)
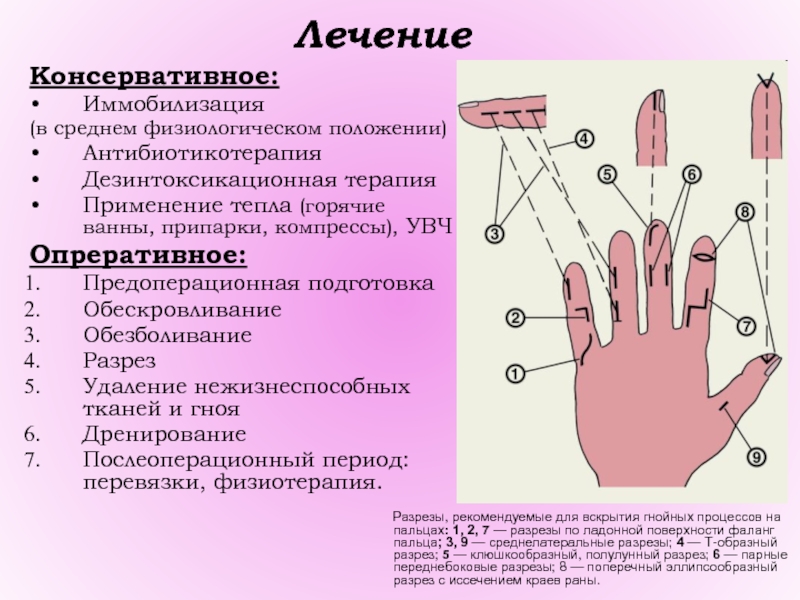
Слайд 9Лечение
Консервативное:
Иммобилизация
(в среднем физиологическом положении)
Антибиотикотерапия
Дезинтоксикационная терапия
Применение тепла (горячие ванны, припарки,
компрессы), УВЧ
Опреративное:
Предоперационная подготовка
Обескровливание
Обезболивание
Разрез
Удаление нежизнеспособных тканей и гноя
Дренирование
Послеоперационный период: перевязки, физиотерапия.
Разрезы, рекомендуемые для вскрытия гнойных процессов на пальцах: 1, 2, 7 — разрезы по ладонной поверхности фаланг пальца; 3, 9 — среднелатеральные разрезы; 4 — Т-образный разрез; 5 — клюшкообразный, полулунный разрез; 6 — парные переднебоковые разрезы; 8 — поперечный эллипсообразный разрез с иссечением краев раны.
Слайд 10КЛАССИФИКАЦИЯ
Гнойные заболевания пальцев (панариции)
Поверхностные: кожный (panaricium cutaneum)
подкожный (panaricium subcutaneum )
подногтевой (panaricium subunguale)
околоногтевой (panaricium paraunguale)
Глубокие: суставной (panaricium articulare)
сухожильный (panaricium tendineum)
костный (panaricium osseum)
пандактилит (pandactylitis)
Слайд 11Гнойные заболевания кисти (флегмона)
Кожный абсцесс («намин»)
Мозольный абсцесс
Надапоневротическая флегмона ладони
Межпальцевая (комиссуральная)
флегмона
Подапоневротическая флегмона ладони
Флегмона срединного ладонного пространства
Флегмона тенара
Флегмона гипотенара
Подкожная флегмона
тыла кисти
Подапоневротическая тыла кисти
Слайд 12 Острые гнойные заболевания кисти и пальцев в амбулаторной
хирургической практике занимают одно из ведущих мест:
частота панарициев и флегмон
кисти 15 - 30%,
среди травм - 27%
среди гнойной патологии различных локализаций-61%
Среди всех первично обратившихся в поликлинику:
около 15% составляют больные с различными гнойными заболеваниями
более 30% из них страдают гнойно-воспалительными заболеваниями кисти.
Слайд 13 Кожный панариций
- развивается в глубоких слоях эпидермиса. При этом образующийся гной
приподнимает и отслаивает роговой слой, в результате чего образуется гнойный волдырь или фликтена.
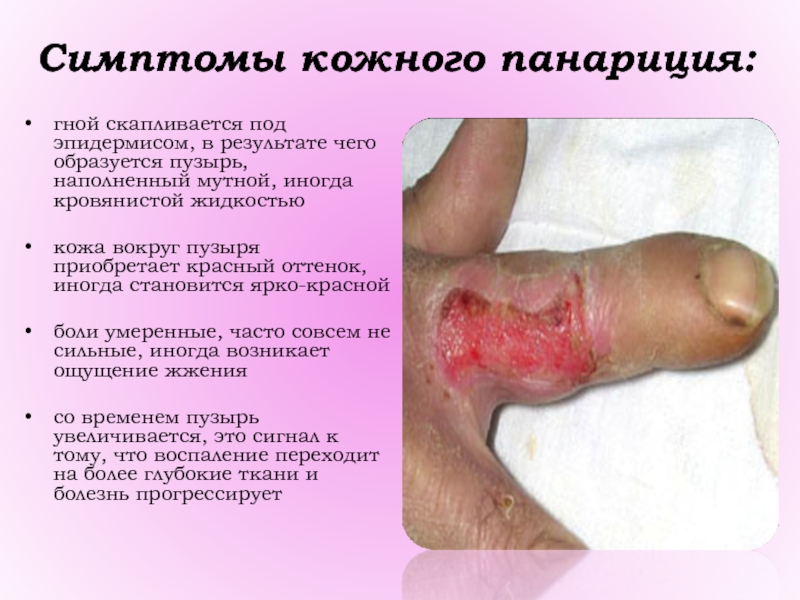
Слайд 14Симптомы кожного панариция:
гной скапливается под эпидермисом, в результате чего образуется
пузырь, наполненный мутной, иногда кровянистой жидкостью
кожа вокруг пузыря приобретает красный
оттенок, иногда становится ярко-красной
боли умеренные, часто совсем не сильные, иногда возникает ощущение жжения
со временем пузырь увеличивается, это сигнал к тому, что воспаление переходит на более глубокие ткани и болезнь прогрессирует
Слайд 15Лечение кожного панариция:
Полное удаление ножницами (без анестезии) нечувствительного отслоенного рогового
слоя эпидермиса.
Раневую поверхность промывают раствором антисептика, накладывается повязка с
водорастворимыми мазями.
Выздоровление через 4-5 дней.
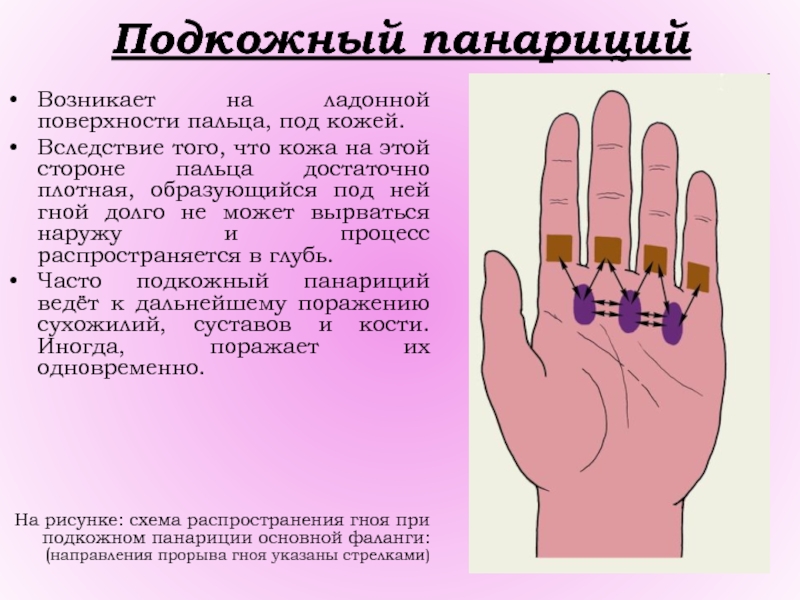
Слайд 16Подкожный панариций
Возникает на ладонной поверхности пальца, под кожей.
Вследствие того,
что кожа на этой стороне пальца достаточно плотная, образующийся под
ней гной долго не может вырваться наружу и процесс распространяется в глубь.
Часто подкожный панариций ведёт к дальнейшему поражению сухожилий, суставов и кости. Иногда, поражает их одновременно.
На рисунке: схема распространения гноя при подкожном панариции основной фаланги: (направления прорыва гноя указаны стрелками)
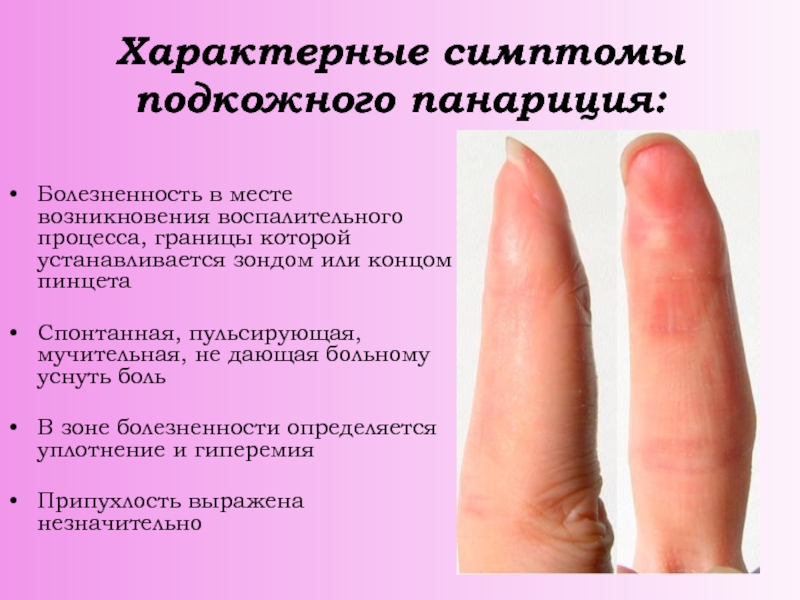
Слайд 17Характерные симптомы
подкожного панариция:
Болезненность в месте возникновения воспалительного процесса, границы
которой устанавливается зондом или концом пинцета
Спонтанная, пульсирующая, мучительная, не дающая
больному уснуть боль
В зоне болезненности определяется уплотнение и гиперемия
Припухлость выражена незначительно
Слайд 18Дренирование резиновым окончатым дренажем при подкожном панариции средней фаланги:
Лечение
подкожного панариция
В фазе серозной экссудации:
холод, УВЧ, УФО, иммобилизация, антибиотикотерапия.
В фазе гнойной экссудации:
Операция (анестезия по Лукашевичу-Оберсту)
На ногтевой фаланге производится «клюшкообразный» разрез, на средней и основных фалангах - разрез по боковым поверхностям.
Подкожно-кожные лоскуты разводятся в разные стороны и выполняется некрэктомия.
Дренирование полости
Накладывание повязки
После чего производится иммобилизация в функционально выгодном положении
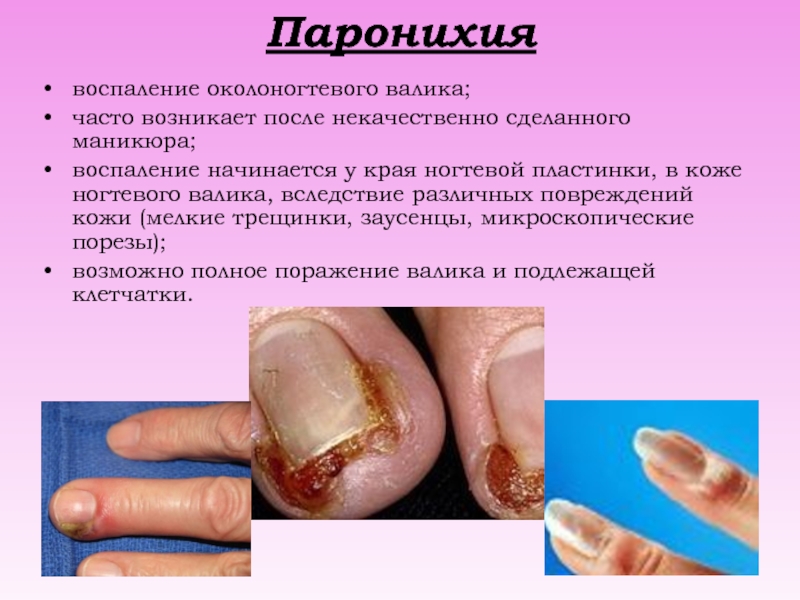
Слайд 19Паронихия
воспаление околоногтевого валика;
часто возникает после некачественно сделанного маникюра;
воспаление начинается у
края ногтевой пластинки, в коже ногтевого валика, вследствие различных повреждений
кожи (мелкие трещинки, заусенцы, микроскопические порезы);
возможно полное поражение валика и подлежащей клетчатки.
Слайд 20Виды
околоногтевого панариция:
Пиококковый паронихий – наблюдается резкая болезненность, нечеткие границы
поражения, выделение гноя из-под воспаленных ногтевых валиков отличают
Кандидозный паронихии -
нависание подушкообразного заднего валика, из-под которого иногда при надавливании выделяется скудное творожистое отделяемое.
Паронихии, вызванный экземой - на воспаленном валике видны везикулы, корочки, шелушение.
Псориатический паронихий – наблюдается инфильтрация воспалительного характера, захватывает всю дистальную фалангу; характерны пластинчатое шелушение и серозногнойное отделяемое из-под ногтевого валика.
При сифилисе в области ногтевых валиков могут быть папулезные элементы, в том числе ороговевающие (роговой паронихий).
Слайд 21Лечение паронихия:
Консервативное
В острой стадии - влажно-высыхающие повязки с 5-10%
растворами (ихтиола, фурацилина)
- анилиновые красители
При хроническом течении - мази с антибиотиками
- мази с кортикостероидами,
- аппликации чистого ихтиола.
Оперативное лечение
- при неэффективности консервативных мероприятий
Слайд 22Сухожильный панариций
Причина - чаще мелкие травмы пальца в местах наиболее
поверхностного расположения сухожилий сгибателей;
инфекция попадает непосредственно в сухожильное влагалище и
вызывает первичный сухожильный панариций;
вторичный сухожильный панариций - возникает как осложнение при костном, суставном или подкожном панариции.
Симптомы:
равномерное опухание всего пальца с распространением на тыльную поверхность кисти;
болезненность при давлении зондом по ходу всего сухожилия влагалища, точно ограниченная зоной его расположения;
жесткая боль при движениях, особенно при разгибании;
фиксация пальца в положении легкого сгибания.
Слайд 23Лечение сухожильного панариция:
Консервативное (пункция сухожильного влагалища, эвакуация экссудата, введение антибиотиков,
лазерная терапия и др.) - в первые часы.
Оперативное - при
неэффективности
Для вскрытия сухожильного влагалища применяют одно- или двусторонние среднелатеральные разрезы на средней и основных фалангах;
Для вскрытия слепого конца сухожильных влагалищ II, III или IV пальца продольный или дугообразный разрез;
После вскрытия сухожильного влагалища его промывают через полихлорвиниловый катетер раствором антисептика;
Операцию завершают катетеризацией сухожильного влагалища.
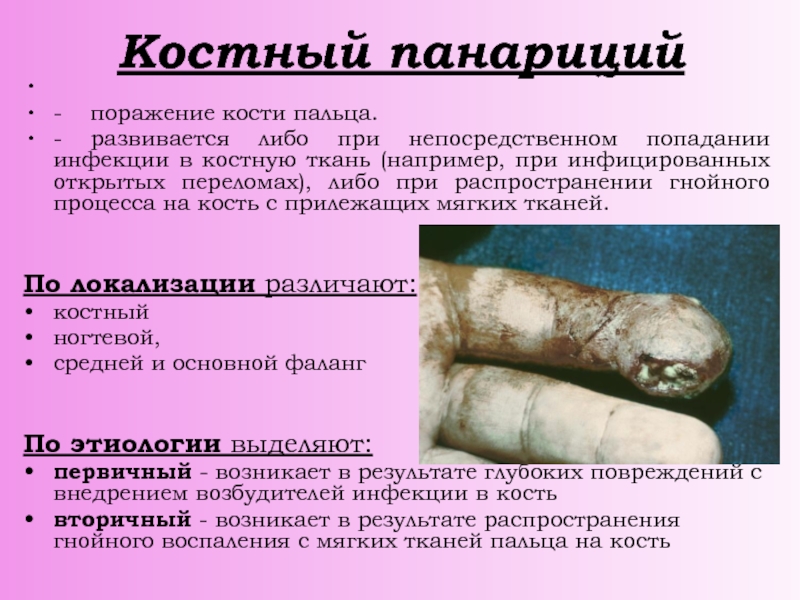
Слайд 24Костный панариций
- поражение кости пальца.
- развивается либо при
непосредственном попадании инфекции в костную ткань (например, при инфицированных открытых
переломах), либо при распространении гнойного процесса на кость с прилежащих мягких тканей.
По локализации различают:
костный
ногтевой,
средней и основной фаланг
По этиологии выделяют:
первичный - возникает в результате глубоких повреждений с внедрением возбудителей инфекции в кость
вторичный - возникает в результате распространения гнойного воспаления с мягких тканей пальца на кость
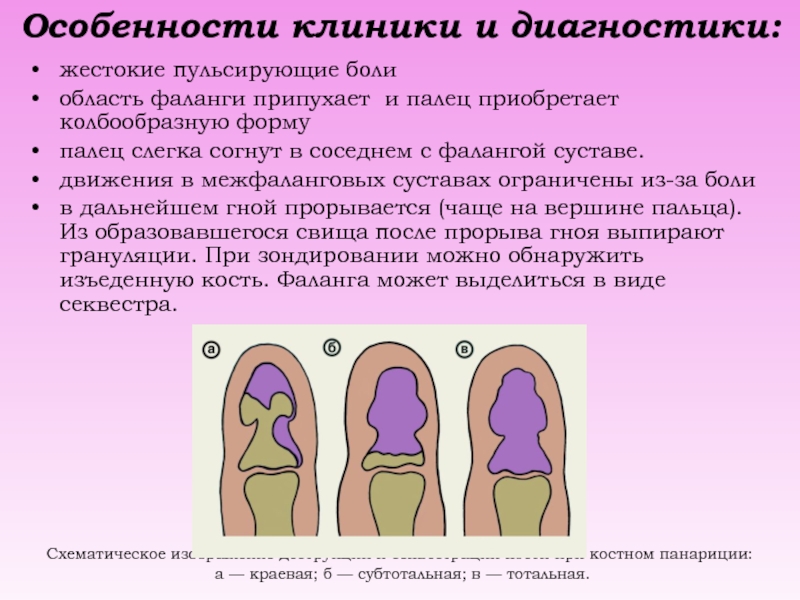
Слайд 25Особенности клиники и диагностики:
жестокие пульсирующие боли
область фаланги припухает и палец
приобретает колбообразную форму
палец слегка согнут в соседнем с фалангой суставе.
движения в межфаланговых суставах ограничены из-за боли
в дальнейшем гной прорывается (чаще на вершине пальца). Из образовавшегося свища после прорыва гноя выпирают грануляции. При зондировании можно обнаружить изъеденную кость. Фаланга может выделиться в виде секвестра.
Схематическое изображение деструкции и секвестрации кости при костном панариции:
а — краевая; б — субтотальная; в — тотальная.
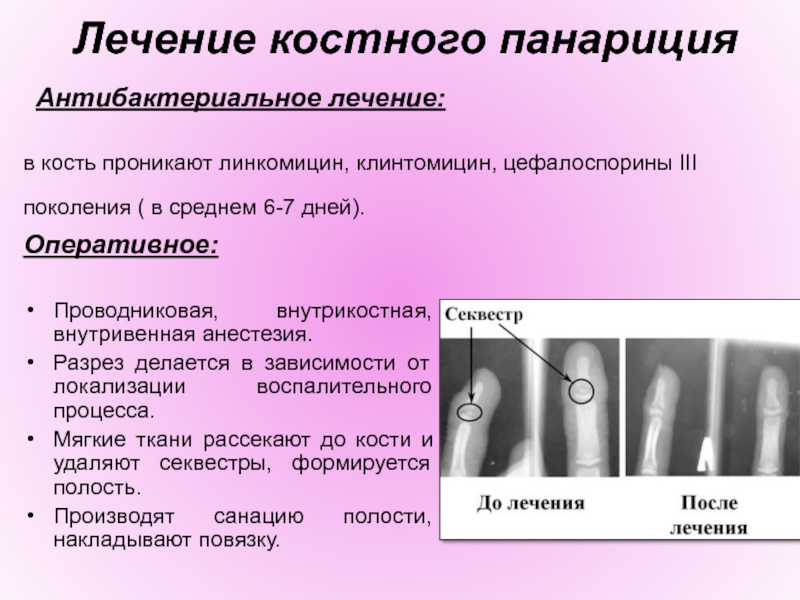
Слайд 26 Лечение костного панариция
Антибактериальное лечение:
в кость проникают линкомицин,
клинтомицин, цефалоспорины III поколения ( в среднем 6-7 дней).
Оперативное:
Проводниковая, внутрикостная, внутривенная анестезия.
Разрез делается в зависимости от локализации воспалительного процесса.
Мягкие ткани рассекают до кости и удаляют секвестры, формируется полость.
Производят санацию полости, накладывают повязку.
Слайд 27Суставной панариций
представляет собой серозно-гнойное воспаление межфаланговых и пястно-фаланговых суставов.
развивается как
при непосредственном попадании инфекции в полость сустава (например, при ранении),
так и вследствие длительного гнойного процесса в мягких тканях пальца над суставом.
Слайд 28Характерные симптомы
суставного панариция
боль
параартикулярный отек мягких тканей, в результате
которого палец приобретает веретенообразную форму
палец находится в состоянии умеренного сгибания,
резко ограничены активные и пассивные движения.
Осложнения:
переход суставного панариция в другой вид инфекции пальцев и кисти (6,1%);
тугоподвижность и контрактуры сочленений (40,5%);
анкилозы (15,8%);
трофические расстройства (10,9%);
комбинированные виды осложнений (26,7%).
Слайд 29Лечение суставного панариция
В начальных фазах заболевания – ежедневные пункции суставов
с эвакуацией гноя и антибактериальной терапией;
При выраженной деструкции суставных концов
– резекция сустава с созданием артродеза в функционально выгодном положении;
При большом разрушении тканей пальца – ампутации пальцев (очень редко).
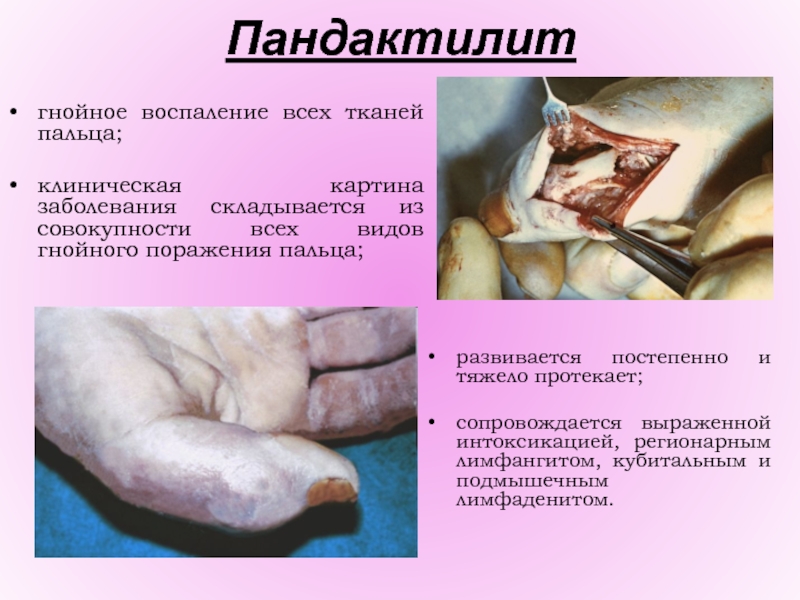
Слайд 30Пандактилит
гнойное воспаление всех тканей пальца;
клиническая картина заболевания складывается из совокупности
всех видов гнойного поражения пальца;
развивается постепенно и тяжело протекает;
сопровождается выраженной
интоксикацией, регионарным лимфангитом, кубитальным и подмышечным лимфаденитом.
Слайд 31Лечение пандактилита
детоксикационная терапия;
антибактериальная терапия.
Оперативное:
Обезболивание: наркоз.
Удаление некротических тканей и адекватное дренирование всех гнойных очагов. При
поражении всех фаланг пальцев проводится его экзартикуляция.
Слайд 32Профилактика панариция
Предупреждение поражения пальцев (работа в защитных перчатках, аккуратность при
маникюре и во время ухода за кистями рук, аккуратность в
быту);
Поддержание чистоты рук;
В случае повреждении пальца необходимо смазать рану йодом и наложить стерильную повязку (как правило, это часто игнорируется, а между тем, панариций начинается с самых незначительных повреждений кожи).
Осложнения
Лимфангит
Лимфаденит
Тромбофлебит
Сепсис
Флегмона кисти
Остеомиелит
Общее заражение крови и т. д.
Слайд 33Флегмоны кисти
- это диффузное гнойное поражение клетчаточных пространств
кисти. Воспалительный экссудат распространяется в клетчаточных пространствах, переходя из одного
фасциального футляра в другой через отверстия для сосудисто-нервных пучков. Раздвигая ткани, сдавливая и разрушая сосуды, гной приводит к некрозу тканей.
Общие принципы лечения флегмон кисти:
Лечение больных с флегмонами кисти должно осуществляться в хирургическом стационаре.
Необходимо максимально точно установить, какое клетчаточное пространство кисти поражено, что важно для выбора адекватного доступа.
Оперативное вмешательство должно быть ранним и осуществляться при строгом соблюдении правил асептики.
Необходимо оптимальное обезболивание и точное обескровливание кисти.
Некрэктомия и дренирование гнойника - важнейшие моменты операции.
Адекватная антибиотикотерапия с учетом чувствительности микрофлоры.
Применение различных видов местной терапии после оперативного вмешательства, в зависимости от локализации очага воспаления.
Иммобилизация.
Реабилитации больных, профилактика осложнений.
Слайд 34Флегмона тыла кисти
Клиническая картина:
выраженная гиперемия кожных покровов,
отек тыла
кисти,
резкое ограничение разгибания пальцев,
болезненность при пальпации,
нередко определяется флюктуация.
гнойное воспаление подкожной клетчатки тыльной поверхности кисти.
Развивается вследствие повреждения кожных покровов этой зоны и попадания инфекции в глубжележащие слои.
Слайд 35Лечение - только хирургическое.
Производятся разрезы по периметру тыла кисти, эвакуируется
гнойный экссудат, выполняется некрэктомия в подкожной клетчатке.
В случае уверенности
в полноценной некрэктомии операционные раны можно ушить, оставив в клетчатке перфорированные полимерные трубочки, выведенные через отдельные проколы кожи (дренажно-промывная система).
При отсутствии уверенности в полноте удаленных некротических тканей, когда имеет место диффузное пропитывание подкожной клетчатки мутным гнойным экссудатом, целесообразнее оставить раны открытыми, рыхло выполнив их марлевыми полосками с левомеколем.
По мере очищения ран и купирования острых воспалительных явлений можно наложить вторичные швы.
Слайд 36Флегмона межпальцевых промежутков
- нередко развивается на фоне инфицированных
мозолей.
- может быть следствием непосредственного ранения этой
области.
Клиническая картина:
отек
гиперемия
болезненность при пальпации
резкое ограничение движений пальцами
Воспалительные явления чаще развиваются с ладонной поверхности кисти. При этом, благодаря особенности строения подкожной клетчатки в этой области, флюктуация, как правило, не определяется. Нередко можно отметить явления гиперкератоза над зоной воспаления.
Слайд 37Лечение - оперативное
Разрез производится по ладонной поверхности кисти параллельно дистальной
ладонной складке.
После разреза кожи клетчатка раздвигается зажимом до визуализации сухожильных
влагалищ и сосудисто-нервных пучков.
После этого выполняется тщательная некрэктомия в подкожной клетчатке над сухожилиями и в межпальцевых промежутках.
В случае неадекватной некрэктомии и дальнейшего прогрессирования некротического процесса возможно развитие деструктивных изменений во влагалищах сухожилий сгибателей.
Если по межпальцевым промежуткам гнойный экссудат распространяется на тыльную поверхность кисти, там производятся разрезы в соответствующих областях параллельно оси пястных костей.
После удаления всех некротических тканей раны промываются антисептиками и дренируются перфорированными полимерными трубочками.
При уверенности в полноте некрэктомии возможно наложение швов на кожу.
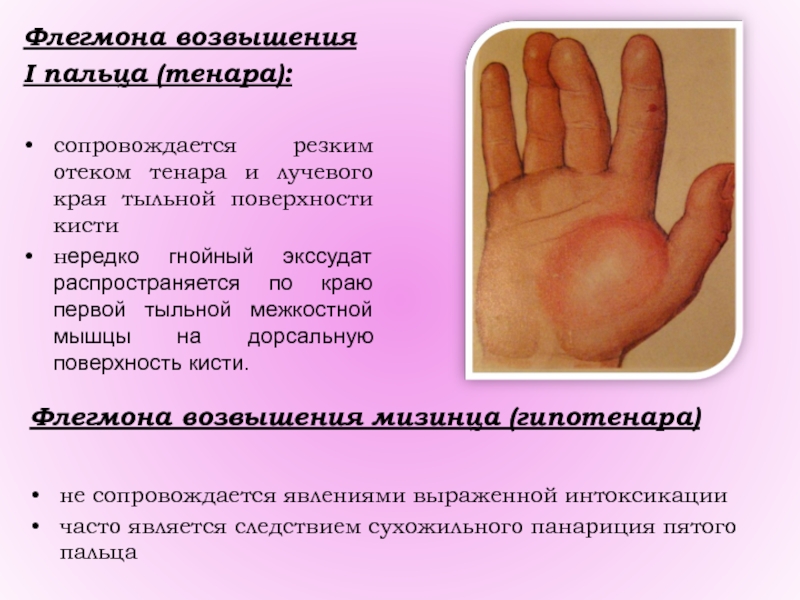
Слайд 38Флегмона возвышения
I пальца (тенара):
сопровождается резким отеком тенара и лучевого края
тыльной поверхности кисти
нередко гнойный экссудат распространяется по краю первой
тыльной межкостной мышцы на дорсальную поверхность кисти.
Флегмона возвышения мизинца (гипотенара)
не сопровождается явлениями выраженной интоксикации
часто является следствием сухожильного панариция пятого пальца
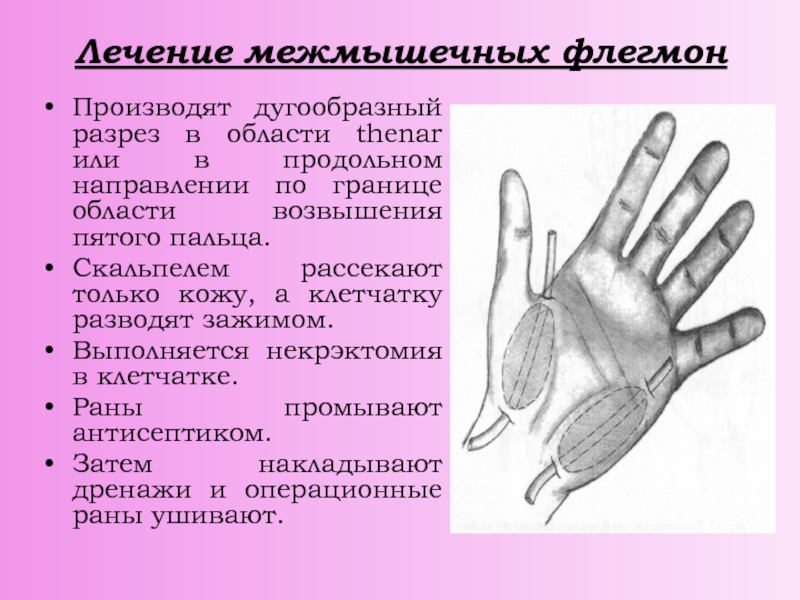
Слайд 39Лечение межмышечных флегмон
Производят дугообразный разрез в области thenar или в
продольном направлении по границе области возвышения пятого пальца.
Скальпелем рассекают
только кожу, а клетчатку разводят зажимом.
Выполняется некрэктомия в клетчатке.
Раны промывают антисептиком.
Затем накладывают дренажи и операционные раны ушивают.
Слайд 40Осложнения флегмоны
Лимфаденит
Лимфангит
Тромбофлебит
Сепсис
Рожа
и др.