Слайд 1Кафедра лучевой диагностика НМАПО имени П.Л.Шупика
Инфекционные и ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЛЕГКИХ
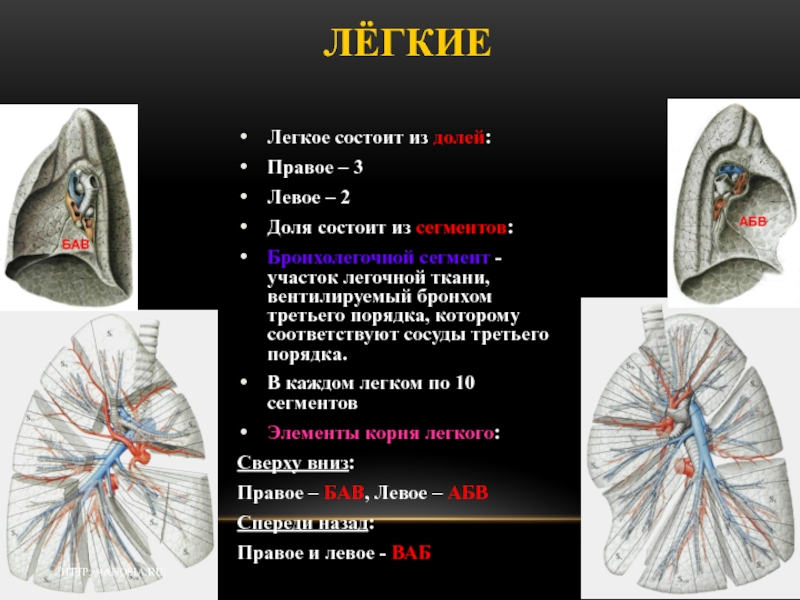
Слайд 2 ЛЁГКИЕ
Легкое состоит из долей:
Правое
– 3
Левое – 2
Доля состоит из сегментов:
Бронхолегочной сегмент - участок
легочной ткани, вентилируемый бронхом третьего порядка, которому соответствуют сосуды третьего порядка.
В каждом легком по 10 сегментов
Элементы корня легкого:
Сверху вниз:
Правое – БАВ, Левое – АБВ
Спереди назад:
Правое и левое - ВАБ
http://4anosia.ru/
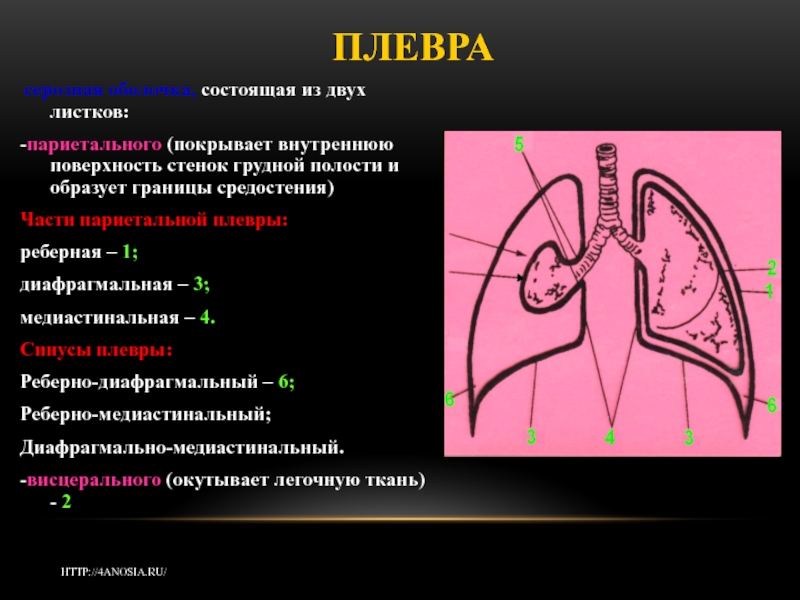
Слайд 3ПЛЕВРА
серозная оболочка, состоящая из двух листков:
-париетального (покрывает внутреннюю
поверхность стенок грудной полости и образует границы средостения)
Части париетальной плевры:
реберная
– 1;
диафрагмальная – 3;
медиастинальная – 4.
Синусы плевры:
Реберно-диафрагмальный – 6;
Реберно-медиастинальный;
Диафрагмально-медиастинальный.
-висцерального (окутывает легочную ткань) - 2
http://4anosia.ru/
Слайд 4Лимфатические узлы средостения
Надключичные лимфатические узлы
1 Нижние шейные, надключичные и лимфатические узлы
вырезки грудины (левые и правые).
Верхние медиастинальные лимфатические узлы 2-4
2L Левые верхние
паратрахеальные
2R Правые верхние паратрахеальные
3А Преваскулярные лимфатические узлы
3P Превертебральные (Ретротрахеальные)
4R Нижние паратрахеальные
4L Нижние паратрахеальные
Аортальные лимфатические узлы 5-6
5 Субаортальные лимфатические узлы располагаются в аортопульмонарном окне латеральнее них.
6 Парааортальные лимфатические узлы
Нижние медиастинальные лимфатические узлы 7-9
7 Подкаринальные (бифуркационные) лимфатические узлы.
8 Параэзофагеальные лимфатические узлы.
9 Узлы легочной связки. Лежат в пределах легочной связки.
10-14 Корневые, долевые и (суб) сегментарные лимфатические узлы
Слайд 6бронхография
Легочные артерии
Легочные вены
Слайд 10КЛАССИФИКАЦИЯ ЗАБОЛЕВАНИЙ И ПАТОЛОГИЧЕСКИХ СОСТОЯНИЙ БРОНХОЛЕГОЧНОЙ СИСТЕМЫ
СПРАВОЧНИК ПУЛЬМОНОЛОГА
3.2. Заболевания с преимущественным
поражением респираторного отдела легких.
3.2.1. Пневмония.
3.2.1.1. Пневмония острая пневмококковая (вызванная стрептококком
пневмонии):
3.2.1.2. Пневмонии острые (пневмониты), вызванные другими бактериями, с подразделением по виду возбудителя.
3.2.1.3. Пневмония острая вирусная с подразделением по виду возбудителя.
3.2.1.4. Пневмония острая микоплазменная.
3.2.1.5. Пневмония острая риккетсиозная.
3.2.1.6. Пневмония острая вторичная (как проявление или осложнение общих инфекционных или других заболеваний) с подразделением по виду возбудителя.
3.2.1.7. Пневмония послеоперационная.
3.2.1.8. Пневмония затяжная.
3.2.1.9.' Пневмония хроническая.
3.2.2. Острые инфекционные деструкции легких (деструктивные пневмониты).
3.2.2.1. Абсцесс легкого острый гнойный с подразделением по виду возбудителя.
3.2.2.2. Абсцесс легкого острый гангренозный с подразделением по виду возбудителя.
3.2.2.3. Гангрена легкого распространенная с подразделением по виду возбудителя.
3.2.2.4. Инфекционная деструкция легких детского типа с подразделением по виду возбудителя.
3.2.2.5. Абсцесс легкого хронический.
3.3. Специфические заболевания легких бактериальной этиологии.
3.3.1. Лепра легких.
3.3.2. Мелиоидоз легких.
3.3.3. Туберкулез легких. 3.3.4. Сап.
3.3.5. Сифилис легких. 3.3.6. Склерома трахеи и бронхов.
3.4. Регионарные и локализованные хронические процессы (изменения) в бронхиальном дереве, этиопатогенетически связанные с инфекцией.
3.4.1. Бронхит регионарный хронический (как правило, вторичный).
3.4.2. Бронхоэктазии (бронхоэктатическая болезнь).
3.4.3. Бронхиальные свищи.
3.4.4. Картагенера синдром (триада), в том числе при «синдроме неподвижных ресничек».
3.4.5. Стенозы трахеи и бронхов неопухолевые приобретенные.
3.5. Грибковые заболевания (микозы) легких.
3.5.1. Актиномикоз легких.
3.5.2. Аспергиллез легких.
3.5.3. Бластомикоз легких.
3.5.4. Гистоплазмоз легких.
3.5.5. Кандидамикоз легких.
3.5.6. Кокцидиодомикоз легких.
3.5.7. Криптококкоз легких.
3.5.8. Мукоромикоз легких.
3.5.9. Нокардиоз легких.
3.5.10. Паракокцидиоидомикоз легких.
3.5.11. Споротрихоз легких.

Слайд 11Классификация заболеваний и патологических состояний легких (бронхолегочной системы) по этиологическому
(патогенетическому) принципу
Путов Н.В. Руководство по пульмонологии
Заболевания, этиологически связанные с биологическими патогенными
возбудителями (бактерии, вирусы, грибы, паразиты)
3.1. Бронхит
3.1.1. Бронхит острый бактериальный
3.1.2. Бронхит острый вирусный
3 1.3. Бронхиолит (в том числе облитерирующий)
3.1.4. Бронхит хронический бактериальный вторичный
3.1.5. Бронхит рецидивирующий (преимущественно у детей)
3.2. Пневмония
3.2.1. Пневмония острая бактериальная (в том числе очаговая, сливная, крупозная) с подразделением по виду возбудителя
3.2.2. Пневмония острая вирусная с подразделением по виду возбудителя
3.2.3. Пневмония острая микоплазменная
3.2.4. Пневмония острая риккетсиозная
3.2.5. Пневмония вторичная (как проявление или осложнение общих инфекционных заболеваний)
3.2.6. Пневмония хроническая (в том числе карнифицирующая и интерстициальная)
3.3. Инфекционные деструкции легких
3.3.1. Абсцесс легкого острый с подразделением по виду возбудителя
3.3.2. Гангрена легкого
3.3.3. Стафилококковая деструкция легких (преимущественно у детей)
3.3.4. Абсцесс легкого хронический
3.4. Регионарные и локализованные процессы в бронхиальном дереве, этиологически связанные с инфекцией

Слайд 12МКБ 10
ГРИПП И ПНЕВМОНИЯ (J10-J18)
J10 Грипп, вызванный идентифицированным вирусом гриппа
Исключены: вызванная(ый)
Haemophilus influenzae [палочкой Афанасьева-Пфейффера]: . инфекция БДУ (A49.2) . менингит
(G00.0) . пневмония (J14)
J11 Грипп, вирус не идентифицирован
Включены: грипп } упоминание об идентификации вирусный грипп } вируса отсутствует Исключены: вызванная(ый) Haemophilus influenzae [палочкой Афанасьева-Пфейффера]: . инфекция БДУ (A49.2) . менингит (G00.0) . пневмония (J14)
J12 Вирусная пневмония, не классифицированная в других рубриках
Включена: бронхопневмония, вызванная другими вирусами, отличными от вируса гриппа Исключены: врожденный краснушный пневмонит (P35.0) пневмония: . аспирационная: . БДУ (J69.0) при анестезии: . во время родов и родоразрешения (O74.0) . во время беременности (O29.0) . в послеродовом периоде (O89.0) . новорожденного (P24.9) . при вдыхании твердых и жидких веществ (J69.-) . врожденная (P23.0) . при гриппе (J10.0, J11.0) . интерстициальная БДУ (J84.9) . жировая (J69.1)
J13 Пневмония, вызванная Streptococcus pneumoniae
Бронхопневмония, вызванная S. pneumoniae Исключены: врожденная пневмония, вызванная S.pneumoniae (P23.6) пневмония, вызванная другими стрептококками (J15.3-J15.4)
J14 Пневмония, вызванная Haemophilus influenzae [палочкой Афанасьева-Пфейффера]
Бронхопневмония, вызванная H. influenzae Исключена: врожденная пневмония, вызванная H.influenzae (P23.6)
J15 Бактериальная пневмония, не классифицированная в других рубриках
Включена: бронхопневмония, вызванная другими, отличными от S.pneumoniae и H.influenzae бактериями Исключены: пневмония, вызванная хламидиями (J16.0) врожденная пневмония (P23.-) болезнь легионеров (A48.1)
J16 Пневмония, вызванная другими инфекционными возбудителями, не классифицированная в других рубриках
Исключены: орнитоз (A70) пневмоцистоз (B59) пневмония: . БДУ (J18.9) . врожденная (P23.-)
J17* Пневмония при болезнях, классифицированных в других рубриках
J18 Пневмония без уточнения возбудителя
Исключены: абсцесс легкого с пневмонией (J85.1) лекарственные интерстициальные болезни легкого (J70.2-J70.4) пневмония: . аспирационная: . БДУ (J69.0) . при анестезии: . во время родов и родоразрешения (O74.0) . во время беременности (O29.0) . в послеродовом периоде (O89.0) . новорожденного (P24.9) . при вдыхании твердых и жидких веществ (J69.-) . врожденная (P23.9) . интерстициальная БДУ (J84.9) . жировая (J69.1) пневмонит, вызванный внешними агентами (J67-J70)
![Инфекционные и ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЛЕГКИХ МКБ 10ГРИПП И ПНЕВМОНИЯ (J10-J18)J10 Грипп, вызванный идентифицированным вирусом гриппаИсключены: вызванная(ый) Haemophilus МКБ 10ГРИПП И ПНЕВМОНИЯ (J10-J18)J10 Грипп, вызванный идентифицированным вирусом гриппаИсключены: вызванная(ый) Haemophilus influenzae [палочкой Афанасьева-Пфейффера]: . инфекция БДУ](/img/thumbs/c2604ffbdf4ff02b8d9885004241eebb-800x.jpg)
Слайд 13Пневмония при болезнях, классифицированных в других рубриках (J17*)
J17.0* Пневмония при
бактериальных болезнях, классифицированных в других рубриках
Пневмония при: . актиномикозе (A42.0+)
. сибирской язве (A22.1+) . гонорее (A54.8+) . нокардиозе (A43.0+) . сальмонеллезе (A02.2+) . туляремии (A21.2+) . брюшном тифе (A01.0+) . коклюше (A37.-+)
J17.1* Пневмония при вирусных болезнях, классифицированных в других рубриках
Пневмония при: . цитомегаловирусной болезни (B25.0+) . кори (B05.2+) . краснухе (B06.8+) . ветряной оспе (B01.2+)
J17.2* Пневмония при микозах
Пневмония при: . аспергиллезе (B44.0-B44.1+) . кандидозе (B37.1+) . кокцидиоидомикозе (B38.0-B38.2+) . гистоплазмозе (B39.-+)
J17.3* Пневмония при паразитарных болезнях
Пневмония при: . аскаридозе (B77.8+) . шистосомозе (B65.-+) . токсоплазмозе (B58.3+)
J17.8* Пневмония при других болезнях, классифицированных в других рубриках
Пневмония при: . орнитозе (A70+) . лихорадке Ку (A78+) . ревматической лихорадке (I00+) . спирохетозе, не классифицированная в других рубриках (A69.8+)
Слайд 14МКБ 10
ГНОЙНЫЕ И НЕКРОТИЧЕСКИЕ СОСТОЯНИЯ НИЖНИХ ДЫХАТЕЛЬНЫХ ПУТЕЙ (J85-J86)
J85 Абсцесс
легкого и средостения
J86 Пиоторакс
Включены: абсцесс, плевриты, эмпиема, пиопневмоторакс. При необходимости идентифицировать
возбудитель используют дополнительный код (B95-B97). Исключен: вследствие туберкулеза (A15-A16)
Слайд 15Синдромы при заболеваниях легких
частые
Бронхобструктивный синдром
Синдром легочного уплотнения
Синдром жидкости в плевральной
полости
Сидром гипервоздушности легких
Синдром дыхательной недостаточности
Слайд 16Синдромы при заболеваниях легких
менее частые
Синдром легочной гипертензии
Сидром легочного сердца
(острого и хронического)
Синдром смещения средостения
Слайд 17Синдромы при заболеваниях легких
редкие
Синдром наличия воздуха в плевральной полости*
Синдром
полости в лёгком*
Респираторный дистресс синдром*
Синдром немого легкого*
Слайд 18Эпонимические синдромы
Синдром Пиквика - состояние, при котором люди с
крайней степенью ожирения испытывают альвеолярную гиповентиляцию (не способны дышать достаточно глубоко и
быстро), что ведёт к низкому уровню кислорода и высокому уровню углекислого газа в крови.
«Розовые пыхтельщики» - тип ХОЗЛ основным симптомом является одышка при физической нагрузке, после которой больные долго «пыхтят», раздувая щеки и интуитивно добиваясь облегчения выдоха
«Синие отёчники» - тип ХОЗЛ основным симптомом является кашель с отделением обильной слизисто-гнойной мокроты. У таких больных раньше развивается легочная артериальная гипертензия (повышается давление в системе легочной артерии), что увеличивает нагрузку на правый желудочек сердца и приводит к формированию хронического легочного сердца с признаками застоя крови по большому кругу кровообращения (появляются синюшность кожных покровов и отеки нижних конечностей)
Слайд 19Синдром лёгочного уплотнения
Значительное уменьшение или
полное
исчезновение воздушности легочной ткани
на определенном участке
Воспалительная инфильтрация
Невоспалительная инфильтрация
Tbs инфильтрация
пневмония
Застойная
сердечная недостаточность
Инфаркт
легкого
Сr, Ателектаз
Гипо
вентиляция
Слайд 20пневмонии
Это группа заболеваний инфекционной природы, различные по патогенезу и клинико-морфологическим
проявлениям, с развитием острого воспаления в респираторных отделах легких и
обязательным наличием интраальвеолярной воспалительной экссудации. [Струков А.И., Серов В.В. 1993]
Зарубежные авторы выделяют два типа воспалительных заболеваний легких: пневмонии и пневмониты.
[Creagh T., Krauz T. 1993]
Пневмонии – острые воспалительные заболевания легких бактериальной этиологии, основным морфологическим признаком которого является накопление экссудата в просвете альвеол.
Пневмониты – острые воспалительные заболевания легких с локализацией воспалительного процесса преимущественно в альвеолярной стенке с вторичным накоплением экссудата в альвеолах, что свидетельствует об интерстициальном воспалении.
Отечественные авторы придерживаются более широкого понимания термина и объединяют все типы острого воспалительного процесса респираторных отделов легких в единое понятие острых пневмоний.
Слайд 21РАСПРОСТРАНЕННОСТЬ:
заболеваемость пневмонией в структуре общей заболеваемости составляет – 1,7-2,3%
в
30-40% пневмония принимает затяжное течение
ЛЕТАЛЬНОСТЬ:
при неосложненной – 2-5%
при осложненной –
10-30%
Слайд 22Основные принципы классификации пневмоний
I – этиологический
II – патогенетический
III –
нозологический
IV - клинико-морфологический
V – распространенности процесса
VI – степени тяжести
VII –
характера течения заболевания
Слайд 23I – этиологический
II – патогенетический
Первичная острая пневмония – развивается
при отсутствии патологии бронхо-легочной системы, а так же других органов
и систем, которые могли бы привести к о. пневмонии.
Вторичная острая пневмония – развивается на фоне хронических заболеваний бронхо-легочной системы либо инфекционных заболеваний других органов и систем с локализацией первичного аффекта вне легкого (аспирационная, гипостатическая, послеоперационная)
III – нозологический фактор
Развивается как самостоятельное заболевание и является первичной.
Развивается как осложнение другого заболевания и является вторичной.
IV – по клинико-морфологическим особенностям
Лобарная (круппозная)
Бронхопневмония (очаговая)
Интерстициальная (альвеолит)
V – по распространенности
Ацинарные, миллиарные, очагово-сливные, сегментарные, полисегментарные, долевые и тотальные
Одно– и двусторонние
VI – по степени тяжести
Легкой, средней ст. тяжести и тяжелые
VII – по характеру течения
Острые и затяжные
Слайд 24Классификация этиопатогенетическая
1. Внебольничные пневмонии
составляют большинство пневмоний. Диагноз ставится в случае, если больной заболел дома
2. Внутрибольничные (нозокомиальные) пневмонии причина - эндогенная инфекция, пневмония диагностируется как минимум, через 48 часов после поступления в больницу
3. Аспирационные пневмонии
аспирация желудочного содержимого и флоры
4. Пневмонии у лиц с тяжелыми дефектами иммунитета врожденный иммунодефицит, ВИЧ-инфекция и т.д.
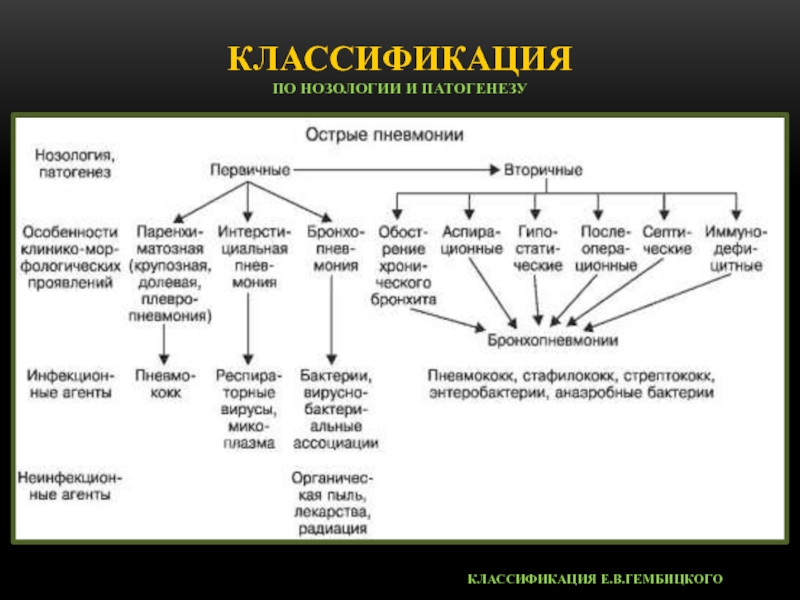
Слайд 25Классификация
по нозологии и патогенезу
Классификация Е.В.гембицкого
Слайд 27Типичные возбудители пневмоний
Внебольничная
Первичная: Streptococcus pneumoniae
Вторичная: Staphylococcus aureus
Haemophilus influenzae Streptococcus pneumoniae
Внутрибольничная
граммнегативные энтеробактерии;
Staphylococcus aureus и др.
Аспирационная
анаэробы
Иммунодефицит
Pneumocystis carini
Слайд 28Этиология
Бактериальные пневмонии
пневмококк, но с годами его роль снижается с 60%
до 40%, стафилококк на первом месте Staphiloccocus aureus, стрептококк -
чаще зеленящий стрептококк, палочка Фридлендера, Клебсиелла , Legionella, Pseudomonas aurogenosa
Микоплазменные пневмонии
обуславливают от 8 до 30 % случаев
Вирусные пневмонии
Другие причины
микотические пневмонии (Candida, Actinomyces), аллергические пневмонии, простейшие
Слайд 29ОСНОВНЫЕ ФАКТОРЫ ПАТОГЕНЕЗа:
Внедрение инфекции в легочную ткань чаще бронхогенным,
реже - гематогенным или лимфогенным путем.
Снижение функции системы местной
бронхопульмональной защиты.
Развитие под влиянием инфекции воспаления в альвеолах и распространение его через межальвеолярные поры (отверстия Кона) на другие отделы легких.
Развитие сенсибилизации к инфекционным агентам и гиперергической аллергической реакции при крупозной, нормергической или гиперергической реакции - при очаговой пневмонии, формирование иммунных комплексов, взаимодействие их с комплементом, выделение медиаторов воспаления.
Повышение агрегации тромбоцитов, нарушения в системе микроциркуляции.
Активация перекисного окисления липидов, выделение свободных радикалов, дестабилизирующих лизосомы и повреждающих легкие.
Нервно-трофические расстройства бронхов и легких.
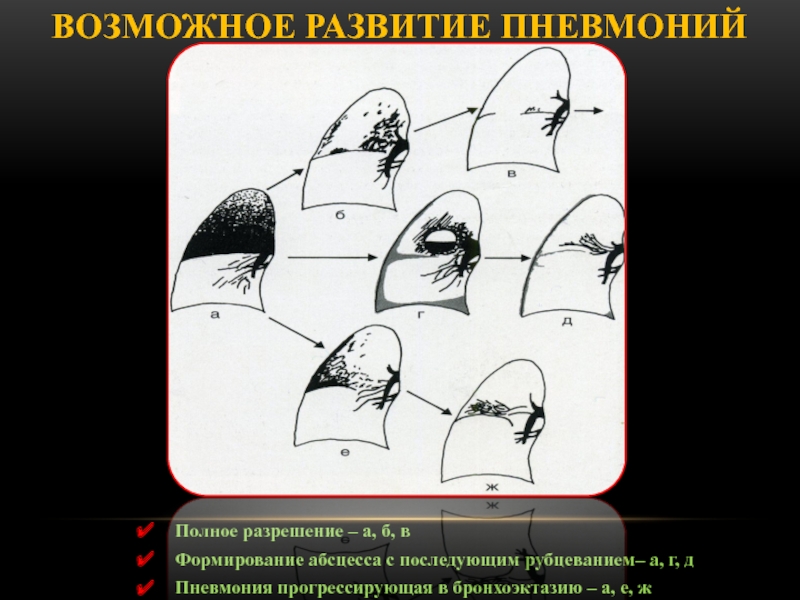
Слайд 30Возможное развитие пневмоний
Полное разрешение – а, б, в
Формирование абсцесса с
последующим рубцеванием– а, г, д
Пневмония прогрессирующая в бронхоэктазию – а,
е, ж
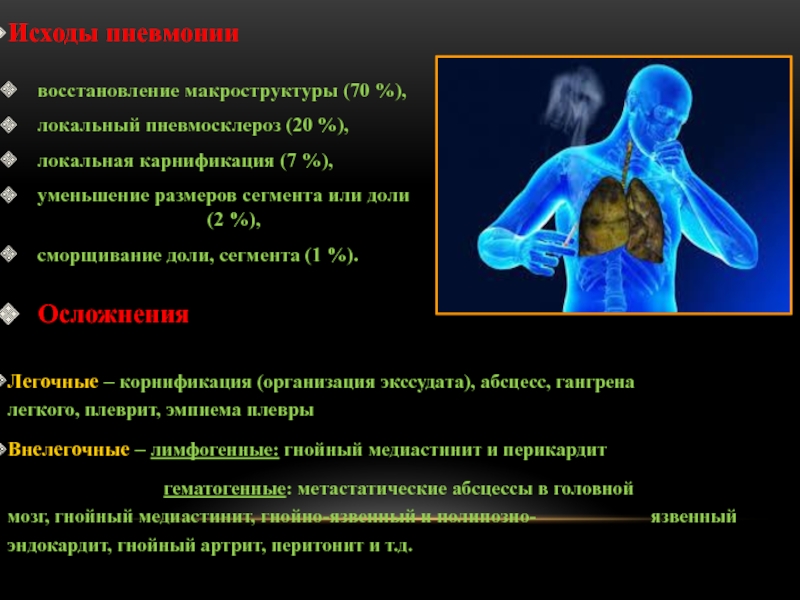
Слайд 31Исходы пневмонии
восстановление макроструктуры (70 %),
локальный пневмосклероз (20 %),
локальная карнификация (7
%),
уменьшение размеров сегмента или доли
(2 %),
сморщивание доли, сегмента (1 %).
Осложнения
Легочные – корнификация (организация экссудата), абсцесс, гангрена легкого, плеврит, эмпиема плевры
Внелегочные – лимфогенные: гнойный медиастинит и перикардит
гематогенные: метастатические абсцессы в головной мозг, гнойный медиастинит, гнойно-язвенный и полипозно- язвенный эндокардит, гнойный артрит, перитонит и т.д.
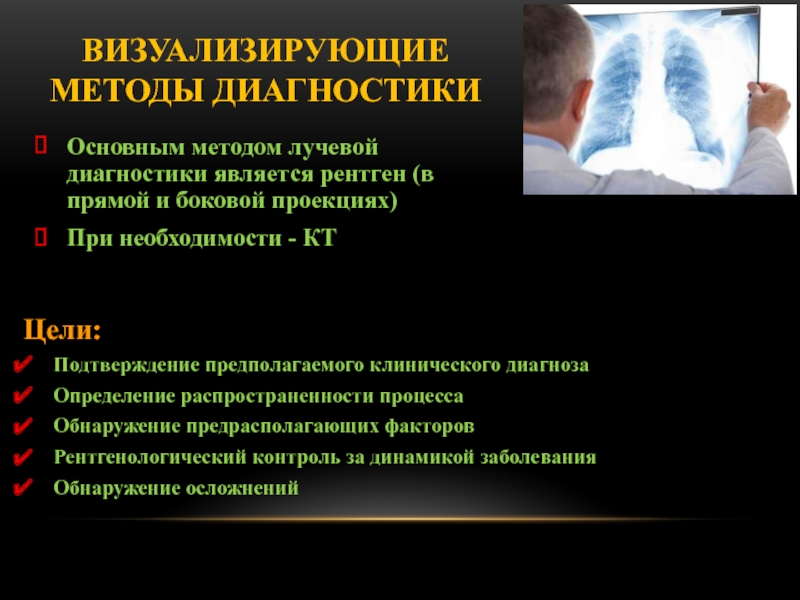
Слайд 32Диагностические цели визуализирующих методов исследования
Подтверждение предполагаемого клинического диагноза с помощью
рентгенографии грудной клетки в прямой и боковой проекциях
Обнаружение предрасполагающих факторов
(бронхоэктазы, новообразования бронхов…)
Рентгенологический контроль за динамикой прогрессирования и разрешения заболевания
Обнаружение осложнений (абсцессов, эмпиемы…)
Слайд 33Бактериальная пневмония
Крупозная (лобарная или долевая) пневмония — острое инфекционное заболевание,
при котором в процесс вовлекается одна или несколько долей легких,
плевра с развитием в них фибринозного воспаления
Этиология - возбудителями крупозной пневмонии в большинстве случаев являются пневмококки (чаще 1, 2, 3, 7 типов) и реже гемофильная палочка, клебсиелла, стрептококк, синегнойная, кишечная палочки, стафилококки, протей и др.
Патогенез – возникновение реакции гиперчувствительности немедленного типа в области респираторных отделов легкого (альвеолы, альвеолярные ходы)
Теория I: пневмококки в верхние дыхательные пути – развивается сенсебилизация – при включении разрешающего фактора (переохлаждение и др) – аспирация возбудителя в альвеолы – гиперергическая реакция с развитием круппозной пневмонии
Теория II: возбудитель из носоглотки в паренхиму – затем в органы ретикулоэндотелиальной системы (развиваются иммунные реакции) – в кровоток – бактериемия – повторно гематогенно в легкие – взаимодействуют с антителами и комплементом – образуются иммунные комплексы - повреждение микроциркуляторного русла альвеол с характерной экссудативной тканевой реакцией

Слайд 34КЛИНИКА
начинается, как правило, остро, внезапно, с потрясающего озноба
Жалобы
на боль в боку, усиливающуюся при глубоком дыхании (как следствие
вовлечения в процесс плевры);
постепенно нарастающую одышку (по мере выключения из дыхания доли), головную боль, выраженное недомогание.
Симптомы общей интоксикации могут быть столь значительно выражены, что у больного наблюдается возбуждение, иногда бред.
Синдром уплотнения легочной ткани (усиление голосового дрожания, притупление перкуторного тона, жесткое дыхание, рентгенография подтверждает инфильтрацию)
Явления бронхита и дыхательной недостаточности – экспираторная одышка, кашель, мокрота (слизистая, слизисто-гнойная, иногда «ржавая»)
Со 2-3 дня начинает отделяться мокрота, сначала скудная, вязкая, затем количество ее возрастает и она приобретает коричнево-красный оттенок ("ржавая" мокрота).
Слайд 35ОБЩИЙ ОСМОТР:
В первые дни заболевания при осмотре наблюдаются гиперемия щек
преимущественно на стороне поражения
раздувание крыльев носа при дыхании
герпетические высыпания на
губах
1 стадия – начало заболевания:
· притупленно-тимпанический перкуторный звук
· ослабленное везикулярное дыхание
· крепитация.
2 стадия – разгар заболевания:
· усиление голосового дрожания
· тупой перкуторный звук
· уменьшение подвижности нижнего легочного края
· бронхиальное дыхание
· положительная бронхофония.
3 стадия – стадия разрешения:
· притупленно-тимпанический перкуторный звук, переходящий в ясный легочный
· ослабленное везикулярное дыхание
· влажные мелкопузырчатые звучные хрипы
· крепитация.
Слайд 36ЛАБОРАТОРНЫЕ
ДАННЫЕ
ОАК: нейтрофильный лейкоцитоз, сдвиг влево вплоть до миелоцитов, токсическая
зернистость нейтрофилов, лимфопения, эозинопения, увеличение СОЭ.
БАК: повышение уровня 2-
и -глобулинов, сиаловых кислот, серомукоида, фибрина, ЛДГ (особенно ЛДГз).
ОА мочи: белок, иногда микрогематурия.
Исследование газового состава крови: снижение РаО2 (гипоксемия).
Исследование коагулограммы: ДВС-синдром (умеренно-выраженный).
Слайд 37Рентгенологическое исследование
Спирография: снижение ЖЕЛ, увеличение МОД.
ЭКГ: снижение зубцов Т
и интервала SТ во многих отведениях, появление высокого зубца Р
в отведениях II и III.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
Слайд 38Бактериальная пневмония
Морфогенез и патанатомия
описаны четыре стадии морфологических изменений при
крупозной пневмонии:
1) стадия прилива (воспалительный отек) – длится от
12 часов до 1 сут характеризуется гиперемией легочной ткани, нарушением проходимости капилляров с нарастанием воспалительного отека. В отечной жидкости определяется большое количество микроорганизмов
2) стадия красного опеченения (красная гепатизация) – 2-3 день – вследствие диапедеза форменных элементов крови (в основном эритроцитов) и выпота белков плазмы (прежде всего фибрина) в альвеолы и мелкие бронхи, пораженный участок становится безвоздушным, плотным, красного цвета
3) стадия серого опеченения (серая гепатизация) – 4-6 день – на разрезе имеет серовато-желтый цвет, альвеолы заполняются большим количеством нейтрофилов, в которых при микроскопии обнаруживаются фагоцитированные микробы
4) стадия разрешения – 7-12 день – проявляется постепенным растворением фибрина. Происходит слущивание альвеолярного эпителия, заполнение альвеол макрофагами, которые фагоцитируют нейтрофилы, содержащие микробы. Продолжительность стадии зависит от распространенности процесса, проводимой терапии, реактивности организма, вирулентности возбудителя

Слайд 39визуализирующие методы диагностики
Цели:
Подтверждение предполагаемого клинического диагноза
Определение распространенности процесса
Обнаружение предрасполагающих факторов
Рентгенологический
контроль за динамикой заболевания
Обнаружение осложнений
Основным методом лучевой диагностики является рентген
(в прямой и боковой проекциях)
При необходимости - КТ
Слайд 40Рентгенологическое
исследование
В стадии прилива усиление легочного рисунка пораженных сегментов, прозрачность
легочного поля в этих участках нормальная или слегка пониженная.
В
стадии уплотнения - интенсивное затемнение сегментов легкого, охваченных воспалением. При крупозной пневмонии, захватывающей целую долю или большую часть ее, тень однородна, в центральных отделах - интенсивнее.
В стадии разрешения уменьшаются размеры и интенсивность воспалительной инфильтрации, корень легкого может быть длительно расширенным.
Слайд 41Бактериальная пневмония
Гомогенное затемнение
Воздушная бронхограмма
Может быть сужение воздухоносных путей
Соответствует анатомическому
строению легкого
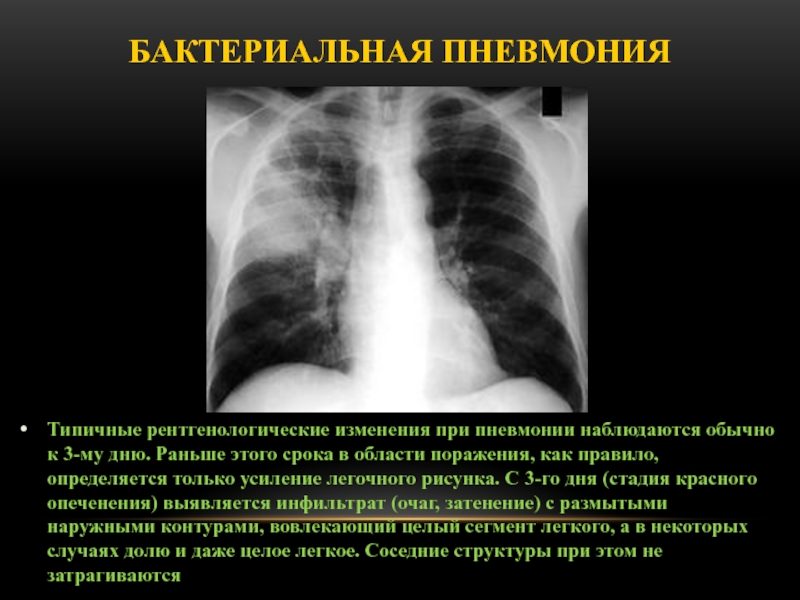
Слайд 42Типичные рентгенологические изменения при пневмонии наблюдаются обычно к 3-му дню. Раньше
этого срока в области поражения, как правило, определяется только усиление
легочного рисунка. С 3-го дня (стадия красного опеченения) выявляется инфильтрат (очаг, затенение) с размытыми наружными контурами, вовлекающий целый сегмент легкого, а в некоторых случаях долю и даже целое легкое. Соседние структуры при этом не затрагиваются
Бактериальная пневмония
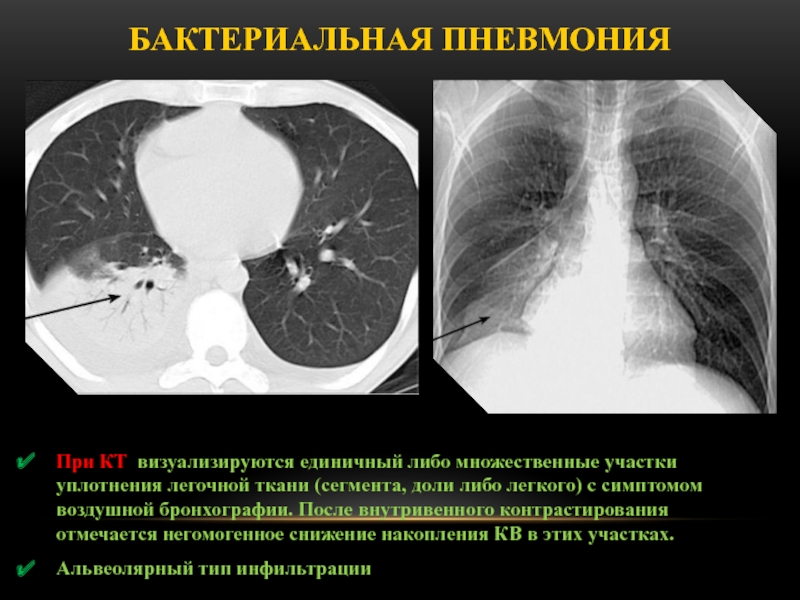
Слайд 43При КТ визуализируются единичный либо множественные участки уплотнения легочной ткани
(сегмента, доли либо легкого) с симптомом воздушной бронхографии. После внутривенного
контрастирования отмечается негомогенное снижение накопления КВ в этих участках.
Альвеолярный тип инфильтрации
Бактериальная пневмония
Слайд 44бронхопневмония
или очаговая пневмония, характеризуется развитием в легочной паренхиме очагов острого
воспаления размерами от ацинуса до сегмента, связанных с пораженной бронхиолой
Развитию заболевания предшествуют воспалительные процессы в бронхах
Обязательное условие возникновения – нарушение дренажной функции бронхов, - т.е. чаще всего является вторичной
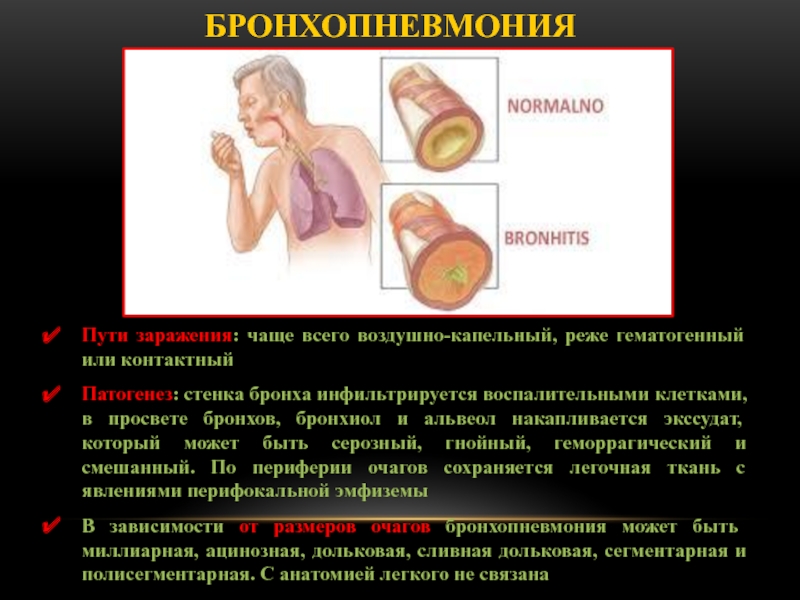
Слайд 45Пути заражения: чаще всего воздушно-капельный, реже гематогенный или контактный
Патогенез: стенка
бронха инфильтрируется воспалительными клетками, в просвете бронхов, бронхиол и альвеол
накапливается экссудат, который может быть серозный, гнойный, геморрагический и смешанный. По периферии очагов сохраняется легочная ткань с явлениями перифокальной эмфиземы
В зависимости от размеров очагов бронхопневмония может быть миллиарная, ацинозная, дольковая, сливная дольковая, сегментарная и полисегментарная. С анатомией легкого не связана
бронхопневмония
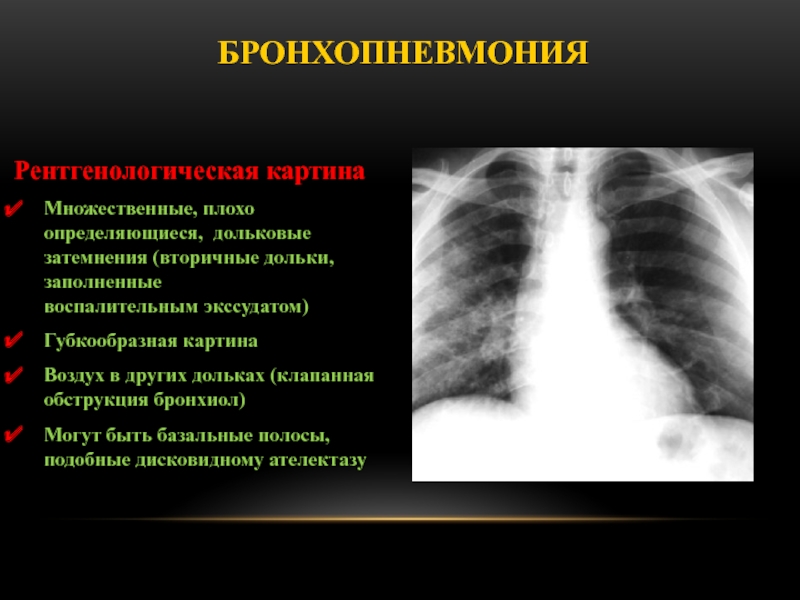
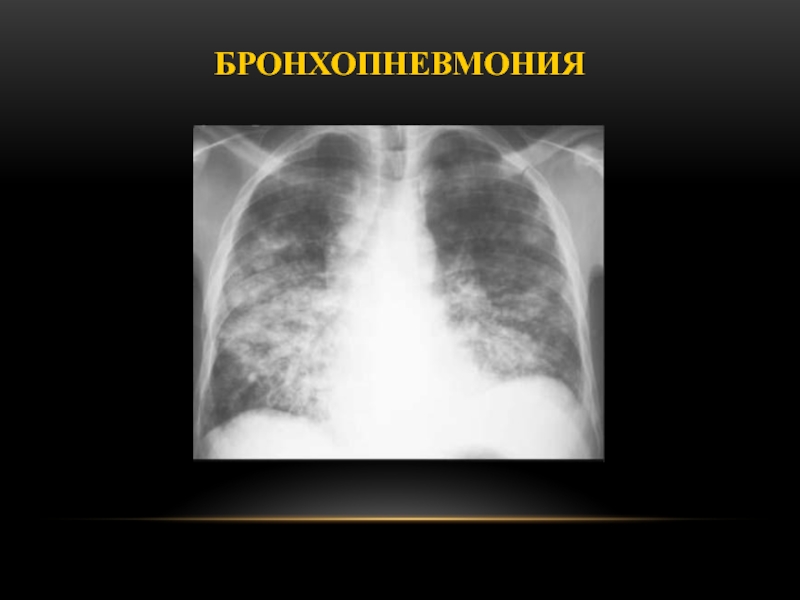
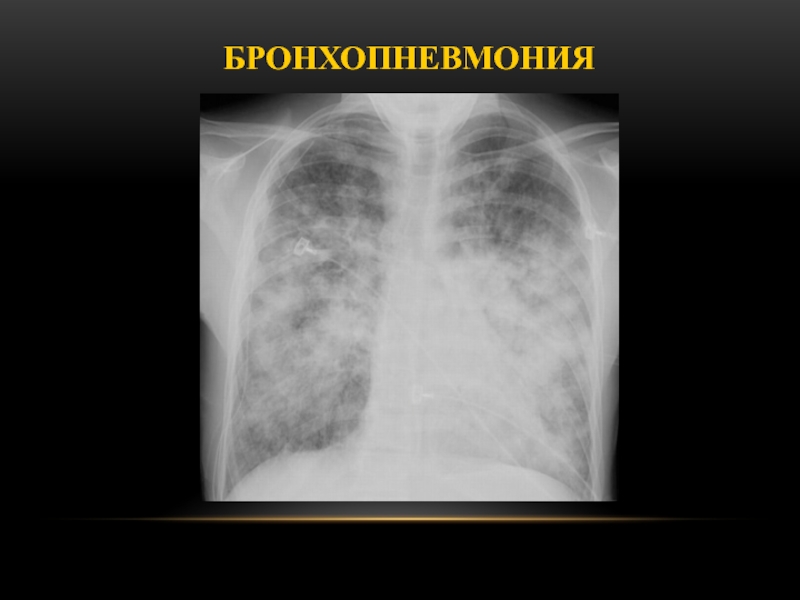
Слайд 46Рентгенологическая картина
Множественные, плохо определяющиеся, дольковые затемнения (вторичные дольки, заполненные
воспалительным экссудатом)
Губкообразная картина
Воздух в других дольках (клапанная обструкция бронхиол)
Могут быть базальные полосы, подобные дисковидному ателектазу
бронхопневмония
Слайд 49Морфологические особенности отдельных видов бронхопневмоний в зависимости от возбудителя
Слайд 50Пневмококковая бронхопневмония
Пневмококк – наиболее частый возбудитель, характеризуется образованием очагов связанных
с бронхиолами и содержащих фибринозный экссудат
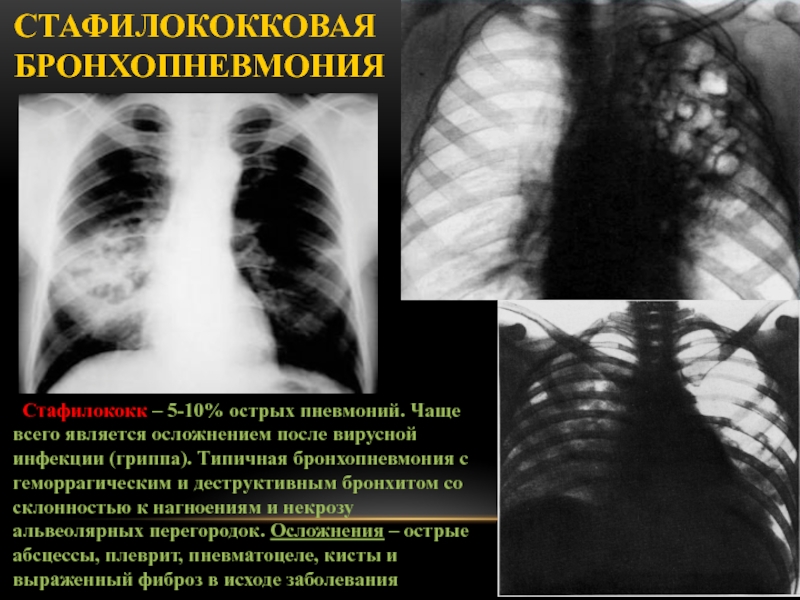
Слайд 51Стафилококковая бронхопневмония
Стафилококк – 5-10% острых пневмоний. Чаще всего является осложнением
после вирусной инфекции (гриппа). Типичная бронхопневмония с геморрагическим и деструктивным
бронхитом со склонностью к нагноениям и некрозу альвеолярных перегородок. Осложнения – острые абсцессы, плеврит, пневматоцеле, кисты и выраженный фиброз в исходе заболевания
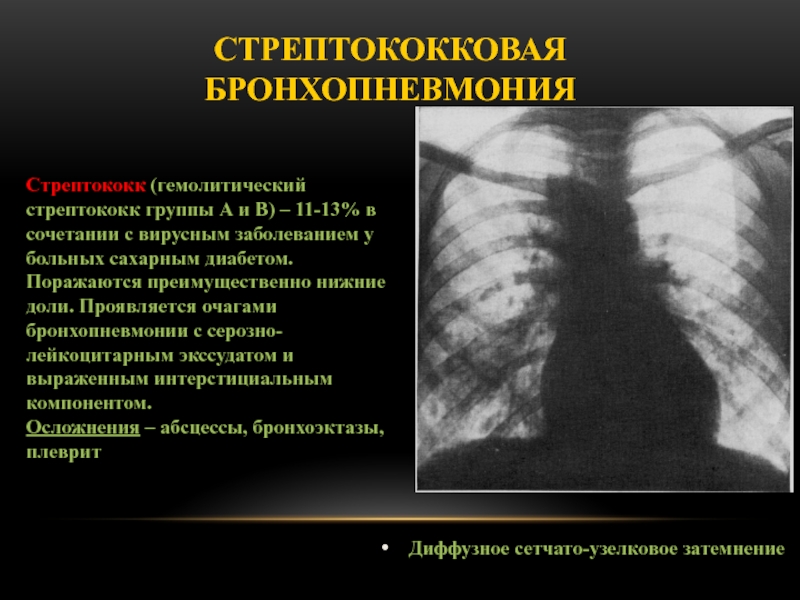
Слайд 52Стрептококковая бронхопневмония
Диффузное сетчато-узелковое затемнение
Стрептококк (гемолитический стрептококк группы А и В)
– 11-13% в сочетании с вирусным заболеванием у больных сахарным
диабетом. Поражаются преимущественно нижние доли. Проявляется очагами бронхопневмонии с серозно-лейкоцитарным экссудатом и выраженным интерстициальным компонентом.
Осложнения – абсцессы, бронхоэктазы, плеврит
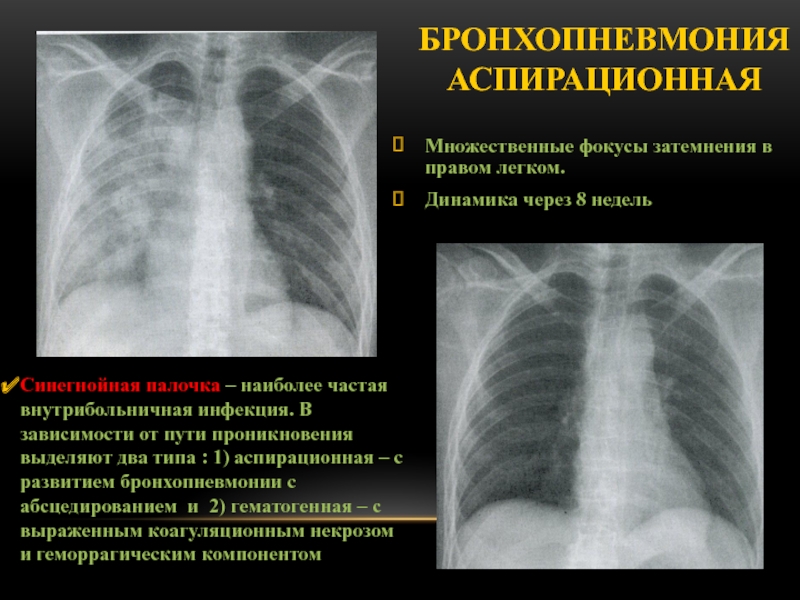
Слайд 53Бронхопневмония аспирационная
Множественные фокусы затемнения в правом легком.
Динамика через 8
недель
Синегнойная палочка – наиболее частая внутрибольничная инфекция. В зависимости от
пути проникновения выделяют два типа : 1) аспирационная – с развитием бронхопневмонии с абсцедированием и 2) гематогенная – с выраженным коагуляционным некрозом и геморрагическим компонентом
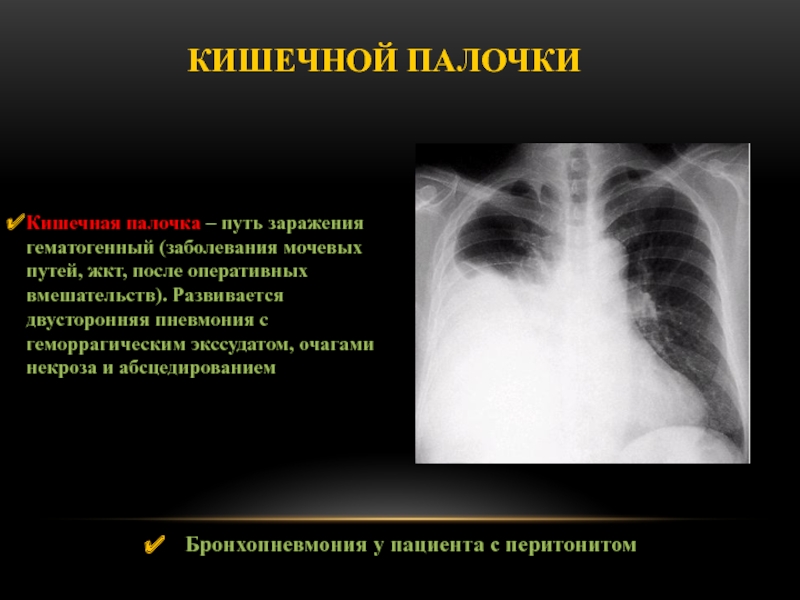
Слайд 54Кишечной палочки
Бронхопневмония у пациента с перитонитом
Кишечная палочка – путь
заражения гематогенный (заболевания мочевых путей, жкт, после оперативных вмешательств). Развивается
двусторонняя пневмония с геморрагическим экссудатом, очагами некроза и абсцедированием
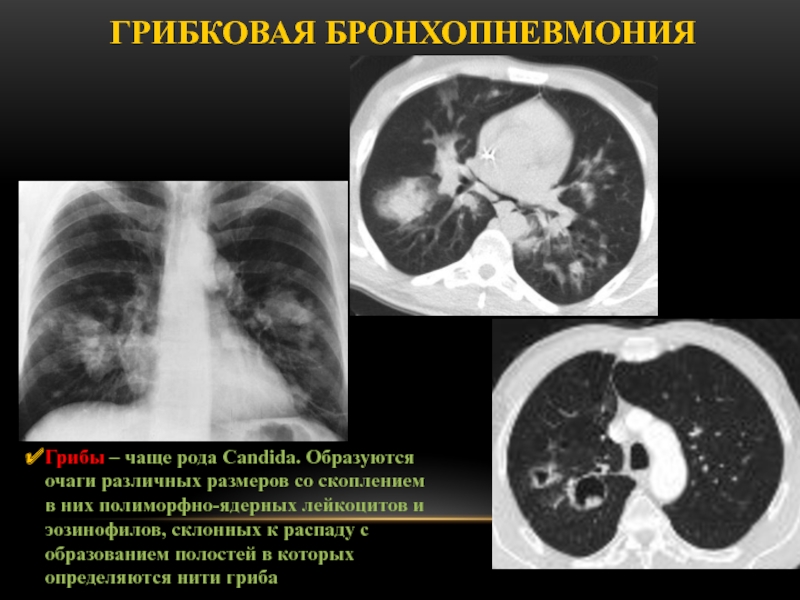
Слайд 55Грибковая бронхопневмония
Грибы – чаще рода Candida. Образуются очаги различных размеров
со скоплением в них полиморфно-ядерных лейкоцитов и эозинофилов, склонных к
распаду с образованием полостей в которых определяются нити гриба
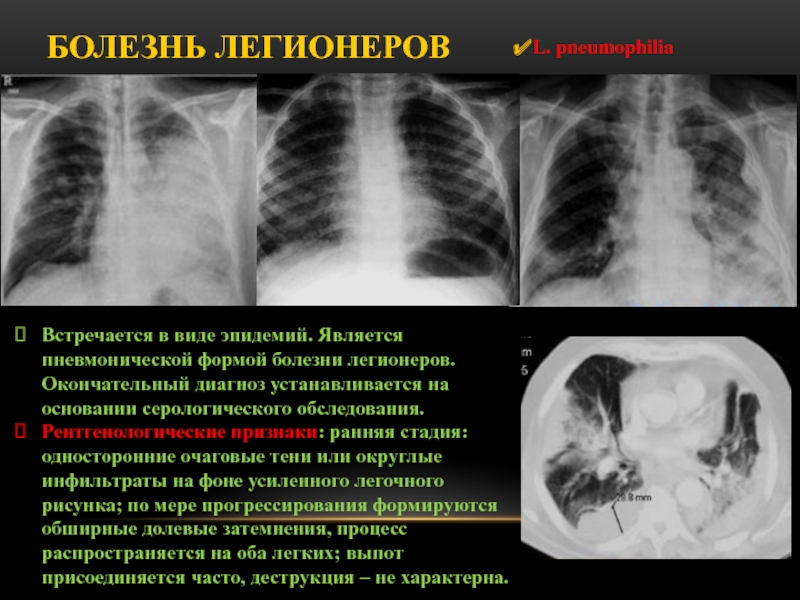
Слайд 56Болезнь легионеров
Встречается в виде эпидемий. Является пневмонической формой болезни легионеров.
Окончательный диагноз устанавливается на основании серологического обследования.
Рентгенологические признаки: ранняя
стадия: односторонние очаговые тени или округлые инфильтраты на фоне усиленного легочного рисунка; по мере прогрессирования формируются обширные долевые затемнения, процесс распространяется на оба легких; выпот присоединяется часто, деструкция – не характерна.
L. pneumophilia
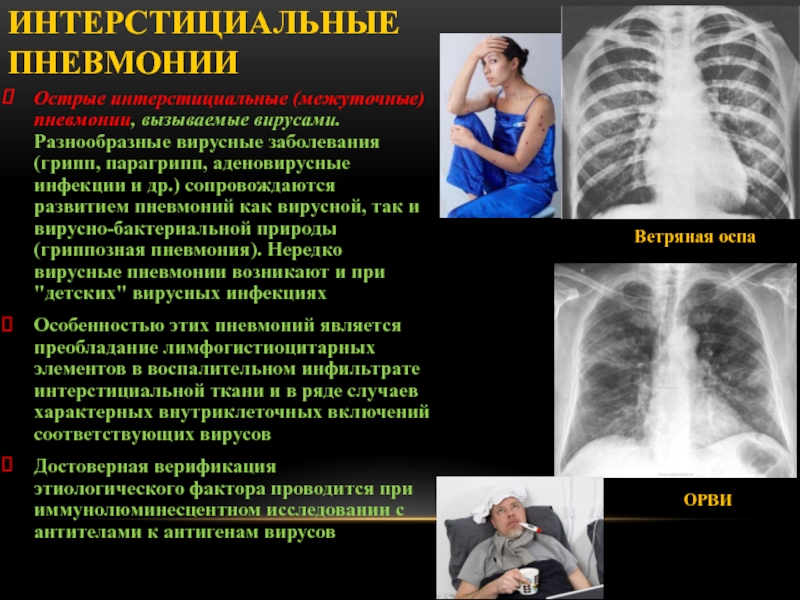
Слайд 57Интерстициальные пневмонии
Острая интерстициальная (межуточная) пневмония характеризуется первичным развитием острого воспаления
в альвеолярной стенке, легочной интерстициальной ткани с возможным вторичным образованием
экссудата в просвете альвеол и бронхиол.
Этиология - пневмонию вызывают вирусы, микоплазмы, грибы, пневмоцисты
Л.Хаммен и А.Рич описали острую межуточную пневмонию с летальным исходом в течение 2—4 мес от острой легочно-сердечной недостаточности неустановленной этиологии, получившую название болезни Хаммена — Рича - синоним "острая межуточная пневмония" — "острый пневмонит"
Слайд 58
Воспалительная инфильтрация стенки бронхов и междольковых перегородок (линейные и сетчатые
затемнения, больше в прикорневой зоне)
Плюс локальные сливающиеся тени (перибронхиальные альвеолы)
Интерстициальные
пневмонии
Слайд 59Острые интерстициальные (межуточные) пневмонии, вызываемые вирусами. Разнообразные вирусные заболевания (грипп,
парагрипп, аденовирусные инфекции и др.) сопровождаются развитием пневмоний как вирусной,
так и вирусно-бактериальной природы (гриппозная пневмония). Нередко вирусные пневмонии возникают и при "детских" вирусных инфекциях
Особенностью этих пневмоний является преобладание лимфогистиоцитарных элементов в воспалительном инфильтрате интерстициальной ткани и в ряде случаев характерных внутриклеточных включений соответствующих вирусов
Достоверная верификация этиологического фактора проводится при иммунолюминесцентном исследовании с антителами к антигенам вирусов
Интерстициальные пневмонии
Ветряная оспа
ОРВИ
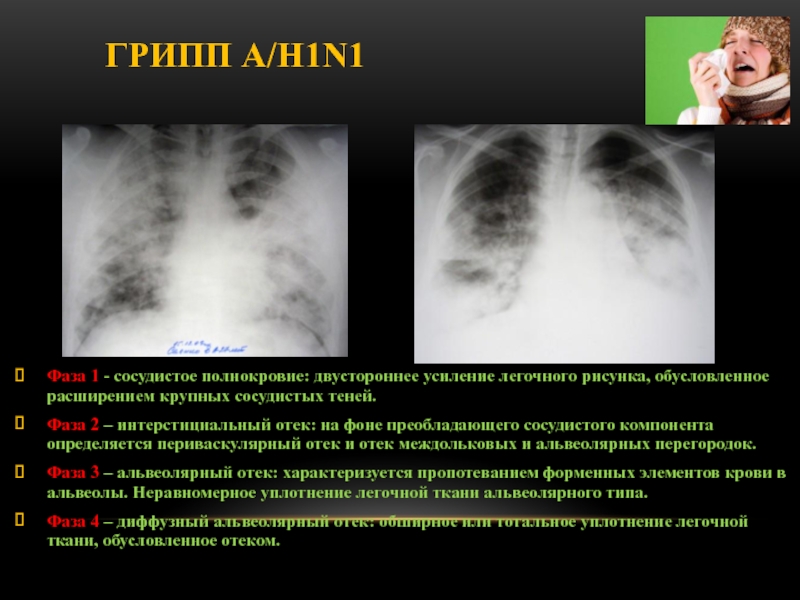
Слайд 60Фаза 1 - сосудистое полнокровие: двустороннее усиление легочного рисунка, обусловленное
расширением крупных сосудистых теней.
Фаза 2 – интерстициальный отек: на
фоне преобладающего сосудистого компонента определяется периваскулярный отек и отек междольковых и альвеолярных перегородок.
Фаза 3 – альвеолярный отек: характеризуется пропотеванием форменных элементов крови в альвеолы. Неравномерное уплотнение легочной ткани альвеолярного типа.
Фаза 4 – диффузный альвеолярный отек: обширное или тотальное уплотнение легочной ткани, обусловленное отеком.
Грипп А/H1N1
Слайд 62Интерстициальные пневмонии
Микоплазменная пневмония
Mycoplasma pneumoniae часто является возбудителем инфекционных поражений верхних
дыхательных путей. Среди пневмоний, развивающихся у городского населения, 15—25 %
вызваны данным микроорганизмом. Болеют в основном дети и подростки, а также взрослые старше 45 лет. Поражение, как правило, одностороннее, распространено на определенной "территории". Возможна генерализация инфекции с поражением других органов и систем.
Слайд 63Интерстициальные пневмонии
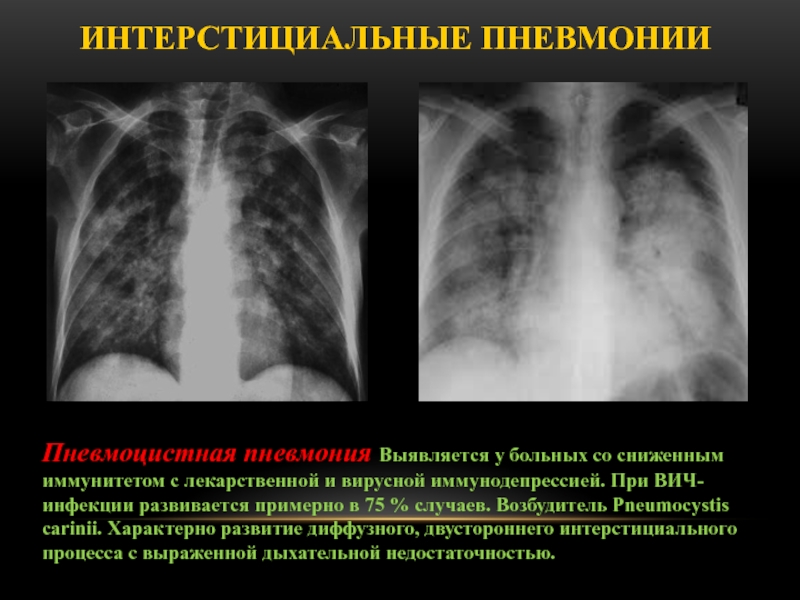
Пневмоцистная пневмония Выявляется у больных со сниженным иммунитетом с
лекарственной и вирусной иммунодепрессией. При ВИЧ-инфекции развивается примерно в 75
% случаев. Возбудитель Pneumocystis carinii. Характерно развитие диффузного, двустороннего интерстициального процесса с выраженной дыхательной недостаточностью.
Слайд 65Риккетсиоз
Заболевание риккетсиоз вызывается одноименными одноклеточными микробами – риккетсиями, которые классифицируются
в отдельную группу между вирусами и бактериями. Передается инфекция риккетсиозов через
вшей, блох и клещей.
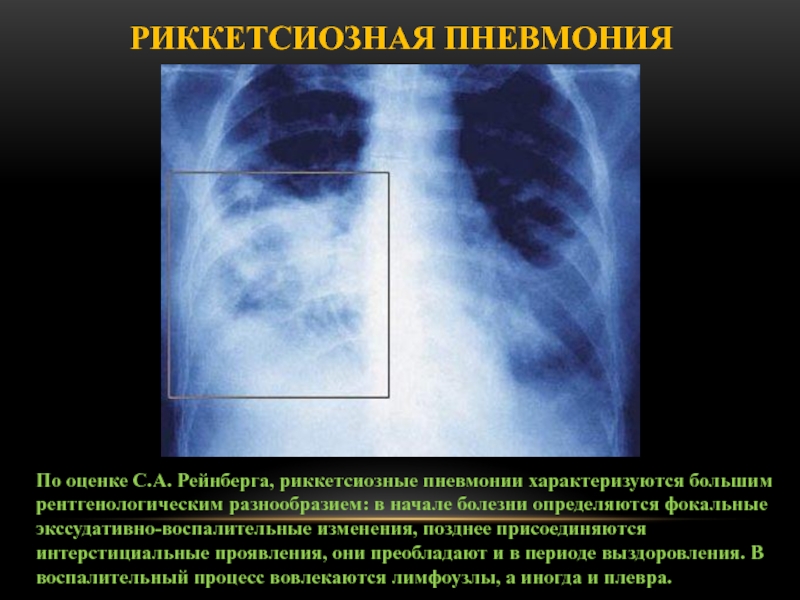
Слайд 66По оценке С.А. Рейнберга, риккетсиозные пневмонии характеризуются большим рентгенологическим разнообразием:
в начале болезни определяются фокальные экссудативно-воспалительные изменения, позднее присоединяются интерстициальные
проявления, они преобладают и в периоде выздоровления. В воспалительный процесс вовлекаются лимфоузлы, а иногда и плевра.
Риккетсиозная пневмония
Слайд 67варианты рентгенологической картины пневмоний
Долевая пневмония:
Долевое и/или сегментарное уплотнение с контрастированием
бронхов воздухом, сопровождаемое плевральным выпотом
Бронхопневмония:
Сливающиеся участки уплотнения с преимущественно базальным
распределением
Интерстициальная пневмония:
Ретикулярные изменения (сетчатый вид) с преимущественно центральным распределением
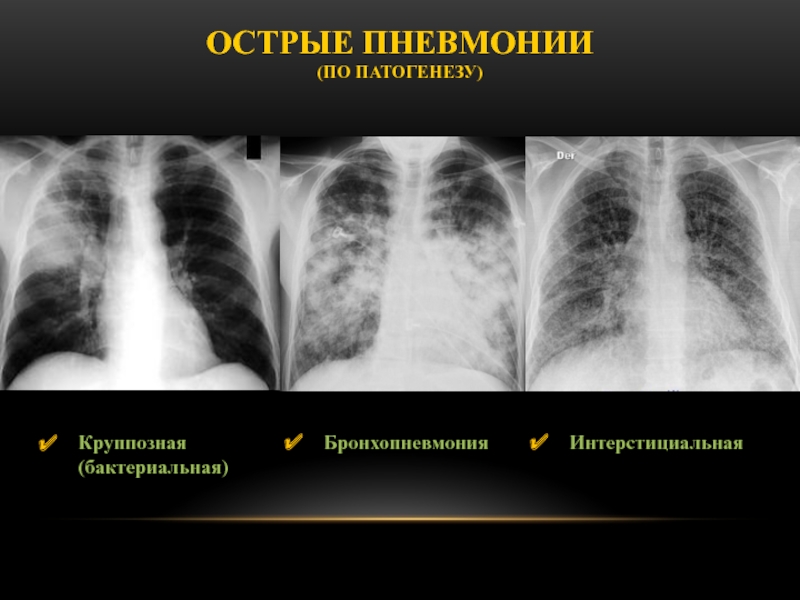
Слайд 68Круппозная (бактериальная)
Острые пневмонии (по патогенезу)
Бронхопневмония
Интерстициальная
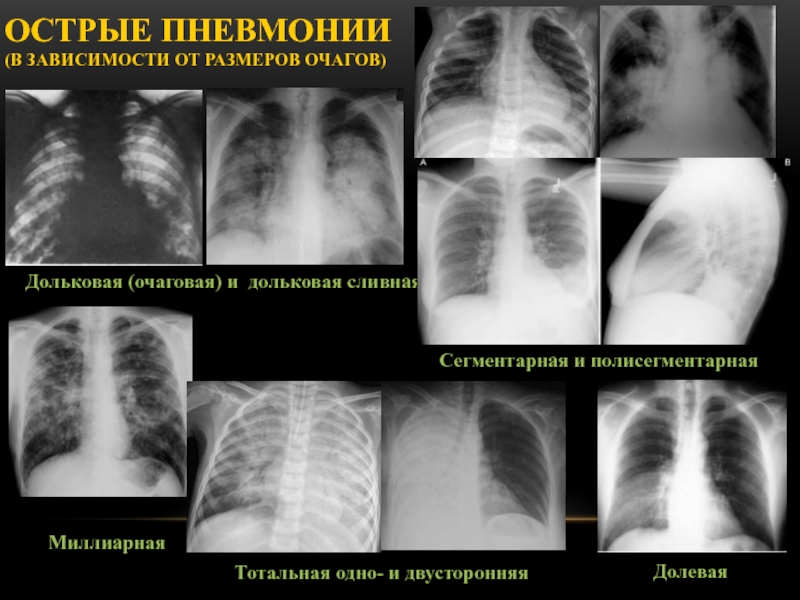
Слайд 69Миллиарная
Острые пневмонии
(в зависимости от размеров очагов)
Дольковая (очаговая) и
дольковая сливная
Сегментарная и полисегментарная
Долевая
Тотальная одно- и двусторонняя
Слайд 70При отсутствии эффекта от общепринятой терапии диагностированной пневмонии и наличии «застывшей»
(или негативной) рентгенологической картины – необходимо заподозрить грибковое поражение легких
Поражение
более чем одной доли является признаком тяжелого течения пневмонии. Иногда это может встречаться при легионеллезной и микоплазменной пневмонии, несмотря на адекватное лечение антибиотиками
внимание!
Слайд 71внимание!
Обычно рентгеновские снимки делаются в начале болезни и через один месяц после
клинического выздоровления для исключения наличия бронхогенного рака или верификации разрешения
пневмонии
Не следует делать серию рентгеновских снимков у больных с быстрой положительной динамикой. Но в случае тяжелого течения пневмонии обзорную рентгенограмму легких можно делать каждые 3-4 дня
В 30 % случаев рентгенологически симптомы инфильтрации не выявляются (необходимо делать компьютерную томографию легких)
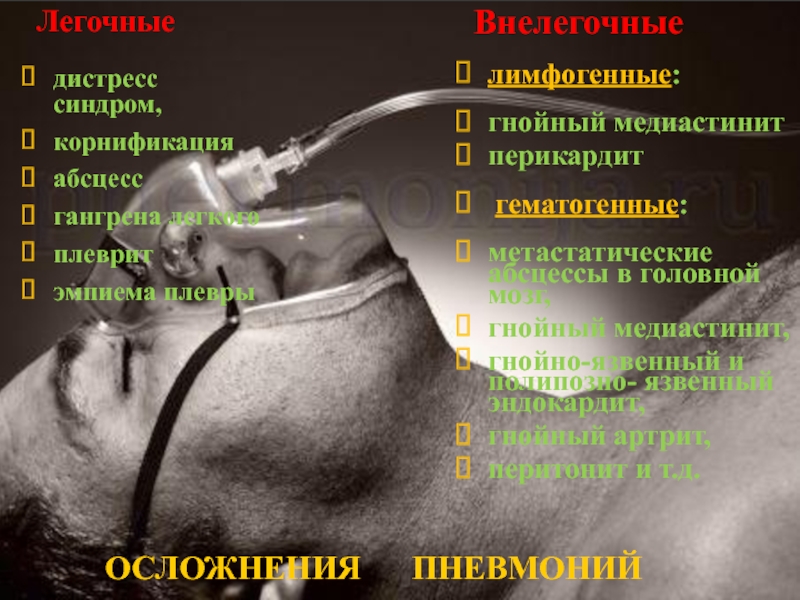
Слайд 72Осложнения пневмоний
Легочные
дистресс синдром,
корнификация
абсцесс
гангрена легкого
плеврит
эмпиема плевры
Внелегочные
лимфогенные:
гнойный медиастинит
перикардит
гематогенные:
метастатические абсцессы в
головной мозг,
гнойный медиастинит,
гнойно-язвенный и полипозно- язвенный эндокардит,
гнойный артрит,
перитонит и т.д.
Слайд 73Острый дистресс-синдром взрослых (от англ. distress — тяжелое страдание) нередко
развивается как тяжелое осложнение пневмоний. В литературе острый дистресс-синдром взрослых
(ОДСВ) описывается под разными названиями: шоковое легкое, диффузное повреждение альвеол, острое повреждение альвеол, травматическое мокрое легкое.
Это острая дыхательная недостаточность, возникающая при острых повреждениях легких различной этиологии и характеризующаяся не кардиогенным отеком легких (интерстициальным и альвеолярным), нарушениями внешнего дыхания и гипоксией.
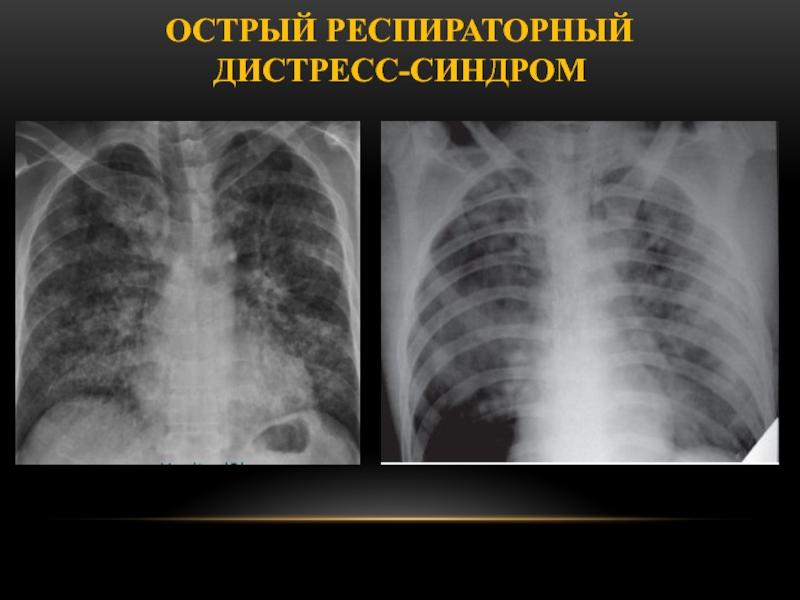
Острый респираторный Дистресс-синдром
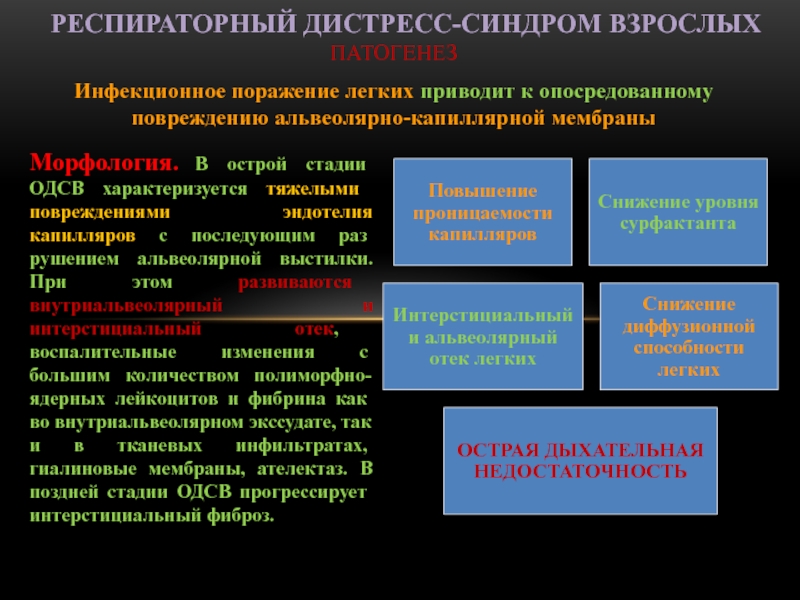
Слайд 74ПАТОГЕНЕЗ
Инфекционное поражение легких приводит к опосредованному повреждению альвеолярно-капиллярной мембраны
Респираторный
дистресс-синдром взрослых
Морфология. В острой стадии ОДСВ характеризуется тяжелыми повреждениями эндотелия
капилляров с последующим разрушением альвеолярной выстилки. При этом развиваются внутриальвеолярный и интерстициальный отек, воспалительные изменения с большим количеством полиморфно-ядерных лейкоцитов и фибрина как во внутриальвеолярном экссудате, так и в тканевых инфильтратах, гиалиновые мембраны, ателектаз. В поздней стадии ОДСВ прогрессирует интерстициальный фиброз.
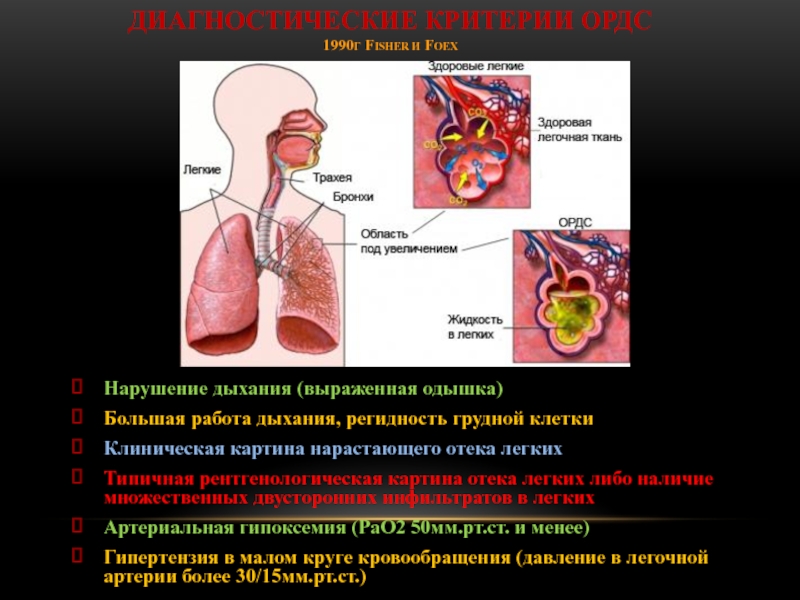
Слайд 75Диагностические критерии ордс
1990г Fisher и foex
Нарушение дыхания (выраженная одышка)
Большая работа
дыхания, регидность грудной клетки
Клиническая картина нарастающего отека легких
Типичная рентгенологическая картина
отека легких либо наличие множественных двусторонних инфильтратов в легких
Артериальная гипоксемия (РаО2 50мм.рт.ст. и менее)
Гипертензия в малом круге кровообращения (давление в легочной артерии более 30/15мм.рт.ст.)
Слайд 76Острый респираторный Дистресс-синдром
Слайд 78карнификация
Карнификация части доли как исход абсцедирующей пневмонии
Carnificatio -
от латинского carnis – мясо
Представляет собой патологический процесс обусловленный организацией
внутриальвеолярного экссудата
На разрезе легочная ткань имеет вид красного мяса
Слайд 80Постпневмонический пневмосклероз
избыточная пролиферация соединительнотканных элементов при первичном поражении интерстиция; организация
воспалительного экссудата с формированием карнификации Рентгенологические варианты скиалогической картины постпневмонического
пневмосклероза: ателектатический, тяжистый, сетчатый, опухолеподобный шаровидный, опухолеподобный прикорневой.
Для всех форм постпневмонического пневмосклероза характерна стабильная рентгенологическая картина!!!
Слайд 81Варианты пневмосклероза
АТЕЛЕКТАТИЧЕСКАЯ ФОРМА- фиброателектаз: значительное уменьшение объема пораженного участка легкого;
неравномерное уплотнение пораженных сегментов; сближенные и деформированные бронхи; частая локализация
– средняя доля
ТЯЖИСТАЯ ФОРМА представляет собой перибронхиально- периваскулярный склероз: имеет сегментарный характер; пораженные отделы уменьшены незначительно; рентгенологически имеют вид грубых тяжей, идущих от корня легкого к периферии соответственно направлению бронхососудистых элементов
СЕТЧАТАЯ ФОРМА характеризуется избыточным развитием соединительной ткани в междольковых перегородках, стенках бронхиол, мелких бронхах: усиление, деформация, сетчатая трансформация легочного рисунка на ограниченном участке
Слайд 82ВАРЕАНТЫ пневмосклерозА
ОПУХОЛЕПОДОБНЫЙ ШАРОВИДНЫЙ ПНЕВМОСКЛЕРОЗ
представляет сбой периферически расположенный карнифицированный фокус.
Рентгенологическая картина: локальное неоднородное уплотнение неправильно-округлой формы, пронизанное тяжами, неровные
нечеткие контуры
ОПУХОЛЕПОДОБНЫЙ ПРИКОРНЕВОЙ ПНЕВМОСКЛЕРОЗ
рентгенологически имеет вид узлоподобной тени неправильно-округлой формы в прикорневой области с неровными контурами, неоднородной структуры, с отходящими от нее плотными линейными тяжами
Слайд 83
НАГНОИТЕЛЬНЫЕ
ЗАБОЛЕВАНИЯ ЛЕГКИХ
Абсцедирующая
пневмонии – множественные очаги деструкции 0,3-0,5 см, в пределах 1-2
сегментах легких.
Абсцесс легких - гнойное или гнилостное разрушение легочной ткани с образованием одной или нескольких полостей, заполненных гноем, и ограниченными от прилегающей паренхимы гнойной капсулой.
Гангренозный абсцесс – переходная форма между абсцессом и гангреной
Гангрена легких - диффузный гнойный, гнилостный некроз тканей без тенденции к демаркации с быстрым распространением некротической зоны и разрушением паренхимы.
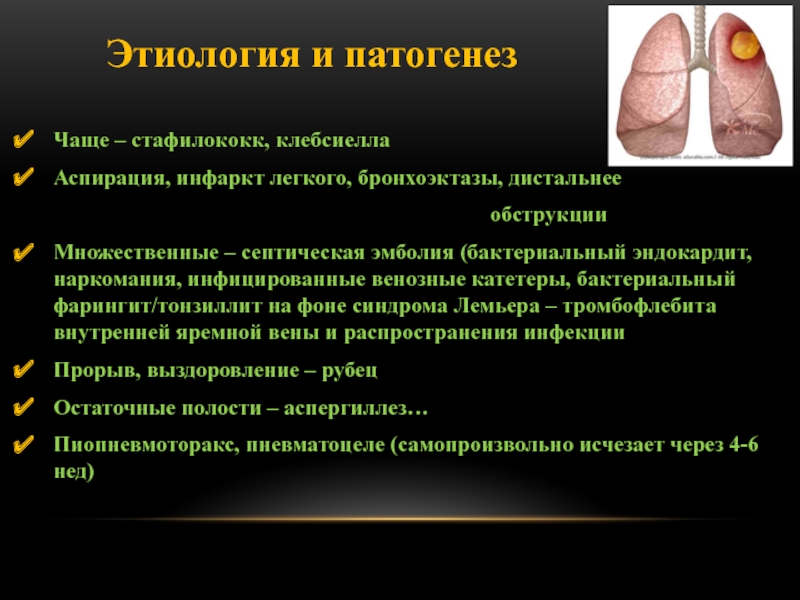
Слайд 84Этиология и патогенез
Чаще – стафилококк, клебсиелла
Аспирация, инфаркт легкого, бронхоэктазы,
дистальнее
обструкции
Множественные – септическая эмболия (бактериальный эндокардит, наркомания, инфицированные венозные катетеры, бактериальный фарингит/тонзиллит на фоне синдрома Лемьера – тромбофлебита внутренней яремной вены и распространения инфекции
Прорыв, выздоровление – рубец
Остаточные полости – аспергиллез…
Пиопневмоторакс, пневматоцеле (самопроизвольно исчезает через 4-6 нед)
Слайд 85Симптоматика и
клиническое течение
Клиника бронхопневмонии
Признаки интоксикации
(общая слабость, головная боль, недомогание, сниженный аппетит, умеренные боли в
груди, одышка, субфебрильная температура)
Надсадный кашель и одышка
Слайд 86Объективные признаки
Перкуторно - притупление звука над гнойным очагом
и перифокальной инфильтрацией
Аускультативно - жесткое дыхание с влажными хрипами
в зоне гнойного очага
После дренирования абсцесса может быть коробочный звук при перкуссии, при аускультации - влажные хрипы на фоне амфорического дыхания
Слайд 87Абсцедирование возникает в результате проникновения в зону пневмонической инфильтрации гноеродной
флоры. Клинически характеризуется резким ухудшением самочувствия на фоне АБТ либо
отсутствием положительной клинической и рентгенологической динамики процесса в течение первых 10-15 дней лечения.
Рентгенологические признаки: повышение интенсивности тени инфильтрата, исчезновение в нем воздушных просветов бронхов; увеличение объема пораженной части легкого; появление деструкции.
Слайд 88интенсивное гомогенное уплотнение легочной ткани без четких контуров и видимых
просветов бронхов; объем пораженной части легкого увеличен; размеры вариабельны, в
большинстве случаев не менее 3 см. Дифференциальный диагноз: Плевропневмония, инфильтративный туберкулез легких
полость с горизонтальным уровнем; стенки абсцесса имеют неравномерную толщину; внутренний контур полости обычно ровный и четкий; наружные контуры нечеткие, размытые; в окружающей легочной паренхиме – воспалительная инфильтрация. Дифференциальный диагноз: Распадающийся периферический рак, каверна, эхинококковая киста.
Слайд 89Дифференциальная диагностика абсцесса легкого с центральным раком
Слайд 90Дифференциальная диагностика абсцесса легкого с периферическим раком
Слайд 91Дифференциальная диагностика абсцесса легкого с туберкулезом
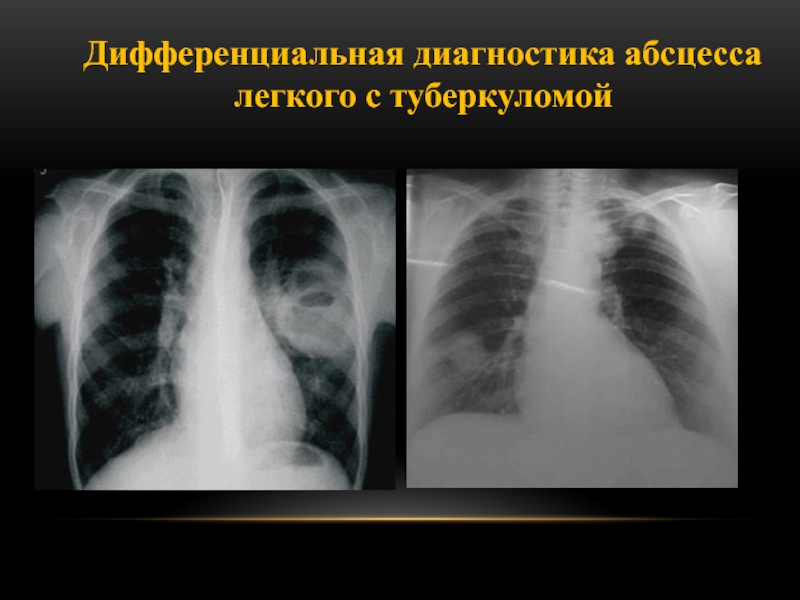
Слайд 92Дифференциальная диагностика абсцесса легкого с туберкуломой
Слайд 93Более ранняя диагностика образования абсцесса
Взаимоотношение абсцесса и плевральной полости
Диф.
д-ка эмпиемы: склонность к двояковыпуклой форме угол к грудной стенке
тупой (абсцесс – обычно острый угол), симптом расщепления плевры, ее утолщение (гладкое), сдавление прилежащей части легкого, смещение сосудов, абсцесс – разрушение паренхимы легкого
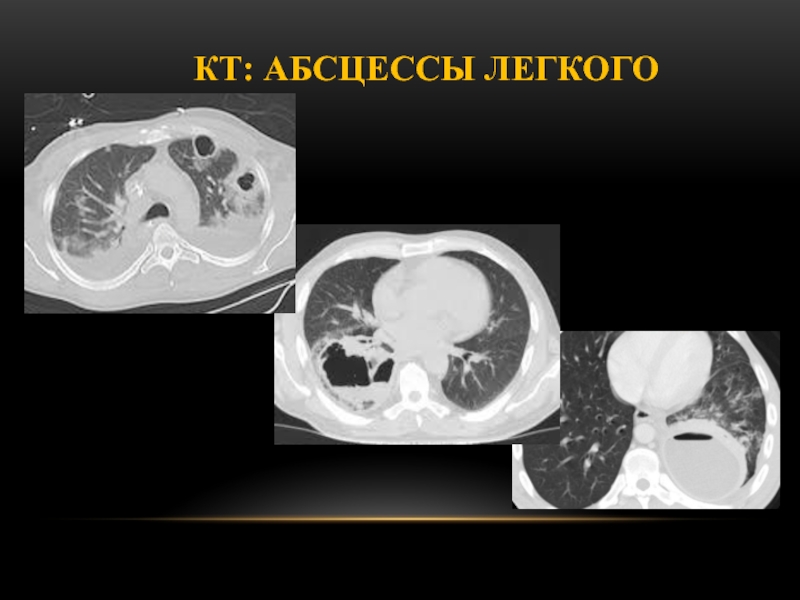
Возможности КТ:
Слайд 96Осложнения:
легочное кровотечение;
пиопневмоторакс;
эмпиема плевры;
сепсис;
бронхогенное распространение.
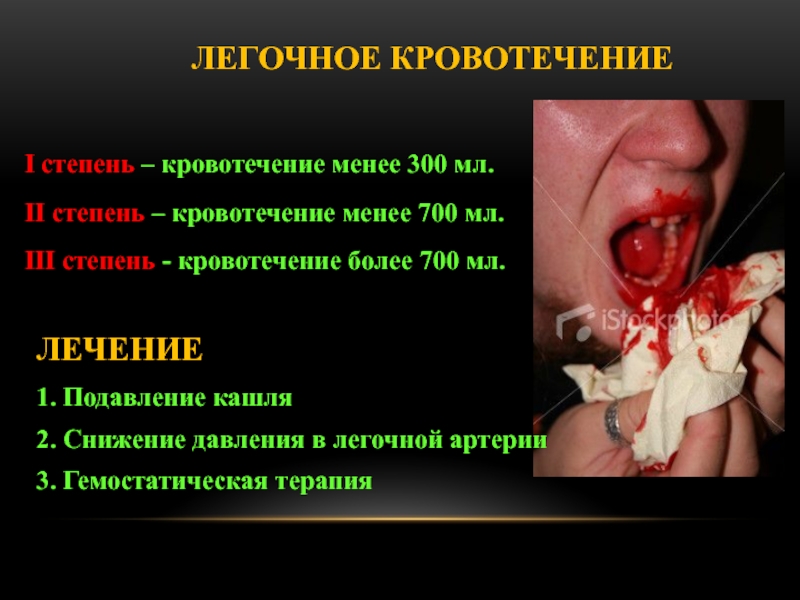
Слайд 97 ЛЕГОЧНОЕ КРОВОТЕЧЕНИЕ
I степень – кровотечение менее 300 мл.
ІІ
степень – кровотечение менее 700 мл.
ІІІ степень - кровотечение
более 700 мл.
ЛЕЧЕНИЕ
1. Подавление кашля
2. Снижение давления в легочной артерии
3. Гемостатическая терапия
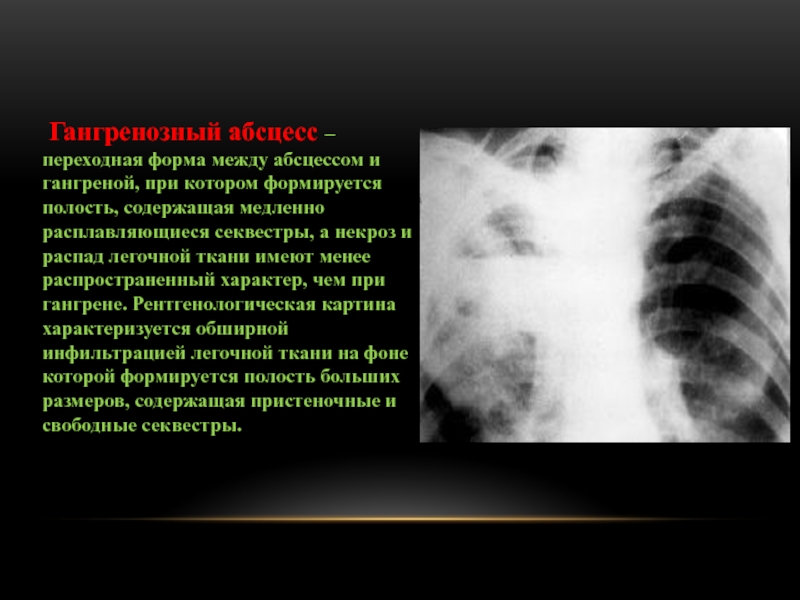
Слайд 98 Гангренозный абсцесс – переходная форма между абсцессом и гангреной, при
котором формируется полость, содержащая медленно расплавляющиеся секвестры, а некроз и
распад легочной ткани имеют менее распространенный характер, чем при гангрене. Рентгенологическая картина характеризуется обширной инфильтрацией легочной ткани на фоне которой формируется полость больших размеров, содержащая пристеночные и свободные секвестры.
Слайд 99Гангрена легкого – острое прогрессирующее гнилостное расплавление легочной ткани без
четкого отграничения. Рентгенологические признаки: выраженная инфильтрация легочной ткани; множественные неправильной
формы полости деструкции с неравномерно утолщенными стенками, содержащие горизонтальный уровень жидкости и секвестры. Дифференциальный диагноз: Казеозная пневмония.
Слайд 100Показания
Легочные кровотечения ІІ-ІІІ степени;
Прогрессирование процесса на фоне
активной и соответствующей терапии;
Напряженный пиопневмоторакс, который не удалось
ликвидировать путем осушения плевральной полости;
Невозможность исключить подозрение на злокачественную опухоль.
Оперативное лечение при острых деструктивных процессах в легких:
Противопоказания
декомпенсации жизненно важных функций в терминальной стадии
двустороннее гнойное поражение легких
сопутствующие неизлечимые злокачественные опухоли
Слайд 101Парапневмонический выпот
Схема рентгенологического изображения междолевых плевритов (по (Цуппингеру).
а —
выпот в горизонтальной междолевой щели справа;
б — выпот в
наружном отрезке той же щели;
в — выпот в косой междолевой щели справа;
г — выпот в той же щели в виде песочных часов;
д — выпот в верхнем отрезке косой междолевой щели справа;
е — то же слева;
ж — выпот в верхнем отрезке главной междолевой щели справа; в передне-задней проекции такая тень может соответствовать линейной тени в горизонтальной междолевой щели.
Слайд 102перисциссурит
Periscissuritis: пери- + лат. scissura расщепление + -ит воспалительный инфильтрат в легком, локализующийся в непосредственной близости к междолевой борозде и захватывающий междолевую плевру (с наличием выпота)
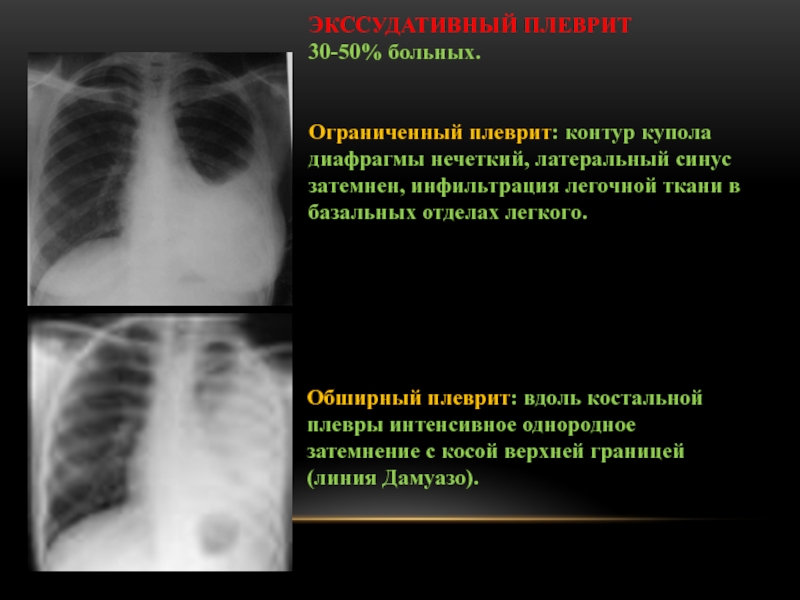
Слайд 103Обширный плеврит: вдоль костальной плевры интенсивное однородное затемнение с косой
верхней границей (линия Дамуазо).
ЭКССУДАТИВНЫЙ ПЛЕВРИТ
30-50% больных.
Ограниченный плеврит: контур
купола диафрагмы нечеткий, латеральный синус затемнен, инфильтрация легочной ткани в базальных отделах легкого.
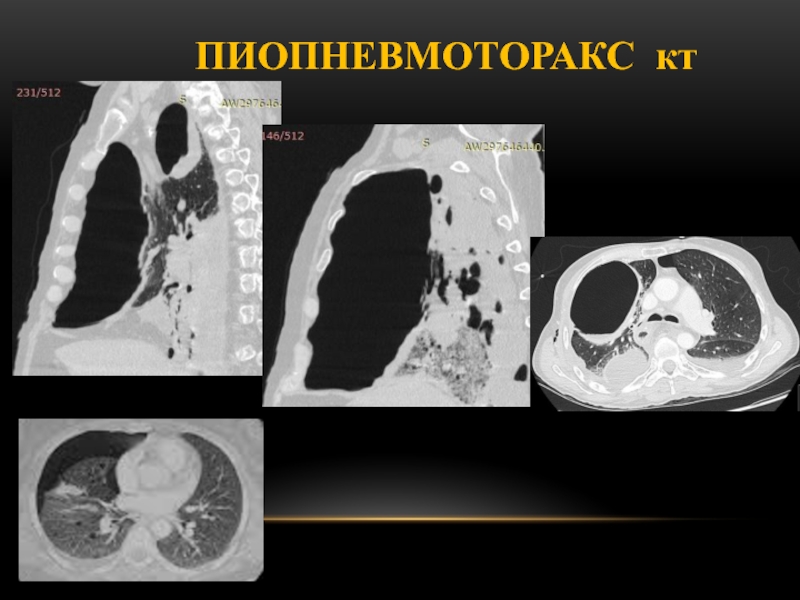
Слайд 104ПИОПНЕВМОТОРАКС
одновременный прорыв воздуха и гноя в плевральную полость, вызванный
перфорацией в плевральную полость абсцесса легкого или другого инфицированного патологического
образования
Слайд 106Эмпиема плевры - это гнойное воспаление висцерального и париетального листка
плевры, которое связано с накоплением гноя в плевральной полости.
Эмпиема
плевры
Слайд 107Этиология и патогенез
гнойно-деструктивные процессы в легких,
абсцессы брюшной полости (вторичная
эмпиема плевры),
открытые и закрытые повреждения грудной клетки,
оперативные вмешательства
на органах грудной клетки (первичнае эмпиема плевры).
Вторичная эмпиема плевры встречается в 88 % случаев.
Слайд 108Классификация:
І. В соответствии с патогенезом:
Первичная
Вторичная.
ІІ. По данным
клинического течения:
Острая.
Хроническая.
ІII. В соответствии с распространением процесса:
Ограниченная.
Диффузная.
Слайд 109Эмпиема плевры
1. веретеновидная
2. междолевая
3. базальная
4.
пристеночная
5. пневмоторакс
6. прорыв гноя под кожу
(осложнение)
Слайд 110
Боль
Одышка
Кашель
Интоксикация
При пальпации – уменьшение голосового дрожания на
стороне поражения.
По перкуссии над экссудатом тупой звук.
По аускультации
- уменьшается или отсутствует звук
Клиническое течение
Слайд 111pH < 7.0
Глюкоза < 40 мг/мл
LDH (лактатдегидрогеназа) > 1000 МО/мл
Позитивная
микробная культура (50%)
Относительная плотность > 1.018
WBC (лейкоцитоз) > 500 cells/mm3
Белок
> 2.5 г/мл
Характеристика экссудата
Слайд 112Эмпиема плевры: КТ
мягкотканный и легочный режимы
Слайд 113Наличие гноя в плевральной полости является показанием к его ликвидации.
Выполняется диагностическая плевральная пункция проводится дренирование полости плевры, ее санации
с помощью антисептических растворов.
При очаговой эмпиеме эвакуация гноя производится плевроцентезом и только при его неэффективности проводится дренирование плевральной полости.
Интенсивная антибактериальная и противовоспалительная терапия.
Слайд 114Показания:
превращение в хроническую форму, формирование остаточной полости эмпиемы.
Оперативное лечение
Объем
вмешательства:
плеврэктомия, декортикация легкого.
В некоторых случаях, при наличии бронхиальной
фистулы и большой полости эмпиемы плевры, имеется необходимость выполнения резекции легкого и торакопластики.
Слайд 115Расшифровка рентгеновского снимка органов грудной клетки
При расшифровке рентгеновского снимка вначале
нужно оценить его качество и правильность укладки пациента – если
это условие не соблюсти, дать точное рентгенологическое заключение будет сложно. При оценке рентгенограммы нужно учитывать форму легких, их размеры, структуру ткани легкого (легочных полей), состояние воздушности, размер и расположение органов средостения.
Очаги воспаления на рентгенограмме
Основным признаком пневмонии на рентген снимке является наличие участков затемнения на рентген снимке. Эти очаговые затемнения свидетельствуют о наличии инфильтрата (отечного воспаленного очага) в ткани легкого.
При этом учитываются размеры затемнения, его форма, контуры, положение, структура, количество.
По размеру затемнения подразделяются на:
мелкоочаговые (до 3 мм); средне очаговые (3-7 мм); крупноочаговые (8-12 мм), фокусные, распространенные, субтотальные, тотальные.
Форма тени может быть округлой, веретенообразной, неправильной, кольцевидной. Затемнения могут быть низкой (более темные, чем костная ткань на снимке), средней (как кость), высокой интенсивности (почти как металл. Повышение интенсивности затемнения говорит о снижении воздушности ткани – что свидетельствует об активности воспаления. Оцениваются также границы затемнения (четкие или расплывчатые), структура (однородная или неоднородная).
Оценка корней легкого
Затем производится оценка корней легкого – теней больших и средних бронхов, лимфатических и кровеносных сосудов – структурны они или нет, определяются ли в корнях легкого лимфоузлы, изменены ли они в размерах.
После этого оценивается состояние плевральных синусов пространства между листками плевры, которая выстилает полость груди изнутри и покрывает легкие снаружи. В норме они должны быть свободны, что на снимке в прямой проекции проявляется как участок просветления с острым углом, образованным участком грудной стенки и диафрагмой (справа и слева). При наличии жидкости в них будет отмечаться интенсивное затемнение с верхним горизонтальным уровнем.
Оценка состояния диафрагмы
В заключение оценивается состояние легочного рисунка, диафрагмы (приподнята, опущена, с дефектами или нет), сердца.

Слайд 116Благодарю за внимание
Желаю успехов
Леонид Афремов «осень»
Слайд 117Как правильно расшифровать рентген легких
Чтобы расшифровка рентгена легких получилась правильной,
следует создать алгоритм анализа.
В классических случаях специалисты изучают следующие особенности
снимка:
качество выполнения;
теневую картину органов грудной клетки (легочные поля, мягкие ткани, костную систему, расположение диафрагмы, органы средостения).
Оценка качества предполагает выявление особенностей укладки и режима, которые могут повлиять на трактовку рентгенологической картины:
Несимметричное положение тела. Оно оценивается по расположению грудино-ключичных сочленений. Если его не учитывать, можно выявить ротацию позвонков грудного отдела, но это будет неверно.
Жесткость или мягкость изображения.
Дополнительные тени (артефакты).
Наличие сопутствующих заболеваний влияющих на грудную клетку.
Полноту охвата (нормальный снимок легких должен включать верхушки легочных полей вверху и реберно-диафрагмальные синусы снизу).
На правильном снимке легких лопатки должны располагаться кнаружи от грудной клетки, иначе они будут создавать искажения при оценке интенсивности рентгенологических симптомов (просветления и затемнения).
Четкость определяется по наличию одноконтурных изображений передних отрезков ребер. Если наблюдается динамическая нерезкость их контуров, очевидно, что пациент дышал при экспозиции.
Контраст рентгенограммы определяется наличием цветовых оттенков черного и белого. То есть при расшифровке необходимо сравнить интенсивность анатомических структур, дающих затемнение, с теми, которые создают просветление (легочные поля). Разница между оттенками свидетельствует об уровне контрастности.

Слайд 118Протокол описания рентгенограммы легких врачом
Начинается протокол расшифровки снимка органов грудной
клетки описанием: «на представленной рентгенограмме ОГК в прямой проекции». Прямая
(задне-передняя или передне-задняя) проекция предполагает выполнение рентгенограммы при стоянии пациента лицом или спиной к лучевой трубке с центральным ходом лучей.
Дальше продолжаем описание: «в легких без видимых очаговых и инфильтративных теней». Это стандартная фраза свидетельствуют об отсутствии дополнительных теней, вызванных патологическими состояниями. Очаговые тени возникают при: туберкулезе; опухолях; профессиональных заболеваниях (силикоз, талькоз, асбестоз).
Инфильтративные затемнения свидетельствуют о заболеваниях, сопровождающихся воспалительными изменениями легких. К ним можно отнести: пневмонию; отек; глистные инвазии.
Легочной рисунок не деформирован, четкий – такая фраза свидетельствует об отсутствии нарушений со стороны кровоснабжения, а также патогенетических механизмов, обуславливающих деформацию сосудов: нарушения циркуляции по малому и большому кругу; полостные и кистозные рентгенонегативные образования; застойные явления.
Корни легких структурны, не расширены – данное описание снимка ОГК свидетельствует о том, что в области корней врач-рентгенолог не видит дополнительных теней, способных изменить ход легочной артерии, увеличить лимфатические узлы средостения.
Малоструктурность и деформация корней легких наблюдается при: саркоидозе; увеличении лимфатических узлов; опухолях средостения; застое в малом круге кровообращения.
Если тень средостения без особенностей, значит, врач не выявил дополнительных образований, выходящих из-за грудины.
Отсутствие «плюс теней» на прямом рентген-снимке легких не означает отсутствие опухолей. Следует понимать, что рентгеновское изображение является суммирующим и формируется на основе интенсивности многих анатомических структур, которые накладываются друг на друга. Если опухоль небольших размеров и не из костной структуры, она перекрывается не только грудиной, но и сердцем. В такой ситуации выявить ее нельзя даже на боковом снимке.
Диафрагма не изменена, реберно-диафрагмальные синусы свободны – финальный этап описательной части расшифровки рентген-снимка легких.
Заключение: «в легких без видимой патологии».

Слайд 119© 2014 X-rayDoctor.
Особенности анализа легочных полей
Правильный анализ легочных полей создает
возможности для выявления множества патологических изменений. Отсутствие затемнений и просветлений
еще не исключает заболеваний легких. Тем не менее для грамотной расшифровки снимка органов грудной клетки (ОГК) врач должен знать многочисленные анатомические составляющие рентген-симптома «легочное поле».
Особенности анализа легочных полей на рентгенограмме:
правое поле широкое и короткое, левое – длинное и узкое;
срединная тень физиологически расширена влево за счет сердца;
для правильного описания легочные поля разделяют на 3 пояса: нижний, средний и верхний. Аналогично можно выделить 3 зоны: внутреннюю, среднюю и наружную;
степень прозрачности определяется воздухо- и кровенаполнением, а также объемом паренхиматозной ткани легкого;
на интенсивность влияет наложение структур мягких тканей;
у женщин изображение может перекрываться молочными железами;
индивидуальность и сложность хода легочного рисунка требует высокой квалификации врача;
в норме легочная плевра не прослеживается. Ее утолщение наблюдается при воспалениях или росте опухоли. Более четко плевральные листы визуализируются на боковой рентгенограмме;
каждая доля состоит из сегментов. Их выделяют на основе особого строения бронхососудистого пучка, который ветвится в каждой доле отдельно. В правом легком – 10 сегментов, в левом – 9.










![Инфекционные и ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЛЕГКИХ МКБ 10ГРИПП И ПНЕВМОНИЯ (J10-J18)J10 Грипп, вызванный идентифицированным вирусом гриппаИсключены: вызванная(ый) Haemophilus МКБ 10ГРИПП И ПНЕВМОНИЯ (J10-J18)J10 Грипп, вызванный идентифицированным вирусом гриппаИсключены: вызванная(ый) Haemophilus influenzae [палочкой Афанасьева-Пфейффера]: . инфекция БДУ](/img/thumbs/c2604ffbdf4ff02b8d9885004241eebb-800x.jpg)