Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА: ИНФАРКТ МИОКАРДА
Содержание
- 1. ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА: ИНФАРКТ МИОКАРДА
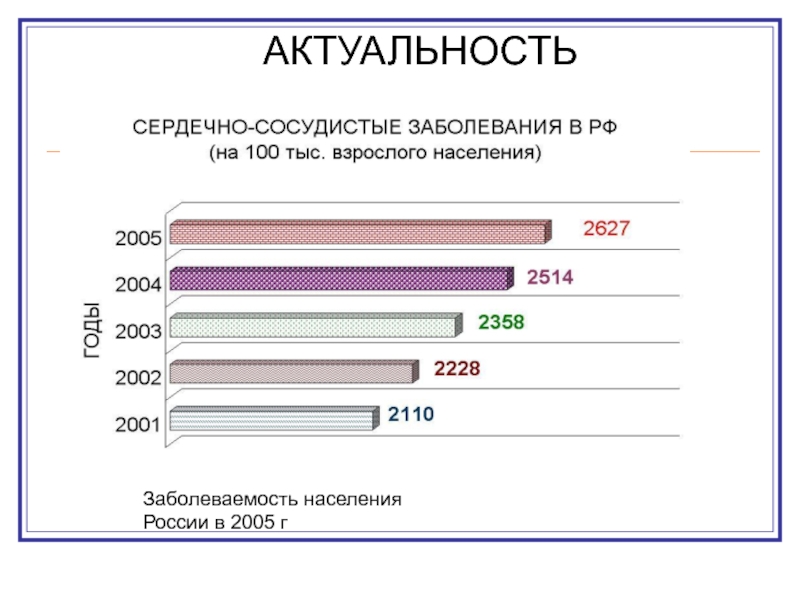
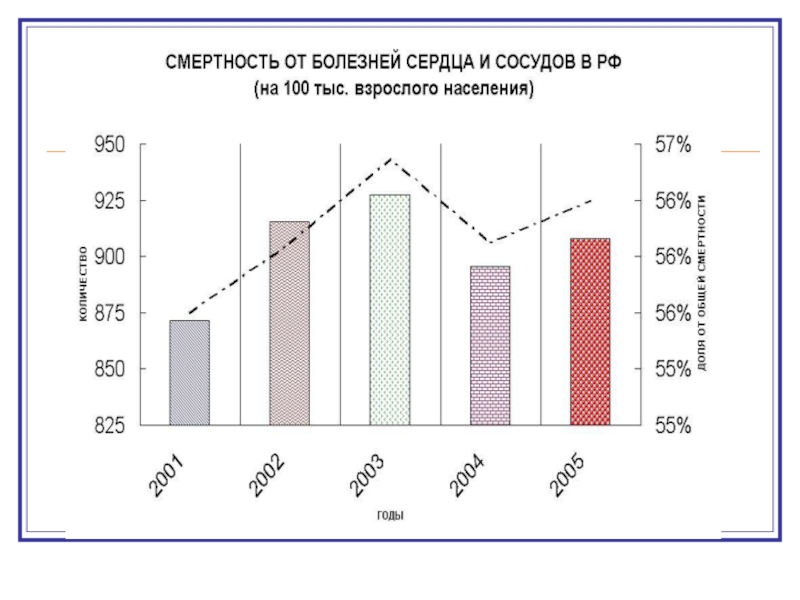
- 2. Заболеваемость населения России в 2005 гАКТУАЛЬНОСТЬ
- 3. Слайд 3
- 4. ИНФАРКТ МИОКАРДА - ЭТО острое заболевание, обусловленное
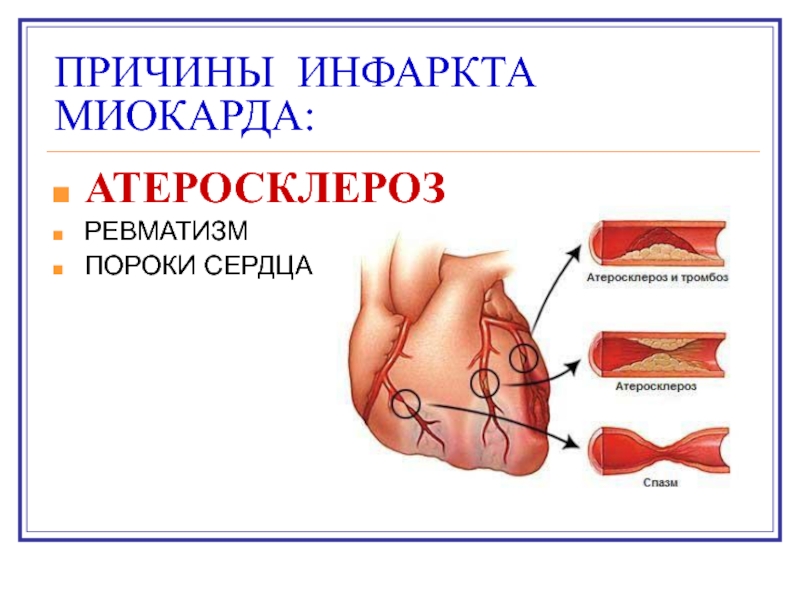
- 5. ПРИЧИНЫ ИНФАРКТА МИОКАРДА:АТЕРОСКЛЕРОЗРЕВМАТИЗМПОРОКИ СЕРДЦА
- 6. ПРЕДРАСПОЛАГАЮЩИЕ ФАКТОРЫ:мужской пол; для женщин опасный возраст
- 7. ПРОВОЦИРУЮЩИЕ ФАКТОРЫ:Физическая нагрузкаСтрессГипертонический кризПерееданиеХолодБоль
- 8. КЛАССИФИКАЦИЯ ИНФАРКТА МИОКАРДА предусматривает его деление :по
- 9. По величине и глубине поражения сердечной мышцы различают: трансмуральный и нетрансмуральный ИМ.
- 10. КЛАССИФИКАЦИЯ ИНФАРКТА МИОКАРДА По ЛОКАЛИЗАЦИИ:переднесептальный (переднеперегородочный); передневерхушечный;
- 11. Клинические варианты ИМ:болевой (ангинозный) вариант начала (status
- 12. КЛАССИФИКАЦИЯ ИНФАРКТА МИОКАРДА По стадии течения: Продромальный
- 13. Продромальный период (предынфарктное состояние)наблюдается у 70–80% больных трансмуральным
- 14. Клинические проявления ОСТРЕЙШЕГО периода.
- 15. Клинические проявления ОСТРОГО периода.БОЛИ НЕТЛихорадка – субфебрильная 4-7 днейОдышка (не обязательно)Сердцебиение ( не обязательно)
- 16. Клинические проявления ПОДОСТРОГО периода. НА МЕСТЕ
- 17. ОСЛОЖНЕНИЯ ИМ :острая левожелудочковая недостаточность (отек
- 18. ДИАГНОСТИКАОбщеклиническое исследованиеЭлектрокардиографияЭхокардиографияДопплерографияДуплексное сканированиеКоронарографияШунтографияКомпьютерная томография
- 19. Запомните 1. Наиболее чувствительным и специфичным маркером некроза
- 20. ЭКГ граммы при ИБС: Инфаркт миокарда
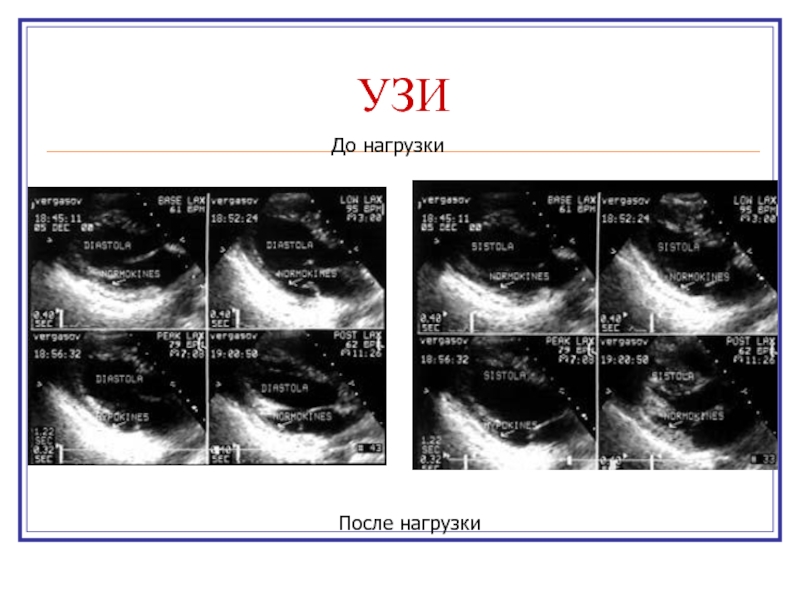
- 21. УЗИДо нагрузкиПосле нагрузки
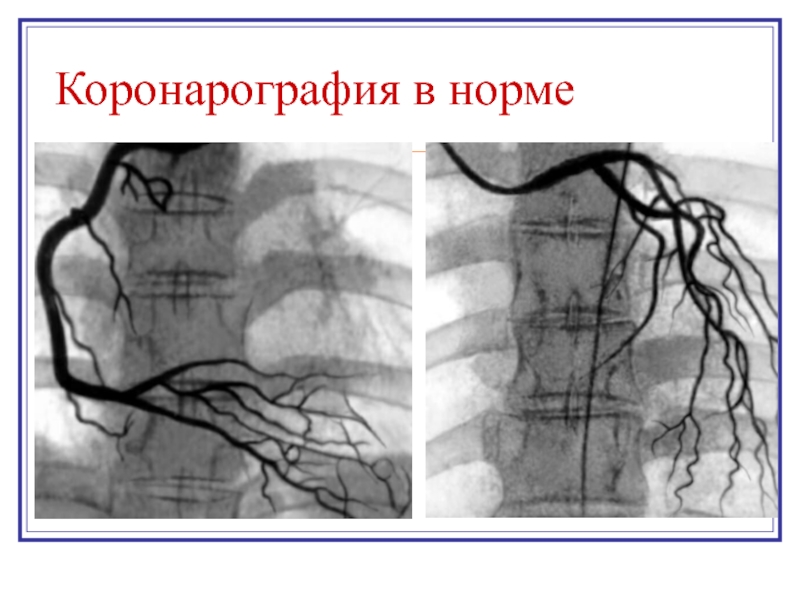
- 22. Коронарография в норме
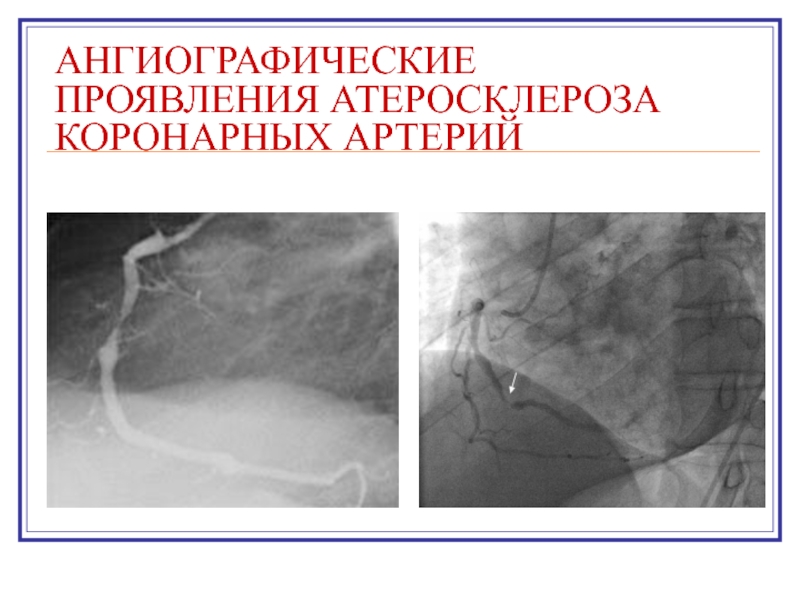
- 23. АНГИОГРАФИЧЕСКИЕ ПРОЯВЛЕНИЯ АТЕРОСКЛЕРОЗА КОРОНАРНЫХ АРТЕРИЙ
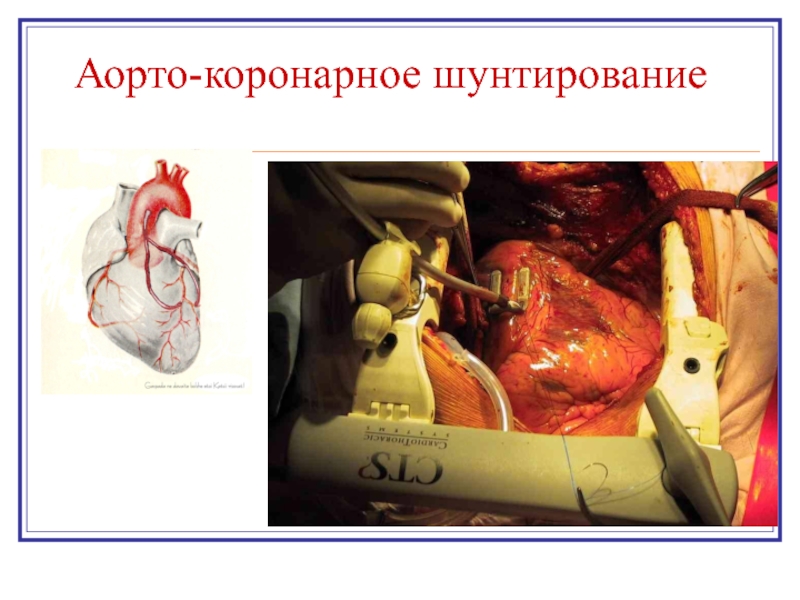
- 24. Аорто-коронарное шунтирование
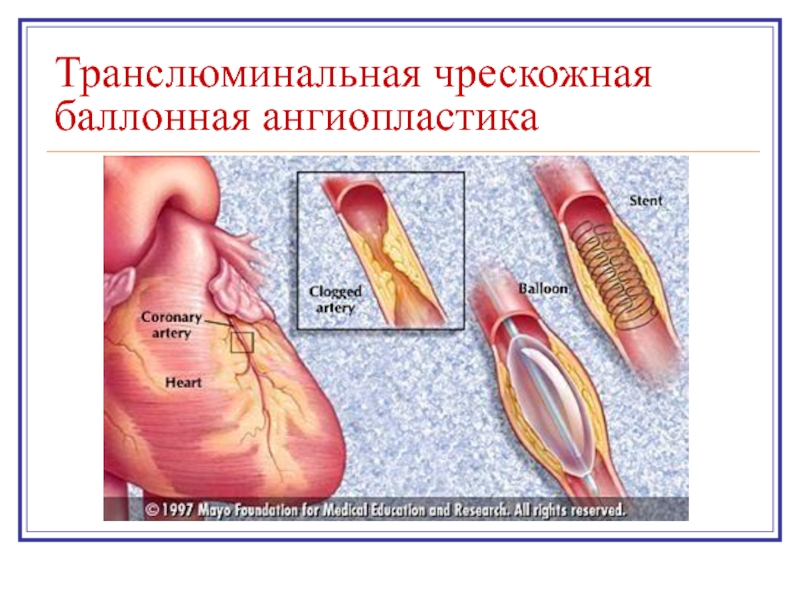
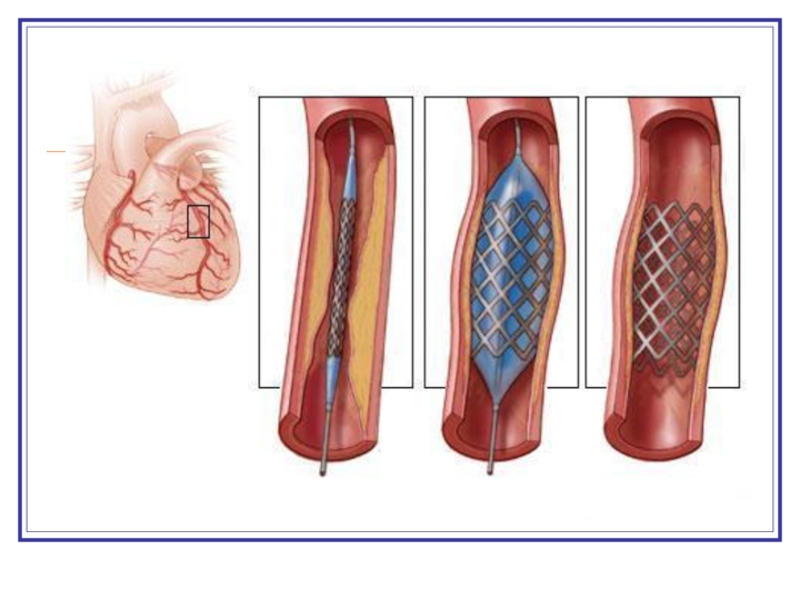
- 25. Транслюминальная чрескожная баллонная ангиопластика
- 26. Слайд 26
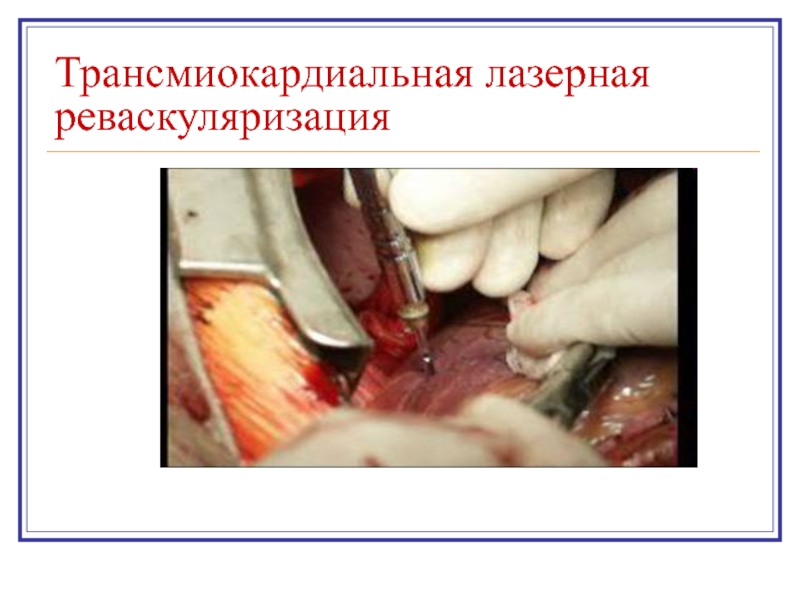
- 27. Трансмиокардиальная лазерная реваскуляризация
- 28. Спасибо за внимание
- 29. Скачать презентанцию
Заболеваемость населения России в 2005 гАКТУАЛЬНОСТЬ
Слайды и текст этой презентации
Слайд 6ПРЕДРАСПОЛАГАЮЩИЕ ФАКТОРЫ:
мужской пол;
для женщин опасный возраст наступает в период
климакса;
наследственность (ИБС, инфаркт, мозговой инсульт, хотя бы у одного
из прямых родственников: родителей, бабушки, дедушки. Особенно если болезнь у них началась до 55 лет); повышенное содержание холестерина в крови (более 5 ммоль/л или более 200 мг/дл);
курение (один из наиболее существенных факторов риска!);
избыточная масса тела и малоподвижный образ жизни;
повышение артериального давления (более 140/90 мм рт.ст. в любом возрасте);
сахарный диабет, гипотиреоз.
Слайд 8КЛАССИФИКАЦИЯ ИНФАРКТА МИОКАРДА предусматривает его деление :
по величине и глубине поражения
сердечной мышцы;
по характеру течения заболевания;
по локализации ИМ;
по стадии
заболевания; по наличию осложнений ИМ.
Слайд 9По величине и глубине поражения сердечной мышцы различают:
трансмуральный и
нетрансмуральный ИМ.
Слайд 10КЛАССИФИКАЦИЯ ИНФАРКТА МИОКАРДА По ЛОКАЛИЗАЦИИ:
переднесептальный (переднеперегородочный);
передневерхушечный;
переднебоковой;
переднебазальный (высокий
передний);
распространенный передний (септальный, верхушечный и боковой);
заднедиафрагмальный (нижний);
заднебоковой;
заднебазальный;
распространенный задний;
ИМ правого желудочка.
Слайд 11Клинические варианты ИМ:
болевой (ангинозный) вариант начала (status anginosus);
астматический вариант
(status asthmaticus);
абдоминальный вариант (status abdominalis);
аритмический вариант;
цереброваскулярный вариант;
малосимптомное (бессимптомное) начало ИМ.
Слайд 12КЛАССИФИКАЦИЯ ИНФАРКТА МИОКАРДА По стадии течения:
Продромальный (предынфарктный)
острейший период —
до 2 ч от начала ИМ;
острый период — до 10 дней
от начала ИМ; подострый период — с 10 дня до конца 4–8 недели;
постинфарктный период — обычно после 4–8 недели.
Слайд 13Продромальный период (предынфарктное состояние)
наблюдается у 70–80% больных трансмуральным ИМ
2. Клиническая картина
предынфарктного состояния в целом напоминает симптоматику нестабильной стенокардии и характеризуется
- очень быстрым прогрессированием стенокардии напряжения, появлением повторных тяжелых и длительных приступов стенокардии покоя, - отрицательной динамикой ЭКГ,
Слайд 14Клинические проявления ОСТРЕЙШЕГО периода.
БОЛЬ в области сердца
существенно большей и необычной для данного больного интенсивности (“предельные”, “морфинные” боли);
большей продолжительностью (более 30 мин);
отсутствием купирующего эффекта нитроглицерина;
более распространенной областью локализации боли; волнообразность боли
более широкой зоной иррадиации боли;
более частым сочетанием с другими жалобами. (Тошнота, рвота, головокружение….)
Слайд 15Клинические проявления
ОСТРОГО периода.
БОЛИ НЕТ
Лихорадка – субфебрильная 4-7 дней
Одышка
(не обязательно)
Сердцебиение ( не обязательно)
Слайд 16Клинические проявления
ПОДОСТРОГО периода.
НА МЕСТЕ НЕКРОЗА формируется соединительнотканный РУБЕЦ,
ЖАЛОБ
НЕТ
Может формироваться хр. сердечная недостаточность при осложненном инфаркте.
Слайд 17 ОСЛОЖНЕНИЯ ИМ :
острая левожелудочковая недостаточность (отек легких);
кардиогенный шок;
желудочковые и наджелудочковые нарушения ритма;
нарушения проводимости (СА-блокады, АВ-блокады, блокады ножек
пучка Гиса); острая аневризма ЛЖ;
внешние и внутренние разрывы миокарда, тампонада сердца;
асептический перикардит (эпистенокардитический);
тромбоэмболии.
Слайд 18ДИАГНОСТИКА
Общеклиническое исследование
Электрокардиография
Эхокардиография
Допплерография
Дуплексное сканирование
Коронарография
Шунтография
Компьютерная томография
Слайд 19Запомните
1. Наиболее чувствительным и специфичным маркером некроза является содержание в крови тропонинов
1 и Т, которое у больных трансмуральным ИМ значительно превышает верхнюю границу
нормы, начиная с 2–6 ч после ангинозного приступа и сохраняясь на протяжении 10–14 дней после него. 2. Повышение активности КФК в течение 1–2 суток,а АсАТ — 4–7 суток от предположительного начала заболевания. 3. Если с момента ангинозного приступа прошло более двух суток, для лабораторного подтверждения ИМ необходимо исследовать в динамике уровень активности ЛДГ, ЛДГ1 и АсАТ вместе с АлАТ.