Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
КАФЕДРА ПЕДІАТРІЇ З МЕДИЧНОЮ ГЕНЕТИКОЮ
Содержание
- 1. КАФЕДРА ПЕДІАТРІЇ З МЕДИЧНОЮ ГЕНЕТИКОЮ
- 2. Визначення РАХІТ-захворювання дітей раннього віку, що
- 3. Історія вивченняПерше згадування про рахіт – в
- 4. Екзогенні фактори ризику виникнення рахіту:Кліматогеографічні (дефіцит сонячного
- 5. Ендогенні фактори ризику виникнення рахіту:Материнські (вік матері
- 6. Ятрогенні чинники виникнення рахіту:ГлюкокортикоїдиПротисудомні препарати (фенобарбітал, діфенін)Хіміотерапевтичні препаратиГепарин (терапія>3 міс.)ЦиклоспоринТетрацикліни
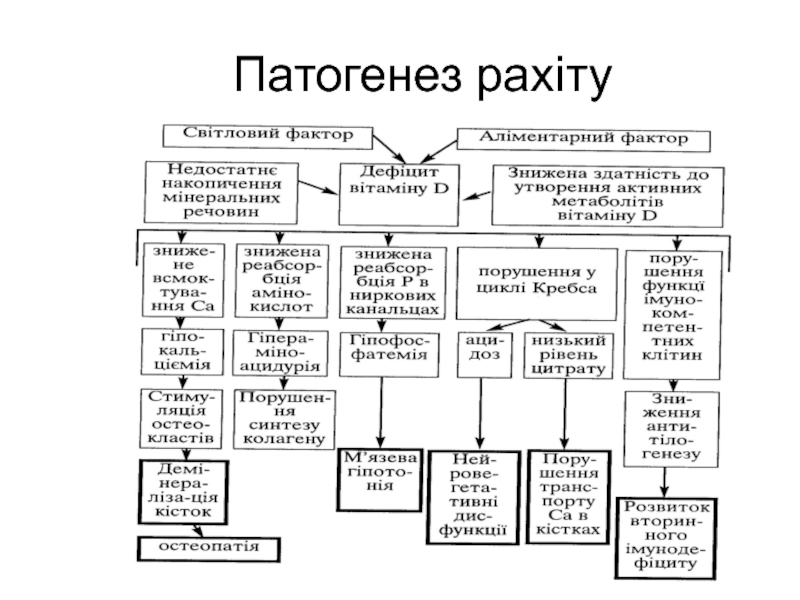
- 7. Патогенез рахіту
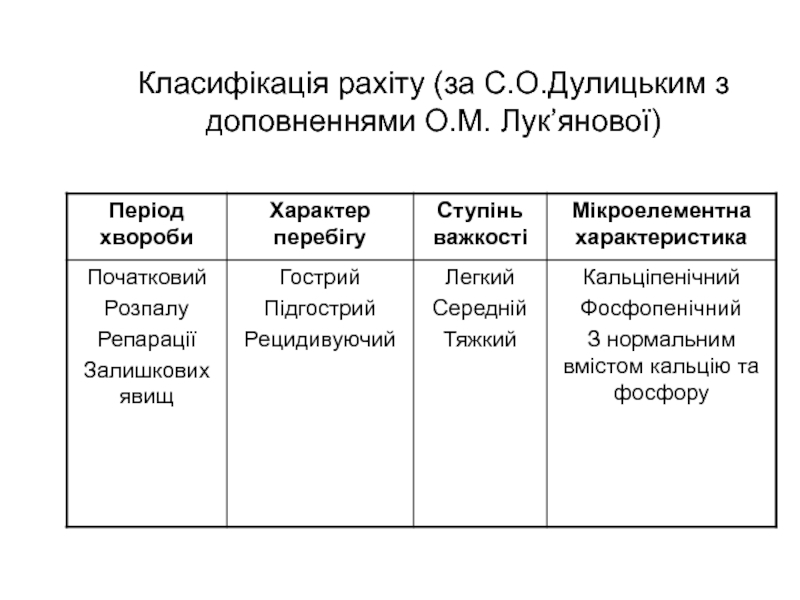
- 8. Класифікація рахіту (за С.О.Дулицьким з доповненнями О.М. Лук’янової)
- 9. Класифікація рахітуКальципенічний варіант – переважає остеомаляція, підвищена
- 10. Класифікація рахітуГострий перебіг – частіше у дітей
- 11. Класифікація рахітуЛегкий ступінь- за клінікою відповідає початковому
- 12. Клінічні прояви початкового періодуВиникають у віці 4-6
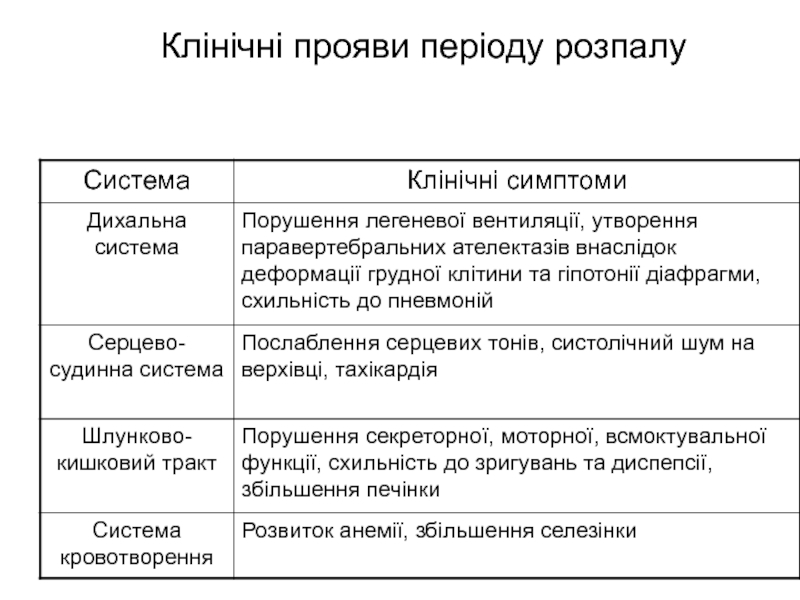
- 13. Клінічні прояви періоду розпалу
- 14. Клінічні прояви періоду розпалу
- 15. Зовнішній вигляд дитини з проявами рахіту
- 16. Клінічні прояви періоду реконвалесценціїПоступове послаблення всіх симптомів
- 17. Клінічні прояви періоду залишкових явищПеріод діагностується у
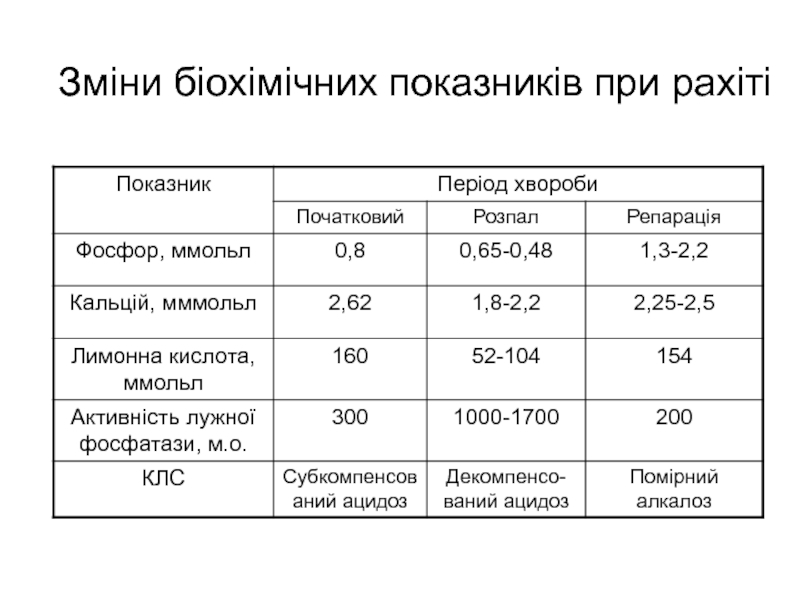
- 18. Зміни біохімічних показників при рахіті
- 19. Ренгенологічні зміни при рахітіПочатковий період- порозність і
- 20. Диференційна діагностикаВітамін-Д-залежний рахіт І типуВітамін-Д-залежний рахіт ІІ типуФосфат-діабетСиндром де-Тоні-Дебре-ФанконіНирковий тубулярний ацидоз
- 21. ЛікуванняРаціональне вигодовування, збагачення їжі вітамінами, кальціємПрогулянки на
- 22. Лікування (перелік препаратів вітаміну Д)
- 23. ЛікуванняЗамість курсу вітаміну Д можна використати курс
- 24. Антенатальна профілактикаНеспецифічна:повноцінне харчування вагітної, здоровий спосіб життя,
- 25. Постнатальна профілактикаНеспецифічна:активний руховий режим (масаж, гімнастика), прогулянки
- 26. Сам по собі рахіт не буває причиною
- 27. Гіпервітаміноз ДПатологічний стан, пов’язаний з передозуванням вітаміну
- 28. Причини виникненняНеправильне дозування вітаміну Д:Помилка лікаряПомилка батьківКлініка
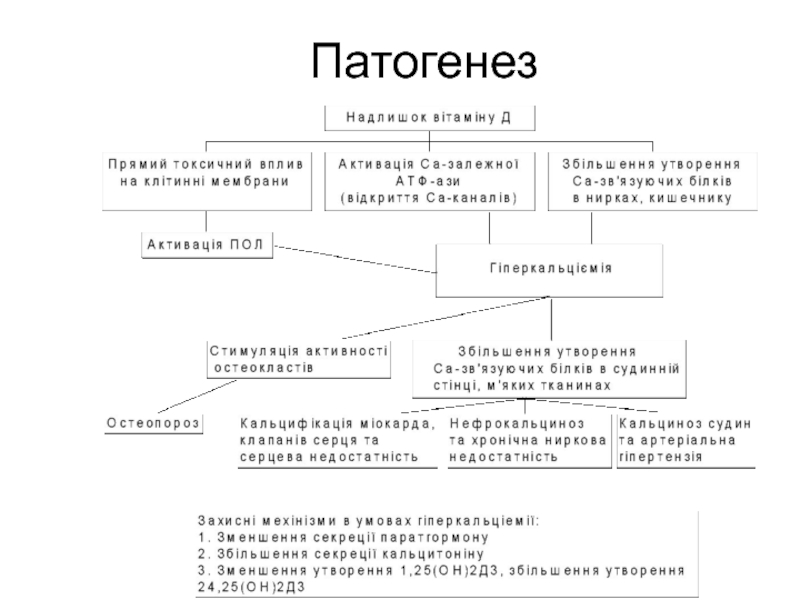
- 29. Патогенез
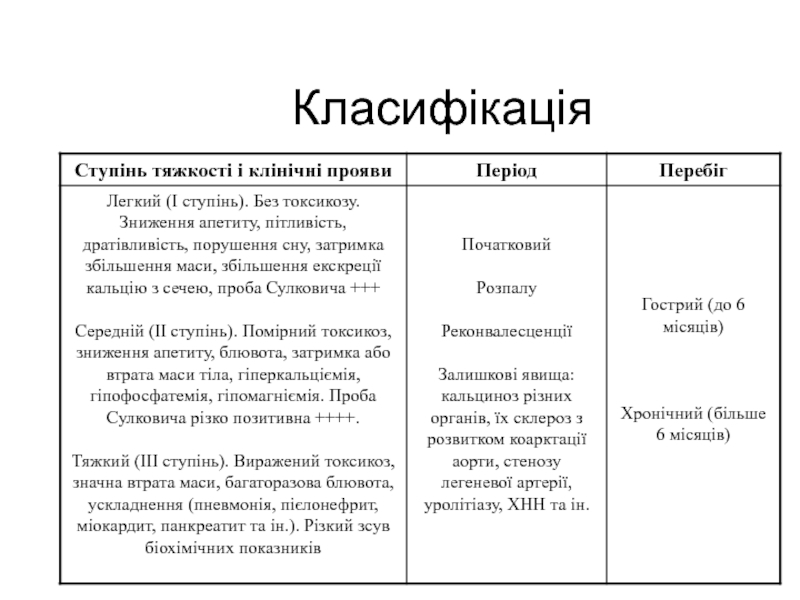
- 30. Класифікація
- 31. Клінічні проявиГострий гіпервітамінозАнорексіяНевгамовна блювотаМ’язова слабкістьГоловний більПоліуріяСпрагаРозвиток ексикозуПозитивні
- 32. Лабораторна та інструментальна діагностикаБіохімічний аналіз крові:Гіперкальціємія >
- 33. Лабораторна та інструментальна діагностикаКлінічний аналіз крові:АнеміяНейтрофільний лейкоцитоз
- 34. ЛікуванняВідміна вітаміну Д та припинення УФОДезинтоксикаційна терапія
- 35. ЛікуванняПрепарати- антагоністи кальцію (верапаміл 0,5 мг/кг/добу перорально)
- 36. Дякую за увагу!
- 37. Скачать презентанцию
Визначення РАХІТ-захворювання дітей раннього віку, що характеризується порушенням кісткоутворення та функції внутрішніх органів, провідною патогенетичною ланкою якого є дефіцит вітаміну Д та його метаболітів в організмі дитини в період його
Слайды и текст этой презентации
Слайд 2Визначення РАХІТ-захворювання дітей раннього віку, що характеризується порушенням кісткоутворення та функції
Слайд 3Історія вивчення
Перше згадування про рахіт – в працях Сорана Ефеського
(98-138 рр. до н.е.) та Галена (131-211 рр. н.е.).
Клінічно і
патанатомічно захворювання описано англійцем Ф.Глісоном в 1650 р. (“англійська хвороба”). Назва “рахіт” від грецького rhahitis- хребетРосіянин І.Шабад на початку ХХ ст. довів ефективність риб’ячого жиру тріски для профілактики і лікування рахіту.
МсCollum в 1922 р. відкрив і отримав вітамін Д
Слайд 4Екзогенні фактори ризику виникнення рахіту:
Кліматогеографічні (дефіцит сонячного опромінення)
Аліментарні (змішане та
штучне вигодовування з переважанням коров’ячого молока, каш (фітин), овочів (фосфати),
пізнє введення м’яса, жовтка, дефіцит білка, макро- та мікроелементів, вітамінів)Соціальні (багатодітна сім’я, двійнята, низький матеріальний рівень)
Екологічні (забруднення навколишнього середовища Sr,Pb)
Гігієнічні (недостатній догляд за дитиною, туге сповивання)
Слайд 5Ендогенні фактори ризику виникнення рахіту:
Материнські (вік матері 35
років, велика кількість вагітностей (абортів) з коротким інтервалом між ними,
гестози)Перинатальні (недоношеність, морфо-функціональна незрілість, маса при народженні>4 кг, багатоплідна вагітність, перинатальна гіпоксія)
Метаболічні (хвороби шкіри, ШКТ (целіакія, дисбактеріоз), печінки, нирок)
Генетичні
Слайд 6Ятрогенні чинники виникнення рахіту:
Глюкокортикоїди
Протисудомні препарати (фенобарбітал, діфенін)
Хіміотерапевтичні препарати
Гепарин (терапія>3 міс.)
Циклоспорин
Тетрацикліни
Слайд 9Класифікація рахіту
Кальципенічний варіант – переважає остеомаляція, підвищена нервова збудливість (тремор,
неспокій,порушення сну), дисфункція ШКТ, зригування, порушення ВНС (пітливість, тахікардія, білий
дермографізм)Фосфопенічний варіант – переважає остеоїдна гіперплазія (“низки перлів”, чотки), загальмованість, в’ялість, виражена м’язева гіпотонія
Рахіт з нормальним вмістом кальцію та фосфору – підгострий перебіг хвороби з переважанням остеоїдної гіперплазії (виражені лобні і тім’яні горби), без значних змін з боку нервововї та м’язевої систем
Слайд 10Класифікація рахіту
Гострий перебіг – частіше у дітей з великою масою
тіла при народженні, характерне швидке наростання симптомів, переважання процесів остеомаляції
Підгострий
перебіг – частіше у дітей з гіпотрофією, характерне повільне, поступове наростання симптомів, переважання остеоїдної гіперплазіїРецидивуючий перебіг – якщо є ознаки активного рахіту у дитини, у якої є дані за перенесений раніше рахіт (при Rö-дослідженні є смужка звапнення в кістках)
Слайд 11Класифікація рахіту
Легкий ступінь- за клінікою відповідає початковому періоду, є зміни
однієї частини скелету (череп або грудна клітина, або трубчасті кістки),
не має залишкових явищСередній ступінь- помірно виражені зміни кісткової тканини та всіх органів і систем
Тяжкий ступінь- значні зміни кісток, ЦНС, внутрішніх органів, важка анемія, затримка фізичного та психо-моторного розвитку (дитина не сидить, не ходить)
Слайд 12Клінічні прояви початкового періоду
Виникають у віці 4-6 тиж.
Нейровегетативні розлади (неспокій,
поганий сон, пітливість, червоний дермографізм)
Синдром “облисіння потилиці”
Початкові явища остеомаляції (піддатливість
країв тім’ячка, кісток черепа)Слайд 16Клінічні прояви періоду реконвалесценції
Поступове послаблення всіх симптомів активного рахіту, відновлення
функції нервової системи, ущільнення кісток, відновлення тонусу м’язів, нормалізація функції
внутрішніх органів та обмінних процесівСлайд 17Клінічні прояви періоду залишкових явищ
Період діагностується у віці 2-3 роки.
Спостерігаються кісткові деформації, анемія, гепатолієнальний синдром.
Період залишкових явищ спостерігається лише
при рахіті ІІ-ІІІ ст.Слайд 19Ренгенологічні зміни при рахіті
Початковий період- порозність і торочкуватість метафізів трубчастих
кісток
Період розпалу – остеопороз, келихоподібні зміни метафізів з торочкуватими краями
Період
реконвалесценції – зникає остеопороз, з’являється смуга посиленого звапненняПеріод залишкових явищ – викривлення кісток
Слайд 20Диференційна діагностика
Вітамін-Д-залежний рахіт І типу
Вітамін-Д-залежний рахіт ІІ типу
Фосфат-діабет
Синдром де-Тоні-Дебре-Фанконі
Нирковий тубулярний
ацидоз
Слайд 21Лікування
Раціональне вигодовування, збагачення їжі вітамінами, кальцієм
Прогулянки на свіжому повітрі, масаж,
ЛФК
Медикаментозна терапія:
Вітамін Д:
Рахіт І ст. 2000-2500 МО/добу (курсова доза 100-150.000
МО)Рахіт ІІ-ІІІ ст. 3000-5000 МО/добу (курсова доза 200-300.000 МО)
Тривалість лікування 30-45 діб під контролем проби Сулковича (1 раз в 7-10 днів) з подальшим переходом на профілактичну дозу 500 МО/добу
Слайд 23Лікування
Замість курсу вітаміну Д можна використати курс УФ-опромінення: 20-25 сеансів,
починаючи з ¼ біодози до 2,5-3 біодоз.
Препарати кальцію (кальцію гліцерофосфат,
хлорид, глюконат)- при кальципенічному рахіті, недоношеним дітям із розрахунку 50-75мг/кг протягом 2-3 тижнівЦитратна суміш по 1 ч.л. 3 рази 10-12 діб
Препарати Mg (аспаркам, панангін, 1%MgSO4) із розрахунку 10мг/кг протягом 3 тижнів
При супутній гіпотрофії – оротат калію 10-20 мг/кг 3-4 тижні або карнітину хлорид
Лікувальні ванни – дітям віком >6 міс. (сольові або хвойні)
Слайд 24Антенатальна профілактика
Неспецифічна:повноцінне харчування вагітної, здоровий спосіб життя, достатнє перебування на
свіжому повітрі.
Специфічна:
Щоденний прийом вітаміну Д в дозі 500 МО з
28-32 тиж. вагітності і до пологів (окрім жінок>35 років). Для вагітних з групи ризику (гестози, гіпертонічна хвороба, ревматизм, цукровий діабет та ін.) доза 1000-1500 МО.Курс УФ-опромінення з 30-32 тиж. вагітності, починаючи з ¼ біодози до 2,5-3 біодоз, 18-20 сеансів.
Слайд 25Постнатальна профілактика
Неспецифічна:активний руховий режим (масаж, гімнастика), прогулянки на свіжому повітрі,
водні процедури, максимально тривале природне вигодовування, при відсутності молока- адаптовані
молочні суміші.Специфічна:
Доношеним – з 3-4 тиж. життя по 500 МО віт. Д щоденно протягом 2 років життя за виключенням літніх місяців
Доношеним з групи ризику – з 3-4 тиж. життя по 1000 МО віт. Д щоденно протягом 2 років життя за виключенням літніх місяців
Недоношеним І-ІІ ст. – з 10-14 доби життя по 1000 МО віт. Д щоденно протягом 1 року життя, на 2 році життя – 500-1000 МО щоденно за виключенням літніх місяців
Недоношеним ІІІ-ІV ст. – з 10-14 доби життя по 1000-2000 МО віт. Д щоденно протягом 1 року життя, на 2 році життя – 500-1000 МО щоденно за виключенням літніх місяців
Слайд 26Сам по собі рахіт не буває причиною смерті дітей. Але
хто, як не рахітики, помирають від пневмоній, кишкових інфекцій, кору,
кашлюка... Н.Ф.ФілатовСлайд 27Гіпервітаміноз Д
Патологічний стан, пов’язаний з передозуванням вітаміну Д при лікуванні
або профілактиці рахіту, або з індивідуальною непереносимістю вітаміну Д.
Слайд 28Причини виникнення
Неправильне дозування вітаміну Д:
Помилка лікаря
Помилка батьків
Клініка гіпервітамінозу виникає при
накопичення в організмі дитини 800 тис. – 1 млн. МО
вітаміну ДПоєднання введення вітаміну Д з призначенням УФО при лікуванні чи профілактиці рахіту
Індивідуальна непереносимість вітаміну Д (кальцифілаксія) – клініка виникає при застосуванні протягом декількох діб доз від 3000 до 5000 МО
Відсутність контролю за лікуванням вітаміном Д
Слайд 31Клінічні прояви
Гострий гіпервітаміноз
Анорексія
Невгамовна блювота
М’язова слабкість
Головний біль
Поліурія
Спрага
Розвиток ексикозу
Позитивні менінгеальні симптоми
Підвищені збудливість,
судоми, потім загальмованість, апатія, сопор, кома
Хронічний гіпервітаміноз
Вегетативні розлади (порушення сну,
пітливість)Поліурія
Спрага
Затримка маси тіла, гіпотрофія
Нефрокальциноз (протеїнурія, гематурія, лейкоцитурія)
Біль в кістках
Закреп
Артеріальна гіпертензія
Міокардіопатія (збільшення меж серця, ослаблення тонів, тахікардія)
Анемія
Слайд 32Лабораторна та інструментальна діагностика
Біохімічний аналіз крові:
Гіперкальціємія > 2,9 ммоль/л
Гіперкальциурія (проба
Сулковича +++ або ++++)
Гіпофосфатемія (нормофосфатемія)
Зменшення активності лужної фосфатази
Ацидоз
Гіпопротеїнемія, диспротеїнемія (гіпоальбумінемія,
зростання 2-глобулінів)Гіперхолестеринемія
Слайд 33Лабораторна та інструментальна діагностика
Клінічний аналіз крові:
Анемія
Нейтрофільний лейкоцитоз із зсувом лейкоцитарної
формули вліво
Збільшення ШОЕ
Клінічний аналіз сечі:
Протеїнурія
Гематурія
Лейкоцитурія
Циліндрурія
Ro-дослідження:
Остеопороз діафізів
Інтенсивне відкладення вапна в епіфізарній
зоні кістокСлайд 34Лікування
Відміна вітаміну Д та припинення УФО
Дезинтоксикаційна терапія (введення рідини з
розрахунку 150-170 мл/кг): 5% глюкоза, 5% альбумін, фізрозчин в поєднанні
з парентеральним введенням ККБ 25 мг/добу, віт. С 10-15 мг/кг/добуФорсований діурез: фуросемід 1-2 мг/кг/добу
Антагоністи вітаміну Д: вітамін А 10 000 МО/добу, вітамін Е 10-15 мг/кг/добу
Перешкоджання кальціфікації м’яких тканин, стабілізація мембран - глюкокортикоїди (преднізолон) 1-2 мг/кг/добу 5-7-10 діб з поступовою відміною