Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Карагандинский государственный медицинский университет Кафедра инфекционных
Содержание
- 1. Карагандинский государственный медицинский университет Кафедра инфекционных
- 2. ПиодермияПиодермии – нойное поражение кожи, возникающее в результате
- 3. ПиодермияМожет возникнуть первично на здоровой коже или
- 4. ПиодермияК эндогенным факторам относятся:наличие очагов хронической инфекции;эндокринные заболевания (сахарный диабет); хронические интоксикации;нарушения питания;иммунодефицитные состояния.
- 5. ПиодермияЭндогенные факторы угнетают гуморальный и клеточный иммунитет,
- 6. ПиодермияКлассификация:стафилококковые, стрептококковые, смешанные. А также: поверхностные, глубокие,
- 7. ПиодермияК поверхностным гнойничковым заболеваниям кожи относят те,
- 8. СтафилодермииСтафилодермии – гнойничковые заболевания кожи, вызываемые патогенным
- 9. СтафилодермииСтафилококковые пиодермииПоверхностные: остиофолликулит;сикоз вульгарный;Глубокие: фолликулит глубокий; фурункул; карбункул; гидраденит.
- 10. СтафилодермииОстеофолликулит — поверхностный стафилококковый пиодермит с локалицазией пустул в
- 11. СтафилодермииОбыкновенный сикозПоражается кожа лица (область бороды и
- 12. СтафилодермииГлубокий фолликулитПоражается весь волосяной фолликулЧастое осложнение чесотки, атопического дерматита, масляного фолликулита
- 13. СтафилодермииФурункулФуру́нкул (лат. furunculus), чирей — острое гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающей соединительной ткани, вызываемое гноеродными бактериями, главным образом золотистым стафилококком.
- 14. СтафилодермииКарбункулКарбу́нкул (лат. carbunculus — «уголёк»; старинное рус. название — огневик, углевик) —
- 15. СтафилодермииГидраденитГидраденит — гнойный воспалительный процесс, происходящий в апокриновых
- 16. СтрептодермииСтрептодермии – гнойничковые заболевания кожи, вызываемые гемолитическим
- 17. СтрептодермииРазличают:Поверхностные – стрептококковое импетиго;Глубокие – стрептококковая эктима, рожистое воспаление;
- 18. СтрептодермииА также смешанные (стрепто-стафилококковые) пиодермии: Поверхностные
- 19. СтрептодермииСтрептококковое импетиго – острое, заразное заболевание кожи.Чаще
- 20. СтрептодермииФликтена, как и эрозия, склонны к периферическому
- 21. Стрептодермии
- 22. СтрептодермииРазличают:Стрептококковое импетигоЩелевидное импетиго (заеда)Сухой белый лишайИнтертригинозую стрептодермию (опрелость)Поверхностный панарицийТурниоль
- 23. Интертригинозная стрептодермия
- 24. Стрептококковая эктима ОписаниеЭктима – это
- 25. Стрептококковая эктима
- 26. Рожистое воспаление
- 27. Вульгарное импетигоВульгарное импетиго – острое, инфекционное заболевание
- 28. Вульгарное импетиго
- 29. Шанкриформная пиодермияЯзва в области гениталийБезболезненнаяИнфильтрат вокруг язвыНет признаков воспаленияКрая язвы подрытые
- 30. ПиодермииЛечение:При поверхностных пиодермиях применяется только наружная симптоматическая
- 31. ПиодермииЛечение:При глубоких пиодермиях применяют системные антибиотики.При хронических пиодермиях – присоединяют специфическую или неспецифическую иммунотерапию.
- 32. ПиодермииПрофилактика пиодермии:Устранение риска производственных травм, микротравм, загрязнения
- 33. Атопический дерматит
- 34. Атопический дерматит – это наследственная хроническая болезнь
- 35. Атопический дерматит
- 36. ЭПИДЕМИОЛОГИЯ:Атопический дерматит является одним из самых распространенных
- 37. Слайд 37
- 38. ФАКТОРЫ РИСКА РАЗВИТИЯ АД ЭНДОГЕННЫЕ ФАКТОРЫНаследственностьАтопияГиперреактивность кожи ЭКЗОГЕННЫЙ ФАКТОРЫПричинные факторы (триггеры)АллергенныеНеаллергенные2. Факторы усугубляющие действие триггеров
- 39. Причинные факторы (триггеры)АллергенныеПищевые, бытовые, пыльцевые, эпидермальные, грибковые,
- 40. Факторы усугубляющие действие триггеровКлиматогеографическиеНарушения характера питанияНарушения правил режима и ухода за кожейБытовые условияВакцинацияПсихологический стрессОстрые вирусные инфекции
- 41. Причиннозначимые аллергеныСреди причиннозначимых аллергенов при АД ведущая
- 42. КЛАССИФИКАЦИЯ АДСтадии развития, периоды и фазы заболеванияНачальная
- 43. 2. Клинические формы в зависимости от возрастаМладенческая
- 44. Детская (от 3 до 12 лет)Проявляется складчатым
- 45. Распространенность кожного процесса3. По распространенностиОграниченный поражении в
- 46. 4. Тяжесть теченияЛегкое течение -частота обострений 1-2
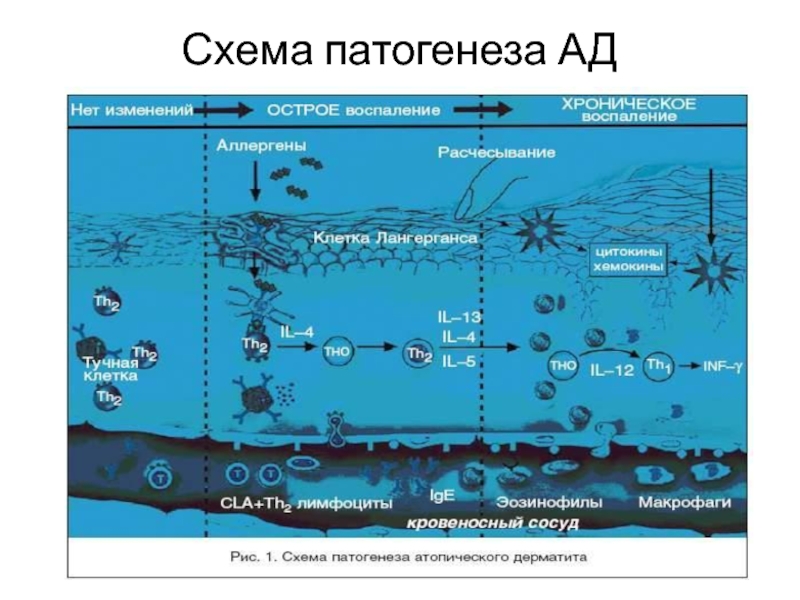
- 47. ПАТОГЕНЕЗПатогенетическую основу АД составляют наследственно-обусловленные IgE-опосредуемые аллергические
- 48. Схема патогенеза АД
- 49. В основе патогенеза АД лежат иммунные механизмы
- 50. ОБЯЗАТЕЛЬНЫЕ КРИТЕРИИ АДзуд кожных покрововтипичная морфология и
- 51. ДОПОЛНИТЕЛЬНЫЙ КРИТЕРИИ ксероз (сухость) кожных покрововладонный ихтиозреакция
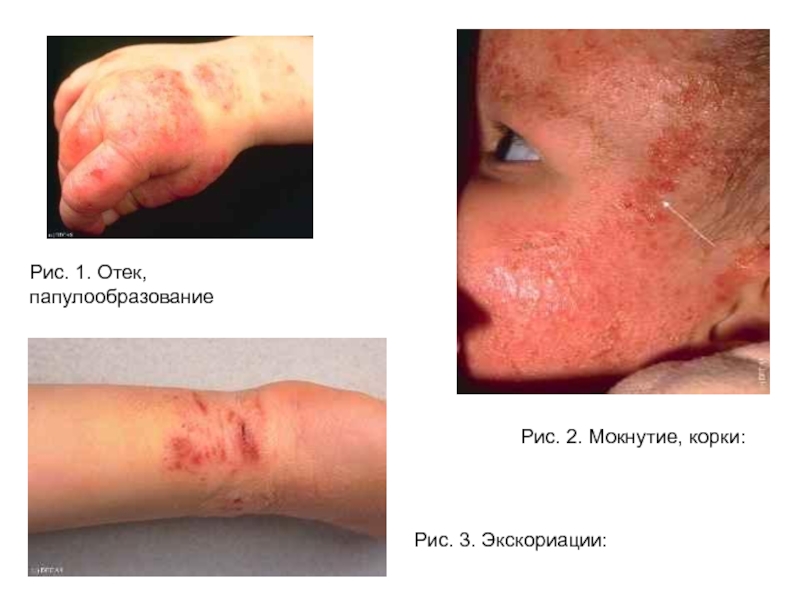
- 52. Клиника атопического дерматита у детей:Типичные элементы сыпи на лице у ребенка на первом году жизни
- 53. Рис. 1. Отек, папулообразование Рис. 2. Мокнутие, корки: Рис. 3. Экскориации:
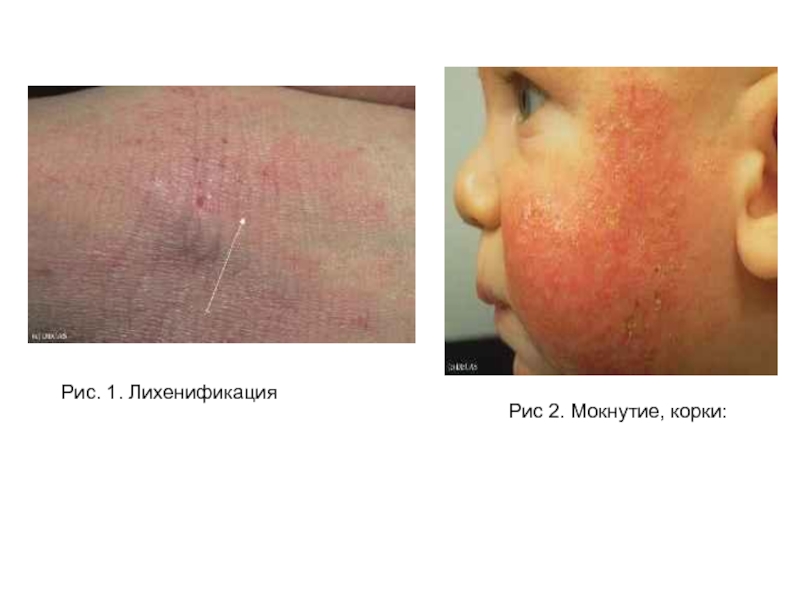
- 54. Рис. 1. Лихенификация Рис 2. Мокнутие, корки:
- 55. Рис 1. Эритема: 1 балл Рис. 2. Эритема: 2 балла Рис. 3. Эритема: 3 балла
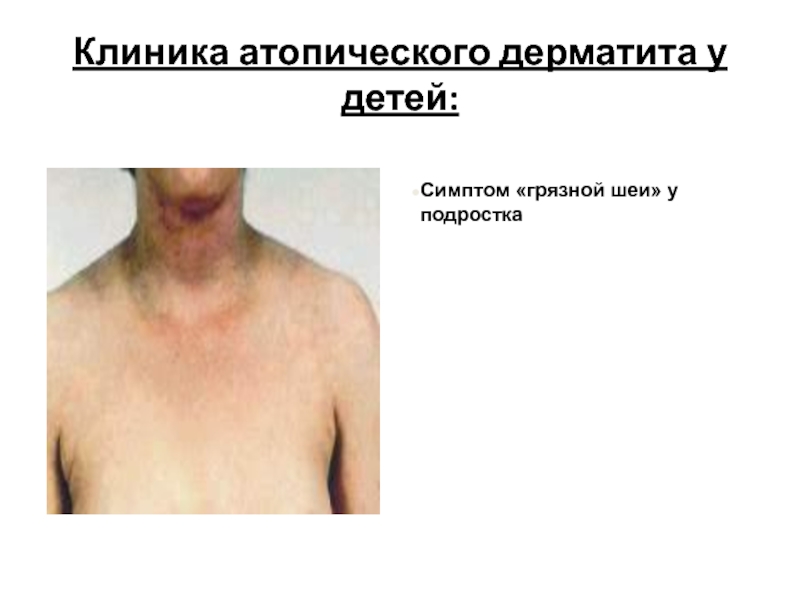
- 56. Клиника атопического дерматита у детей:Симптом «грязной шеи» у подростка
- 57. Симптом Денни-Моргана:Это двойная складка в области нижнего векапричиной её возникновения является аллергически опосредованный отёк
- 58. МЕТОДЫ ДИАГНОСТИКИСбор аллергологического анамнезаОбщий анализ кровиФизикальное обследованиеСпецифическая аллергологическая диагностикаИммуноглобулин Е в сыворотки крови
- 59. ОСНОВНЫЕ ЦЕЛИ ТЕРАПИИ АДУстранение или уменьшение воспалительных
- 60. ЛЕЧЕНИЕДиетотерапияКонтроль за окружающей средыФармакотерапия Антигистаминные препаратыМембраностабилизаторыПрепараты улучшающие
- 61. ДИЕТОТЕРАПИЯИсключить из рациона питания высоко аллергизирующие продукты–
- 62. Контроль за окружающей средыподушки и одеяло должно
- 63. ФармакотерапияАнтигистаминные препараты препараты 1-го поколения (супрастин, кестин,
- 64. Антигистаминные препараты
- 65. Антигистаминные препараты
- 66. Слайд 66
- 67. МембраностабилизаторыКетотифен 0,001. От года до 3 лет
- 68. ЦЕЛИ НАРУЖНОЙ ТЕРАПИИподавление признаков воспаления кожиустранение сухости
- 69. Наружная терапияпротивовоспалительные препараты:Наиболее выраженным противовоспалительным эффектом обладают
- 70. Слайд 70
- 71. Побочные эффекты при ГКС (особенно фторсодержащих)местных –
- 72. Принципы назначения местных ГКСНе использовать фторсодержащие топические
- 73. Противовоспалительные средства
- 74. ЭлиделЭлидел® (Пимекролимус) 1% крем – новый нестероидный
- 75. Наружная терапия2. Устранение сухости кожи1. ежедневное купание2.
- 76. Местная терапияПри наличии мокнутия – примочки с
- 77. Местная терапия (2)4. В подострой фазе целесообразно
- 78. Наружная терапияПри поражении волосистой части головы особенно
- 79. Осложненные формы атопического дерматита Присоединение вторичной бактериальной
- 80. Топические комбинированные КС Препараты, содержащие КС
- 81. Топические комбинированные КС 3. Препараты, содержащие
- 82. Больным АтД необходимо: максимально избегать контактов с
- 83. Профилактика АДоздоровление окружающей больного обстановкисанация очагов инфекцииназначение
- 84. РЕАБИЛИТАЦИЯ ДЕТЕЙ С АДФизические методы терапии – переменное магнитное поле, лазеротерапия, ультрафонофорезСанаторно-курортное лечение
- 85. Экземы
- 86. ЭкземаЭкзема — хроническое рецидивирующее воспаление поверхностных слоев кожи. Это довольно распространенный недуг — 30-40 процентов кожных заболеваний приходится именно на экзему.
- 87. ПричиныПричиныСреди причин развития экземы невозможно выделить какую-нибудь одну. Она развивается
- 88. Определение ЭКЗЕМЫХроническое аллергическое заболевание, характеризующиеся истинным полиморфизмом
- 89. Этиология ЭКЗЕМЫ
- 90. Патогенез ЭКЗЕМЫВ патогенезе экзематозного процесса ведущее значение
- 91. Гистологическая картина при ЭКЗЕМЕмикровезикулыспонгиозэозинофилылимфоциты
- 92. Клиническая классификация ЭКЗЕМЫИстиннаяДисгидротическаяПруригинознаяТилотическаяМикробная (микробная нумулярная экзема, паратравматическая экзема, варикозная экзема, микотическая экзема)Себорейная экземаПрофессиональная экзема
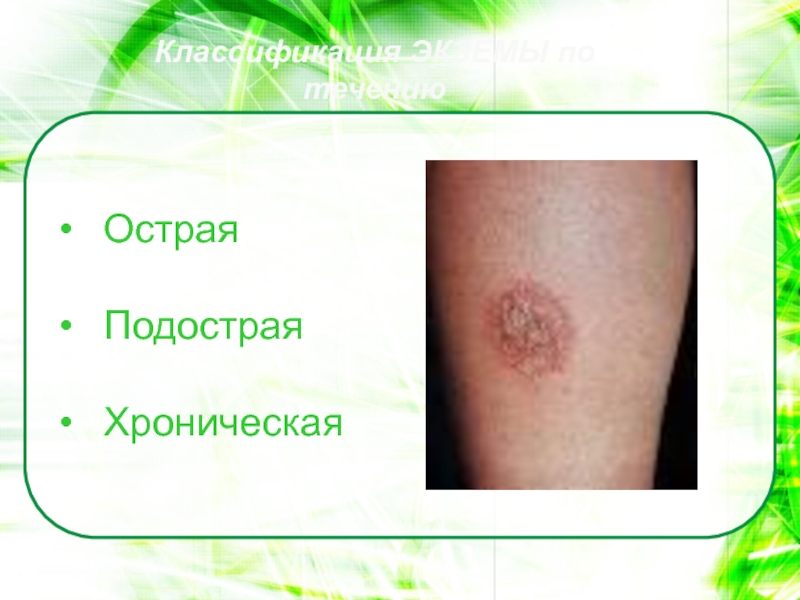
- 93. ОстраяПодостраяХроническая Классификация ЭКЗЕМЫ по течению
- 94. Поливалентная сенсибилизацияХроническое рецидивирующее течениеФормирование экзематозных очагов без
- 95. Дисгидротическая экзема
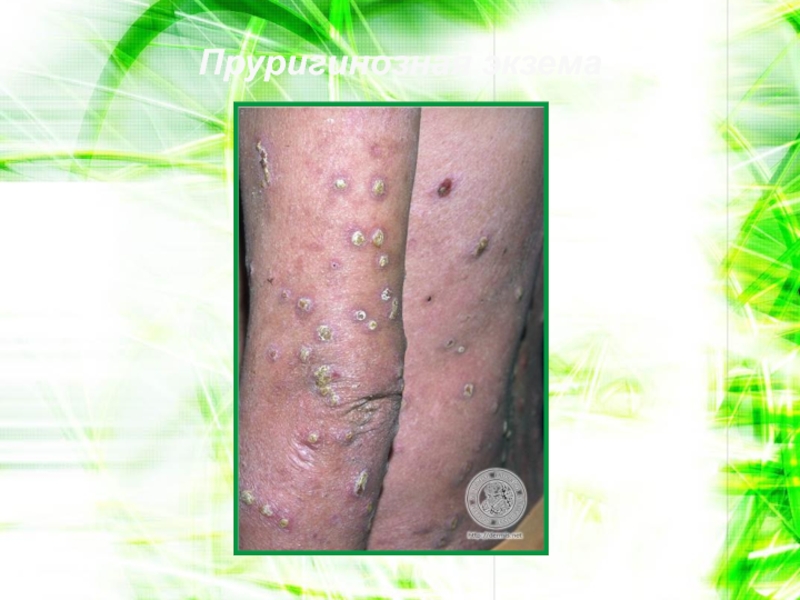
- 96. Пруригинозная экзема
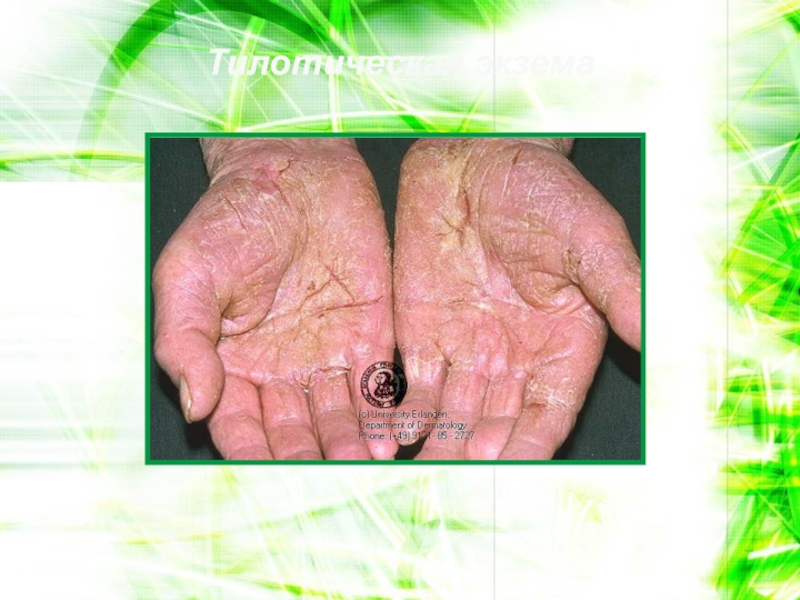
- 97. Тилотическая экзема
- 98. Моновалентная сенсибилизация к инфекционному агентуУстранение очагов
- 99. Микробная нумулярная экзема
- 100. Паратравматическая экзема
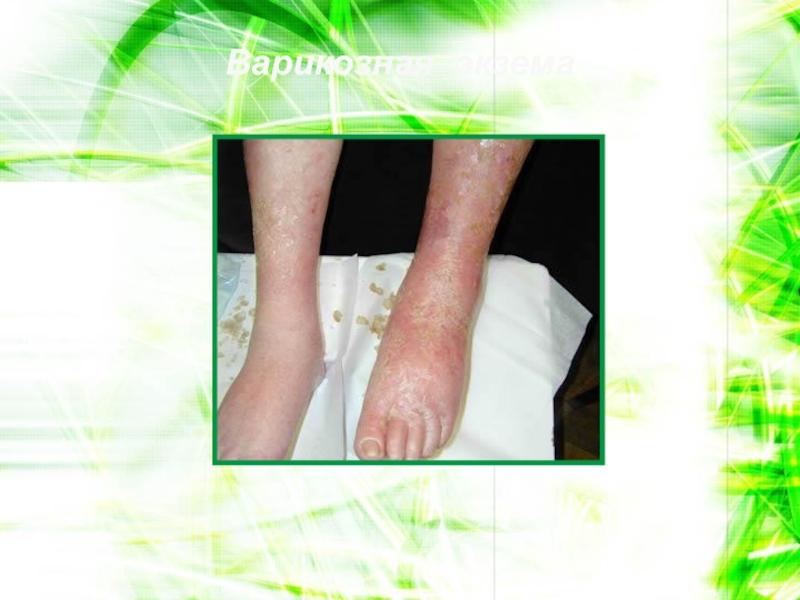
- 101. Варикозная экзема
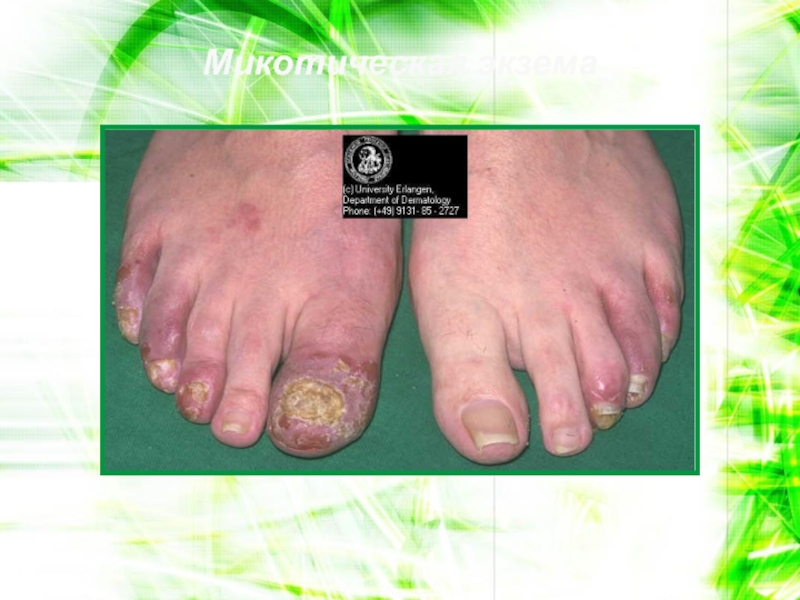
- 102. Микотическая экзема
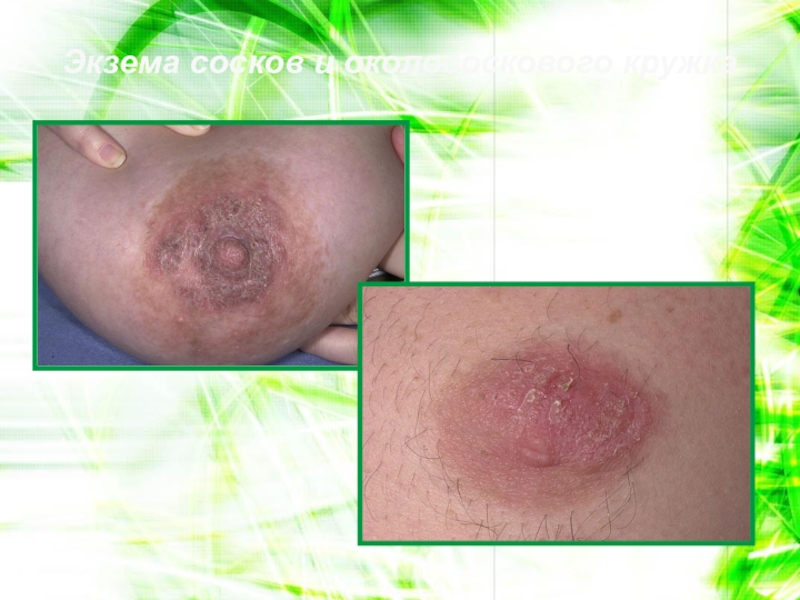
- 103. Экзема сосков и околососкового кружка
- 104. Часто ассоциируется с наличием в очагах поражения
- 105. Себорейная экзема
- 106. Течение длительное, но регресс быстро наступает после
- 107. Профессиональная экзема
- 108. Проявляется клиническими признаками истинной, себорейной и микробной
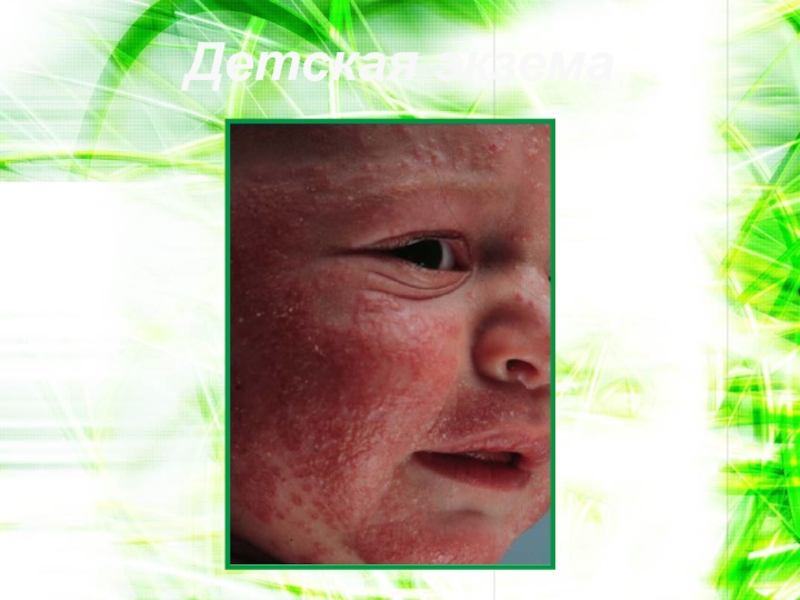
- 109. Детская экзема
- 110. Детская экзема
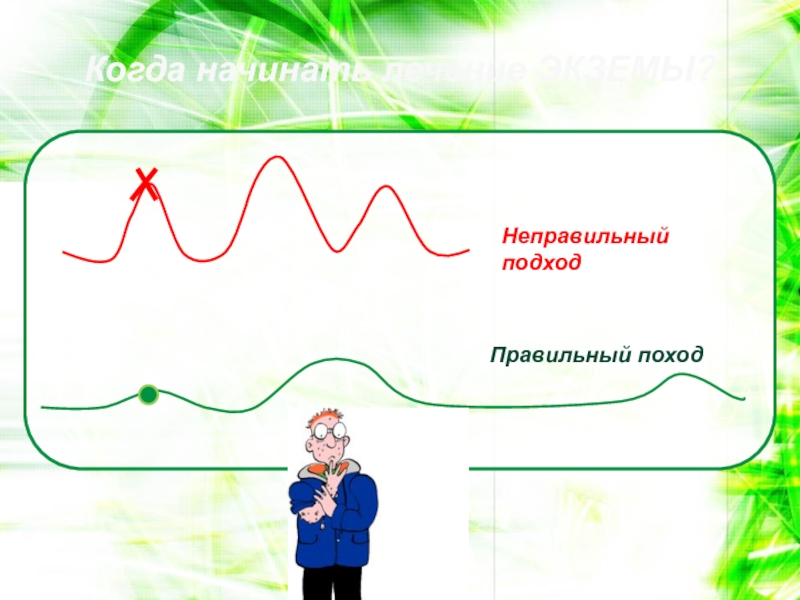
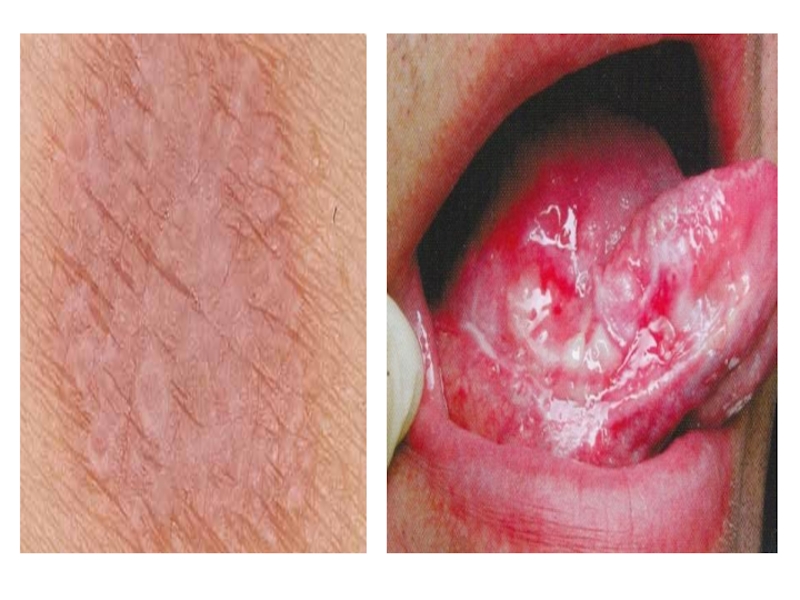
- 111. Когда начинать лечение ЭКЗЕМЫ?Неправильный подходПравильный поход
- 112. Лечение ЭКЗЕМЫ. Системная терапия.Устранение влияния триггерных факторовАнтигистаминные
- 113. Антигистаминные препаратыПрепараты первого поколения Хлоропирамин (Супрастин)Клемастин (Тавегил)Прометазин (Пипольфен)Гидроксизин (Атаракс)Мебгидролин (Диазолин)Квифенадин (Фенкарол) и др.
- 114. Клинические рекомендации для дерматологов Россия, 2007 г. Антигистаминные препараты первого поколения
- 115. Снижение терапевтической активности при длительном использовании препарата
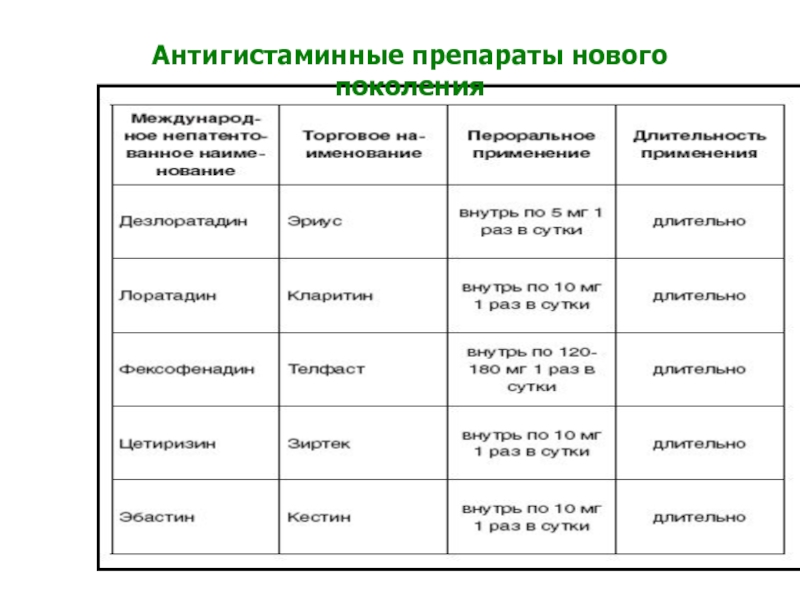
- 116. Н1-антагонисты нового поколенияТерфенадинГисталонг (Астемизол)Кларитин (лоратадин)Эриус (дезлоратадин)Зиртек (цетиризин)Телфаст
- 117. Преимущества Н1-антагонистов нового поколенияВысокая специфичность и
- 118. Антигистаминные препараты нового поколения
- 119. Лечение ЭКЗЕМЫ. Наружная терапия.В острую стадию: примочки,
- 120. Для повышения эффективности наружной терапии местный
- 121. ПротивовоспалительныйИммунодепрессивный и противоаллергическийСосудосуживающийДействие экзогенных ГКС
- 122. Влияние ГКС на клетки
- 123. Классификация топических ГКС
- 124. Применение топических ГКС в зависимости от стадии воспалительного процесса
- 125. Современные требования, предъявляемые к выбору местного
- 126. Лечение ЭКЗЕМЫ. Дополнительные методы терапии.Физиотерапевтические средства: УФО,
- 127. Красный плоский лишай
- 128. ПланОпределениеЭтиологияПатогенезКлассификацияКлиническая картинаДиагностикаЛечение
- 129. Красный плоский лишай (КПЛ) - хронический мультифакториальный,
- 130. В этиологии и патогенезе заболевания большая роль
- 131. В развитии КПЛ наибольшее значение имеют:инфекции (вирусная),
- 132. КПЛ –хронический процесс, реже подострый, иногда бывает
- 133. Общее состояние обычно остается удовлетворительным. Субъективно беспокоит зуд, иногда мучительный.
- 134. КЛАССИФИКАЦИЯ1. Типичная форма.2. Экссудативно-гиперемическая форма.3. Эрозивно-язвенная. 4.
- 135. Типичная. Для нее характерна определенная локализация поражений,появление
- 136. Слайд 136
- 137. Кольцевидная. Кожные высыпания по форме напоминают кольца,
- 138. Слайд 138
- 139. Бородавчатая, или веррукозная. При этой форме наблюдается
- 140. Слайд 140
- 141. Атрофическая. При ней появляются белый пятна, имеющие
- 142. Слайд 142
- 143. Основной морфологический элемент—уплощенная папула:имеет плоскую форму, восковидный
- 144. имеется склонность к скученному расположению высыпаний, группировка
- 145. На слизистой оболочке полости рта различают 5 клинических форм КПЛ:ТипичнуюЭкссудативно-гиперемическуюЭрозивно-язвеннуюБуллезнуюИнфильтративно-перигландулярную.
- 146. Типичные очаги поражения КПЛ на слизистых полости
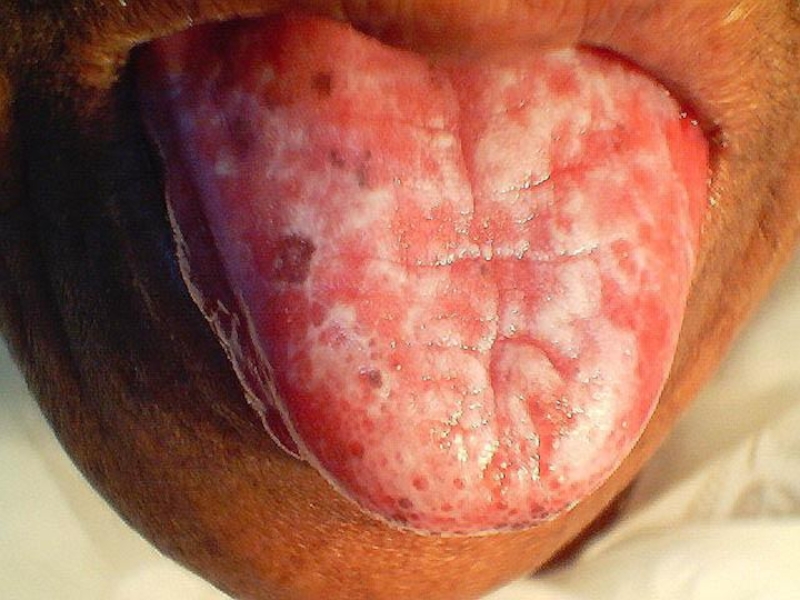
- 147. На языке папулы имеют вид бляшек до
- 148. Слайд 148
- 149. Слайд 149
- 150. Слайд 150
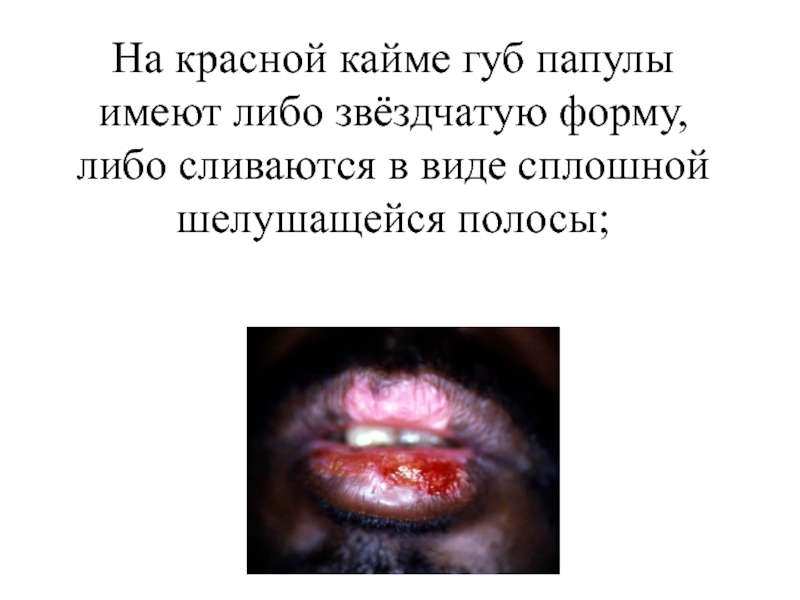
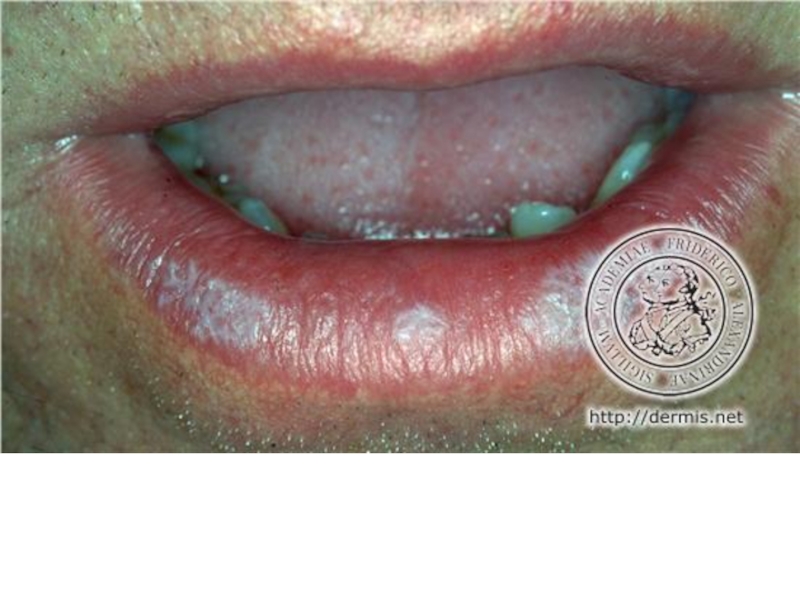
- 151. На красной кайме губ папулы имеют либо звёздчатую форму, либо сливаются в виде сплошной шелушащейся полосы;
- 152. Слайд 152
- 153. В полости рта субъективно может определяться сухость,
- 154. ДиагностикаПостановка диагноза красного плоского лишая осуществляется врачом-дерматологом
- 155. Лечение должно быть комплексным, патогенетическим и индивидуализированным,
- 156. - При лечении красного плоского лишая
- 157. Ретиноиды наиболее эффективны при поражении слизистой оболочки
- 158. Методы немедикаментозной терапии :фототерапия (субэритемные дозы
- 159. Литература- Дерматовенерология. Национальное руководство / Под ред.
- 160. Спасибо за внимание!
- 161. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1Карагандинский государственный медицинский университет
Кафедра инфекционных болезней и дерматовенерологии
Алгоритм дифференциальной диагностики
пиодермии,атопическом дерматите,экземе,красном плоском лишае
2017гСлайд 2Пиодермия
Пиодермии – нойное поражение кожи, возникающее в результате внедрения в неё
гноеродных кокков. Одна из наиболее распространённых кожных болезней.
инфекционные заболевания кожи, вызванные
патогенным стафилококком (St. aureus) и стрептококком (гемолитический стрептококк гр. В)Слайд 3Пиодермия
Может возникнуть первично на здоровой коже или вторично — как
осложнение различных, особенно зудящих, заболеваний. Предрасполагающие к образованию пиодермии факторы
— мелкие травмы (порезы, уколы, расчёсы), загрязнение кожи, перегревание или переохлаждение её, нарушения функций внутренних органов, центральной нервной системы, обмена веществ, индивидуальная повышенная чувствительность к гноеродной инфекции.К экзогенным факторам развитию пиодермитов относят:
Микротравмы, мацерацию рогового слоя;
загрязнение кожи (бытовое и профессиональное, например смазочными маслами, пылевыми частицами угля, цемента и др.);
переохлаждение и перегревание.
Слайд 4Пиодермия
К эндогенным факторам относятся:
наличие очагов хронической инфекции;
эндокринные заболевания (сахарный диабет);
хронические интоксикации;
нарушения питания;
иммунодефицитные состояния.
Слайд 5Пиодермия
Эндогенные факторы угнетают гуморальный и клеточный иммунитет, в результате которого
снижается защитная функция кожи. Это приводит к изменению количества и
состава микробной флоры на поверхности кожи, преобладанию патогенных видов и штаммов.Слайд 6Пиодермия
Классификация:
стафилококковые,
стрептококковые,
смешанные.
А также: поверхностные, глубокие, острые и хронические.
Для стафиллодермий характерна локализация процесса в области сально-волосяных фолликулов и апокриновых желёз. К
этой форме пиодермии относят: остиофолликулит (гнойничок размером до чечевицы, расположенный в устье волосяной воронки и пронизанный в центре волосом); фолликулит (инфекция проникает в глубь волосяной воронки), при хроническом течении которого и наличии множественных остиофолликулитов развивается сикоз, фурункул, карбункул, гидраденит. Хотя фурункул, карбункул, гидраденит относить к пиодермии некорректно.Стрептодермии отличаются поверхностным поражением кожи с образованием на ней вначале тонкостенного вялого пузырька с мутным содержимым (фликтена) и венчиком воспаления вокруг. Фликтена засыхает с образованием серозно-гнойной корочки, которая бесследно отпадает.
К острым стрептодермиям относят импетиго, диффузную поверхностную стрептодермию и эктиму (язва, образующаяся под ссохшейся фликтеной).
Хронические стрептодермии — простой лишай лица.
Слайд 7Пиодермия
К поверхностным гнойничковым заболеваниям кожи относят те, при которых поражается
эпидермис и верхний слой дермы.
При глубоких пиодермиях поражение может захватывать
не только дерму, но и гиподерму.Слайд 8Стафилодермии
Стафилодермии – гнойничковые заболевания кожи, вызываемые патогенным стафилококком.
При этом поражаются
волосяные фолликулы или выводные протоки потовых желез.
На инфицирование стафилококком организм
отвечает экзоцитозом, т.е. формированием гнойного стержня.Слайд 9Стафилодермии
Стафилококковые пиодермии
Поверхностные: остиофолликулит;
сикоз вульгарный;
Глубокие: фолликулит глубокий;
фурункул;
карбункул;
гидраденит.
Слайд 10Стафилодермии
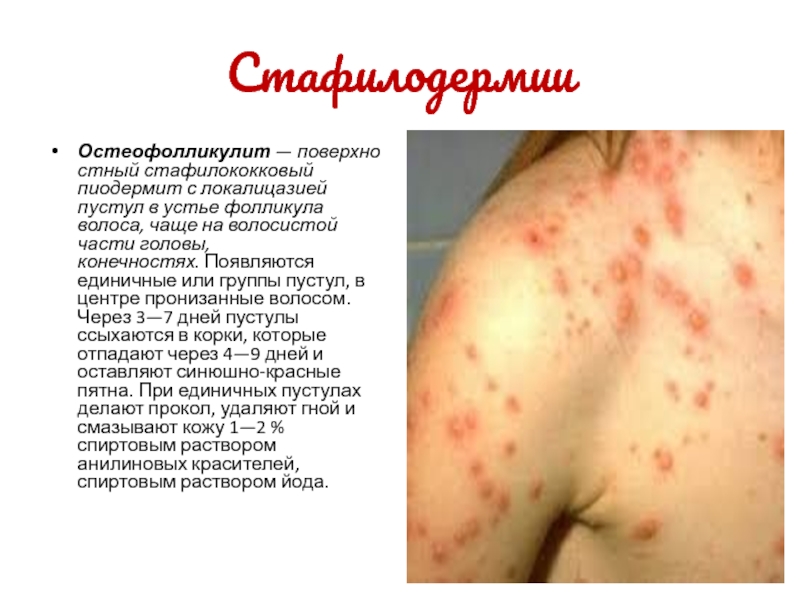
Остеофолликулит — поверхностный стафилококковый пиодермит с локалицазией пустул в устье фолликула волоса,
чаще на волосистой части головы, конечностях. Появляются единичные или группы пустул,
в центре пронизанные волосом. Через 3—7 дней пустулы ссыхаются в корки, которые отпадают через 4—9 дней и оставляют синюшно-красные пятна. При единичных пустулах делают прокол, удаляют гной и смазывают кожу 1—2 % спиртовым раствором анилиновых красителей, спиртовым раствором йода.Слайд 11Стафилодермии
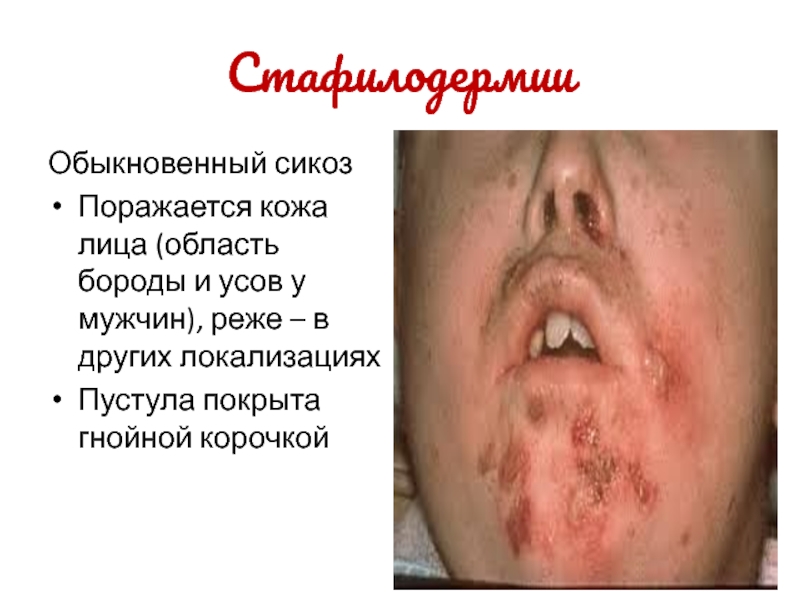
Обыкновенный сикоз
Поражается кожа лица (область бороды и усов у мужчин),
реже – в других локализациях
Пустула покрыта гнойной корочкой
Слайд 12Стафилодермии
Глубокий фолликулит
Поражается весь волосяной фолликул
Частое осложнение чесотки, атопического дерматита, масляного
фолликулита
Слайд 13Стафилодермии
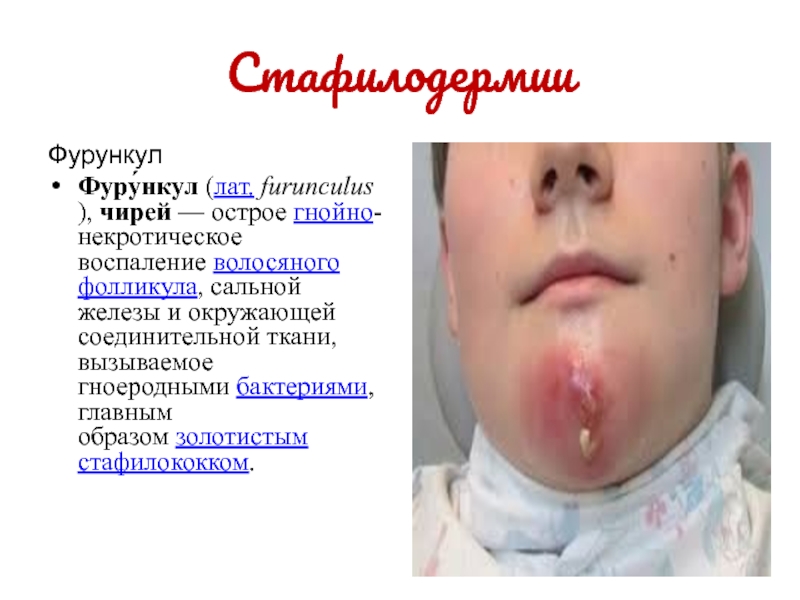
Фурункул
Фуру́нкул (лат. furunculus), чирей — острое гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающей соединительной ткани,
вызываемое гноеродными бактериями, главным образом золотистым стафилококком.
Слайд 14Стафилодермии
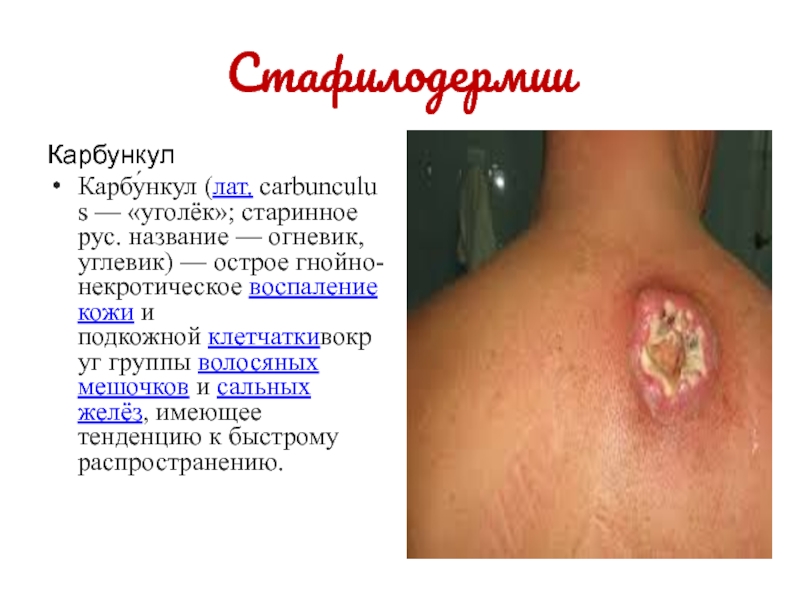
Карбункул
Карбу́нкул (лат. carbunculus — «уголёк»; старинное рус. название — огневик, углевик) — острое гнойно-некротическое воспаление кожи и подкожной клетчаткивокруг
группы волосяных мешочков и сальных желёз, имеющее тенденцию к быстрому распространению.
Слайд 15Стафилодермии
Гидраденит
Гидраденит — гнойный воспалительный процесс, происходящий в апокриновых потовых железах при
проникновении в них стафилококковой инфекции. В большинстве случаев происходит поражение
апокриновых желез подмышечных впадин. Но может встречаться гидраденит околопупочной области, паховых складок, ануса, мошонки, больших половых губ. .Слайд 16Стрептодермии
Стрептодермии – гнойничковые заболевания кожи, вызываемые гемолитическим стрептококком.
На инфицирование стрептококком
организм отвечает экзосерозом, т.е. формированием нефолликулярной пустулы с обильным серозно-гнойным
содержимым.Слайд 17Стрептодермии
Различают:
Поверхностные – стрептококковое импетиго;
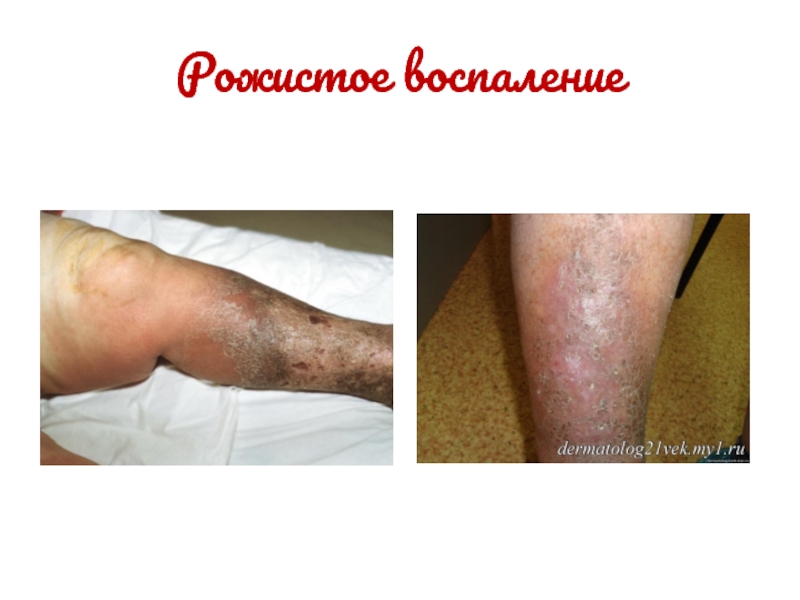
Глубокие – стрептококковая эктима, рожистое воспаление;
Слайд 18Стрептодермии
А также смешанные (стрепто-стафилококковые) пиодермии:
Поверхностные – вульгарное импетиго;
Глубокие - шанкриформная пиодермия;
язвенно–вегетирующая пиодермия;
Слайд 19Стрептодермии
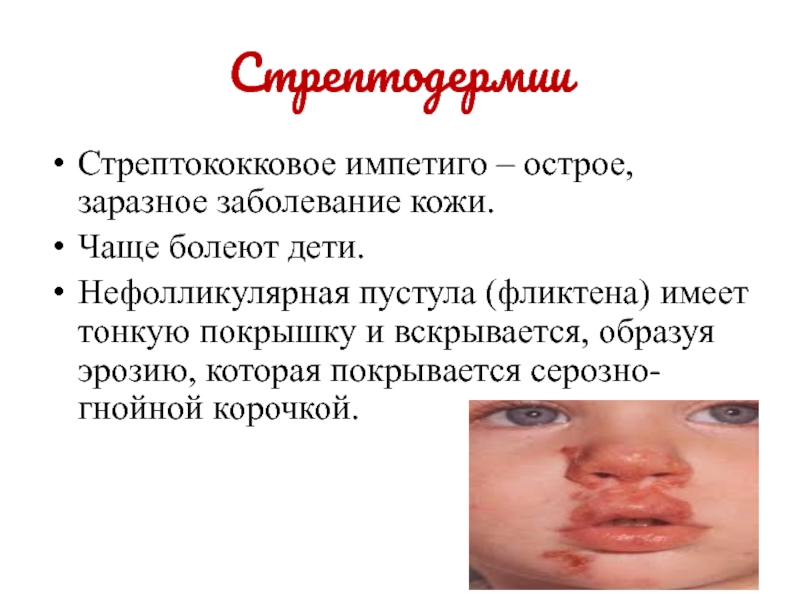
Стрептококковое импетиго – острое, заразное заболевание кожи.
Чаще болеют дети.
Нефолликулярная пустула
(фликтена) имеет тонкую покрышку и вскрывается, образуя эрозию, которая покрывается
серозно-гнойной корочкой.Слайд 20Стрептодермии
Фликтена, как и эрозия, склонны к периферическому росту и дают
отсевы.
Стрептококковое импетиго быстро распространяется по кожному покрову.
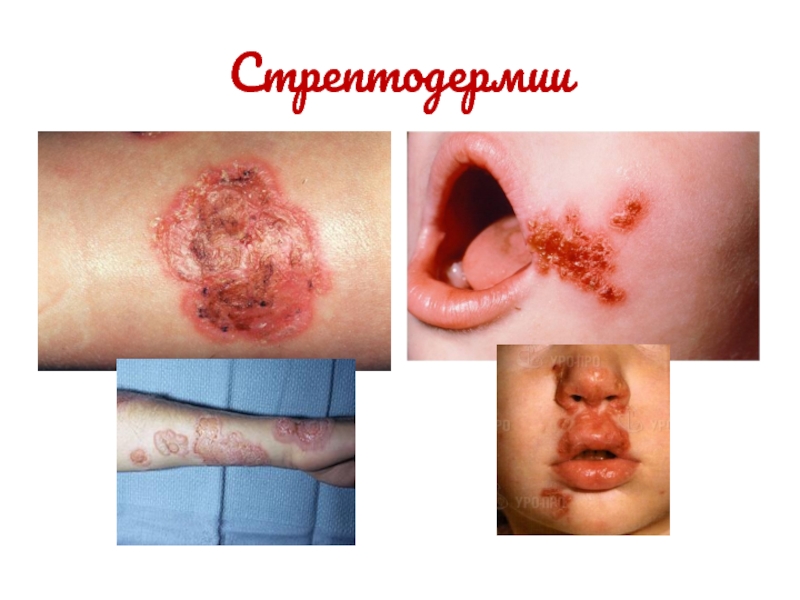
Слайд 22Стрептодермии
Различают:
Стрептококковое импетиго
Щелевидное импетиго (заеда)
Сухой белый лишай
Интертригинозую стрептодермию (опрелость)
Поверхностный панариций
Турниоль
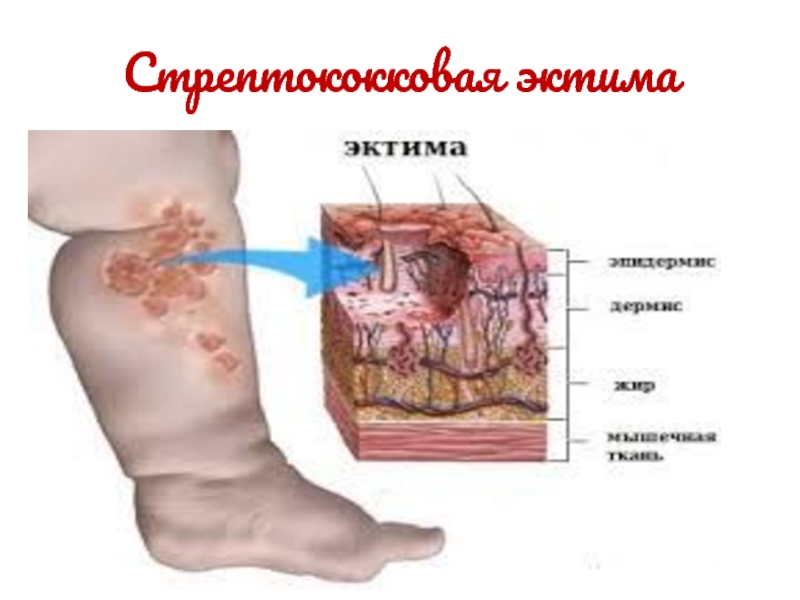
Слайд 24Стрептококковая эктима
Описание
Эктима – это кожное заболевание, при образовании которого происходит
глубокое поражение кожного покрова тела человека. Провоцируется начало развития этого
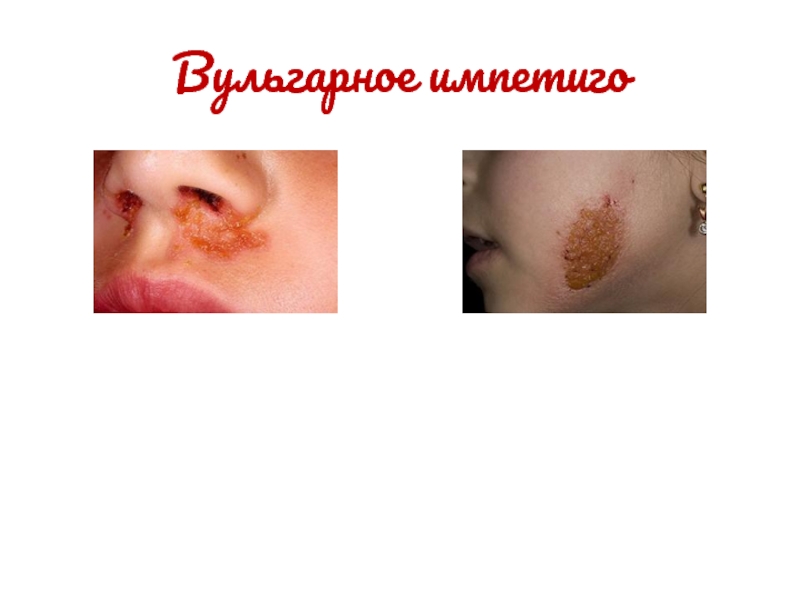
заболевания стафилококком либо стрептококком.Слайд 27Вульгарное импетиго
Вульгарное импетиго – острое, инфекционное заболевание кожи, вызванное последовательным
инфицированием сначала стрептококком, затем – золотистым стафилококком. Заболевание проявляется единичными
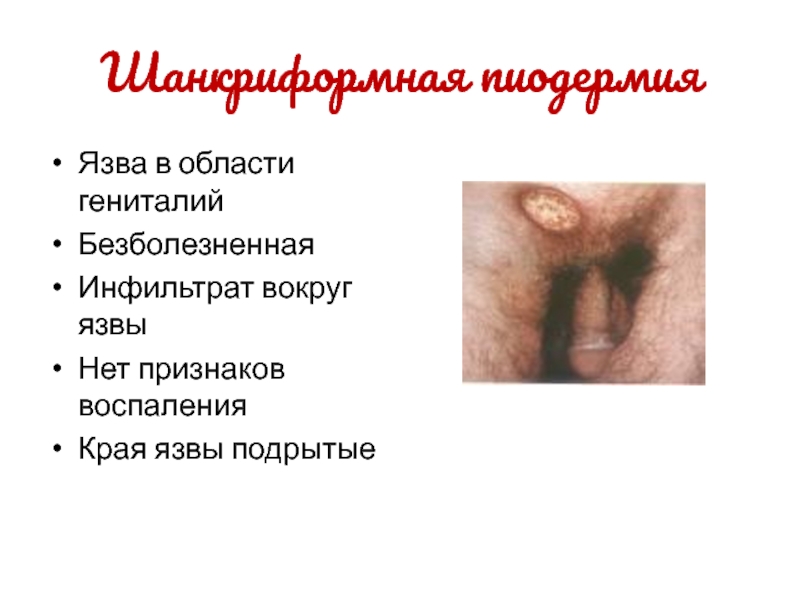
поверхностными пустулами, образующими эрозии с желтыми, «медовыми» корками.Слайд 29Шанкриформная пиодермия
Язва в области гениталий
Безболезненная
Инфильтрат вокруг язвы
Нет признаков воспаления
Края язвы
подрытые
Слайд 30Пиодермии
Лечение:
При поверхностных пиодермиях применяется только наружная симптоматическая терапия в виде
антисептиков (1-2% салициловый спирт, р-р хлоргексидина, ) анилиновых красителей (фукорцин,
1-2% р-р брилиантового зеленого, 2% р-р метиленового синего), линиментов или паст антибактериального действия (левомеколь, линимент стрептоцида, паста стрептоцид-ихтиол-дегтярная).Слайд 31Пиодермии
Лечение:
При глубоких пиодермиях применяют системные антибиотики.
При хронических пиодермиях – присоединяют
специфическую или неспецифическую иммунотерапию.
Слайд 32Пиодермии
Профилактика пиодермии:
Устранение риска производственных травм, микротравм, загрязнения кожных покровов
Исключить на
время болезни водные процедуры
Кипячение и обработка утюгом с паром нательного
и постельного бельяСлайд 34Атопический дерматит – это наследственная хроническая болезнь с частыми обострениями,
особенно в холодное время года. Данное заболевание очень распространено –
им страдает до 12 % человек в мире. Нейродермит – это еще одно название атопического дерматита, заболевания, характеризующегося высыпаниями и сильным зудом кожи.Чаще всего атопический дерматит проявляется в раннем детстве – с 6 до 12 месяцев, чуть реже – с 1 до 5 лет.
Слайд 36ЭПИДЕМИОЛОГИЯ:
Атопический дерматит является одним из самых распространенных заболеваний аллергических заболеваний
Распространенность в экономических развитых странах составляет от 10 до 28%
В
структуре аллергических заболеваний АД составляет 50-75%В Республике Казахстан распространенность АД составляет 123,25 на 1000 детского населения
Слайд 38ФАКТОРЫ РИСКА РАЗВИТИЯ АД
ЭНДОГЕННЫЕ ФАКТОРЫ
Наследственность
Атопия
Гиперреактивность кожи
ЭКЗОГЕННЫЙ ФАКТОРЫ
Причинные факторы (триггеры)
Аллергенные
Неаллергенные
2.
Факторы усугубляющие действие триггеров
Слайд 39Причинные факторы (триггеры)
Аллергенные
Пищевые, бытовые, пыльцевые, эпидермальные, грибковые, бактериальные, вакцинальные
2. Неаллергенные
Психоэмоциональные
нагрузки, изменение метеоситуации, табачный дым, пищевые добавки, поллютанты
Слайд 40Факторы усугубляющие действие триггеров
Климатогеографические
Нарушения характера питания
Нарушения правил режима и ухода
за кожей
Бытовые условия
Вакцинация
Психологический стресс
Острые вирусные инфекции
Слайд 41Причиннозначимые аллергены
Среди причиннозначимых аллергенов при АД ведущая роль принадлежит пищевой
аллергии, которая встречается практически у всех детей, особенно на первом
году жизни (94–100% случаев). По существу, пищевая аллергия является стартовой сенсибилизацией, на фоне которой путем перекрестных реакций формируется гиперчувствительность к другим аллергенам.Как правило, после трех лет доминирующая роль пищевой аллергии уменьшается и возрастает значимость ингаляционных аллергенов – прежде всего бытовых (38%), эпидермальных (35%), пыльцевых аллергенов (32%), бактериальных (20%)
Слайд 42КЛАССИФИКАЦИЯ АД
Стадии развития, периоды и фазы заболевания
Начальная стадия
Стадия выраженных изменений
(период обострения)
- острая фаза
- хроническая фазаСтадия ремиссии
- неполная (подострый период)
- полная
Клиническое выздоровление
Слайд 432. Клинические формы в зависимости от возраста
Младенческая (от 2-3 мес
до 3 лет)
Характеризуется в 70% случаев наличием выраженной экссудации и
мокнутия с развитием острого воспаления кожи в виде эритемы, отека, высыпаний в виде папул и микровезикул (так называемая экссудативная форма).Эти проявления локализованы чаще всего на лице или имеют распространенный характер с поражением кожи туловища и конечностей. У 30% больных характерны гиперемия,инфильтрация и легкое шелушение кожи без экссудации –это эритемато–сквамозная форма АД.
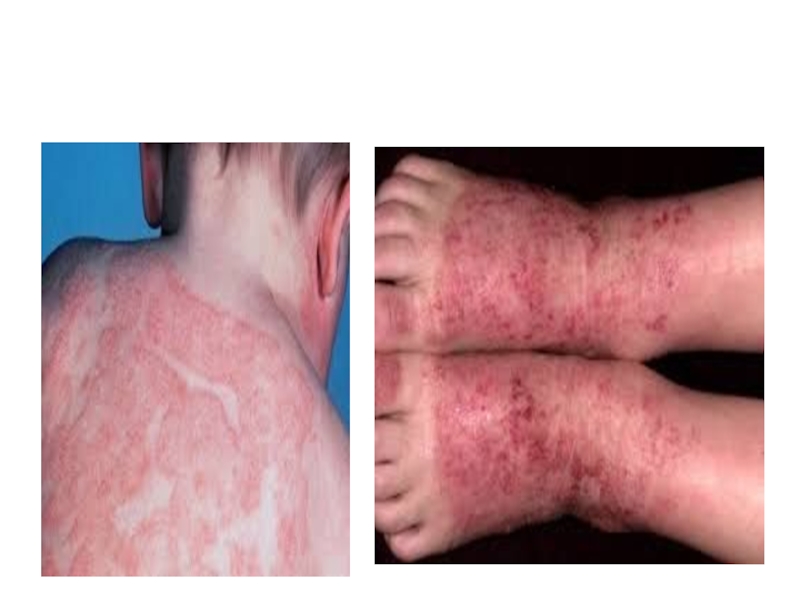
Слайд 44Детская (от 3 до 12 лет)
Проявляется складчатым характером поражения, утолщением
кожи, гиперкератозом, наличием эритематозных папул. В дальнейшем формируются лихеноидные папулы
и очаги лихенификации с типичной локализацией в складках кожи – это лихеноидная форма АД.Подростковая (от 12 до 18 лет)
Характеризуется резко выраженной лихенизацией, су-
хостью и шелушением, преимущественными поражениями кожи лица и верхней части туловища и непрерывно рецидивирующим течением.
Слайд 45Распространенность кожного процесса
3. По распространенности
Ограниченный поражении в патологический процесс вовлекаются
локтевые и/или подколенные складки, кожа кистей или кожа шеи и/или
лица. Площадь поражения не превышает 5% кожного покрова.Распространенный в процессе частично поражена кожа груди, спины, шеи, помимо локтевых и подколенных складок вовлекаются в процесс другие участки кожи конечностей (плечи, предплечья, голени, бедра). Площадь поражения составляет от 5 до 50% кожного покрова.
Диффузный в патологический процесс вовлекается более 50% кожного покрова.
Слайд 464. Тяжесть течения
Легкое течение -частота обострений 1-2 раз в год,
длительность ремиссий 6-8 месяцев
Средней тяжести -частота обострений 3-4 раз в
год, длительность ремиссий 2-3 месяцаТяжелое течение -частота обострений 5 раз и более в год, длительность ремиссий от 1 до 1,5 месяцев и как правило, неполная
5. Клинико-этиологические варианты
с преобладанием
клещевой
грибковой
пыльцевой
и пр. аллергии
Слайд 47ПАТОГЕНЕЗ
Патогенетическую основу АД составляют наследственно-обусловленные IgE-опосредуемые аллергические реакции, являющиеся следствием
сенсибилизации организма к различным группам экзоаллергенов. На формирование и течение
АД существенное влияние оказывают преморбидные факторы, т.е. наследственная предрасположенность к аллергии с полигенными формами наследования.Слайд 49В основе патогенеза АД лежат иммунные механизмы с ведущей ролью
Т–лимфоцитов и клеток Лангерганса. Причем клетки Лангерганса являются основными клетками,
ответственными за IgE–опосредованное накопление аллергенов в коже и их презентацию Т–лимфоцитам. При антигенном контакте идет определенный обмен внутри клеток Лангерганса. Антиген связывается с высокоаффинными рецепторами IgE, которые расположены на поверхности клеток Лангерганса, в них аллергены подвергаются ферментативному расщеплению. Образующийся при этом полипептид специфически распознается Т–клеточным рецептором CD4+ лимфоцитов. Получив информацию, клетки Лангерганса перемещаются в лимфатические узлы, где вступают во взаимодействие с Th0–лимфоцитами, что способствует активации Т–лимфоцитов–хелперов и усилению дифференцировки их в сторону Th2. Это сопровождается выделением цитокинов. При этом Th2–хелперы продуцируют интерлейкины (ИЛ) – ИЛ–4, ИЛ–5, ИЛ–10, ИЛ–13 и активируют В–лимфоциты с локальной гиперпродукцией специфических IgE.При повторном поступлении аллергена происходит дегрануляция тучных клеток с выделением медиаторов воспаления и хемотаксических агентов, которые запускают раннюю фазу аллергической реакции, клинически проявляющуюся выраженным зудом, гиперемией, отеком. Под действием ИЛ–5, ИЛ–6, ИЛ–8 происходит усиление миграции эозинофилов и макрофагов в воспалительный очаг, что определяет темпы хронизации аллергического воспаления кожи. Причем в хронизации АД особое значение имеют эозинофилы–долгожители, продуцируют высокие уровни основного белка эозинофилов, а также обеспечивают активацию Th1–хелперов спреимущественной продукцией интерферона–гамма (ИФН–g). Этот процесс «переключения» Th2–клеток на Th1 связан с повышенной продукцией ИЛ–12, что способствует хронизации аллергического процесса в коже.
Слайд 50ОБЯЗАТЕЛЬНЫЕ КРИТЕРИИ АД
зуд кожных покровов
типичная морфология и локализация кожных высыпаний
хроническое
рецидивирующее течение
атопия в анамнезе или наследственная предрасположенность к атопии
Для
диагностики необходимо иметь все эти критерии 3 и более дополнительных критериевСлайд 51ДОПОЛНИТЕЛЬНЫЙ КРИТЕРИИ
ксероз (сухость) кожных покровов
ладонный ихтиоз
реакция немедленного типа при
кожном тестировании с аллергенами
локализация кожного процесса на кистях и стопах
хейлит
экзема
сосковтрещины за ушами
высокий уровень Ig E в сыворотке крови
начало заболевания в детском возрасте
складки Денье –Моргана (суборбитальные складки)
рецидивирующий коньюктивит
кератоконус (коническое выпячивание роговицы)
передние субкапсулярные катаракты
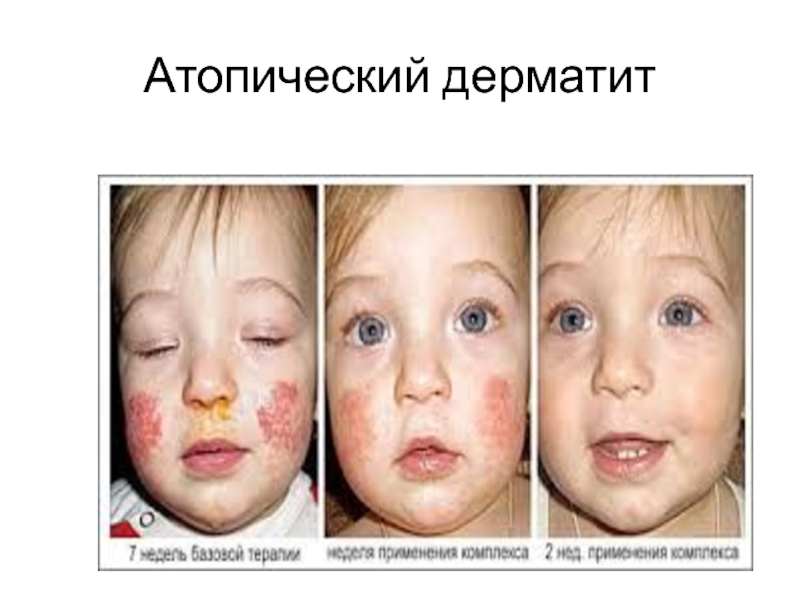
Слайд 52Клиника атопического дерматита у детей:
Типичные элементы сыпи на лице у
ребенка на первом году жизни
Слайд 57Симптом Денни-Моргана:
Это двойная складка в области нижнего века
причиной её возникновения
является аллергически опосредованный отёк
Слайд 58МЕТОДЫ ДИАГНОСТИКИ
Сбор аллергологического анамнеза
Общий анализ крови
Физикальное обследование
Специфическая аллергологическая диагностика
Иммуноглобулин Е
в сыворотки крови
Слайд 59ОСНОВНЫЕ ЦЕЛИ ТЕРАПИИ АД
Устранение или уменьшение воспалительных изменений на коже
и кожного зуда
Восстановление структуры и функции кожи (улучшение микроциркуляции и
метаболизма в очагах поражения, нормализация влажности кожи)Предотвращение развития тяжелых форм заболевания, приводящих к снижению качества жизни больного и инвалидизации
Лечение сопутствующих заболеваний, усугубляющих течение АД
Слайд 60ЛЕЧЕНИЕ
Диетотерапия
Контроль за окружающей среды
Фармакотерапия
Антигистаминные препараты
Мембраностабилизаторы
Препараты улучшающие функции органов пищеварения
Витаминотерапия
Наружная
терапия
Противовоспалительные препараты
Устранение сухости кожи
Наружные средства при вторичном инфицировании
Слайд 61ДИЕТОТЕРАПИЯ
Исключить из рациона питания высоко аллергизирующие продукты– коровье молоко, рыба,
яйцо, куриное мясо, клубника, малина, ананасы, виноград, дыня, хурма, гранаты,
цитрусовые, шоколад, кофе, какао, орехи, мед,грибы, горчица, томаты, свеклаВключить в рацион питания слабо аллергизирующие – конина, баранина (нежирные сорта), кабачки, патиссоны, яблоки зеленой и желтой окраски, белая черешня, зеленый огурец, капуста, картофель (моченный), гречка, кефир
Слайд 62Контроль за окружающей среды
подушки и одеяло должно быть синтетическими или
ватными
в комнате не должно быть мягкой мебели, мягких игрушек, ковров
телевизор
и компьютер в комнате ребенка должны быть убранычастые влажные уборки
в квартире не должно быть животных (кошки, собаки, попугаи, рыбки)
не должно быть цветущих растений
Слайд 63Фармакотерапия
Антигистаминные препараты
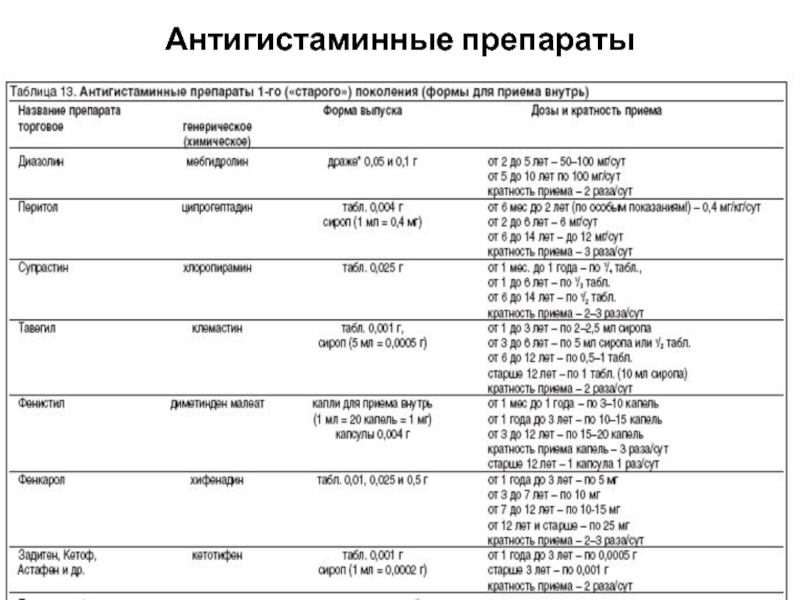
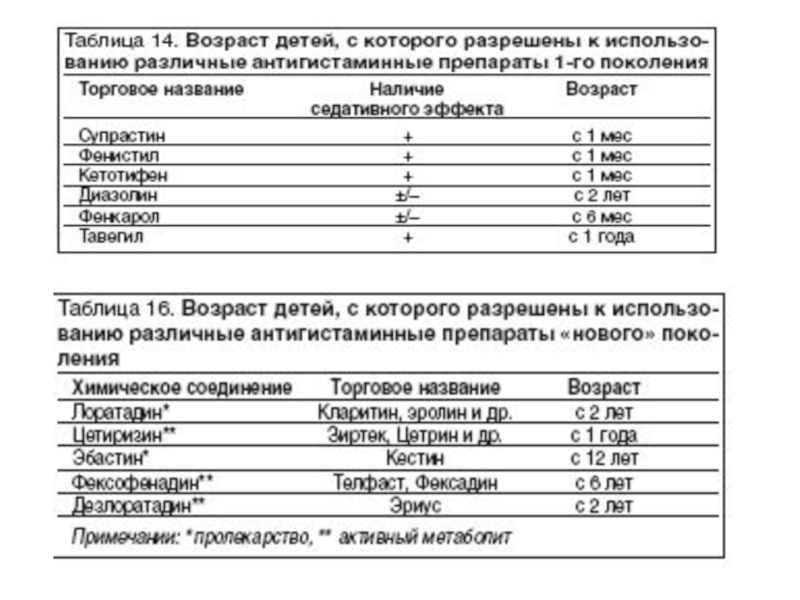
препараты 1-го поколения (супрастин, кестин, тавегил, фенкарол, фенистил)
препараты
2-го поколения (эролин, цетиризин, зиртек, гисталонг, эбастин, носмин)
препараты 3-го поколения
(телфаст, алтива)2. Мембраностабилизаторы
кетотифен, налкром
Слайд 67Мембраностабилизаторы
Кетотифен 0,001. От года до 3 лет по 1\2 таб,
после 3 лет по 1 таб 2 раза в день,
2-3 мес.Налкром –капсулы по 100 мг кромогликата натрия. Назначается с 2-х месячного возраста.
Дозируется: от 2 до 14 лет –по 1 капсуле 4 раза в сутки, от 2 мес до 2 лет 20-40 мг/кг (за исключением недоношенных).
Длительность не менее 3 мес.
Слайд 68ЦЕЛИ НАРУЖНОЙ ТЕРАПИИ
подавление признаков воспаления кожи
устранение сухости кожи
профилактика и устранение
вторичного инфицирования
восстановление поврежденного эпителия
улучшение барьерных функций кожи
Слайд 69Наружная терапия
противовоспалительные препараты:
Наиболее выраженным противовоспалительным эффектом обладают топические ГКС, и
являются современным стандартом противовоспалительной терапии.
ГКС назначаются в острый период
АД при выраженных проявлениях и при его тяжелом течении, короткими курсами 5–7 дней по интермиттирующей методике через день или 2 раза в неделю. Для повышения эффективности топических ГКС при лечении АД целесообразно применять их на фоне смягчающих и питательных средств
Слайд 71Побочные эффекты при ГКС (особенно фторсодержащих)
местных – атрофия кожи, увеличение
апоптоза клеток Лангерганса, формирование стрий, телеангиэктазий, нарушений пигментации; снижение местного
иммунитета с развитием инфекционных осложнений, тахифилаксия, синдром отмены, эритема.системных – угнетение гипоталамо–гипофизарно–надпочечниковой системы, нарушения роста, развитие синдрома Кушинга, особенно при раннем и длительном применении у детей с 2–х лет.
Слайд 72Принципы назначения местных ГКС
Не использовать фторсодержащие топические ГКС
Назначать топические ГКС
при выраженном обострении и тяжелом течении АД, не использовать для
профилактики АДИспользовать эффективные и безопасные ГКС с пролонгированным действием, применять только короткими курсами (не более 2 недель!)
Использовать интермиттирующую методику – через день или 2 раза в неделю, на поверхности не более 20% площади кожи
Не использовать под окклюзионную повязку и на чувствительные участки кожи (лицо, шея, складки)
Выбирать лекарственные формы ГКС в зависимости от активности воспаления и локализации процесса
До начала применения ГКС купировать инфекцию!
Не применять для ГКС метод разведения.
Слайд 74Элидел
Элидел® (Пимекролимус) 1% крем – новый нестероидный противовоспалительный препарат специально
создан для лечения АД может наноситься на любые участки кожи,
в том числе на особо чувствительные (лицо, шея), используется длительно, а также в более раннем возрасте – у детей с 3–х месяцевСлайд 75Наружная терапия
2. Устранение сухости кожи
1. ежедневное купание
2. смягчающие и питательные
средства
Питательные крема (Гидрабис насыщенный крем или Топикрем).
Увлажняющие, питательные крема (Атодерм,
Эмольянт экстрем)3. Наружные средства при вторичном инфицировании:
антисептические средства, наружные антибактериальные препараты (эритромициновые пасты, мазь бактробан и др.)
Слайд 76Местная терапия
При наличии мокнутия – примочки с раствором риванола 1:1000,
р-ром резорцина 1%, 1% раствором танина. Примочки делают несколько раз
в день.После купирования мокнутия применяют мазевую терапию (кремы, мази).
После купирования острого воспалительного процесса используются индифферентные мази и кремы на основе нафтала, дегтя, ихтиола
Слайд 77Местная терапия (2)
4. В подострой фазе целесообразно применение препаратов улучшающих
микроциркуляцию и метаболизм в очагах поражения (актовегин, гепариновая мазь). При
глубоких трещинах и язвенных поражениях показаны эпителизирующие и кератопластические средства (бепантен, солкосерил, мази с витамином А)5. Устранение сухости кожи –увлажняющие детские крема (ежедневно!)
Слайд 78Наружная терапия
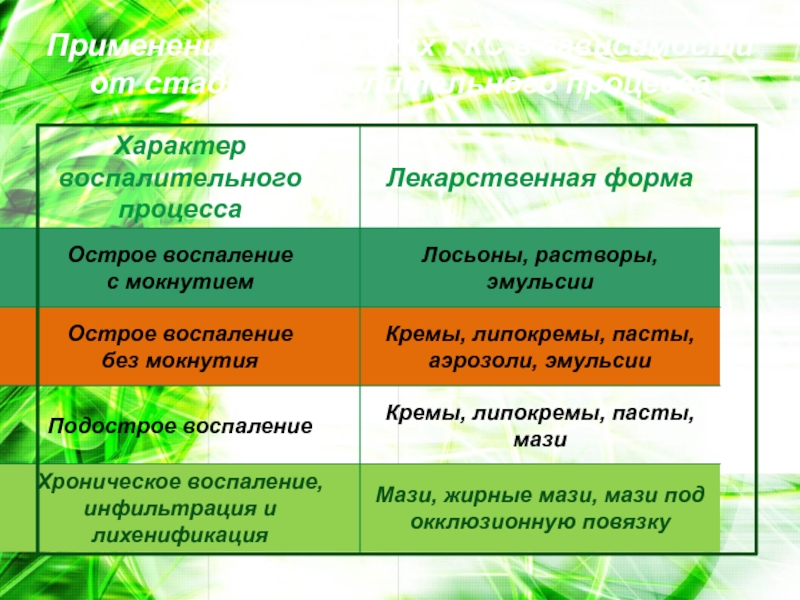
При поражении волосистой части головы особенно удобны лосьоны, эмульсии,
при их отсутствии – кремы или мази (пасты не применяются).
На кожу лица лучше использовать кремы или лосьоны (эмульсии).
На область складок, в особенности подмышечных и пахово-бедренных, применение мазей не рекомендовано. Предпочтение следует отдавать другим лекарственным формам.
Слайд 79Осложненные формы атопического дерматита
Присоединение вторичной бактериальной инфекции – наиболее частое
осложнение АтД. Пиококковые осложнения проявляются в виде различных форм пиодермии:
остиофолликулитов, фолликулитов, стрептококковой фликтены, реже фурункулов или эктимыРазнообразная грибковая инфекция (дерматофиты, дрожжеподобные, плесневые и другие виды грибов) также часто осложняет течение АтД, приводит к более продолжительному течению обострений, отсутствию улучшения или даже ухудшению в теплое время года
Присоединение герпетической вирусной инфекции может привести к редкому, но тяжелому осложнению – генерализованной герпетической экземе Капоши с возможным (при отсутствии адекватной терапии) летальным исходом. Заболевание характеризуется распространенными высыпаниями, сильным зудом, повышением температуры тела до высоких цифр, присоединением пиококковой инфекции, поражением ЦНС, глаз, развитием сепсиса.
Слайд 80Топические комбинированные КС
Препараты, содержащие КС и антибиотики
Бетаметазон + гентамицин
(Целестодерм-В с гармицином, Белогент, Кутерид Г)
Флуоцинолон + неомицин (Синалар
H, Флуцинар N, Флукорт-H) Гидрокортизон + окситетрациклин (Геокортон, Гиоксизон, Оксикорт)
Гидрокортизон + хлорамфеникол (Кортомицетин)
Преднизолон + окситетрациклин (Оксициклозоль)
Триамцинолон + тетрациклин (Полькортолон)
Гидрокортизона ацетат + фузидиевая кислота (Фуцидин Г)
Бетаметазон + фузидиевая кислота (Фуцикорт)
2. Препараты, содержащие КС и антисептики
Гидрокортизон + хлоргексидин (Сибкорт)
Галометазон + триклозан (Сикортен Плюс)
Флуметазон + клиохинол (Лоринден С)
Флуоцинолон + клиохинол (Синалар К, Флукорт Ц)
Преднизолон + клиохинол (Дермозолон)
Слайд 81Топические комбинированные КС
3. Препараты, содержащие КС и противогрибковые средства
Бетаметазон
+ клотримазол (Лотридерм)
Беклометазон + клотримазол (Кандид Б)
Мазипредон +
миконазол (Микозолон)Дифлукортолон + изоконазол (Травокорт)
4. Препараты, содержащие КС, противомикробные и противогрибковые средства
Бетаметазон + гентамицин + клотримазол (Тридерм)
Гидрокортизон + неомицин + натамицин (Пимафукорт)
Гидрокортизон + клиохинол + нистатин (Нистаформ)
5. Препараты, содержащие КС и салициловую кислоту
Бетаметазон + салициловая кислота (Дипросалик, Белосалик)
Слайд 82Больным АтД необходимо:
максимально избегать контактов с сильными моющими (очищающими) средствами
(стиральными порошками, средствами для мытья посуды и т.д.),
максимально исключать
попадание на кожу растворителей (бензина, скипидара, ацетона, диметилсульфоксида и др.), клеев, красок, лаков, избегать контакта с кремом для обуви, воском для натирания полов, средствами для чистки мебели, окон, машин и др.,
избегать контакта кожи рук с соками фруктов и овощей (апельсина, лимона, свежего картофеля, лука, томата),
при стирке, полоскании белья пользоваться перчатками из пластика (не резиновыми, которые могут вызывать экзематозные высыпания), под которые надевать тонкие перчатки из хлопка или льна; продолжительность нахождения в перчатках – не более 20 мин
Слайд 83Профилактика АД
оздоровление окружающей больного обстановки
санация очагов инфекции
назначение сбалансированной терапии
регулирование эмоционально-психических
и физических нагрузок
рекомендации на улучшение качества жизни
Слайд 84РЕАБИЛИТАЦИЯ ДЕТЕЙ С АД
Физические методы терапии – переменное магнитное поле,
лазеротерапия, ультрафонофорез
Санаторно-курортное лечение
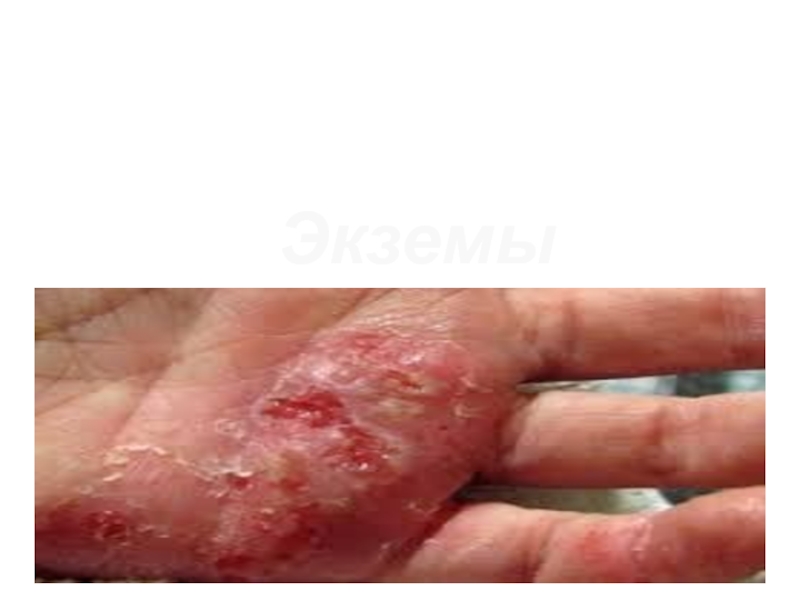
Слайд 86Экзема
Экзема — хроническое рецидивирующее воспаление поверхностных слоев кожи. Это довольно распространенный
недуг — 30-40 процентов кожных заболеваний приходится именно на экзему.
Слайд 87Причины
Причины
Среди причин развития экземы невозможно выделить какую-нибудь одну. Она развивается в результате комплексного воздействия
на организм нейроаллергических, эндокринных, обменных и экзогенных (внешних) факторов. Основную роль играют:
Наследственная предрасположенность
к возникновению аллергической реакции;Иммунные нарушения;
Эндокринные (гормональные) расстройства;
Болезни желудочно-кишечного тракта, печени, а также микозы стоп;
Доказано, что огромную роль при возникновении экземы играет душевное состояние человека, то есть развитие экземы провоцируется стрессами, нервными потрясениями и пр. В ситуации нервного истощения уже существующая экзема обостряется — человек до крови расчесывает пораженные участки кожи.
У детей экзема может проявиться на фоне экссудативного диатеза и атопического дерматита, начиная с младенческого возраста;
Профессиональные факторы — работа на металлургических заводах, химических предприятиях, в фармацевтических и пищевых отраслях, могут вызвать развитие профессиональной экземы. Причем обычно реакция на какие-то конкретные вещества, которые применяются в производстве, возникает не сразу, а развивается со временем, но потом приобретает довольно устойчивый характер.
Слайд 88Определение ЭКЗЕМЫ
Хроническое аллергическое заболевание, характеризующиеся истинным полиморфизмом высыпаний
и эволюционным
развитием
Термин «Экзема» известен
с 4 века до нашей эры
и в
переводе
с греческого языка
обозначает вскипаниеНормальная кожа
Экзема
Слайд 90Патогенез ЭКЗЕМЫ
В патогенезе экзематозного процесса ведущее значение имеют иммунные сдвиги.
У больных экземой выражена дисгаммаглобулинемия (избыток IgG, IgE и дефицит
IgM), уменьшено число функционально активных Т-лимфоцитов, снижено общее число Т-клеток, изменено соотношение хелперных и супрессорных субпопуляций, в связи с чем количество В-лимфоцитов увеличено.Слабость иммунитета при наличии инфекционных антигенных раздражителей проявляется персистенцией бактериальных антигенов с формированием хронического рецидивирующего воспаления в эпидермисе и дерме. При этом возникают патологические циркулирующие иммунные комплексы, повреждающие собственные микроструктуры с образованием серии аутоантигенов, инициирующих формирование аутоагрессивных антител.
Отклонение в работе ЦНС и вегетативной нервной системы играет немаловажную роль в формировании экземы
Патогенетический процесс формирования экземы включает комплекс не конкурирующих, а дополняющих друг друга нейроиммуно-вегетодистонических, инфекционно-аллергических и метаболических механизмов.
Слайд 92Клиническая классификация ЭКЗЕМЫ
Истинная
Дисгидротическая
Пруригинозная
Тилотическая
Микробная (микробная нумулярная экзема, паратравматическая экзема, варикозная экзема,
микотическая экзема)
Себорейная экзема
Профессиональная экзема
Слайд 94Поливалентная сенсибилизация
Хроническое рецидивирующее течение
Формирование экзематозных очагов без чётких границ, «серозные
колодца», островки здоровой кожи в центре очага, выраженная экссудация в
острой стадииОбщие характеристики истиной экземы
Слайд 98Моновалентная сенсибилизация
к инфекционному агенту
Устранение очагов хронической инфекции способствует выздоровлению
Эволюционное
развитие с переходом
в истинную экзему
Четкие границы экзематозных очагов, редко
протекает с экссудациейОбщие характеристики микробной экземы
Слайд 104Часто ассоциируется с наличием в очагах поражения дрожжеподобных грибов рода
Malassezia spp, Candida spp., а также золотистого стафилококка.
К развитию заболевания
предрасполагают себорея и связанные с ней нейроэндокринные расстройства.Поражаются себорейные зоны: волосистая часть головы, лоб, складки кожи за ушными раковинами, верхняя часть груди, межлопаточная область, разгибательная поверхность конечностей.
Тяжёлое течение себорейной экземы является маркёром ВИЧ инфекции
Общие характеристики себорейной экземы
Слайд 106Течение длительное, но регресс быстро наступает после устранения контакта с
производственным аллергеном.
Поражаются открытые участки кожи: тыльные поверхности кистей, предплечья,
лицо, шея, реже – голени и стопы. Диагноз устанавливается профпатологом на основании анамнеза, клинических проявлений, течения заболевания, выяснения условий работы и этиологического фактора болезни.
Повышенная чувствительность к производственным аллергенам выявляется с помощью кожных проб или in vitro (резко положительной РТМЛ и др.).
При упорном течении профессиональной экземы больного освидетельствуют для определения инвалидности по профзаболеванию.
Общие характеристики профессиональной экземы
Слайд 108Проявляется клиническими признаками истинной, себорейной и микробной экзем, при этом
эти признаки могут комбинироваться в различных сочетаниях, на одних участках
могут преобладать признаки истинной, на других себорейной или микробной экземы.Вначале поражаются щеки и лоб (носогубный треугольник остается интактным), затем процесс распространяется на волосистую часть головы, ушные раковины, шею, разгибательные поверхности конечностей, ягодицы, туловище.
Дети страдают от выраженного зуда и бессонницы.
Клиническая картина себорейной экземы у детей может развиться уже на 2-3-й неделе жизни на фоне пониженного питания. Сыпь локализуется на волосистой части головы, лбу, щеках, ушлых раковинах, в заушных и шейных складках.
Общие характеристики детской экземы
Слайд 112Лечение ЭКЗЕМЫ. Системная терапия.
Устранение влияния триггерных факторов
Антигистаминные препараты 1, 2
и 3 поколения
Десенсибилизирующие средства
Психотропные средства: седативные препараты, снотворные, нейролептики, антидепрессанты
Неспецифическая
и специфическая иммунотерапия Препараты нормализующие тонус сосудистой стенки
Системные глюкокортикостероиды
Сосудистые препараты
Слайд 113Антигистаминные препараты
Препараты первого поколения
Хлоропирамин (Супрастин)
Клемастин (Тавегил)
Прометазин (Пипольфен)
Гидроксизин (Атаракс)
Мебгидролин (Диазолин)
Квифенадин
(Фенкарол)
и др.
Слайд 114Клинические рекомендации для дерматологов Россия, 2007 г.
Антигистаминные препараты первого поколения
Слайд 115Снижение терапевтической активности при длительном использовании препарата (тахифилаксия)
нарушение координации
снижение способности
концентрировать внимание
головокружение
сухость слизистых оболочек
седативный эффект
Проникают через ГЭБ
Проявляют сродство к
холинергическим рецепторам Побочные эффекты антагонистов
Н1-рецепторов 1-го поколения
Снижение чувствительности
рецепторов к агенту
при повторном введении
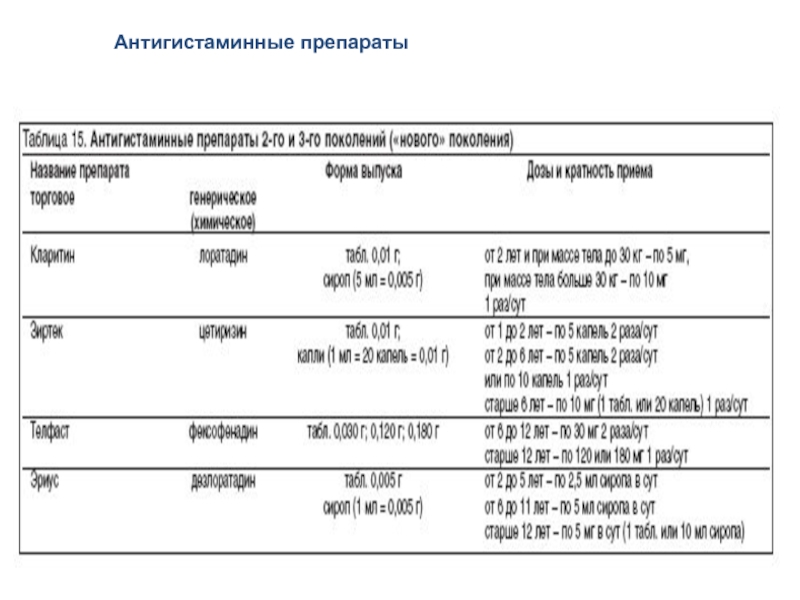
Слайд 116Н1-антагонисты нового поколения
Терфенадин
Гисталонг (Астемизол)
Кларитин (лоратадин)
Эриус (дезлоратадин)
Зиртек (цетиризин)
Телфаст (фексофенадин)
Кестин (эбастин)
Семпрекс (акривастин)
*Dean
A Handley, Anthony Magnetty, Alan J Higgins. Drugs 1998 7
(7): 1045-1054
Слайд 117Преимущества Н1-антагонистов
нового поколения
Высокая специфичность и сродство
к Н1-рецепторам
Быстрое начало
действия
Длительный терапевтический эффект
Не проходят через ГЭБ
Нет седации в терапевтических дозах
Абсорбция
не зависит от приема пищиТахифилаксия не развивается
Слайд 119Лечение ЭКЗЕМЫ. Наружная терапия.
В острую стадию: примочки, эмульсии ГКС и
анилиновые красители
В подострую стадию: кремы и мази ГКС индифферентные наружные
средстваПри присоединении вторичной инфекции комбинированные топические стероиды с содержанием антибиотиков и антимикотиков
При ликвидации воспалительных проявлений экземы назначение лечебной косметики (эмолиентов)
Слайд 120 Для повышения эффективности наружной терапии местный глюкокортикостероид должен:
Назначаться на
ранних этапах лечения, что предупредит тяжёлое течение экземы
Обладать выраженной силой
действия, что позволит быстро купировать воспалительную реакцию кожиОбладать минимумом побочных эффектов, что позволит его длительное применение
Представлен в широком ассортименте лекарственных форм, что позволит его применение на разных стадиях аллергического воспаления и на разных участках кожного покрова
Эффективность, сила действия и безопасность местного глюкортикостероида должна быть определена в исследованиях, отвечающих стандартам доказательной медицины
Топические ГКС в лечении экземы
Слайд 121
Противовоспалительный
Иммунодепрессивный и противоаллергический
Сосудосуживающий
Действие экзогенных ГКС
Слайд 125 Современные требования, предъявляемые к выбору местного глюкокортикостероида при лечении
экзем диктуют необходимость использования негалогенизированных (без атомов фтора и хлора)
топических стероидов из класса сильнодействующихСлайд 126Лечение ЭКЗЕМЫ. Дополнительные методы терапии.
Физиотерапевтические средства: УФО, магнито-лазерная терапия, лазерная
терапия узконаправленного спектра
Ультрафиолетовое и лазерное облучение крови
Гипербарическая оксигенация
Рефлексотерапия в виде
акупунктуры, лазеропунктуры Санаторно-курортное лечение на Черноморском побережье, на Мертвом и Средиземном море.
Слайд 129Красный плоский лишай (КПЛ) - хронический мультифакториальный, иммунозависимый дерматоз, характеризующийся
мономорфной пролиферативной сыпью на коже и слизистых оболочках
Слайд 130В этиологии и патогенезе заболевания большая роль отводится:
инфекционным факторам
(вирусам),
неврогенным нарушениям,
токсико-аллергическим воздействиям
(в
том числе лекарственным),хроническим болезням, ослабляющим
защитные силы макроорганизма,
изменениям в иммунной системе,
характерным для аутоиммунных
процессов.
Слайд 131В развитии КПЛ наибольшее значение имеют:
инфекции (вирусная),
нейрогенные,
иммунные нарушения,
токсико-аллергические реакции,
обменные процессы;
возможна роль наследственной предрасположенности.
Заболевание встречается во всех
возрастных группах.Слайд 132КПЛ –хронический процесс, реже подострый, иногда бывает острым.
Возникает КПЛ исключительно
на коже, либо исключительно на слизистых полости рта, либо одновременно
на коже и слизистых.Изолированное поражение слизистой оболочки полости рта наблюдается в 75-78% случаев.
Слизистая оболочка чаще поражается у женщин от 40 до 60 лет.
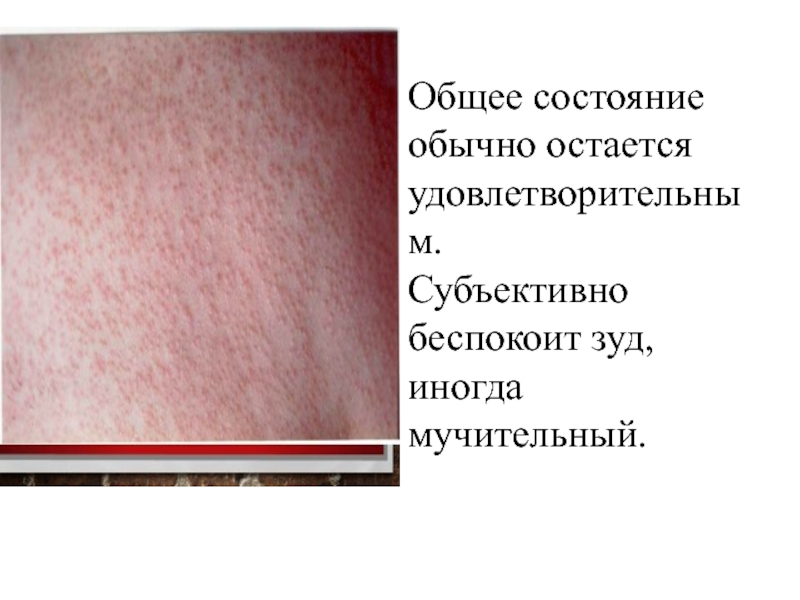
Слайд 133Общее состояние обычно остается удовлетворительным.
Субъективно беспокоит зуд, иногда мучительный.
Слайд 134КЛАССИФИКАЦИЯ
1. Типичная форма.
2. Экссудативно-гиперемическая форма.
3. Эрозивно-язвенная.
4. Буллезная.
5. Гиперкератотическая.
6. Атипичная
форма.
7. Коралловидная.
8. Вегетирующая, веррукозная.
9. Пигментная форма.
10. Атрофический КПЛ.
11.
Анулярный КПЛ.Слайд 135Типичная. Для нее характерна определенная локализация поражений,появление мелких по размеру
папул, которые имеют серо-белый цвет. В последствии папулы сливаются с
образованием бляшек, которые имеют характерный блеск (на слизистых оболочках они не блестят).Слайд 137Кольцевидная. Кожные высыпания по форме напоминают кольца, которые чаще всего
локализуются на половых органах. Эритематозная. Для этой формы заболевания характерно
появление ярко-окрашенных в малиновый цвет высыпаний. В их области кожа отечная и шелушится. Также наблюдаются папулы, которые мягкие на ощупь.Слайд 139Бородавчатая, или веррукозная. При этой форме наблюдается образование плоских бородавок,
которые снаружи имеют продырявленный вид (ячеистая поверхность) и покрыты незначительным
количеством чешуек. В периферической части бородавок выявляются папулы. Именно эта форма заболевания сопровождается очень сильно выраженным зудом.Пемфигоидная. Эта форма отличается от других тем, что наблюдается образование пузырьков, на месте которых может остаться пигментация.
Слайд 141Атрофическая. При ней появляются белый пятна, имеющие перламутровый оттенок.
Эрозивно-язвенная,
при которой образуются эпителиальные дефекты с нечеткими контурами на одних
участках, а на других наблюдаются типичные кожные элементы, характерные для красного плоского лишая.Слайд 143Основной морфологический элемент—уплощенная папула:
имеет плоскую форму,
восковидный блеск,
размеры от
1—2 до 5 мм,
полигональные очертания,
пупковидное вдавление в центре,
цвет красно-фиолетовый ,
шелушение незначительное,
чешуйки отделяются с трудом;
при смазывании папул растительным маслом обнаруживается сетевидный рисунок—симптом сетки Уикхема.
Слайд 144имеется склонность к скученному расположению высыпаний,
группировка с образованием дуг,
гирлянд, линий, иногда образуются бляшки;
расположение сыпи симметричное;
локализация — сгибательные поверхности
конечностей, туловище, слизистые;субъективно—зуд различной интенсивности вплоть до нестерпимого;
возможно поражение ногтевых пластинок.
Слайд 145На слизистой оболочке полости рта различают 5 клинических форм КПЛ:
Типичную
Экссудативно-гиперемическую
Эрозивно-язвенную
Буллезную
Инфильтративно-перигландулярную.
Слайд 146Типичные очаги поражения КПЛ на слизистых полости рта наблюдаются билатерально,
в области щек в проекции моляров, на деснах, на спинке
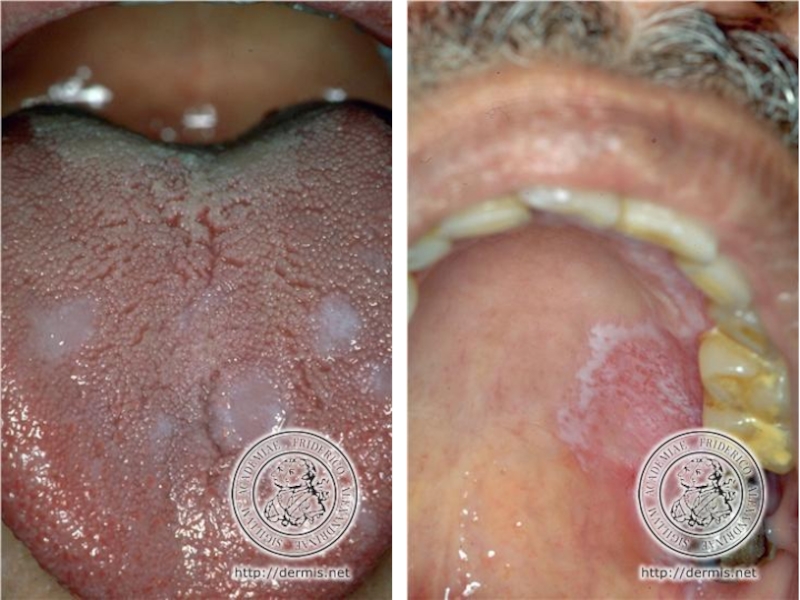
языка, реже на красной кайме губ и других участках. Патологический процесс проявляется в виде:кружева
белых полосок
кератотических колец
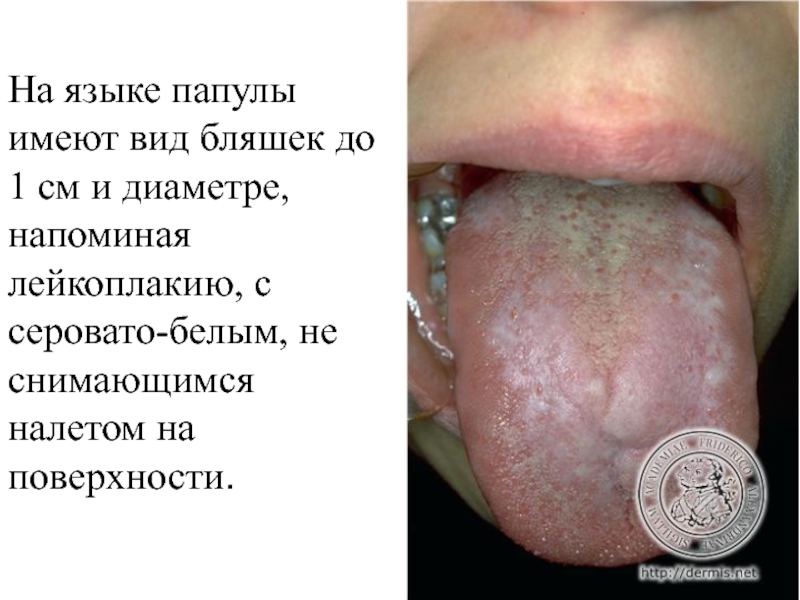
Слайд 147На языке папулы имеют вид бляшек до 1 см и
диаметре, напоминая лейкоплакию, с серовато-белым, не снимающимся налетом на поверхности.
Слайд 151На красной кайме губ папулы имеют либо звёздчатую форму, либо
сливаются в виде сплошной шелушащейся полосы;
Слайд 153В полости рта субъективно может определяться сухость, небольшая болезненность при
приеме грубой и горячей пищи.
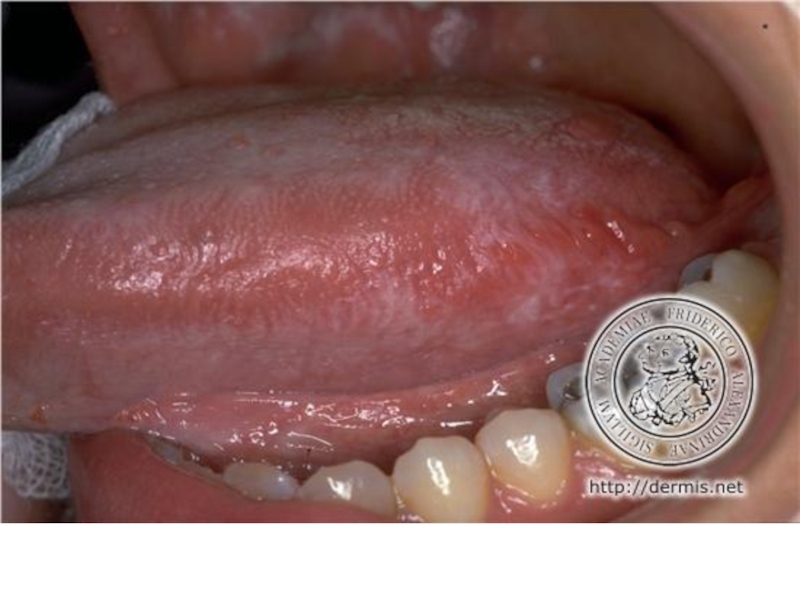
На слизистой полости рта высыпания локализуются
на слизистой оболочке щек, по линии смыкания коренных зубов, на языке, губах, реже на деснах, небе и дне полости рта.Слайд 154Диагностика
Постановка диагноза красного плоского лишая осуществляется врачом-дерматологом и не представляет
больших затруднений, так как почти всегда удается обнаружить типичные бляшки
многоугольной формы с характерным цветом, гладкой поверхностью, пупкообразными вдавлением, поперечной исчерченностью.Множественные высыпания склонны к группировке и локализуются в "излюбленных" местах: преимущественно на сгибательных поверхностях предплечий, в локтевых сгибах, подмышечных впадинах, нижней части живота, на пояснице, внутренней поверхности бедер, половых органах и голенях.
Для уточнения диагноза производят биопсию кожи.
Слайд 155Лечение
должно быть комплексным, патогенетическим и индивидуализированным, с использованием современных
средств и методов.
Важно учитывать:
условия, способствующие появлению болезни,
факторы риска, сопутствующую патологию, наличие очагов фокальной инфекции,
предшествующее лечение и
переносимость лекарственных веществ.
Слайд 156
- При лечении красного плоского лишая важно учитывать условия,
способствующие появлению болезни. При этом необходимо устранить факторы риска –
бытовые и профессиональные вредности, сопутствующие заболевания, очаги инфекции.- Проводят санацию полости рта, протезирование. Пищевые продукты не должны вызывать раздражение слизистых оболочек рта. Обращается внимание на предшествующее лечение и переносимость лекарственных веществ.
- В качестве основной терапии лишая назначают гормоны в сочетании с производными 4-аминохинолина (гидроксихлорохин, хлорохин 250мг/сут).
- При наличии выраженного зуда показаны успокаивающие средства и антидепрессанты, способствующие нормализации сна и уменьшению зуда, а также антиаллергические препараты (тавегил, кларитин, телфаст и др.)
Слайд 157Ретиноиды наиболее эффективны при поражении слизистой оболочки рта и красной
каймы губ
С успехом применяют:
аналоги витамина А – каротиноиды (особенно при
атипичных формах, в частности эрозивно-язвенной, а также при поражении слизистой рта и половых органов);витамин Е (α-токоферола ацетат), используемый как антиоксидант и ингибитор системы цитохрома Р-450, позволяет при комплексном лечении кортикостероидами снизить суточную дозу и сократить сроки стероидной терапии.
Слайд 158Методы немедикаментозной терапии :
фототерапия (субэритемные дозы
УФО)
-метод фотохимиотерапии (PUVA),
Для прерывания кооперативной связи иммуно-компетентных клеток в качестве базисной терапии
назначают:глюкокортикостероиды в сочетании с
производными 4-аминохинолина (хлорохин);
вилозен (препарата вилочковой железы крупного рогатого скота ),
широко используются экзогенные
интерфероны (реаферон, циклоферон).
Слайд 159Литература
- Дерматовенерология. Национальное руководство / Под ред. Ю.К. Скрипки-на, Ю.С.
Бутова, О.Л. Иванова. - М.: ГЭОТАР-Медиа, 2011. - 1024 с.
- (Серия«Национальные руководства».)- Дерматовенерология / Под ред.А.А. Кубановой. - М.:ДЭКС-ПРЕСС, 2010. -428 с. - (Клинические рекомендации. Российское общество дерматовенероло-гов)
- Чеботарёв В.В., Байда А.П. Руководство для врачей общей практики (семей-ных врачей) по дерматовенерологии. - Ставрополь: Седьмое небо, 2009. - 328 с.