Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Клапанная болезнь сердца. Рекомендации ЕОК 2017г
Содержание
- 1. Клапанная болезнь сердца. Рекомендации ЕОК 2017г
- 2. Вопросы, на которые необходимо ответить при обследовании
- 3. Слайд 3
- 4. Слайд 4
- 5. Ключевые положения Тщательные осмотр, изучение анамнеза и симптомов
- 6. Ключевые положенияПринятие решения в отношении пожилых пациентов
- 7. Аортальная недостаточностьЭксцентрическая гипертрофия ЛЖ (гипертрофия миокарда +дилатация
- 8. Аортальная недостаточностьI тон на верхушке ослабленИзменения II тона (усиление/ослабление)Патологический III тонДиастолический шум на аорте
- 9. Функциональный диастолический шум ФлинтаОтносительный стеноз митрального клапана.
- 10. Слайд 10
- 11. Слайд 11
- 12. Слайд 12
- 13. Медикаментозное лечениеОперированным пациентам, у которых сохраняются симптомы
- 14. Динамическое наблюдение Все бессимптомные пациенты с
- 15. Ключевые положенияПри аортальной недостаточности необходима оценка морфологии
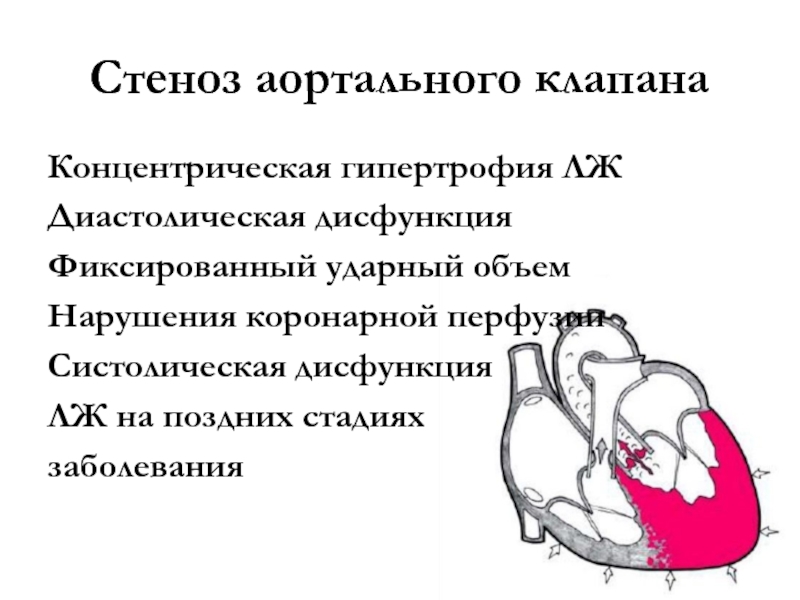
- 16. Стеноз аортального клапанаКонцентрическая гипертрофия ЛЖДиастолическая дисфункцияФиксированный ударный объемНарушения коронарной перфузииСистолическая дисфункция ЛЖ на поздних стадиях заболевания
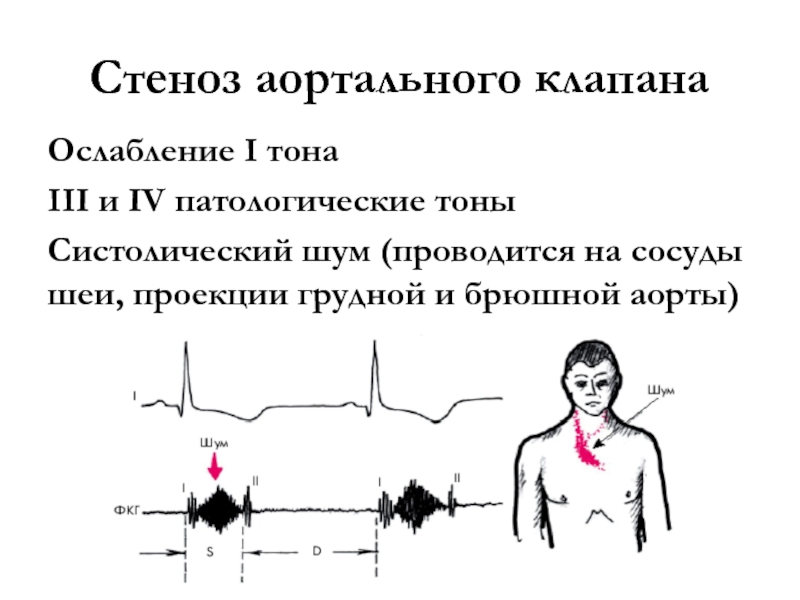
- 17. Стеноз аортального клапанаОслабление I тонаIII и IV
- 18. Слайд 18
- 19. Слайд 19
- 20. Слайд 20
- 21. Динамическое наблюдение Асимптомный тяжелый аортальный стеноз
- 22. Ключевые положенияДиагноз тяжелого аортального стеноза требует оценки
- 23. Митральная недостаточностьЭксцентрическая гипертрофия и дилатация ЛП и ЛЖСнижение эффективного СВЛегочная гипертензия (не всегда)
- 24. Митральная недостаточностьОслабление I тонаАкцент II тона на легочной артерииПатологический III тонСистолический шум на верхушке
- 25. Функциональный диастолический шум КумбсаЗначительная дилатация ЛЖ и ЛП при отсутствии расширения фиброзного кольца клапана
- 26. Слайд 26
- 27. Слайд 27
- 28. Слайд 28
- 29. Медикаментозная терапияПри острой митральной недостаточности для уменьшения
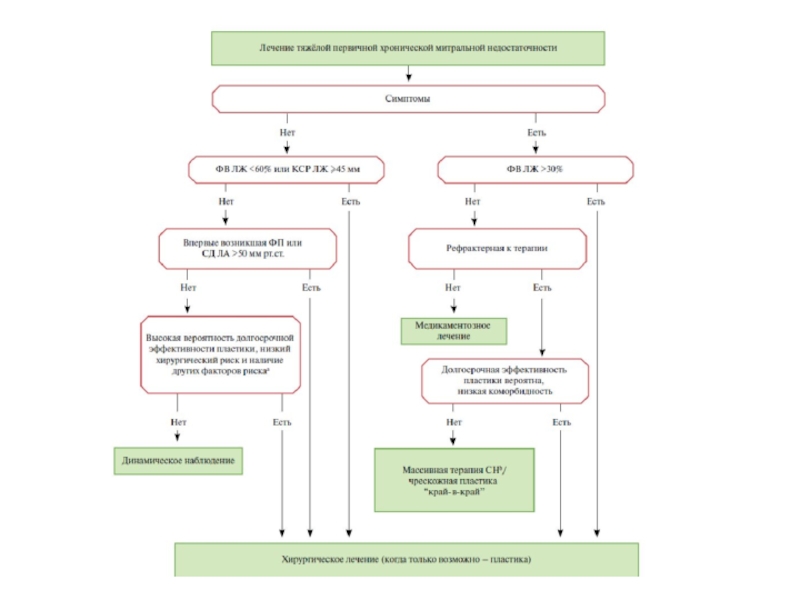
- 30. Динамическое наблюдениеБессимптомные пациенты с тяжелой митральной недостаточностью
- 31. Ключевые моменты ЭхоКГ необходима для оценки этиологии
- 32. Ключевые моментыПри вторичной митральной недостаточности нет убедительных
- 33. Митральный стенозГипертрофия и дилатация ЛПЛегочная гипертензия (артериальная)Гипертрофия и дилатация ПЖ«Фиксированный» ударный обьем
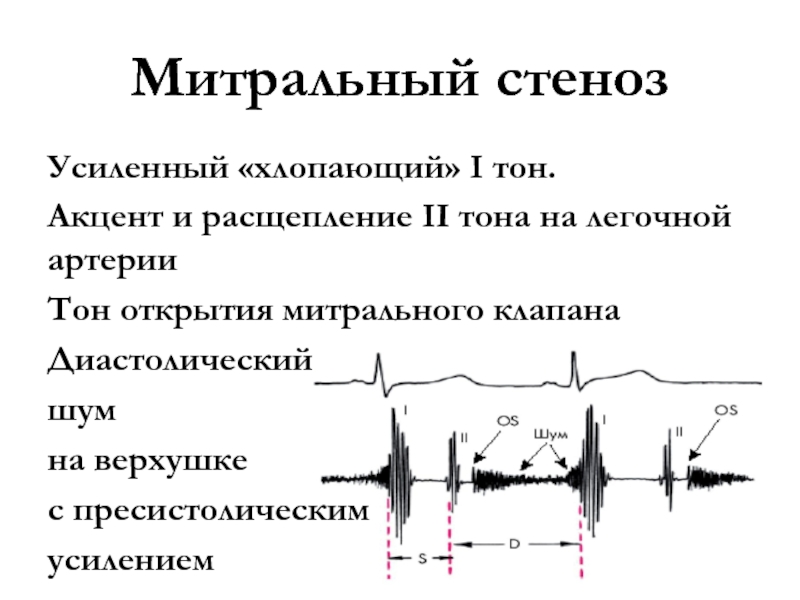
- 34. Митральный стенозУсиленный «хлопающий» I тон.Акцент и расщепление
- 35. Функциональный шум Грэма-Стилла
- 36. Слайд 36
- 37. Слайд 37
- 38. Слайд 38
- 39. Медикаментозное лечениеАнтикоагулянтная терапия: впервые возникшая или пароксизмальная
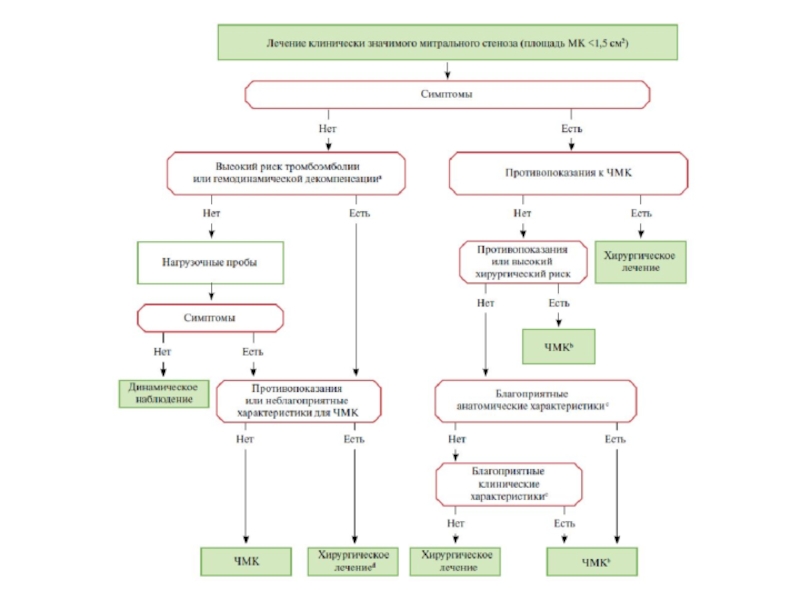
- 40. Динамическое наблюдениеАсимптомные пациенты с клинически значимым митральным стенозом,
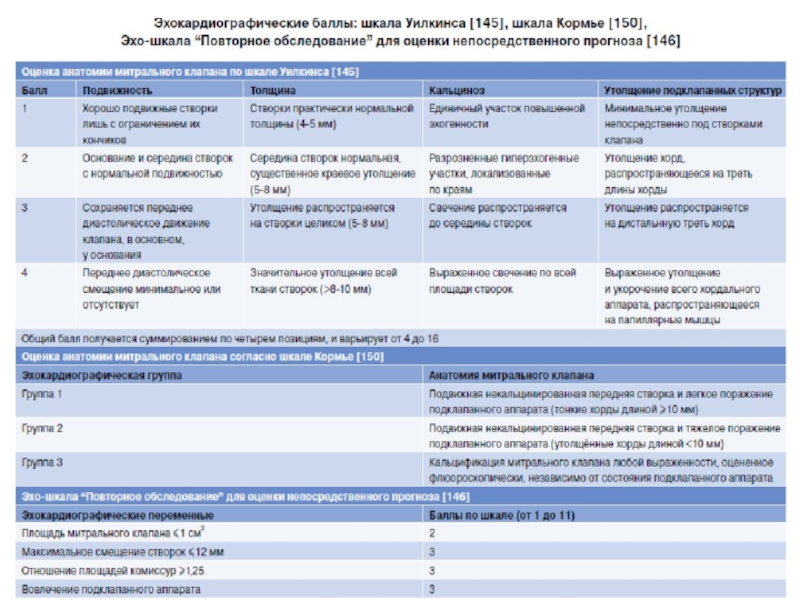
- 41. Ключевые положенияБольшинству пациентов с тяжелым митральным стенозом
- 42. Трикуспидальная недостаточностьЭксцентрическая гипертрофия ПЖ и ППЗастой крови в венах большого круга кровообращенияСнижение сердечного выброса
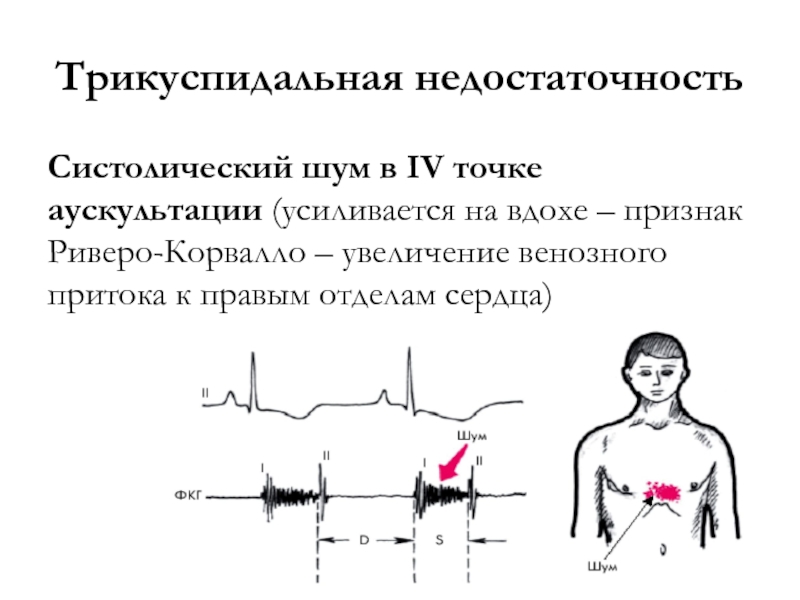
- 43. Трикуспидальная недостаточностьСистолический шум в IV точке аускультации
- 44. Слайд 44
- 45. Слайд 45
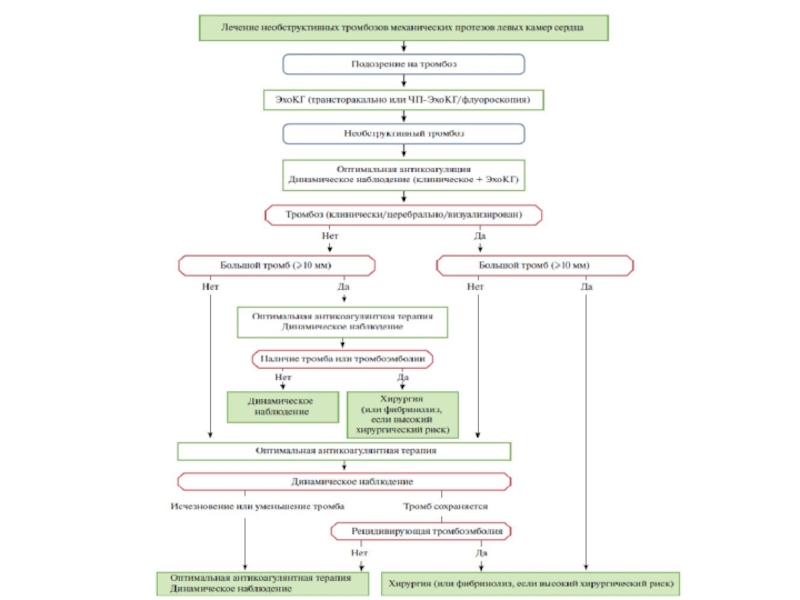
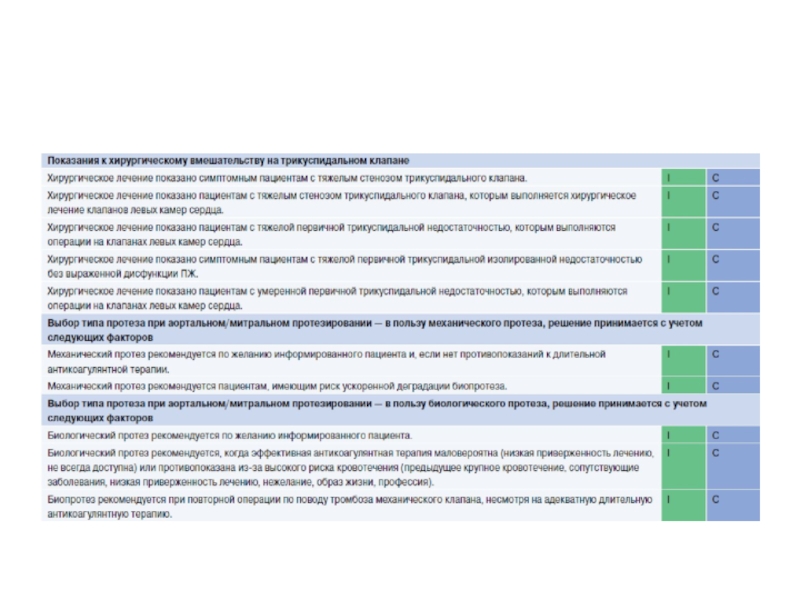
- 46. Антикоагулянтная терапия при механических протезах клапанов
- 47. Антикоагулянтная терапия при механических протезах клапанов
- 48. Антикоагулянтная терапия при биологических механических протезах клапанов
- 49. Слайд 49
- 50. Слайд 50
- 51. Слайд 51
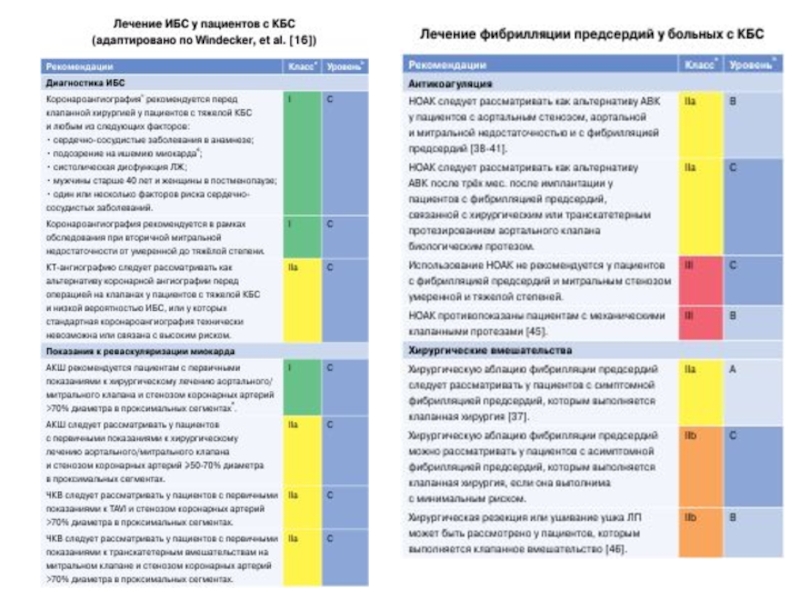
- 52. ИБС и КБС
- 53. Слайд 53
- 54. Слайд 54
- 55. Слайд 55
- 56. Слайд 56
- 57. Слайд 57
- 58. Спасибо за внимание
- 59. Скачать презентанцию
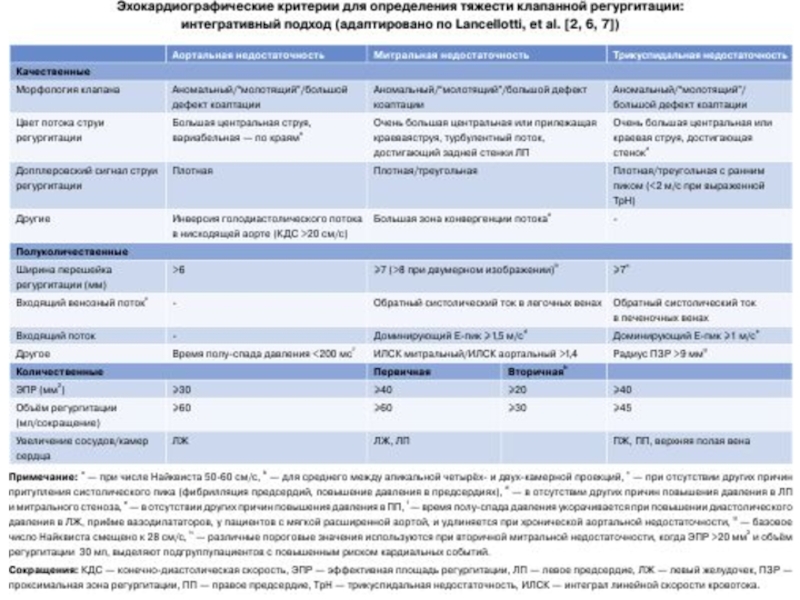
Вопросы, на которые необходимо ответить при обследовании пациентов, планируемых на клапанное вмешательствоНасколько тяжелая КБС?Какова этиология КБС?Есть ли у пациента клинические симптомы?Связаны ли эти симптомы с клапанным заболеванием?Есть ли у асимптомного пациента
Слайды и текст этой презентации
Слайд 2Вопросы, на которые необходимо ответить при обследовании пациентов, планируемых на
клапанное вмешательство
Насколько тяжелая КБС?
Какова этиология КБС?
Есть ли у пациента клинические
симптомы?Связаны ли эти симптомы с клапанным заболеванием?
Есть ли у асимптомного пациента признаки того, что исход заболевания ухудшится, если вмешательство будет отложено?
Каковы ожидаемая продолжительность жизни пациентаа и ожидаемое качество жизни?
Перевешивает ли ожидаемая польза от вмешательства его риски?
Каков оптимальный характер вмешательства? Хирургическая замена клапана (механическим или биологическим протезом), хирургическая пластика клапана или транскатетерная процедура?
Достаточны ли имеющиеся ресурсы клиники (опыт клиники и результативность каждого варианта вмешательств) для планируемого вмешательства?
Каковы пожелания пациента?
Слайд 5Ключевые положения
Тщательные осмотр, изучение анамнеза и симптомов пациента имеют решающее
значение для диагностики и лечения КБС.
ЭхоКГ является ключевым методом диагностики
КБС, оценки её выраженности и прогноза. Остальные неинвазивные исследования, такие, как стресс-тесты, МРТ, компьютерная томография (КТ), флюороскопия и биомаркёры, являются дополнительными, а инвазивные исследования, кроме предоперационной КАГ, ограничиваются только теми ситуациями, когда неинвазивные исследования не информативны.Стратификация риска имеет важное значение для принятия решения о соотношении риска вмешательства против ожидаемого естественного течения КБС.
.
Слайд 6Ключевые положения
Принятие решения в отношении пожилых пациентов требует учёта специальных
условий, в том числе, ожидаемой продолжительности и качества жизни, сопутствующих заболеваний
и общего состояния (астенизации).Для обеспечения высококачественной медицинской помощи пациентам и обеспечения надлежащего уровня подготовки врачей необходимы Центры Клапанной Хирургии с высокоспециализированными мультидисциплинарными командами специалистов, комплексным оборудованием и достаточным объемом процедур.
НОАК могут использоваться у пациентов с ФП и стенозом аорты, аортальной регургитацией, митральной регургитацией или биопротезами аортального клапана не ранее, чем через 3 мес. после имплантации, но противопоказаны при митральном стенозе и механических клапанных протезах
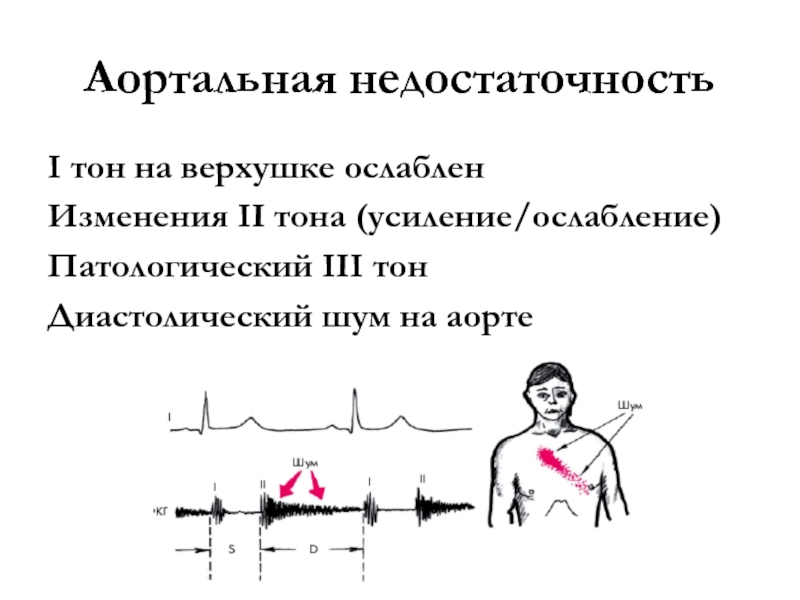
Слайд 7Аортальная недостаточность
Эксцентрическая гипертрофия ЛЖ (гипертрофия миокарда +дилатация полости)
Систолическая дисфункция левого
желудочка
Особенности заполнения кровью артериального русла: снижение диастолического давления в аорте,
увеличение пульсового давления в аорте«Фиксированный» сердечный выброс
Нарушение перфузии периферических
органов и тканей.
Недостаточность коронарного
кровообращения
Слайд 8Аортальная недостаточность
I тон на верхушке ослаблен
Изменения II тона (усиление/ослабление)
Патологический III
тон
Диастолический шум на аорте
Слайд 9Функциональный диастолический шум Флинта
Относительный стеноз митрального клапана. Возникает в результате
смещения передней створки клапана струей крови из аорты.
Слайд 13Медикаментозное лечение
Оперированным пациентам, у которых сохраняются симптомы СН или гипертонии,
могут быть назначены иАПФ, БРА и бета-блокаторы.
У пациентов с синдромом
Марфана бета-блокаторы и/или лозартан могут замедлять дилатацию корня аорты и снижать риск аортальных осложнений; их следует рассматривать как на дооперационном, так и на послеоперационном этапе.Женщинам с синдромом Марфана и диаметром аорты >45 мм настоятельно рекомендуется воздержаться от беременности до хирургического лечения из-за высокого риска диссекции.
Слайд 14Динамическое наблюдение
Все бессимптомные пациенты с выраженной аортальной недостаточностью
и нормальной функцией ЛЖ должны проходить обследование не менее 1 раза в год.
У пациентов с впервые установленным диагнозом, или при существенной динамике в размерах ЛЖ и/или фракции выброса, или приближении к пороговым значениям показаний к операции, обследования следует выполнять с интервалом 3-6 мес. В сомнительных случаях может быть полезным определение уровня BNP, так как его прирост в динамике указывает на снижение сократительной функции ЛЖ.
Пациентам с минимальной и умеренной аортальной недостаточностью можно проводить клинический осмотр ежегодно, а ЭхоКГ выполнять 1 раз в 2 года.
При дилатации восходящей аорты (>40 мм) рекомендуется выполнить КТ или МРТ. Дальнейший мониторинг размеров аорты следует выполнять методом ЭхоКГ и/или МРТ. Любой прирост диаметра >3 мм должен быть подтвержден КТ ангиографией/ МРТ и сопоставлен с исходными данными.
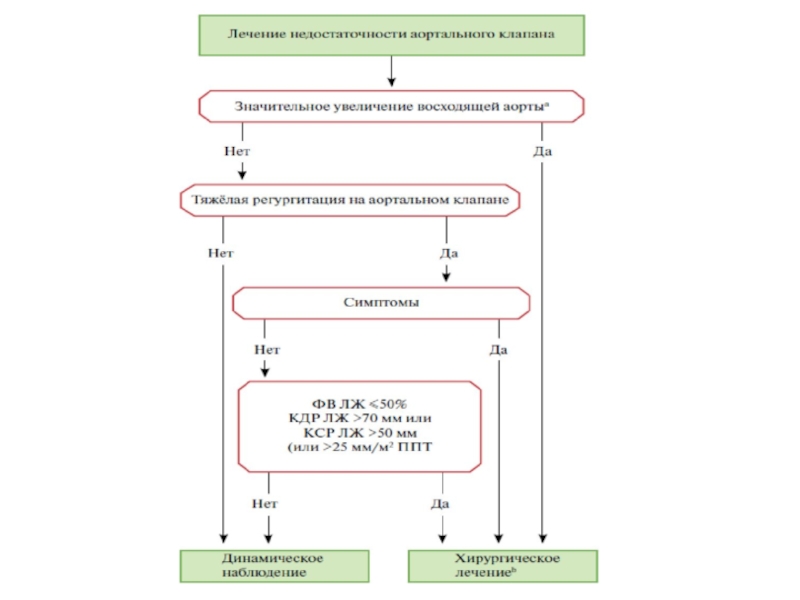
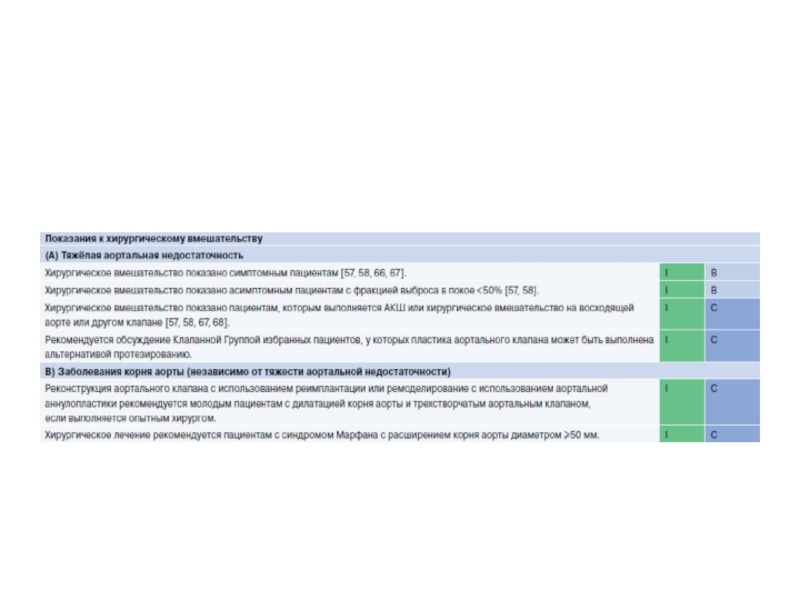
Слайд 15Ключевые положения
При аортальной недостаточности необходима оценка морфологии клапана, механизма и выраженности
регургитации, а также тщательная оценка дилатации аорты.
У бессимптомных
пациентов с тяжелой аортальной недостаточностью обязательным является тщательное динамическое наблюдение за общим состоянием, размером и функцией ЛЖ. Самым значимым показанием к хирургическому вмешательству на клапане является наличие клинических симптомов (спонтанных или при нагрузочных пробах) и/или документированная ФВ ЛЖ 50 мм.
У пациентов с расширенной аортой выявление заболевания аорты и точное определение размеров аорты имеют решающее значение для определения сроков и характера вмешательства.
У части пациентов, оперирующихся в экспертных центрах, вместо протезирования аортального клапана следует рассматривать возможность реконструкции аортального клапана и клапан-сберегающей хирургии аорты.
Слайд 16Стеноз аортального клапана
Концентрическая гипертрофия ЛЖ
Диастолическая дисфункция
Фиксированный ударный объем
Нарушения коронарной перфузии
Систолическая
дисфункция
ЛЖ на поздних стадиях
заболевания
Слайд 17Стеноз аортального клапана
Ослабление I тона
III и IV патологические тоны
Систолический шум
(проводится на сосуды шеи, проекции грудной и брюшной аорты)
Слайд 21Динамическое наблюдение
Асимптомный тяжелый аортальный стеноз следует повторно обследовать
не реже 1 раза в 6 мес. на предмет появления
клинической симптоматики (снижение толерантности к физической нагрузке, в идеале — с использованием нагрузочных тестов, если симптоматика неоднозначна) и изменений ЭхоКГ-параметров. Должна быть рассмотрена необходимость определения динамики уровня натрийуретического пептида.Пациентов с легким и умеренным аортальным стенозом и выраженной кальцификацией, следует обследовать ежегодно.
У более молодых пациентов с легким аортальным стенозом и без значимой кальцификации интервалы между повторными обследованиями могут быть увеличены до 2-3 лет.
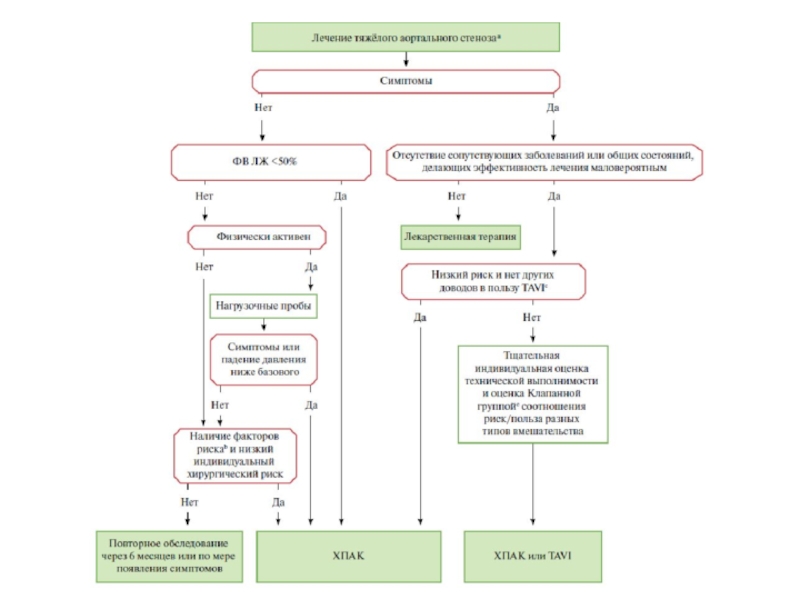
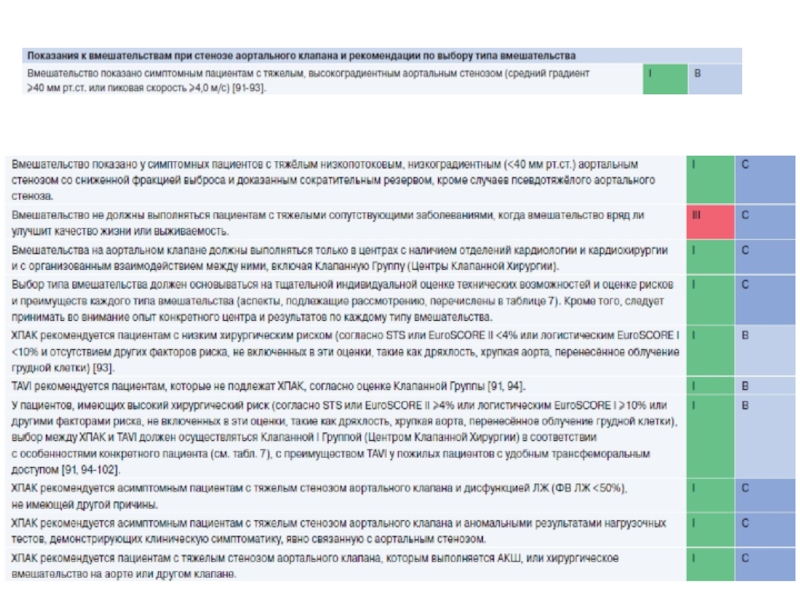
Слайд 22Ключевые положения
Диагноз тяжелого аортального стеноза требует оценки ПАК, скорости потока
крови, градиента давления (наиболее надежное измерение), функции желудочка, его размера
и толщины стенки, степени кальцификации клапана и артериального давления, а также общего состояния пациента.Оценка тяжести стеноза аортального клапана у пациентов с низким градиентом и сохранной ФВ остается особенно сложной.
Основным показанием для вмешательства остаются клинические симптомы аортального стеноза (спонтанные или под действием стресс-тестов).
Наличие предикторов быстрого появления симптомов может быть основанием для превентивного хирургического вмешательства у асимптомных пациентов, особенно с низким хирургическим риском.
Несмотря на последние данные свидетельствующие в пользу TAVI у пожилых пациентов, с высоким риском хирургического вмешательства, особенно при осуществимости трансфеморального доступа, выбор между TAVI и ХПАК должен осуществляться Клапанной Группой после тщательного всестороннего обследования пациента, с индивидуальной оценкой рисков и преимуществ.
Слайд 23Митральная недостаточность
Эксцентрическая гипертрофия и дилатация ЛП и ЛЖ
Снижение эффективного СВ
Легочная
гипертензия (не всегда)
Слайд 24Митральная недостаточность
Ослабление I тона
Акцент II тона на легочной артерии
Патологический III
тон
Систолический шум на верхушке
Слайд 25Функциональный диастолический шум Кумбса
Значительная дилатация ЛЖ и ЛП при отсутствии
расширения фиброзного кольца клапана
Слайд 29Медикаментозная терапия
При острой митральной недостаточности для уменьшения давления наполнения используются
нитраты и диуретики. Инотропные агенты и внутриаортальный баллонный контрпульсатор используются при гипотензии
и гемодинамической нестабильности.Следует рассматривать назначение иАПФ при развитии СН у пациентов с хронической митральной недостаточностью, которые не могут быть прооперированы, или с сохраняющимися после хирургии симптомами. Использование бета-блокаторов и спиронолактона (или эплеренона) также является уместным.
Слайд 30Динамическое наблюдение
Бессимптомные пациенты с тяжелой митральной недостаточностью и ФВ ЛЖ
>60% должны быть осмотрены и выполнять ЭхоКГ каждые 6 мес. При
достижении показаний к оперативному лечению, раннее хирургическое вмешательство — в течение 2 мес.— ассоциировано с лучшими результатами.Асимптомные пациенты с умеренной митральной недостаточностью и сохранной функцией ЛЖ могут наблюдаться 1 раз в год, и выполнять Эхо-КГ раз в 1-2 года.
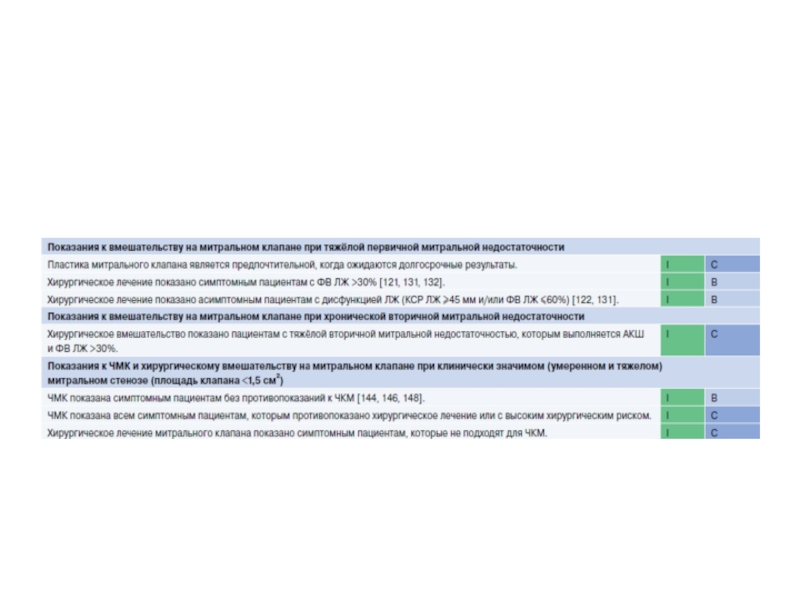
Слайд 31Ключевые моменты
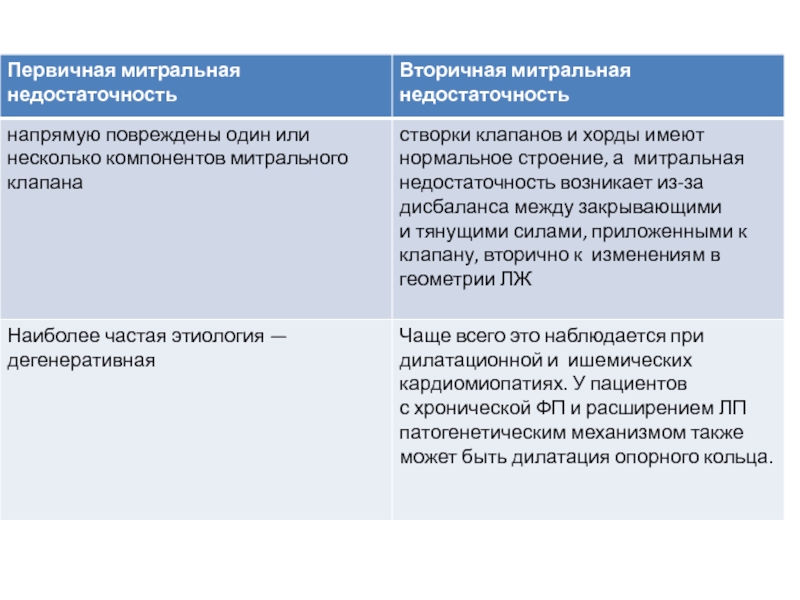
ЭхоКГ необходима для оценки этиологии митральной недостаточности, анатомии
и функции клапана. Для оценки тяжести митральной недостаточности необходим интегративный
подход.Показания к вмешательству при первичной митральной недостаточности определяются симптомами и стратификацией риска, которые включают оценку функции и размера ЛЖ, ФП, систолическое давление в лёгочной артерии и размер ЛП.
Слайд 32Ключевые моменты
При вторичной митральной недостаточности нет убедительных доказательств преимуществ в
выживаемости после вмешательств на митральном клапане. Однако в случае выполнения АКШ рекомендуется
одномоментное оперативное лечение митральной недостаточности. Кроме того оперативное лечение может рассматриваться у пациентов, имеющих клинические проявления поражения клапана без положительной динамики, на фоне оптимальной лекарственной терапии (включая СРТ по показаниям), и у пациентов с низким хирургическим риском без показаний к реваскуляризации.Пластика митрального клапана является предпочтительным методом лечения, но протезирование митрального клапана следует рассматривать у пациентов с неблагоприятными морфологическими особенностями.
Чрескожная пластика “край-в-край” может быть рекомендована больным с высоким хирургическим риском, кроме безнадёжных.
Слайд 33Митральный стеноз
Гипертрофия и дилатация ЛП
Легочная гипертензия (артериальная)
Гипертрофия и дилатация ПЖ
«Фиксированный»
ударный
обьем
Слайд 34Митральный стеноз
Усиленный «хлопающий» I тон.
Акцент и расщепление II тона на
легочной артерии
Тон открытия митрального клапана
Диастолический
шум
на верхушке
с пресистолическим
усилением