Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Краснуха, корь, лекция
Содержание
- 1. Краснуха, корь, лекция
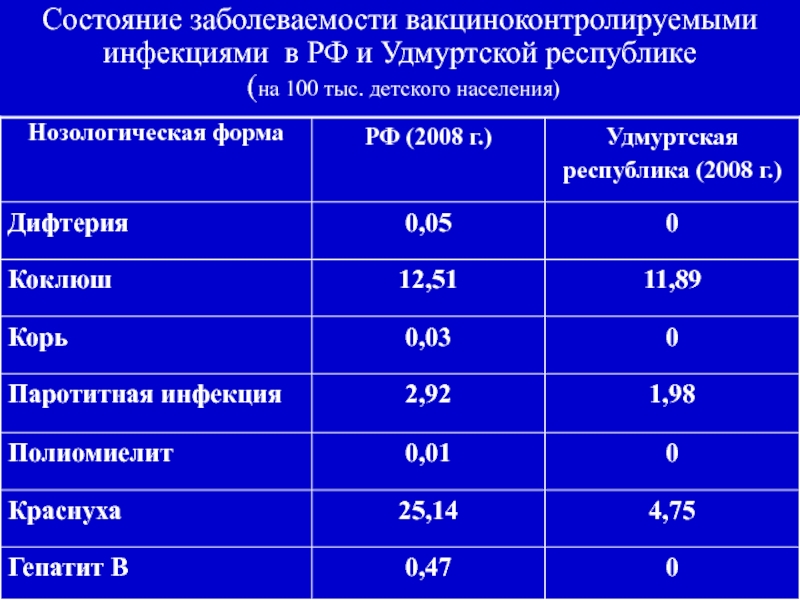
- 2. Состояние заболеваемости вакциноконтролируемыми инфекциями в РФ и Удмуртской республике (на 100 тыс. детского населения)
- 3. Краснуха – острое вирусное заболевание, характеризующееся экзантемой (пятнисто-папулезной), генерализованной лимфаденопатией, умеренно выраженной лихорадкой.
- 4. Этиология: - род Rubivirus - содержит РНК
- 5. Эпидемиология: - периодические подъемы (3-5 лет); -
- 6. Источник инфекции: - больной приобретенной или врожденной
- 7. Патогенез: - вирус - слизистая оболочка верхних
- 8. Приобретенная краснуха Продромальный период (чаще у детей
- 9. Период высыпания (3-4-й день) Экзантема: - мелкопятнистая
- 10. Полиаденит: - заднешейные, затылочные- околоушные, - подчелюстные, иногда- подмышечные
- 11. Катаральное воспаление слизистых оболочек верхних дыхательных путей
- 12. Врожденная краснуха (Gregg, 1942) Синдром врожденной
- 13. Ранние неонатальные проявления: - множественные геморрагии, сопровождающиеся
- 14. Трудно диагностировать в первые дни жизни: -
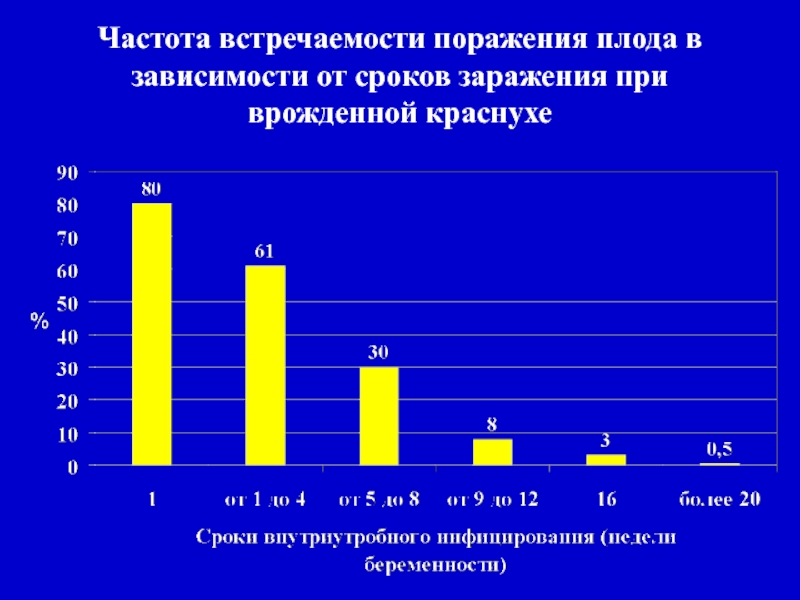
- 15. Частота встречаемости поражения плода в зависимости от сроков заражения при врожденной краснухе
- 16. Классификация краснухи По типу:Типичные.Атипичные:- с изолированным синдромом экзантемы;- с изолированным синдромом лимфаденопатии;- стертая;- бессимптомная.
- 17. По тяжести: 1. Легкая форма. 2. Среднетяжелая
- 18. Диагностика краснухиОпорно-диагностические признаки краснухи:- контакт с больным
- 19. Диагностика (санитарные правила от 1.03.2003) 1.
- 20. Дифференциальный диагноз: - корь; - энтеровирусная экзантема;
- 21. Профилактика краснухиСпецифическая: активная иммунизация(календарь профилактических прививок, 2002
- 22. Вакцины: • Краснушная (Хорватия). • Рудивакс (Франция)
- 23. Неспецифическая: - Сроки изоляции больных – не
- 24. Этиопатогенетическая и симптоматическая терапия больных краснухой
- 25. Слайд 25
- 26. Корь – острое инфекционное заболевание, cопровождающееся повышением
- 27. Этиология: Возбудитель – крупный вирус, - парамиксовирус,
- 28. Эпидемиология: Источник инфекции: больной человек. Наиболее заразны
- 29. Патогенез: Входные ворота (слизистая верхних дыхательных путей)
- 30. Клиническая картина Периоды: - инкубационный 7-17 (21)
- 31. Клиника Инкубационный период 7-17 (21) Клинические признаки
- 32. Клинические признаки кори в периоде высыпания: -
- 33. - этапное появление сыпи: в первые сутки
- 34. - морфология сыпи – пятнисто-папулезная с тенденцией
- 35. Клинические признаки кори в периоде пигментации: -
- 36. Классификация кори По типу:1. Типичные.2. Атипичные:- митигированная;-
- 37. Митигированная корь (в инкубационном периоде иммунный глобулин
- 38. Абортивная форма: - дети 5-7 лет, получившие
- 39. Критерии тяжести: - выраженность синдрома интоксикации; -
- 40. Слайд 40
- 41. Поражаемые органы и системы: - дыхательная система
- 42. Диагностика кориКлиника.Эпидемиология.Лабораторные методы исследования (ИФА).
- 43. Этиопатогенетическая и симптоматическая терапия больных корью
- 44. Слайд 44
- 45. Слайд 45
- 46. Слайд 46
- 47. Профилактика кориСпецифическая: Иммуноглобулин – не позднее 5
- 48. Вакцины: ЖКВ – вакцина коревая культуральная живая
- 49. Неспецифическая: Сроки изоляции больных - не менее
- 50. Скачать презентанцию
Состояние заболеваемости вакциноконтролируемыми инфекциями в РФ и Удмуртской республике (на 100 тыс. детского населения)
Слайды и текст этой презентации
Слайд 2Состояние заболеваемости вакциноконтролируемыми инфекциями в РФ и Удмуртской республике (на
100 тыс. детского населения)
Слайд 3Краснуха – острое вирусное заболевание, характеризующееся экзантемой (пятнисто-папулезной), генерализованной лимфаденопатией,
умеренно выраженной лихорадкой.
Слайд 4Этиология: - род Rubivirus - содержит РНК - 1 атипичный тип - чувствителен к
эфиру - инактивируется при 56°C - 1 час; 100°C -
неск. мин.; комн. t° – неск. часов; - в замороженном состоянии – годы.Слайд 5Эпидемиология: - периодические подъемы (3-5 лет); - сезонные колебания (холодное время года); -
высокая восприимчивость;
- возраст 1-7 лет.
Слайд 6Источник инфекции: - больной приобретенной или врожденной краснухой; - здоровые вирусоносители.
Механизм передачи – воздушно-капельный. Восприимчивость высокая. Иммунитет стойкий.
Слайд 7Патогенез: - вирус - слизистая оболочка верхних дыхательных путей; - размножение в лимфатических
узлах;
- вирусемия (через неделю после заражения).
Слайд 8Приобретенная краснуха
Продромальный период (чаще у детей старшего возраста)
- несколько часов
– 1-2 дня - t – субфебрильные цифры - насморк, заложенность носа -
першение в горле, сухой кашель гиперемия дужек, задней стенки глотки, конъюнктивСлайд 9Период высыпания (3-4-й день) Экзантема: - мелкопятнистая - бледно-розовая - обильная - одновременно лицо, грудь,
живот, разгибательные поверхности конечностей (2-й день)
Слайд 11Катаральное воспаление слизистых оболочек верхних дыхательных путей и конъюнктив: - непостоянно -
выражено слабо - 2-3 дня - першение в горле - редкий сухой кашель -
небольшие слизистые выделения - конъюнктивит Температура: - нормальная или субфебрильная - длительность 1-3 дняСлайд 12Врожденная краснуха
(Gregg, 1942)
Синдром врожденной краснухи
триада:
- катаракта;
- пороки сердца;- глухота.
Слайд 13Ранние неонатальные проявления: - множественные геморрагии, сопровождающиеся тромбоцитопенией (1-2 недели); - гепатиты
с желтухой; - увеличение селезенки; - гемолитическая анемия; - интерстициальная пневмония; - поражение трубчатых
костей.Слайд 14Трудно диагностировать в первые дни жизни: - дефекты развития органа слуха; -
ретинопатию;
- близорукость высокой степени;
- врожденную глаукому;
- дефекты развития сердечно-сосудистой системы.
Слайд 15Частота встречаемости поражения плода в зависимости от сроков заражения при
врожденной краснухе
Слайд 16Классификация краснухи
По типу:
Типичные.
Атипичные:
- с изолированным синдромом экзантемы;
- с изолированным синдромом
лимфаденопатии;
- стертая;
- бессимптомная.
Слайд 17По тяжести: 1. Легкая форма. 2. Среднетяжелая форма. 3. Тяжелая форма.
Критерии тяжести: - выраженность
синдрома интоксикации; - выраженность местных изменений. По течению (по характеру): 1. Гладкое. 2. Негладкое: - с осложнениями; - с наслоением вторичной инфекции; - с обострением хронических заболеваний.Слайд 18Диагностика краснухи
Опорно-диагностические признаки краснухи:
- контакт с больным краснухой;
- мелкопятнистая сыпь;
-
синдром лимфаденопатии с преимущественным увеличением затылочных и заднешейных лимфоузлов;
- температура
тела нормальная или умеренно повышенная;- катаральный синдром умеренный.
Слайд 19Диагностика (санитарные правила от 1.03.2003) 1. Клинические признаки. 2. Эпидемиологические данные. 3. Специфические
методы: серологический метод - РН, РСК, РИФ, РТГА – нарастание
титра антител в 4 и более раз (1-3-й день, через 2-3 недели); - ИФА – специфические антитела класса IgM. 4. Общий анализ крови: - лейкопения; - лимфоцитоз; - появление плазматических клеток.Слайд 20Дифференциальный диагноз: - корь; - энтеровирусная экзантема; - медикаментозная сыпь; - скарлатина; - псевдотуберкулез; - инфекционный
мононуклеоз.
Слайд 21Профилактика краснухи
Специфическая: активная иммунизация
(календарь профилактических прививок, 2002 г.)
Сроки:
- 12
мес. (первая вакцинация)
- 6 лет (вторая вакцинация)
- 13 лет (девочки,
ранее не привитые или получившие только одну прививку)Слайд 22Вакцины: • Краснушная (Хорватия). • Рудивакс (Франция) – моновакцина. • Коревая, паротитная, краснушная
(Индия). • ММР (R/II – США) • Приорикс (Бельгия)
комбиниров.
Слайд 23Неспецифическая: - Сроки изоляции больных – не менее 7 дней с
момента появления сыпи. - Среди контактных медицинское наблюдение устанавливается за непривитыми
и не болевшими краснухой (в ДДУ и школе) до 21 дня с момента выявления последнего случая заболевания.Слайд 26Корь – острое инфекционное заболевание, cопровождающееся повышением температуры тела, интоксикацией,
катаром верхних дыхательных путей и слизистых оболочек глаз, а также
пятнисто-папулезной сыпью.Слайд 27Этиология: Возбудитель – крупный вирус, - парамиксовирус, обладающий гемагглютинирующей, гемолитической активностью; - не
стоек во внешней среде; - погибает через 2-4 часа; - патогенные свойства
теряет через несколько минут; - быстро гибнет под действием солнечного света и УФ лучей; - выделяется из крови и носоглоточной слизи в продромальном периоде и в первые дни высыпания.Слайд 28Эпидемиология: Источник инфекции: больной человек. Наиболее заразны 10 дней: 1-2 дня инкубационного
периода, катаральный период, 1-й день появления сыпи. С 4-го дня сыпи
– не заразны. Заразны больные митигированной корью. Путь передачи: воздушно-капельный. Восприимчивость: очень высокая. Индекс контагиозности – 95-96%. Иммунитет при перенесенной инфекции – стойкий.Слайд 29Патогенез: Входные ворота (слизистая верхних дыхательных путей) → лимфатические узлы →
вирусемия → антитела. Тропизм вируса: - ЦНС;
- дыхательные пути; - ЖКТ. Снижение местного и общего антитоксического иммунитета → благоприятные условия для развития ранних интеркуррентных заболеваний, бактериальных осложнений.Слайд 30Клиническая картина Периоды: - инкубационный 7-17 (21) - катаральный 3-5 - период высыпаний 3
дня
- период пигментации 1-1,5 недели
Слайд 31Клиника Инкубационный период 7-17 (21) Клинические признаки кори в катаральном периоде: - постепенное
начало болезни; - нарастающая температура тела; - нарастающая интоксикация; - нарастающий катаральный синдром
(ринит, конъюнктивит, фарингит и др.); - поражение слизистых оболочек полости рта (энантема, разрыхленность, пестрота, матовый цвет); - патогномоничный симптом – пятна Бельского-Филатова-Коплика (в конце периода).Слайд 32Клинические признаки кори в периоде высыпания: - появление сыпи на 4-5-й
день от начала болезни сопровождается новым подъемом температуры тела; - интоксикация
выражена максимально; - лихорадка и катаральный синдром выражены максимально;Слайд 33- этапное появление сыпи: в первые сутки – на лице,
шее, верхней части груди и плеч; во 2-е сутки –
сыпь полностью покрывает туловище и распространяется на проксимальные части рук, на 3-4 сутки – на дистальные части рук и нижние конечности;Слайд 34- морфология сыпи – пятнисто-папулезная с тенденцией к слиянию; - пятна
Бельского-Филатова-Коплика (в начале периода); - синдром поражения слизистых оболочек полости рта
выражен максимально.Слайд 35Клинические признаки кори в периоде пигментации: - переход сыпи в пигментацию
(с 3-го дня периода высыпания); - этапность пигментации (аналогична высыпанию); - ослабление
катаральных симптомов, нормализация температуры и общего состояния.Слайд 36Классификация кори
По типу:
1. Типичные.
2. Атипичные:
- митигированная;
- абортивная;
- стертая;
- бессимптомная.
По тяжести:
1.
Легкая форма.
2. Среднетяжелая форма.
3. Тяжелая форма.
Слайд 37Митигированная корь (в инкубационном периоде иммунный глобулин или препараты крови):
- удлинение инкубационного периода до 21 дня - укорочение катарального периода -
специфическая энантема может отсутствовать - легкое течение, нет осложнений - экзантема необильная - нет этапности и слияния - пигментация выражена слабоСлайд 38Абортивная форма: - дети 5-7 лет, получившие вакцинацию в декретированные сроки -
острое начало - слабо выраженный симптом интоксикации - сыпь необильная - стойкий специфический
иммунитетСлайд 39Критерии тяжести: - выраженность синдрома интоксикации; - выраженность местных изменений. По течению (по
характеру): 1. Гладкое. 2. Негладкое: - с осложнениями; - с наслоением вторичной инфекции; -
с обострением хронических заболеваний.Слайд 40 Осложнения кори По этиологии: -
вирус кори; - бактериальная инфекция. По срокам развития: - ранние (катаральный период, высыпания); -
поздние (период пигментации).Слайд 41Поражаемые органы и системы: - дыхательная система (пневмония, ларингит, ларинготрахеит, бронхит); -
нервная система (энцефалит, менингоэнцефалит); - органы зрения (кератит, конъюнктивит); - органы слуха
(отит, мастоидит); - кожа (пиодермия, флегмона).Слайд 47Профилактика кори
Специфическая:
Иммуноглобулин – не позднее 5 дней от момента
контакта
Активная иммунизация:
(календарь профилактических прививок, 2002 г.)
Сроки: - 12 мес. (первая
вакцинация)- 6 лет (вторая вакцинация)
- 13 лет (девочки, ранее не привитые или получившие только одну прививку)