Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Лекция № 15
Содержание
- 1. Лекция № 15
- 2. Основные вопросы:● Общая характеристика данной группы заболеваний●
- 3. Общая характеристика. • Общим для этих заболеваний
- 4. Болезнь ВегенераЭто системный некротический гранулематозный васкулит с
- 5. Клиническая симптоматика болезни ВегенераРазличают острое, подострое и
- 6. Местные проявления болезни ВегенераНаиболее постоянным симптомом при
- 7. Диагностика гранулематоза Вегенера• Крайне важной является адекватная
- 8. Лечение гранулематоза ВегенераОсновано на применении цитостатиков в
- 9. Слайд 9
- 10. Этиология и патогенез склеромыСклерома вызывается капсульным диплококком
- 11. Формы склеромы: атрофическая;инфильтративная;рубцовая, или регрессивная.
- 12. Локализация склеромных очаговПервоначально инфильтраты, а затем рубцы формируются преимущественно в местах физиологических сужений.
- 13. Диагностика склеромы:Проводится с учетом соответствующих анамнестических данных,
- 14. Лечение склеромыКонсервативное: — антибиотики (стрептомицин внутримышечно
- 15. Туберкулез ЛОР-органов• Заболевание вызывается микобактериями туберкулеза (бацилла
- 16. Туберкулез гортани• Поражение гортани — наиболее частая
- 17. Туберкулез правой голосовой складки Гиперемия и инфильтрация правых голосовой и вестибулярной складок
- 18. Туберкулез гортани — изъязвление Поражение правого черпаловидного хряща, голосовой складки и надгортанника
- 19. Диагностика туберкулезного ларингитаДля туберкулезного ларингита характерно одностороннее
- 20. Туберкулез носаТуберкулез носа первоначально обычно локализуется в
- 21. Туберкулез глотки – бугорковые высыпания
- 22. Туберкулез глотки — язвенное поражение — Туберкулезные
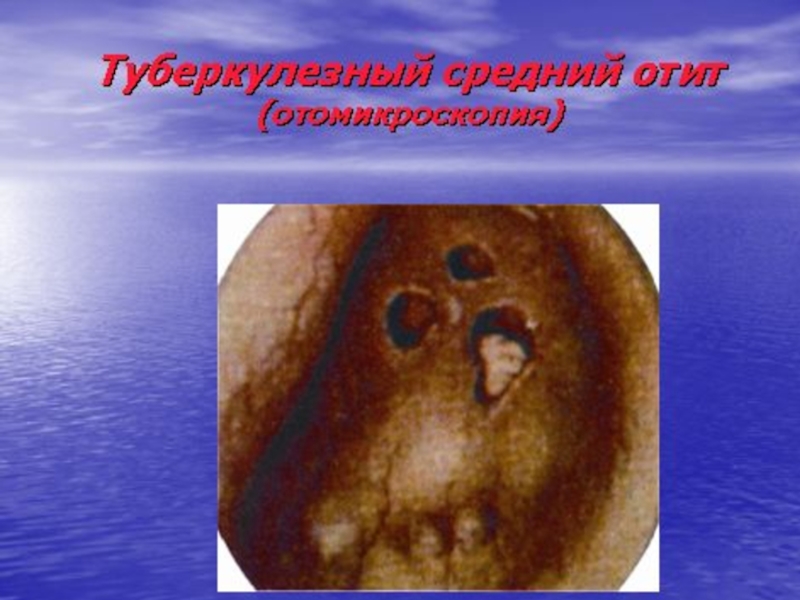
- 23. Туберкулез ухаТуберкулез уха встречается сравнительно редко, обычно
- 24. Слайд 24
- 25. Сифилис ЛОР-органов Сифилис — хроническое инфекционное
- 26. Сифилис ЛОР-органов (продолжение) Через 6–7 недель после
- 27. Сифилитическая ангина (вторичный сифилис глотки): (Бессараб А.П.,
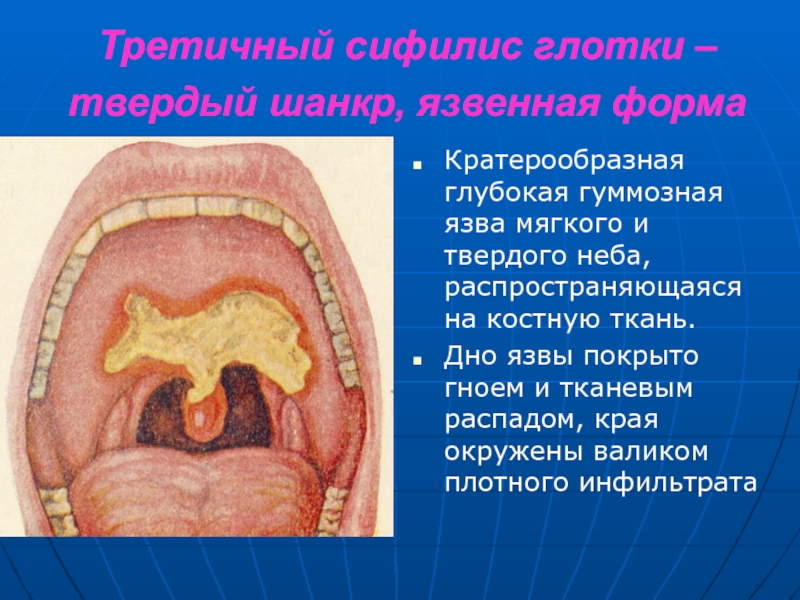
- 28. Третичный сифилис глотки – твердый шанкр, язвенная
- 29. Лечение сифилисаОснову этиотропной терапии при всех стадиях
- 30. Скачать презентанцию
Основные вопросы:● Общая характеристика данной группы заболеваний● Этиология, патогенез, клиника, диагностика и лечение при отдельных заболеваниях:— болезнь Вегенера;— склерома;— туберкулез;— сифилис
Слайды и текст этой презентации
Слайд 1Лекция № 15
Специфические заболевания ЛОР-органов
Л.А. Лучихин
Кафедра ЛОР-болезней (зав. —
член-корр. РАМН
Слайд 2Основные вопросы:
● Общая характеристика данной группы заболеваний
● Этиология, патогенез, клиника,
диагностика и лечение при отдельных заболеваниях:
— болезнь Вегенера;
— склерома;
— туберкулез;
—
сифилисСлайд 3Общая характеристика.
• Общим для этих заболеваний является образование гранулем.
Последние представляют собой ограниченные, своеобразно построенные морфологические структуры — узелки
(бугорки) продуктивного воспаления, состоящие из клеток молодой соединительной ткани.• Обычно гранулемы возникают как проявление различных инфекционных заболеваний, однако они могут образоваться и при воздействии вредных химических веществ.
Слайд 4Болезнь Вегенера
Это системный некротический гранулематозный васкулит с преимущественным первичным поражением
верхних дыхательных путей и последующим вовлечением в процесс висцеральных органов
(чаще — легких и почек).Принципиально важным является то, что начальные проявления гранулематоза Вегенера чаще связаны с поражением верхних дыхательных путей. Поэтому ранняя диагностика заболевания во многом зависит от оториноларинголога.
Слайд 5Клиническая симптоматика болезни Вегенера
Различают острое, подострое и хроническое течение заболевания.
Чем острее начало заболевания, тем тяжелее его дальнейшее течение, быстрее
наступает генерализация процесса.В развитии гранулематоза выделяют три периода: — начальный, с локальными изменениями верхних дыхательных путей, иногда уха и глаз;
— период генерализации с поражением внутренних органов (чаще легких и почек);
— терминальный — с развитием почечной или легочно-сердечной недостаточности.
Слайд 6Местные проявления болезни Вегенера
Наиболее постоянным симптомом при болезни Вегенера на
ранней стадии является образование гнойно-кровянистых корок на слизистой оболочке носа.
Корки имеют буро-коричневый цвет и удаляются из полости носа в виде слепков.Слизистая оболочка после удаления корок имеет довольно характерный вид: она истончена, красно-синюшного цвета, в отдельных местах покрыта кровоточащими грануляциями.
Характерным является наличие изъязвленной слизистой оболочки в передних отделах перегородки носа, нередко здесь возникает перфорация с поражением хрящевого, а затем и костного отделов перегородки, развивается седловидная деформация носа.
Слайд 7Диагностика гранулематоза Вегенера
• Крайне важной является адекватная оценка изменений со
стороны верхних дыхательных путей, особенно носа и околоносовых пазух.
• Биопсия
тканей также помогает диагностировать гранулематоз Вегенера. Образец ткани рекомендуется брать из зоны изъязвления диаметром более 5 мм. Гистологически заболевание характеризуется гранулематозным воспалением, фокальным некрозом, фибриноподобной дегенерацией и появлением многоядерных гигантских клеток. • Важное значение для диагностики гранулематоза Вегенера имеет определение антинейтрофильных цитоплазматических антител (АНЦА), которые обнаруживаются у 40–99% больных; чаще — у больных с активным генерализованным процессом.
Слайд 8Лечение гранулематоза Вегенера
Основано на применении цитостатиков в сочетании с кортикостероидами:
— циклофосфамид 2 мг/кг/сут внутрь, лечение продолжают не менее 1
года после достижения стойкой ремиссии, затем его дозу снижают на 25 мг каждые 2–3 месяца;— преднизолон назначают в дозе 1 мг/кг/день, после развития явного улучшения доза преднизолона постепенно снижается с попыткой последующей отмены;
— в качестве базисной терапии используют также метотрексат в дозе 0,15–0,3 мг/кг в неделю.
Слайд 9 Склерома верхних дыхательных путей — это хроническое инфекционное заболевание, при
котором наряду с атрофическими изменениями слизистой оболочки отмечается образование ограниченных
или диффузных инфильтратов, на месте которых в последующем формируется рубцовая ткань, приводящая к сужению различных отделов дыхательного тракта.Слайд 10Этиология и патогенез склеромы
Склерома вызывается капсульным диплококком — клебсиеллой склеромы
(палочка Фриша—Волковича).
Патоморфологическим субстратом заболевания является инфильтрат, состоящий из фиброзной
соединительной ткани с большим количеством плазматических клеток и сосудов. Среди этих образований находятся специфические для склеромы клетки Микулича, в вакуолях протоплазмы и вне их располагаются палочки Волковича—Фриша. Кроме того, в инфильтрате встречаются гиалиновые шары — тельца Русселя. Инкубационный период заболевания длительный, при внедрении инфекции возникают катаральные явления, а через 3–5 лет обнаруживаются признаки заболевания.
Слайд 11Формы склеромы:
атрофическая;
инфильтративная;
рубцовая, или регрессивная.
Клиника: Заболевание развивается
медленно, с самого начала принимая хроническое течение, без болей и
повышения температуры; специфические склеромные изменения располагаются обычно симметрично и не проявляют склонности к распаду и изъязвлению, а подвергаются рубцеванию.Наиболее частая локализация поражения при склероме — передние отделы носа, область хоан, подголосовое пространство гортани, бифуркация трахеи и бронхов, т. е. места физиологических сужений.
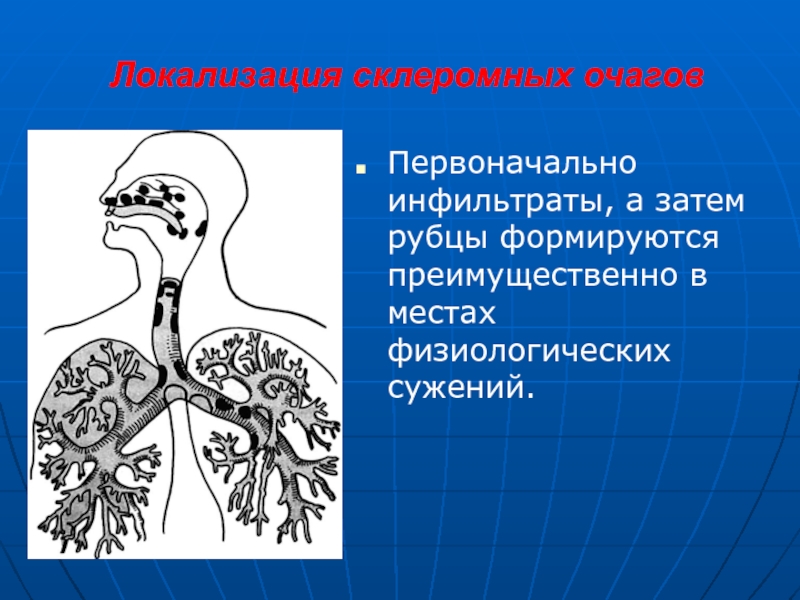
Слайд 12Локализация склеромных очагов
Первоначально инфильтраты, а затем рубцы формируются преимущественно в
местах физиологических сужений.
Слайд 13Диагностика склеромы:
Проводится с учетом соответствующих анамнестических данных, характерной эндоскопической
картины.
Определенную помощь в диагностике оказывает трахеобронхоскопия.
Обычно прибегают к
постановке серологических реакций Вассермана и Борде—Жангу со склеромным антигеном. Подспорьем в диагностике является гистологическое исследование удаленного инфильтрата, в ткани которого обнаруживается бациллы Волковича—Фриша и клетки Микулича.
Слайд 14Лечение склеромы
Консервативное:
— антибиотики (стрептомицин внутримышечно по 500 000
ЕД 2 раза в сутки, на курс 40–80 г.; левомицетин,
тетрациклин, олеандомицин и др.);— препараты гиалуроновой кислоты: лидаза, гиалуронидаза, ронидаза;
— иммуномодуляторы.
Хирургическое:
— иссечение инфильтратов, рубцов и удаление их путем электрокоагуляции, лазерного воздействия, криодеструкции;
— при стенозе применяют бужирование гортани, трахеи.
Слайд 15Туберкулез ЛОР-органов
• Заболевание вызывается микобактериями туберкулеза (бацилла Коха).
• Факторами риска
являются: плохие социально-бытовые условия, тесный контакт с больным туберкулезом, иммуносупрессия.
• Первичным, как правило, является поражение легких или туберкулез лимфатических узлов (у детей).
Слайд 16Туберкулез гортани
• Поражение гортани — наиболее частая локализация туберкулезного процесса
в верхних дыхательных путях.
• Инфицирование гортани туберкулезными микобактериями происходит
гематогенным, лимфогенным либо контактным путем. • В развитии туберкулезного процесса в гортани различают три стадии:
— образование инфильтрата;
— формирование язвы;
— поражение хрящей.
Слайд 17Туберкулез правой голосовой складки
Гиперемия и инфильтрация правых голосовой и
вестибулярной складок
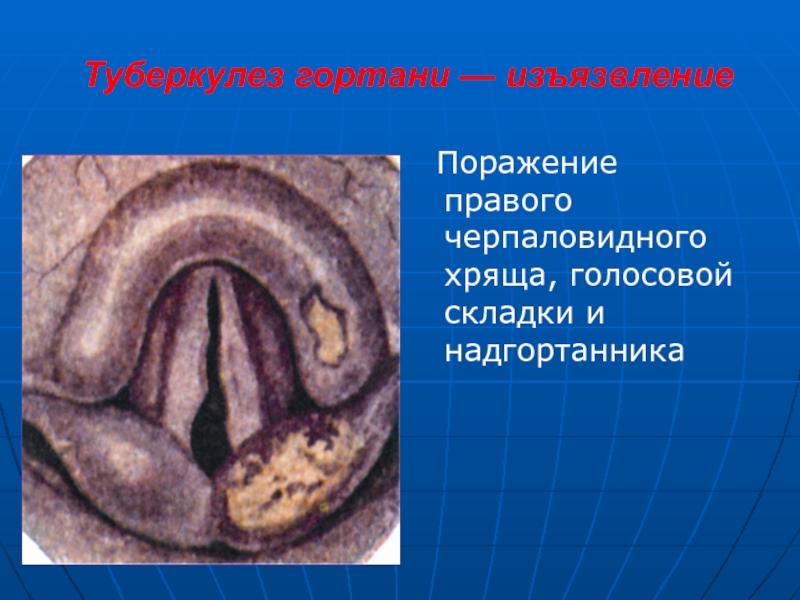
Слайд 18Туберкулез гортани — изъязвление
Поражение правого черпаловидного хряща, голосовой складки
и надгортанника
Слайд 19Диагностика туберкулезного ларингита
Для туберкулезного ларингита характерно одностороннее поражение, гиперемия или
инфильтрация голосовой складки. Основой дифференциальной диагностики с опухолевым процессом в
гортани являются результаты биопсии.При неспецифическом воспалении гортани обычно наблюдается двустороннее поражение ее, то же бывает и при сифилитическом поражении гортани.
Для диагностики туберкулезного поражения важно проведение исследования мокроты на микобактерии туберкулеза и рентгенологического исследования органов грудной клетки.
Слайд 20Туберкулез носа
Туберкулез носа первоначально обычно локализуется в передних отделах полости
носа — в преддверии, на перегородке, на слизистой оболочке носовых
раковин.В начальной стадии заболевания — обильные выделения из носа, образование корок и ощущение заложенности. Появляется узелковый инфильтрат, быстро изъязвляющийся, нередко с формированием перфорации в хрящевом отделе перегородки носа.
При распаде инфильтратов и образовании язв наблюдается гнойное отделяемое с примесью крови. Риноскопически язвы определяются как дефект слизистой оболочки, на дне которого расположены вялые грануляции.
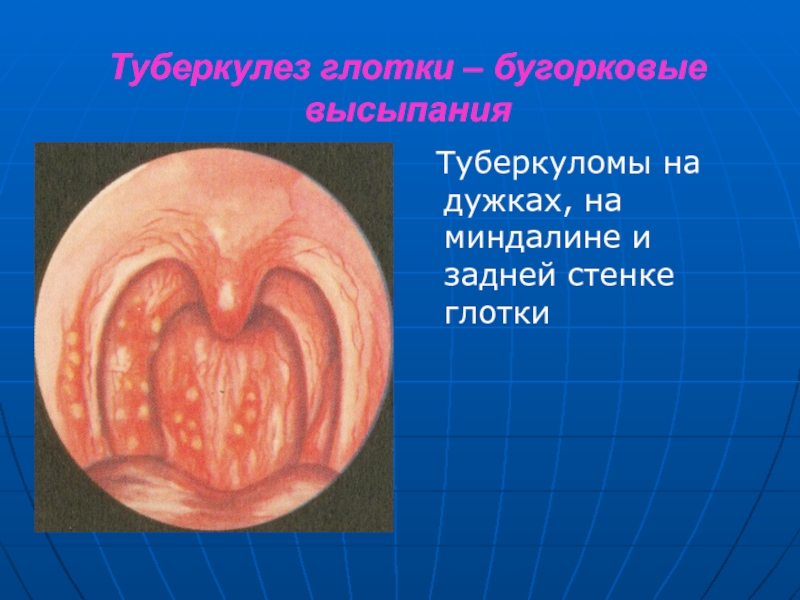
Слайд 21 Туберкулез глотки – бугорковые высыпания
Туберкуломы на дужках, на миндалине и задней стенке глотки
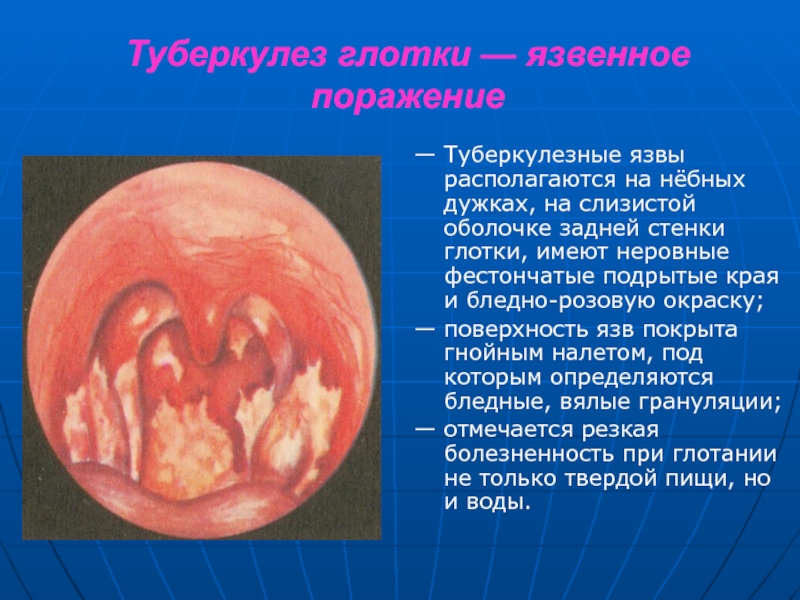
Слайд 22Туберкулез глотки — язвенное поражение
— Туберкулезные язвы располагаются на
нёбных дужках, на слизистой оболочке задней стенки глотки, имеют неровные
фестончатые подрытые края и бледно-розовую окраску;— поверхность язв покрыта гнойным налетом, под которым определяются бледные, вялые грануляции;
— отмечается резкая болезненность при глотании не только твердой пищи, но и воды.
Слайд 23Туберкулез уха
Туберкулез уха встречается сравнительно редко, обычно при гематогенном диссеминированном
туберкулезе легких.
В раннем детском возрасте возможно поражение сосцевидного отростка
без предшествующего воспаления в барабанной полости. В развитии туберкулезного среднего отита важная роль принадлежит вторичному инфицированию гноеродными микроорганизмами.
При поражении барабанной перепонки в толще ее возникают изолированные очаги в виде бугорков, распад которых ведет в дальнейшем к образованию множественных перфораций. Распространение процесса на кость приводит к разрушению костной ткани.
Слайд 25Сифилис ЛОР-органов
Сифилис — хроническое инфекционное заболевание, вызываемое бледной
спирохетой, характеризующееся поражением кожи, слизистых оболочек, внутренних органов, костей, нервной
системы.Заражение происходит чаще половым путем, реже возможен внеполовой, в частности, в результате заноса инфекции плохо дезинфицированными инструментами, ранее использованными при обследовании больного сифилисом.
Инкубацонный период в среднем 3 недели, затем на месте внедрения инфекции появляется красноватое пятно или папула, которая в течение нескольких дней увеличивается и уплотняется — формируется первичный сифилид (твердый шанкр), в центре которого образуется язва.
Слайд 26Сифилис ЛОР-органов (продолжение)
Через 6–7 недель после развития твердого шанкра
появляются признаки вторичного сифилиса — специфические сифилитические высыпания в виде
розеолезных, папулезных и пустулезных образований на коже и слизистых оболочках.Третичная форма сифилиса характеризуется образованием диффузных инфильтратов или гуммы с распадом. Гумма может локализоваться в слизистой оболочке, в кости, надкостнице и хряще; при этом происходит некроз костной ткани с образованием секвестров.
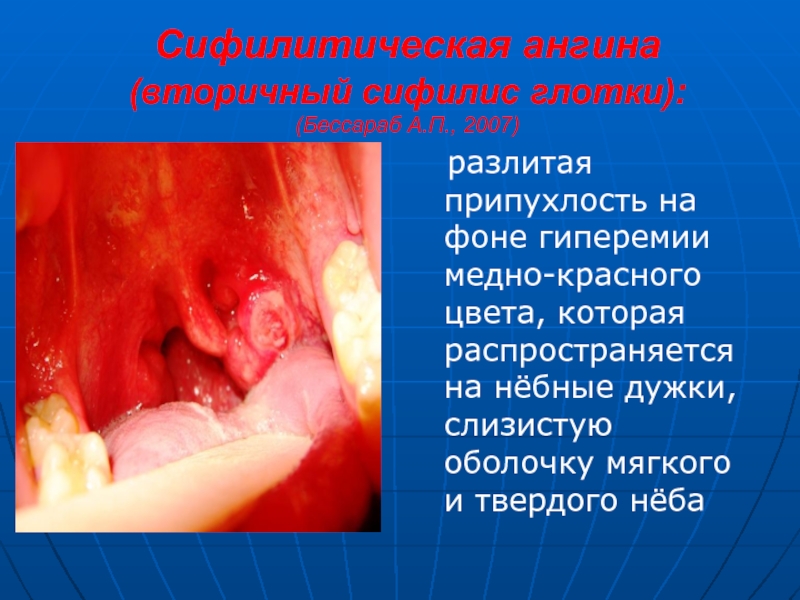
Слайд 27Сифилитическая ангина (вторичный сифилис глотки):
(Бессараб А.П., 2007)
разлитая припухлость
на фоне гиперемии медно-красного цвета, которая распространяется на нёбные дужки,
слизистую оболочку мягкого и твердого нёбаСлайд 28Третичный сифилис глотки – твердый шанкр, язвенная форма
Кратерообразная глубокая
гуммозная язва мягкого и твердого неба, распространяющаяся на костную ткань.
Дно язвы покрыто гноем и тканевым распадом, края окружены валиком плотного инфильтрата
Слайд 29Лечение сифилиса
Основу этиотропной терапии при всех стадиях сифилиса составляют препараты
пенициллина, в первую очередь — бензинпенициллина натриевая соль.
При непереносимости
бензилпенициллина и в начальной фазе лечения позднего висцерального сифилиса используют препараты резерва: эритромицин, тетрациклин, доксициклин, цефтриаксон. Местно при поражении носа рекомендуется носовой душ раствором гидрокарбоната натрия, промывание полости носа 0,1%-ным раствором перманганата калия. При поражении глотки применяют полоскание слабодезинфицирующими растворами перекиси водорода, отвара ромашки и др.