Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
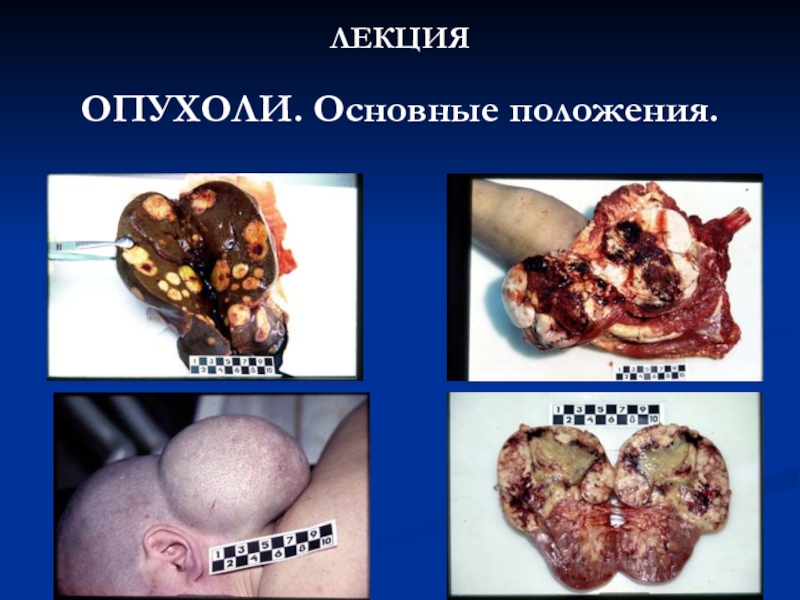
ЛЕКЦИЯ ОПУХОЛИ. Основные положения
Содержание
- 1. ЛЕКЦИЯ ОПУХОЛИ. Основные положения
- 2. Опухоль – патологический процесс, характеризующийся безудержным размножением
- 3. первое основное свойство опухоли -автономный бесконтрольный (со
- 4. Опухоль отличается морфологическим, биохимическим,
- 5. Тканевой атипизм характеризуется неправильностью в тканевой
- 6. Биохимический атипизм (гистохимический) -выражается в изменении
- 7. Онкология –учение об опухолях, делится
- 8. Слайд 8
- 9. Этиология. рассматриваются 4 основные теории :
- 10. Физико-химическая теория связывает возникновение опухолей с
- 11. Слайд 11
- 12. Слайд 12
- 13. Слайд 13
- 14. Дизонтогенетическая теория предполагает развитие опухолей в
- 15. Под в влиянием различных воздействий в клетках
- 16. Развитие опухоли - процесс многоступенчатый, и в
- 17. Опухолевые клетки являются для
- 18. Рост опухоли:1. Экспансивный – в виде
- 19. Слайд 19
- 20. 2. Инфильтрирующий (инвазивный) - с проникновением
- 21. Слайд 21
- 22. Слайд 22
- 23. По отношению к просвету полого органа
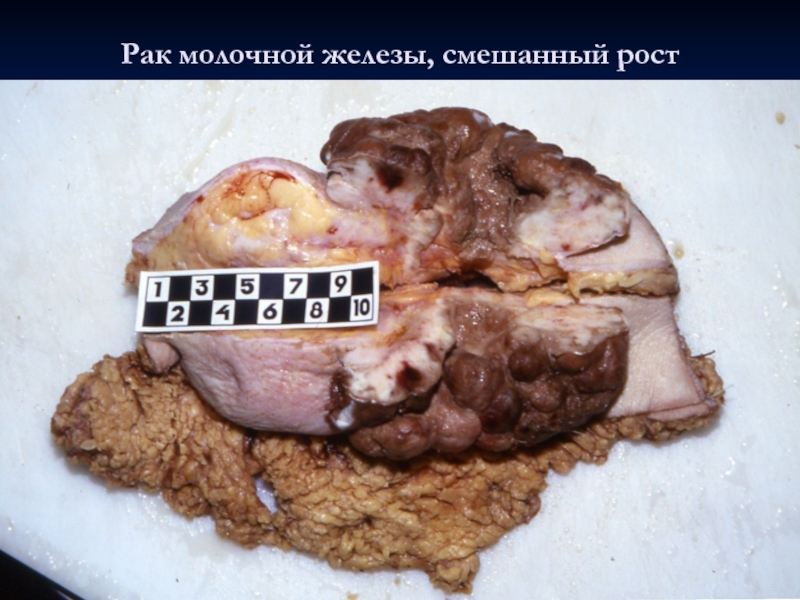
- 24. Рак молочной железы, смешанный рост
- 25. Темпы роста опухолей различны. При незрелых опухолях
- 26. В клинике опухоли разделяют на
- 27. Доброкачественные опухоли (зрелые)состоят из дифференцированных клеток (что
- 28. Слайд 28
- 29. Слайд 29
- 30. Злокачественные опухоли (незрелые)-состоят из малодифференцированных или недифференцированных
- 31. Выделяют по степени дифференцировки злокачественные опухоли:1. высоко-, 2. умеренно-, Более злокачественные-3. низкодифференцированные 4. недифференцированные опухоли.
- 32. Метастазирование не зависит от
- 33. Этапы метастатического каскада: формирование метастатического опухолевого
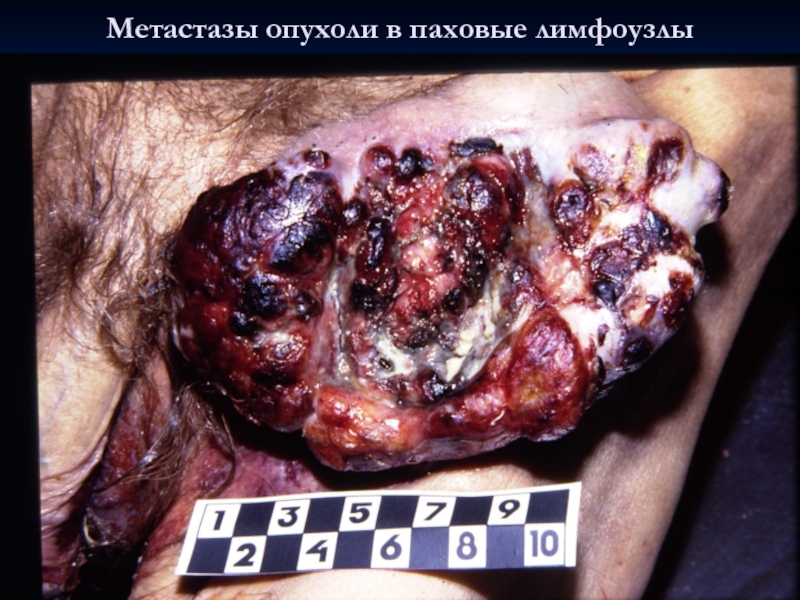
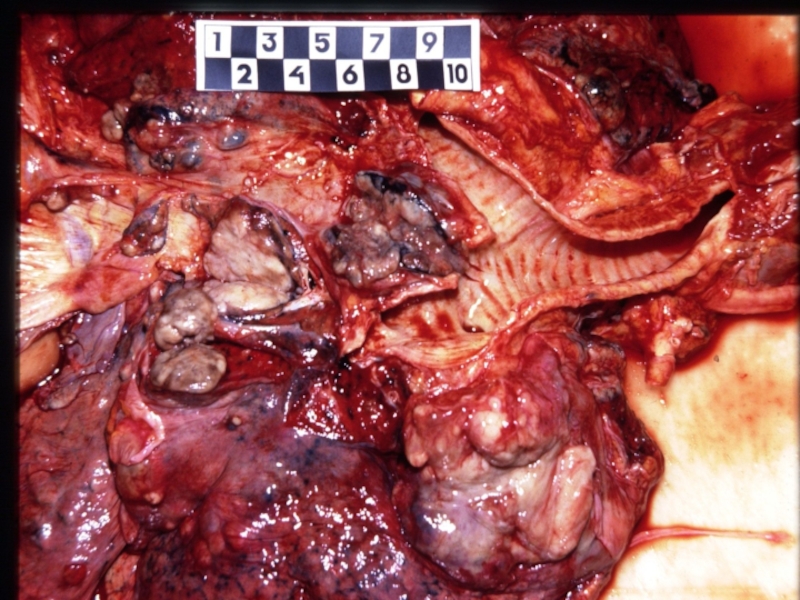
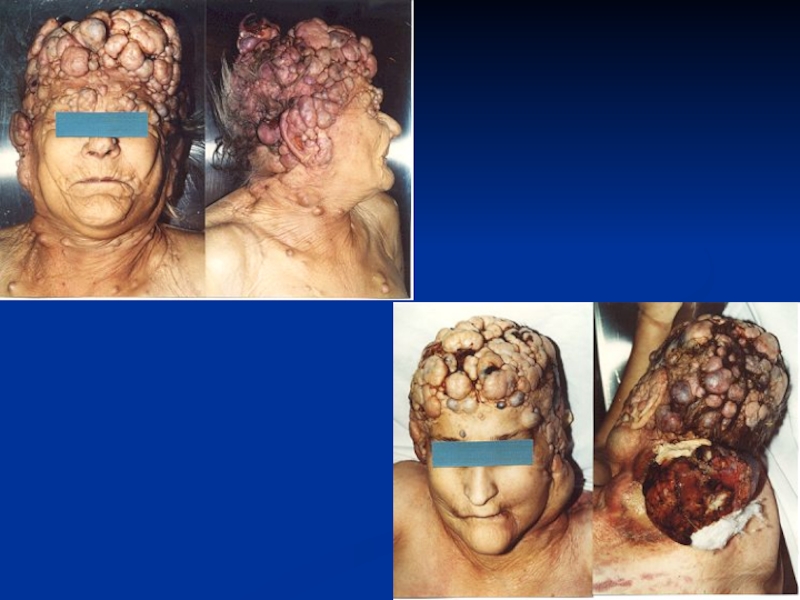
- 34. Метастазы опухоли в паховые лимфоузлы
- 35. Слайд 35
- 36. Слайд 36
- 37. Слайд 37
- 38. Слайд 38
- 39. Слайд 39
- 40. Гистологически структура метастазов - сходна со
- 41. Рецидив опухоли – появление ее
- 42. Слайд 42
- 43. Слайд 43
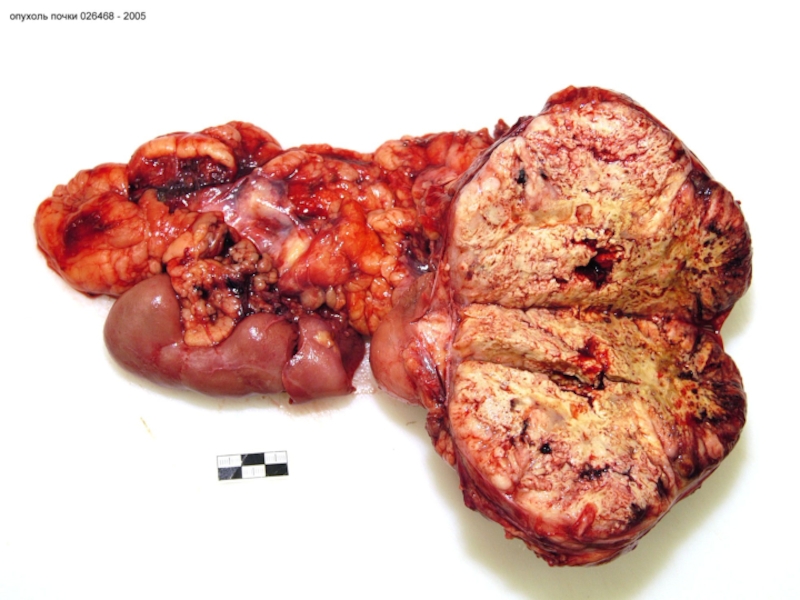
- 44. Локализация опухолей разнообразна, они чаще возникает там,
- 45. Морфогенез опухоли (механизм развития) разделяется на:
- 46. Стадии предопухолевых изменений: Фоновые
- 47. Облигатный предрак – обязательно завершается раком
- 48. Гистогенез опухоли – определение
- 49. Современная классификация опухолей построена
- 50. Выделяют 7 групп опухолей: Эпителиальные опухоли без
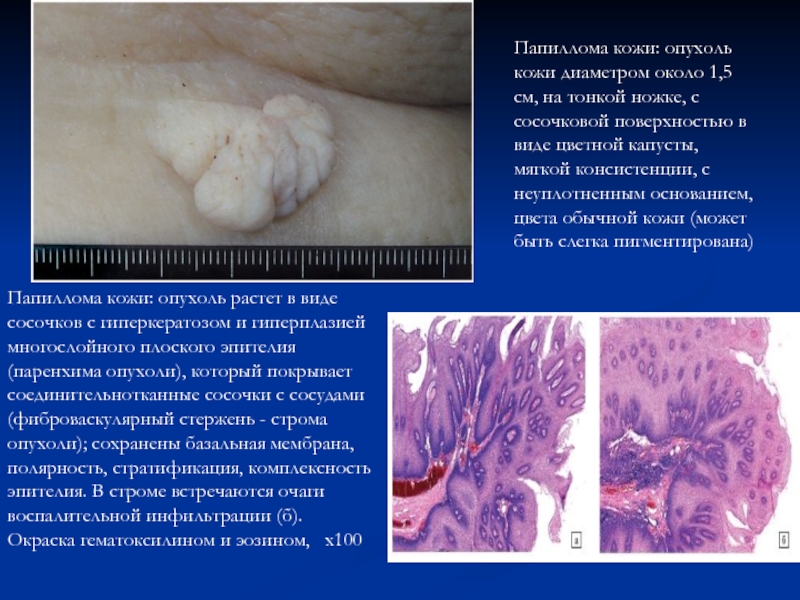
- 51. Папиллома кожи: опухоль кожи диаметром около 1,5
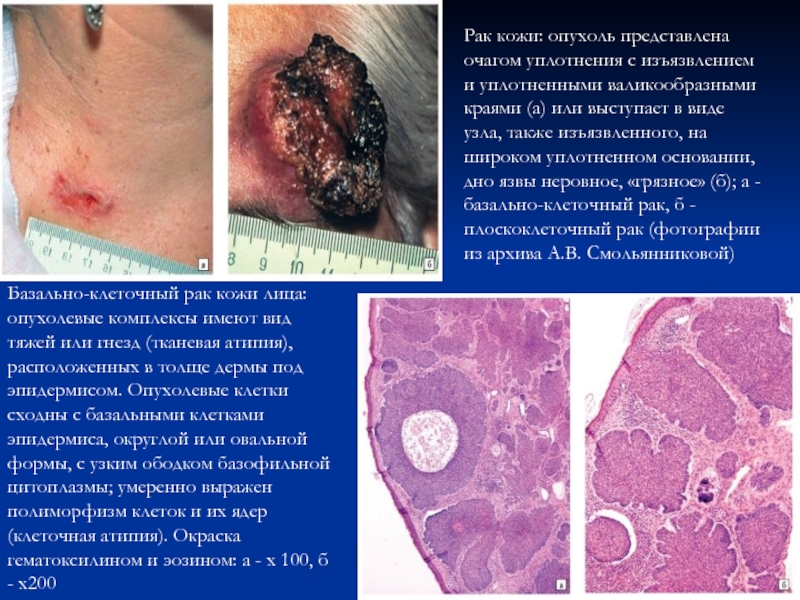
- 52. Рак кожи: опухоль представлена очагом уплотнения с
- 53. Слайд 53
- 54. Ежегодно в мире выявляется 10 млн.новых случаев
- 55. В РС (Я) онкологических коек
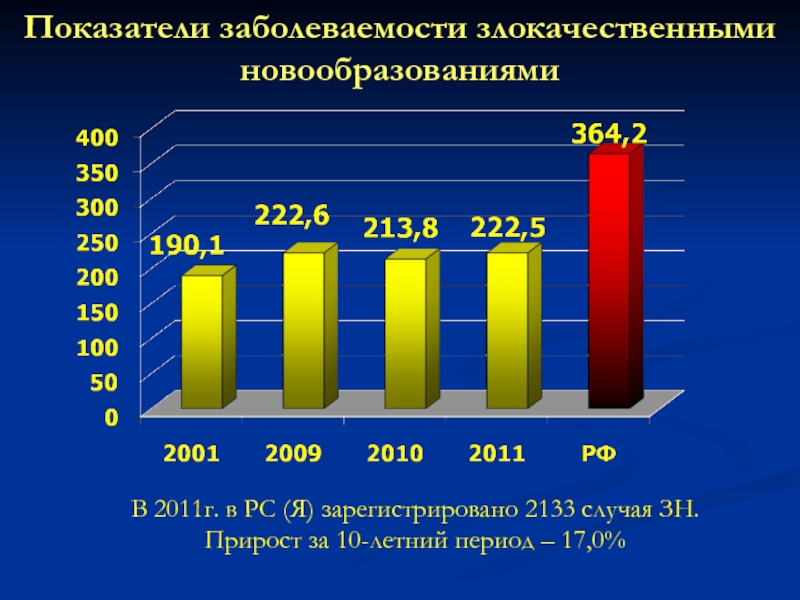
- 56. Показатели заболеваемости злокачественными новообразованиямиВ 2011г. в РС
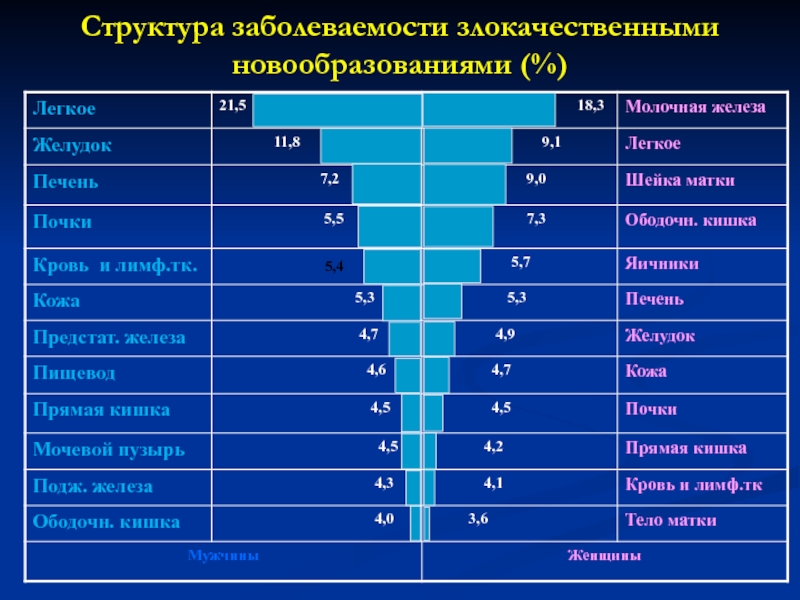
- 57. Структура заболеваемости злокачественными новообразованиями (%)
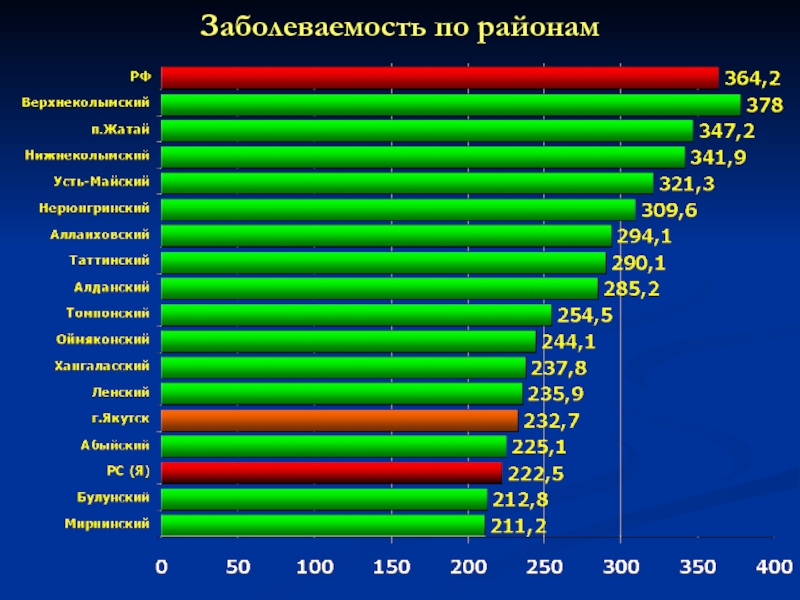
- 58. Заболеваемость по районам
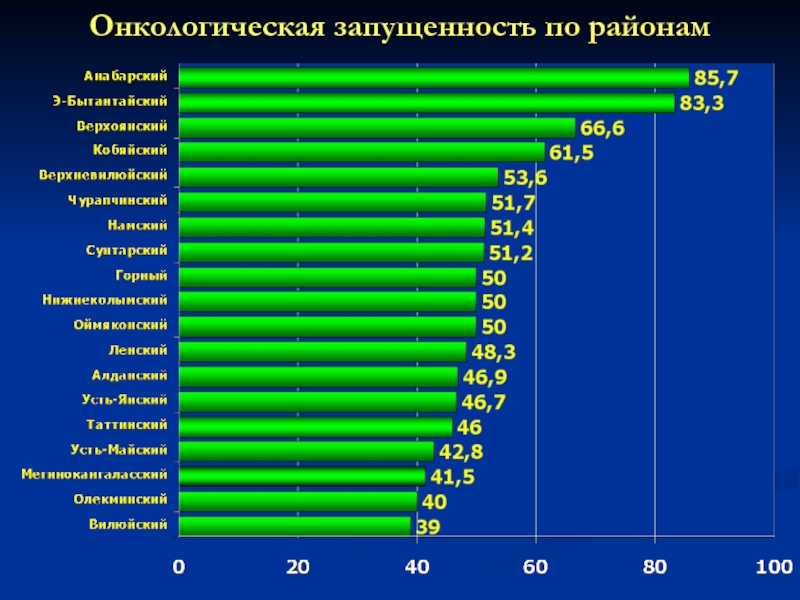
- 59. Онкологическая запущенность по районам
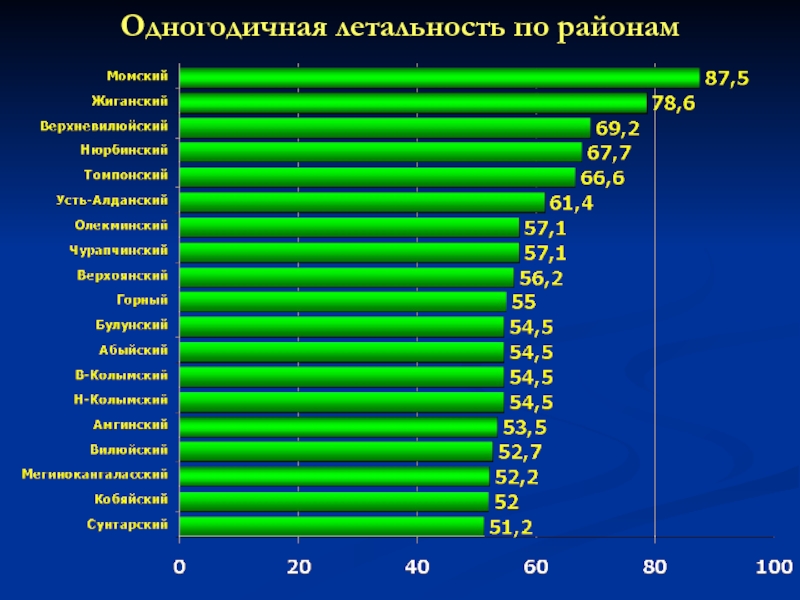
- 60. Одногодичная летальность по районам
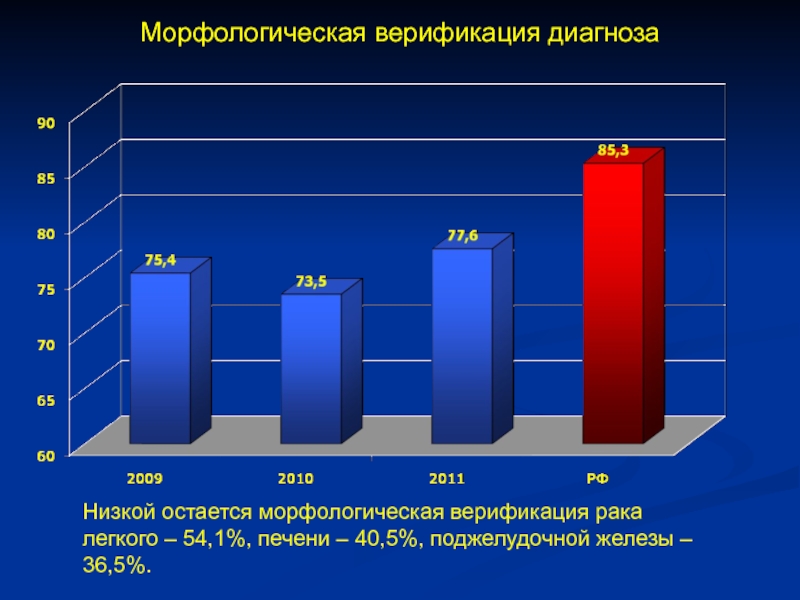
- 61. Морфологическая верификация диагнозаНизкой остается морфологическая верификация рака
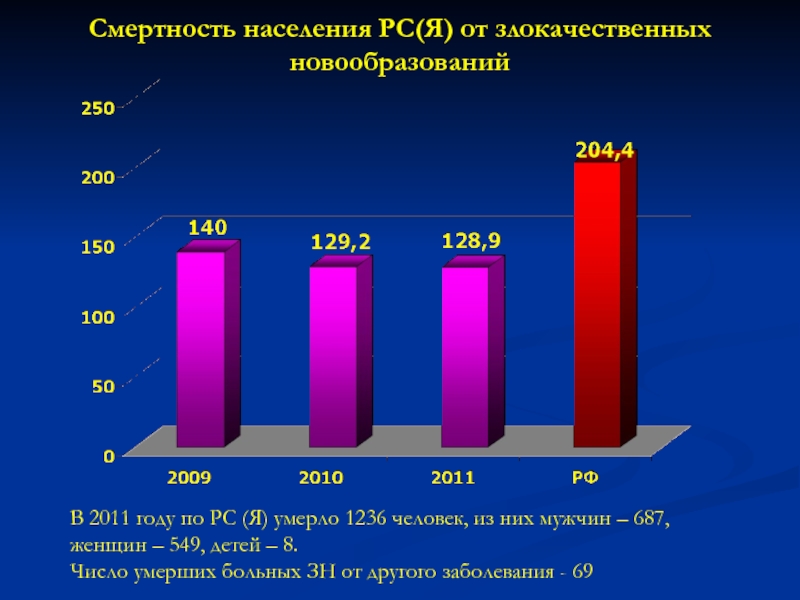
- 62. Смертность населения РС(Я) от злокачественных новообразованийВ 2011
- 63. Скачать презентанцию
Слайды и текст этой презентации
Слайд 2Опухоль – патологический процесс, характеризующийся безудержным размножением клеток с потерей
их способности к дифференцировке.
тумор) является патологическим разрастанием ткани, состоящим из качественно изменившихся клеток, ставших атипичными в отношении дифференцировки, характера роста и передающих эти свойства при последующем делении.Слайд 3
первое основное свойство опухоли -автономный бесконтрольный (со стороны организма) рост;
второе
свойство опухоли - атипизм клетки в отношении:
cтруктуры, обмена, функции, размножения и дифференцировки, т.е. приобретение опухолевыми клетками новых свойств, не присущих нормальным клеткам.Слайд 4Опухоль отличается морфологическим, биохимическим,
иммунологическим атипизмом, при этом отмечается как бы возврат к
более примитивному строению тканей и клеток (это анаплазия).Слайд 5 Тканевой атипизм характеризуется неправильностью в тканевой организации опухоли и
представлен как в доброкачественных так и в злокачественных опухолях.
Клеточный
атипизм проявляется в разной форме и величине клеток и их ультраструктур, нарушении ядерно-цитоплазматического соотношения, появлением патологических митозов, он характерен для злокачественных опухолей.Слайд 6
Биохимический атипизм (гистохимический) -выражается в изменении метаболизма опухолевой ткани
с преобладанием в ней гликолитических процессов.
Иммунологический (антигенный) атипизм выражается
появлением у ткани опухоли новых антигенных свойств.Слайд 7
Онкология –учение об опухолях, делится на общую, изучающую общие
положения об опухолях и частную, в которой рассматриваются отдельные формы
опухолей.Опухоли обозначают окончанием «ома», прибавляемое к названию ткани «фиброма, миома, аденома». В виде исключения наиболее частая злокачественная опухоль из эпителиальной ткани называется рак - «канцер»
(плоскоклеточный рак, рак молочной железы). Железистый рак – аденокарцинома.
Неэпителиальные злокачественные опухоли (опухоли из соединительной ткани) – саркомы. Например: остеосаркома, липосаркома, ангиосаркома.
Слайд 9Этиология.
рассматриваются 4 основные теории :
Вирусно-генетическая теория – предусматривает
поражение онкогенными вирусами клеточного генома и трансформацию клеток в опухолевые.
Например, под воздействием вируса семейства герпеса развиваются лимфомы Беркитта, саркома Капоши, а вирус гепатита В вызывает рак печени.
Слайд 10 Физико-химическая теория связывает возникновение опухолей с воздействием на генетический
аппарат клетки различных физических и химических веществ.
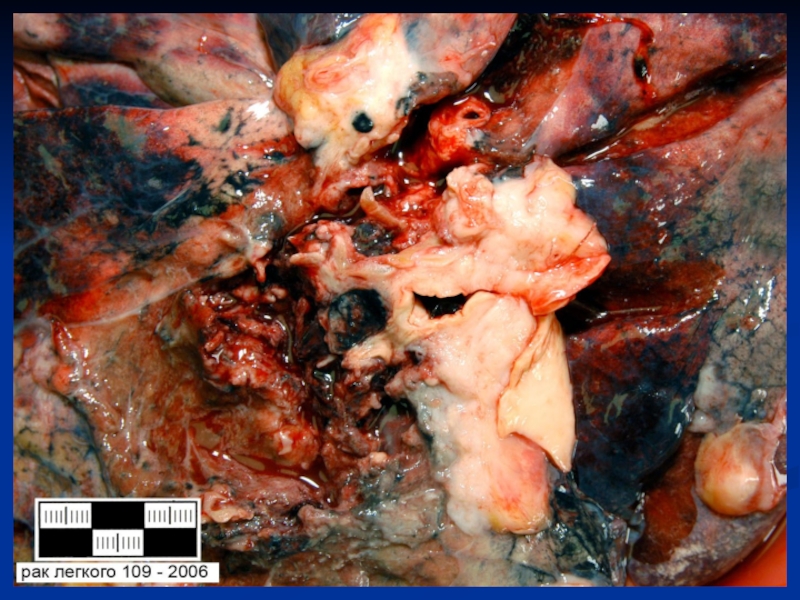
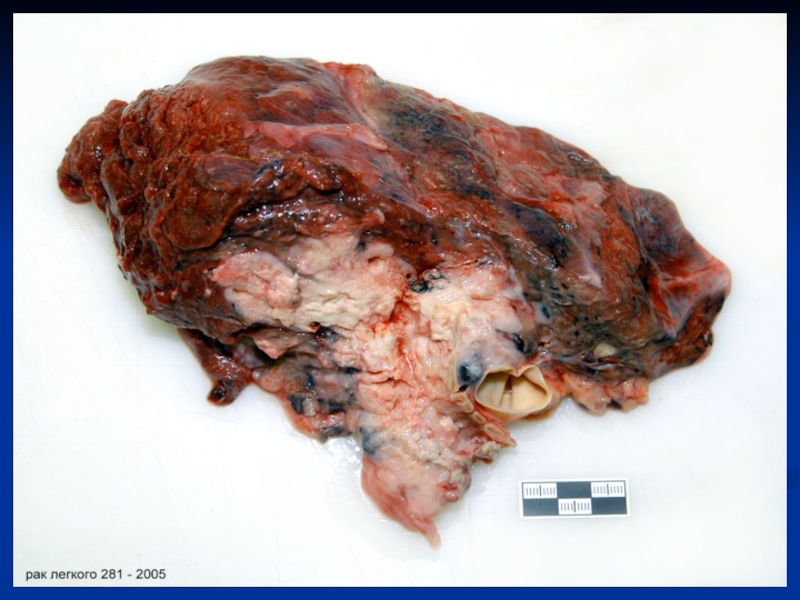
Так, рак легких
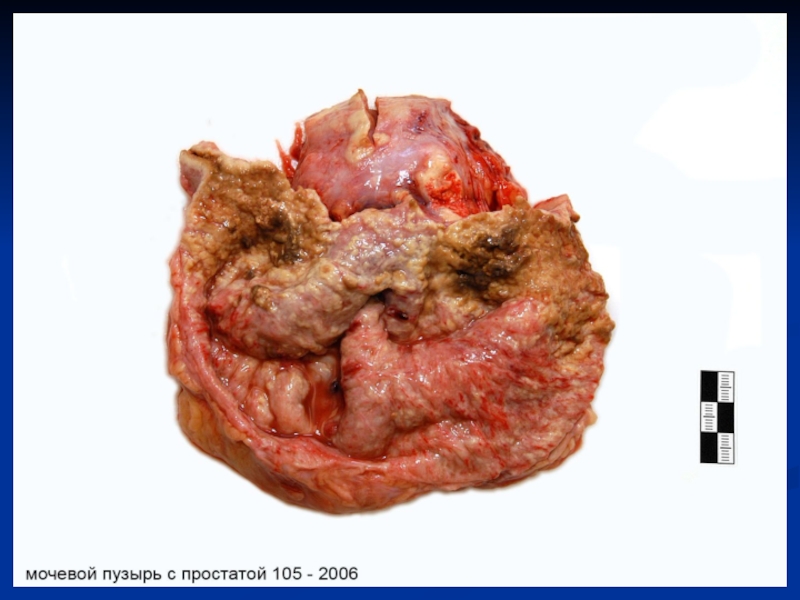
возникает на фоне длительного курения и в результате запыления легких пылью, содержащей канцерогены (рудники кобальта), рак кожи - под воздействием каменноугольной смолы и ее производных. Рак мочевого пузыря – при работе с анилиновыми красителями. Опухоли кроветворной системы (лейкозы) – под воздействием местного или общего облучения. Рак губы, полости рта – у лиц, жующих табак.Слайд 14 Дизонтогенетическая теория предполагает развитие опухолей в результате нарушения формирования
внутренних органов в период внутриутробного развития зародыша. Часть опухолей возникает
из неправильно (дистопично) расположенных или задержавшихся в своем развитии клеток и тканей. Этой теорией объясняется развитие тератом, тератобластом в детском возрасте.Полиэтиологическая теория -подчеркивает значение разнообразных факторов.
Слайд 15Под в влиянием различных воздействий в клетках возникают однородные изменения,
заключающиеся:
Точковые мутации генов ( в основном регуляторных генов).
Транслокация (перенос генов
или части хромосомы внутри генома).Эктопическое выстраивание своего или экзогенного (вирусного или клеточного) генетического материала.
Амплификация (сверхудвоение генов).
Делеция (утрата генов или сегмента хромосом).
Появление передвижных элементов – транспозонов (участков ДНК, перемещающих внутри генома или за его пределы).
Структурных изменениях того хроматина, который содержит не ДНК, а гистоны и негистоновые белки.
Слайд 16Развитие опухоли - процесс многоступенчатый, и в его основе лежат
мутации - нелетальные повреждения генетического аппарата (генома) клетки. Ведущую роль
играет активация или, наоборот, супрессия таких генов, как протоонкогены, гены-супрессоры рака, гены репарации ДНК, гены апоптоза и пролиферации.Слайд 17 Опухолевые клетки являются для организма чужеродными, в
связи с чем отмечается лимфоцитарная Т-клеточная реакция, с разрушением опухолевых
клеток в результате цитотоксического действия. Поэтому прогрессия опухолей чаще наблюдается у больных со сниженным иммунитетом. Частота опухолей возрастает с увеличением возраста. Опухоль состоит из паренхимы (эпителий) и соединительнотканной стромы, от преобладания того или иного зависит консистенция опухоли. При преобладании паренхимы – опухоль мягкая, стромы – плотная.Слайд 18Рост опухоли:
1. Экспансивный – в виде узла, в тонкой
соединительно-тканной капсуле, с атрофией окружающих тканей от давления. Рост медленный,
опухоль четко отграничена от окружающей ткани. Этот вид роста характерен для зрелых доброкачественных опухолей.Слайд 202. Инфильтрирующий (инвазивный) - с проникновением опухолевых клеток в
окружающую ткань, с прорастанием лимфатических, кровеносных сосудов и близ лежащих
органов. Этот вид роста характерен для незрелых злокачественных опухолей. Рост быстрый, опухоли не имеют четкой границы (важно для хирургов)Слайд 23
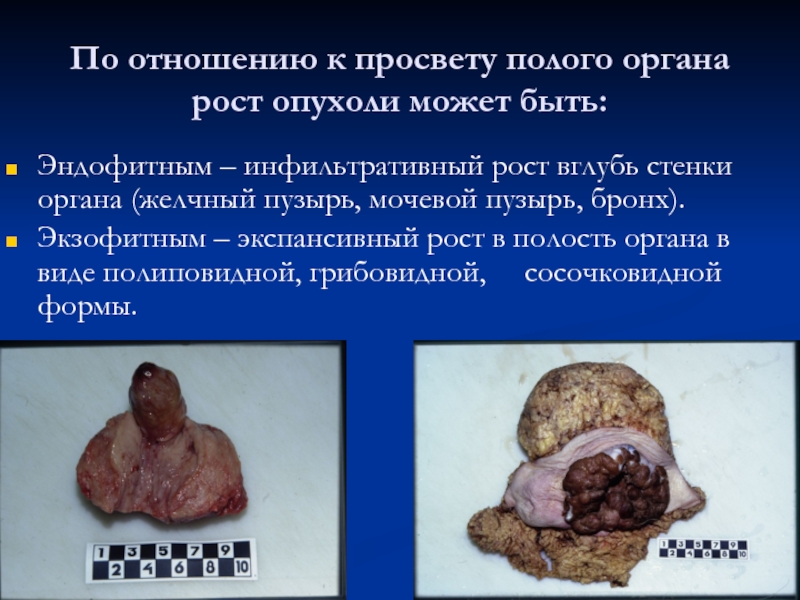
По отношению к просвету полого органа рост опухоли может быть:
Эндофитным
– инфильтративный рост вглубь стенки органа (желчный пузырь, мочевой пузырь,
бронх).Экзофитным – экспансивный рост в полость органа в виде полиповидной, грибовидной, сосочковидной формы.
Слайд 25Темпы роста опухолей различны. При незрелых опухолях (у лиц молодого,
среднего возраста) они исчисляются месяцами. У стариков с пониженным уровнем
обмена, опухоли того же строения растут гораздо медленнее.Темпы роста могут ускорятся под воздействием инсоляции, травмы, физиопроцедур, взятия кусочков при биопсии.
На быстроту роста опухоли оказывает влияние инфильтрация окружающей ее тканей иммунокомпетентными клетками. При выраженной реакции темп роста замедленный.
Слайд 26
В клинике опухоли разделяют на 3 группы:
доброкачественные
злокачественные
опухоли с местным деструирующим
ростом-(базалиома или базальноклеточный рак кожи) - обладает инфильтративным ростом, но
не метастазирует.Слайд 27Доброкачественные опухоли (зрелые)
состоят из дифференцированных клеток (что позволяет определить вид
ткани), характерен тканевой атипизм, экспансивный, медленный рост, отсутствие метастазов. Возможна
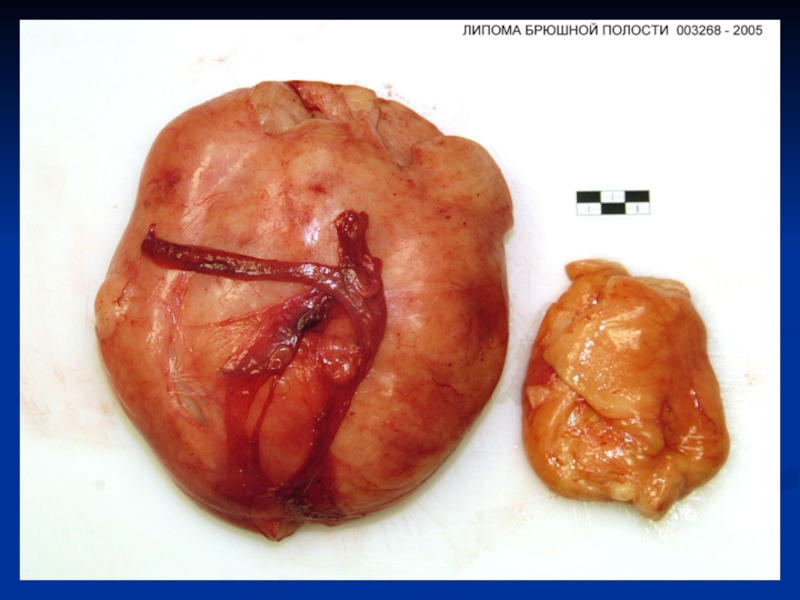
малигнизация – аденома прямой кишки, папиллома мочевого пузыря, полип желудка могут трансформироваться в рак. Некоторые опухоли малигнизируются редко (фибропапилломы, фибромиомы) или практически никогда (липома). Доброкачественные опухоли могут вызывать серьезные последствия при возникновении в полости черепа, закрытии просветов желудочно-кишечного тракта, протоков.Слайд 30Злокачественные опухоли (незрелые)
-состоят из малодифференцированных или недифференцированных клеток, утрачивают сходство
с тканью из которой они исходят, обладают:
тканевым и клеточным
атипизмом, быстрым инфильтративным ростом,
дают метастазы.
Слайд 31Выделяют по степени дифференцировки злокачественные опухоли:
1. высоко-,
2. умеренно-,
Более
злокачественные-
3. низкодифференцированные
4. недифференцированные опухоли.
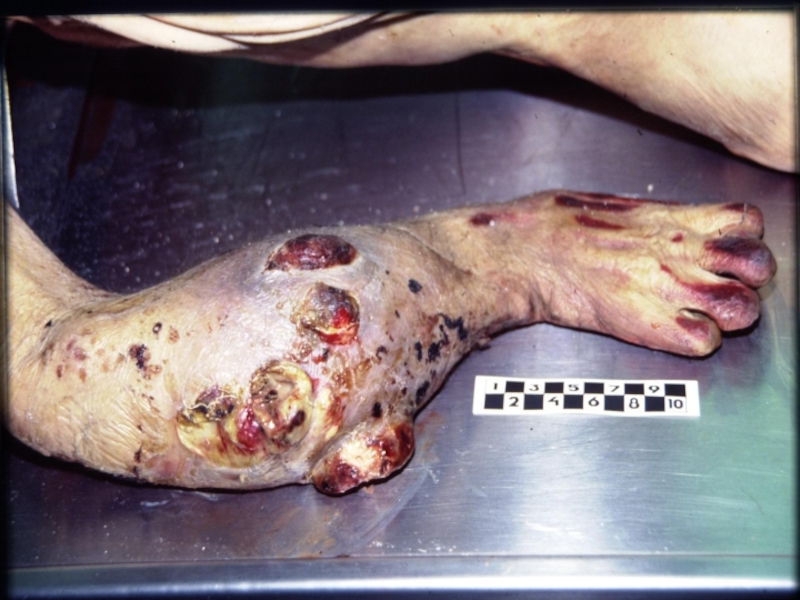
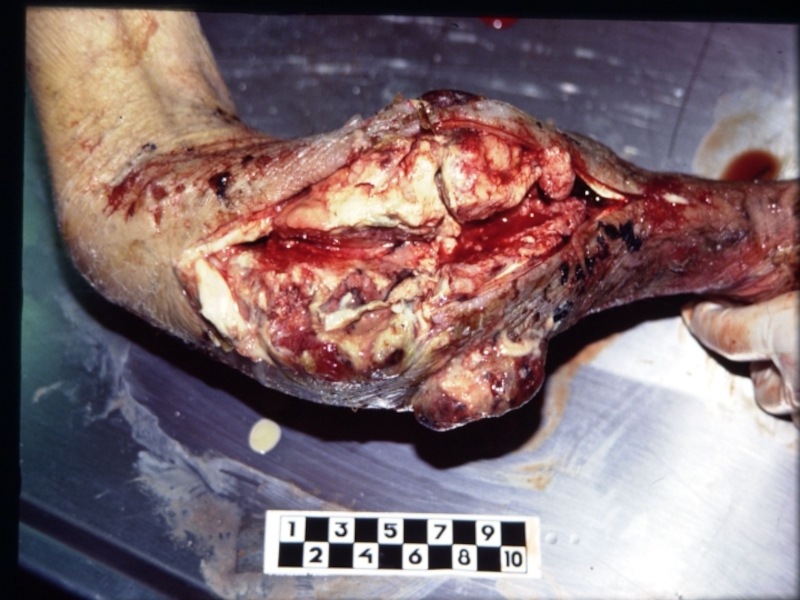
Слайд 32 Метастазирование не зависит от размера первичной опухоли.
Виды метастазирования:
1. лимфогенное;
2. гематогенное;3. имплантационное;
4. периневральное;
5. ликворогенное.
Отмечается избирательное метастазирование –
раки молочных, предстательной желез дают метастазы в кости, рак легкого – в головной мозг. Метастазы в селезенке, мышцах встречаются крайне редко, тогда как в лимфатических узлах, в легких и печени – они возникают закономерно.
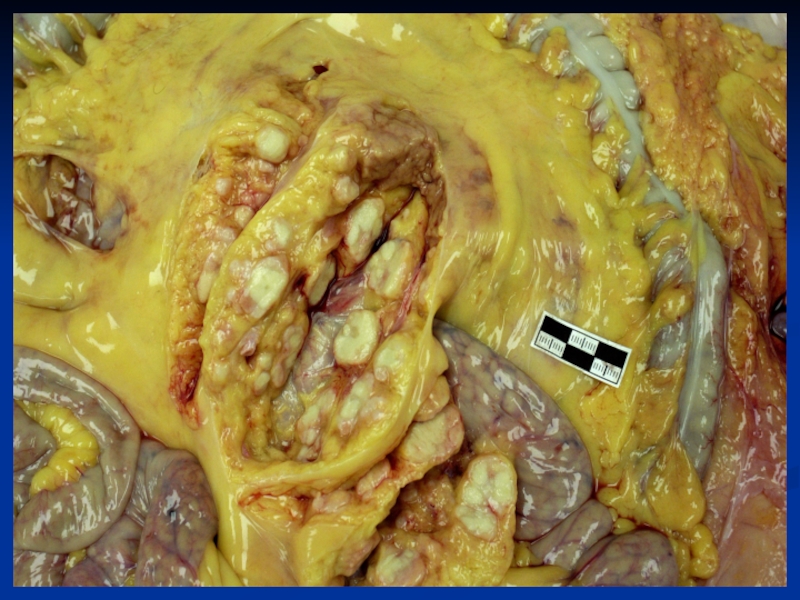
Слайд 33Этапы метастатического каскада:
формирование метастатического опухолевого субклона и внедрение его
в русло распространения;
транспортировка опухолевых клеток, по типу эмболии, по
кровеносным и лимфатическим сосудам; имплантация - задержка этих клеток в сосудах разного калибра и приживление в местах остановки (вторичный опухолевый зачаток);
рост имплантированных клеток в новом месте с формированием метастатических узлов.
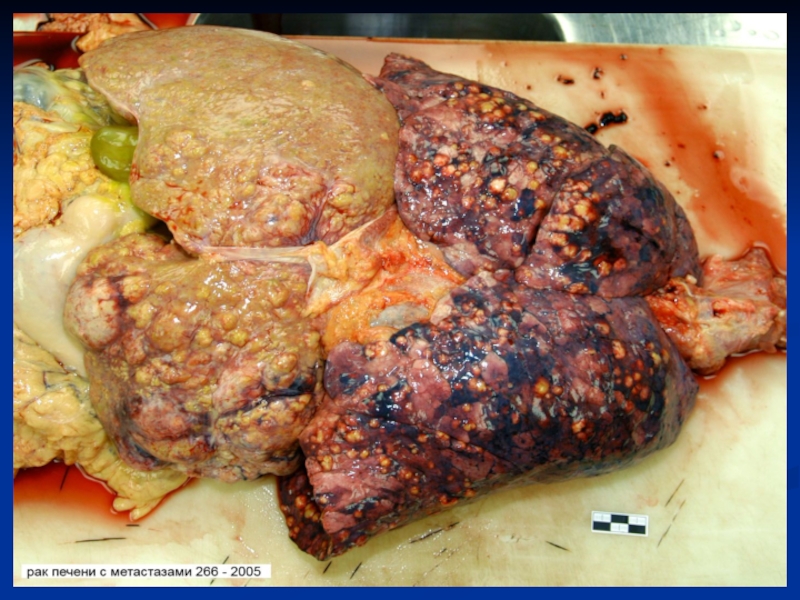
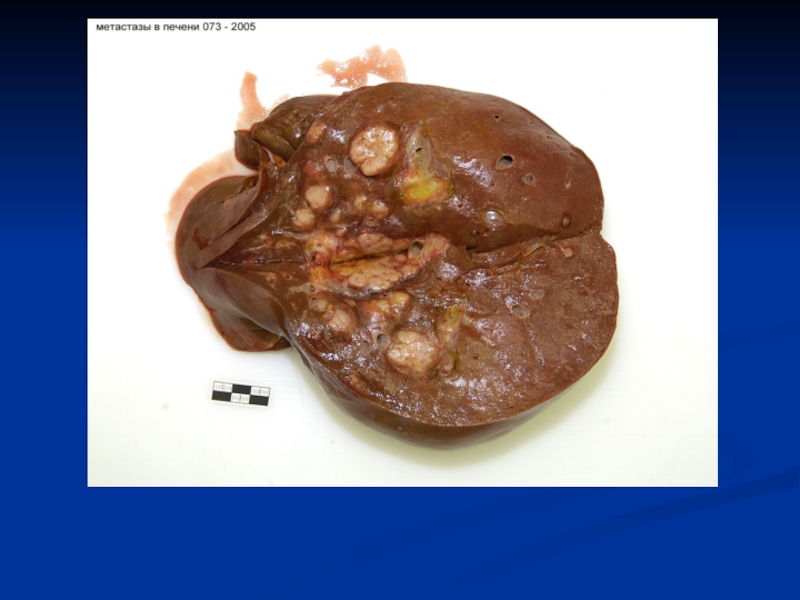
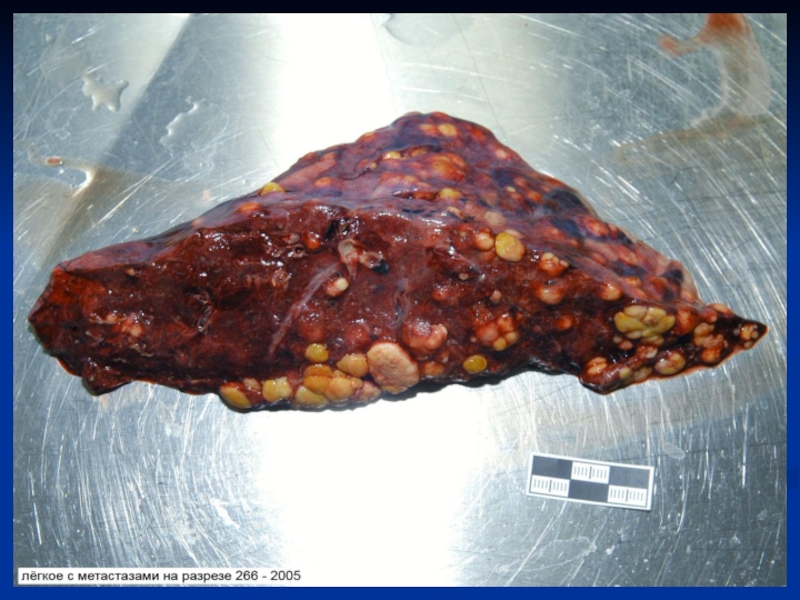
Слайд 40 Гистологически структура метастазов - сходна со структурой первичного узла,
однако часто степень ее дифференцировки бывает более низкой. Появление метастазов
бывает относительно более ранним, например, при раке шейки матки, легких, или более поздним (рак тела матки, предстательной железы), что определяется особенностью крово- и лимфоснабжения органа. Метастазы по темпам роста могут опережать первичный узел. Так встречаются большие метастазы в печени маленькой опухоли жкт, в головном мозге – маленькой опухоли бронха. Рост метастазов может быть задержан или замедлен на несколько лет (дремлющие метастазы) – меланома, рак молочной железы.Слайд 41 Рецидив опухоли – появление ее на том месте,
откуда она была удалена.
Опухоли оказывают существенное
влияние на макроорганизм, которое может быть местным и общим.местное – зависит от характера опухоли: доброкачественные сдавливают окружающие ткани и соседние органы, злокачественные – прорастают, разрушают и приводят к тяжелым последствиям
общее влияние выражено при злокачественных опухолях – развиваются выраженные нарушения обмена веществ, кахексия, раковая интоксикация более выраженные при распаде опухоли.
Слайд 44Локализация опухолей разнообразна, они чаще возникает там, где длительное время
происходит размножение – пролиферация клеток и тканей. Так, эпителиальные опухоли
(раки) нередко возникают на фоне тех или иных предшествующих состояний: хронического воспаления, нарушения регенеративных процессов, дисгормональных разрастаний (в молочной железе, матке, желудке). В связи с этим фиброзно-кистозная мастопатия, полипы слизистых оболочек, цирроз печени, хронические гастриты и бронхиты – принято рассматривать как предраковые процессы.Слайд 45
Морфогенез опухоли (механизм развития) разделяется на:
стадия предопухолевых изменений,
стадия формирования,
стадия роста опухоли.
Стадии прогрессии злокачественных опухолей эпителиального происхождения:
стадия предопухоли (неравномерная диффузная гиперплазия клеток - очаговые пролифераты, включая очаги метаплазии - доброкачественные опухоли (не часто) - дисплазия I-III степени, или интраэпителиальная неоплазия I-II степени), стадия неинвазивной опухоли (рак in situ), стадия инвазивного роста; стадия метастазирования. Слайд 46 Стадии предопухолевых изменений:
Фоновые изменения, проявляемые дистрофией
и атрофией, гиперплазией и метаплазией.
Очаги гиперплазии и дисплазии.
Клеточные дисплазии (нарушение
формирования) характеризуются нарастанием атипизма и снижением дифференцировки клеток. Встречается при эрозиях и лейкоплакии шейки матки, гиперплазии эндометрия, хронических язвах желудка, атрофическом и гиперпластическом гастритах, полипах кишечника.
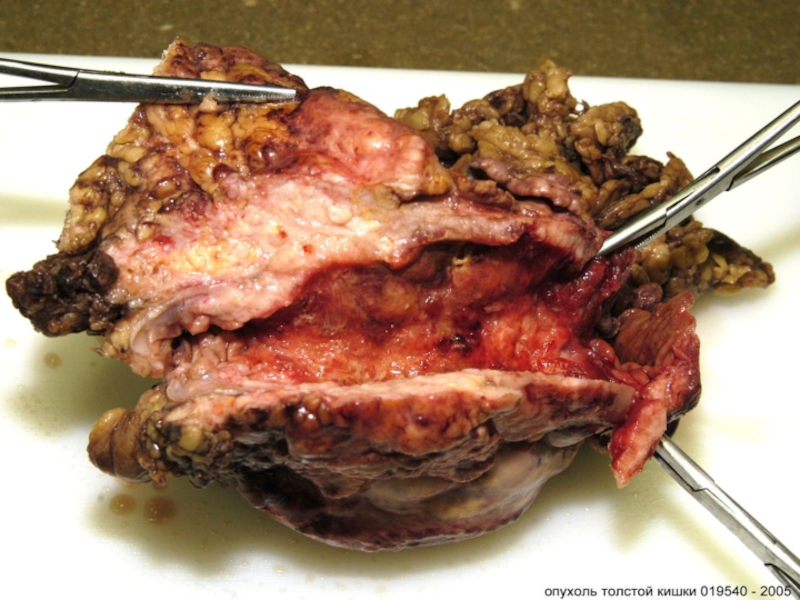
Слайд 47 Облигатный предрак – обязательно завершается раком (врожденный полипоз толстой
кишки, нейрофиброматоз).
Факультативный предрак – может быть причиной рака, но
не обязательно гиперпластический, диспластический процесс)Слайд 48 Гистогенез опухоли – определение ее тканевого происхождения,
имеет большое практическое значение для правильной морфологической диагностики, для выбора
метода лечения (химио-и лучевой терапии), так как опухоли разного тканевого происхождения имеют неодинаковую чувствительность к химио- и лучевому лечению. Гистогенез устанавливают с помощью гистологического изучения.Слайд 49 Современная классификация опухолей построена по гистогенетическому принципу
с учетом морфологического строения, локализации, особенностей структуры в отдельных органах
(органоспецефичность), доброкачественности или злокачественности.Стадирование большинства злокачественных опухолей (за исключением лимфом и некоторых других опухолей) осуществляют по международной системе TNM.
Слайд 50Выделяют 7 групп опухолей:
Эпителиальные опухоли без специфической локализации (органонеспецифические).
Опухоли экзо-
и эндокринных желез, а также эпителиальных покровов (органоспецифические)
Мезенхимальные.
Опухоли меланинобразующей ткани
Опухоли
нервной системы и оболочек мозгаОпухоли системы крови
Тератомы.
Слайд 51Папиллома кожи: опухоль кожи диаметром около 1,5 см, на тонкой
ножке, с сосочковой поверхностью в виде цветной капусты, мягкой консистенции,
с неуплотненным основанием, цвета обычной кожи (может быть слегка пигментирована)Папиллома кожи: опухоль растет в виде сосочков с гиперкератозом и гиперплазией многослойного плоского эпителия (паренхима опухоли), который покрывает соединительнотканные сосочки с сосудами (фиброваскулярный стержень - строма опухоли); сохранены базальная мембрана, полярность, стратификация, комплексность эпителия. В строме встречаются очаги воспалительной инфильтрации (б).
Окраска гематоксилином и эозином, x100
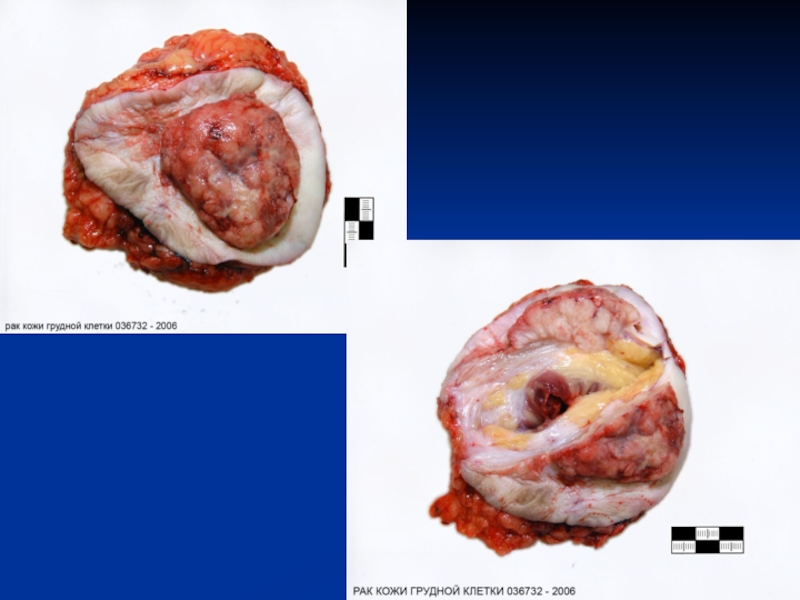
Слайд 52Рак кожи: опухоль представлена очагом уплотнения с изъязвлением и уплотненными
валикообразными краями (а) или выступает в виде узла, также изъязвленного,
на широком уплотненном основании, дно язвы неровное, «грязное» (б); а - базально-клеточный рак, б - плоскоклеточный рак (фотографии из архива А.В. Смольянниковой)Базально-клеточный рак кожи лица: опухолевые комплексы имеют вид тяжей или гнезд (тканевая атипия), расположенных в толще дермы под эпидермисом. Опухолевые клетки сходны с базальными клетками эпидермиса, округлой или овальной формы, с узким ободком базофильной цитоплазмы; умеренно выражен полиморфизм клеток и их ядер (клеточная атипия). Окраска гематоксилином и эозином: а - x 100, б - x200
Слайд 54Ежегодно в мире выявляется 10 млн.новых случаев ЗН и более
6 млн. случаев смерти от ЗН. В России ежегодно выявляется более
0,5 млн. новых случаев ЗН. На диспансерном учете состоят 2 794 189 больных.Слайд 55 В РС (Я) онкологических коек – 140, обеспеченность онкокойками на
10 тыс. нас. – 1,4 (РФ – 2,6); В 34
районах республики работают 7 сертифицированных районных онкологов; Штатных единиц онкологов по РС (Я) – 40,25 (18 – ГБУ ЯРОД), физических лиц – 27 (16 в ЯРОД).Слайд 56Показатели заболеваемости злокачественными новообразованиями
В 2011г. в РС (Я) зарегистрировано 2133
случая ЗН.
Прирост за 10-летний период – 17,0%
Слайд 61Морфологическая верификация диагноза
Низкой остается морфологическая верификация рака легкого – 54,1%,
печени – 40,5%, поджелудочной железы – 36,5%.
Слайд 62Смертность населения РС(Я) от злокачественных новообразований
В 2011 году по РС
(Я) умерло 1236 человек, из них мужчин – 687, женщин
– 549, детей – 8.Число умерших больных ЗН от другого заболевания - 69