Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ЛЕКЦИЮ ЧИТАЕТ
Содержание
- 1. ЛЕКЦИЮ ЧИТАЕТ
- 2. Тема лекции:Микробиологическаядиагностика тубер-кулёза.
- 3. ПЛАН ЛЕКЦИИ:1. Туберкулез. Определение. Краткий исторический очерк.2.
- 4. Туберкулез (от лат. tuberculum - бугорок)-
- 5. Актуальность темы на сегодняПо данным ВОЗ:ежегодно
- 6. Ге́нрих Ге́рман Ро́берт Кох (11.12.1843—27.05.1910)— немецкий
- 7. Памятник Р.Коху в Берлине
- 8. История открытия и изучения свойств возбудителя1882 г.
- 9. ДиагностикаВ 1907 г. австрийский педиатр Клеменс Пирке
- 10. Франц Циль (1857—1926)— немецкий бактериолог, профессор
- 11. Получение вакцинного штамма (Франция)В 1919 г. микробиолог
- 12. Противотуберкулезные препаратыВ 1943 г. Зельман Ваксман и
- 13. Классификация возбудителейMycobacterium tuberculosis (человеческий вид) – 92%
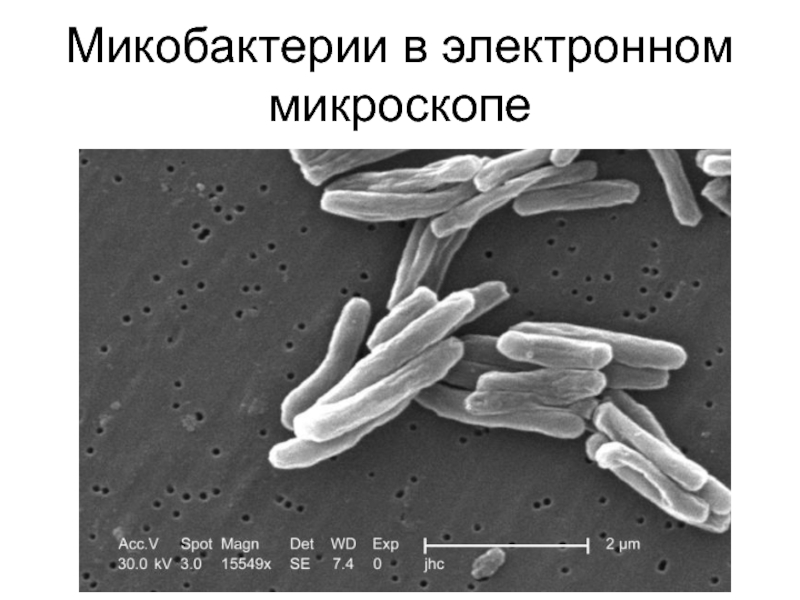
- 14. Микобактерии в электронном микроскопе
- 15. М.
- 16. Микобактерии туберкулёза (гр.+)
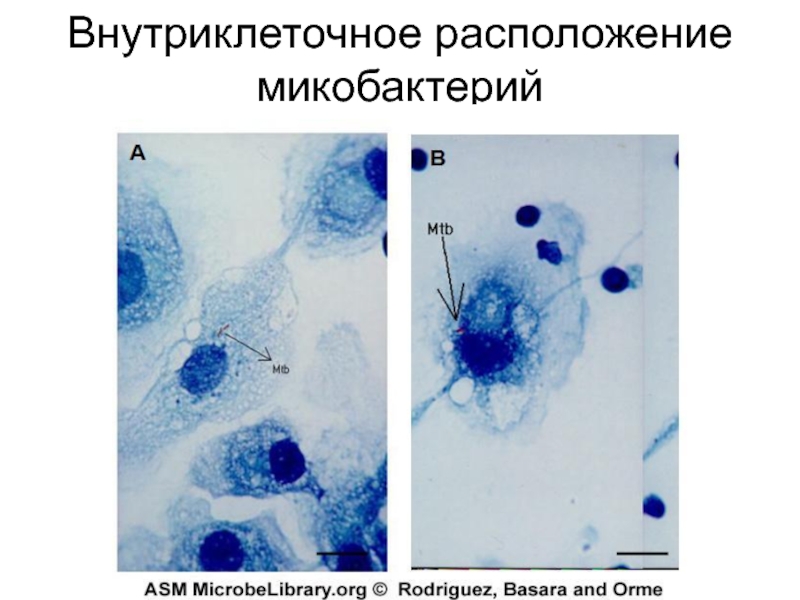
- 17. Внутриклеточное расположение микобактерий
- 18. Слайд 18
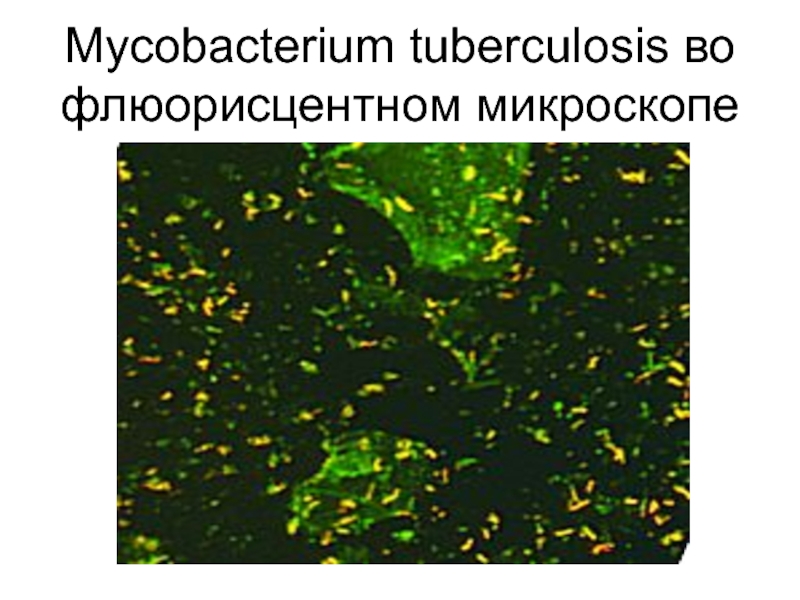
- 19. Mycobacterium tuberculosis во флюорисцентном микроскопе
- 20. Рост микобактерий на среде Левенштейна
- 21. Колонии М. tuberculosis на среде Левенштейна-Йенсена в
- 22. Колонии на плотной питательной среде
- 23. Незавершенный фагоцитоз микобактерий. Окраска по Цилю - Нильсену
- 24. Факторы, вызывающие повышенную восприимчивость человека к туберкулёзу:Наиболее
- 25. Основные клинические признаки:Самыми первыми симптомами выступают неспецифические
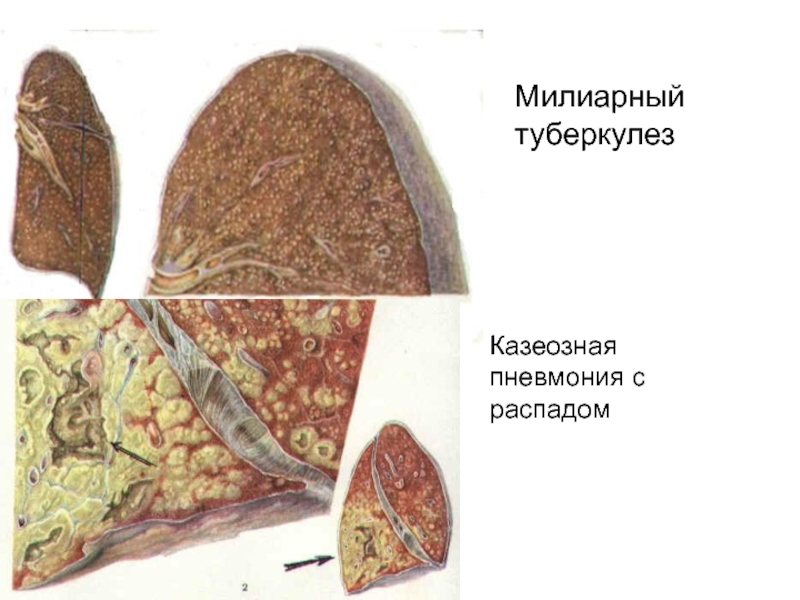
- 26. Милиарный туберкулезКазеозная пневмония с распадом
- 27. Особенности микробиологической диагностики ТБЦ. Флаконы.должны быть изготовлены
- 28. Необходимо соблюдать следующие условия:сбор материала проводить до
- 29. МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКАМатериал для исследования мокрота, промывные воды
- 30. ΙV. Биологическая проба - морским свинкам подкожно
- 31. Противотуберкулёзные лечебные препаратыГруппа А:- Изониазид- рифампицин, а также их производные.
- 32. Группа В:Стрептомицин, канамицин, этионамид (протионамид), этамбутол, пиразинамид, флоримицин, циклосерин, производные фторхинолонов.
- 33. Группа С:- ПАСК - натриевая соль, парааминосалициловой кислоты;- БЕПАСК – кальциевая соль парабензиламиносалициловой кислоты;- тиоацетозон (тибон).
- 34. Специфическая профилактика:Живая вакцина BCG (Bacille Calmette-Guerin), полученная
- 35. Mycobacterium bovis1. Вызывает Т. У мелкого и
- 36. Эпидемиология:1. Употребление в пищу масла и молока
- 37. Скачать презентанцию
Тема лекции:Микробиологическаядиагностика тубер-кулёза.
Слайды и текст этой презентации
Слайд 1ЛЕКЦИЮ ЧИТАЕТ
Заведующий
кафедрой
микробиологии,
вирусологии и
иммунологии
доктор мед. наук,
профессор
Минухин
Валерий
Владимирович
Слайд 3ПЛАН ЛЕКЦИИ:
1. Туберкулез. Определение. Краткий исторический очерк.
2. Возбудитель туберкулёза. Классификация.
Биологические свойства.
диагностики. 5. Лечение и профилактика.Слайд 4Туберкулез
(от лат. tuberculum - бугорок)
- первично хроническое заболевание человека
и животных, сопровождающееся поражением различных органов и систем (органов дыхания,
лимфатических узлов, кишечника, костей и суставов, глаз, кожи, почек и мочевыводяших путей, половых органов, ЦНС).Слайд 5Актуальность темы
на сегодня
По данным ВОЗ:
ежегодно 8 миллионов человек заболевают
туберкулёзом;
2 миллиона умирает.
Доминируют лица 18-26 лет.
На Украине в 1995 году
ВОЗ объявила эпидемию туберкулёза.Слайд 6Ге́нрих Ге́рман Ро́берт Кох
(11.12.1843—27.05.1910)
— немецкий микробиолог. Открыл бациллу сибирской
язвы, холерный вибрион и туберкулёзную палочку. За исследования туберкулёза награждён
Нобелевской премией по физиологии и медицине в 1905 году.Слайд 8История открытия и изучения свойств возбудителя
1882 г. Р. Кох обнаружил
и получил чистую культуру М. tuberculosis на кровяной сыворотке.
1890
г. Р. Кох получил туберкулин.1905 г. Р. Кох за открытие возбудителя туберкулеза был удостоен Нобелевской премии.
Слайд 9Диагностика
В 1907 г. австрийский педиатр Клеменс Пирке предложил накожную пробу
с туберкулином для выявления людей, инфицированных микобактерией туберкулёза, и ввёл
понятие аллергии.В 1910 г. Шарль Манту внутрикожный метод введения туберкулина, который в диагностическом плане оказался чувствительнее накожного.
Слайд 10Франц Циль
(1857—1926)
— немецкий бактериолог, профессор в Любеке. Продолжая работы
Пауля Эрлиха, Франц Циль создал в 1882 году карболфуксиновый краситель
для окрашивания возбудителя туберкулёза. В 1883 году совместно с патологом Фридрихом Нельсеном разработал метод окраски, который используется для идентификации кислотоустойчивых микобактерий.Слайд 11Получение вакцинного штамма
(Франция)
В 1919 г. микробиолог
Альбер Кальметт и ветеринарный врач Камиль Герен создали вакцинный
штамм микобактерии туберкулёза для противотуберкулёзной вакцинации людей - «бациллы Кальметта — Герена (BCG — Bacilles Calmette — Guerin).1921 г. - впервые вакцина БЦЖ была введена новорождённому ребёнку.
Слайд 12Противотуберкулезные препараты
В 1943 г.
Зельман Ваксман и
Альбертом Шац -
получение стрептомицина — первого противомикробного препарата, который оказывал
бактериостатическое действие на микобактерии туберкулёза.Слайд 13Классификация возбудителей
Mycobacterium tuberculosis (человеческий вид) – 92% случаев,
Mycobacterium bovis(бычий
вид), Mycobacterium africanum,
Mycobacterium bovis BCG(БЦЖ-штамм бычьего вида),
Mycobacterium microti,
Mycobacterium canettii,
Mycobacterium pinnipedii,
Mycobacterium caprae.
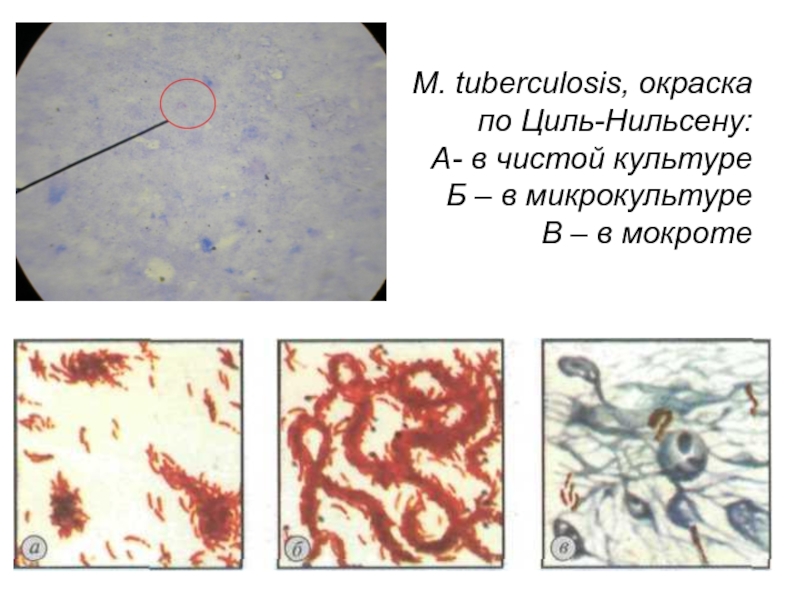
Слайд 15 М. tuberculosis, окраска по Циль-Нильсену: А- в чистой культуре Б – в
микрокультуре
В – в мокроте
Слайд 21Колонии М. tuberculosis на среде Левенштейна-Йенсена в виде светло-кремового чешуйчатого
налета с неровными краями, напоминающего цветную капусту.
Ниациновый тест на способность
микобактерий синтезировать никотиновую кислоту (ниацин).Слайд 24Факторы, вызывающие повышенную восприимчивость человека к туберкулёзу:
Наиболее значимым в мире
стал ВИЧ;
Курение (особенно более 20 сигарет в день) — увеличивает
вероятность туберкулеза в 2 — 4 раза;Диабет;
Тюремное заключение.
Слайд 25Основные клинические признаки:
Самыми первыми симптомами выступают неспецифические проявления интоксикации: слабость,
бледность, повышенная утомляемость, вялость, апатия.
субфебрильная температура (около 37 °C,
редко выше 38°), потливость, особенно беспокоящая больного по ночам, похудение.Лимфаденопатия - генерализованное или локальное увеличение лимфатических узлов.
Слайд 27Особенности микробиологической диагностики ТБЦ. Флаконы.
должны быть изготовлены из ударостойкого материала;
должны
легко расплавляться при автоклавировании;
быть достаточного объёма (40-50 мл):
иметь широкое отверстие
для сбора мокроты (диаметр не менее 30 мм);быть удобными в обращении, прозрачными или полупрозрачными, чтобы можно было оценить количество и качество собранной пробы, не открывая крышку.
Слайд 28Необходимо соблюдать следующие условия:
сбор материала проводить до начала химиотерапии;
материал для
исследования необходимо собирать до утреннего приёма пищи и лекарственных препаратов;
для
исследования желательно собрать не менее 3 проб утренней мокроты. Собирают мокроту в течение 3 дней подряд;собранный материал необходимо как можно быстрее доставить в лабораторию:
в случае, когда доставить материал в лабораторию немедленно невозможно, его сохраняют в холодильнике при температуре воздуха 4 °С не более 48 ч;
при перевозке материала необходимо особенно тщательно следить за целостностью флаконов.
Слайд 29МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА
Материал для исследования мокрота, промывные воды бронхов и промывные
воды желудка, плевральная и цереброспинальная жидкости, моча, асцитическая жидкость и
др.Ι. Бактериоскопическое исследование мазков из материала:
Прямая микроскопия - по Цилю-Нильсену.
Люминесцентная микроскопия.
ΙΙ. Бактериологическое исследование
Посев на плотные элективные среды.
ΙΙΙ. Ускоренные методы культивирования
Метод микрокультур (метод Прайса - Школьниковой)
Применение полностью автоматизированных коммерческих систем бульонного культивирования.
Слайд 30ΙV. Биологическая проба - морским свинкам подкожно или в/брюшинно вводят
1 мл исследуемого материала. Через 1-2 мес развивается генерализованная инфекция
с летальным исходомV. Туберкулинодиагностика – кожная аллергические проба Манту.
VΙ. Экспресс-диагностика - РИФ, метод лазерной флуоресценции
VΙΙ. ПЦР
VΙΙΙ. ИФА - обнаружение антител к возбудителям туберкулеза в сыворотках крови.
Слайд 31Противотуберкулёзные лечебные препараты
Группа А:
- Изониазид
- рифампицин,
а также их производные.
Слайд 32Группа В:
Стрептомицин, канамицин, этионамид (протионамид), этамбутол, пиразинамид, флоримицин, циклосерин, производные
фторхинолонов.
Слайд 33Группа С:
- ПАСК - натриевая соль, парааминосалициловой кислоты;
- БЕПАСК –
кальциевая соль парабензиламиносалициловой кислоты;
- тиоацетозон (тибон).
Слайд 34Специфическая профилактика:
Живая вакцина BCG (Bacille Calmette-Guerin), полученная А.Кальметтом и С.Гереном.
Вакцинацию
проводят на 5-7-й день в роддоме внутрикожно.
Ревакцинация – в 7
- 12 – 17 – 22 года и 27-30 лет. Ревакцинации подлежат только не инфицированные туберкулезом лица, у которых туберкулиновая проба отрицательная, поэтому перед ее проведением ставится проба Манту с 2ТЕ.
Слайд 35Mycobacterium bovis
1. Вызывает Т. У мелкого и крупного рогатого скота.
У людей в 5% случаев.
2. Морфология – короткие толстые палочки
1,5-2 мкм.3. Рост на питательных следах медленный.
4. Основные отличия от M.tuberculosis – отрицательный ниациновый тест, а при заражении кроликов – острый Т. процесс.
Слайд 36Эпидемиология:
1. Употребление в пищу масла и молока от зараженных животных
или при ухаживании за ними.
2. В сливочном масле сохраняется до
240 дней, в сыре – 200 дней.Патогенез, клинические проявления, диагностика и тактика лечения – аналогичные.