Слайд 1Методы диагностики инфекционных заболеваний
Слайд 2План лекции
Принципы и методы диагностики инфекционных болезней.
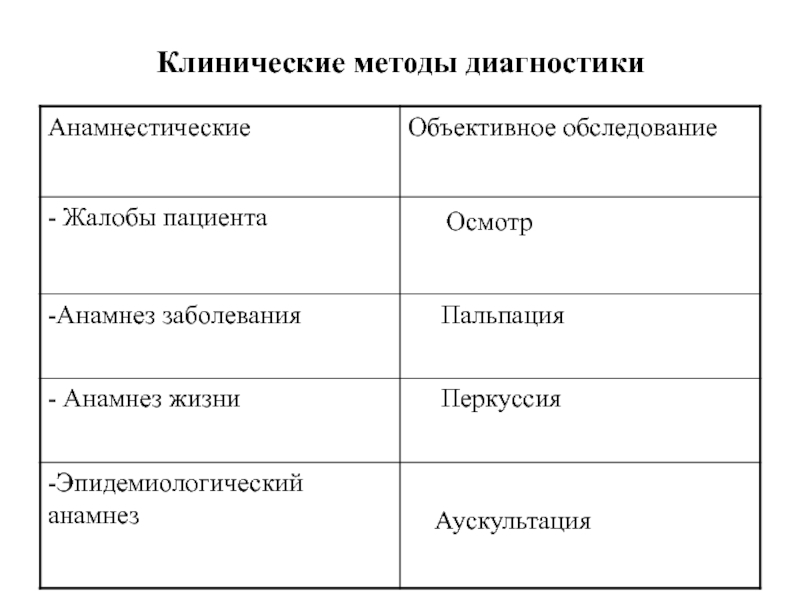
Клинические методы диагностики: жалобы,
анамнез заболевания, анамнез жизни, эпидемиологический анамнез, физикальное обследование, термометрия.
Лабораторные методы
исследования: клинические методы, микробиологические, иммунологические и молекулярно-генетические методы.
Инструментальные методы исследования.
Слайд 3Bene dignoscitur, bene curatur —
«хорошо распознаётся — хорошо вылечивается»
Слайд 4Диагностика - это процесс выявления болезни, подтверждения ее и классификации
с тем, чтобы назначить грамотное и эффективное лечение.
Qui bene diagnoscit,
bene curat.
Кто хорошо диагностирует, тот хорошо и лечит.
Слайд 5Особенности диагностики инфекционных болезней. При диагностике инфекционных болезней имеют в
виду две особенности:
необходимость срочной постановки диагноза;
обязательное
применение комплексного метода диагностики.
Эти особенности обусловлены тем, что при инфекционных болезнях речь идет не только о лечении больных, а прежде всего о системе мероприятий по купированию возникшего эпидемического очага и предупреждению дальнейшего распространения болезни.
Слайд 6Методы диагностики
Клинические
Параклинические
Опрос
Осмотр
Объективное
обследование
Лабораторные Общеклинические.
Инструментальные
Лабораторные
специфические
Методы прямого обнаружения возбудителя
Методы косвенного доказательства
наличия возбудителя
Микроскопический
Бактериологический
Биологический
Серологический
Аллергический
Слайд 7Клинические методы диагностики
Слайд 8Анамнез болезни ( Anamnesis morbi) должен быть собран подробно и
активно.
Нельзя ограничиваться рассказом больного – необходимо его расспросить.
При
опросе следует установить особенности начала заболевания (острое или постепенное), наличие озноба и лихорадки, степень повышения температуры тела, ее колебания, характер диспепсических явлений, локализацию и интенсивность болей (головных, абдоминальных, в мышцах, суставах), нарушение сна и др.
Слайд 9
Из анамнеза заболевания: порядок возникновения клинических симптомов заболевания ( например,
при пищевых токсикоинфекциях, сначала появляется рвота, затем диарея, при холере-
наоборот, диарея предшествует рвоте).
Из анамнеза жизни пациента мы можем выяснить какими заболеваниями он переболел, тем самым можем сразу исключить из дифференциально-диагностического ряда ранее перенесённые инфекционные заболевания, сформировавшие специфический иммунитет (например, детские инфекции).
Из эпидемиологического анамнеза мы можем выяснить, присуще ли заболеванию пациента заразность ( болеет ли в настоящий момент или в определённые сроки до настоящего времени заболеванием со схожими симптомами люди из близкого окружения); в какие сроки укладывается инкубационный период заболевания (например, сыпь при эпидемическом сыпном тифе появляется на 4-6 день болезни, а при брюшном тифе на 8-10 день);
Слайд 10Симптом – любой признак болезни, доступный определению независимо от метода, который
для этого применяется.
Симптомы бывают:
- субъективные (жалобы) и
- объективные (выявляются
при физикальном, лабораторном и инструментальном исследовании .
Слайд 11 Симптомы решающие (патогномоничные)- это те симптомы, обнаружение которых уже
достаточно для постановки диагноза инфекционной болезни, при которой они только
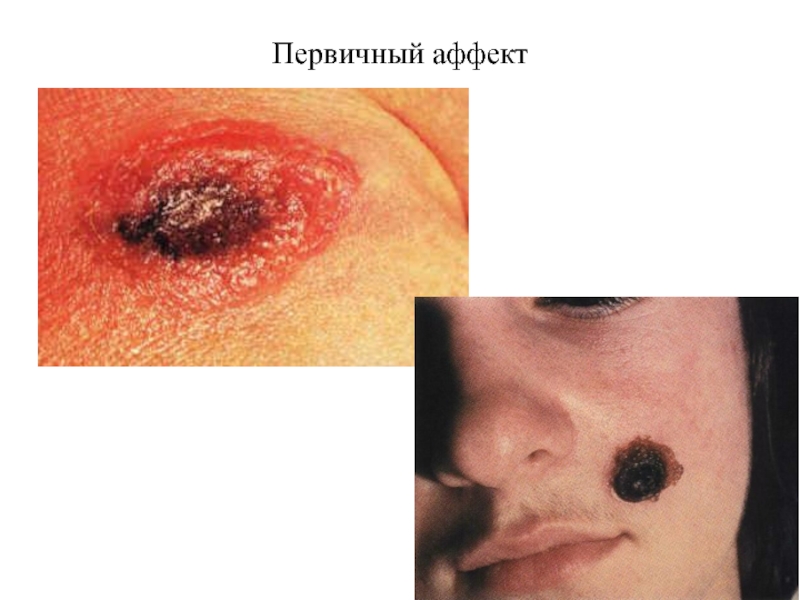
и встречаются. Но отсутствие их у наблюдаемого больного не означает еще отсутствия того же заболевания, для которого они патогномоничны. Примером таких редких решающих диагностических симптомов могут служить белесоватые пятна на слизистой оболочке щечной поверхности полости рта - пятна Бельского-Филатова-Коплика при кори; тризм (спазм жевательной мускулатуры) и сардоническая улыбка (Risus sardonicus) при столбняке.
Слайд 12Симптомы опорные, или факультативные, - симптомы, которые характерны для данного
заболевания, но встречаются при ограниченном числе других болезней Примером может
служить «стул со слизью и кровью» при бактериальной дизентерии (шигеллезах), но он может быть и при других инфекционных (амебиаз, балантидиаз, шистосомоз) и неинфекционных поражениях толстой кишки (неспецифический язвенный колит, раковая опухоль с распадом, туберкулез, уремия, геморрой у больного с кишечной инфекцией, недизентерийной и непротозойной этиологии и др.).
Слайд 13Симптомы наводящие - те симптомы, которые часто встречаются при данном
заболевании, но бывают при целом ряде других инфекционных и не
инфекционных болезней.
Наличие одного или нескольких симптомов этой группы должно наводить врача на мысль о возможности ИБ, но их еще недостаточно даже для предположения о вероятном диагнозе.
Примером значения этой группы симптомов для диагностики ИБ может служить сочетание боли в животе и диареи, которое часто встречается при дизентерии (шигеллезах), но может быть и при пищевых токсикоинфекциях, обострениях хронических заболеваний желудочно-кишечного тракта, прежде всего хронического колита, опухолях кишечника и других болезнях тонкой и толстой кишки.
Слайд 14Микросимптомы (минисимптомы) – встречаются нечасто, но на фоне характерного для
данного заболевания симптомокомплекса могут быть «последней каплей» при постановке диагноза.
(Носовое кровотечение при брюшном тифе, оранжевый цвет стула при эшерихиозах).
Минус-симптомы – не наблюдаются при данном заболевании, но могут присутствовать. (Увеличение печени при гриппе)
Слайд 15Синдром – сочетания признаков, обусловленных единым патогенезом (интоксикационный, геморрагический, менингеальный, колитический,
энтеральный, гепатолиенальный, синдром желтухи, холестаза и пр.).
Современной медицине известно
около 1500 синдромов и более 5000 болезней. Иными словами, одни и те же синдромы могут быть представлены в клинической картине самых разных заболеваний.
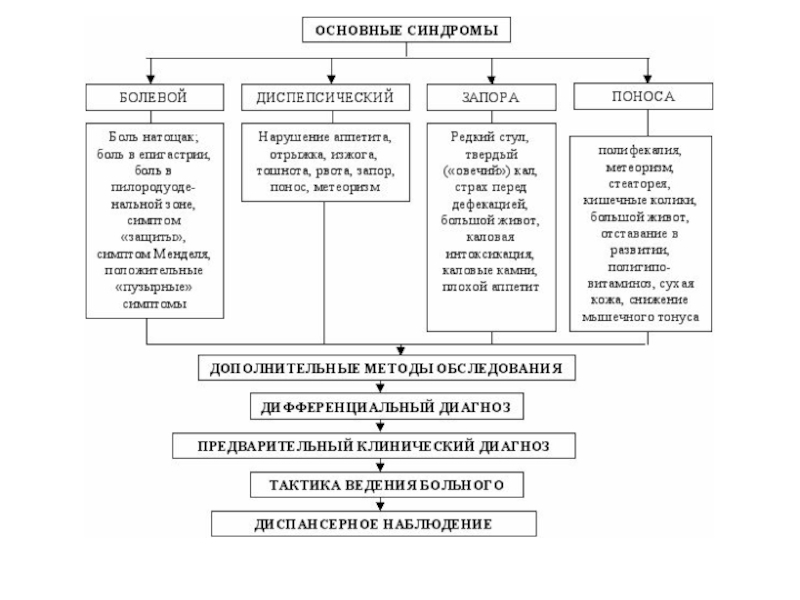
Слайд 16Основные синдромы инфекционных заболеваний
Для подавляющего большинства инфекционных болезней характерен общетоксический синдром. Клинически
он представляет собой частое сочетание лихорадки с многочисленными другими проявлениями
интоксикации.
Гепатолиенальный синдром
Синдром лимфаденопатии
Синдром высыпаний
Диарейный (диспептический ) синдром
Синдром эксикоза
Катарально-респираторный синдром
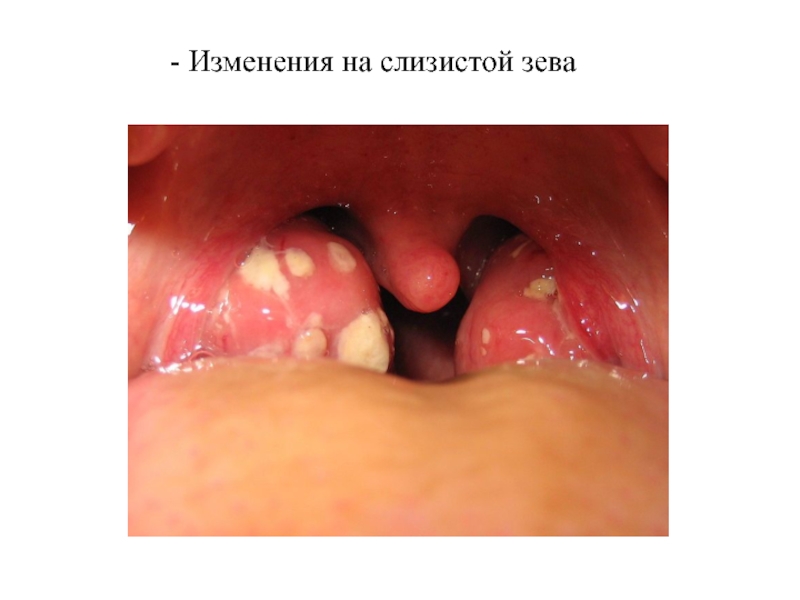
Тонзиллярный синдром
Менингеальный синдром
Желтушный синдром
Слайд 17ОППЕНГЕЙМА СИНДРОМ. «Геморрагическая энцефалопатия» — головная боль, судороги, нистагм, параличи
черепно-мозговых нервов, мосто-бульбарные симптомы, пирамидные симптомы. Наблюдается при гриппе, сыпном
тифе, скарлатине, малярии, дифтерии с одновременным появлением в головном мозге диапедезных кровоизлияний.
ЛОБЗИНА СИНДРОМ. При быстром нагибании головы больного происходит расширение зрачков и усиление головной боли. Один из болевых менингеальных феноменов, наблюдающихся при менингите.
КРАУЗЕ — УТХОФФА (KRAUSE — UHTHOFF) СИМПТОМ.
Признак эксикоза — мягкие глазные яблоки.
Синдром Киари-Авцына -«Кроличий глаз» с кровоизлияниями на переходной складке конъюнктивы , характерен для сыпного тифа и болезни Брилла.
Слайд 18ГИППОКРАТА ЛИЦО.Синонимы: fades hippocratica; Гиппократа маска.
Совокупность характерных изменений лица
(безучастное выражение, втянутые щеки, запавшие глаза, кожа бледно-серого цвета, покрытая
каплями пота) у больных в крайне тяжелом состоянии, связанном с обезвоживанием организма.
Слайд 19Симптомокомплекс – это сочетание патогенетически взаимосвязанных синдромов и симптомов, которое встречается
при данной нозологической форме в абсолютном большинстве случаев. Несмотря на
высокую специфичность, симптомокомплекс данной болезни может быть различным в разные периоды заболевания. Например, при вирусном гепатите симптомокомплекс продромального периода представляет собой сочетание интоксикации, диспепсического, артралгического и некоторых других синдромов, а в желтушном периоде главные проявления болезни обнаруживаются в форме симптомокомплекса, включающего синдром желтухи, гепатолиенальный синдром, иногда синдром холестаза и др.
Слайд 20Основные жалобы инфекционных больных:
- боль
Слайд 23слабость, недомогание
снижение аппетита
нарушение сна
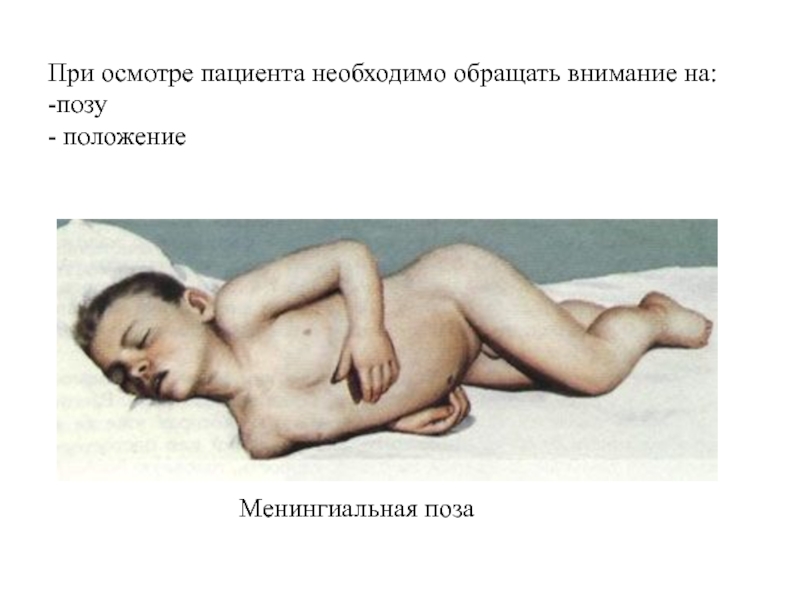
Слайд 25При осмотре пациента необходимо обращать внимание на:
-позу
- положение
Менингиальная поза
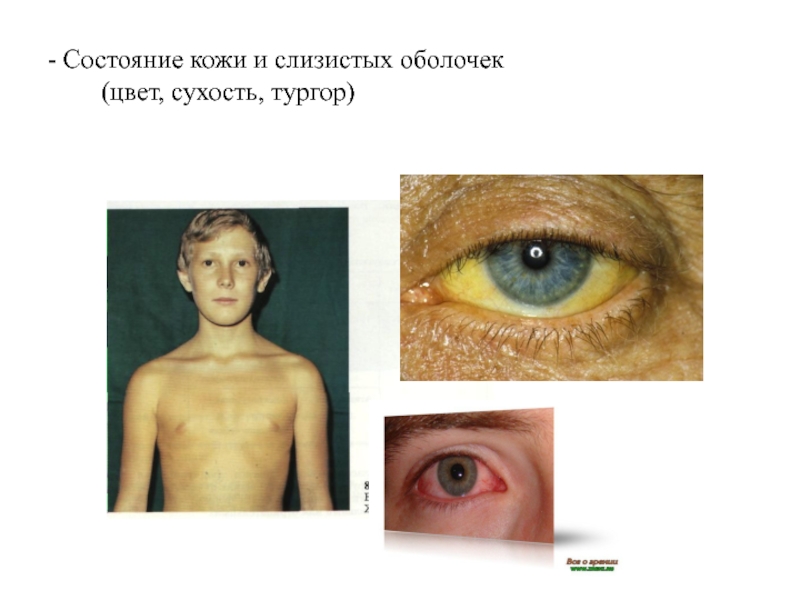
Слайд 26- Состояние кожи и слизистых оболочек
(цвет, сухость, тургор)
Слайд 28
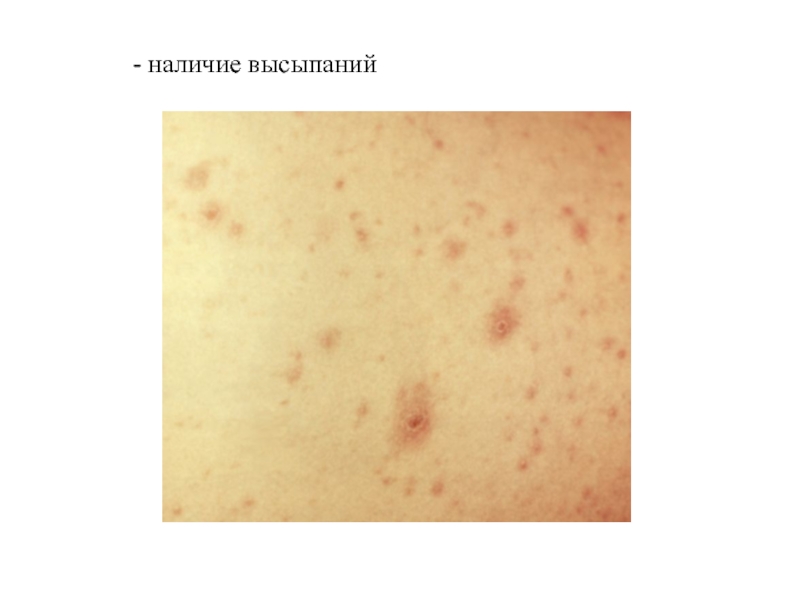
Виды высыпаний:
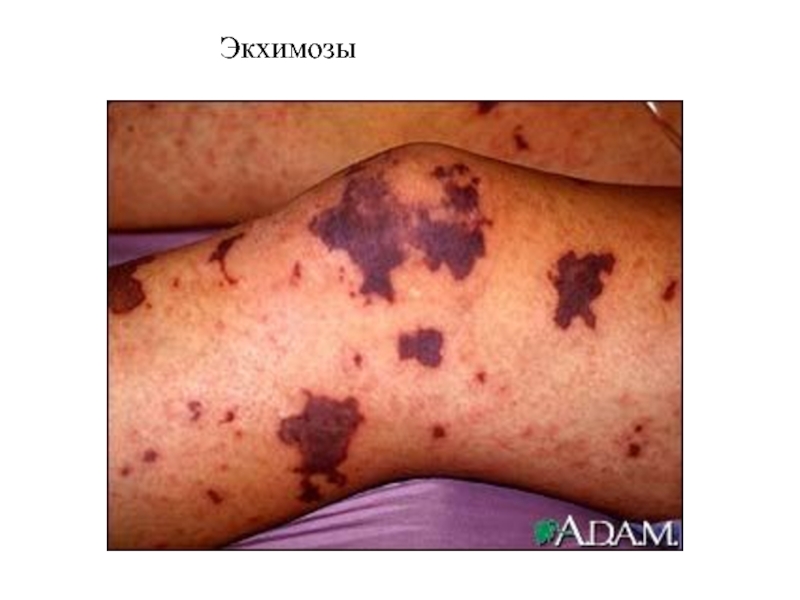
Геморрагии — элементы различной величины и формы, не исчезающие
при растягивании кожи. Возникают вследствие выхода эритроцитов из кровеносного русла
в окружающие ткани при повреждении сосудистой стенки или повышении ее проницаемости. Цвет геморрагии вначале красный, пурпурный или фиолетовый, затем становится желто-зеленым, желтым, что связано с превращением образовавшегося при распаде эритроцитов гемосидерина.
Геморрагии могут быть в виде:
точечных кровоизлияний размером от 2 до 5 мм (п е т е х и и),
элементов до 1—2 см в диаметре (п у р п у р а)
более 2 см в диаметре (экхимозы).
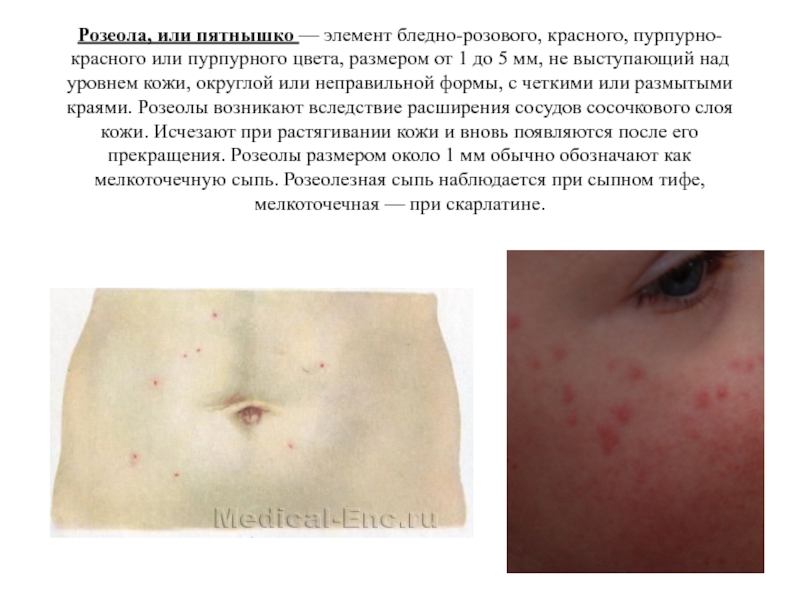
Слайд 29Розеола, или пятнышко — элемент бледно-розового, красного, пурпурно-красного или пурпурного
цвета, размером от 1 до 5 мм, не выступающий над
уровнем кожи, округлой или неправильной формы, с четкими или размытыми краями. Розеолы возникают вследствие расширения сосудов сосочкового слоя кожи. Исчезают при растягивании кожи и вновь появляются после его прекращения. Розеолы размером около 1 мм обычно обозначают как мелкоточечную сыпь. Розеолезная сыпь наблюдается при сыпном тифе, мелкоточечная — при скарлатине.
Слайд 31
Пятно — элемент такого же цвета, как и пятнышко, размером
от 5 до 20 мм, не выступает над уровнем кожи,
чаще неправильной формы. Пятно, как и розеола, образуется в результате расширения сосудов кожи, главным образом сосочкового слоя, и также исчезает при растягивании кожи или давлении на нее и вновь появляется после прекращения этих действий.
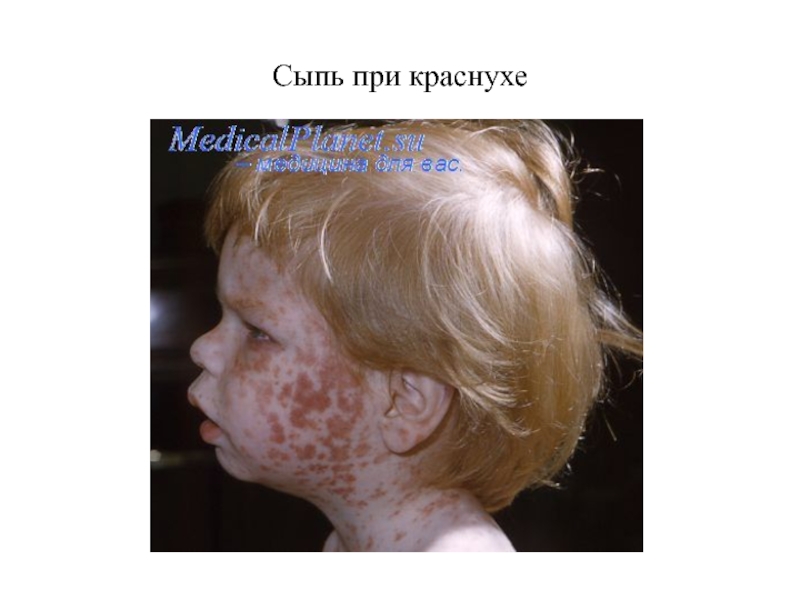
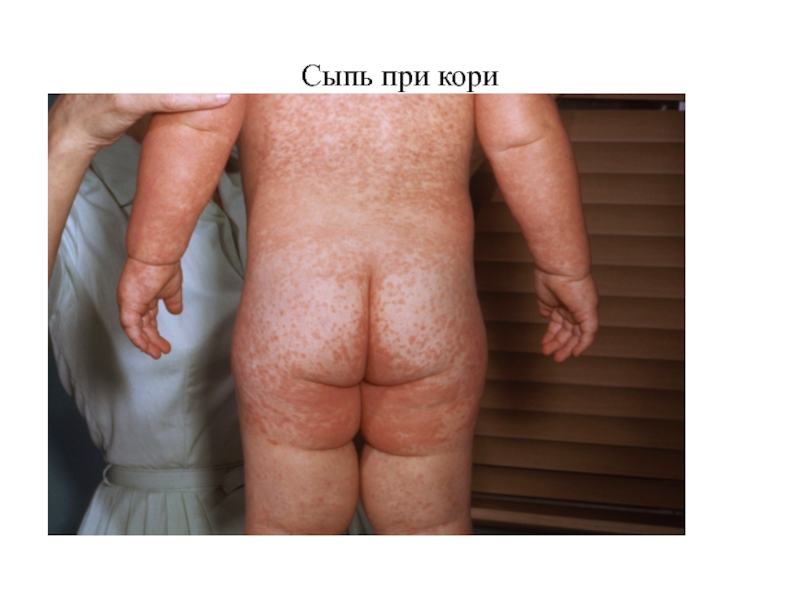
При размерах пятен от 5 до 10 мм сыпь обозначается как мелкопятнистая (при краснухе), от 10 до 20 мм — как крупнопятнистая (при кори). Пятна размером более 20 мм, имеющие тенденцию к слиянию, обозначают как эритему.
Слайд 34Папула — элемент, возвышающийся над уровнем кожи, размером от 1
до 20 мм, различной окраски и формы. Папулы образуются в
результате не только расширения сосудов, но и клеточной инфильтрации в верхних слоях дермы или при разрастании эпидермиса. Нередко они могут оставлять после себя пигментацию и шелушение кожи. Папулезные элементы обычно сочетаются с розеолами и пятнами. Такая смешанного характера сыпь обозначается как розеолезно-папулезная (при размерах элементов до 5 мм) или пятнисто-папулезная (от 5 до 20 мм). Примером розеолезно-папулезной сыпи является сыпь при брюшном тифе. Пятнисто-папулезная сыпь типична для кори. Разновидностью папулы является бугорок, характеризующийся плотным инфильтратом в глубоких слоях дермы и последующим образованием некроза или язвы.
Узел — ограниченное, уходящее в глубь кожи образование, размером от 6 до 10 мм и более. Как правило, узел возвышается над уровнем кожи, болезненный при пальпации, темно-красного цвета, часто с синюшным оттенком. Сыпь подобного характера получила название узловатой эритемы.
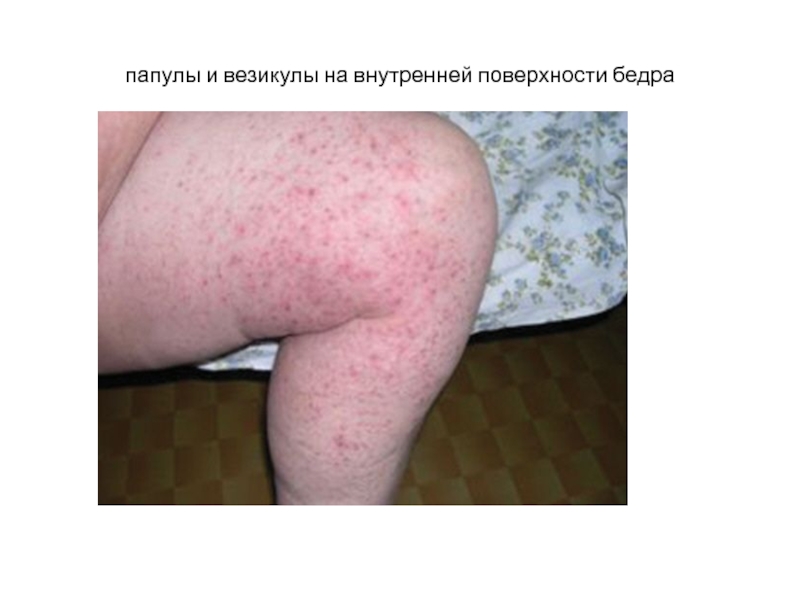
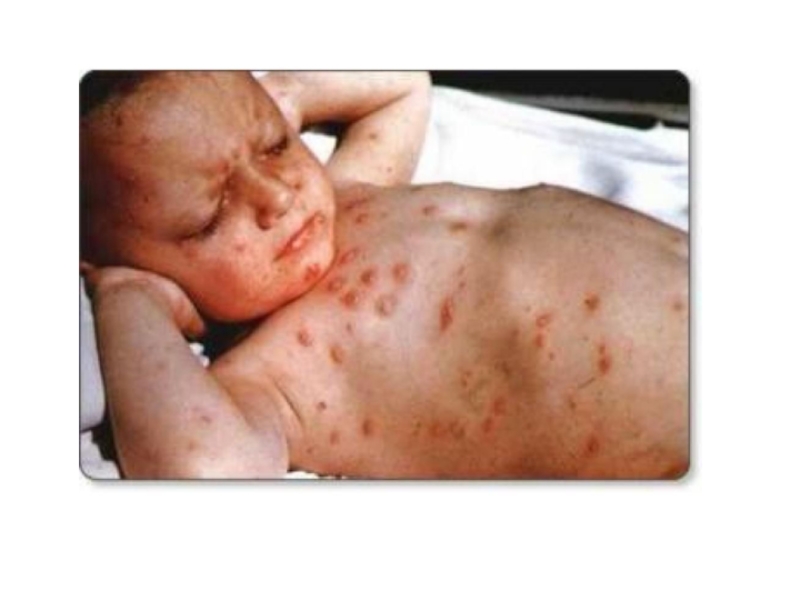
Слайд 35папулы и везикулы на внутренней поверхности бедра
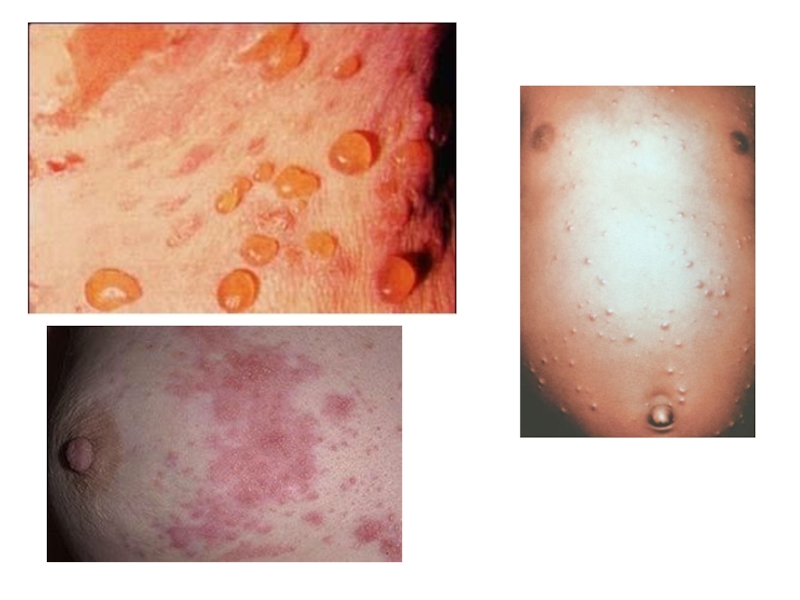
Слайд 36Пузырек (везикула) — элемент, заполненный серозным или кровянистым экссудатом, размером
до 5 мм. Содержимое пузырька обычно ссыхается в прозрачную или
бурого цвета корочку. В случае вскрытия его оболочки возникает мокнущая поверхность — эрозия. Пузырек является типичным элементом сыпи при ветряной оспе. Пузырь — образование, аналогичное пузырьку, имеющее размеры до 10—15 мм и более.
Пустула — пузырек или пузырь, наполненный гнойным содержимым, характеризующийся также и клеточной инфильтрацией кожи.
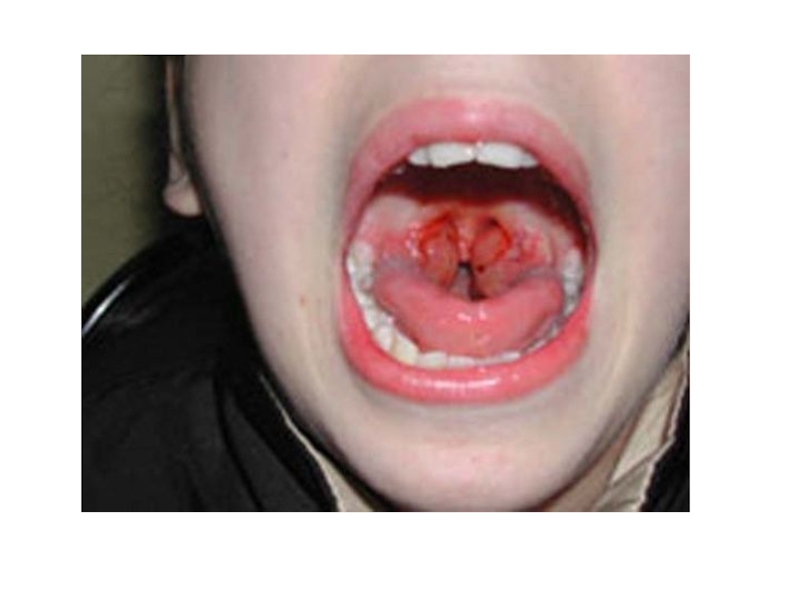
Сыпь на слизистых оболочках называется энантемой и встречается при многих инфекциях. Так, сыпь на слизистых оболочках щек в виде мелких очагов некроза является патогномоничной для кори (пятна Филатова-Коплика). Мелкие петехии на мягком небе (энантема Розенберга) наблюдаются при сыпном тифе, скарлатине, псевдотуберкулезе.
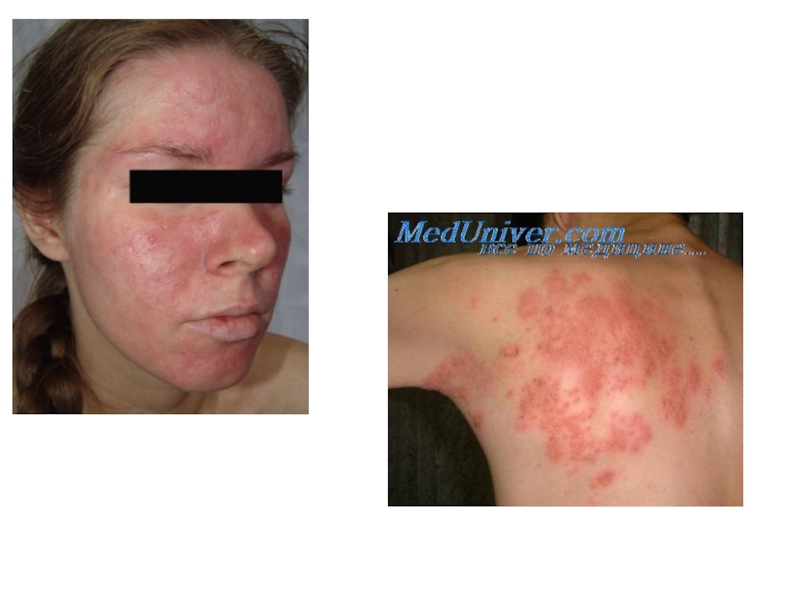
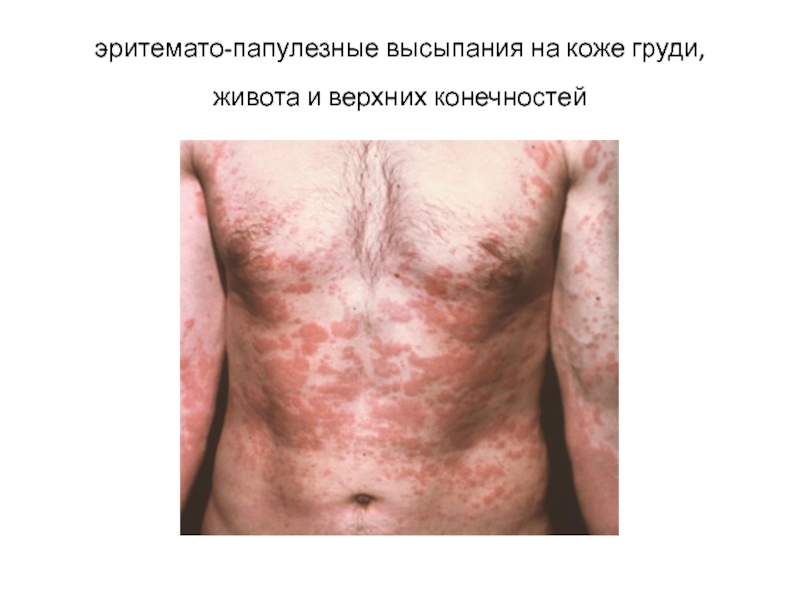
Слайд 40эритемато-папулезные высыпания на коже груди, живота и верхних конечностей
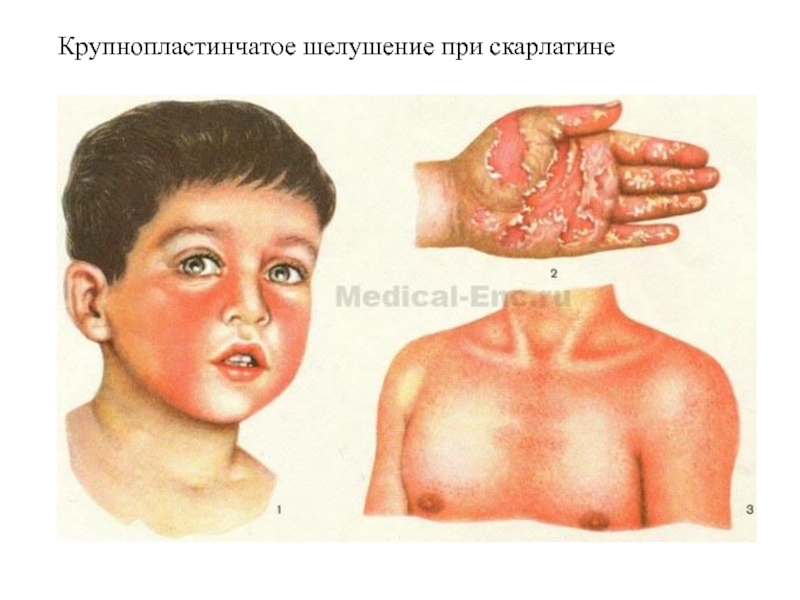
Слайд 41Крупнопластинчатое шелушение при скарлатине
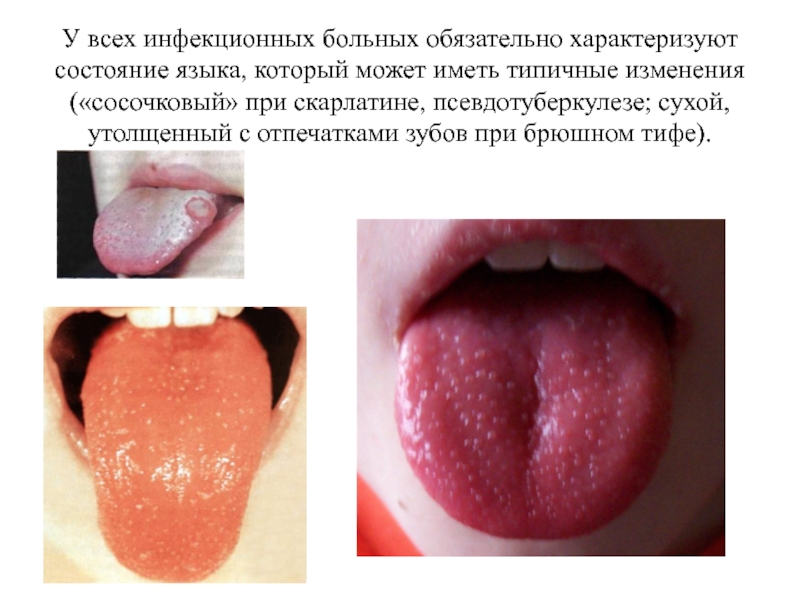
Слайд 43У всех инфекционных больных обязательно характеризуют состояние языка, который может
иметь типичные изменения («сосочковый» при скарлатине, псевдотуберкулезе; сухой, утолщенный с
отпечатками зубов при брюшном тифе).
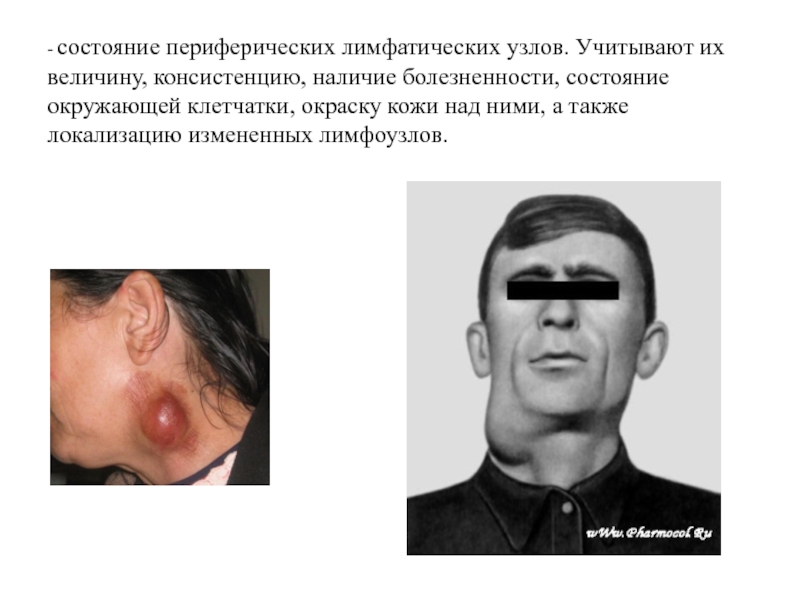
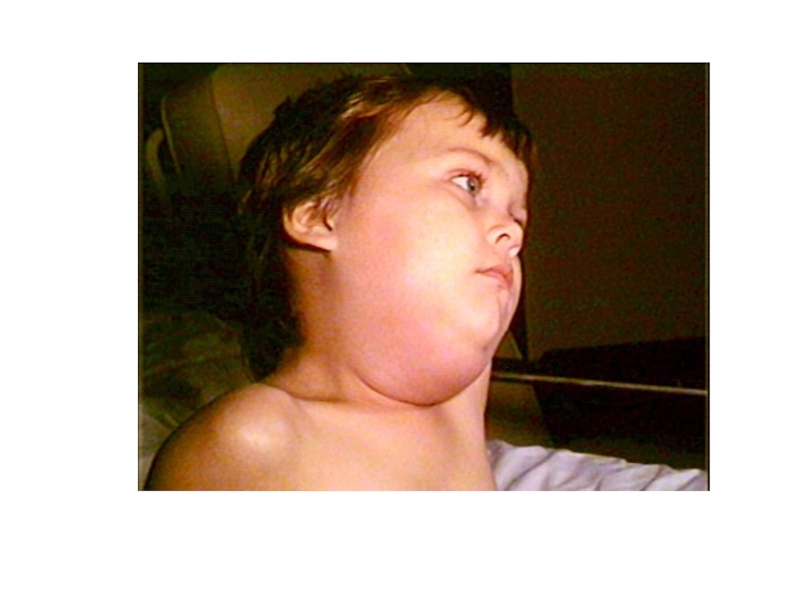
Слайд 46- состояние периферических лимфатических узлов. Учитывают их величину, консистенцию, наличие
болезненности, состояние окружающей клетчатки, окраску кожи над ними, а также
локализацию измененных лимфоузлов.
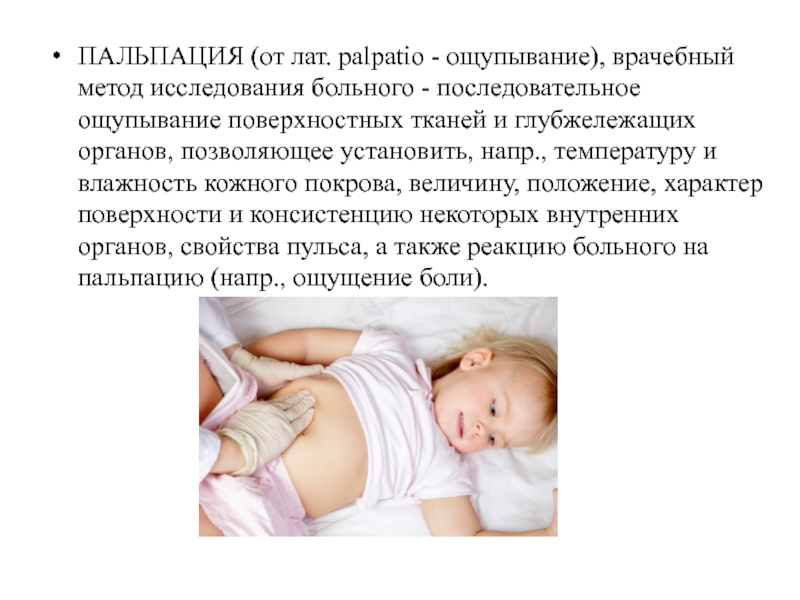
Слайд 48ПАЛЬПАЦИЯ (от лат. palpatio - ощупывание), врачебный метод исследования больного
- последовательное ощупывание поверхностных тканей и глубжележащих органов, позволяющее установить,
напр., температуру и влажность кожного покрова, величину, положение, характер поверхности и консистенцию некоторых внутренних органов, свойства пульса, а также реакцию больного на пальпацию (напр., ощущение боли).
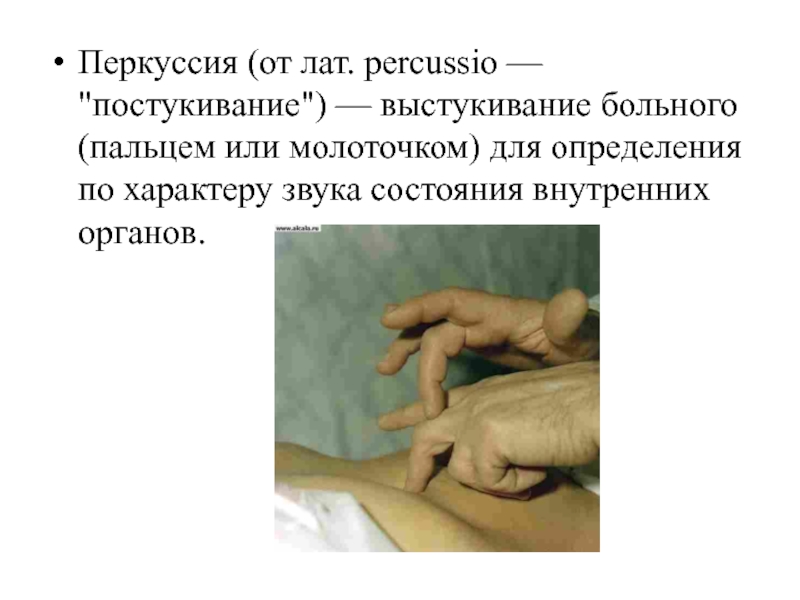
Слайд 49Перкуссия (от лат. percussio — "постукивание") — выстукивание больного (пальцем
или молоточком) для определения по характеру звука состояния внутренних органов.
Слайд 50Аускультация (лат. auscultatio) — метод физикальной диагностики в медицине, заключающийся в выслушивании звуков,
образующихся в процессе функционирования органов.
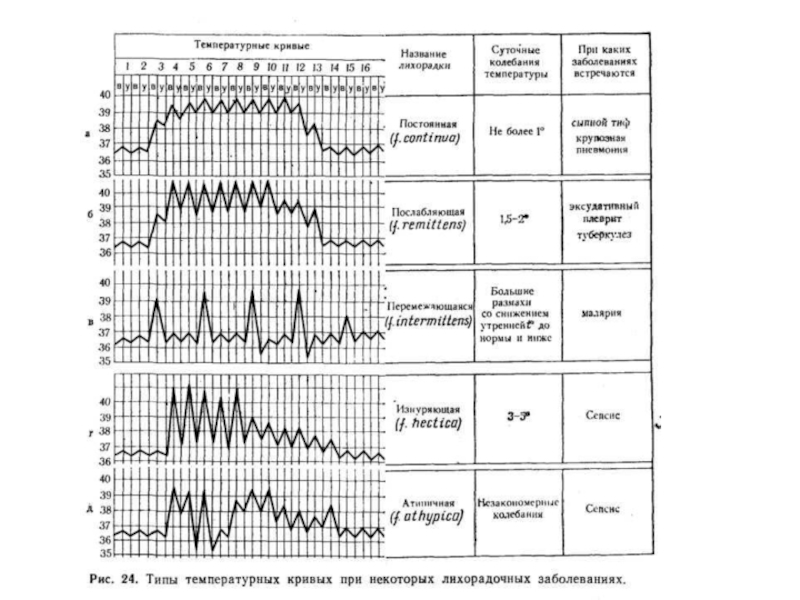
Слайд 53Виды лихорадок
Постоянная лихорадка (febris continua) характеризуется тем, что в течение
суток разница между утренней и вечерней температурой тела не превышает
1 °С. Такой тип лихорадки встречается у больных брюшным тифом, крупозной пневмонией, иерсиниозом.
Послабляющая лихорадка (febris remittens) - суточные колебания температуры больше 1 °С, причем утренний минимум выше 37 °С. Она встречается при многих инфекциях - риккетсиозах, псевдотуберкулезе и др.
Перемежающаяся лихорадка (febris intermittens) отличается суточными колебаниями температуры тела больше 1 °С, причем минимум ее лежит в пределах нормы. Такой тип температурной кривой можно наблюдать при различных септических состояниях.
Истощающая, или гектическая, лихорадка (febris hectica) характеризуется резким повышением температуры тела на 2-4 °С и падением ее до нормы и ниже в течение суток. Она сопровождается изнуряющими потами и встречается при нагноительных процессах, сепсисе.
Слайд 54Извращенная лихорадка (febris inversus) отличается тем, что утренняя температура тела
бывает выше вечерней и наблюдается чаще всего при бруцеллезе, туберкулезе,
может встречаться при сепсисе.
Неправильная лихорадка (febris irregularis) характеризуется разнообразными и неправильными суточными колебаниями. Она редко встречается при острых инфекционных заболеваниях, но часто является проявлением бактериального эндокардита, сепсиса.
Возвратная лихорадка (febris recurrens) отличается чередованием периодов лихорадки с безлихорадочными периодами, она характерна для малярии, возвратного тифа.
Волнообразной лихорадке (febris undulans), или ундулирующей, свойственны периодические нарастания температуры тела, сменяющиеся ее затуханием, что наблюдается при бруцеллезе, иерсиниозе.
Слайд 55Правило Либермейстера -
при инфекционных болезнях наблюдаются отклонения в частоте
пульса по отношению к температуре, что издревле используют в качестве
вспомогательного диагностического признака. При нормальном их соответствии повышение температуры тела на 1°С сопровождается учащением пульса на 10-12 ударов в минуту
Слайд 57Большое значение в диагностике инфекционных болезней имеет правильная оценка картины
периферической крови – гемограммы. Совокупность всех показателей гемограммы, рассмотренная в
связи с клинической картиной заболевания, – важное подспорье в распознавании многих инфекций (инфекционный мононуклеоз, коклюш, брюшной тиф, вирусный гепатит и пр.).
Это касается и урограммы, которая часто помогает установлению диагноза (лептоспироз, геморрагическая лихорадка с почечным синдромом).
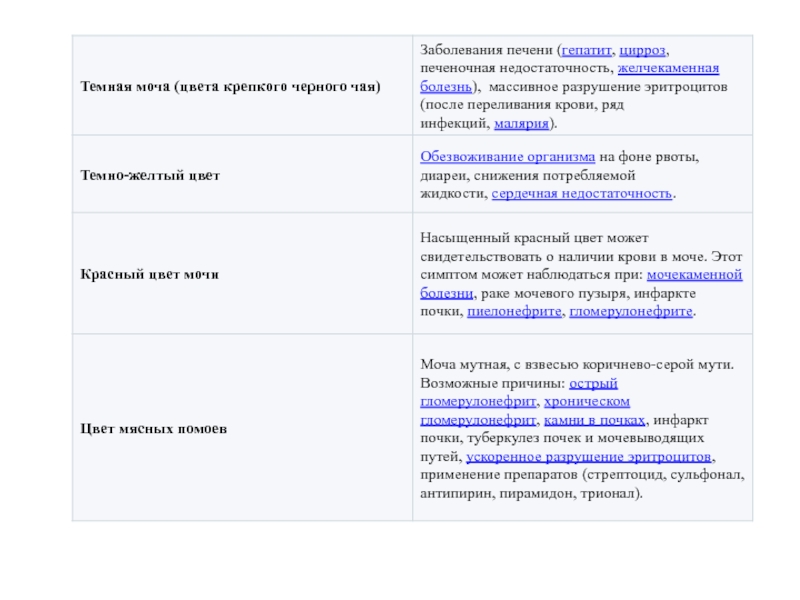
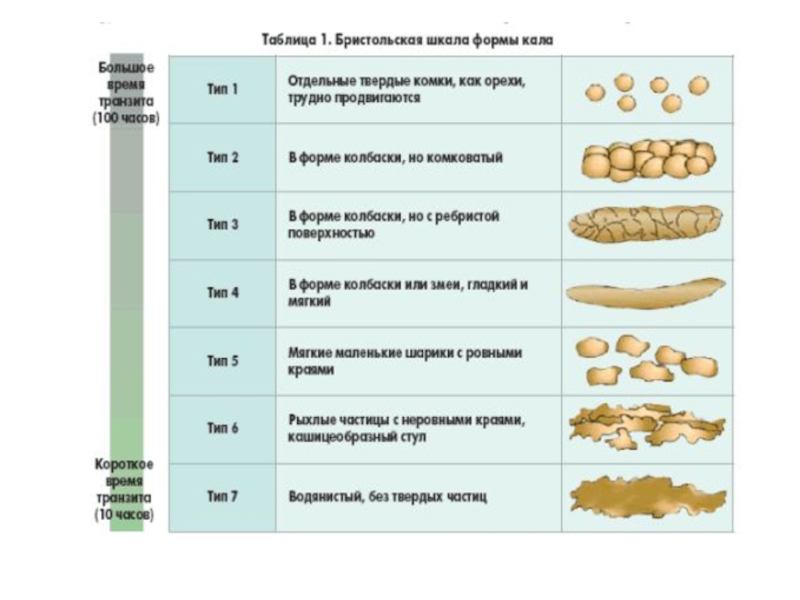
Слайд 58Оценивание выделений пациента (рвотные массы,
испражнения, моча – частота, количество,
консистенция,
цвет, запах, наличие патологических примесей)
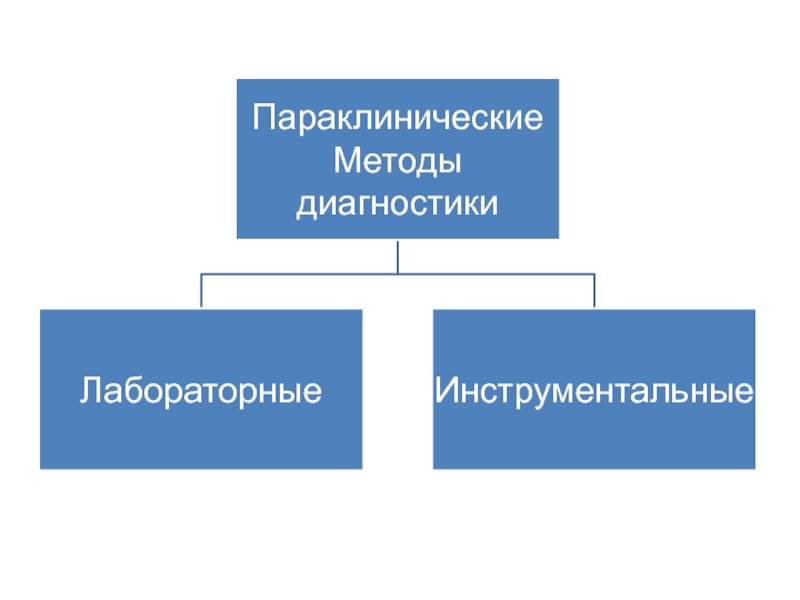
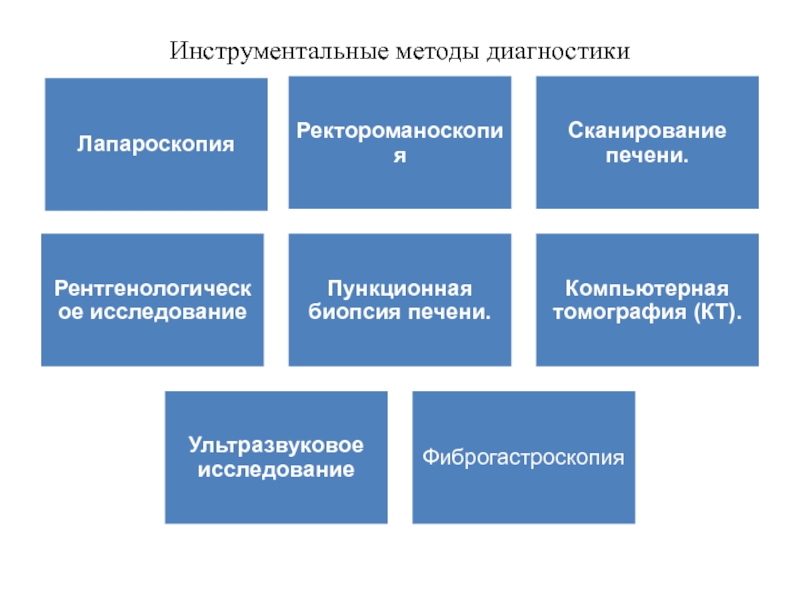
Слайд 62Инструментальные методы диагностики
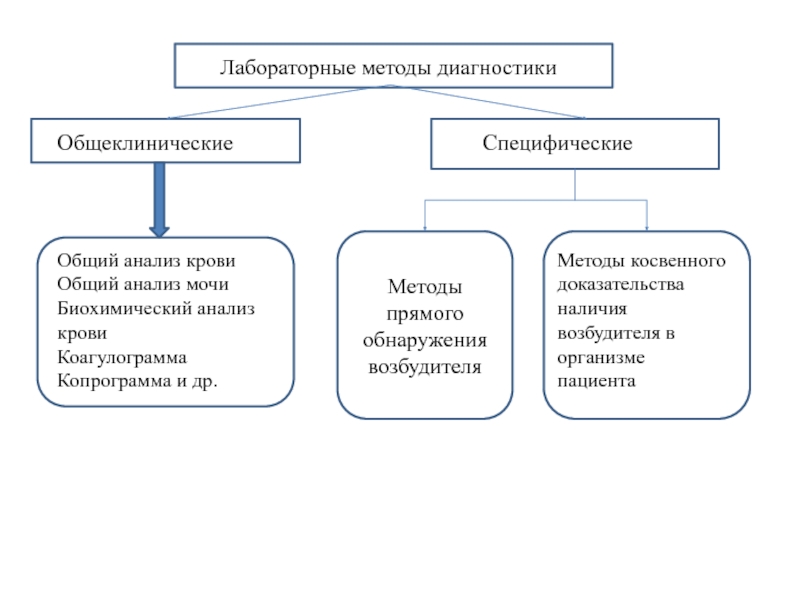
Слайд 63Лабораторные методы диагностики
Общеклинические
Специфические
Общий анализ крови
Общий анализ мочи
Биохимический анализ крови
Коагулограмма
Копрограмма и
др.
Методы прямого обнаружения возбудителя
Методы косвенного
доказательства
наличия возбудителя в
организме
пациента
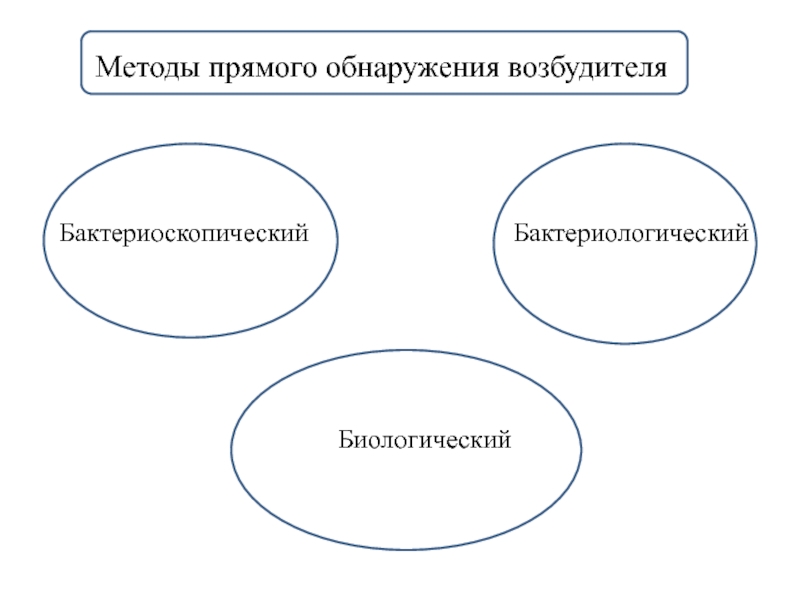
Слайд 64Методы прямого обнаружения возбудителя
Бактериоскопический
Бактериологический
Биологический
Слайд 65Материалом для микроскопического исследования могут быть кровь, костный мозг, ликвор,
пунктаты лимфатических узлов, фекалии, дуоденальное содержимое и желчь, моча, мокрота,
отделяемое мочеполовых путей, биоптаты тканей, мазки со слизистой оболочки ротовой полости, небных миндалин, носа и др.
Слайд 66Применение бактериологического метода дает возможность выделить возбудителя в чистой культуре
из материала, полученного от больного, и идентифицировать его на основании
изучения комплекса свойств.
К основным требованиям, предъявляемым к отбору и транспортировке материала для бактериологического исследования, относят:
взятие материала до начала этиотропного лечения;
соблюдение условий стерильности при сборе материала;
техническую правильность сбора материала;
достаточное количество материала;
обеспечение температурного режима хранения и транспортировки материала;
сведение к минимальному промежутка времени между сбором материала и посевом на плотные питательные среды.
Слайд 69Биологический метод состоит в заражении различным материалом (клиническим, лабораторным) лабораторных
животных для индикации возбудителя, а также для определения некоторых свойств
микроорганизмов, характеризующих их патогенность (токсигенность, токсичность, вирулентность). В качестве лабораторных животных используют белых мышей, белых крыс, морских свинок, кроликов и др.
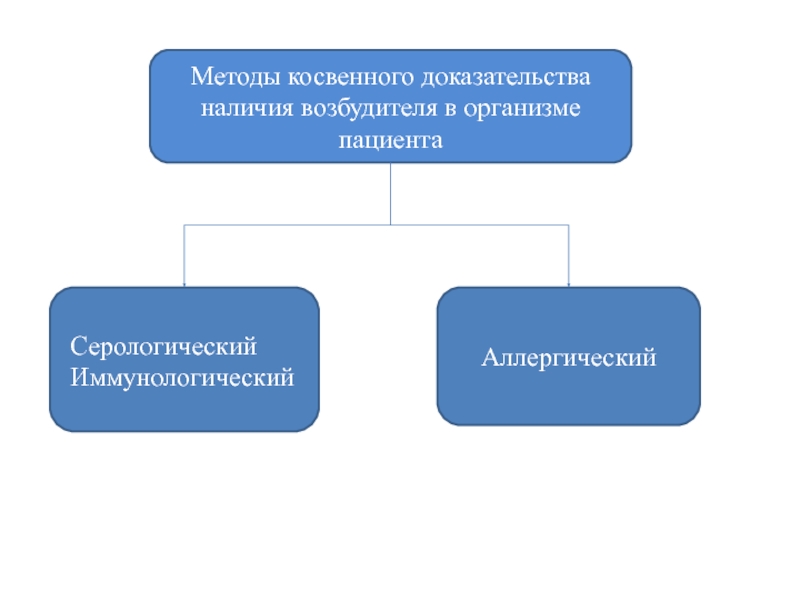
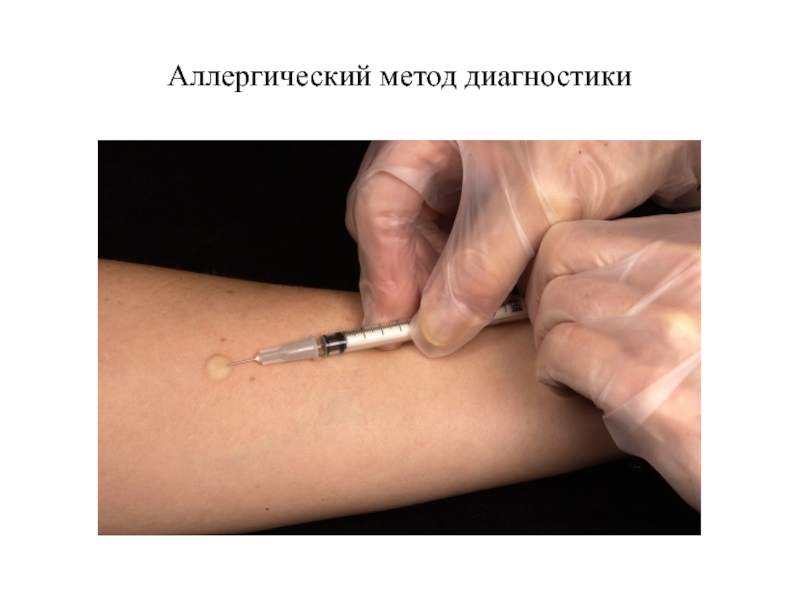
Слайд 70Методы косвенного доказательства наличия возбудителя в организме пациента
Аллергический
Серологический
Иммунологический
Слайд 71Иммунологический метод (серологический) включает исследования сыворотки крови, а также других
биологических субстратов для выявления специфических антител и антигенов. Классическая серодиагностика
основана на определении антител к выявленному или предполагаемому возбудителю.
Слайд 72ПЦР-диагностика или полимеразная цепная реакция, направленная на определение специфической нуклеотидной
последовательности участка ДНК возбудителя инфекции. То есть, внутри клетки, чего
нельзя добиться при мазке или бакпосеве.Наиболее точно указывает на присутствие вируса в соскобе влагалища, уретры или моче.
ДНК-анализ часто используется для выявления: хламидиоза, уреаплазмоза, микоплазмоза, гениального герпеса, гонореи, трихомониаза.
ПЦР-диагностика незаменима для выявления вирусных гепатитов и ВИЧ-инфекции. Даже если инфекция скрытая и вялотекущая, данный метод выявит возбудителя даже на стадии инкубационного периода.
метод иммуноферментного анализа (ИФА). Он заключается в обнаружении в крови человека антител к возбудителю. Причем возможно определение и класса иммуноглобулинов. Известно, что антитела класса М появляются при острой стадии заболевания, иммуноглобулины G указывают на наличие иммунитета к данному возбудителю.
Слайд 74Диагноз – краткое определение сущности
патологического процесса, отражающее его этиологию,
патогенез и характеристику этих изменений
При обосновании клинического диагноза инфекционного заболевания
следует указать эпидемиологические, клинические и лабораторные данные, на основании которых поставлен диагноз , затем обосновать стадию и степень тяжести заболевания. Также указывается какой стадии и почему соответствует состояние пациента в настоящее время.
Слайд 75 Пример обоснования предварительного диагноза
На
основании
жалоб больного (слабость, отсутствие аппетита, тошнота, тяжесть в правом
подреберье, темная моча, светлый кал),
данных анамнеза болезни, который отражает типичное развитие заболевания с цикличностью: постепенное начало, наличие преджелтушного периода, протекающего по артралгическому типу на протяжении 8 дней с явлениями интоксикации, последующего желтушного периода (с появлением желтухи самочувствие больного ухудшилось),
эпидемиологического анамнеза (за 2 мес. до настоящего заболевания больной был оперирован и получал гемотрансфузии) и
результатов фискальною обследования (яркая желтуха склер и кожных покровов, брадикардия, гипотония, обложенный и отечный язык, увеличение печени на 5 см, увеличение селезенки на 1 см) можно поставить предварительный диагноз «Вирусный гепатит В».
Слайд 76Но для постановки окончательного диагноза требуется проведение дифференциальной диагностики между
сходными заболеваниями, как инфекционными, так и неинфекционными.
Слайд 77Особенности инфекционных больных.
Главная особенность состоит в том, что большинство
инфекционных больных выделяют во внешнюю среду возбудителей, т. е. являются
источником заразного начала. Отсюда важно знать, где в организме больного находятся возбудители, каким образом они выделяются во внешнюю среду, как заражаются здоровые люди, пути и способы заражения, что нужно делать, чтобы не допустить распространения инфекции.
Слайд 78Вторая особенность: инфекционные болезни сопровождаются лихорадкой, интоксикацией и токсическим поражением
центральной нервной системы, поэтому у больных часто развиваются нервно-психические расстройства.
Нужно знать характер этих нарушений, чтобы правильно подойти к больным, установить с ними нужный контакт. Хорошее состояние психики больного - один из важных факторов быстрого выздоровления.
Слайд 79Третья особенность: инфекционные болезни - острые, динамичные заболевания при которых
состояние больного может внезапно изменяться. В связи с этим часто
возникает необходимость быстрого неотложного решения вопроса об оказании срочной помощи пациенту и изменении характера ухода за ними.
Четвертая особенность состоит в том, что клиническое выздоровление при инфекционных болезнях, как правило, намного опережает полное восстановление возникших в организме человека органических и функциональных расстройств. В периоде выздоровления (реконвалесценции) больные долгое время физически ослаблены, у них нарушена психика, имеются расстройства со стороны сердечнососудистой системы и других органов и систем, но, не смотря на это, их самочувствие нередко бывает вполне удовлетворительным и совершенно не соответствует глубоким изменениям, сохраняющимся в организме.