Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Методы обследования желудочно-кишечного тракта
Содержание
- 1. Методы обследования желудочно-кишечного тракта
- 2. Особенностью функционирования системы органов пищеварения являются
- 3. Этапы диагностического поискаI этап – многоцелевые методы
- 4. Топографические зоны животаПравое подреберьеСобственно эпигастральная областьЛевое подреберье4.
- 5. Болевые точки и зоны кожной гиперестезии при
- 6. Зоны кожной гиперестезии при поражении различных отделов
- 7. Жалобы больных при заболеваниях органов пищеваренияБоли в
- 8. Клиническая характеристика болей в животе различного происхождения
- 9. Клинические особенности поносов
- 10. Клинические особенности
- 11. Клинические особенности
- 12. Общий осмотрБольные с обострением язвенной болезни желудка
- 13. Общий осмотрПри резких болях в животе, обусловленных
- 14. Осмотр полости рта – изменения языка:Увеличение размеров
- 15. При осмотре полости рта следует обращать внимание
- 16. Осмотр живота.При осмотре живота диагностическое значение могут
- 17. Осмотр
- 18. Выявление грыж белой линии живота. При поднимании головы заметно выбухание в области белой линии живота.
- 19. Пальпация животаПальпация живота наиболее информативный физический метод
- 20. Правила пальпацииБольной принимает положение на спине с
- 21. Поверхностная ориентировочная пальпация живота.Поверхностная ориентировочная пальпация живота
- 22. Последовательность поверхностной
- 23. Слайд 23
- 24. Методика определения расхождения прямых мышц живота.
- 25. Симптом Щёткина - БлюмбергаСимптом Щёткина – Блюмберга
- 26. Методическая глубокая скользящая пальпация по В.П.
- 27. Этапы глубокой пальпацииI этап –
- 28. Этапы глубокой пальпацииII этап
- 29. Этапы глубокой пальпацииIII этап
- 30. Этапы глубокой пальпацииIV этап
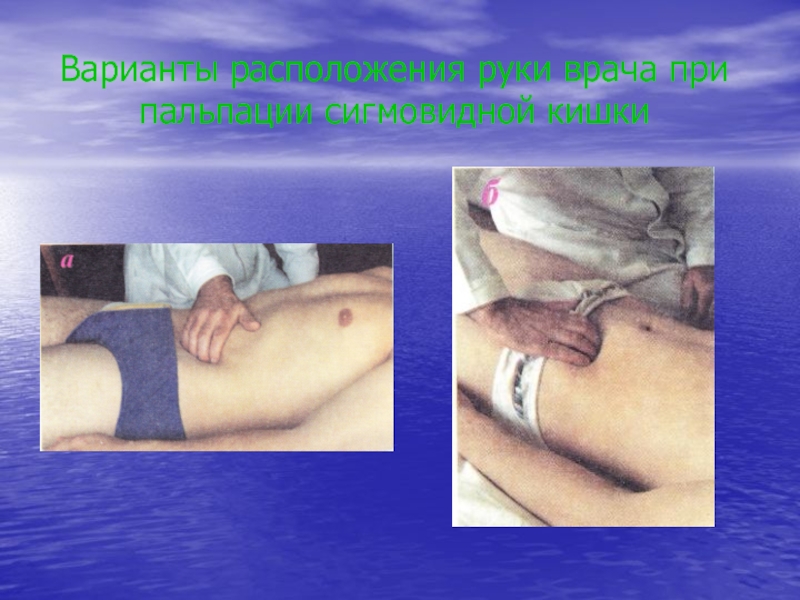
- 31. Варианты расположения руки врача при пальпации сигмовидной кишки
- 32. Пальпация слепой кишки а – при хорошем
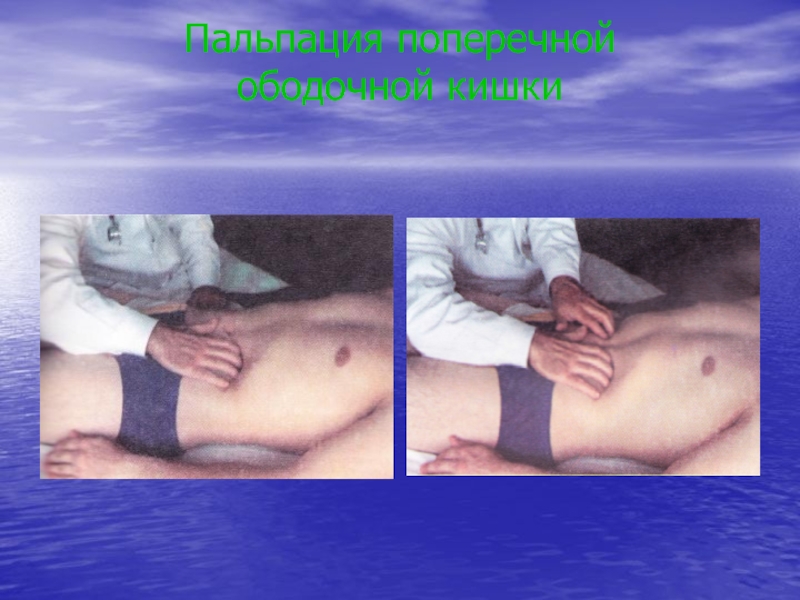
- 33. Пальпация поперечной ободочной кишки
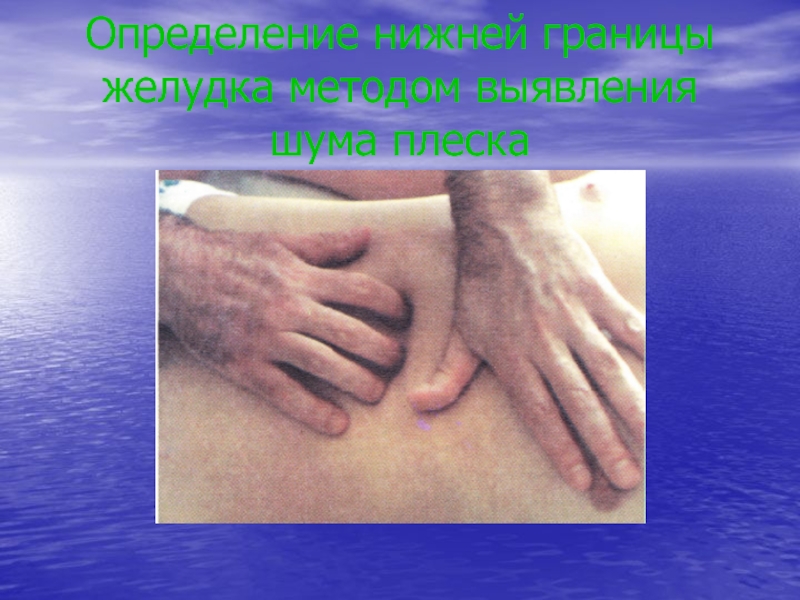
- 34. Определение нижней границы желудка методом выявления шума плеска
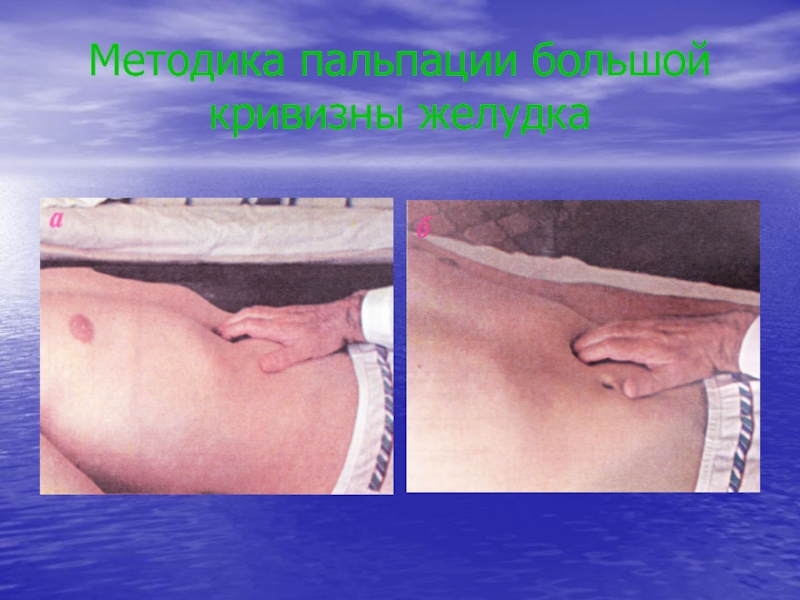
- 35. Методика пальпации большой кривизны желудка
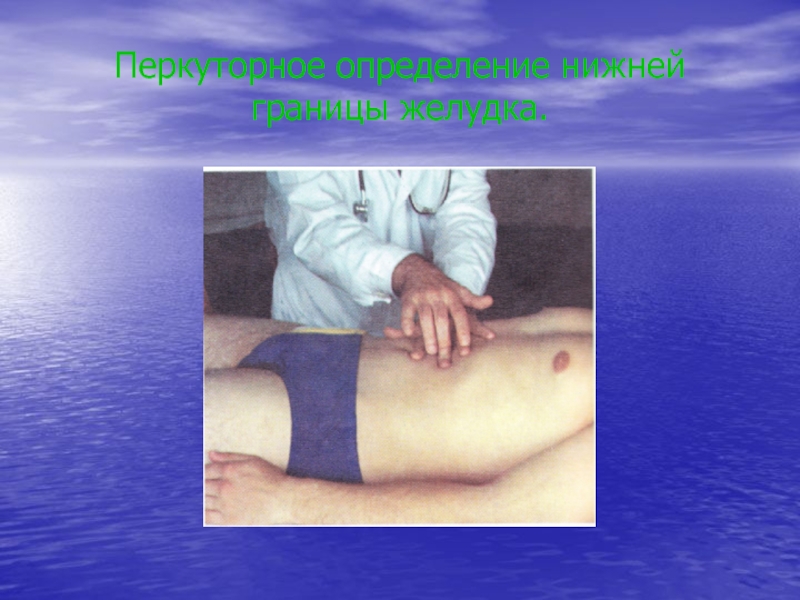
- 36. Перкуторное определение нижней границы желудка.
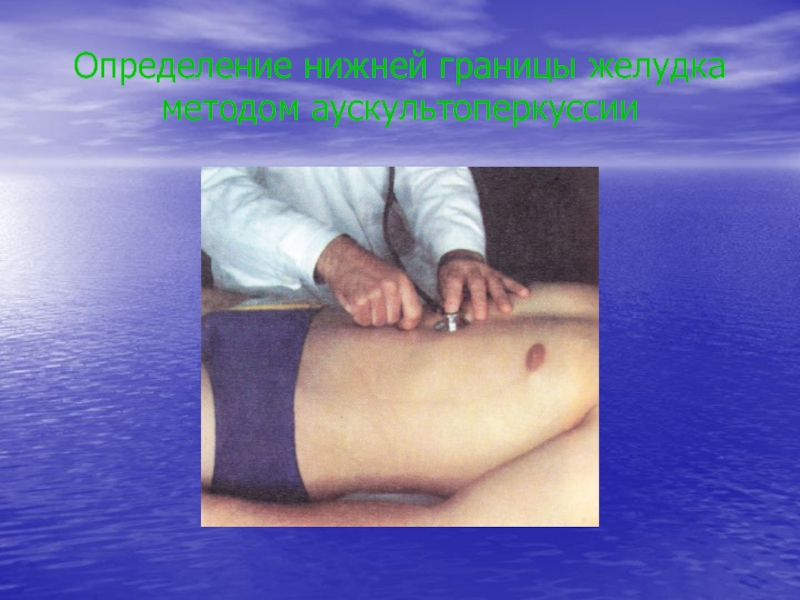
- 37. Определение нижней границы желудка методом аускультоперкуссии
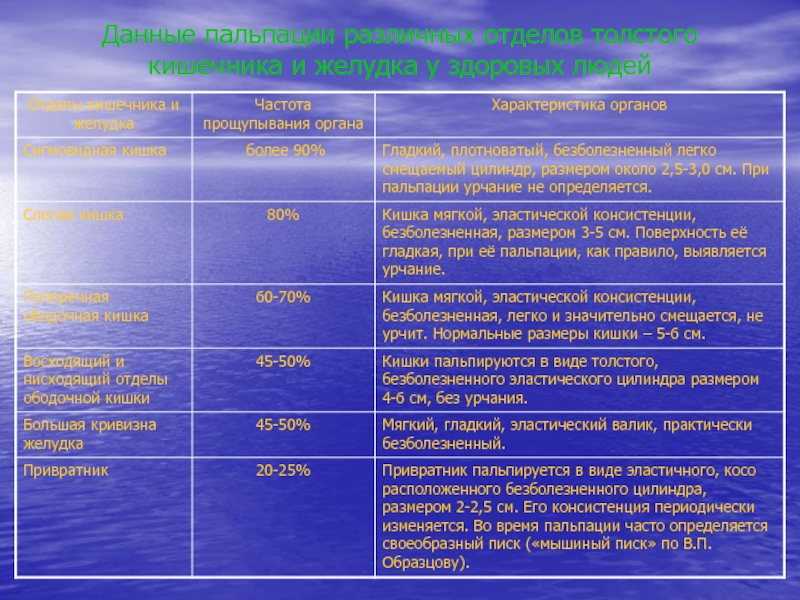
- 38. Данные пальпации различных отделов толстого кишечника и желудка у здоровых людей
- 39. Перкуссия животаОсновные цели перкуссии живота:Выявление свободной или
- 40. Аускультация живота При аускультации живота у здорового человека
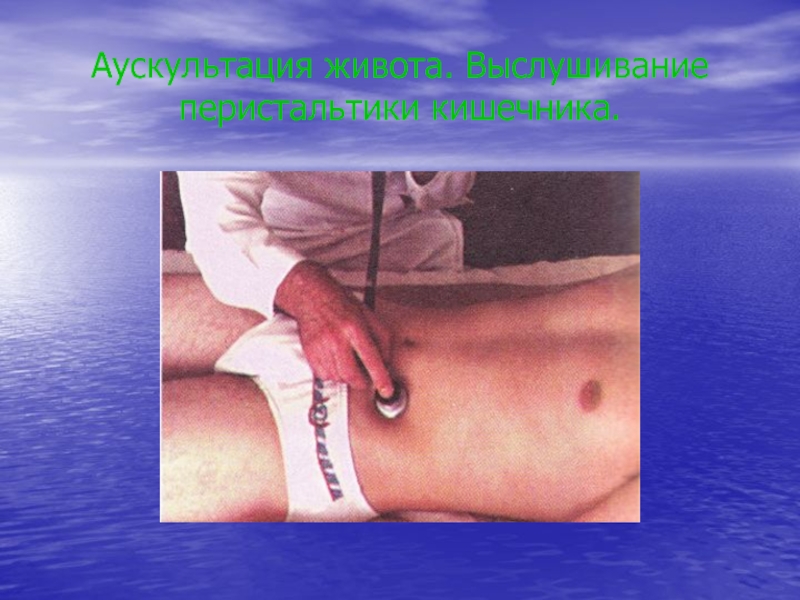
- 41. Аускультация живота. Выслушивание перистальтики кишечника.
- 42. Процесс обработки полученной диагностической информации является частью
- 43. Инструментальные и лабораторные методы исследования ЖКТ
- 44. Пищевод: рентгеноскопия с барием,
- 45. Поджелудочная железа: УЗИ размеры 30-26-20 мм,
- 46. Слайд 46
- 47. Слайд 47
- 48. УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ ЖИВОТАЭто наиболее часто
- 49. Рентгенологические методыОбзорная рентгенограмма брюшной полости в вертикальном
- 50. ГастродуоденоскопияГастродуоденоскопия – это метод визуального осмотра слизистой
- 51. Информативность гастроскопии1) Воспаление слизистой оболочки (гастриты, дуодениты).2)
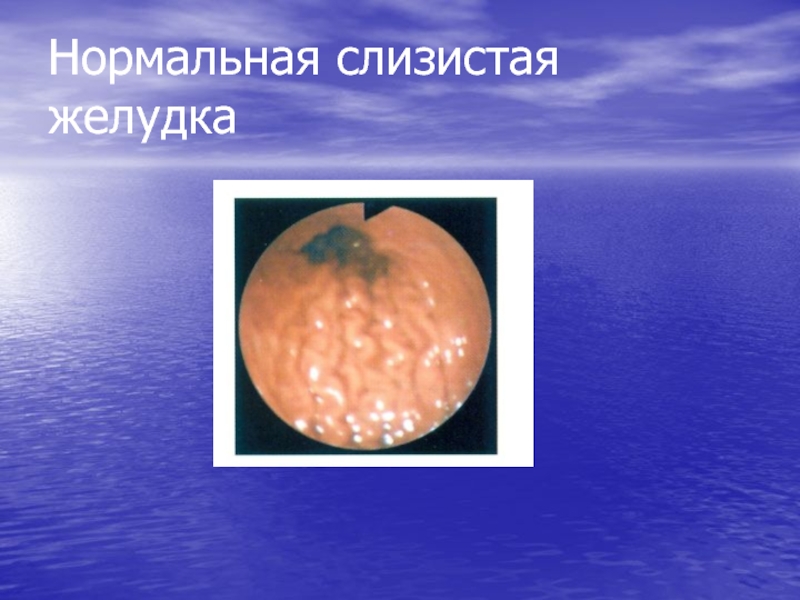
- 52. Нормальная слизистая желудка
- 53. Слайд 53
- 54. Динамика эндоскопической картины при язвенной болезни желудка
- 55. Эндоскопическая картина при хроническом неатрофическом (антральном) гастрите
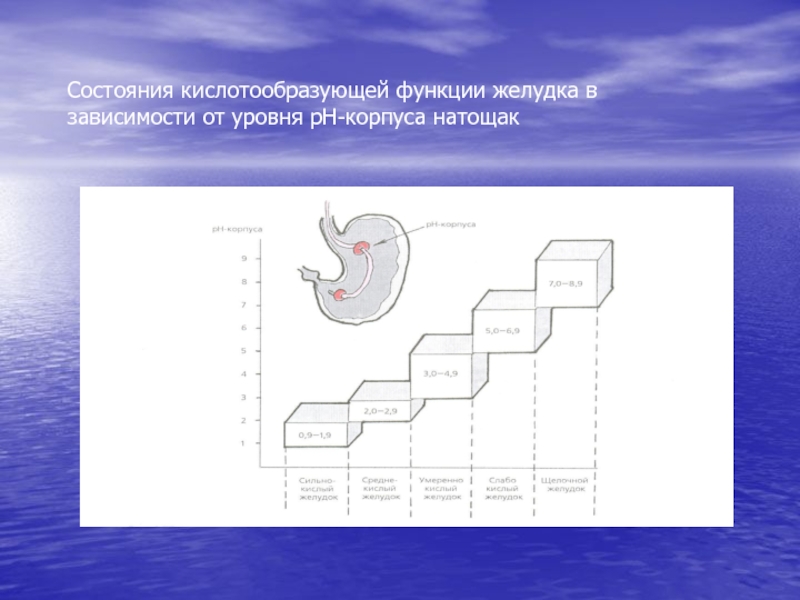
- 56. Состояния кислотообразующей функции желудка в зависимости от уровня рН-корпуса натощак
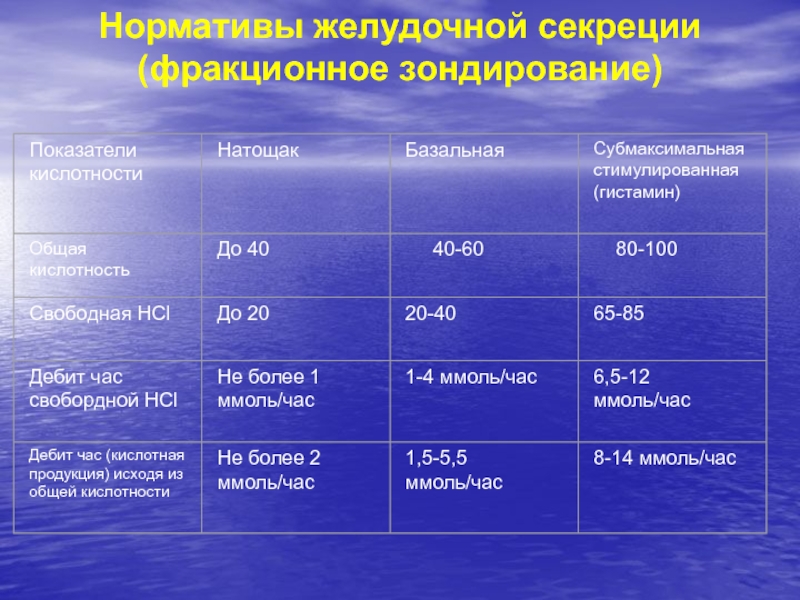
- 57. Нормативы желудочной секреции (фракционное зондирование)
- 58. Слайд 58
- 59. Слайд 59
- 60. ИССЛЕДОВАНИЕ
- 61. Слайд 61
- 62. КолоноскопияКолоноскопия – это метод осмотра слизистой оболочки
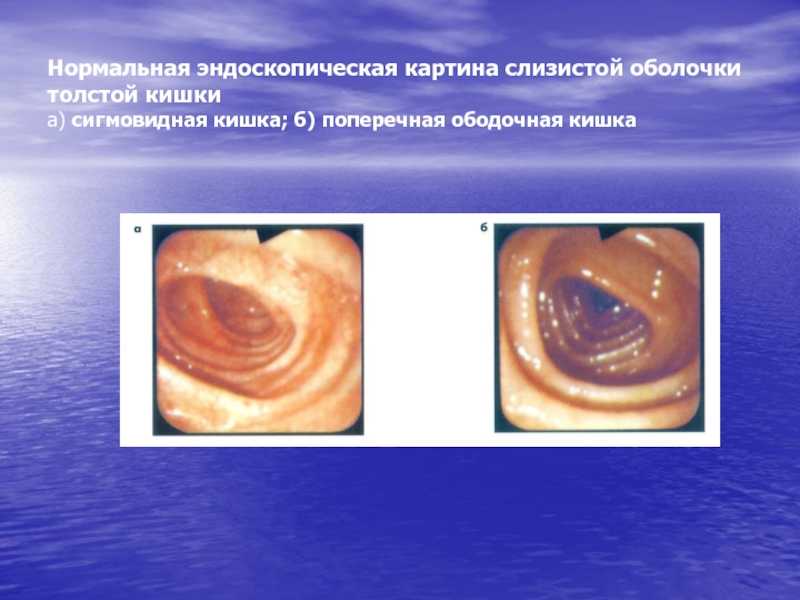
- 63. Нормальная эндоскопическая картина слизистой оболочки толстой кишки а) сигмовидная кишка; б) поперечная ободочная кишка
- 64. Рентгенологические методыОбзорная рентгенограмма брюшной полости.Ирригоскопия – ретроградное
- 65. Сасибо за внимание
- 66. Скачать презентанцию
Особенностью функционирования системы органов пищеварения являются меняющиеся условия, связь с внешней средой, зависимость от сложной нейрогуморальной регуляции, что объясняет многообразие патологических процессов ЖКТ. Кроме того, насилие над ЖКТ бесчисленного множества желающих
Слайды и текст этой презентации
Слайд 1Методы обследования желудочно-кишечного тракта
Лектор: доцент кафедры
пропедевтики внутренних болезней
Рупасова Татьяна
Ивановна
Слайд 2
Особенностью функционирования системы органов пищеварения являются меняющиеся условия, связь
с внешней средой, зависимость от сложной нейрогуморальной регуляции, что объясняет
многообразие патологических процессов ЖКТ.Кроме того, насилие над ЖКТ бесчисленного множества желающих похудеть и рвущихся в бой диетологов – всё это надо вынести и не подвести «быть на высоте».
Слайд 3Этапы диагностического поиска
I этап – многоцелевые методы обследования
Опрос
Осмотр
Жалобы анамнез анамнез общий осмотр осмотр
заболевания жизни полости живота
рта
II этап – физикальные методы обследования
Пальпация Перкуссия Аускультация
поверхностная глубокая болезненность, перистальтика
ориетировочная органная симптом Менделя, кишечника
скользящая нижняя граница
пальпация по желудка,
В.П. Образцову метеоризм,асцит
Н.Д. Стражеско
III этап – специальные методы исследования
(уточнение морфо-функциональных изменений)
Лабораторные Инструментальные
Слайд 4Топографические зоны живота
Правое подреберье
Собственно эпигастральная область
Левое подреберье
4. и 6. правая
и левая околопупочные области
Пупочная область
7. и 9. правая и левая
паховые области8. Надлобковая область
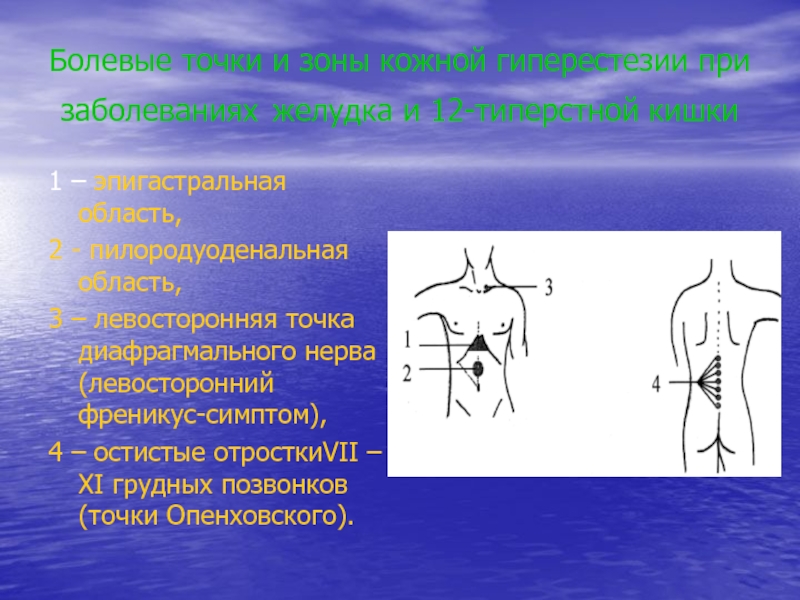
Слайд 5Болевые точки и зоны кожной гиперестезии при заболеваниях желудка и
12-типерстной кишки
1 – эпигастральная область,
2 - пилородуоденальная область,
3 – левосторонняя
точка диафрагмального нерва (левосторонний френикус-симптом),4 – остистые отросткиVII – XI грудных позвонков (точки Опенховского).
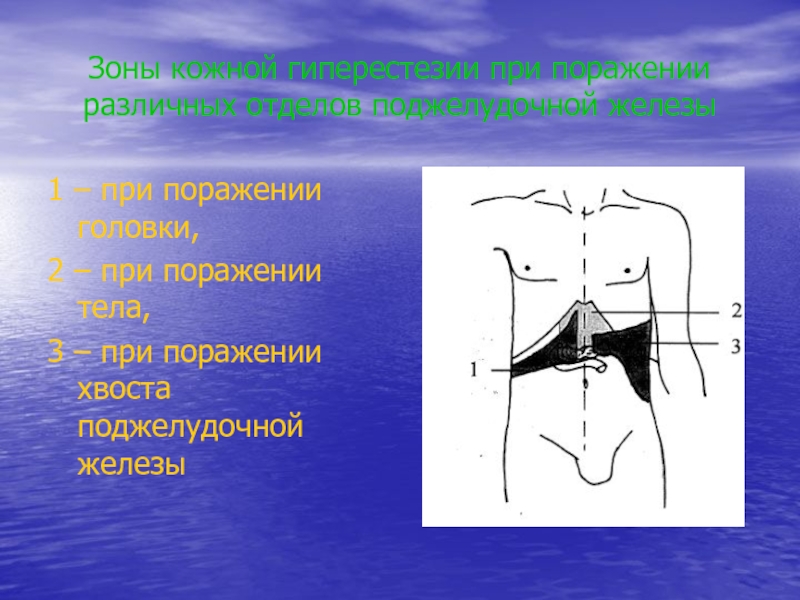
Слайд 6Зоны кожной гиперестезии при поражении различных отделов поджелудочной железы
1 –
при поражении головки,
2 – при поражении тела,
3 – при поражении
хвоста поджелудочной железыСлайд 7Жалобы больных при заболеваниях органов пищеварения
Боли в животе,
Желудочная диспепсия (дисфагия,
отрыжка, тошнота, рвота, икота, изжога, изменение вкуса и аппетита, сухость
во рту, саливация),Кишечная диспепсия (вздутие живота, урчание, тенезмы, расстройства стула: запоры, поносы, качественные изменения со стороны стула)
Слайд 10 Клинические особенности
запоров
Запоры делят на 3
вида: Спастические запоры возникают в результате спазма мускулатуры кишечной стенки, причинами которого могут являться:
Заболевания толстой кишки,
Висцеро-висцеральные рефлексы при заболеваниях других внутренних органов,
Заболевания прямой кишки,
Отравления ртутью, свинцом,
Психогенные факторы.
Слайд 11 Клинические особенности
запоров
2. Атонические запоры связаны
с понижением тонуса мускулатуры кишечной стенки. Они встречаются при:Скудном питании, приёме легкоусвояемой, бедной растительной клетчаткой пищи, сухоедении, неправильном ритме питания,
У пожилых людей и ослабленных больных,
При нарушении нервной регуляции моторной функции кишечника и акта дефекации при органических заболеваниях ЦНС,
При злоупотреблении слабительными средствами.
3. Органические запоры обусловлены механическим препятствием для продвижения каловых масс по кишечнику (опухоли кишечника, рубцы, спайки и т.д.)
Слайд 12Общий осмотр
Больные с обострением язвенной болезни желудка и двенадцатиперстной кишки
с сильными болями в животе нередко занимают положение лёжа на
спине или боку, прижимая руками болезненную область живота и сгибая в коленях ноги, что несколько уменьшает напряжение брюшного пресса.Слайд 13Общий осмотр
При резких болях в животе, обусловленных заболеваниями поджелудочной железы
(панкреатиты, рак) или язвой желудка с локализацией на задней стенке,
больные предпочитают лежать на животе, подкладывая подушку и подтягивая под себя согнутые ноги. Такое положение уменьшает давление воспалённого органа на солнечное сплетение и несколько облегчает страдание больного.Слайд 14Осмотр полости рта – изменения языка:
Увеличение размеров языка, его отёчность,
иногда с отпечатками зубов по его краям (стоматиты и глосситы,
акромегалия, микседема).Значительный налёт на языке (обложенный язык), который встречается при многих заболеваниях, сопровождающихся лихорадкой, а также при заболеваниях желудка, кишечника и печени.
Сухость языка может быть обусловлена а) значительной потерей жидкости (диарея, неукротимая рвота, полиурия и др.); б) острыми инфекциями (брюшной тиф, грипп, сепсис и др.); в) перитонитом.
Состояние сосочкового слоя и цвет языка. При атрофии сосочкового слоя язык становится гладким (полированным), иногда ярко-красным. Такой язык встречается при анемиях, некоторых заболеваниях органов пищеварения, сопровождающихся дефицитом железа, витамина В12 и некоторых других витаминов (гепатиты, циррозы печени, хронические колиты, энтериты, ахилические гастриты, рак желудка).
При значительном разрастании и ороговении сосочкового слоя на поверхности языка образуются обильные складки, морщины, так называемый географический язык.
Слайд 15При осмотре полости рта следует обращать внимание на:
Наличие язвочек в
углах рта (ангулярный стоматит), характерный для дефицита железа в организме
(сидеропенический синдром), и некоторых гиповитаминозов.Желтушную окраску слизистой полости рта, особенно твёрдого нёба и нижней поверхности языка при желтухах любого происхождения.
Бледную окраску слизистой при анемиях.
Интенсивную красную окраску слизистых полости рта, свидетельствующую о развитии стоматитов различного происхождения.
Высыпания на слизистой оболочке полости рта (энантему).
Геморрагии, язвы, рубцы различного происхождения.
Рыхлые, отёчные, слегка кровоточащие дёсны при гиповитаминозе С.
Кариозные зубы.
Слайд 16Осмотр живота.
При осмотре живота диагностическое значение могут иметь следующие признаки:
Форма
живота и наличии равномерных или неравномерных выпячиваний или втяжений (западений)
живота;Рубцы и стрии на передней брюшной стенке;
Расширение и извитость подкожных вен;
Грыжи белой линии и пупочного кольца;
Усиленная перистальтика кишечника;
Участие живота в дыхании
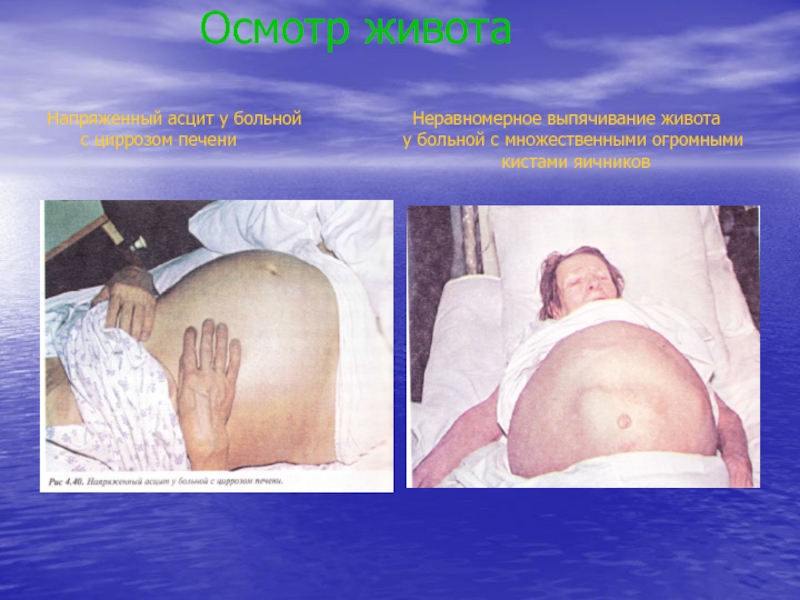
Слайд 17 Осмотр живота Напряженный асцит у
больной
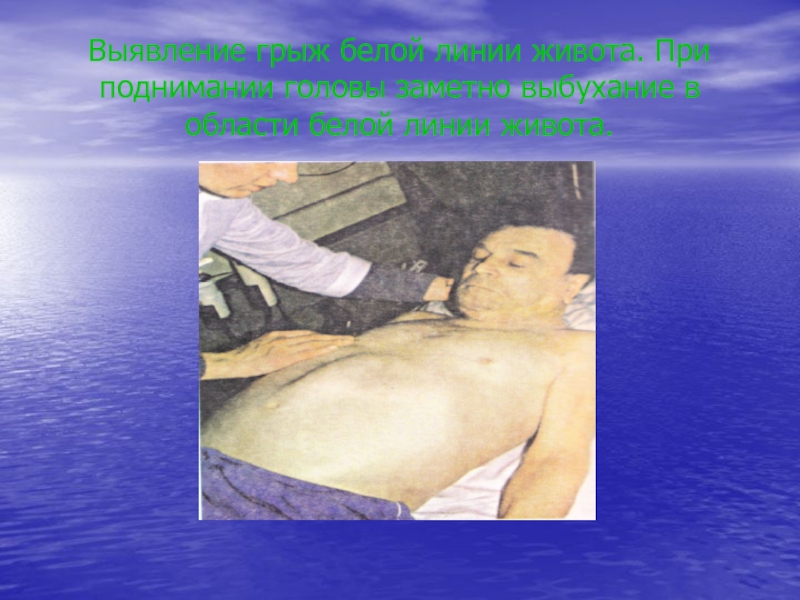
Неравномерное выпячивание живота с циррозом печени у больной с множественными огромными кистами яичниковСлайд 18Выявление грыж белой линии живота. При поднимании головы заметно выбухание
в области белой линии живота.
Слайд 19Пальпация живота
Пальпация живота наиболее информативный физический метод исследования органов брюшной
полости. Различают два вида пальпации:
Поверхностную ориентировочную пальпацию живота;
Методическую глубокую скользящую
пальпацию по В.П. Образцову иН.Д. Стражеско.
Слайд 20Правила пальпации
Больной принимает положение на спине с вытянутыми ногами и
расположенными вдоль туловища руками.
Голова пациента должна лежать низко, высокое изголовье
вызывает значительное напряжение мышц брюшной стенки, препятствующее пальпации.Пациент должен глубоко дышать открытым ртом, по возможности в дыхании должна принимать участие мускулатура живота – этим также достигается расслабление передней брюшной стенки.
Врач должен располагаться справа от больного.
Руки врача должны быть тёплыми, так как прикосновение холодных рук вызывает рефлекторное сокращение мышц брюшной стенки.
Слайд 21Поверхностная ориентировочная пальпация живота.
Поверхностная ориентировочная пальпация живота позволяет выявить:
Локальное и
общее напряжение мышц брюшного пресса, в том числе участки повышенной
резистентности передней брюшной стенки;Локальную и общую болезненность передней брюшной стенки;
Расхождение прямых мышц живота, грыжи белой линии и пупочного кольца;
Значительное увеличение органов брюшной полости, поверхностно расположенные опухоли и т.п.
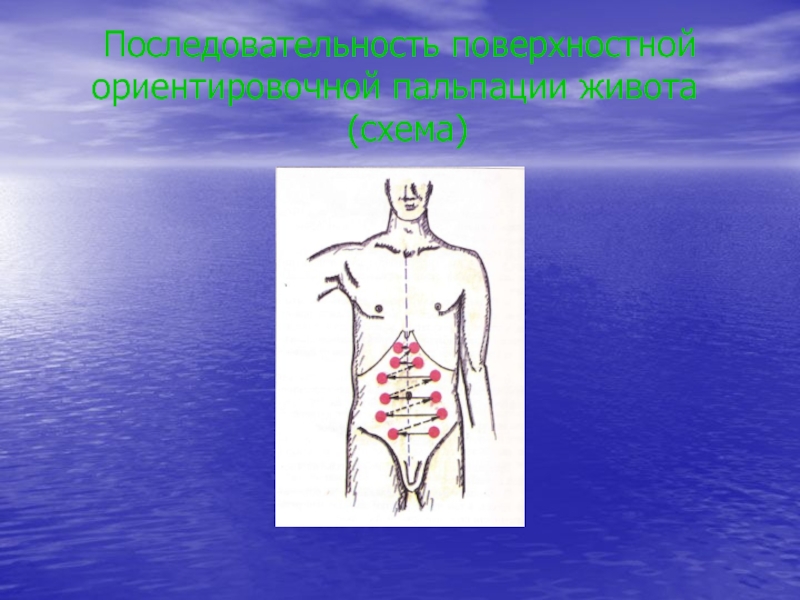
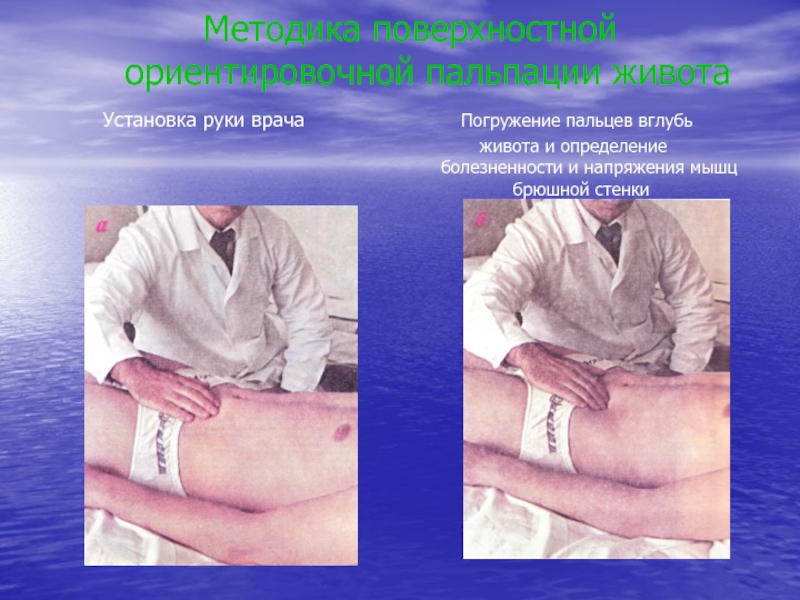
Слайд 23 Методика поверхностной
ориентировочной пальпации живота
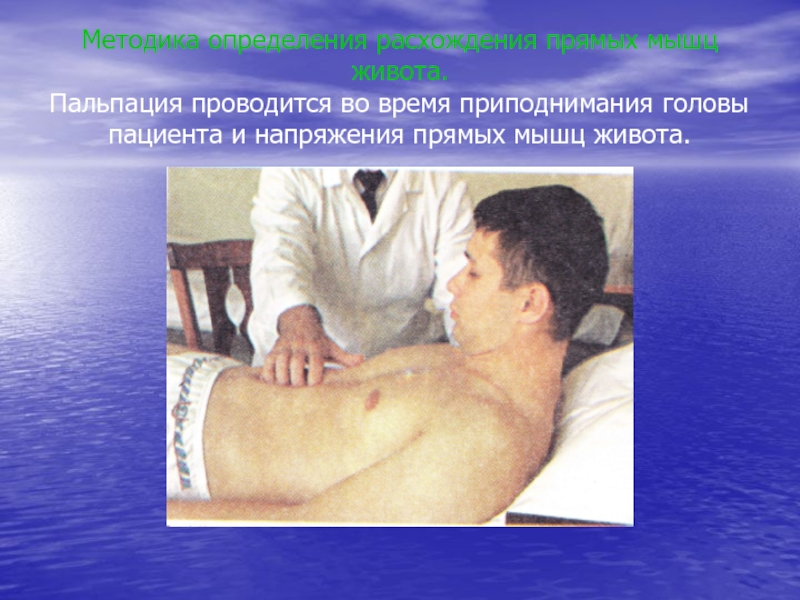
Установка руки врача Погружение пальцев вглубь живота и определение болезненности и напряжения мышц брюшной стенкиСлайд 24Методика определения расхождения прямых мышц живота. Пальпация проводится во время
приподнимания головы пациента и напряжения прямых мышц живота.
Слайд 25Симптом Щёткина - Блюмберга
Симптом Щёткина – Блюмберга выявляют следующим образом.
Полусогнутые пальцы правой кисти постепенно и очень медленно погружают вглубь
живота в интересующей врача области. Больной при этом не должен испытывать боли, или они не должны быть интенсивными. Затем внезапно отнимают пальцы руки. Происходит быстрое расправление передней брюшной стенки вместе с париетальной брюшиной, что у пациентов с воспалением брюшины (местным или разлитым перитонитом) вызывает резкую боль или по крайней мере значительное её усиление.Слайд 26Методическая глубокая скользящая пальпация по
В.П. Образцову и Н.Д. Стражеско
Методическая
глубокая скользящая пальпация по В.П. Образцову и Н.Д. Стражеско позволяет
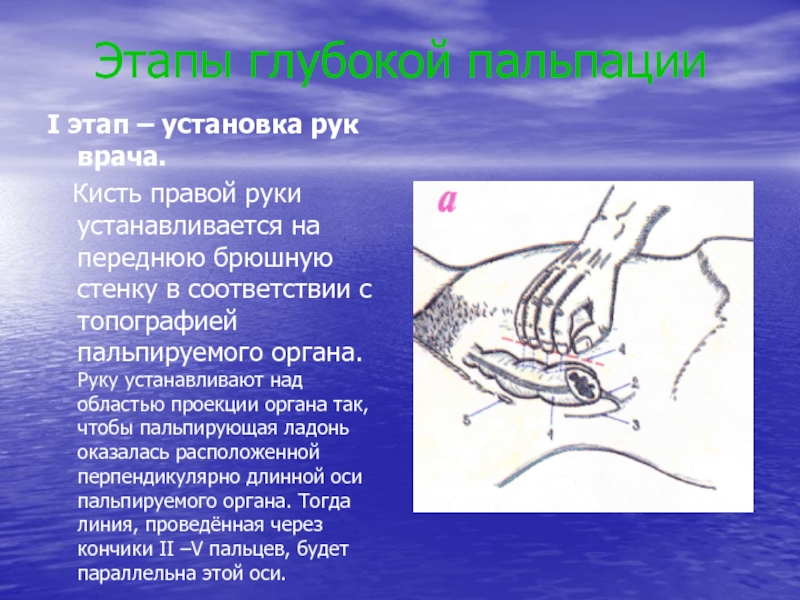
составить представление о размерах, консистенции, болезненности и других свойствах органов брюшной полости.Слайд 27 Этапы глубокой пальпации
I этап – установка рук врача.
Кисть правой руки устанавливается на переднюю брюшную стенку
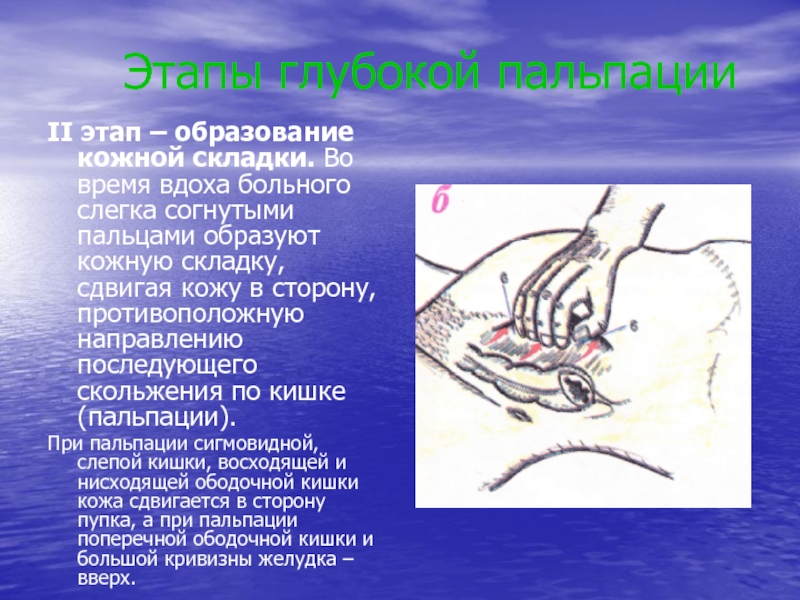
в соответствии с топографией пальпируемого органа. Руку устанавливают над областью проекции органа так, чтобы пальпирующая ладонь оказалась расположенной перпендикулярно длинной оси пальпируемого органа. Тогда линия, проведённая через кончики II –V пальцев, будет параллельна этой оси.Слайд 28 Этапы глубокой пальпации
II этап – образование кожной
складки. Во время вдоха больного слегка согнутыми пальцами образуют кожную
складку, сдвигая кожу в сторону, противоположную направлению последующего скольжения по кишке (пальпации).При пальпации сигмовидной, слепой кишки, восходящей и нисходящей ободочной кишки кожа сдвигается в сторону пупка, а при пальпации поперечной ободочной кишки и большой кривизны желудка – вверх.
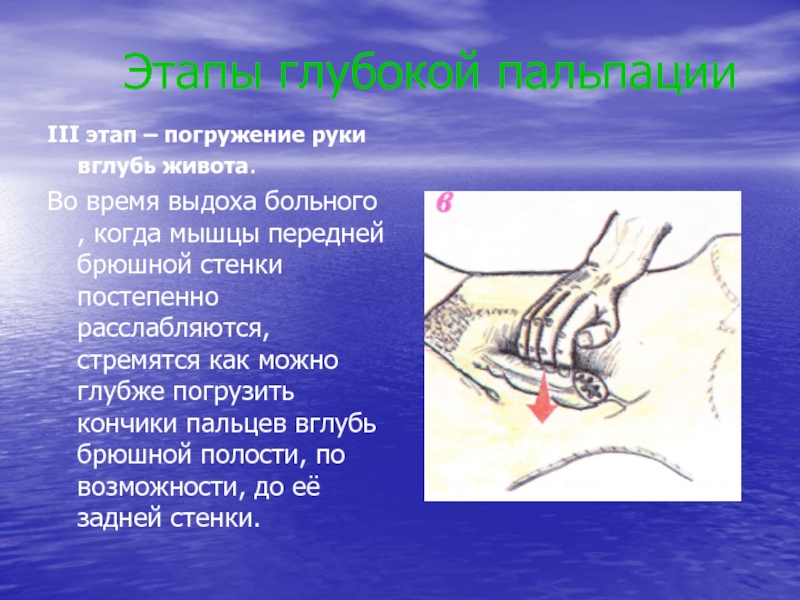
Слайд 29 Этапы глубокой пальпации
III этап – погружение руки
вглубь живота.
Во время выдоха больного , когда мышцы передней брюшной
стенки постепенно расслабляются, стремятся как можно глубже погрузить кончики пальцев вглубь брюшной полости, по возможности, до её задней стенки.Слайд 30 Этапы глубокой пальпации
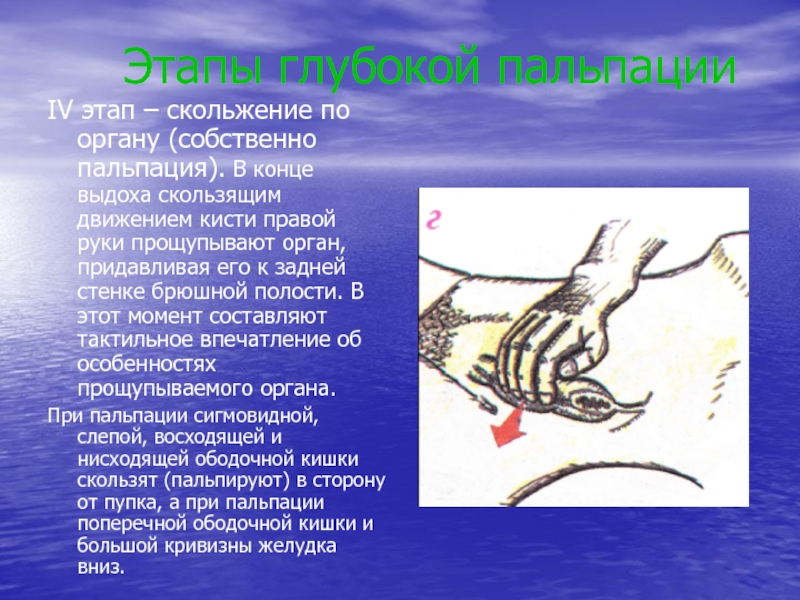
IV этап – скольжение по
органу (собственно пальпация). В конце выдоха скользящим движением кисти правой
руки прощупывают орган, придавливая его к задней стенке брюшной полости. В этот момент составляют тактильное впечатление об особенностях прощупываемого органа.При пальпации сигмовидной, слепой, восходящей и нисходящей ободочной кишки скользят (пальпируют) в сторону от пупка, а при пальпации поперечной ободочной кишки и большой кривизны желудка вниз.
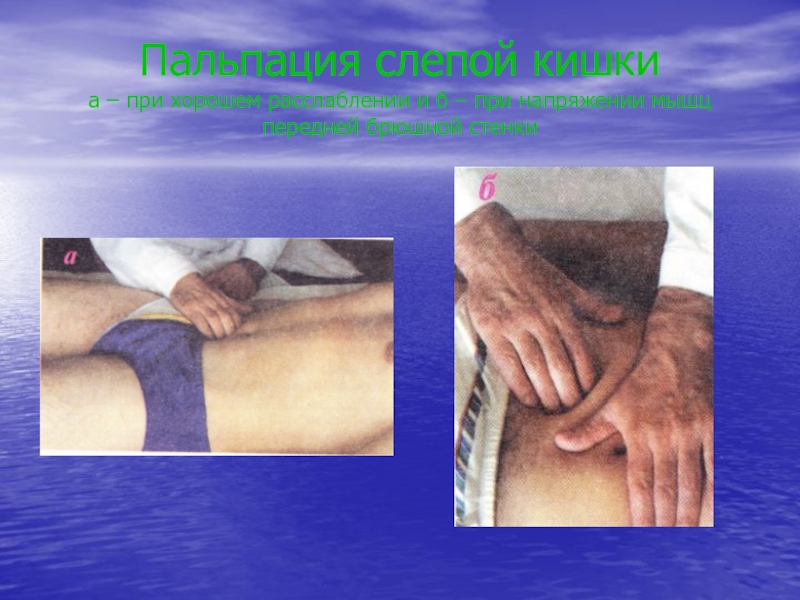
Слайд 32Пальпация слепой кишки а – при хорошем расслаблении и б –
при напряжении мышц передней брюшной стенки
Слайд 39Перкуссия живота
Основные цели перкуссии живота:
Выявление свободной или осумкованной жидкости в
брюшной полости;
Определение границ и размеров некоторых органов брюшной полости.
Слайд 40Аускультация живота
При аускультации живота у здорового человека выслушивается периодическая перистальтика
кишечника.
Изменение нормальной аускультативной картины может быть обусловлено:
Физиологическим усилением перистальтики
кишечника после приёма пищи, особенно пищи, богатой растительной клетчаткой;Усилением перистальтики кишечника и громким урчанием при воспалении тонкого кишечника (энтеритах) различной этиологии;
Усиление перистальтики и урчанием в начальных стадиях непроходимости кишечника (обычно на ограниченном участке выше стенозирования кишки);
Умеренным ослаблением перистальтики кишечника у пациентов с атонией кишечника (например, у лиц пожилого и старческого возраста при атонических запорах)%
Резким ослаблением или даже отсутствием перистальтики кишечника (могильная тишина) у больных с перитонитом (в том числе, развившимся на фоне непроходимости кишечника).
Слайд 42 Процесс обработки полученной диагностической информации является частью мыслительной деятельности врача.
В основе клинического мышления лежат определённые принципы, соблюдение которых помогает
сделать анализ информации более конструктивным и целенаправленным. Для этого необходимо соблюдать определённый алгоритм (последовательность) действий:выделение патологических признаков в базе данных больного (составьте перечень жалоб, объективных симптомов, выявленных при физикальном обследовании и отклонений в результатах лабораторно-инструментальных исследований, имеющихся в вашем расположении);
установление связи этих симптомов с определённой анатомической областью, органом или системой организма (определение возможной локализации патологического процесса);
выявление характера патологического процесса (функциональные, воспалительные, трофические, травматические, аномалии развития, новообразования и др.), особенностей течения (острое, хроническое, рецидивирующее, сезонное, доброкачественное, прогрессирующее, осложнённое и др.);
Формулирование рабочей диагностической гипотезы на уровне синдромального диагноза (отбор наиболее характерные и значимых данных, объединение их по патогенетическим связям);
Выход на рабочий нозологический диагноз (выбор из известных вам заболеваний со сходными клиническими синдромами наиболее вероятного).
Слайд 44 Пищевод: рентгеноскопия с барием,
фиброэзофагогастродуоденоскопия
Желудок: Рентгеноскопия желудка, Гастроскопия с биопсией,
мазок на H. Pylori.Исследование секреторной функции желудка тонким зондом, Рн-метрия.
12перстная кишка: Рентегоскопия, ФГДС, определение компилобактера пилори
Поджелудочная железа: УЗИ, диастаза, амилаза, копрологический анализ кала.
Тонкий кишечник - копрологический анализ кала, проба с дексилозой.
Толстый кишечник – ирригоскопия, колоноскопия, копрологический анализ кала, анализ кала на скрытую кровь, анализ кала на яйца глист.
Прямая кишка - пальцевое исследование прямой кишки, ректороманоскопия, копрологический анализ кала
При всех заболеваниях ЖКТ - общий анализ крови и мочи
Слайд 45 Поджелудочная железа: УЗИ размеры 30-26-20 мм, вирсунгов проток в
норме до 2 мм.
· Амилаза крови – усиленное поступление ферментов в
кровь может быть обусловлено двумя факторами: нарушением целостности паренхимы (воспаление, некроз) или обструкцией панкреатического протока и застоем секрета – состояние барьера ткань-кровь· Диастаза мочи – тот же фермент, но определяемый в моче
· Их повышение возможно при кишечной непроходимости, перфоративной язве желудка, паротите, внематочной беременности, диабетическом кетоацидозе, опухолях легких и яичников
· Исследование глюкозы натощак (при поражении хвоста ПЖ)
Слайд 46
Это исследование поджелудочной
железы с применением метионина, меченного радиоактивным изотопом селена, в целом
наименее точно, чем перечисленные выше методы исследования.Радиоизотопное исследование
Слайд 47
АНГИОГРАФИЯ АРТЕРИЙ
Селективная ангиография артерий, снабжающих кровью поджелудочную железу, имеет важное значение при диагностике опухолей.
ЭНДОСКОПИЧЕСКАЯ РЕТРОГРАДНАЯ ХОЛАНГИОПАНКРЕАТОГРАФИЯ
Это исследование считают одним из наиболее ценных методов визуализации панкреатического и желчного протоков. Через эндоскоп в общий желчный проток вводят йодсодержащее контрастное вещество и затем проводят рентгенографию, что позволяет не только установить причину механической желтухи, но и выявить изменения поджелудочной железы, характерные для воспалительного и неопластического процессов. При хроническом панкреатите проток может быть деформирован, видны участки сужения и расширения. При наличии опухоли возможен изолированный стеноз протока или полная его обструкция.
Слайд 48 УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ ЖИВОТА
Это наиболее часто применяемый метод визуализации
поджелудочной железы. Он позволяет оценить состояние паренхимы железы, обнаружить в
поджелудочной железе кисты и новообразования, а также определить ее увеличение в результате отека или уплотнения (фиброз).КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ
У больных с ожирением и кишечной непроходимостью проведение УЗИ обычно вызывает затруднения, поэтому проведение КТ более целесообразно.
Слайд 49Рентгенологические методы
Обзорная рентгенограмма брюшной полости в вертикальном положении пациента наиболее
информативна при наличии симптомов острого живота:
1) при динамической или механической
непроходимости кишечника (горизонтальные уровни жидкости в брюшной полости);2) при перфорации желудка или кишечника (скопление газа под куполом диафрагмы);
3) при остром панкреатите (сегментарное скопление газа в тощей кишке и симптом «дежурной петли»).
Слайд 50Гастродуоденоскопия
Гастродуоденоскопия – это метод визуального осмотра слизистой оболочки желудка и
12-ти перстной кишки с помощью гибких фиброскопов. В настоящее время
гастродуоденоскопия сочетается с прицельной биопсией слизистой оболочки с последующим гистологическим, цитологическим и другими исследованиями ее морфологии.Общими противопоказаниями к проведению гастродуоденоскопии являются:
1) значительное сужение пищевода;
2) патологические процессы в средостении (опухоль, медиастенит, аневризма аорты), смещающие пищевод;
3) выраженный кифосколиоз;
4) выраженная сердечная и дыхательная недостаточность;
5) острое нарушение мозгового кровообращения;
6) нестабильная стенокардия, острый инфаркт миокарда, стабильная стенокардия III-IV функционального класса.
Слайд 51Информативность гастроскопии
1) Воспаление слизистой оболочки (гастриты, дуодениты).
2) Язвы и эрозии.
3)
Опухоли.
4) Различные, в том числе рубцовые деформации органа.
5) Нарушение моторной
и эвакуаторной функции желудка и двенадцатиперстной кишки, в том числе дуоденогастральный рефлюкс.6) Признаки кровотечения и кровоизлияний в слизистую оболочку.
7) Признаки перфорации или пенетрации язвы желудка и двенадцатиперстной кишки и др.
Слайд 53 Диагностика
Helicobacter pilori
· Цитологический метод: берут мазки-отпечатки полученные при биопсии антрального
отдела желудка. НР как правило, располагается в слизи, имеет спиралевидную форму. Можно определить их количество. В мазках –отпечатках определяется также клеточная инфильтрация из лимфоцитов и нейтрофилов, отражающая воспалительный процесс· Уреазный тест: биоптат, помещенный на специальный гель изменяет его цвет в том случае, если в биоптате есть уреаза, которую продуцируют НР
· Уреазный дыхательный тест: он основан на способности НР разрушать мочевину с образованием аммиака и углекислого газа.
· пациент выдыхает воздух и в нем определяется содержание углекислого газа и аммиака.
· Иммунологические методы: метод иммуноферментного анализа
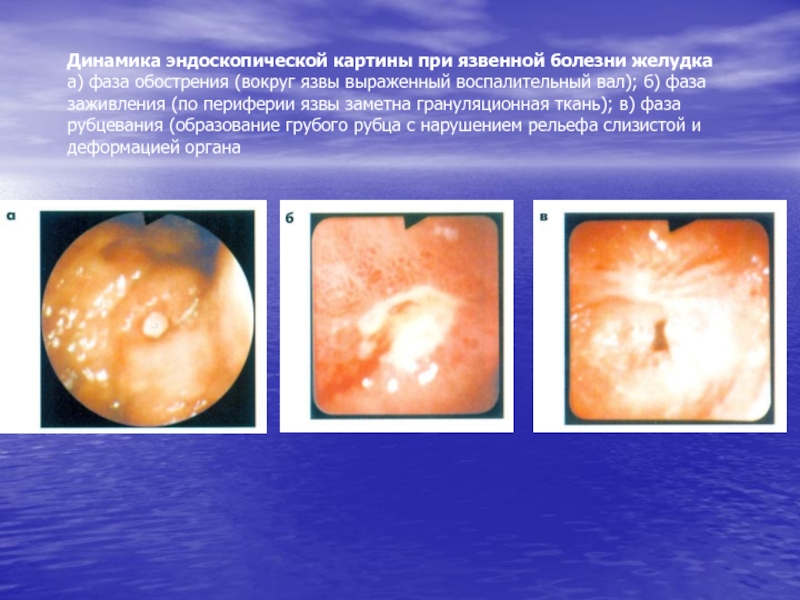
Слайд 54Динамика эндоскопической картины при язвенной болезни желудка а) фаза обострения (вокруг
язвы выраженный воспалительный вал); б) фаза заживления (по периферии язвы
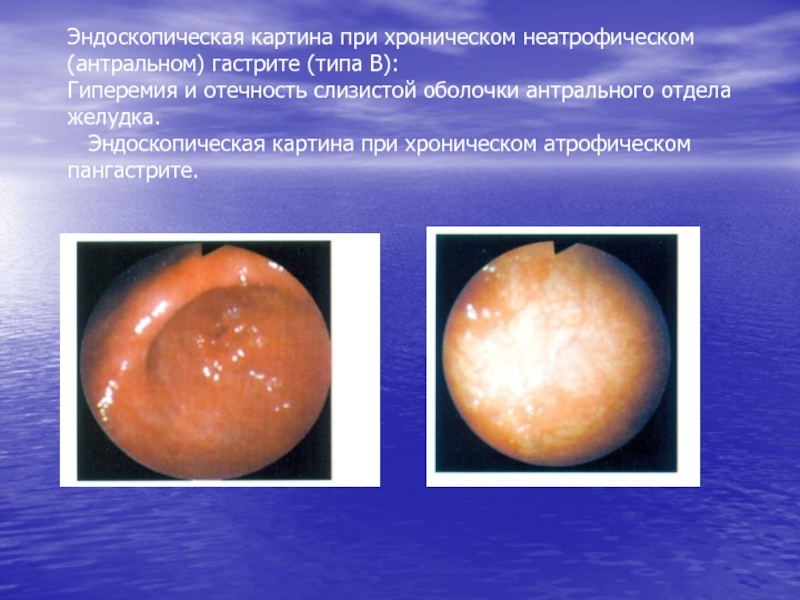
заметна грануляционная ткань); в) фаза рубцевания (образование грубого рубца с нарушением рельефа слизистой и деформацией органаСлайд 55Эндоскопическая картина при хроническом неатрофическом (антральном) гастрите (типа В): Гиперемия и
отечность слизистой оболочки антрального отдела желудка. Эндоскопическая картина при
хроническом атрофическом пангастрите.Слайд 58
Исследование кала.
Анализ кала включает: макро- и микроскопическое исследование,
анализ на скрытую кровь и бактериологическое исследование.МАКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ КАЛА.
Оценивают цвет каловых масс, консистенцию, форму, запах, наличие гноя, паразитов, слизи, крови, непереваренных остатков пищи. Нормальный коричневый цвет кала связан с присутствием в нем производных билирубина (стеркобилина). В случае нарушения желчевыделения кал становится серовато-белым (ахоличным). Характерен вид кала при стеаторее (вид "дрожжевого теста"), когда происходит нарушение всасывания жиров (синдром нарушенного всасывания). При кровотечениях из верхних отделов ЖКТ кал имеет дегтеобразный вид (мелена), что является очень важным признаком этих состояний; при приеме препаратов висмута, железа кал также приобретает черный цвет.
При кровотечениях из нижних отделов ЖКТ в кале обнаруживают алую кровь (опухоли толстой кишки, язвенный колит, острые инфекционные поражения, геморрой).
Слайд 59
МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ КАЛА.
При микроскопическом исследовании частицу кала смешивают на стекле
с каплей изотонического раствора натрия хлорида. При микроскопии можно обнаружить эритроциты, макрофаги, выявляемые в большом количестве при язвенных поражениях толстой кишки. Возможно также обнаружение цист простейших и яиц паразитов, непереваренных мышечных волокон и соединительной ткани. Для выявления яиц глистов анализ кала проводят многократно.- Наличие в кале большого количества непереваренных мышечных волокон (креаторея) указывает на нарушение переваривания белков в кишечнике или желудке.
- Высокое содержание жиров в каловых массах (стеаторея) может свидетельствовать о прекращении поступления желчи в кишечник, нарушении функций поджелудочной железы, нарушении всасывания жиров вследствие воспалительных процессов в кишечнике.
- Избыточное содержание в испражнениях крахмала (амилорею) можно наблюдать при нарушении функций поджелудочной железы или ускоренном прохождении пищи по кишечнику.
- Наличие в кале большого количества растительных волокон может возникать при ускоренном прохождении пищи через толстую кишку (где происходит расщепление целлюлозы бактериями).
Слайд 60 ИССЛЕДОВАНИЕ КАЛА НА СКРЫТУЮ
КРОВЬ
Исследование кала на скрытую кровь имеет значение для диагностики различных
заболеваний ЖКТ и выявления причины анемии. Положительный результат может быть единственно первым признаком опухоли толстой кишки. Так как кровотечение из ЖКТ бывает эпизодическим, необходимо как минимум трехкратное исследование кала в разные дни. При наличии геморраидальных узлов в прямой кишке у больного при заборе материала желательно использовать протоскоп. Наиболее оптимальной считают пробу с гваяковой смолой, окисляющейся в присутствии гемоглобина (окислительная способность гемоглобина напоминает пероксидазную) и приобретающей голубой цвет.Слайд 61
БАКТЕРИОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ
В кале всегда содержится значительное количество различных
микроорганизмов. Изменения в их долевом соотношении характерно для дисбактериоза кишечника.Определение объема, содержания электролитов и осмолярности кала производят для дифференцирования секреторной и осмотической диареи.
Для выявления возбудителей кишечных заболеваний проводят также бактериологическое исследование кала.
Слайд 62Колоноскопия
Колоноскопия – это метод осмотра слизистой оболочки толстой кишки с
помощью специальных гибких эндоскопов с волоконной оптикой. При необходимости во
время колоноскопии может быть проведена прицельная биопсия слизистой.Наиболее важными показаниями для проведения колоноскопии является необходимость подтвердить или отвергнуть диагноз следующих заболеваний:
1) рак толстой кишки; 2) неспецифический язвенный колит; 3) болезнь Крона с возможным поражением толстой кишки; 4) полипы толстой кишки с возможной малигнизацией; 5) кишечное кровотечение неустановленной этиологии.