Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
МИОКАРДИТЫ У ДЕТЕЙ
Содержание
- 1. МИОКАРДИТЫ У ДЕТЕЙ
- 2. МИОКАРДИТВоспалительное поражение сердечной мышцы инфекционной, токсико-инфекционной, инфекционно-аллергической,
- 3. МИОКАРДИТВпервые термин «миокардит» был предложен G. Sobernheim
- 4. ЭТИОЛОГИЧЕСКИЕ ФАКТОРЫИнфекционные агенты: Вирусные (энтеровирусы Коксаки А
- 5. ЭТИОЛОГИЧЕСКИЕ ФАКТОРЫII Токсические воздействия:Антрациклины, кокаин, алкоголь, мышьяк,
- 6. ЭТИОЛОГИЧЕСКИЕ ФАКТОРЫБолее чем в половине случаев возбудителями
- 7. ЭВОЛЮЦИЯ ВИРУСНЫХ ИНФЕКЦИЙ1948 г. – Коксаки-вирусы1950 г.
- 8. Основные компоненты патогенеза1) непосредственное поражение возбудителем паренхимы
- 9. Основные звенья патогенезаВирусемия (24-72 часа)
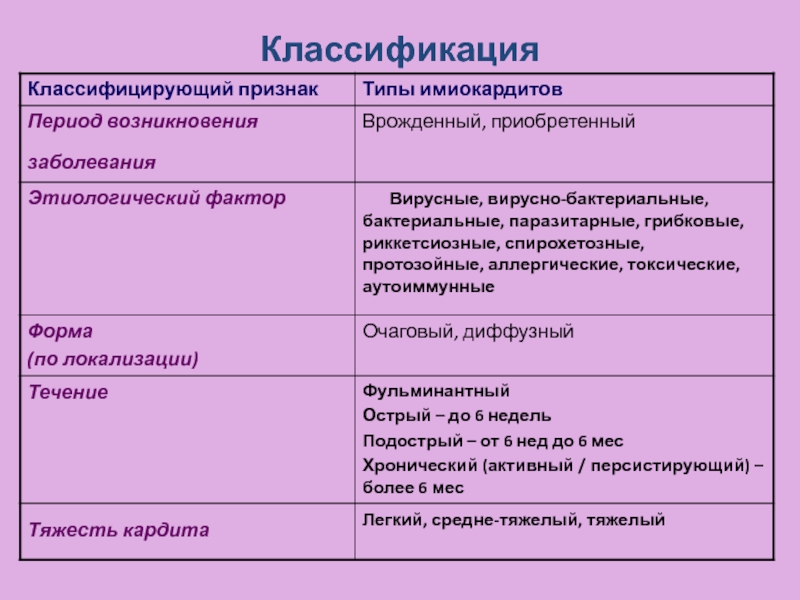
- 10. Классификация
- 11. Классификация(продолжение)
- 12. Врожденные миокардиты (фиброэластоз эндомиокарда)Анамнестические данныеОтягощенный острыми или
- 13. Клиническая характеристикаКардиальные признаки: Ортопноэ, постоянная тахикардия и
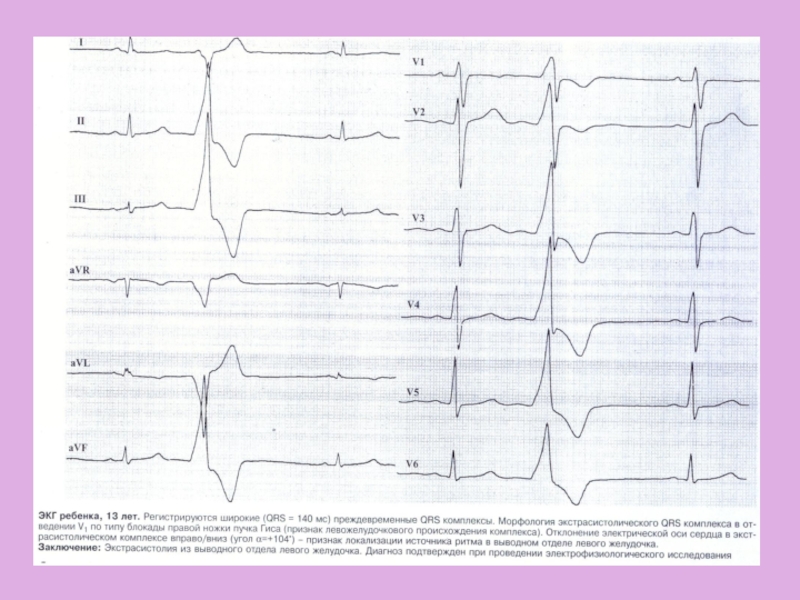
- 14. ЭКГ-диагностикаВысоковольтные комплексы с признаками гипертрофии ЛП и
- 15. ЭКГ при врожденном кардите Отклонение ЭОС
- 16. R-графия грудной клетки Усиление легочного рисунка за
- 17. ЭХО-кардиография уплотнение эхо-сигнала от эндокардадилатация ЛЖ и ЛПгипокинезия МЖПсмещение МК к задней стенке ЛЖФВ менее 45-50%
- 18. Течение и прогнозПрогредиентное течение, отсутствие эффекта от
- 19. Приобретенные миокардитыПо преимущественной локализации поражения выделяют:
- 20. Острые миокардитыАнамнестические данныеРазвиваются на фоне или в
- 21. Клиническая характеристика Кардиальные признакиI Миокардитический синдром Тахикардия
- 22. Клиническая характеристика Кардиальные признакиОслабление и глухость
- 23. Клиническая характеристика Кардиальные признакиСнижение САД (у
- 24. Клиническая характеристика Кардиальные признакиII Синдром СН
- 25. Клиническая характеристика Кардиальные признакиВлажные хрипы в
- 26. Варианты клинического течения миокардита (по S.B.Freedman с
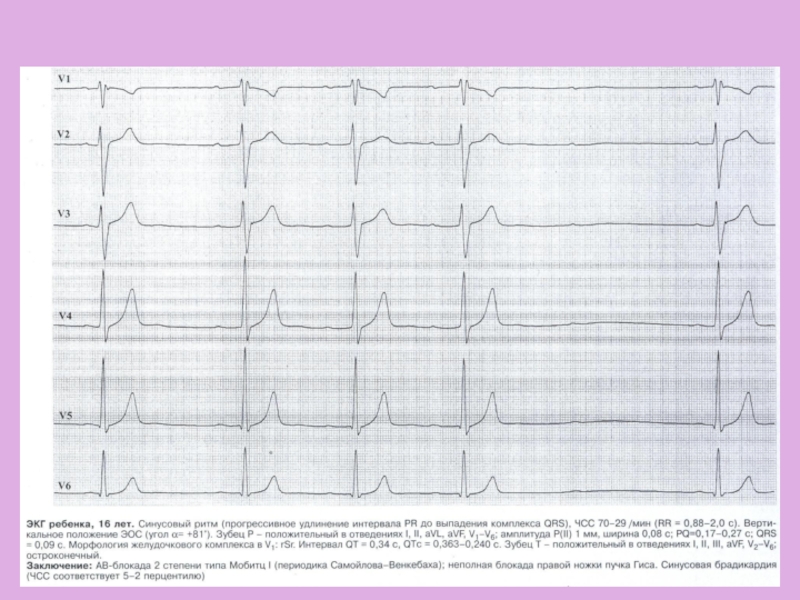
- 27. ЭКГ-диагностика Снижение вольтажа QRS в первые 1-2
- 28. ЭКГ-диагностикаНаиболее специфичный признак – нарушение реполяризации миокарда,
- 29. Слайд 29
- 30. Слайд 30
- 31. Слайд 31
- 32. Слайд 32
- 33. Рентгенологическая диагностика Усиление легочного рисунка (за счет
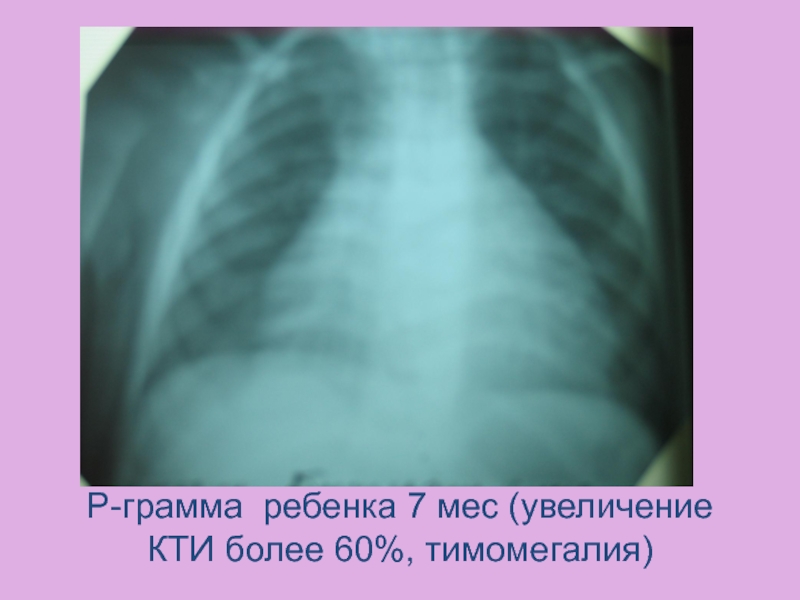
- 34. Р-грамма ребенка 7 мес (увеличение КТИ более 60%, тимомегалия)
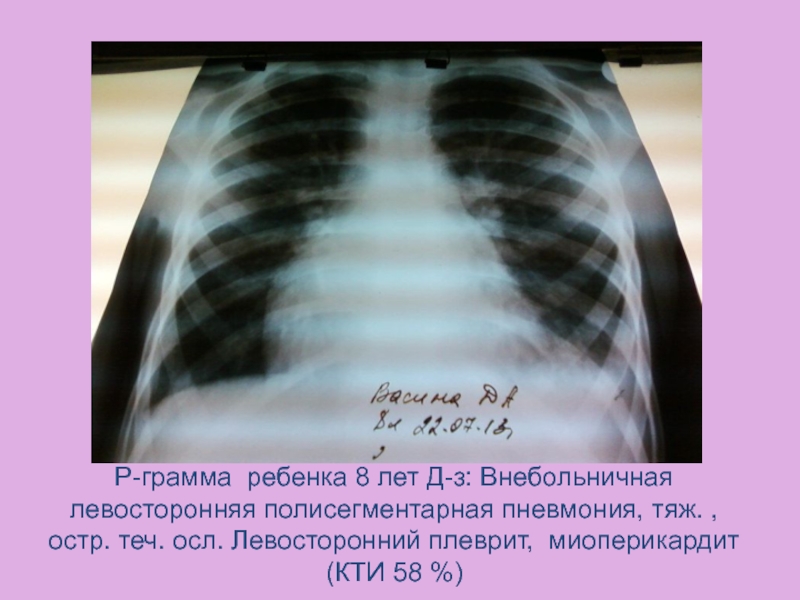
- 35. Р-грамма ребенка 8 лет Д-з: Внебольничная левосторонняя
- 36. ЭХО-кардиография Умеренная дилатация ЛЖ и предсердияГипокинезия задней
- 37. Лабораторная диагностикаБиохимические и иммунные маркеры миокардиального поврежденияИзоферменты
- 38. Лабораторная диагностикаМиокардиальная фракция КФК – изофермент КФК
- 39. Лабораторная диагностикаМиокардиальные фракции ЛДГ – ЛДГ-1 (референтные
- 40. Лабораторная диагностикаПовышение активности ЛДГ (71-207 Ед/л) и
- 41. Лабораторная диагностикаПовышение уровня ФНО-а свыше 60 нг/мл.
- 42. Этиологическая диагностика посевы крови, биологических жидкостей (перикардиального
- 43. Другие методы инструментальной диагностикиРадионуклидные методы исследования: сцинтиграфия
- 44. Течение и прогноз Течение
- 45. Подострый миокардитКлинико-инструментальные проявления миокардита затягиваются более 6
- 46. Хронический миокардитСохранение изменений более 6 мес, возможно
- 47. Лечение1) Дети с подозрением на острый миокардит
- 48. Лечение Медикаментозное лечение:Антибактериальная терапия
- 49. ЛечениеПротивовирусная терапия при установленной вирусной этиологии: при
- 50. ЛечениеТерапия сердечной недостаточности: Ингибиторы АПФ (предупреждение ремоделирования
- 51. Лечениепротивовоспалительная терапия ГКС и НПВС ГКС (преднизолон
- 52. ЛечениеИммунотерапияВнутривенные иммуноглобулины (пентаглобин 3-5 мл/кг/сут) – показаны
- 53. ЛечениеМетаболические средстваНеотон в/в инфузии 250-500 мг/сутки у
- 54. ЛечениеКоррекция электролитных нарушенийПоляризующая смесь – 10% р-р
- 55. Диспансерное наблюдениеПроводится 3 года с момента установления
- 56. Диспансерное наблюдение При подостром
- 57. Диспансерное наблюдение Кардиотрофики и антиоксиданты ежеквартально (магнерот,
- 58. Клинический случайРебенок К., 2 г. 4 мес.,
- 59. Клинический случайРоды в 39-40 недель, спонтанные, закричал
- 60. Клинический случайОбъективно: состояние ребенка средней тяжести,положение обычное,
- 61. Клинический случайВ ОАК- повышение Л до 11,3х10,
- 62. Клинический случайЧерез 2 недели - ребенок перенес
- 63. Спасибо за внимание!
- 64. Скачать презентанцию
МИОКАРДИТВоспалительное поражение сердечной мышцы инфекционной, токсико-инфекционной, инфекционно-аллергической, аутоиммунной и токсической этиологии Рубрики по МКБ-10 (Приказ МЗ РФ №3 от 12.01.1998 г.) - I 40-I 42- I 51.4; I 01.2 – острый
Слайды и текст этой презентации
Слайд 2МИОКАРДИТ
Воспалительное поражение сердечной мышцы инфекционной, токсико-инфекционной, инфекционно-аллергической, аутоиммунной и токсической
этиологии
г.) - I 40-I 42- I 51.4; I 01.2 – острый ревматический миокардит, I 09.0 – ревматический миокардит.Слайд 3МИОКАРДИТ
Впервые термин «миокардит» был предложен G. Sobernheim в 1937 г.
Термин
«воспалительная кардиомиопатия» (обозначение хронического миокардита с миокардиальной дисфункцией) – предложен
рабочей группой экспертов ВОЗ в разделе «специфическая кардиомиопатия» в 1995 г.С 2010 рабочей группой «Ассоциации детских кардиологов России» (АДКР) года вместо термина кардит рекомендовано использовать термин миокардит.
Слайд 4ЭТИОЛОГИЧЕСКИЕ ФАКТОРЫ
Инфекционные агенты:
Вирусные (энтеровирусы Коксаки А и В, гриппа,
гепатита С, краснухи, вирус Echo, аденовирусы, ЦМВ, вирусы герпеса, полиомиелита,
паротита, парвовирус В19, ВИЧ и др.)Бактериальные (дифтерия, гемофильная инфекция, сальмонеллез, стафилококковая инфекция, стрептококковая инфекция, туберкулез, микоплазмоз, хламидийная инфекция, менингококковая инфекция, бруцеллез, гонорея, пситтакоз, туляремия, столбняк, холера)
Риккетсиозные (брюшной тиф, Q-лихорадка, пятнистая лихорадка скалистых гор)
Спирохетозы (лептоспироз, боррелиоз, сифилис, возвратный тиф)
Грибковые (кандидоз, аспергиллез, актиномикоз, бластомикоз, гистоплазмоз, и др.)
Паразитарные (трихинеллез, аскаридоз, эхинококкоз, шистосомоз, филяриатоз, стронгилоидоз и др.)
Протозойные инфекции ( токсоплазмоз, трипаносомоз, амебиаз, лейшманиоз, сонная афринканская болезнь, малярия)
Слайд 5ЭТИОЛОГИЧЕСКИЕ ФАКТОРЫ
II Токсические воздействия:
Антрациклины, кокаин, алкоголь, мышьяк, окись углерода, катехоламины,
тяжелые металлы.
III Аллергические воздействия:
Антибиотики, дигоксин, диуретики, добутамин, литий, столбнячный анатоксин,
сульфаниламиды, трициклические антидепрессанты, укусы змей, укусы насекомых.IV Системные заболевания:
Заболевания соединительной ткани, болезнь Кавасаки, болезнь Крона, тиреотоксикоз, болезнь Такаясу, гигантоклеточный миокардит, гиперэозинофилия, гранулематозный аллергический ангиит, саркоидоз, целиакия.
Слайд 6ЭТИОЛОГИЧЕСКИЕ ФАКТОРЫ
Более чем в половине случаев возбудителями миокардитов являются вирусы
(4-5% случаев вирусных инфекций у детей осложняются миокардитами).
Первое место
по частоте встречаемости занимают аденовирусные миокардиты (как у взрослых, так и у детей), второе – энтеровирусные, третье – цитомегаловирусные.У новорожденных и детей раннего возраста миокардит чаще связан с энтеровирусной (Коксаки А и В) и ЕСНО инфекцией.
Слайд 7ЭВОЛЮЦИЯ ВИРУСНЫХ ИНФЕКЦИЙ
1948 г. – Коксаки-вирусы
1950 г. – энтеровирусы
1990 г.
– аденовирусы
2000 г. – герпес-вирусы, парвовирусы В19
2007 г – Эбштейн-Барр
вирусы, вирусы гепатита С( по данным Jason C. и др. 2009 г.)
Слайд 8Основные компоненты патогенеза
1) непосредственное поражение возбудителем паренхимы миокарда с развитием
паренхиматозного миокардита (характерно для кардиотропных энтеровирусов) или преимущественное поражение стенки
сосудов миокарда с повышением ее проницаемости, клеточной инфильтрацией (характерно для вазотропных вирусов гриппа, аденовирусов).Внедрение вируса в кардиомиоцит имеет значение в патогенезе только при наличии нарушений в иммунной системе.
2) развитие гиперэргического или извращенного иммунопатологического процесса с активацией клеточного и гуморального иммунитета, в ряде случаев аутоиммунного процесса.
Слайд 9Основные звенья патогенеза
Вирусемия (24-72 часа)
атака кардиомиоцитов
цитоплазматическая репликация вирусов с подавлением синтеза
собственных белков кардиомиоцитовнарушение метаболизма миокарда, дистрофические, некротические изменения
формирование механизмов защиты на 3-4-й день (макрофаги, Т и В лимфоциты, интерфероны), лизис пораженных миофибрилл цитотоксическими Т-лимфоцитами, повышение выработки провоспалительных цитокинов.
СН, гиперпродукция нейрогормонов и провоспалительных цитокинов (ФHO-а, ИЛ-1, ИЛ-6, ИЛ-8), с последующим ремоделированием и прогрессирующей дисфункцией миокарда
уменьшение количества инфицированных клеток, элиминация вируса.
Слайд 12Врожденные миокардиты (фиброэластоз эндомиокарда)
Анамнестические данные
Отягощенный острыми или хроническими инфекционными заболеваниями
пренатальный анамнез матери.
Манифестация заболевания в первые 1-6 месяцев жизни.
Масса
тела при рождении нормальная или умеренно сниженная, в последующем прогрессивное отставание в массе тела и физическом развитии.Экстракардиальные признаки:
Бледность, вялость при сосании, быстрая утомляемость, периоральный цианоз
Слайд 13Клиническая характеристика
Кардиальные признаки:
Ортопноэ, постоянная тахикардия и одышка в покое,
усиливаются при крике, плаче, сосании, кашле.
Кардиомегалия, усиленный и разлитой верхушечный
толчок, сердечный горб (левосторонний)Аускультативно: глухость I тона на верхушке, патологический акцент II тона на легочной артерии, иногда ритм галопа на верхушке, шумы не характерны (может выслушиваться систолический шум относительной недостаточности митрального клапана при выраженной дилатации ЛЖ).
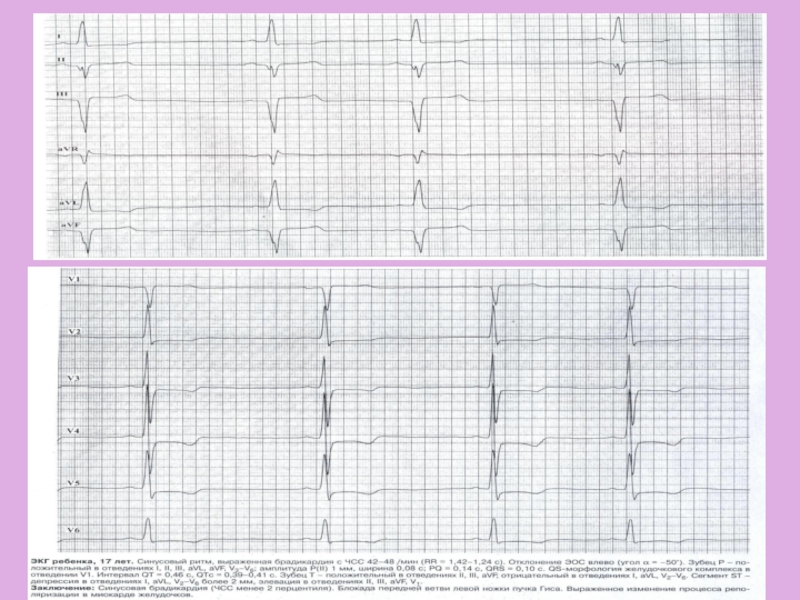
Слайд 14ЭКГ-диагностика
Высоковольтные комплексы с признаками гипертрофии ЛП и ЛЖ, часто глубокие
Q в отведениях II, III, avF, V5-6.
Изменение реполяризации в виде
инверсии сегмента ST-Т в левых грудных отведениях (ишемия субэндокардиальных слоев миокарда)Возможны нарушения внутрижелудочковой проводимости, неполные блокады ЛНПГ.
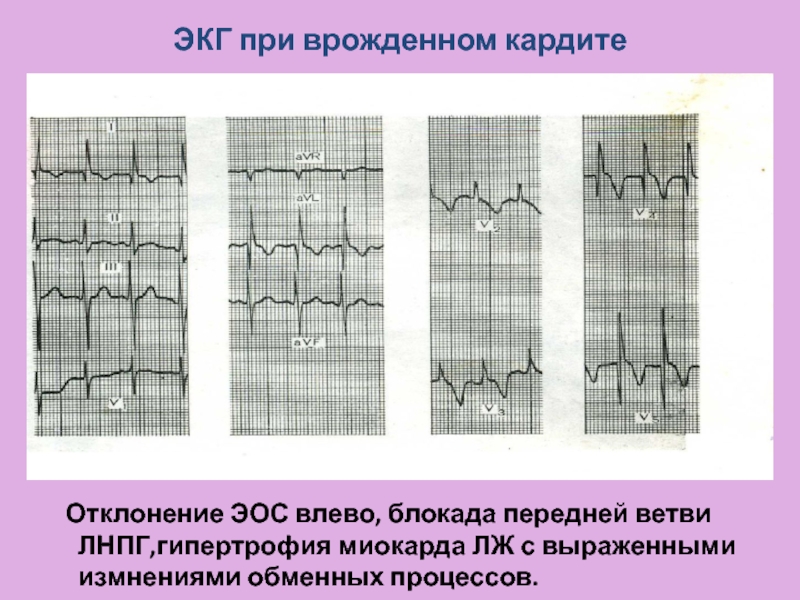
Слайд 15ЭКГ при врожденном кардите
Отклонение ЭОС влево, блокада передней
ветви ЛНПГ,гипертрофия миокарда ЛЖ с выраженными измнениями обменных процессов.
Слайд 16R-графия грудной клетки
Усиление легочного рисунка за счет венозного застоя
Увеличение сердца (КТИ > 60%)
Шаровидная или трапецевидная форма сердца
Возможно
изменение кардиодиафрагмального угла Слайд 17ЭХО-кардиография
уплотнение эхо-сигнала от эндокарда
дилатация ЛЖ и ЛП
гипокинезия МЖП
смещение МК
к задней стенке ЛЖ
ФВ менее 45-50%
Слайд 18Течение и прогноз
Прогредиентное течение, отсутствие эффекта от противовоспалительной, кортикостероидной, кардиотрофической
терапии.
Умеренный эффект при застойной СН оказывают иАПФ и мочегонные препараты.
Большая
часть детей умирает в первые месяцы жизни от рефрактерной СН.При подостром течении продолжительность жизни может увеличиваться до 2-6 лет.
Слайд 19Приобретенные миокардиты
По преимущественной локализации поражения выделяют:
- миокардит (миоперикардит)
-
миокардит с преимущественным поражением проводящей системы сердца.В зависимости от диффузности поражения, выраженности СН, степени вовлечения проводящей системы сердца и сложности нарушений ритма и проводимости выделяют:
- легкие (очаговые),
- среднетяжелые (диффузные)
- и тяжелые (диффузные) миокардиты.
Слайд 20Острые миокардиты
Анамнестические данные
Развиваются на фоне или в конце текущей (чаще
вирусной) инфекции, реже через 1-3 недели после перенесенного вирусного заболевания.
Чаще встречаются у детей 3-5 лет жизни.
Клиническая характеристика
Симптомы начального периода неспецифичны (признаки вирусной инфекции и экстракардиальные симптомы): быстрая утомляемость, слабость, бледность, потливость, субфебрилитет, иногда умеренные миалгии, артралгии, у части детей – снижение аппетита, тошнота, рвота.
Слайд 21Клиническая характеристика
Кардиальные признаки
I Миокардитический синдром
Тахикардия различной степени выраженности, часто
ригидный ритм (выраженность тахикардии не соответствует температуре и степени интоксикации).
Парадоксальная брадикардия встречается реже, свидетельствует о поражении проводящей системы сердца.
Ослабленный и разлитой верхушечный толчок (снижение сократимости и дилатация ЛЖ)
Расширение границ сердца больше влево и вверх.
Слайд 22Клиническая характеристика
Кардиальные признаки
Ослабление и глухость I тона на верхушке,
патологический акцент II тона над легочной артерией (связан с венозным
застоем и повышением давления в малом круге).Трехчленный ритм на верхушке. (У 13% пациентов при тяжелом миокардите).
Систолический шум на верхушке и в V точке (выслушивается лучше в клиностазе, средней интенсивности, мягкий по тембру, без иррадиации, связан с относительной недостаточностью МК и снижением контрактильности папиллярных мышц).
Слайд 23Клиническая характеристика
Кардиальные признаки
Снижение САД (у каждого третьего больного), обусловлено
уменьшением ударного объема крови.
Кардиалгии менее специфичны для миокардита в детском
возрасте, чаще связаны с вегетативной дистонией. По характеру кардиалгии - колющие, кратковременные, не связаны с физической нагрузкой, больше зависят от психоэмоционального статуса, выраженность не коррелирует с активностью миокардита.
Слайд 24Клиническая характеристика
Кардиальные признаки
II Синдром СН
Появление выраженной бледности кожи
и слизистой оболочки губ с умеренным периоральным цианозом при нагрузке
(у грудных детей при сосании, плаче, кашле, пеленании).По мере нарастания СН появляется цианоз губ, фиолетовый периоральный цианоз, акроцианоз.
Тахикардия и одышка в покое или при физической нагрузке, ортопноэ.
Снижение толерантности к физической нагрузке
Слайд 25Клиническая характеристика
Кардиальные признаки
Влажные хрипы в нижних отделах легких при
отсутствии признаков респираторного заболевания, конкордантные с выраженностью тахикардии и одышки
в покое (III ФК)Увеличение размеров печени, болезненность при пальпации (размеры печени динамичны, зависят от эффекта проводимой терапии).
Появление периферических отеков: сначала в виде пастозности лодыжек к концу дня (II ФК), затем в виде пастозности голеней, асцита, редко гидроторакса (чаще правостороннего, III-IV ФК).
Слайд 26Варианты клинического течения миокардита (по S.B.Freedman с соавт.)
Респираторный – более
чем у половины больных. Характерны диспноэ, одышка (чаще экспираторная). Аускультативно
в легких могут выслушиваться сухие и влажные хрипы.Кардиальный – у трети больных старше 10 лет. Ведущий признак – кардиалгии.
Гипоперфузорный – у 25% больных. Манифестирует синдромом малого сердечного выброса с пре- или синкопальными состояниями, выраженной СН или развитием жизнеугрожаемой аритмии.
Абдоминальный – у 10-13% пациентов младше 10 лет. Характеризуется болями в животе, тошнотой, иногда рвотой и жидким стулом. Связан с гипоперфузией ЖКТ.
Кавасаки-подобный – встречается редко, сопровождается эритемой конечностей, инфарктоподобными изменениями на ЭКГ. Обусловлен вирусным коронаритом и вазоспазмом без формирования аневризм.
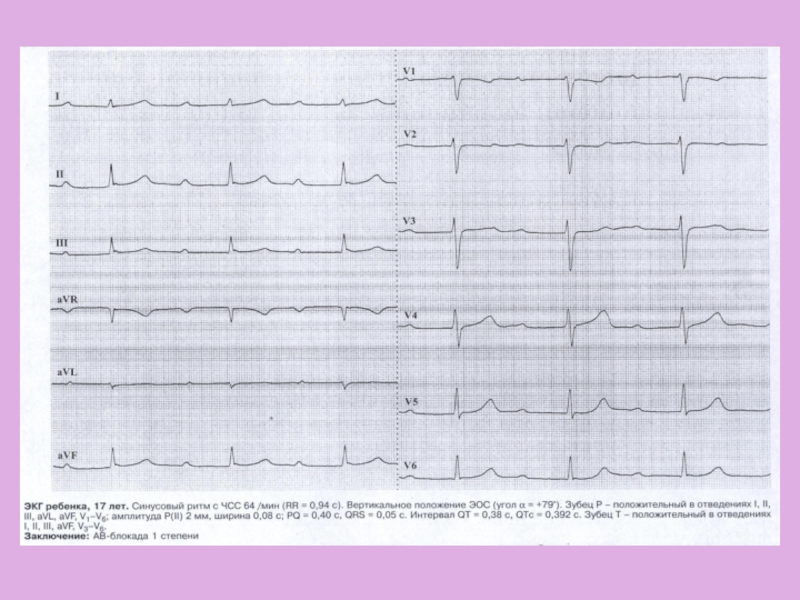
Слайд 27ЭКГ-диагностика
Снижение вольтажа QRS в первые 1-2 недели заболевания, особенно
в I,II стандартных, avL, левых грудных отведениях V5-6.
Миграция водителя ритма
по предсердиям. Эктопические ритмы характерны для поражения проводящей системы.Экстрасистолия, чаще умеренная (10-12 в мин), желудочковая, монотопная, реже предсердная.
Нарушения проводимости: прежде всего АВ-блокада I степени (быстро исчезает при стихании активности процесса). АВ-блокады II-III степени встречаются редко, в основном при поражении проводящей системы сердца.
Слайд 28ЭКГ-диагностика
Наиболее специфичный признак – нарушение реполяризации миокарда, характеризуется фазовостью изменений,
конкордантных с активностью процесса.
В первые 1-2
недели заболевания характерна депрессия ST и уплощение или инверсия T чаще в левых отведениях, особенно V4-6. По мере уменьшения активности миокардита ST нормализуется и Т становится положительным, но сглаженность может сохраняться длительно.
Слайд 33Рентгенологическая диагностика
Усиление легочного рисунка (за счет застоя в малом
круге)
Возможны признаки интерстициального отека
Умеренное расширение тени сердца в поперечнике (КТИ
> 50 %), сглаженность дуг в основном левых полостей.Слайд 35Р-грамма ребенка 8 лет Д-з: Внебольничная левосторонняя полисегментарная пневмония, тяж.
, остр. теч. осл. Левосторонний плеврит, миоперикардит (КТИ 58 %)
Слайд 36ЭХО-кардиография
Умеренная дилатация ЛЖ и предсердия
Гипокинезия задней стенки ЛЖ и
МЖП
Уменьшение ФВ менее 60%
Повышение конечного диастолического давления в ЛЖ более
10-12 мм рт стСлайд 37Лабораторная диагностика
Биохимические и иммунные маркеры миокардиального повреждения
Изоферменты тропонина - тропонин
I и тропонин Т.
Кардиоспецифичность тропонинов обусловлена их высокой концентрацией
в миокарде, отсутствием в других тканях и в крови здоровых людей. Референтные значения тI 0-1 нг/мл, тТ 0-0,01 нг/мл. При отсутствии клинических и/или ЭКГ признаков ишемии, возрастание уровней тI и тТ указывает на повреждение (некроз) некоранарогенного генеза.Слайд 38Лабораторная диагностика
Миокардиальная фракция КФК – изофермент КФК МВ.
Референтные значения
4-6% от уровня КФК или менее 5 мкг/л (предпочтительно определение
массовой концентрации КФК).Для КФК-МВ характерен ранний старт повышения активности ( через 1 неделю начинается нормализация показателей). Используется для уточнения времени начала некроза кардиомиоцитов.
Слайд 39Лабораторная диагностика
Миокардиальные фракции ЛДГ – ЛДГ-1 (референтные значения 14-16% от
общей активности ЛДГ) и ЛДГ-2 (референтные значения 29-39% от общей
активности ЛДГ).Для ЛДГ характерен поздний старт (повышение концентрации в крови к 1-2 неделе заболевания).
Диагностическое значение имеет увеличение соотношения фракций ЛДГ-1 и ЛДГ-2. –
ЛДГ-1/ЛДГ-2 >1.
Слайд 40Лабораторная диагностика
Повышение активности ЛДГ (71-207 Ед/л) и КФК (55-200 Ед/л)
недостаточно специфично. Чаще отражает активность и генерализацию общего инфекционного процесса.
Натрийуретические
пептиды BNP и NT-proBNP. Повышение уровней пептидов характерно для СН и миокардиальной дисфункции. Значение BNP 100 пг/мл принято в качестве порогового для диагностики кардиальной патологии.
Слайд 41Лабораторная диагностика
Повышение уровня ФНО-а свыше 60 нг/мл. Показатель достаточно информативен,
но в рутинной практике не используется ввиду высокой стоимости, также
как и определение уровней других провоспалительных цитокинов (ИЛ-1,6,8)Повышение титров антимиокардиальных гетерофильных антител и аутоантител к различным структурам миокарда (кардиомиоцитам, проводящей системе, сарколемме и т.д.) – имеет значение в дифференциальной диагностике острых и хронических миокардитов.
Слайд 42Этиологическая диагностика
посевы крови, биологических жидкостей (перикардиального выпота))
серологические и иммуноферментные
методы (ИФА, ПЦР)
посевы из ротоглотки и кишечника, определение уровня АСЛО
– для выявления хронической очаговой инфекции, являющейся потенциальным источником сенсибилизации и инфекции миокарда Слайд 43Другие методы инструментальной диагностики
Радионуклидные методы исследования: сцинтиграфия с технецием (выявляет
зоны гипоперфузии при интактных коронарных артериях), однофотонная эмиссионная томография и
позитронно-эмиссионная томография - неинвазивные, высокоинформативные методы для дифференциальной диагностики необратимых и обратимых миокардиальных изменений.МРТ – метод тотальной визуализации сердца, на основании косвенных признаков может подтвердить наличие латентного миокардита и постмиокардитического кардиосклероза.
При использовании МРТ со специфическим контрастом можно выявить участки отека и клеточной инфильтрации (фокальное усиление МР-сигнала – достоверный признак миокардита)
Слайд 44Течение и прогноз
Течение острого миокардита в
большинстве случаев характеризуется положительной динамикой клинических и лабораторных признаков после
2-х, реже 3-х недель с начала заболевания.Нормализация ЭКГ-изменений может происходить медленнее.
Возможны как полное выздоровление (в 80% случаев), так и развитие диффузного миокардиосклероза.
Слайд 45Подострый миокардит
Клинико-инструментальные проявления миокардита затягиваются более 6 недель
Клиническая симптоматика
маломанифестна: слабость, бледность, сниженная толерантность к физической нагрузке, возможно СН
I-II ФК.ЭКГ-признаки: замедление внутрипредсердной, АВ, внутрижелудочковой проводимости, редкие суправентрикулярные или желудочковые экстрасистолы.
ЭХО-КГ: умеренная гипокинезия задней стенки ЛЖ и МЖП, снижение ФВ в пределах 60-55%.
Слайд 46Хронический миокардит
Сохранение изменений более 6 мес, возможно первично-хроническое течение миокардита.
Развитие связывают с вирусами Коксаки В, особенно при наличии дефекта
противовирусного иммунитета (больные с незначительным повышением уровня IgG имеют больший риск развития хронического миокардита). Клиническая картина складывается из последовательного ряда обострений, через неопределенные промежутки времени.
Обострения приводят к ухудшению функционального состояния сердца, прогрессированию кардиомегалии и СН. У большого процента больных развивается ДКМП.
Слайд 47Лечение
1) Дети с подозрением на острый миокардит подлежат госпитализации.
2) Немедикаментозное
лечение включает:
Постельный режим с лечебной физкультурой и дыхательной гимнастикой до
нормализации ЭКГ-изменений (от 2 до 8 недель в зависимости от тяжести)Полноценное рациональное питание с ограничением поваренной соли (до1-1,5 г у детей старшего возраста)
Питьевой режим под контролем диуреза (объем выпитой за сутки жидкости должен быть на 200-300 мл меньше выделенной жидкости, в среднем 400-600 мл/сутки у детей первых лет жизни).
Слайд 48Лечение
Медикаментозное лечение:
Антибактериальная терапия антибиотиками широкого спектра
(чаще цефалоспоринами II,III,IV поколения) 2-4 недели, так как причиной миокардита
может быть вирусно-бактериальная ассоциация, а также для профилактики осложнений в раннем возрасте.Специфическая анибактериальная терапия при установленной бактериальной этиологии миокардита (при стафилококковой этиологии ванкомицин 40-60 мг/кг/сут; при стрептококковой – пенициллины 50 мг/кг/сут; при хламидийной, микоплазменной – азитромицин, кларитромицин 10-15 мг/кг/сут соотв)
Слайд 49Лечение
Противовирусная терапия при установленной вирусной этиологии:
при герпетической инфекции ацикловир
( детям от 3мес до 12 лет 5 мг/кг/сут в/в
капельно, per os детям старше 2-х лет 200 мг 4 раза в сутки не менее 5 дней;при ВЭБ - изопринозин 50-100 мг/кг/сут 7-10 дней
при ЦМВ – цитотект в разовой дозе 2 мл/кг № 6
возможно одновременное использование индукторов интерферона (циклоферона, виферона)
Слайд 50Лечение
Терапия сердечной недостаточности:
Ингибиторы АПФ (предупреждение ремоделирования миокарда, снижение уровня
провоспалительных цитокинов) – каптоприл 0,5 мг/кг/сут.
Диуретики (при декомпенсации кровообращения с
застойными явлениями) – лазикс (фуросемид) 0,5-1-2 мг/кг/сут. Возможно одновременное назначение верошпирона 2-4 мг/кг/сутки.Сердечные гликозиды с осторожностью, сразу в поддерживающей дозе. Критерий отмены препарата - нормализация клинических данных и инструментальных исследований. Одновременно с диуретиками и СГ назначают препараты калия.
Симпатомиметики (допамин 4-10 мкг/кг/мин, дофамин 5-7 мкг/кг/мин) назначаются при необходимости инотропной поддержки при острой СН, при увеличении декомпенсации кровообращения, при резистентности к обычной терапии
Слайд 51Лечение
противовоспалительная терапия ГКС и НПВС
ГКС (преднизолон 3-5 мг/кг/сут в/в
или 1-2 мг/кг/сут внутрь) назначаются при тяжелом течении миокардита с
прогрессирующей СН, при ИТШ, падении АД, при тяжелом поражении проводящей системы и тенденции к затяжному течению, без наличия персистенции вируса, при высоких титрах антител к структурам миокарда. Полная доза назначается в течение месяца, с последующим снижением по 1/3-1/4 таблетки в 3-4 дня у детей первых 3 лет жизни и по ½ табл у старших , т.е. еще на 1-1,5 мес.НПВС назначают в фазу стихания острого процесса (в острой фазе вирусного миокардита могут активировать воспалительный процесс), при подостром и хроническом течении миокардита. Используются вольтарен 3 мг/кг/сут, ибупрофен 5 мг/кг/сут, мелоксикам у подростков старше 15 лет в дозе 3,75-7,5 мг/сут, целекоксиб 50-100 мг/сут сроком на 1-1,5 мес.
Слайд 52Лечение
Иммунотерапия
Внутривенные иммуноглобулины (пентаглобин 3-5 мл/кг/сут) – показаны при остром и
прогрессирующем течении хронического миокардита, подозрении на коронарит, ДВС-синдром.
Индукторы интерферона
(циклоферон, виферон, амиксин) – показаны при документированных вирусных или вирусно-бактериальных миокардитах.Слайд 53Лечение
Метаболические средства
Неотон в/в инфузии 250-500 мг/сутки у детей до 1
года, 1-2 мг/сутки у детей старше года № 10.
Карнитин хлорид
10% раствор 30 мг/кг/сут № 10.Реамберин 10 мл/кг № 1
Цитофлавин 0,2-0,5 мл/кг/сут на 10-20 мл изотонического раствора.
Кокарбоксилаза 5-7 мг/кг, рибоксин 1-5 мл – дополнительно к инфузиям
Слайд 54Лечение
Коррекция электролитных нарушений
Поляризующая смесь – 10% р-р глюкозы 10-15 мл/кг,
инсулин 1ЕД на 3 г глюкозы, панангин 0,5-1 мл, 0,25%
р-р новокаина 1-2 мл.Раствор калий-магний-аспарагината – 10 мл/кг/сут, в/в капельно 4-5 мл/час
Лечение нарушений ритма проводится кордароном в дозе насыщения 10-20 мг/кг/сутки, с последующим переходом на поддерживающую дозу 5 мг/кг/сутки.
Слайд 55Диспансерное наблюдение
Проводится 3 года с момента установления диагноза, на 1
год дается мед отвод от вакцинаций.
После стационарного лечения –
кардиологический санаторийили
Амбулаторный диспансерный учет участкового кардиолога
Осмотр 2 раза в месяц первый месяц (АД, ЭКГ, анализы крови и мочи), затем 1 раз в квартал;
ЭХО КГ – 2 раза в год, R-графия ОГК 1 раз в год
Слайд 56Диспансерное наблюдение
При подостром и хроническом миокардите
с признаками СН, снижением толерантности к физическим нагрузкам
Поддерживающая терапия
в минимальных дозах:Сердечные гликозиды 5 дней в неделю
Калийсберегающие диуретики
Ингибиторы АПФ
Антиаритмики (этмозин, ритмонорм)
Продолжительность поддерживающей терапии при подостром миокардите до 6-8 недель,
при хроническом – длительно (годы) прерывистыми курсами + 2 раза в год плановая госпитализация в кардиологический стационар.
Слайд 57Диспансерное наблюдение
Кардиотрофики и антиоксиданты ежеквартально (магнерот, триметазидин, милдронат, инозин,
кудесан, элькар и др.)
При отсутствии сложных нарушений сердечного ритма,
сердечной недостаточности – лечебная физкультура, не разрешены изометрические и соревновательные нагрузки, ныряние в воду, натуживание. Слайд 58Клинический случай
Ребенок К., 2 г. 4 мес., поступил во 2
детское отд. КБГМУ с жалобами на слабость, утомляемость, нарушения сна.
Анамнез
заболевания: жалобы беспокоили периодически около месяца; в 2 мес. выставлен диагноз: ВПС- двухстворчатый аортальный клапан со стенозом и недостаточностью II-III ст., ФК II, находится на Д-учете у кардиолога и кардиохирурга.Анамнез жизни: ребенок от I беременности, протекавшей на фоне угрозы прерывания при сроке 5 месяцев (проводилось стацлечение), эрозии шейки матки (проводилось местное лечение несколько раз на протяжении беременности).
При проведении УЗИ в 14-15- недель выявлялись признаки ВПС у плода.
Слайд 59Клинический случай
Роды в 39-40 недель, спонтанные, закричал сразу, Мт-2400,0, рост
– 48 см., оценка по шкале Апгар 7-8 б., к
груди приложен на 1 сут, сосал активно. В р/доме проведена вакцинация БЦЖ, выписан на 45 сутки.Период новорожденности протекал удовлетворительно, естесственное вскармливание продолжалось до 2 мес, затем – искусственное. Прикормы введены с 4 мес., соответственно возрастным требованиям.
Физическое и психо-моторное развитие соответствовало возрастным требованиям.
Перенесенные заболевания: ОРВИ, дисбиоз кишечника, в 1 г. выставлен диагноз: Вторичное иммуно-дефицитное состояние (проведена терапия в/в иммуноглобулином).
Родители: мама- 22 г. – здорова, папа – 32 г. – язвенная болезнь желудка и 12-п.кишки.
Слайд 60Клинический случай
Объективно: состояние ребенка средней тяжести,положение обычное, реакция на осмотр
адекватная; правильного телосложения, удовлетворительного питания.
Кожные покровы бледно-розовой окраски, «тени»
под глазами, слабая гиперемия зева; пальпируются подчелюстные, предне-, задне-шейные лимфоузлы (в d- 05,-1,0-1,5 см). Перкуторно- над легкими – звук не изменен,границы относительной сердечной тупости- в пределах возрастной нормы. Аускультативно: дыхание везикулярное, тоны сердца – приглушены, ритм правильный, выслушивается систоло-диастолический шум над областью сердца с р. мax – на основании сердца, во II-III межреберье слева, с проведением на сосуды шеи, спину.
Живот доступен глубокой пальпации, печень на 1,0 см выступает из-под края реберной дуги. Стул, мочеиспускание – свободные.
Слайд 61Клинический случай
В ОАК- повышение Л до 11,3х10, СОЭ – 25
мм/ч.
Б/хим. анализы крови- серомукоиды – 13,0 усл. Ед, СРБ –
отриц.ЭКГ- ЧСС- 120-136, горизонтальное положение ЭОС, снижен вольтаж зубцов в основных отведениях, нарушение процессов реполяризации
ЭХО-КГ – ВПС- двустворчатый аортальный клапан со стенозом и недостаточностью, ФВ- 62%, сепарация листков перикарда до 0,2 см.
Выявлены Ig М к ВЭБ – 0,23 – (N- до 0,21)
Диагноз- ВПС - двухстворчатый аортальный клапан со стенозом и недостаточностью. ФК I-II ст. Инфекционно-аллергический миоперикардит, подострое течение. НК 1.
Лечение: бруфен, верошпирон, элькар.
В ходе динамического наблюдения через 1 мес. отмечалось клиническое улучшение состояния, по данным ЭХО-КГ сохранялась сепарация листков перикарда до 0,2см, умеренное увеличение КДР ЛЖ.
Слайд 62Клинический случай
Через 2 недели - ребенок перенес эпизод ОРВИ с
лихорадкой до 39ºС, по данным ЭХО-КГ сохранялась сепарация листков перикарда
до 0, 5см, умеренное увеличение КДР ЛЖ.Проведено дообследование: иммунограмма- снижение Ig G – 3,5 (7-20), Ig A – 0,3 (1,4-4,5), Ig М – 1,03 (0,8-2,0); лимфоцитоз – 70% (18-40).
По данным исследований на АнТ к ВЭБ – нарастание титров Ig G (ядерный АнГ) -3,11 (до 0,25); Ig М – 2,90 (до 0,3).
Диагноз: Острая Эбштейн-Барр вирусная инфекция, средней степени тяжести, активная фаза. Соп: ВПС - двухстворчатый аортальный клапан со стенозом и недостаточностью. ФК I-II стю. Инфекционно-аллергический миоперикардит, подострое течение, вторичное иммуно-дефицитное состояние.
Лечение: бруфен, верошпирон, кудесан, панангин, иммуновенин – в/в, кап. №5, изопринозин, виферон- по схеме.
В динамике – через 2 мес. – положительная клиническая и лаб-инстр. картина – ЭХО-КГ- уменьшение КДРЛж, отсутствие сепарации листков перикарда; ЭКГ – восстановление процесов реполяризации.