Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Наблюдение беременной в женской консультации при физиологической беременности
Содержание
- 1. Наблюдение беременной в женской консультации при физиологической беременности
- 2. Женская консультация —это амбулаторно-поликлиническое лечебно-профилактическое учреждение, основной
- 3. Основные задачи женской консультации:оказание квалифицированной акушерско-гинекологической помощи
- 4. Структура женской консультации:Регистратура, кабинеты врачей акушеров-гинекологов для
- 5. Наблюдение за беременными в женской консультации:Главная задача
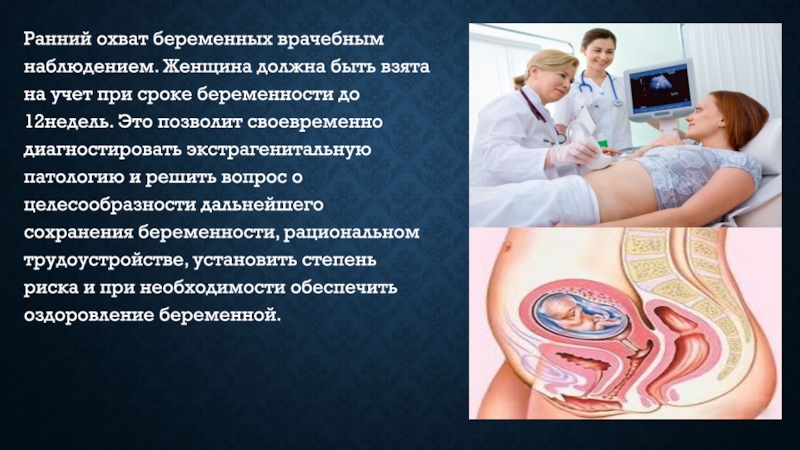
- 6. Ранний охват беременных врачебным наблюдением. Женщина должна
- 7. Оказание медицинской помощи женщинам в период беременности
- 8. Частота посещения беременной Женской консультации :Через 7
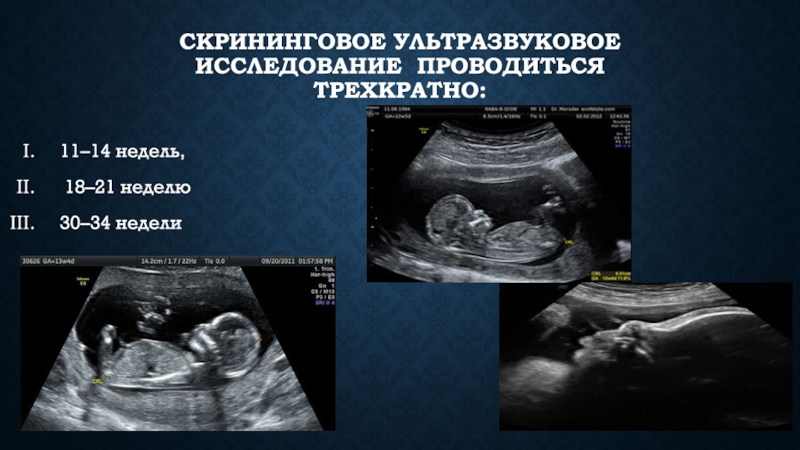
- 9. Скрининговое ультразвуковое исследование проводиться трехкратно:11–14 недель, 18–21 неделю 30–34 недели
- 10. Базовая схема наблюдения за беременной в Женской
- 11. В 20 недель – кровь на сахарВ
- 12. В 37 недель: ОАК + время свертывания
- 13. Обменная карта – самый главный документ будущей
- 14. Обменная карта состоит из трёх частей:1)Сведения женской
- 15. 2)Сведения родильного дома о родильнице. Заполняет врач
- 16. 3)Сведения родильного дома о новорожденном. Здесь фиксируют
- 17. Спасибо за внимание !!
- 18. Скачать презентанцию
Женская консультация —это амбулаторно-поликлиническое лечебно-профилактическое учреждение, основной задачей которого является амбулаторная и диспансерная помощь женщинам в период беременности и послеродовый период, гинекологическая помощь.
Слайды и текст этой презентации
Слайд 1Наблюдение беременной в женской консультации при физиологической беременности.
Работу выполнила студентка
группы: 3-3А
Слайд 2Женская консультация —это амбулаторно-поликлиническое лечебно-профилактическое учреждение, основной задачей которого является
амбулаторная и диспансерная помощь женщинам в период беременности и послеродовый
период, гинекологическая помощь.Слайд 3Основные задачи женской консультации:
оказание квалифицированной акушерско-гинекологической помощи населению прикрепленной территории;
проведение
лечебно-профилактических мероприятий, направленных на предупреждение осложнений беременности, послеродового периода, предупреждение
гинекологических заболеваний;оказание женщинам социально-правовой помощи в соответствии с законодательством об охране здоровья матери и ребенка;
внедрение в практику работы современных методов профилактики, диагностики и лечения беременных и гинекологических больных;
внедрение передовых форм и методов амбулаторной акушерско-гинекологической помощи.
Слайд 4Структура женской консультации:
Регистратура, кабинеты врачей акушеров-гинекологов для приема беременных, родильниц,
гинекологических больных, манипуляционная комната, физиотерапевтический кабинет, где проводят лечебные процедуры,
кабинеты терапевта, стоматолога, венеролога и юриста для консультаций по социально-правовым вопросам. Организованы кабинеты специализированного приема для женщин, страдающих бесплодием, невынашиванием беременности, для консультаций по вопросам контрацепции, патологии пременопаузального, климактерического и постменопаузального периодов, лаборатория, кабинет УЗД.Слайд 5Наблюдение за беременными в женской консультации:
Главная задача женской консультации –
диспансеризация беременных. Срок взятия на учет – до 12недель беременности.
При первом посещении заполняют «Индивидуальную карту беременной и родильницы» (форма111у), в которой записывают все данные опроса, обследования, назначения при каждом посещении. После клинического и лабораторного обследования (до 12недель) определяют принадлежность каждой беременной к той или иной группе риска. Для количественной оценки факторов риска следует пользоваться шкалой «Оценка пренатальных факторов риска в баллах» (приказ №430).Слайд 6Ранний охват беременных врачебным наблюдением. Женщина должна быть взята на
учет при сроке беременности до 12недель. Это позволит своевременно диагностировать
экстрагенитальную патологию и решить вопрос о целесообразности дальнейшего сохранения беременности, рациональном трудоустройстве, установить степень риска и при необходимости обеспечить оздоровление беременной.Слайд 7Оказание медицинской помощи женщинам в период беременности осуществляется на основе
листов маршрутизации с учетом возникновения осложнений в период беременности, в
том числе при экстрагенитальных (Приказ Министерства здравоохранения РФ от 1ноября 2012г. №572н «Обутверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)».При физиологическом течении беременности осмотры беременных женщин проводятся:
врачом-акушером-гинекологом – не менее семираз;
врачом-терапевтом – не менее двухраз;
врачом-стоматологом – не менее двухраз;
врачом-оториноларингологом, врачом-офтальмологом – не менее одногораза (не позднее 7–10дней после первичного обращения в женскую консультацию);
другими врачами-специалистами – по показаниям, с учетом сопутствующей патологии.
Слайд 8Частота посещения беременной Женской консультации :
Через 7 – 10 дней
после первой явки с результатами анализов
До 20 недель – 1
раз в месяц .20 – 30 недель – 1 раз в 2 недели
С 30 недели – 1 раз в неделю
С каждой явке беременная сдает ОАМ, 1 раз в 2 месяца мазки на гонококк и степень чистоты влагалища, УЗИ до 26 недель с целью выявления фетопатии.
Слайд 9Скрининговое ультразвуковое исследование проводиться трехкратно:
11–14 недель,
18–21 неделю
30–34 недели
Слайд 10Базовая схема наблюдения за беременной в Женской консультации:
При первой явке:
Установление
срока беременности 2 врачами
ОАК + время свертывания + тромбоциты
ОАМ
Группа крови
и резус фактор, RW, ВИЧ, tbcМазок из ''С'' и ''И'' на гонорею, мазок на степень чистоты, мазок с ШМ на атипичные клетки
Посев выделений из ШМ на стафилококки
Посев выделений из носа на стафилококки
Осмотр терапевта, окулиста, ЛОР
Санация полости рта
Слайд 11В 20 недель – кровь на сахар
В 23 – 30
недель:
ОАК + время свертывания + тромбоциты
ОАМ
Мазок из ''С'' и ''И''
на гонорею, мазок на степень чистоты, мазок с ШМ на атипичные клеткиПосев выделений из ШМ на стафилококки
Посев выделений из носа на стафилококки
Кровь на RW, HBs-АГ, ВИЧ
Осмотр специалистов
Слайд 12В 37 недель:
ОАК + время свертывания + тромбоциты
ОАМ
Мазок
из ''С'' и ''И'' на гонорею, мазок на степень чистоты,
мазок с ШМ на атипичные клеткиОсмотр терапевта.