Слайд 1Нарушения системы пищеварения в кишечнике
Кафедра патофизиологии КрасГМА
проф. ШИЛОВ С.Н.
Слайд 2
Цель лекции: Изложить современные представления о причинах и механизмах развития
нарушений системы пищеварения на уровне кишечника.
Содержание лекции:
Расстройства пищеварения при панкреатической ахилии;
Патогенез нарушений мембранного пищеварения;
Синдром мальабсорбции и его формы;
Патогенез целиакии;
Причины нарушений микрофлоры кишечника;
Диарея и синдром раздраженной кишки;
Патогенез острой кишечной непроходимости.
Слайд 3Расстройства пищеварения при панкреатической ахилии
Уменьшение или прекращение секреции панкреатического сока
возникает при органических поражениях ПЖ (хронический панкреатит, опухоль), закупорке протока
ПЖ камнем или сдавлении его опухолью, расстройствах нейрогуморальных механизмов регуляции панкреатической секреции. Недостаточность ПЖ может возникать при инфекционных заболеваниях и эндокринопатиях.
Типичное проявление диспепсических расстройств при панкреатической ахилии — поносы. Недостаток в кишечнике или падение активности амилолитических ферментов приводит к росту содержания в просвете кишечника крахмала и других неабсорбируемых углеводов (сахаридов) ⇒↑ количество осмолей в кишечном содержимом, ↑ его масса, ↓ всасывание воды ►диарея.
Недостаточная активность в просвете кишечника липолитических ферментов (липазы, фосфолипазы А и др.) через ↓ кишечного всасывания жиров и недостаточность липолиза в просвете кишки приводит к диарее и стеаторее. Недостаточность в кишечном соке пептидаз и эластазы служит причиной белкового голодания ⇒ анемия, а также через ↑ осмолярности кишечного содержимого опять-таки вызывает осмотическую диарею.
Для панкреатической ахилии характерны также снижение аппетита, появление тошноты и рвоты.

Слайд 4Патогенез нарушений мембранного пищеварения
Структурные изменения зоны щеточной каймы (уменьшение количества
микроворсинок на единицу поверхности, нарушения их структуры или равномерности расположения),
ее примембранного слоя — гликокаликса или нарушения структуры самих ворсинок. При воспалении слизистой оболочки, инфекционно-токсических поражениях, опухолях, воздействии радиации и т.д.
Вследствие приобретенной или наследственной недостаточности энтеральных ферментов: снижения их синтеза, транслокации с места образования на поверхность клеточных мембран или изменения сорбционных свойств последних. При лучевой болезни, интоксикациях, уменьшении желчевыделения, голодании.
Двигательные расстройства тонкой кишки и (или) микроворсинок.
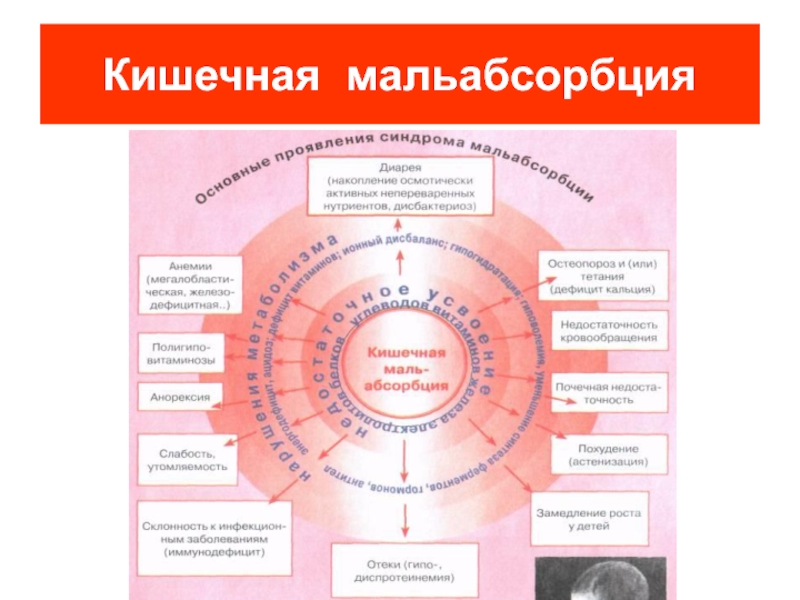
Слайд 5Синдром мальабсорбции
Это симптомокомплекс, формирующийся в результате нарушения кишечного переваривания и
всасывания.
Проявления синдрома недостаточного всасывания весьма вариабельны: повышенная утомляемость, мышечная слабость,
понос, метеоризм, полигиповитаминоз, белковая недостаточность, глосситы, стоматит, макроцитарные и железодефицитные анемии, боли в костях и остеопороз, экзема, тетания и парастезии, периферическая нейропатия, аменорея и т.д.
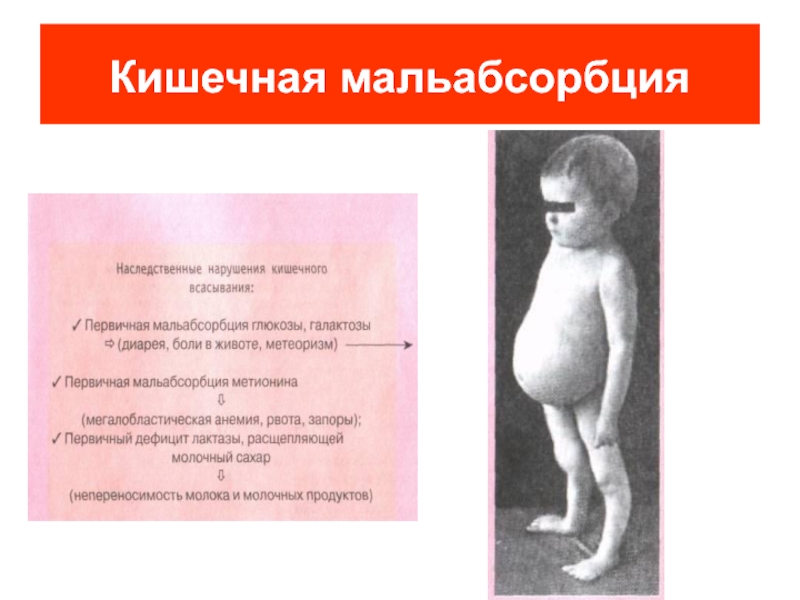
Синдром мальабсорбции может быть первичным (наследственным) или вторичным (приобретенным).
Слайд 6Формы синдрома мальабсорбции (по причине возникновения)
Гастрогенный (и агастральный) СМ: хронические
гастриты с секреторной недостаточностью, резекция желудка, демпинг-синдром;
Гепатогенный СМ: хронические гепатиты,
циррозы печени, холестаз;
Панкреатогенный СМ: хр. панкреатиты, муковисцидоз, резекция pancreas;
Энтерогенный СМ:
- Неинфекционные: ферментопатии (недостаточность дисахаридаз, лактазы, сахаразы);
- Инфекционные: бактериальные, вирусные, паразитарные;
Сосудистый СМ: хр. интестинальная ишемия (гликемический энтерит, ишемический колит);
Эндокринный СМ: диабетическая энтеропатия;
Другие СМ: лекарственные, радиационные, токсические (алкогольный, уремический).
Слайд 9Целиакия
(глютеновая болезнь)
Болезнь представляет собой следствие повышенной чувствительности к глютену,
который содержат зерна злаков, употребляемых в пищу.
Глютен — это
белковая часть клейковины, склеивающего компонента зерен пшеницы, ржи, ячменя, овса. Одна из фракций глютена — глиадин может оказывать токсическое действие на слизистую оболочку тонкой кишки.
Целиакия — это полигенное заболевание.
Слайд 10Патогенез целиакии
Энзимопатическая гипотеза трактует целиакию как интестинальную энзимопатию. В основе
ее лежит врожденный дефицит специфической пептидазы, расщепляющей токсическую фракцию глиадина.
Иммунопатологическая
гипотеза связывает возникновение болезни с патологической реакцией системы иммунитета на глютен. Действительно, в крови выявляют циркулирующие антитела к глютену. Патологические изменения слизистой оболочки кишки вследствие целиакии характеризуются признаками аутоиммунного поражения (рост содержания тучных и плазматических клеток, эозинофилов).
Синтетическая теория гласит, что нерасщепленный вследствие энзимопатии глютен взаимодействует с клетками системы мононуклеарных фагоцитов в подслизистом слое стенки кишки, что приводит к их активации как начальному моменту аутоиммунного поражения.
Слайд 11Патологии, обусловливающие развитие приобретенной мальабсорбции
Лучевое поражение кишечника (радиационный энтерит)
— следствие лучевой терапии злокачественных опухолей соответствующей локализации ⇒ стриктуры
кишки, фиброзное перерождение ее стенок. Ведущее звено патогенеза синдрома при радиационном энтерите — нарушение микроциркуляции в стенке кишки и брыжейке, потеря ими кровеносных и лимфатических микрососудов.
Инсулинзависимый сахарный диабет ⇒ за счет нарушений иннервации кишки, вызывающих изменения моторики кишечника; угнетения моторики вследствие интенсивного бактериального роста в его просвете; недостаточности экзокринной функции ПЖ.
Болезнь Крона — это хроническое воспалительное заболевание стенок органов, составляющих пищеварительный канал, которое обусловливает их патологические изменения на любом уровне от ротовой полости до анального отверстия. Чаще возникает в возрасте от 12 до 30 или около 50 лет. Мужчины болеют чаще, чем женщины. Это полигенное заболевание. Вероятность страдать от болезни выше у родственников пробанда, чем у других представителей популяции. Доминирует мнение, что болезнь Крона аутоиммунное заболевание (выявляется рост числа определенных Т-лимфоцитов, патологических клонов Т-клеток).
Малая абсорбционная площадь внутренней поверхности кишечника ⇒ следствие обширной резекции тонкого кишечника (болезнь Крона, ишемический некроз и т.д.).

Слайд 12Дисбактериоз
Дисбактериоз кишечника – избыточное обсеменение тонкой кишки и изменение микробного
состава толстой кишки.
Это бактериологическое понятие, а не самостоятельная нозологическая форма!
Нарушение
микробиоценоза происходит в той или иной степени у большинства больных с патологией кишечника и других органов пищеварения.
Слайд 13Причины нарушения микрофлоры кишечника
Болезни кишечника и других органов пищеварения;
Лечение антибиотиками,
сульфаниламидами, иммунодепресантами, стероидными гормонами, рентгенотерапия, хирургические вмешательства;
Воздействие вредных факторов внешней
среды:
- экстремальные климатогеографические условия;
- загрязнения биосферы промышленными отходами;
- неполноценное питание;
- ионизирующая радиация.
Слайд 14Патогенетические звенья кишечных дисбактериозов
Повышенная пролиферация микробов в тонкой кишке ⇒
преждевременная деконьюгация желчных кислот и потеря их с калом. Избыток
ЖК усиливает моторику толстой кишки → диарея, стеаторея, а дефицит ЖК приводит к нарушению всасывания жирорастворимых витаминов и развитию жк.болезни.
Бактериальные токсины и метаболиты (фенолы) могут связывать вит.В12.
Некоторые микроорганизмы обладают цитотоксическим действием и повреждают эпителий тонкой кишки → ↓высоты ворсинок и углубление крипт.
Антибактериальные препараты подавляют рост нормальной микрофлоры кишечника→ размножаются устойчивые к ЛС (стафилококки, протей, дрожжевые грибы, энтерококки) ⇒ нарушение процессов переваривания и всасывания.
Слайд 15Диагностика дисбактериоза
(тонкого кишечника)
Прямой метод заключается в посеве дуоденального и
еюнального содержимого, полученного с помощью стерильного зонда. Избыточный рост бактерий
диагностируется в случае, если количество бактерий превышает 10 5/ мл или в нем определяются микроорганизмы, находящиеся в толстой кишке (энтеробактерии, клостридии и др.).
Непрямой метод. В процессе метаболизма микробной флоры толстой кишки из углеводов образуется большое количество газов, в том числе водорода. Водородный тест ⇒определение водорода в выдыхаемом воздухе. Определяют с помощью газовой хроматографии или электрохимическим методом.
Слайд 16Диарея
Очень полиэтиологичный синдром.
Патогенетическая классификация диареи:
Секреторная. Ведущее звено
патогенеза ⇒ рост секреции натриевого катиона в просвет кишечника как причина возрастания в нем общего количества осмолей, как следствие → ↑ количество фекальных масс через их разжижение (при холере,VIPоме).
Экссудативная ⇒ воспаление стенок кишечника ↓ низкое кишечное всасывание (при язвенном колите, шигеллезе, амебиазе).
Как результат низкого кишечного всасывания: а) осмотическая (↑осмолярности содержимого кишечника при появлении в нем неабсорбируемых молекул, в частности из-за недостаточности пищеварения). Встречается при хр. панкреатите, дефиците лактазы, действии слабительных; б) из-за потери части кишечника (↓ абсорбционной поверхности); в) вследствие расстройств моторики кишечника. Патогенез ⇒↓времени кишечной абсорбции (гипертиреоз, синдром раздраженной кишки).
Слайд 17Синдром раздраженной кишки
Клинические варианты
синдрома.
Спастический колит. Больные при этом варианте жалуются на постоянные
боли в области живота и запоры. Прием пищи как стимул для регуляторных влияний, усиливающих моторику толстой кишки, может вызвать боли в области живота через 1–1,5 часа после еды.
Первичная диарея. Больные страдают от перемежающейся диареи и часто не испытывают каких-либо болей в животе.
Поносы, которые сменяют запоры, и боли в области живота.
Слайд 18Острая кишечная непроходимость
(илеус)
Это патологическое состояние вследствие быстрого прекращения пассажа
кишечного содержимого в аборальном направлении, которое в первую очередь характеризуют
стремительное нарастание обезвоживания и дефицита объема внеклеточной жидкости, экзо- и эндогенная интоксикация, а также вторичные по отношению к ним расстройства системного и периферического кровообращения.
Вызывает действие факторов как механической (механическая непроходимость), так и немеханической природы (адинамическая или паралитическая).
Слайд 19
Спаечный процесс (кишечно-париетальные или париетально-сальниковые сращения) ⇒ защитная реакция, направленная
на отграничение очагов инфекции, воспаления и альтерации тканей; участков повреждения
висцеральной брюшины; инфицированных инородных тел и кишечного содержимого, попадающих в полость живота при проникающих ранениях, а также при оперативных вмешательствах.
Спаечный процесс потенциально патогенен (приводит к механической непроходимости).
Образование спаек — это частный случай пролиферативного воспаления на уровне брюшины, который отличает высокая реактивность соединительнотканных клеток брюшины по отношению к цитокинам, которые в очаге воспаления брюшины высвобождаются активированными фагоцитами, другими клеточными эффекторами воспаления и клетками системы иммунитета.
Слайд 20
Воспаление при образовании спаек брюшной полости ⇒ избыточная адренергическая стимуляция
стенок кишечника, вызывающей паралитическую непроходимость.
Воспаление меняет на местном уровне
функционирование локальной нервной системы и деятельность клеток АПУД-системы, вызывая снижение двигательной и секреторной активности кишечника. Поэтому многие из спаек не вызывают механической кишечной непроходимости, так как при их образовании через воспаление снижается моторно-секреторная активность кишечника.
У большинства больных по завершении воспаления как защитной реакции спайки подвергаются обратному развитию
Слайд 21Боль в патогенезе острой кишечной непроходимости
Одной из наиболее частых причин
адинамической острой кишечной непроходимости является патологическая боль в условиях неадекватного
обезболивания у больных после травматичных хирургических вмешательств. Боль выступает стимулом системной адренэргической стимуляции ⇒ приводит к гиперполяризации гладкомышечных клеток кишечной стенки и угнетает моторику кишечника.
При послеоперационной адинамической кишечной непроходимости (вследствие неустраненной патологической боли, гиповолемии, циркуляторной гипоксии) активность расположенного в ДПК водителя ритма «медленных волн» возбуждения и сокращения сохраняется полностью. Однако миграции волн возбуждения и сокращения в аборальном направлении не происходит из-за стойкой гиперполяризации гладкомышечных клеток (интенсивная адренергическая стимуляция).
Кроме того, распространение волн возбуждения-сокращения прекращается вследствие обусловленного циркуляторной гипоксией гипоэргоза кишечных миоцитов и нейронов местной нервной системы.
Изменения трасмембранного потенциала мышечных клеток стенок кишечника как причины илеуса могут быть следствием гипо-или гиперкалиемии.

Слайд 22Патогенез острой кишечной непроходимости
В результате расстройств кишечного всасывания при илеусе
во внутреннюю среду организма за сутки не поступают 8 л
жидкости, и еще 4 литра теряются в стенки кишечника из-за происходящих в них нарушений микроциркуляции и интерстициального отека. Связывание в просвете кишечника больших количеств жидкости приводит к резкому уменьшению внеклеточного жидкостного сектора и нарушениям ионного состава клетки, вторичным по отношению к гиповолемии и циркуляторной гипоксии.
Тем не менее ⇒ !! быстрая инфузия нескольких литров плазмозамещающих растворов, изотоничных к внеклеточной жидкости, несмотря на ее крайнюю необходимость для предотвращения летального исхода при острой кишечной непроходимости, чревата опасными последствиями. Такая инфузия через частичное восстановление периферического кровообращения в стенках кишечника увеличивает концентрацию цитокинов со свойствами медиаторов чисто патогенного воспаления в крови, циркулирующей системно, «вымывая» цитокины из гипоксичных стенок кишечника.
Это приводит к системной гиперцитокинемии, множественной системной недостаточности и обусловливает некардиогенный отек легких и РДСВ.

Слайд 23Патогенез острой кишечной непроходимости
Патогенез критического состояния, вызванного острой
кишечной непроходимостью, составляют гиперцитокинемия и системная воспалительная реакция вплоть до
эндотоксического шока (сепсиса), развитие которых могут резко ускорить хирургическое устранение механической причины циркуляторной гипоксии кишечной стенки и гемодилюция внутривенными инфузиями.
Гемодилюция обостряет системную воспалительную реакцию (СВР), приводя к активации мононуклеарных фагоцитов кишечной стенки по механизму реперфузионного повреждения через действие свободных кислородных радикалов.