Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
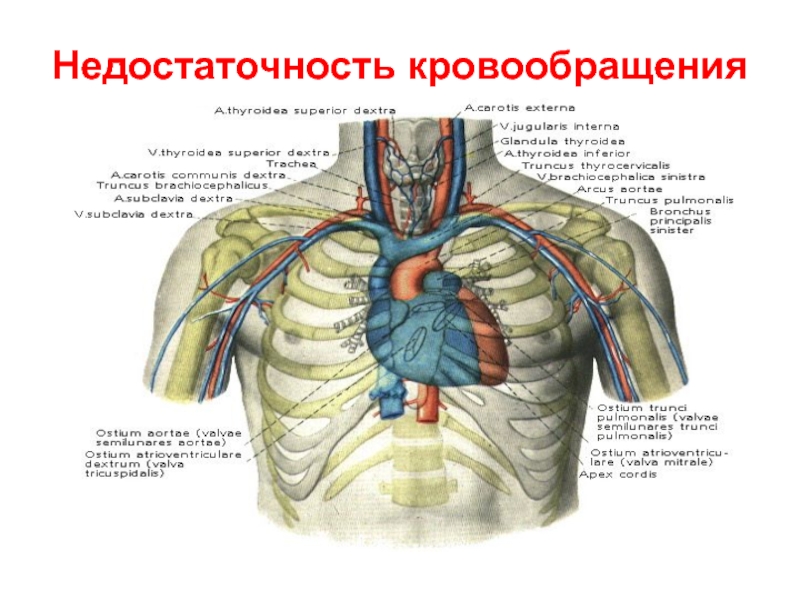
Недостаточность кровообращения
Содержание
- 1. Недостаточность кровообращения
- 2. Функциональные отделы системы кровообращенияМакроциркуляторное руслоСердечный насосСосуды-буферы (артерии)Сосуды-емкости
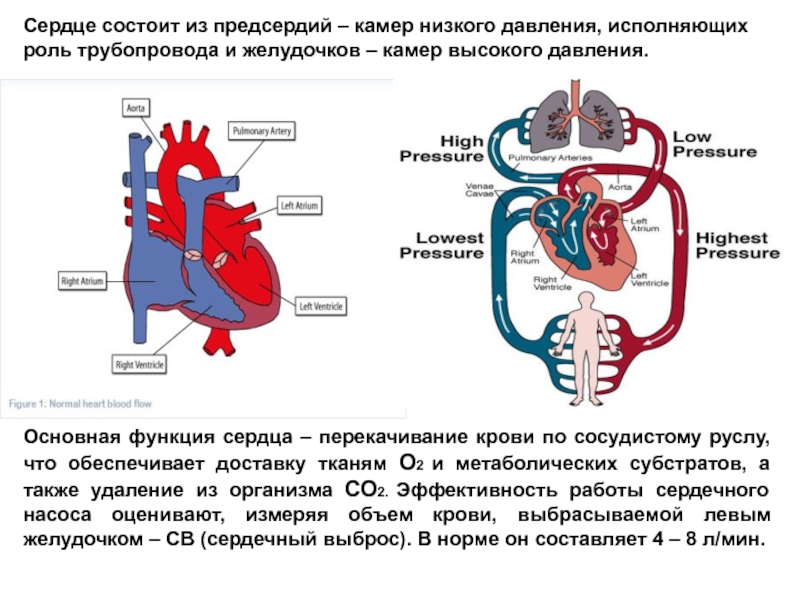
- 3. Сердце состоит из предсердий – камер низкого
- 4. Структурно система кровообращения человека состоит из двух
- 5. Преднагрузка - определяет силу растяжения миокарда ЛЖ
- 6. Сократимость миокарда – характеризует внутреннюю способность миокарда
- 7. ШОК – патологическое состояние, при котором потребление
- 8. Периферические причиныИстинная гиповолемия (снижение ОЦК, централизация кровообращения)
- 9. Все определяемые показатели шоковых состояний составляют две
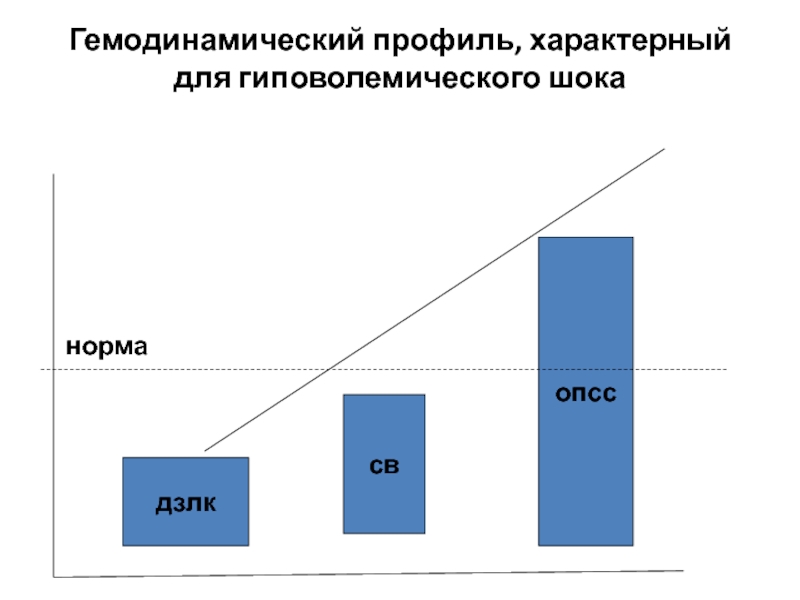
- 10. дзлкопсссвГемодинамический профиль, характерный для гиповолемического шока норма
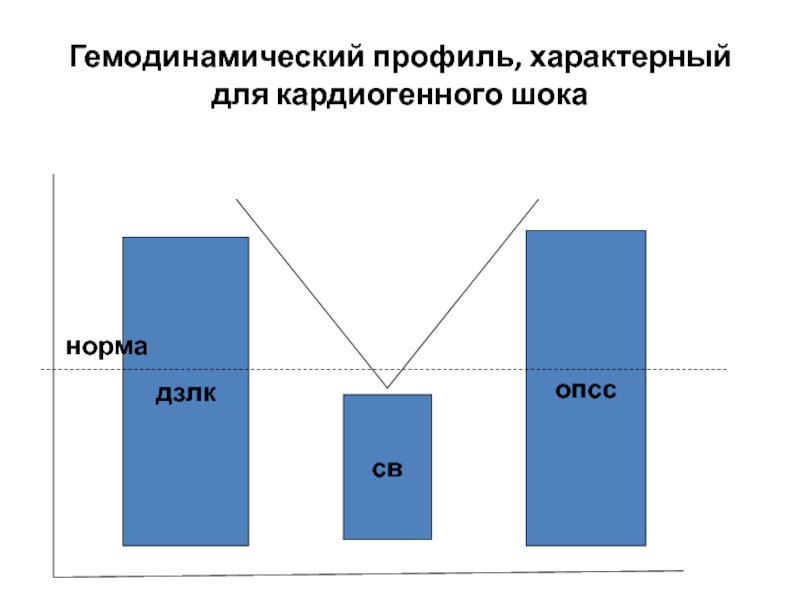
- 11. дзлкопсссвГемодинамический профиль, характерный для кардиогенного шока норма
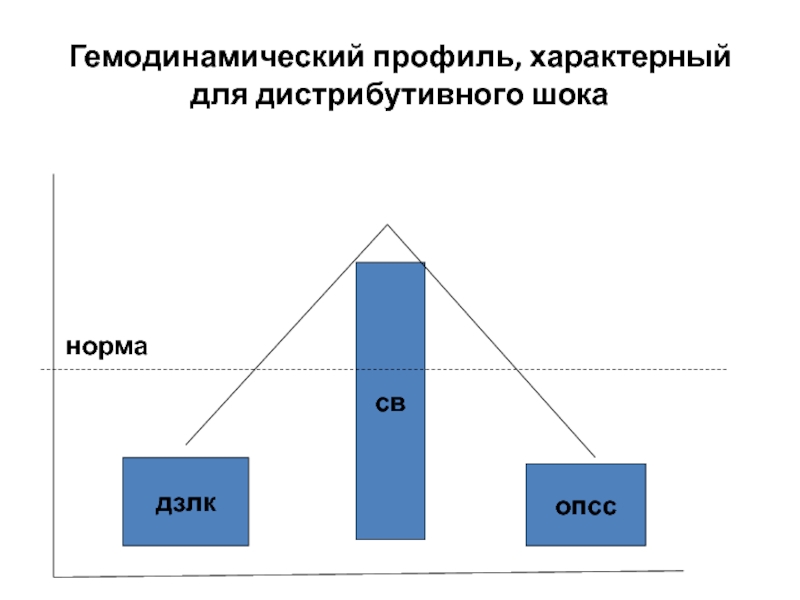
- 12. дзлкопсссвГемодинамический профиль, характерный для дистрибутивного шока норма
- 13. Диагностика шокового синдромаАнамнез (ИБС, ОИМ, фактор травмы,
- 14. Минимальный объем диагностики шокового синдрома1.Оценка клинических признаков
- 15. Гиповолемический шокРазновидности гиповолемического шока:
- 16. Слайд 16
- 17. Слайд 17
- 18. 4.Ангидремический (дегидратационный) шокРазновидность гиповолемического шока.
- 19. Кардиогенный шокВ его основе лежит острая сердечная
- 20. Сосудистый (вазогенный) шок1.Септический шок В его основе
- 21. 2.Анафилактический шокВ его основе лежит массивный выброс
- 22. 4. Адреналовый шок. В основе развития лежит
- 23. Особенности терапии шоковых состоянийОсновная задача – обеспечение
- 24. Инфузионная терапия проводится в два этапа: Вначале
- 25. Правила использования катехоламинов1.Адреностимулирующий, ионотропный и дофаминэргический эффект
- 26. V. Стероидная терапияПоказания: При травматическом шоке на
- 27. Ожоги поражения тканей, возникающие под действием высокой температуры,
- 28. Термические ожогиРазличают четыре степени глубины ожогов. Ожоги
- 29. Тяжесть ожогов зависит не только от глубины,
- 30. Слайд 30
- 31. Слайд 31
- 32. Площадь поверхности различных частей тела у детей
- 33. Если площадь глубокого ожога превышает 10—15% поверхности
- 34. Ожоговый шок - развивается при глубоких ожогах
- 35. Период ожоговой септикотоксемии — характеризуется явлениями, связанными с
- 36. Химические ожоги При попадании на кожу
- 37. Лечение
- 38. II этап госпитальныйИнфузионно - трансфузионная терапияНутритивная поддержкаМониторинг центральной гемодинамики, газообмена, кислотно-основного состояния, диурезаАнтибактериальная терапияВедение раны
- 39. Скачать презентанцию
Функциональные отделы системы кровообращенияМакроциркуляторное руслоСердечный насосСосуды-буферы (артерии)Сосуды-емкости (вены)Микроциркуляторное руслоСосуды распределения или сопротивления (артериолы и венулы)Сосуды обмена (капилляры)Сосуды – шунты (артериовенозные анастомозы)
Слайды и текст этой презентации
Слайд 2Функциональные отделы системы кровообращения
Макроциркуляторное русло
Сердечный насос
Сосуды-буферы (артерии)
Сосуды-емкости (вены)
Микроциркуляторное русло
Сосуды распределения
или сопротивления (артериолы и венулы)
анастомозы)Слайд 3Сердце состоит из предсердий – камер низкого давления, исполняющих роль
трубопровода и желудочков – камер высокого давления.
Основная функция сердца
– перекачивание крови по сосудистому руслу, что обеспечивает доставку тканям О2 и метаболических субстратов, а также удаление из организма СО2. Эффективность работы сердечного насоса оценивают, измеряя объем крови, выбрасываемой левым желудочком – СВ (сердечный выброс). В норме он составляет 4 – 8 л/мин. Слайд 4Структурно система кровообращения человека состоит из двух основных компонентов
(большой круг кровообращения) (малый круг кровообращения)
ОЦК составляет в среднем 7% массы тела у мужчин и 6,5% - у женщин
Артериальная часть – 15-20%
Венозная часть – 70-75%
Капиллярная часть – 5-7,5%
Детерминанты сердечного выброса (факторы определяющие величину СВ с позиций клинической физиологии системы кровообращения
Преднагрузка – венозный возврат или диастолическое наполнение сердца (конечно-диастолический объем)
Сократимость миокарда
ЧСС
Постнагрузка – работа, затрачиваемая на преодоление артериального давления и давления в легочной артерии.
Функции клапанного аппарата сердца
Слайд 5
Преднагрузка - определяет силу растяжения миокарда ЛЖ в конце диастолы.
Зависит от ОЦК, сосудистого тонуса, внутригрудного давления, положения тела, тонуса
скелетных мышц, состояния функций предсердий и желудочков. В клинической практике преднагрузку оценивают по ЦВД – давлению в полых венах, правом предсердии и правом желудочке или по ДЗЛК – давлению в левом предсердии и левом желудочке.Постнагрузка – соответствует диастолическому давлению крови в аорте в период изгнания крови. Постнагрузку на ЛЖ отражает среднее систолическое давление. Ориентируются на среднее АД и показатель ОПСС. Основные характеристики постнагрузки на ПЖ – среднее давление в легочной артерии и легочное сосудистое сопротивление. Изменения постнагрузки нередко обусловлены периферической вазоконстрикцией или вазодилятацией.
Слайд 6Сократимость миокарда – характеризует внутреннюю способность миокарда сокращаться и осуществлять
выброс крови из желудочков. Описывается с помощью параметров, отражающих силу
и скорость сердечных сокращений. Чем больше миокард растягивается с помощью преднагрузки при наполнении желудочков в диастолу, тем сильнее он сокращается во время систолы (закон Франка – Старлинга). Т.е. приток крови к сердцу примерно эквивалентен СВ. Аналогичным образом величина сократимости зависит от сопротивления желудочков выбросу крови (от постнагрузки). Вазоконстрикция с последующим ростом ОПСС будет снижать силу и скорость сокращения миокарда (т.е. СВ), вазодилатация наоборот.Частота сердечных сокращений – При постоянной величине УО повышение ЧСС вызывает увеличение СВ. ЧСС зависит от показателей основного обмена, активности симпато-адреналовой системы, рефлекторной регуляции гемодинамики. При тахикардии уменьшается продолжительность каждой фазы сердечного цикла. В первую очередь сокращается время диастолы желудочков. Более короткая диастола ведет к снижению коронарного перфузионного давления. Кроме того возрастает потребность миокарда в кислороде.
Слайд 7ШОК – патологическое состояние, при котором потребление кислорода тканями неадекватно
их потребностям в условиях аэробного метаболизма
ШОК – это клинический синдром,
сопровождающийся макро- и микроциркуляторными расстройствами, что приводит к общей недостаточности тканевой перфузии, нарушению гомеостаза и необратимому нарушению клетокЭтиология шока (с позиций патофизиологии)
Кардиальные причины – кардиогенный шок
Миокардиальные причины (основа – снижение сократимости миокарда): ОИМ, миокардиты, ДКМП, декомпенсация
Клапанные причины (патология клапанного аппарата: травма или разрыв)
Аритмические причины
Нарушения преднагрузки (тампонада сердца, митральный стеноз)
Нарушение постнагрузки (вазоспазм, аортальные пороки, ТЭЛА)
Слайд 8Периферические причины
Истинная гиповолемия (снижение ОЦК, централизация кровообращения) :
Геморрагический шок
(кровопотеря)
Ожоговый шок (плазмопотеря, боль)
Травматический шок (кровопотеря, боль
Гиповолемический шок (дегидратация)
Относительная гиповолемия
(вазогенная – ОЦК не соответствует возрастающей емкости сосудистого русла)Анафилактический шок
Септический шок
Нейрогенный шок
Гемотрансфузионный шок
Реперфузионный шок
Расстройства макро- и микроциркуляции, последующая гипоперфузия с нарушением распределения органного кровотока, приводящая к неспособности организма обеспечить доставку и/или потребления адекватного количества кислорода – основные звенья патогенезе шока.
Слайд 9Все определяемые показатели шоковых состояний составляют две группы:
I.Давление – кровоток
ДЗЛК
(давление заклинивания легочных капилляров)
СВ (сердечный выброс)
ОПСС (общее периферическое сосудистое сопротивление)
II.Транспорт
кислородаДоставка О2 (DO2)
Потребление О2 (VO2)
Концентрация лактата в сыворотке
Слайд 13Диагностика шокового синдрома
Анамнез (ИБС, ОИМ, фактор травмы, сильной головной боли
и нарушений сознания, кровопотери, рвоты, диареи, аллергических реакций, употребления лекарств
и токсических веществ и т.д.)Клинические проявления: типичные изменения кожных покровов (похолодание конечностей, мраморность кожи, замедленное сосудистое пятно при надавливании на ногтевое ложе. Со стороны ЦНС – возможен дефицит сознания различной степени, возбуждение. Прямые следствия снижения доставки О2 – одышка и олигурия (темп диуреза менее 0,5 мл/(кг х час)). Артериальная гипотензия в сочетании с тканевой гипоперфузией.
Слайд 14Минимальный объем диагностики шокового синдрома
1.Оценка клинических признаков шока:
АД
ЧСС
Уровень сознания по
шкале Глазго
ЧД
Диурез
Цвет и температура кожных покровов
2. Общий анализ крови
3.
КОС4. Биохимическое исследование крови.
5. Общий анализ мочи
6.Токсикологическое исследование
(при соответственном анамнезе)
7. ЭКГ
8. Рентгенография органов грудной клетки
Слайд 15Гиповолемический шок
Разновидности гиповолемического шока:
1.Геморрагическрий
шокПусковой механизм – синдром малого выброса, формирующийся в ответ на снижение венозного возврата. Развивается в результате интенсивной кровопотери. При потери более 10% ОЦК приток крови с периферии в малый круг ДЗЛК ЦВД УОС . Это компенсируется выбросом катехоламинов, тахикардией, в результате чего МОС возрастает.
При истощении компенсаторных механизмов УОС до критических значений и развивается синдром малого выброса. Он частично купируется компенсаторной тахикардией и вазоконстрикцией. Кровоток перераспределяется на фоне значительного возрастания ОПСС (централизация кровообращения).
Длительная вазоконстрикция на фоне малого выброса ведет к глубокой гипоксии тканей и метаболическому ацидозу значительным нарушениям КОС и ВЭБ, развитию сладжа и коагулопатии.
Слайд 16
2.Травматический шок
По своему патогенезу – это гиповолемический
шок. В основе его развития лежит явная или скрытая кровопотеря. Объем кровопотери при закрытом переломе плечевой кости – 300-400 мл.
костей голени – 400 – 500 мл.
бедренной кости – 1000 - 1500 мл.
костей таза – 1500 – 3000 мл.
Важный фактор в патогенезе травматического шока – мощная болевая импульсация, которая сопровождается гиперкатехоламинемией и выраженным возбуждением пациента (эректильная фаза шока). Далее развивается торпидная фаза шока, в основе которой лежит энергетическое голодание в результате истощения запасов эндогенной энергии, УОС, капиллярного кровотока, вязкости крови и последующая ее секвестрация.
Слайд 17
3.Ожоговый шок
Развивается в результате шокогенной
болевой травмы и прогрессирующей плазмопотери. Основные патогенетические моменты: боль, гиповолемия, плазмопотеря, гипонатриемия и гипокалиемия, развивающиеся по мере нормализации диуреза, когда потери калия составляют до 200 ммоль на 1 л мочи. При нескорригированной гипокалиемии развивается парез кишечника, что ведет к развитию гнойно-септических осложнений.
Слайд 184.Ангидремический
(дегидратационный) шок
Разновидность гиповолемического шока. Он возникает тогда,
когда в результате патологических чрезмерных потерь воды и электролитов уменьшается
объем плазмы с последующим дефицитом ОЦК и неадекватностью периферического кровотока. Обязательным условием для его развития является избыточная или изотоничная в сравнении с плазмой крови потеря натрия (соледефицитное или изотоническое обезвоживание). В этих случаях в организме первично сокращается внеклеточное пространство и его функционально активная часть — плазма. Основными причинами являются рвоты, парез кишечника, диспепсические расстройства в виде частого жидкого (но не водянистого) стула. Эти симптомы, прежде всего, типичны для токсикоза с эксикозом при кишечных инфекционных заболеваниях, для перитонита и кишечной непроходимости. В патогенезе необходимо выделить еще несколько факторов, усугубляющих расстройство кровообращения при ангидремическом шоке: Метаболический ацидоз на фоне тканевой гипоксии, нарушение реологии крови из-за ее сгущения при обезвоживании и из-за внутрисосудистого свертывания, провоцируемого действием эндотоксина патогенных бактерий на сосудистую стенку, гипокалиемия, вызванная потерями калия и поддерживающая парез кишечника, неврологические расстройства на фоне первичного инфекционного токсикоза и дизгидрии, сопровождающейся отеком мозга.Слайд 19Кардиогенный шок
В его основе лежит острая сердечная недостаточность. Главный механизм
– первичное снижение насосной функции сердца. Причины: ОИМ, кардиомиопатии, резкий
аортальный стеноз, критические митральные стенозы, сердечные аритмии. В классическом варианте – это истинный кардиогенный шок, когда страдает 40 и более процентов миокарда левого желудочка. На фоне этого происходит УОС, СВ и ДЗЛК и ОПСС. При этом правые отделы сердца фактически продолжают работать в прежнем режиме, т.е. приток крови с периферии в малый круг остается в пределах нормы. Дисбаланс в работе правых и левых отделов сердца вызывает переполнение малого круга кровообращения, давление наполнения правых отделов и ЦВД.Таким образом низкий СВ, высокие значения ДЗЛК и ОПСС вызывают неадекватную оксигенацию тканей.
Слайд 20Сосудистый (вазогенный) шок
1.Септический шок
В его основе лежит накопление провоспалительных
медиаторов, вызывающих повреждение эндотелия, активацию ДВС-синдрома, выраженные нарушения микроциркуляции с
генерализованным спазмом одних зон и паралитической вазодилатацией других, в том числе вследствие накопления в тканях оксида азота. Быстро развивающаяся гиповолемия, обусловлена пропотеванием жидкой части крови в интерстиций. Характерны 2 стадии. I стадия – теплого шока (гипердинамия кровообращения за счет активации работы сердца и раскрытия артериовенозных шунтов). II стадия – холодного шока (переход к гиподинамическому типу кровообращения с развитием синдрома малого выброса и падением ОПСС.Слайд 212.Анафилактический шок
В его основе лежит массивный выброс в кровоток гистамина,
серотонина и других биологически активных веществ на фоне повторного попадания
в организм аллергена. Данные вещества оказывают паралитическое влияние прекапилярный сфинктер в системе микроциркуляции и резко ОПСС. Возникает децентрализация кровообращения (гиповолемия без потери ОЦК). Гемодинамический профиль: ДЗЛК и ОПСС и нормальный или СВ. В головном мозге и легких развиваются интерстициальные отеки. Защитная симпатоадреналовая реакция в данном случае не проявляется, так как сама реакция на симпатическое раздражение нарушена.3. Нейрогенный шок.
Развивается вследствие ОПСС, вызванного центральной или периферической десимпатизацией (нарушением симпатической иннервации сосудов). Повреждение на уровне таламуса, дна четвертого желудочка, симпатических путей спинного мозга. Гемодинамический профиль: ДЗЛК и ОПСС и нормальный или СВ.
Слайд 224. Адреналовый шок. В основе развития лежит острая надпочечниковая недостаточность.
5.
Бактериально-токсический.
Обструктивный шок
Наиболее распространенная причина – тампонада сердца (разрыв миокарда, расслоение
аорты, напряженный пневмоторакс, ТЭЛА).Слайд 23Особенности терапии шоковых состояний
Основная задача – обеспечение перфузии жизненно важных
органов (головного мозга, миокарда, почек) с последующей ликвидацией кислородного и
энергетического дефицита всех органов и тканей.Улучшение доставки О2 тканям – достигается повышением напряжения О2 в крови и коррекцией гипоксемии с помощью оксигенотерапии и ИВЛ.
Коррекция КОС. Абсолютным показанием для инфузии бикарбоната натрия служит BE 8. При невозможности определения КЩС ориентироваться на клинику: симптом белого пятна, олигурия. 4% раствор бикарбоната натрия вводится в дозе 1-2 ммоль/кг (2-4 мл/кг) за 20 – 30 минут. При отсутствии эффекта – повторное введение такой же дозы.
Энергетическая дотация. Параллельно волемической нагрузке необходимо введение 10 – 20% растворов глюкозы (в основном при ожоговом и септическом шоке).
Методы гемодинамической поддержки. Обеспечение ОЦК, адекватного емкости сосудистого русла, что достигается инфузионной терапией (первостепенно при гиповолемическом шоке) или вазоконстрикторной терапии (оправдано при сосудистом шоке)..
Слайд 24Инфузионная терапия проводится в два этапа: Вначале проводится быстрое в/в
введение 10-20 мл/кг 0,9% NaCl для повышения преднагрузки и создание
условий для успешного действия прессорных аминов. При гиповолемическом шоке может потребоваться 2-3 подобных болюса. Из вазотонических препаратов при шоке используются: дофамин 10 – 20 мкг/кг/мин, адреналин 0,5 – 1,5 мкг/кг/мин, норадреналин 0,05 – 1,0 мкг/кг/мин, мезатон 0,1 – 0,5 мкг/кг/мин. Достигаемый этими препаратами вазоконстрикторный эффект принципиально важен в 2 ситуациях:при ОПСС на фоне сосудистого шока увеличивается диастолическое давление и улучшается перфузия тканей и коронарный кровоток, т.к. коронарная перфузия осуществляется в диастолу и полностью зависит от уровня АД
Стабилизация центральной гемодинамики и обеспечение коронарного и мозгового кровотока в предагональном состоянии позволяет выиграть время для налаживания ИВЛ и инфузионной терапии.
Слайд 25Правила использования катехоламинов
1.Адреностимулирующий, ионотропный и дофаминэргический эффект достижим лишь при
восполненном сосудистом русле.
2.Дофамин не действует при метаболическом ацидозе, поэтому при
невозможности его коррекции предпочтение отдается адреналину или норадреналину.3.Все катехоламины имеют дозозависимый эффект.
4.Титрование дофамина лучше начинать с больших доз, постепенно уменьшая, т.к. вследствие развития привыкания, можно не получить эффекта от больших доз.
5.При отсутствии эффекта от дофамина в максимальной дозе необходимо переходить на другие препараты, так как вследствие развития тахифилаксии он перестает действовать.
6.Длительное применения дофамина приводит к нарушению функций макрофагов и т-лимфоцитов и способствует развитию иммунодефицита.
7.Отмена дофамина должна производиться постепенно. Быстрая отмена может привести к брадикардии и сосудистой недостаточности.
Слайд 26V. Стероидная терапия
Показания:
При травматическом шоке на догоспитальном этапе в
целях прерывания активации каскада цитокинов и БАВ. Предпочтение – гидрокортизон
(30 – 50 мг/кг)Адреналовая недостаточность при кровоизлиянии в надпочечники (травматическая болезнь, менингококцемический шок)
Анафилактический шок.
VI. Лечение эндотелиальной дисфункции. Лечение ЭД при ССВО или СПОН перекликается с принципами лечения гиповолемического и травматического шока.
Препараты влияющие на метаболические процессы: мексидол, мексикор, предуктал
Слайд 27Ожоги
поражения тканей, возникающие под действием высокой температуры, кислот, щелочей или
ионизирующего излучения
. В зависимости от этиологического фактора различают
термические
химические
ожогиэлектроожоги
лучевые ожоги
Слайд 28Термические ожоги
Различают четыре степени глубины ожогов.
Ожоги I степени характеризуются
гиперемией и отеком кожи
II степени — отслойкой эпидермиса с образованием пузырей IIIA степени — поражением дермы с сохранением ростковой зоны кожи и островков эпителия в области придатков кожи (сальных и потовых желез, волосяных фолликулов), из которых при благоприятных условиях возможна самостоятельная эпителизация
IIIБ степени — некрозом всех слоев кожи
IV степени - поражением не только кожи, но и глубже лежащих тканей (подкожной клетчатки, мышц, костей).
Ожоги I, II и IIIA степеней относятся к поверхностным и могут заживать самостоятельно. Ожоги IIIБ и IV степеней являются глубокими и при них необходимо оперативное восстановление кожного покрова. У большинства пораженных обычно наблюдается сочетание ожогов различной степени.
Для ожогов II и III степени характерно образование пузырей в результате скопления экссудата под эпидермисом.
При ожогах II степени пузыри небольшие со светло-желтым содержимым.
При ожоге IIIA степени пузыри напряженные, обнаженное дно пузыря розовое. При ожогах IIIБ степени пузыри содержат геморрагическую жидкость. Дно пузыря представляет собой сухую тусклую рану.
Слайд 29Тяжесть ожогов зависит не только от глубины, но и от
распространенности поражения.
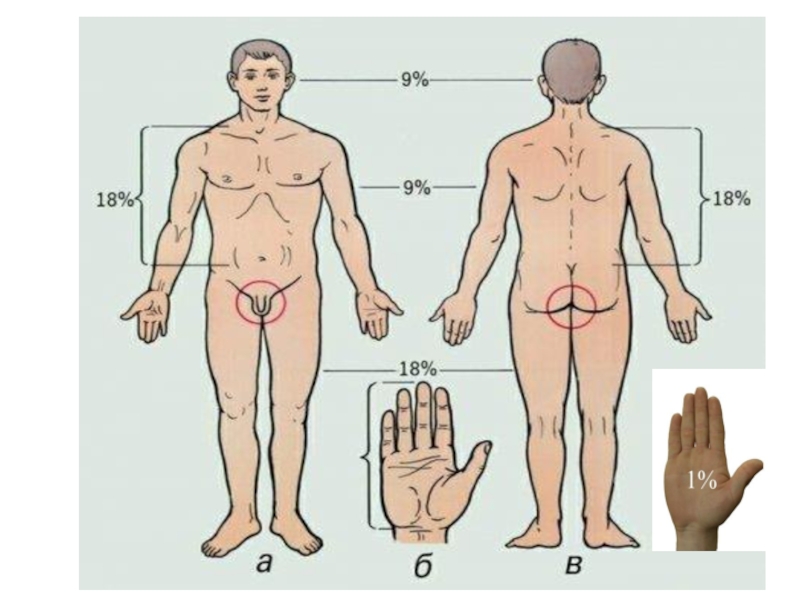
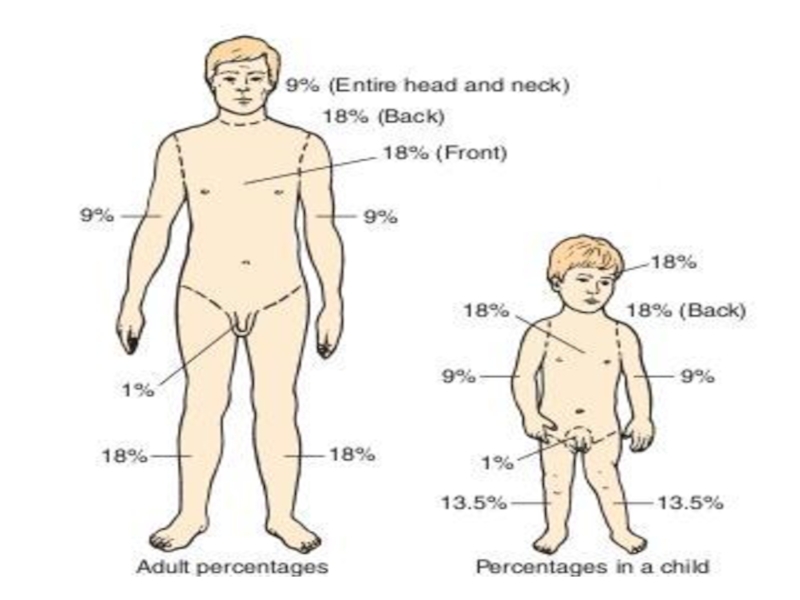
Размеры ожоговой раны принято выражать в процентах к общей
поверхности кожного покрова. Наибольшее распространение получили такие методы определения ожогов, как правило «девяток» и способ ладони. Согласно правилу «девяток», площадь поверхности
головы и шеи взрослого человека составляет 9%
одной верхней конечности — 9%
туловища спереди — 18%
туловища сзади — 18%
одной нижней конечности —18%
промежности и наружных половых органов — 1%
Способ ладони основывается на том, что площадь ладони взрослого человека составляет приблизительно 1% общей поверхности кожного покрова. При ограниченных поражениях ладонью измеряют площадь ожогов, при субтотальных поражениях — площадь непораженных участков тела.
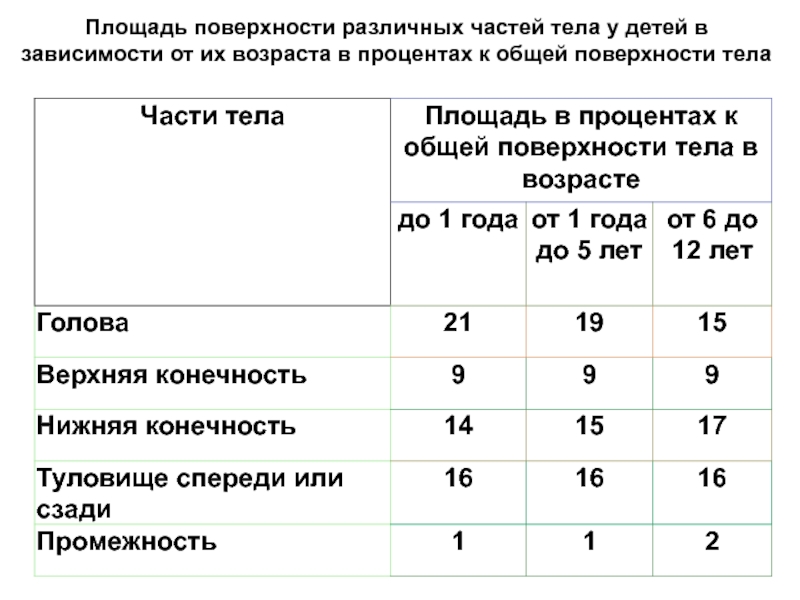
Слайд 32Площадь поверхности различных частей тела у детей в зависимости от
их возраста в процентах к общей поверхности тела
Слайд 33
Если площадь глубокого ожога превышает 10—15% поверхности тела, у пострадавшего
развивается общая реакция организма, называемая ожоговой болезнью.
Тяжесть ожоговой болезни
зависит от площади ожогов (особенно глубоких), возраста пострадавшего, наличия у него сопутствующих заболеваний и осложнений.В значительной степени утяжеляют течение ожоговой болезни ожоги дыхательных путей. В первые сутки появляется осиплость голоса, одышка, затрудненное дыхание. На вторые сутки отмечается нарастание отека дыхательных путей, бронхоспазма, закупорки просвета бронхов слизью. Клинически отмечается резкое увеличение одышки, развитие острой эмфиземы легких, бронхопневмонии, которая протекает крайне тяжело, сопровождается легочно-сердечной недостаточностью.
В течении ожоговой болезни различают периоды ожогового шока, острой ожоговой токсемии, ожоговой септикотоксемии и период реконвалесценции.
Слайд 34Ожоговый шок - развивается при глубоких ожогах свыше 15% поверхности
тела. Ведущими признаками ожогового шока являются выраженный болевой синдром, гиповолемия,
гемоконцентрация, олигурия или анурия. Уменьшение объема циркулирующей крови связано с большой плазмопотерей, депонированием крови и шунтированием кровотока. В кровь и лимфу поступает большое количество продуктов распада клеточных мембран (пептиды, липопротеины), внутриклеточных ферментов, свободных радикалов, что служит причиной тяжелых гемодинамических расстройств, повышения проницаемости сосудистых мембран, ухудшения коагулологических и реологических показателей крови, нарушения кислотно-щелочного обмена.Острая ожоговая токсемия - проявляется лихорадкой, нормализацией диуреза, стабилизацией АД, снижением гемоконцентрации (гематокрита). Характерны плохой аппетит, иногда рвота, бессонница, лихорадка, тахикардия. интоксикация, часто проявляющаяся расстройством психики в форме делириозного состояния (дезориентация, возбуждение, галлюцинации, бред). В крови нарастает лейкоцитоз со сдвигом формулы влево, развиваются анемия, гипопротеинемия и диспротеинемия.
Слайд 35Период ожоговой септикотоксемии — характеризуется явлениями, связанными с нагноением ран и
отторжением ожогового струпа. При этом наблюдается гнойно-резорбтивная лихорадка, часто развивается
пневмония. В крови отмечается высокий лейкоцитоз со сдвигом лейкоцитарной формулы влево, нарастают анемия, гипопротеинемия, диспротеинемия.Период реконвалесценции — характеризуется постепенным заживлением ожоговых ран, приживлением кожных трансплантатов, восстановлением функции внутренних органов, кроветворной системы, обменных процессов и др.
Ожоговая болезнь может осложниться развитием сепсиса, эрозивно-язвенных поражений желудочно-кишечного тракта, гепатита.
Крайне тяжелым осложнением является ожоговое истощение, которое характеризуется прекращением репаративных процессов и прогрессирующим некрозом в ранах, резким похуданием, вплоть до кахексии, анемией, гипопротеинемией. У пострадавших могут возникнуть также абсцессы мягких тканей, рожистое воспаление, тромбофлебиты, флегмоны и т.д.
Слайд 36 Химические ожоги
При попадании на кожу кислот, щелочей, солей
тяжелых металлов, фосфора наступает коагуляционный (кислоты) или коликвационный (щелочи) некроз
тканей.Глубина некроза зависит от концентрации химического агента и времени его действия. При химических ожогах определить степень поражения тканей в первые часы и даже дни после травмы еще труднее, чем при термических. Истинная глубина поражения обычно выявляется лишь через 7—10 дней после травмы, когда начинается нагноение струпа.
Первая помощь при химических ожогах кислотами и щелочами заключается в обильном промывании обожженной поверхности водой. Затем на ожогах накладывают асептические повязки и пострадавшего направляют в стационар.
Для химических ожогов характерно менее значительное изменение общего состояния: ожоговый шок и токсемия наблюдаются редко. Они чаще протекают как местное поражение тканей, поэтому лечение не отличается от местного лечения ран при термических ожогах.
Слайд 37Лечение
I этап
догоспитальный
Максимальное ослабление повреждающего фактора. Ожоговую поверхность необходимо охладить обливанием прохладной
водой или аппликацией холодных предметов (криопакеты). При химических ожогах – обильное промывание проточной водой.Адекватное обезболивание с использованием наркотических и ненаркотических анальгетиков.
Обеспечение адекватного газообмена с использованием инсуффляции О2 (особенно важно при отравлении угарным газом)
Обеспечение венозного доступа
Внутривенная инфузия кристаллоидных растворов
Укрытие ожоговой поверхности стерильной марлевой повязкой (мазевые повязки не используют)
Транспортировка пострадавшего в специализированное отделение стационара.