Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Особенности применения антибиотиков в педиатрии
Содержание
- 1. Особенности применения антибиотиков в педиатрии
- 2. Антибио́тики (АБ) — вещества природного (микробного, животного
- 3. Антибиотики (АБ) – самая многочисленная группа ЛС
- 4. Как и у других ЛС – у
- 5. Составляющие антибактериальной терапии (АБТ) Фармакодинамическая (микробиологическая) (вероятные возбудители,
- 6. Номенклатура микробных возбудителей (1)Аэробы грамположительные (Грам+ аэробы): Кокки:
- 7. Номенклатура микробных возбудителей (2) Cинегнойная палочка и
- 8. Минимальная Подавляющая Концентрация для 90% штаммов (МПК90
- 9. Слайд 9
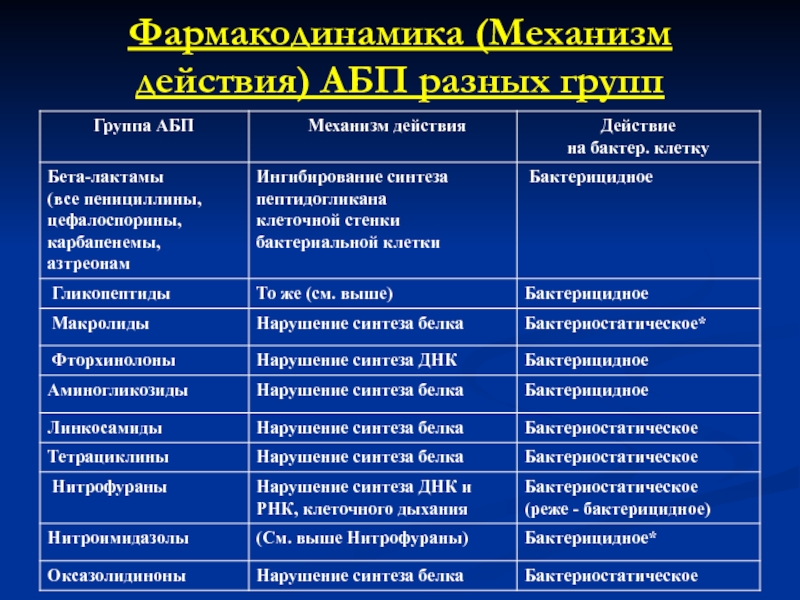
- 10. Фармакодинамика (Механизм действия) АБП разных групп
- 11. Устойчивость (резистентность) микробов к АБППриродная (истинная, первичная)
- 12. Механизмы вторичной (приобретенной) резистентности бактериальных возбудителей Продукция
- 13. “Проблемные” микроорганизмы с быстро увеличивающимся количеством
- 14. БЕТА-ЛАКТАМАЗЫ – классификацияВырабатывают очень многие Грам– бактерии
- 15. Главные группы бактериальных возбудителей наиболее
- 16. Виды взаимодействия двух АБП Синергизм – комбинация
- 17. Физиологические особенности детского организма приводят к изменению
- 18. Фармакокинетические параметры АБП D – доза
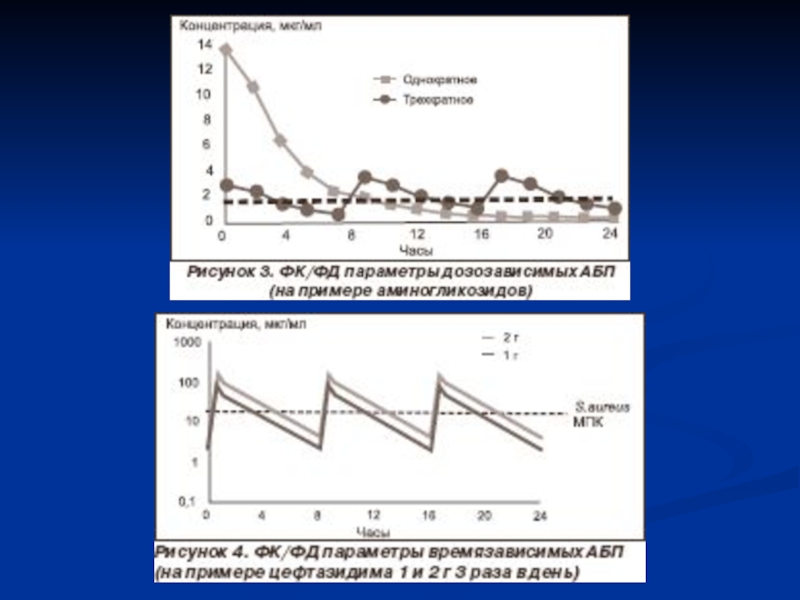
- 19. Рис. 1. Смоделированные профили "концентрация–время" меропенема, вводимого
- 20. Постантибиотический эффект (ПАЭ) – способность АБП продолжать
- 21. Связь фармакодинамики и фармакокинетики в прогнозировании
- 22. Слайд 22
- 23. Слайд 23
- 24. Слайд 24
- 25. Фармакокинетика “идеального” антибиотика (АБ) Биодоступность равна 100%
- 26. Группы АБ с большим объемом распределения (Vd)
- 27. АБ, которые выводятся из организма с мочой
- 28. АБ, которые выводятся из организма с желчью
- 29. АБП с длительным T1/2, позволяющим вводить или
- 30. Клиническая эффективность АБ =активность АБ против возбудителя
- 31. Периоды детства:Интранатальный – с начала родовых схваток
- 32. В различные периоды детства изменяются: Структура возбудителей
- 33. Различие главных возбудителей инфекций у новорожденных, детей разного возраста и взрослых
- 34. Анатомо-физиологические особенности детей, приводящие к изменению фармакокинетики
- 35. Применение некоторых АБ в педиатрии ЗАПРЕЩЕНО или
- 36. Принципы рациональной антибактериальной терапии в педиатрии Взвешенное
- 37. Основные ошибки при назначении АБ: небактериальная этиология
- 38. Чего НЕ ДЕЛАЮТ антибиотики (АБ):НЕОБОСНОВАННОЕ ПРИМЕНЕНИЕ АБ
- 39. Мифы об АБ-терапии у детей Все АБ
- 40. Группы АБ, редко вызывающие аллергию у детей
- 41. Возможные побочные эффекты АБ разных групп Бета-лактамы
- 42. АБ у новорожденных и недоношенных (1) особенности
- 43. АБ у новорожденных и недоношенных (2)Цефтриаксон вытесняет
- 44. Проникновение АБ разных групп через плаценту Незначительное
- 45. Ведущие возбудители инфекций у новорожденных и недоношенных
- 46. Наиболее вероятные возбудители внебольничной пневмонии (ВП) у детей разных возрастов
- 47. Периоды полувыведения (T½) некоторых АБ у недоношенных и новорожденных (в сравнении с взрослыми)
- 48. АБ, применяемые у новорожденных и недоношенных Ограничено применение АБ внутрь (опасность развития дисбиоза и энтероколита)
- 49. Новорожденным и недоношенным противопоказаны: Хлорамфеникол – замедлена
- 50. Возрастные ограничения на некоторые АБ Ингибиторзащищенные пенициллины: Пиперациллин
- 51. НАИБОЛЕЕ ЧАСТО ПРИМЕНЯЕМЫЕ группы АБ в амбулаторной практике педиатра
- 52. Детские лекарственные формы АБ для приема внутрь,
- 53. АМОСИН® (амоксициллин) порошок для приготовления суспензии
- 54. АЗИТРУС® (азитромицин) порошок для приготовления суспензии
- 55. ЦЕФАЛЕКСИН порошок для приготовления суспензии для
- 56. АБ в лекарственной форме ТАБЛЕТКИ ДИСПЕРГИРУЕМЫЕ
- 57. Порошки (гранулы) для приготовления суспензии и суспензии для приема внутрь
- 58. Побочные эффекты клавулановой кислоты При приеме внутрь:Тошнота
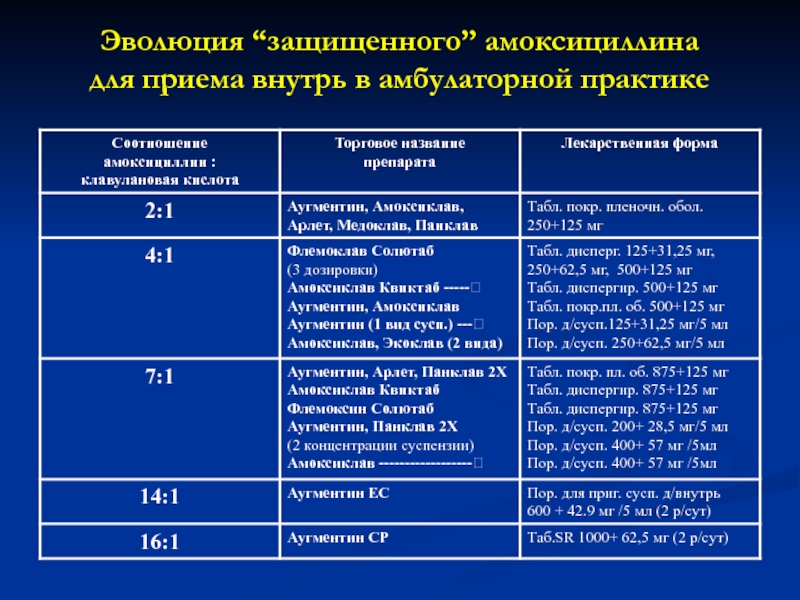
- 59. Эволюция “защищенного” амоксициллина для приема внутрь в амбулаторной практике
- 60. Широкий спектр активности макролидов Грам (+) кокки:
- 61. Фармакокинетика макролидных антибиотиков Влияние пищи на биодоступность:
- 62. АБ для эмпирической терапии наиболее частых инфекций в амбулаторной практике педиатра
- 63. Группы АБ, применяемые в госпитальной практике педиатра
- 64. Устаревшие и малоэффективные АБ Ампициллин + оксациллин
- 65. OFF-LABEL применение АБ (и других ЛС)
- 66. ПОБОЧНЫЕ ЭФФЕКТЫ разных групп АБ (в порядке убывания частоты)
- 67. Дозирование АБ у детей в возрасте от
- 68. Дозы и режимы введения АБ детям любого
- 69. Профилактическое назначение АБП в хирургии Периоперационная антибиотикопрофилактика
- 70. АБ при беременности http://www.perinatology.com/ www.antibiotic.ru/ab/pregnant.shtml
- 71. СПАСИБО за внимание! Ваши вопросы присылайте на E-mail: sshatunov@mail.ru
- 72. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1Особенности применения антибиотиков в педиатрии
Шатунов Сергей Михайлович
Кафедра клинической фармакологии
Слайд 2Антибио́тики (АБ) — вещества природного (микробного, животного или растительного), полусинтетического
и синтетического происхождения, избирательно угнетающие жизнедеятельность микроорганизмов (бактерий, грибков, простейших
и других).Избирательное действие АБ − активность только в отношении определенных родов и видов микроорганизмов при сохранении жизнеспособности клеток макроорганизма.
Слайд 3Антибиотики (АБ) – самая многочисленная группа ЛС (более 200 веществ
30 групп).
Отличия АБ от других ЛС:
мишень-рецептор находится в клетке патогенного
микроорганизма (а не в организме человека); активность АБ не является постоянной, а снижается с течением времени (формирование устойчивости (резистентности) микроорганизмов к АБ).
Слайд 4Как и у других ЛС – у каждого АБ имеются:
фармакодинамика
(спектр активности);
фармакокинетика (ФК);
показания к применению;
противопоказания;
побочные эффекты;
особенности применения в различные
возрастные периоды (дети, старики);особенности применения при различных сопутствующих заболеваниях и состояниях;
фармакоэкономика;
фармакоэпидемиология;
фармакогенетика.
Слайд 5Составляющие антибактериальной терапии (АБТ)
Фармакодинамическая (микробиологическая)
(вероятные возбудители, спектр АБ-активности АБП).
Фармакокинетическая
(проникнет ли АБП в очаг инфекции, метаболизм в орг-ме, пути
выведения, T1/2 и др).Клиническая (показания к назначению, противопоказания, побочные эффекты и их частота, учет аллергоанамнеза и сопутствующей патологии, определение пути введения АБ, оценка эффективности АБТ и выявление причин ее неэффективности; взаимодействие АБ и других ЛС, взаимодействие двух или трех АБ, возрастные ограничения для АБП, безопасность АБ при беременности и лактации).
Фармакоэкономика, фармакоэпидемиология, фармакогенетика.
Слайд 6Номенклатура микробных возбудителей (1)
Аэробы грамположительные (Грам+ аэробы):
Кокки: стафилококки (Staphylococcus aureus,
S. epidermidis, др.);
стрептококки (Streptococcus pneumoniae, S. pyogenes (группа А), S. agalactiae (группа B), S. viridans, S.bovis (гр. D),
Enterococcus faecalis, Enterococcus faecium);
Палочки: коринебактерии (С. diphtheriae, C. jeikeium), Bacillus anthracis, листерии, Actinomyces spp. (в т.ч. Nocardia).
Аэробы грамотрицательные (Грам- аэробы):
Палочки:
Семейство кишечной палочки (Enterobacteriaceae): E.coli, Klebsiella spp., Proteus mirabilis, Pr. vulgaris, Salmonella spp., Shigella spp.,Yersinia spp., Citrobacter spp., Enterobacter spp., Vibrio cholerae.
Семейство гемофильной палочки: Haemophilus influenzae, H. parainfluenzae, H. ducreyi, Bordetella pertussis, Moraxella (Branhamella) catarrhalis, Acinetobacter calcoaceticus, A. baumannii et al., Gardnerella
Прочие: Legionella spp., Helicobacter pylori, Campylobacter jejuni et al.
Кокки: Neisseria gonorrhoeae, Neisseria meningitidis.
Слайд 7Номенклатура микробных возбудителей (2)
Cинегнойная палочка и другие псевдомонады:
Pseudomonas aeruginosa,
Pseudomonas pseudomallei, Ps. fluorescens,
Stenotrophomonas (Xanthomonas) maltophilia (ранее Ps. maltophilia),
Burkholderia
cepacia (ранее Pseudomonas cepacia), Ps. putida. Анаэробы:
Грамположительные:
Палочки: Сlostridium spp., Propionibacterium spp., Eubacterium spp.;
Кокки: Peptococcus spp., Peptostreptococcus spp.
Грамотрицательные:
Палочки: Bacteroides spp. (в т.ч. B. fragilis), Fusobacterium spp.
Porphyromonas, Eikenella spp., Pasteurella spp., Prevotella
Кокки: Veillonella spp.
Внутриклеточные (интрацеллюлярные, атипичные):
Chamydophila (Chlamydia) pneumoniae, C. psittaci, C. trachomatis; Mycoplasma pneumoniae, M. hominis, Ureaplasma urealyticum, Rickettsia
Спирохеты: Treponema pallidum, Borrelia burgdorferi, Leptospira.
Микобактерии: Mycobacterium tuberculosis, M. leprae, M. avium et al.
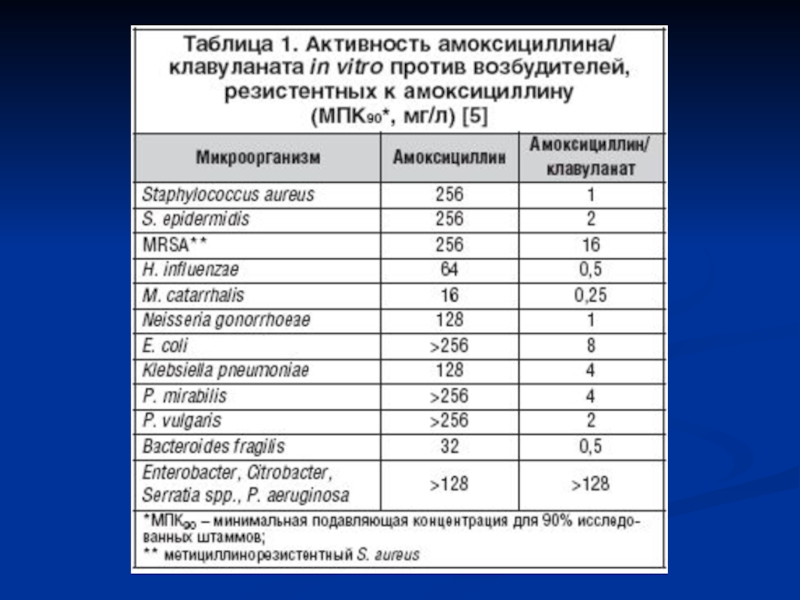
Слайд 8Минимальная Подавляющая Концентрация для 90% штаммов (МПК90 или МIC90) –
мера активности АБП (мера чувствительности микроба к
антибиотику)МПК90 (МIC90 ) < 4 – 8 мг/л (мкг/мл) – М/О чувствителен
(АБП активен)
МПК90 (МIC90 ) = 8 – 16 мг/л (мкг/мл) – промежуточная
(умеренная) чувствительность
(АБП умеренно активен)
МПК90 (МIC90 ) > 16-32 мг/л (мкг/мл) – М/О устойчив к АБП
(резистентен к АБП)
(АБП неактивен против
этого М/О)
Слайд 11Устойчивость (резистентность) микробов к АБП
Природная (истинная, первичная) – отсутствие у
М/О мишени действия АБП или её недоступность вследствие первично низкой
проницаемости или ферментативной инактивации. Постоянный видовой признак, легко прогнозируется.Приобретенная (вторичная) – свойство отдельных штаммов бактерий сохранять жизнеспособность при тех концентрациях АБП, которые подавляют основную часть популяции М/О этого вида. Постепенно бОльшая часть вида приобретает устойчивость. Формирование вторичной устойчивости во всех случаях обусловлено генетически: приобретением новой генетической информации или изменением уровня экспрессии собственных генов.
Слайд 12Механизмы вторичной (приобретенной) резистентности бактериальных возбудителей
Продукция бактериями специальных ферментов,
разрушающих АБ (бета-лактамазы).
Изменение структуры клеточных “мишеней”, с которыми связывается молекула
АБ (изменение ПСБ на наружной мембране клетки – главный механизм резистентности у пневмококка).Перестройка поринов (каналов) в клеточной стенке бактерий и уменьшение ее проницаемости для АБ (характерен для многих Грам– бактерий).
Активный выброс (выведение) АБ из микробной клетки (эффлюкс) (Pseudomonas aeruginosa).
Формирование метаболического “шунта”.
Ингибиторы бета-лактамаз:
клавулановая кислота, сульбактам, тазобактам
Слайд 13 “Проблемные” микроорганизмы с быстро увеличивающимся количеством устойчивых (резистентных) ко многим
АБП штаммов
Метициллин-резистентный Staphylococcus aureus (MRSA)
Пенициллин-резистентный Streptococcus pneumoniae (PRSP) –
пенициллинрезистентный пневмококк (PRP)Mультирезистентная синегнойная палочка Pseudomonas aeruginosa et spp. (MRP)
Ванкомицин-резистентный S. aureus (VRSA = VMRSA)
Ванкомицин-резистентные энтерококки (VRE)
Мультирезистентные микобактерии туберкулеза (MDRM)
Слайд 14БЕТА-ЛАКТАМАЗЫ – классификация
Вырабатывают очень многие Грам– бактерии и Грам+ (стафилококки,
энтерококки), а также некоторые анаэробы.
5 классов по Ричмонду-Сайксу (Richmond-Sykes): хромосомные
(I,II,V классы – 4 подгруппы и 2 типа) и плазмидные (III-IV классы).Плазмиды – малые генетические элементы в виде заключенных в кольцо нитей ДНК, способные переносить от одного до нескольких генов резистентности не только среди бактерий одного вида, но и между микробами разных видов.
Бета-лактамазы широкого спектра (БЛШС):
– цефалоспорины III-IV поколений устойчивы к ним;
– гидролизуют все пенициллины, цефалоспорины I поколения;
– чувствительность к ингибиторам бета-лактамаз;
– плазмидная локализация генов.
Бета-лактамазы расширенного спектра (БЛРС = ESBL):
– гидролизуют цефалоспорины I-III поколений и частично IV поколения
– карбапенемы и цефамицины (цефокситин) устойчивы к их действию;
– чувствительность к ингибиторам бета-лактамаз;
– плазмидная локализация генов.
Слайд 15Главные группы
бактериальных возбудителей
наиболее частых инфекций у детей
Грам+
аэробы: Streptococcus spp. (в т.ч. S.pneumoniae); Staphylococcus spp. – вырабатывают
бета-лактамазы.Грам– аэробы кишечной группы (Enterobacteriaceae) – в современных условиях ВСЕ представители вырабатывают бета-лактамазы (часто и бета-лактамазы БЛРС).
Грам– аэробы группы Haemophilus influenzae – в современных условиях большинство штаммов вырабатывают бета-лактамазы.
Внутриклеточные возбудители: хламидии, микоплазмы, уреаплазмы и др.
Слайд 16Виды взаимодействия двух АБП
Синергизм – комбинация двух АБ оказывает
действие, превосходящее по своему эффекту сумму действий каждого АБ при
их раздельном применении. При использовании комбинации быстрее наступает клинический эффект.1 + 1 > 2 или 1 + 1 = 4
Пример: любой бета-лактам (в т.ч. защищенный) + аминогликозид
Аддитивное (суммационное) действие – действие равно простой сумме эффектов двух АБ.
1 + 1 = 2
Пример: любой фторхинолон + АБ другой группы (кроме нитрофуранов, тетрациклинов, хлорамфеникола)
Антагонизм антибиотиков – комбинация двух АБ оказывает меньшее действие, чем сумма действий каждого АБ отдельно
1 + 1 < 2
Пример: макролид + хлорамфеникол (линко),
нитрофуран + фторхинолон
Слайд 17Физиологические особенности детского организма приводят к изменению фармакокинетики ЛС (и
АБ) и влияют на выбор и дозирование АБ.
Особенно выражены изменения
ФК ЛС (и АБ) у новорожденных и недоношенных детей.Неправильный выбор АБ или его доз, отсутствие мониторинга – могут привести к тяжелым побочным эффектам и осложнениям АБ-терапии
Учет фоновых хронических заболеваний, которые значительно изменяют ФК АБ
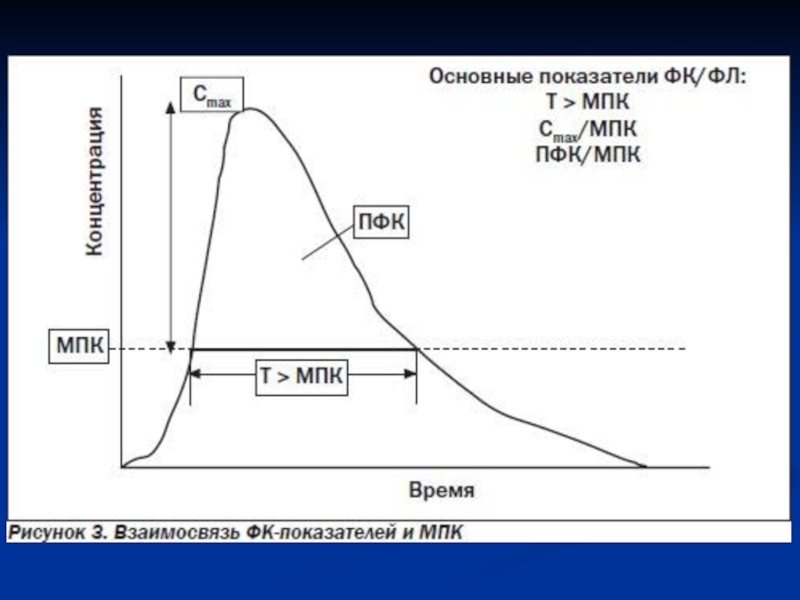
Слайд 18Фармакокинетические параметры АБП
D – доза
Vd – объем распределения (в литрах)
Сmax – максимальная
концентрация в крови (ткани), мг/лTmax – время достижения максимальной концентрации, ч
AUC – площадь под ФК-кривой (ПФК), мг/л • ч
F – биодоступность, в % Сmax : MIC (МПК)
Связывание с белками плазмы крови, в %
T1/2 – период полувыведения из крови (в часах или мин.)
Выведение с мочой, в % T>МПК = AUC : MIC (МПК)
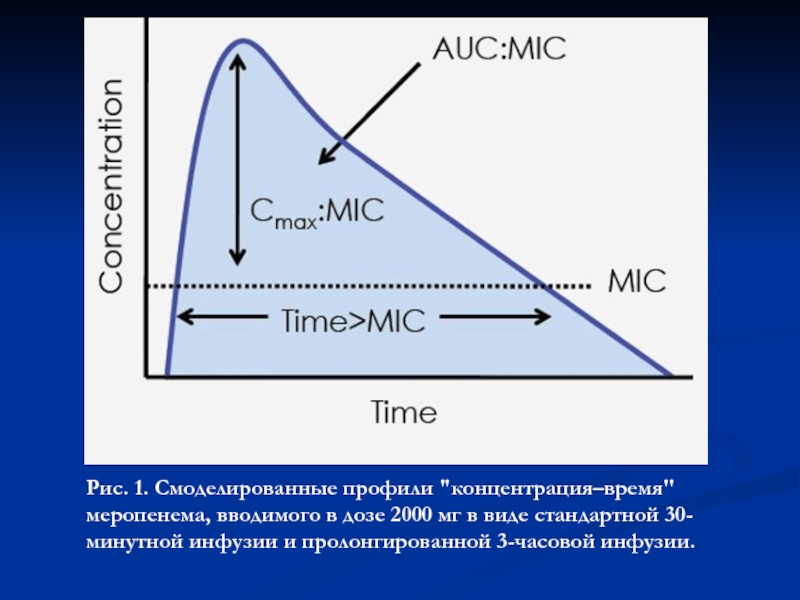
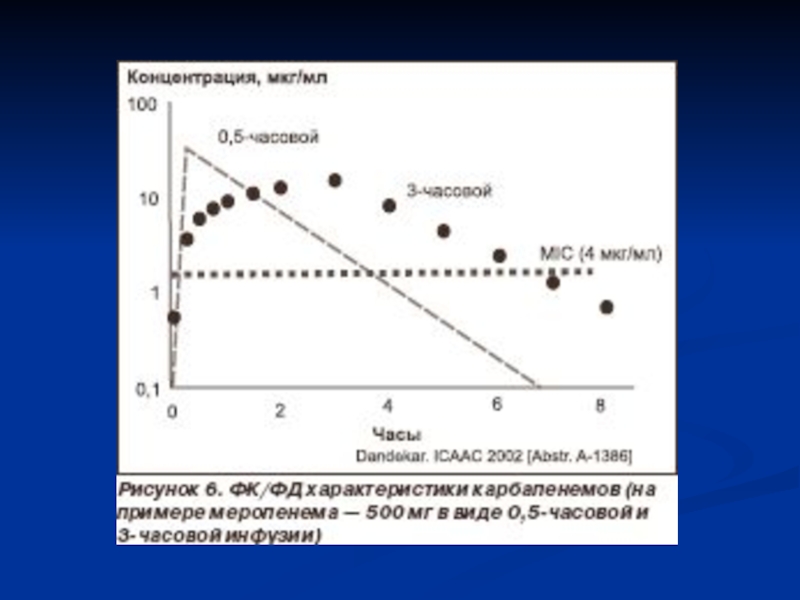
Слайд 19Рис. 1. Смоделированные профили "концентрация–время" меропенема, вводимого в дозе 2000
мг в виде стандартной 30-минутной инфузии и пролонгированной 3-часовой инфузии.
Слайд 20Постантибиотический эффект (ПАЭ) – способность АБП продолжать оказывать бактерицидное действие
на микробы даже после его удаления из среды.
АБ с длительным
ПАЭ (по убыванию длительности): Аминогликозиды
Макролиды (особенно азитромицин)
Фторхинолоны Тетрациклины Метронидазол
Ванкомицин Линезолид Даптомицин
Бета-лактамы: карбапенемы (2 ч, более выражен у меропенема)
монобактам (азтреонам)
АБ, у которых ПАЭ практически отсутствует:
Бета-лактамы: пенициллины, цефалоспорины
Слайд 21Связь фармакодинамики и фармакокинетики
в прогнозировании клинической эффективности АБТ
2 группы
АБП:
А) концентрация (дозо)-зависимые АБ – с длительным ПАЭ
(фторхинолоны, аминогликозиды, азитромицин, метронидазол)Главные показатели эффективности: Cmax/MIC > 10-12
AUC/MIC = 25-30 – 100-125
Необязательно постоянно поддерживать концентрацию АБ > МПК!
Б) время-зависимые АБ –
(бета-лактамы, макролиды, гликопептиды, тетрациклины, линезолид, ко-тримоксазол, клиндамицин)
Главный показатель эффективности: T>МПК
Превышение Сmax над MIC более 4-5 раз – не ведёт к увеличению эффективности АБ этих групп!
Необходимо постоянно поддерживать САБ выше МIC (T>МПК)
Слайд 25Фармакокинетика “идеального” антибиотика (АБ)
Биодоступность равна 100% (в т.ч. после
после приема per os и не зависит от приёма пищи).
Быстрое
и полное проникновение в очаг инфекции (в разные органы и ткани), а также в клетки макроорганизма (макрофаги, нейтрофилы).Достижение в очаге инфекции концентраций, значительно превышающих МПК для всех вероятных возбудителей.
Высокий химиотерапевтический индекс (широкий спектр терапевтических концентраций).
Незначительное связывание АБ с белками плазмы крови.
Отсутствие фармакокинетического взаимодействия с другими ЛС.
Отсутствие метаболизма в организме или метаболизм с образованием фармакологически активных метаболитов.
Небольшая вариабельность ФК при различных способах введения.
Длительный период полувыведения T½ из крови и из тканей.
Несколько путей выведения из организма.
Слайд 26Группы АБ с большим объемом распределения (Vd)
(в порядке убывания)
Макролиды
новые (азитромицин – Vd = 31, 1 л/кг)
Фторхинолоны (1,5 -
3,5 л/кг)Линезолид (1 - 1,2 л/кг)
Тетрациклины (0,7 л/кг)
Карбапенемы (меропенем 0,25 – 0,35 л/кг)
Цефалоспорины III-IV поколений (цефепим 0,2 – 0,4 л/кг)
Ингибиторзащищенные аминопенициллины
Ингибиторзащищенные антисинегнойные пенициллины
Монобактам (азтреонам) (0,18 л/кг)
Даптомицин (0,1 л/кг)
Слайд 27АБ, которые выводятся из организма с мочой
Бета-лактамы (цефоперазон, цефтриаксон,
цефазолин – и с желчью)
Фторхинолоны и нефторированные хинолоны
Фосфомицин
Нитрофураны
Аминогликозиды
Ванкомицин – на
90%Линезолид
Сульфаниламиды (+ небольшая часть – с желчью)
Нитроимидазолы – на 60-80% от дозы
Хлорамфеникол
Полимиксины
Рифамицины – частично (меньше половины дозы)
Слайд 28АБ, которые выводятся из организма с желчью
Макролиды
Линкосамиды
Тетрациклины (преимущественно, меньшая часть дозы – почками)
Фузидин
ЦФС: цефоперазон
(70%), цефтриаксон (50%), цефазолин (30%)Рифамицины
АБ, которые метаболизируются в печени
Макролиды (особенно кларитромицин)
Фторхинолоны (офлоксацин – только 5% дозы)
Тетрациклины
Линкосамиды 5. Линезолид
6. Нитрофураны 7. Сульфаниламиды 8. Хлорамфеникол
Слайд 29АБП с длительным T1/2, позволяющим вводить или принимать внутрь ОДИН
раз в сутки
Азитромицин (Сумамед, Зетамакс, Азитрокс, АзитРус, Азитрал, Зитролид,
Зи-Фактор, Хемомицин, Экомед и др.)Цефалоспорины пероральные 3-го поколения: цефиксим (Супракс), цефтибутен (Цедекс)
Цефтриаксон – парентеральный цефалоспорин III покол. (Роцефин, Лендацин, Офрамакс, Цефтриабол, Цефтриаксон)
Фторхинолоны “респираторные”: левофлоксацин (Таваник, Леволет, Лефлобакт и др.), моксифлоксацин (Авелокс), гемифлоксацин (Фактив), гатифлоксацин (Зарквин).
Дифторхинолоны: спарфлоксацин (Спарфло), ломефлоксацин (Лофокс, Ломфлокс, Ксенаквин, Ломацин)
Фосфомицина трометамол (Монурал)
Доксициклин (Юнидокс Солютаб).
Даптомицин (Кубицин)
Слайд 30Клиническая эффективность АБ
=
активность АБ против возбудителя (-ей) +
+ проникновение
АБ в очаг инфекции +
+ учёт возможных побочных эффектов АБ
++ учёт возрастных особенностей +
+ учет особенностей хронич. заболевания + + учет взаимодействия получаемых ЛС +
+ учёт аллергоанамнеза +
+ фармакоэкономика +
знания врача по КФ АБ + постоянные
мониторинг и коррекция АБ-терапии
Слайд 31Периоды детства:
Интранатальный – с начала родовых схваток до перевязки пуповины;
Перинатальный
(период новорожденности) – до 4 недель жизни
(ранний неонатальный –
до конца 1-й недели жизни;поздний неонатальный – до конца 4-й недели жизни).
Период грудного возраста (младенчества) – от 1 месяца до 1 года;
Раннее детство (ранний возраст) – от 1 года до 3 лет;
Собственно детства – от 3 до 10 лет (в т.ч. дошкольный период – от 3 до 6 лет включительно + часть школьного периода от 6 до 10 лет);
Подростковый период – с 10 до 18 лет (в т.ч. часть школьного периода).
После 5 лет – основные КФ-параметры у детей мало отличаются от таковых у взрослых.
До 5 лет – различия связаны с медленным созреванием систем метаболизма и экскреции из организма, а также рецепторных систем.
Слайд 32В различные периоды детства изменяются:
Структура возбудителей бактериальной инфекции одной
и той же локализации.
Фармакокинетические параметры АБ:
- биодоступность;
- объем распределения (больше
объем внеклеточной жидкости); - степень связывания с белками плазмы (гипоальбуминемия);
- метаболизм;
- выведение из организма (с влиянием на T½ и кратность введения АБ в организм).
Особенно выражены изменения ФК в первые
3 года жизни (в т.ч. на 1-й неделе, 1-м месяце и в течение 1-го года)!!
Слайд 34Анатомо-физиологические особенности детей, приводящие к изменению фармакокинетики ЛС
Гипохлоридрия –
уменьшение и замедление всасывания (прием ЛС per os).
Гипоальбумиемия и снижение
связывающей способности белков плазмы крови (увеличение свободной фракции препарата).Выше (чем у взрослых) содержание жидкости в организме (увеличен объем распределения).
Уменьшена интенсивность метаболизма вследствие незрелости ферментов (замедлена биотрансформация).
Снижение функции почек – клубочковой фильтрации и канальцевой секреции (замедление выведения ЛС из организма = увеличение T½, что требует коррекции режима дозирования – аналогично взрослым пациентам с ХПН или пациентам пожилого и старческого возраста ).
Слайд 35Применение некоторых АБ в педиатрии ЗАПРЕЩЕНО или ОГРАНИЧЕНО в связи
с риском тяжелых побочных эффектов, часто специфичных для возраста:
Тетрациклины
– риск нежелательного влияния на кости, ткань и зубы. Противопоказаны до 8 лет (за исключением случаев отсутствия более безопасной альтернативы)Хлорамфеникол – риск тяжёлых поражений системы кроветворения (+ “серый коллапс” у новорожденных). Не назначается, если есть безопасная альтернатива!
Фторхинолоны – риск нарушения роста хрящей, костей, суставов. Официально не разрешены для лечения детей, применяются только при устойчивости ко всем другим АБ!
Сульфаниламиды – риск метгемоглобинемии, анемии, гипербилирубинемии, нейтропении, лейкопении, агранулоцитоза, синдромов Стивенса-Джонсона и Лайелла.
Слайд 36Принципы рациональной антибактериальной терапии в педиатрии
Взвешенное назначение АБ-терапии (а
нужна ли она?)
Знание структуры вероятных возбудителей (терапия часто эмпирическая) +
выбор АБ, проникающего в очаг инфекции.Учёт возраста пациента, вскармливания (у новорожденных и грудных) и возрастных особенностей ФК.
Учёт локализации и степени тяжести инфекции
Учёт сопутствующих заболеваний и преморбидного фона.
Использование АБ с минимумом побочных эффектов
Принцип минимальной достаточности. Выбор пути введения и дозы АБ. Минимизация срока АБ-терапии.
Современный ассортимент АБ в детских лек. формах позволяет обходиться без инъекций АБ при амбулаторном лечении у детей любого возраста. Комплаентность.
Учёт фармакоэкономических показателей.
Коррекция стартовой АБ-терапии (чр. 48-72 ч или ранее).
Слайд 37Основные ошибки при назначении АБ:
небактериальная этиология инфекции;
лихорадка не является
показанием к назначению АБ;
неправильный выбор АБ (без учета ФК и
устойчивости); недостаточные разовая и суточная дозы АБ;
неверный путь введения АБ в организм пациента;
несоблюдение принципа минимальной достаточности;
неоправданно длительное назначение АБ для лечения и профилактики, особенно в высоких дозах;
неучет фоновых и сопутствующих заболеваний;
неучет аллергоанамнеза ребенка;
несоблюдение современных стандартов лечения;
назначение АБ в ситуациях, требующих хирургического лечения (абсцессы, дренирование полостей и т.п.).
Слайд 38Чего НЕ ДЕЛАЮТ антибиотики (АБ):
НЕОБОСНОВАННОЕ ПРИМЕНЕНИЕ АБ приводит к:
1)
НЕ ДЕЙСТВУЮТ на вирусы!
2) НЕ СНИЖАЮТ температуру тела!
3) НЕ ПРЕДОТВРАЩАЮТ
развитие бактериальных осложнений !!! росту резистентности микрофлоры;
к нарушению нормальной микрофлоры макроорганизма;
к повышению риска развития нежелательных реакций;
к увеличению затрат на лечение.
Слайд 39Мифы об АБ-терапии у детей
Все АБ снижают иммунитет у
детей.
Подтвержденные исследованиями факты:
Рокситромицин, азитромицин, кларитромицин – стимулируют фагоцитарную активность
нейтрофилов.Эритромицин, спирамицин, рокситромицин и кларитромицин - влияют на выработку цитокинов и интерлейкинов.
Увеличение эндогенной продукции глюкокортикоидов на фоне приема 14-членных макролидов (кларитромицин, эритромицин).
Противовоспалительный и мукорегуляторный эффекты макролидов.
Все АБ вызывают дисбактериоз.
Факт: Макролиды не действуют на анаэробы, в т.ч. кишечника!
Все АБ вызывают кандидоз.
Факт: У детей с нормальным иммунитетом при короткой длительности курса АБ-терапии развитие кандидоза маловероятно! (т.к. нет снижения иммунитета и нет дисбактериоза)
Слайд 40Группы АБ, редко вызывающие аллергию у детей
1. Макролиды
2. Аминогликозиды
3.
Фторхинолоны
4. Тетрациклины
5. Фузидин (фузидиевая кислота).
6. Линкосамиды
7. Оксазолидинон (линезолид)
Слайд 41Возможные побочные эффекты АБ разных групп
Бета-лактамы (все 4 подгруппы)
– аллергические реакции, увеличение T½
Цефтриаксон – высок риск развития ядерной
желтухи у новорожденных (назначается цефотаксим) и осложнений со стороны желчевыводящих путей (ЖВП) у детей всех возрастов.Карбапенемы – у новорожденных T½ имипенема/циластатина ВЫШЕ, чем у взрослых. Меропенем не назначается детям до 3 мес.
Макролиды – гепатотоксичность, усиление перистальтики, тошнота и рвота
Аминогликозиды – риск ототоксичности и нефротоксичности, угнетение ЦНС
Тетрациклины – влияние на костную ткань и зубы (до 8 лет не назначают).
Нитрофураны – риск гемолитической анемии при дефиците глюкозо-6-фосфатдегидрогеназы (противопоказаны новорожденным).
Сульфаниламиды, ко-тримоксазол – высокий риск ядерной желтухи и гемолитической анемии (у новорожденных – только при лечении врожденного токсоплазмоза и пневмоцистной пневмонии).
Хинолоны и фторхинолоны – риск нарушений формирования суставного хряща и костей, развития гемолитической анемии при дефиците глюкозо-6-фосфатдегидрогеназы
Хлорамфеникол – замедлена его инактивация у новорожденных (незрелость ферментов печени), гематотоксичность, нейротоксичность.
Слайд 42АБ у новорожденных и недоношенных (1)
особенности ЖКТ: более высокий
pH желудочного сока, большее соотношение длины кишечника к массе тела,
большее время транзита содержимого кишечника и нерегулярная перистальтика, а также высокая активность β-глюкуронидазы duodenum) – способствуют увеличению абсорбции при приеме АБ внутрь;назначение АБ может грубо нарушить становление нормального биоценоза кишечника c развитием постантибиотической диареи, вплоть до псевдомембранозного колита (ампициллин, цефтриаксон, цефоперазон, аминогликозиды при приеме внутрь; макролиды минимально влияют на биоценоз кишечника);
активность ферментных систем – первые 7 суток снижен уровень ГТФ-азы печени, первые месяцы снижена тубулярная экскреция конъюгатов = АБ могут кумулировать в организме! АБ угнетают ферменты, участвующие в тубулярной экскреции.
Наибольшее влияние на ФД и ФК АБ оказывают:
Слайд 43АБ у новорожденных и недоношенных (2)
Цефтриаксон вытесняет билирубин из связи
с альбумином и связывает рецепторы альбумина = задерживает связывание и
выведение билирубина из тканей (возможно развитие желтухи и ядерной энцефалопатии)! + высокая проницаемость ГЭБ для билирубина и усиленный лизис эритроцитов (у недоношенных).Низкий уровень альбумина плазмы снижает антибактериальную активность АБ, значительно связывающихся с белками плазмы (цефтриаксон).
Объем экстрацеллюлярной жидкости – больше, чем у взрослых. Замедляется наступление TCmaх и замедляется выведение (поэтому аминогликозиды новорожденным вводятся 1 раз в сутки, а цефотаксим или цефуроксим – 2 раза в сутки).
Функция почек снижена – олигонефрония новорожденного (1/20-1/30 от уровня взрослого), что резко удлиняет T1/2 АБ.
Новорожденный может получать АБ с молоком матери!
Ребёнок может получать АБ через плаценту при беременности!
Высокий риск нежелательных побочных реакций (незрелость систем)
Слайд 44Проникновение АБ разных групп через плаценту
Незначительное и не оказывающее
вред на плод:
Макролиды
Пенициллины (оксациллин, ампициллин, амоксициллин, БП)
Цефалоспорины
Значительное (50-100%) и опасное
для плода: (в порядке возрастания)
Аминогликозиды
Линкосамиды
Тетрациклины
Сульфаниламиды
Хлорамфеникол
Метронидазол
Фторхинолоны
Слайд 45Ведущие возбудители инфекций у новорожденных и недоношенных
Staphylococcus epidermidis, Staphylococcus
aureus, Streptococcus spp.
Escherichia coli, Klebsiella spp., Proteus spp., Pseudomonas aeruginosa
Часто
в сочетании с грибкамиУ недоношенных - обычно СОЧЕТАНИЕ нескольких возбудителей, выделяемых из разных очагов
(на фоне смешанной вирусно-бактериальной внутриутробной инфекции).
Показания к назначению АБ у новорожденных и недоношенных
Малые инфекции: нераспространенные гнойничковые поражения кожи, гнойные конъюнктивиты, отиты (в т.ч. катаральный отит).
Средне-тяжёлые инфекции: омфалит, пневмония, отит.
Тяжёлые инфекции: менингит, остеомиелит, сепсис.
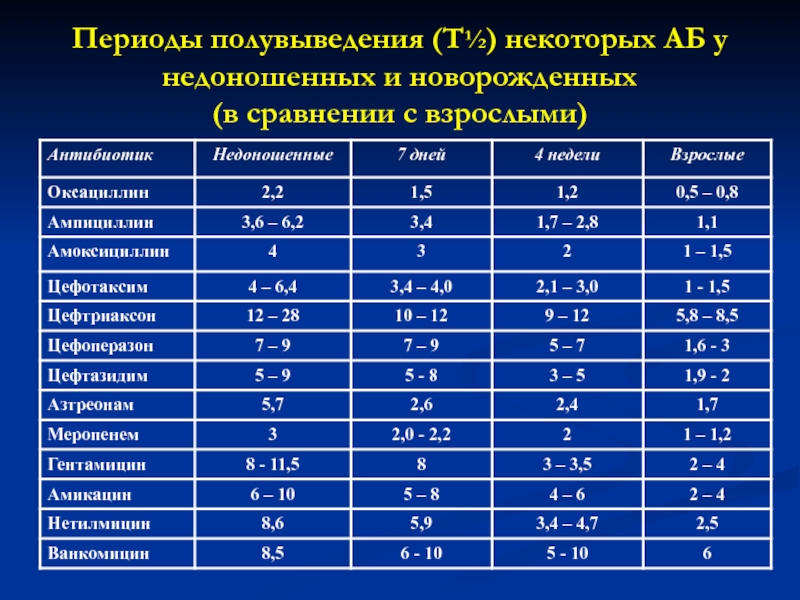
Слайд 47Периоды полувыведения (T½) некоторых АБ у недоношенных и новорожденных (в
сравнении с взрослыми)
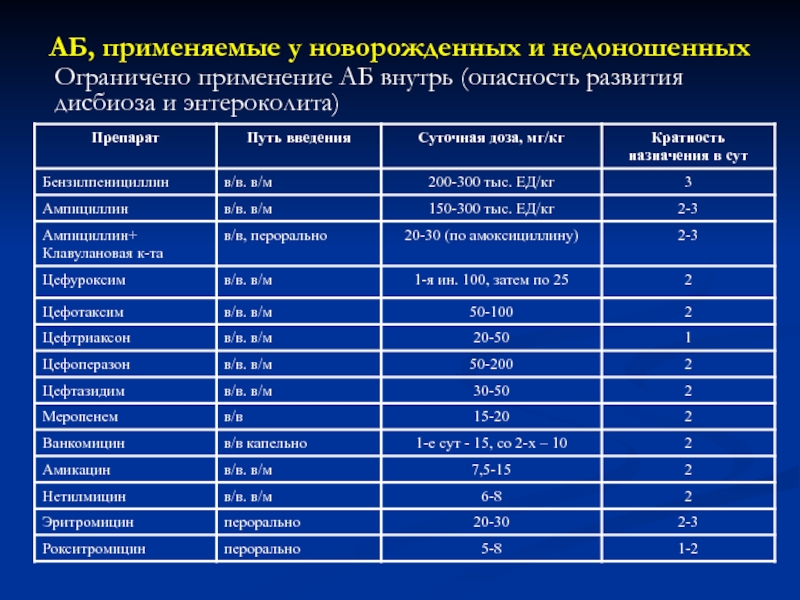
Слайд 48АБ, применяемые у новорожденных и недоношенных
Ограничено применение АБ внутрь
(опасность развития дисбиоза и энтероколита)
Слайд 49Новорожденным и недоношенным противопоказаны:
Хлорамфеникол – замедлена инактивация вследствие незрелости
ферментов печени, возможно развитие “серого” синдрома и гематологических параметров.
Сульфаниламиды (в
т.ч. ко-тримоксазол) – повышен риск ядерной желтухи вследствие конкурентного вытеснения билирубина из связи с белками плазмы крови. Также повышен риск гемолитической анемии при дефиците глюкозо-6-ФДГ. Ко-тримоксазол – только при пневмоцистной пневмонии!
Нитрофураны – риск гемолитической анемии при дефиците глюкозо-6-ФДГ.
Фторхинолоны – риск нарушения формирования костно-суставной системы И риск гемолитической анемии при дефиците глюкозо-6-ФДГ.
Слайд 50Возрастные ограничения на некоторые АБ
Ингибиторзащищенные пенициллины:
Пиперациллин + тазобактам –
с 2 лет;
Тикарциллин + клавулановая кислота – противопоказан недоношенным с
нарушением функции почекЦефалоспорины:
Цефепим – с 2 месяцев;
Цефиксим – с 6 месяцев;
Цефтибутен – с 6 месяцев.
Карбапенемы:
Имипенем/циластатин – с 3 месяцев (в США разрешен с момента рождения);
Меропенем – с 3 месяцев (литературные данные – с 0 );
Эртапенем – в РФ детям не рекомендуется (в США разрешен с возраста 3 мес.)
Макролиды:
Азитромицин – с 6 месяцев;
Кларитромицин – с 6 месяцев.
Джозамицин – с 1 года (масса тела 10 кг)
Фосфомицина трометамол – с 5 лет
Нифуроксазид – с 1 месяца.
Слайд 52Детские лекарственные формы АБ для приема внутрь, зарегистрированные в РФ
Таблетки диспергируемые СОЛЮТАБ
(Флемоксин Солютаб, Флемоклав Солютаб, Цефорал Солютаб, Вильпрафен Солютаб,
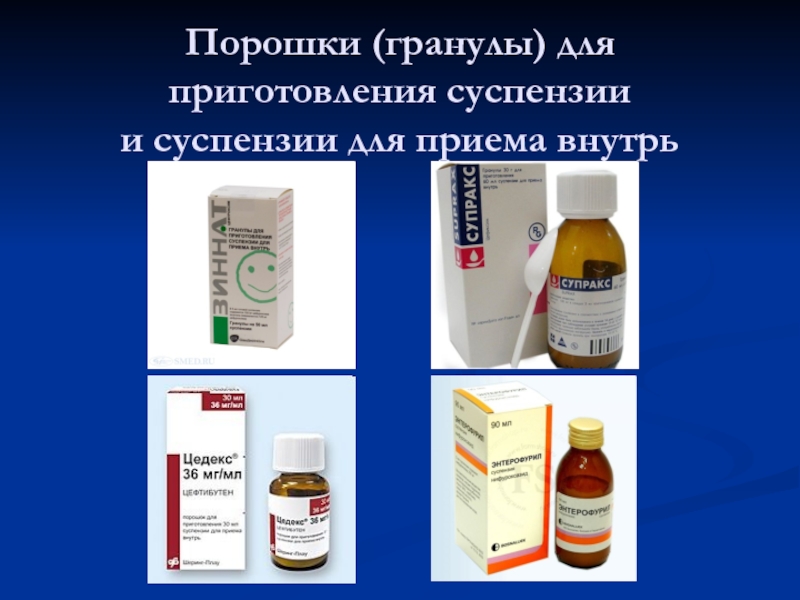
Юнидокс Солютаб, Суматролид Солютаб)Порошки (гранулы) для приготовления суспензии для приема внутрь:
- однодозовые порошки (саше – sachet) с содержанием разовой дозы (Амосин 125, 250 и 500 мг; АзитРус 50, 100 и 150 мг; Цефалексин 125, 250, 500 мг, Монурал 2 г и 3 г и другие)
- во флаконе заданное количество порошка, указано содержание АБ в 5 мл (или в 1 мл) после приготовления суспензии (Зиннат, Супракс, Клацид, Макропен, Аугментин, Амоксиклав и другие).
Готовая суспензия АБ во флаконе (Бактрим, Энтерофурил)
Слайд 53АМОСИН® (амоксициллин) порошок для приготовления суспензии для приема внутрь пакетики (саше) по
125 мг, 250 мг, 500 мг
Слайд 54АЗИТРУС® (азитромицин) порошок для приготовления суспензии для приема внутрь пакетики (саше) по
50 мг, 100 мг, 200 мг
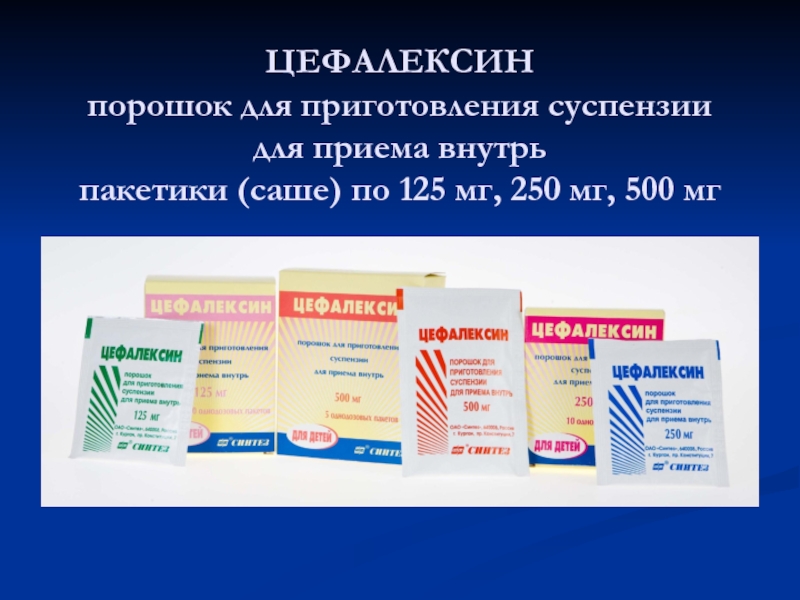
Слайд 55ЦЕФАЛЕКСИН порошок для приготовления суспензии для приема внутрь пакетики (саше) по 125 мг,
250 мг, 500 мг
Слайд 58Побочные эффекты клавулановой кислоты
При приеме внутрь:
Тошнота (до 40% получающих
Ам+Кк в соотношении 2:1)
Диспептические явления (диарея, рвота, стоматит, глоссит)
Аллергические реакции:
аллергическая сыпь, мультиформная эритема, эксфолиативный дерматит, крапивница, синдром Стивенса-Джонсона Расстройства ЦНС: головокружение, головная боль, судороги, бессонница, гипервозбудимость, тревога и др.
Прочие – повышение температуры тела, при длительном применении – кандидоз.
При внутривенном капельном введении: преобладают симптомы
со стороны ЦНС - лихорадка, судороги, описаны случаи отёка
мозга!
Сульбактам ЛУЧШЕ переносится детьми, чем Клавулановая к-та
Амоксициллин + Сульбактам = ТРИФАМОКС ИБЛ
(таблетки п.о., порошок для приготовления суспензии для
приема внутрь, порошок для приготовления раствора для в/м и
в/в струйного введения)
Слайд 60Широкий спектр активности макролидов
Грам (+) кокки: стрептококки (в т.ч.
пневмококки), стафилококки
Грам (+) палочки: возбудитель дифтерии
Грам (-) палочки: H. influenzae,
M. catarrhalis, B. pertussisВнутриклеточные возбудители: хламидии, микоплазма, уреаплазма
Прочие: кампилобактеры, листерии, спирохеты, лептоспиры
Helicobacter pylori
Анаэробы (Actinomyces, Bacteroides, Peptostreptoccus, Propionibacterium)
Микобактерии нетуберкулезные (Mycobacterium avium)
Простейшие (токсоплазма)
Слайд 61Фармакокинетика макролидных антибиотиков
Влияние пищи на биодоступность:
незначительное (рокситромицин, азитромицин,
мидекамицин)
отсутствует (кларитромицин, спирамицин, джозамицин)
Концентрация в тканях значительно ВЫШЕ концентрации
в крови(азитромицин – самые низкие концентрации в сыворотке крови)
Большой объем распределения (но плохо проникают через ГЭБ)
Хорошо проникают в дыхательные пути (верхние и нижние).
Создают высокие внутриклеточные концентрации (новые макролиды), в т.ч. в макрофагах и нейтрофилах, транспортирующих их в очаг инфекции.
Метаболизм в печени при участии системы цитохрома P450
Выведение из организма преимущественно с желчью (почками 5-9%).
Слайд 63Группы АБ, применяемые в госпитальной практике педиатра
Цефалоспорины парентеральные I-IV
пок.
Аминогликозиды
Карбапенемы
Защищенные пенициллины
Ванкомицин
Оксазолидинон (линезолид = ЗИВОКС)
Фторхинолоны – только при устойчивости возбудителя
к др. АБМакролиды (в/в – в РФ детям разрешён только эритромицин)
Слайд 64Устаревшие и малоэффективные АБ
Ампициллин + оксациллин (АМПИОКС, ОКСАМП)
Хлорамфеникол (Левомицетин)
Сульфаниламиды
(в т.ч. ко-тримоксазол)
Ампициллин (для приёма внутрь)
Оксациллин (для приёма внутрь)
Эритромицин (для
приёма внутрь)Олеандомицин, Олететрин
Диоксидин (для в/в введения)
Слайд 65OFF-LABEL применение АБ
(и других ЛС) у детей
по показаниям,
отсутствующим в официальной инструкции
по применнеию этого ЛС;
у категорий (возрастных
групп), у которых применение официально НЕ РАЗРЕШЕНО;использование дозировок ВНЕ диапазона рекомендуемых;
иная кратность введения препарата (в течение суток);
использование иного пути введения препарата (который не указан в инструкции по применению).
Проекты European Medicines Agency http://www.ema.europa.eu
TINN (ципрофлоксацин и флуконазол у новорожденных);
TINN2 (азитромицин у новорожденных)
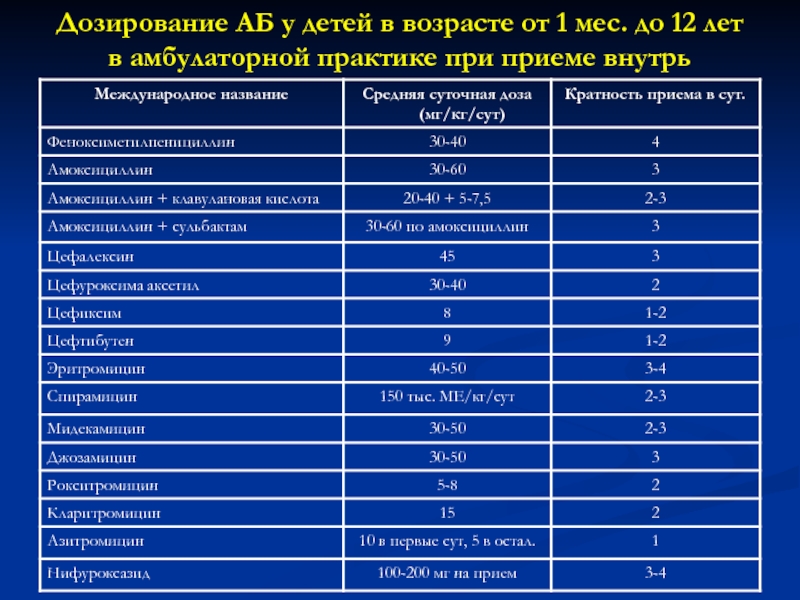
Слайд 67Дозирование АБ у детей в возрасте от 1 мес. до
12 лет
в амбулаторной практике при приеме внутрь
Слайд 68Дозы и режимы введения АБ детям любого возраста
(в т.ч. новорожденным
и недоношенным):
http://www.antibiotic.ru/ab/kids.shtml
Дозирование АБ у новорожденных детей:
http://www.antibiotic.ru/books/mach/macpr1.shtml
Государственный Реестр ЛС,
зарегистрированых в
РФ: (+ тексты инструкций по применению препаратов)
http://grls.rosminzdrav.ru/
Слайд 69Профилактическое назначение АБП в хирургии
Периоперационная антибиотикопрофилактика в хирургии
– выбор АБ зависит от региона проведения оперативного вмешательства, будет
ли он загрязнен облигатными анаэробами, от вида и длительности операцииАБ вводится пациенту непосредственно перед операцией – у большинства пациентов первая доза АБ должна вводиться внутривенно во время вводного наркоза.
При продолжительной операции АБ должен вводиться повторно с интервалами, равными 1 или 2 периодам его полувыведения.
При плановых операциях никогда не показано введение АБ с целью профилактики в течение более 12 ч после ее окончания!
Профилактическое применение АБ не направлено на
борьбу со ВСЕМИ возможными возбудителями
предупреждаемой инфекции, а только с САМЫМИ
ЧАСТО ВСТРЕЧАЮЩИМИСЯ (т.е. с наиболее
вероятными)!!!