Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Особенности реализации системного ухода за больными хирургического профиля
Содержание
- 1. Особенности реализации системного ухода за больными хирургического профиля
- 2. Уход
- 3. Послеоперационный период -
- 4. Основными задачами послеоперационного
- 5. Слайд 5
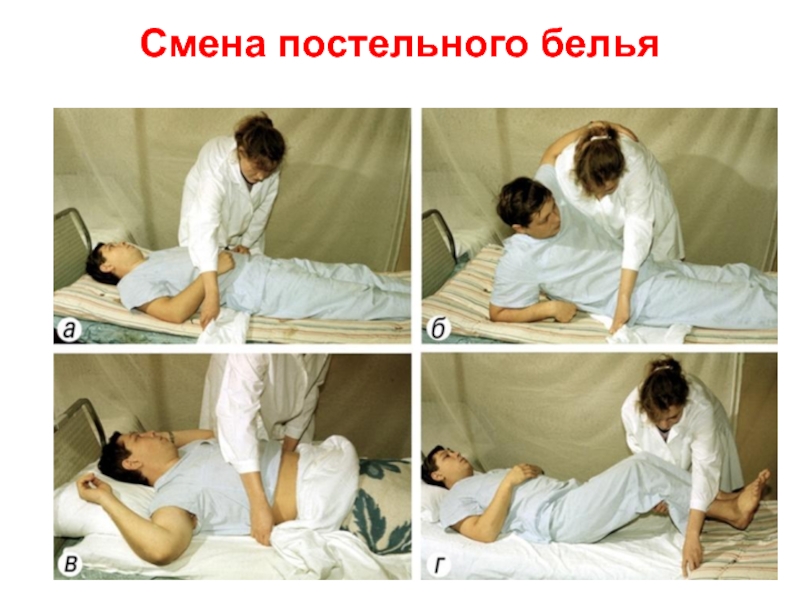
- 6. Смена постельного белья
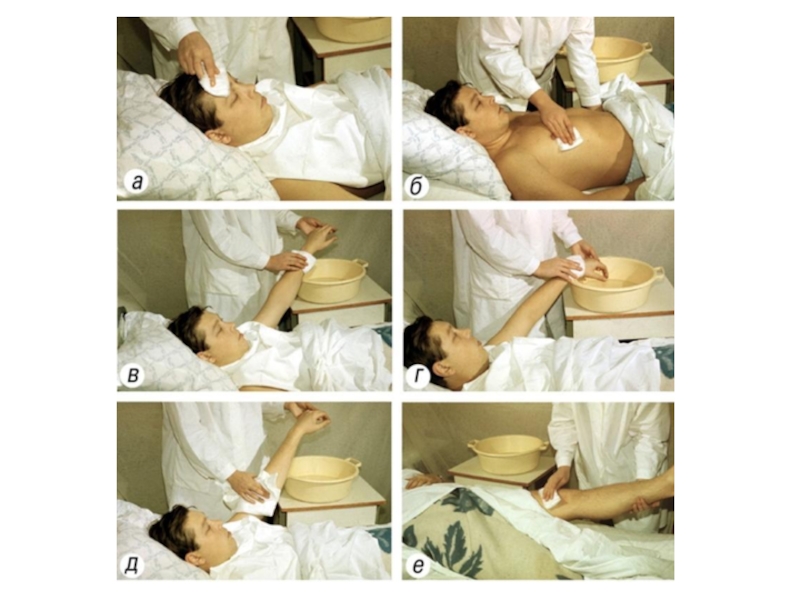
- 7. Смена нательного белья
- 8. Слайд 8
- 9. Слайд 9
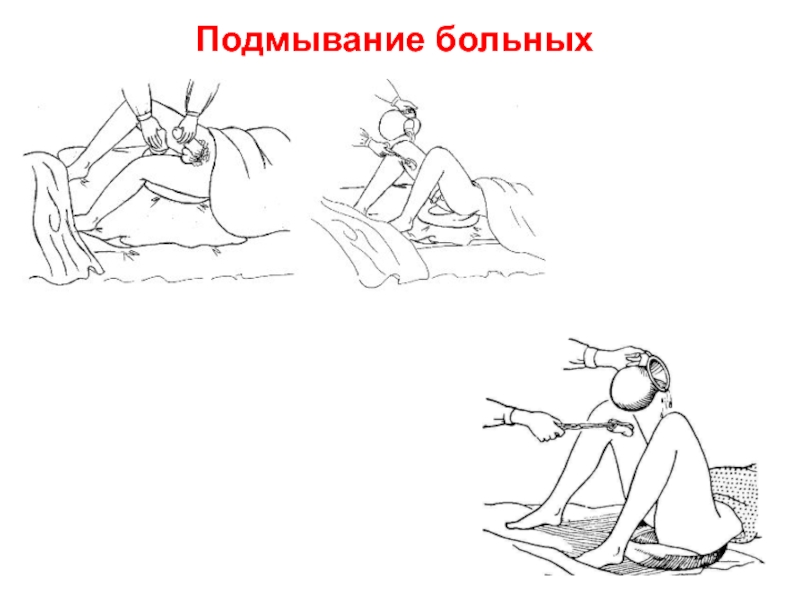
- 10. Подмывание больных
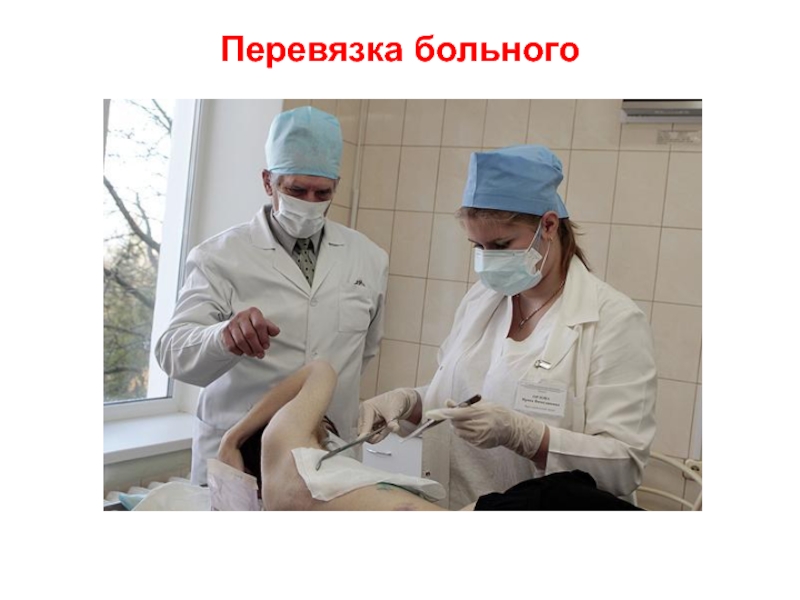
- 11. Перевязка больного
- 12. Важное значение в послеоперационном
- 13. Уход за дренажами Дренажи после операции
- 14. Питание до и после операции
- 15. Питание в
- 16. Особенности проведения общего ухода за больными после
- 17. При наблюдении за
- 18. Общий уход
- 19. Послеоперационные осложнения:Осложнения со стороны нервной системы и
- 20. Послеоперационные осложнения: 2. Послеоперационные тромбозы
- 21. Послеоперационные осложнения:3. Острая сердечно-сосудистая недостаточность.
- 22. Послеоперационные осложнения:8. Послеоперационные легочные осложнения - бронхиты,
- 23. Застойная пневмония Застойная пневмония является
- 24. Для лечения застойной
- 25. Меры профилактики пневмонии у лежачих больныхДля улучшения
- 26. Пролежень – это участок
- 27. Неадекватные противопролежневые мероприятия приводят
- 28. Места образования пролежней на теле человека
- 29. Основные причины локализации пролежней это
- 30. Инновации в уходе • ноябрь 2012 • г. ВладимирОценка степени риска образования пролежней ШКАЛА ВАТЕРЛОУ
- 31. Слайд 31
- 32. Стадии пролежней1 стадия - эритема кожи, не
- 33. 2 стадия - поверхностный дефект кожи (поражение
- 34. 3 стадия - поражение кожи на всю ее толщину.
- 35. 4 стадия - деструкция кожи и глубже-лежащих располо-женных тканей до фасции, мышцы, кости или сустава.
- 36. Группу риска развития пролежней составляют:
- 37. Смена положения в постели каждые 2 часаПоложение
- 38. Используемые приспособления для профилактики пролежней
- 39. Профилактика пролежней состоит в следующем: -
- 40. Лечение пролежней Целью лечения
- 41. Благодарю за внимание!
- 42. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1Особенности реализации системного ухода за больными хирургического профиля.
К.п.н. Насретдинова
Л.М.
Слайд 2 Уход - это один
из важных элементов в лечении больного, орга-низуется на основании профессионального
знания возможных изменений или осложнений у больных после операций и направ-лен на своевременное предупреждение и устранение их.Уход включает в себя помощь больному при удовлетворении им основных жизненных потребностей (еда, питье, движение, опорож-нение кишечника, мочевого пузыря и пр.); проведение мероприя-тий личной гигиены (умывание, профилактика пролежней, смена белья и др.); помощь во время болезненных состояний (рвота, ка-шель, кровотечение, нарушение дыхания и т.д.).
К уходу относится и ряд санитарно-эпидемиологических меро-приятий, осуществляемых медицинским персоналом и направлен-ных на поддержание должной чистоты в медицинском учреждении и предупреждение возникновения и распространения инфекцион-ных (гнойно-септических) осложнений. К та-
ким мероприятиям относятся регулярная
уборка и проветривание помещений, сани-
тарная обработка больных, их одежды,белья,
предметов ухода, некоторые меры дезинфек-
ции (дезинфекция - умерщвление патоген-
ных микроорганизмов) и дезинсекции (дезин-
секция - уничтожение насекомых-паразитов).
Слайд 3 Послеоперационный период - это отрезок времени
после перенесенной операции, который связан с завершением раневого процесса -
заживлением раны, и стабилизацией пониженных и пострадавших функций жизнеобеспе-чивающих органов и систем.Послеоперационный период условно делится на три фазы:
- ранняя – составляет от 3 до 5 дней;
- поздняя – до 2-3 недель;
- отдаленная - продолжается до восстановления трудоспособности или возникновения стойкой нетрудоспособности.
Именно в раннем послеоперационном периоде проявляются все воздей-ствия на организм больного операции и заболевания. Это, прежде всего:
- психологический стресс;
- влияние операционной травмы;
- последствия наркоза;
- боли в области послеоперационной раны;
- вынужденное положение больного;
- изменение характера питания.
У больных в послеоперационном периоде
различают:
- активное,
- пассивное,
- вынужденное положение.
Слайд 4 Основными задачами послеоперационного периода являются: коррекция
изменений и организме, контроль функционального состояния органов и систем, проведе-ние
мероприятий, направленных на профилактику возможных осложнений. Организация послеоперационного ухода после плано-вых операций требует постоянного и квалифицирован-ного наблюдения за больным.В основе такого наблюдения лежит раннее выявление симптомов, свидетельствующих о неблагоприятном течении послеоперационного периода или о неадекват-ных ответных реакциях
больного на лечебные
действия, что позволяет
предупредить
возникновение различ-
ных осложнений.
Слайд 12 Важное значение в послеоперационном периоде придается уходу
за дренажами, зондами и катетерами.
Основные мероприятия
включают следующее:контроль за правильным положением дренажей, зондов и катетеров.
оценка количества и характера отделяемого, его цвета и запаха.
соблюдение строгой асептики при венепункции, катетеризации сосудов, мочевого пузыря, смены инфузионных систем, удалении дренажей, катетеров и зондов.
Слайд 13Уход за дренажами
Дренажи после операции устанавливаются для:
эвакуации патологического
содержимого (жидкости или воздуха);
контроля (гемостаз, состоятельность швов анастомоза, аэростаз и
т.д.);введения в полость лекарственного раствора или аэрозоля.
Существует два вида дренирования: пассивное и активное.
Слайд 14Питание до и после операции
Правильная
диетотерапия до и после операций значительно снижает воз-можность возникновения осложнений
и способствует быстрому выздоровле-нию больного.При отсутствии противопоказаний к приему пищи питание в предоперацион-ный период должно создать резервы питательных веществ в организме. В диете предусматривается содержание 100-120 г. белка, 100 г жира, 400 г. углеводов (100-120 г. легкоусвояемых); 12,6 МДж (3000 ккал), увеличенное по сравнению с физиологической нормой количество витаминов, в частности С и Р, за счет фруктов, овощей, их соков, отвара шиповника. При отсутствии оте-ков необходимо насыщение организма жидкостью (до 2,5 л в сутки). За 3-5 дней до операции из рациона исключают богатые клетчаткой вызывающие метеоризм продукты (бобовые, белокочанная капуста, хлеб из муки грубого помола, пшено, орехи, цельное молоко и др.). За 8 ч до операции больные не должны есть. Более длительное голодание не показано, так как оно ослабля-ет больного.
Хирургическая операция вызывает не толь-
ко местную, но и общую реакцию организма,
включая изменения обмена веществ.
Слайд 15 Питание в послеоперационный период должно:
1) обеспечить щажение пораженных органов, особенно при
операциях на органах пищеварения; 2) дать возможность нормализовать обмен веществ и восстановить общие силы организма;
3) повысить сопротивляемость организма при явлениях воспаления и инток-сикации;
4) способствовать заживлению операционной раны.
После операции на органах брюшной полости часто рекомендуют голодную диету. Жидкость вводят внутривенно, а рот только прополаскивают. В даль-нейшем постепенно назначают максимально щадящую пищу (жидкую, полу-жидкую, протертую), содержащую достаточное количество жидкости, наибо-лее легкоусвояемые источники питательных веществ. Для предупреждения метеоризма исключают из диеты цельное молоко, концентрированные раст-воры сахара и клетчатку.
При невозможности обеспечить питание опери-
рованных больных обычным путем назначают па-
рентеральное (внутривенное) и зондовое питание.
Особенно показаны для питания через зонд или
поильник энпиты - растворимые везде высокопи-
тательные концентраты.
Слайд 16Особенности проведения общего ухода за больными после экстренных операций
Неотложными
вмешательствами являются:
остановка кровотечения из крупных магист-ральных сосудов;
грыжесечение при ущемленной грыже;
операция
при острой кишечной непроходи-мости;операции при перфоративной язве;
операции при перитонитах различной этио-логии;
операции при остром аппендиците, остром деструктивном холецистите, остром дест-руктивном панкреатите.
Слайд 17 При наблюдении за больным следует ориентироваться
на критические показатели деятельности органов и систем, которые должны служить
основанием для выяснения причины ухудшения состояния больного и оказания экстренной помощи:1. Состояние сердечно-сосудистой системы: частота пульса менее 60 уд/мин или более 120 уд/мин; систолическое АД менее 100 или более 160 мм рт. ст.; центральное венозное давление менее 50 или более 150 мм вод. ст.; наличие аритмии.
2. Дыхательная система: ЧД (число дыханий) более 28 в мин, притупление перкуторно легочного звука и аускультативно – отсутствие дыхательных шумов в зоне притупления.
3. Кожа и видимые слизистые: выраженная бледность, акроцианоз, холодный липкий пот.
4. Мочевыделительная система: количество мочи менее 10 мл/ч, анурия.
5. Система ЖКТ: боли, асимметрия живота, неучастие живота в акте дыхания, черный кал, примесь крови в кале, вздутие живота, отсутствие стула и газов, отсутствие перистальтических кишечных шумов в течение 3 суток.
6. Состояние ЦНС; нарушение сознания, заторможенность, отсутствие реакции на раздражение.
Слайд 18 Общий уход за больными в
раннем послеоперационном периоде включает:
- контроль состояния больного;
-
введение лекарственных препаратов согласно листу назначений;- применение мочеприемников и судна для больных с постельным режимом;
- контроль отделяемого по дренажам;
- уход за катетером для отведения мочи;
- кормление, транспортировка больных;
- уход за кожными покровами, смена нательного и постельного белья;
- профилактика возникновения пролежней (изменение положения больного, обработка камфорным спиртом мест наиболее частого возникновения пролежней);
- контроль состояния операционной раны: обильное промокание повязки кровью, расхождение краев раны, выхождение органов брюшной полости в рану (эвентрация), обильное промокание повязки гноем, кишечным содержимым; контроль отделяемого по дренажам;
- обработка послеоперационных ран, асептические, мазевые повязки;
- в зависимости от характера оперативного вмешательства выполнение тех или иных манипуляций согласно назначениям врача - уход за колостомой, активизация больного, зондовое питание и др.
Слайд 19Послеоперационные осложнения:
Осложнения со стороны нервной системы и психические расстройства: боль,
шок, нарушение сна и психики, послеоперационные психические расстройства, психозы.
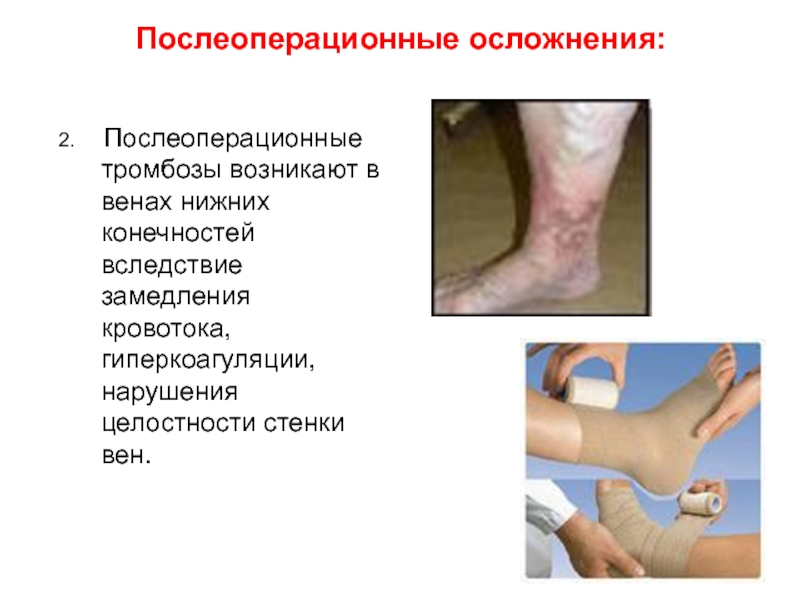
Слайд 20Послеоперационные осложнения:
2. Послеоперационные тромбозы возникают в венах
нижних конечностей вследствие замедления кровотока, гиперкоагуляции, нарушения целостности стенки вен.
Слайд 21Послеоперационные осложнения:
3. Острая сердечно-сосудистая недостаточность.
Осложнения со стороны
органов брюшной полости - перитонит, парез кишечника и динамические нарушения
проходимости ЖКТ, отрыжка, рвота, икота.Желудочно-кишечное кровотечение.
6. Осложнения со стороны органов мочеиспускания: анурия рефлекторного происхождения или ишурия.
7. Осложнения операционной раны: кровотечение, гематома, инфильтраты, нагноения, расхождения швов, эвентрация.
Слайд 22Послеоперационные осложнения:
8. Послеоперационные легочные осложнения - бронхиты, аспирационные, гипостатические, тромбоэмболические,
септические пневмонии и др.
Чаще всего возникают вследствие
нарушения бронхиальной проходимости. Профилактика легочных осложнений: оберегание больного от переохлаждения на операционном столе, в палате - чистый воздух, согретая постель и внимательный уход. Необходимо разъяснить больному значение глубокого дыхания и откашливания. Первые дни
после операции при откашли-
вании необходимо помогать
больному, придерживая область
швов правой рукой.
Слайд 23Застойная пневмония
Застойная пневмония является резуль-
татом того, что человек во время болезни
находится в постели длительный периодвремени.
Зачастую заболевание начинается
без температуры, кашля и озноба, которые
характерны для крупозной или очаговой
пневмонии. На первых порах имеет место
быть выраженная слабость, одышка, ощу-
щение неполного выдоха, потливость, покашливание. Однако, если симптомы сохраняются при длительном постельном режиме, необходимо сделать, по возможности рентген. Лёгкие, зачастую вообще не прослушиваются, так как в них скопилась жидкость из-за отёка слизистой оболочки бронхов и ткани лёгких. Жидкость появляется из-за того, что плазма крови, проходя сквозь сосуды, накапливается в тканях лёгких и плевре.
Алгоритм выведения жидкости: Если жидкости немного: около 500мл, на уровне 7-8 рёбер, то она, как правило рассасывается сама, выходя через лёгкие при влажном дыхании или через поры, за счёт потливости. Когда жидкости много, её откачивают через прокол в грудной клетке.
Слайд 24 Для лечения застойной пневмонии очень важно
выполнение дыхательной гимнастики. Хорошо помогают комплексы, разработанные Стрельниковой или Бутейко.
Например, можно использовать такие упражнения:
- сделать глубокий вдох, задержать дыхание и медленно выдохнуть (выполнять упражнение в течение 1-2 минут);
- поднять на вдохе руки вверх, затем, опустив их, резко со звуком «ха!» выдохнуть (время выполнения 1-2 минуты);
- надувать дважды в день надувные шары, начать выполнять упражнение с 1 минуты, довести до 5 минут;
- выдувать воздух через трубочку, вставленную в стакан с водой.
Лежачим больным каждые 2-3 часа необходи-мо проводить массаж: перевернуть пациента на живот и легонько постучать по спине, минуя область сердца в течение 3-5 минут, далее массаж сделать в области грудной клетки.
Рекомендовано ставить горчичники и банки на стадии выздоровления. Также можно рекомендовать контрастный душ.
Слайд 25Меры профилактики пневмонии у лежачих больных
Для улучшения притока крови к
легким больного и уменьшению одышки ему следует обеспечить полусидячее положение.
Для этого в изголовье подкладывают несколько подушек.В целях профилактики пневмонии у лежачих больных им можно делать лечебный массаж легким постукиванием по спине и груди без затрагивания области сердца. Проводят его по 3 – 5 минут несколько раз в сутки. Большую пользу массаж приносит больным, прикованным к постели из-за травм, но пациентам, страдающим стенокардией и сердечно сосудистой недостаточностью, он противопоказан.
Для разработки легких можно надувать детские шарики. Выполняют это действие утром и вечером, начиная с 1 – 2 минут и постепенно доходя до 5.
Воздух из легких можно выдувать и через трубочку в стакан с водой.
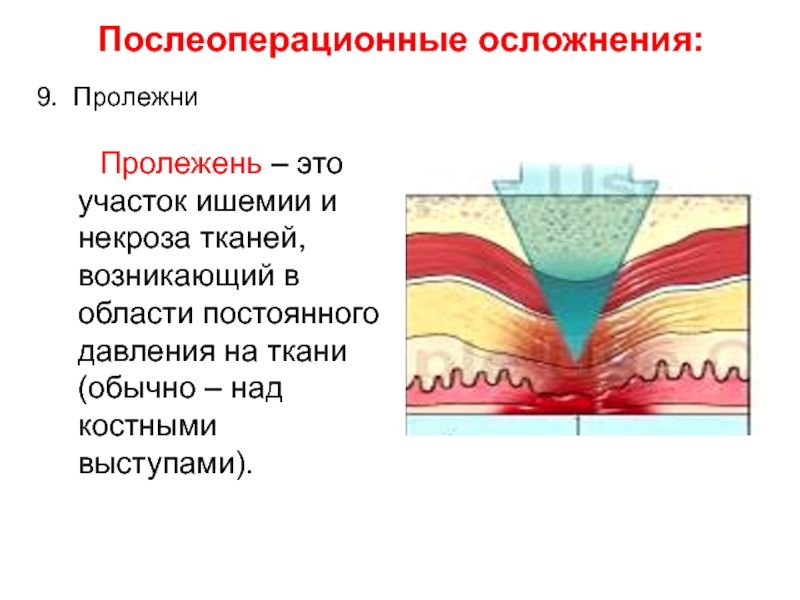
Слайд 26 Пролежень – это участок ишемии и некроза
тканей, возникающий в области постоянного давления на ткани (обычно –
над костными выступами).Послеоперационные осложнения:
9. Пролежни
Слайд 27
Неадекватные противопролежневые мероприятия приводят к значительному
возрастанию прямых медицинских затрат, связанных с последующим лечением образовавшихся пролежней
и их инфекцией. Увеличивается продолжительность госпитализации пациента, появляется потребность в адекватных перевязочных (гидроколлоид-ные, гидрогели и др.) и лекарственных (ферменты, противовоспали-тельные, средства улучшающие регенерацию) средствах, инструмен-тарии, оборудовании.В ряде случаев требуется хирургическое лечение пролежней III-IV стадий.
Возрастают и все остальные затраты, связанные с лечением пролежней.
Адекватная профилактика пролежней позволяет предупредить их развитие у пациентов группы риска более, чем в 80 % случаев.
Отраслевой стандарт "Протокол ведения больных. Пролежни" (ОСТ 91500.11.0001-2002)
Слайд 29 Основные причины локализации пролежней это давление и время.
К другим причинам возникновения пролежней можно отнести: - недостаточный уход за
больным; - слишком большой или слишком низкий вес пациента; - сухость кожи; - недержание мочи или кала; - заболевания, приводящие к нарушению трофики (питания) тканей; - анемия; - ограниченная подвижность. Среди факторов патогенеза пролежней можно выделить патомеханические и патофизиологические. К патомеханическим факторам относятся: • сдавление, • трение, • смещение, • мацерация кожных покровов, • неподвижность; к патофизиологическим – • лихорадка, • сопутствующие инфекции, • анемия, • гипоксемия, • неполноценность питания и сниженная масса тела, • поражение спинного мозга и периферических нервов.Слайд 30Инновации в уходе • ноябрь 2012 • г. Владимир
Оценка степени
риска образования пролежней
ШКАЛА ВАТЕРЛОУ
Слайд 32Стадии пролежней
1 стадия - эритема кожи, не исчезающая в течение
30 минут после перемены положения тела, эпидермис интактен.
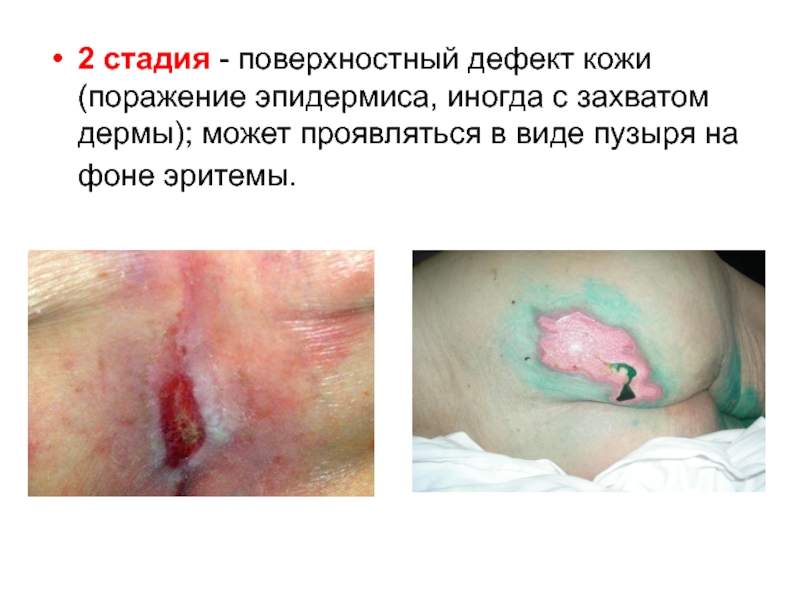
Слайд 332 стадия - поверхностный дефект кожи (поражение эпидермиса, иногда с
захватом дермы); может проявляться в виде пузыря на фоне эритемы.
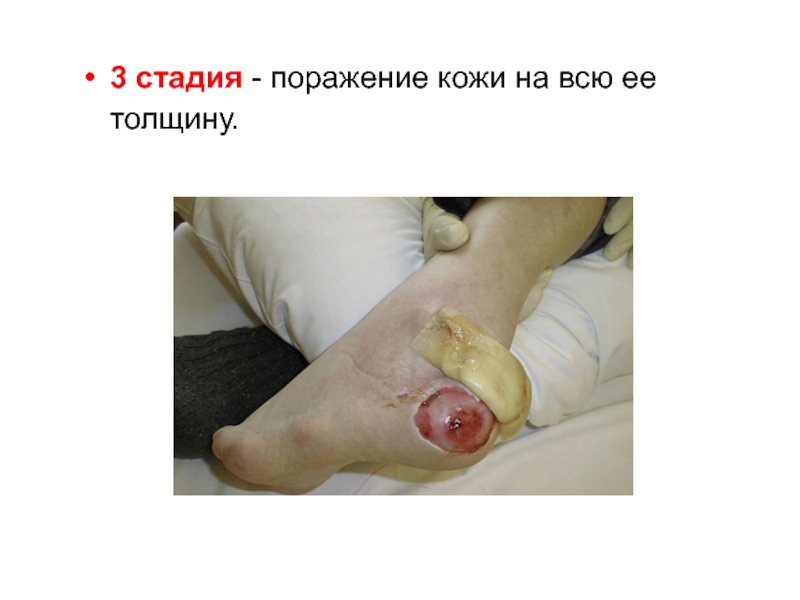
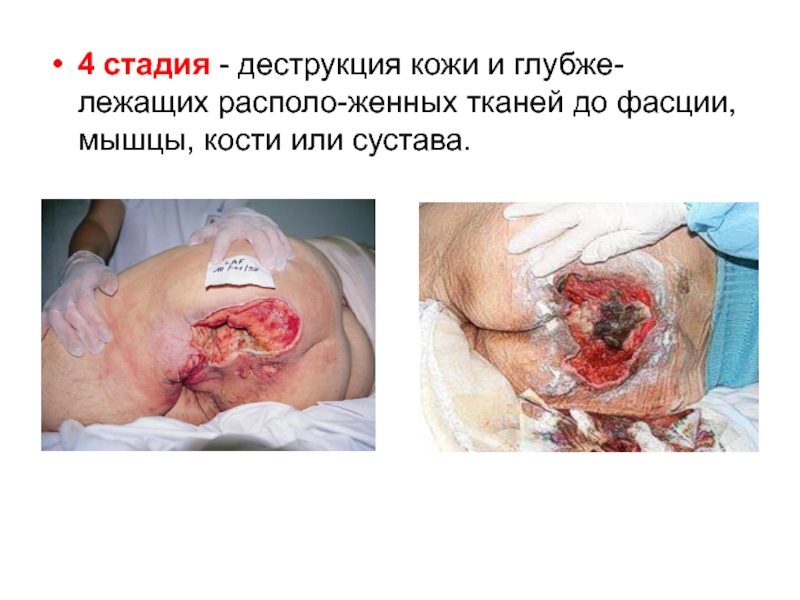
Слайд 354 стадия - деструкция кожи и глубже-лежащих располо-женных тканей до
фасции, мышцы, кости или сустава.
Слайд 36 Группу риска развития пролежней составляют:
пожилые люди;
пациенты, страдающие хрони-
ческими заболеваниями
(сахарный диабет, ишемическая
болезнь сердца);ослабленные лица;
больные с нарушением сознания (когнитивные нарушения, действие обезболивающих веществ, кома и т.д.);
больные с параличами и/или нарушением поверхностной и глубокой чувствительности.
Слайд 37Смена положения в постели каждые 2 часа
Положение Симса
Положение «лёжа
на животе»
Положение «лёжа на спине»
.
Полусидячее
положениеСлайд 39 Профилактика пролежней состоит в следующем: - каждые 2 часа менять
положение пациента, осматривая места возможного образования пролежней; - перестилая пациенту постель,
следить, чтобы на простыне не было крошек, складок; - немедленно менять мокрое или загрязненное белье; - под крестец и копчик подкладывать резиновый круг, помешенный в чехол, а под пятки, локти, затылок - ватно-марлевые круги; - использовать противопролежневый матрац; - рекомендуется осуществлять массаж тканей в области возможного образования пролежней вращательными движениями; - утром и вечером обмывать места, где чаще всего образуются пролежни, теплой водой и протирать их ватным тампоном, смоченным 10 % раствором камфорного спирта, 0,5 % раствором нашатырного спирта или 1-2 % раствором танина в спирте, 1 % раствором салицилового спирта, туалетным или разведенным столовым уксусом (протирая кожу, этим же тампоном необходимо делать легкий массаж); - при появлении пролежней (покраснение кожи) 1-2 раза в сутки смазывать кожу 5-10 % раствором калия перманганата; - полноценное питание с достаточным содержанием белков, витаминов и калорий.Слайд 40Лечение пролежней
Целью лечения является восстановление кожных
покровов в области пролежня. В зависимости от стадии процесса достичь
этого можно консервативными мероприятиями (очищение раны, стимуляция образования грануляций, защита их от высыхания и вторичного инфицирования) либо оперативным путем (хирургическое удаление некрозов и закрытые пролежневой раны).При первой и второй стадиях процесса обычно ограничиваются консервативным лечением, при третьей и четвертой стадиях предпочтительней оперативное вмешательство.