Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Острые и хронические лейкозы, агранулоцитоз
Содержание
- 1. Острые и хронические лейкозы, агранулоцитоз
- 2. Лейкозы (лейкемии)Злокачественные опухоли кроветворной ткани с первичной
- 3. Слайд 3
- 4. Классификация острыехроническиеСубстрат опухоли – недифференцированные клетки- бластыБолеют
- 5. Этиология Ионизирующая радиация (рост заболеваемости острыми лейкозами
- 6. Патогенез Клоновая теорияЛейкозные клетки являются потомством одной
- 7. ПатогенезклеткаЭтиологический факторПовреждение генетического аппарата клетки клонГиперпролиферация, но сохраниется способность к дифференциации
- 8. ПатогенезПовторные мутацииИнтенсивная пролиферация, утрата способности к дифференциации, активация онкогенов, мутация генов, контролирующих апоптозОпухолевый клон
- 9. ПатогенезУгнетение нормальных ростков кроветворения в костном мозгеЗамена
- 10. острый лейкозэто злокачественное заболевание системы кроветворения, которое
- 11. НАПРАВЛЕНИЕ К ГЕМАТОЛОГУОСТРЫЙ ЛЕЙКОЗДИСПЛАЗИЯ КРОВЕТВОРЕНИЯ. АНЕМИЧЕСКИЙ (ИЛИ ДРУГОЙ) СИНДРОМ
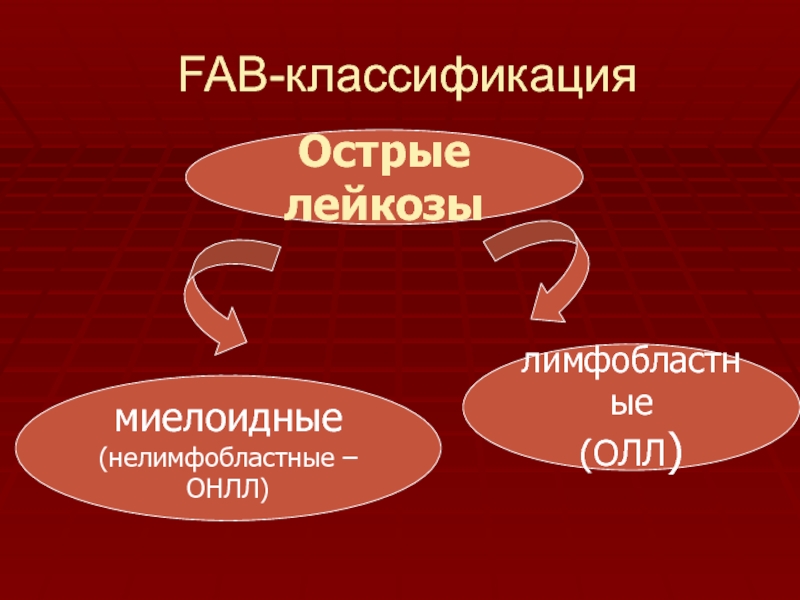
- 12. Современная классификация острых лейкозовFAB (Франко-Американо-Британской, 1976 г.)основанна
- 13. FAB-классификация Острые лейкозымиелоидные (нелимфобластные – ОНЛЛ)лимфобластные (ОЛЛ)
- 14. Эти типы выделяют в зависимости от принадлежности
- 15. Острые миелобластные лейкозы в зависимости от
- 16. Острые лимфобластные лейкозы • L1 – о. лимфобластный
- 17. Клиника варианты начала Острое – лихорадка, слабость,
- 18. Клиника варианты началаМедленное – нарастающая слабость, снижение
- 19. Стадия развернутой клинической картиныРазвивается вследствие интенсивной пролиферации,
- 20. Гиперпластический синдромОбусловлен лейкозной инфильтрацией тканейБезболезненное увеличение лимфотических
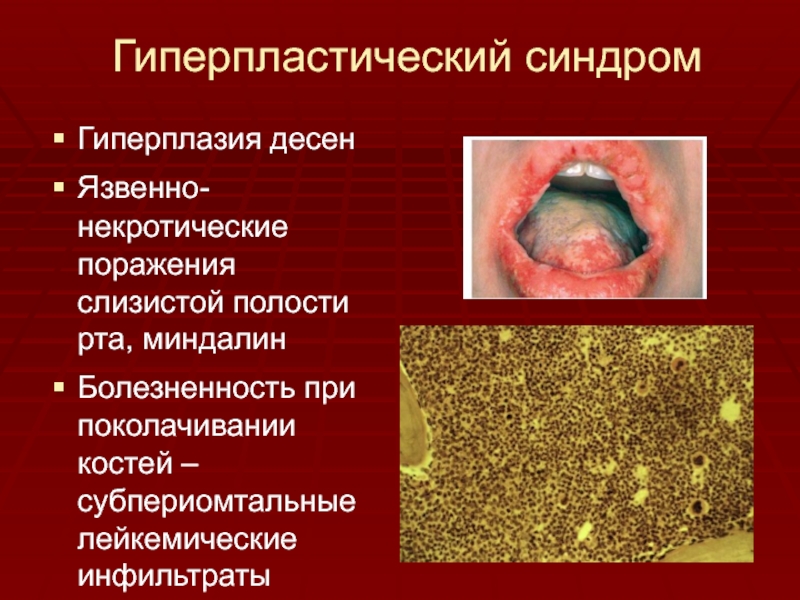
- 21. Гиперпластический синдромГиперплазия десенЯзвенно-некротические поражения слизистой полости рта, миндалинБолезненность при поколачивании костей – субпериомтальные лейкемические инфильтраты
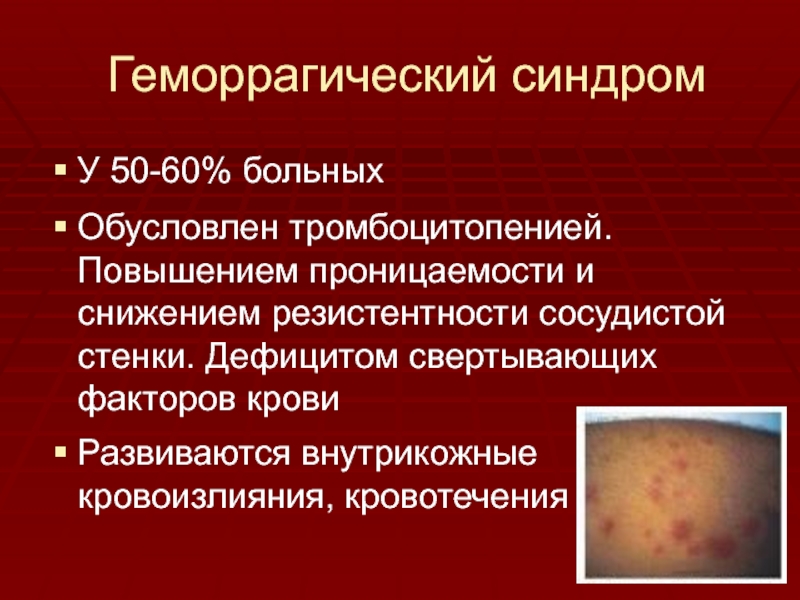
- 22. Геморрагический синдромУ 50-60% больныхОбусловлен тромбоцитопенией. Повышением проницаемости
- 23. Анемический синдромИнтоксикационный синдромИммунодефицитный синдром: нарушается клеточный и
- 24. Внекостномозговые проявленияНейролейкемия:МЕНИНГИАЛЬНАЯ ФОРМА – головная боль, тошнота,
- 25. Поражение мочеполовой системыЛейкозная инфильтрация яичек, яичников –
- 26. Внекостномозговые проявленияПоражение органов пищеварения (пищевод, желудок, кишечник,
- 27. Диагностика ЖалобыАнамнезОбъективный осмотрОБЩИЙ АНАЛИЗ КРОВИ:Анемия – нормохромная, нормоцитарнаяРетикулоцитопенияТромбоцитопенияИзменение общего количества лейкоцитов
- 28. ОБЩИЙ АНАЛИЗ КРОВИ: Лейкемическая форма (100X109)Сублейкемическая (15X109)Алейкемическая
- 29. Миелограмма Количество бластов – более 20% от
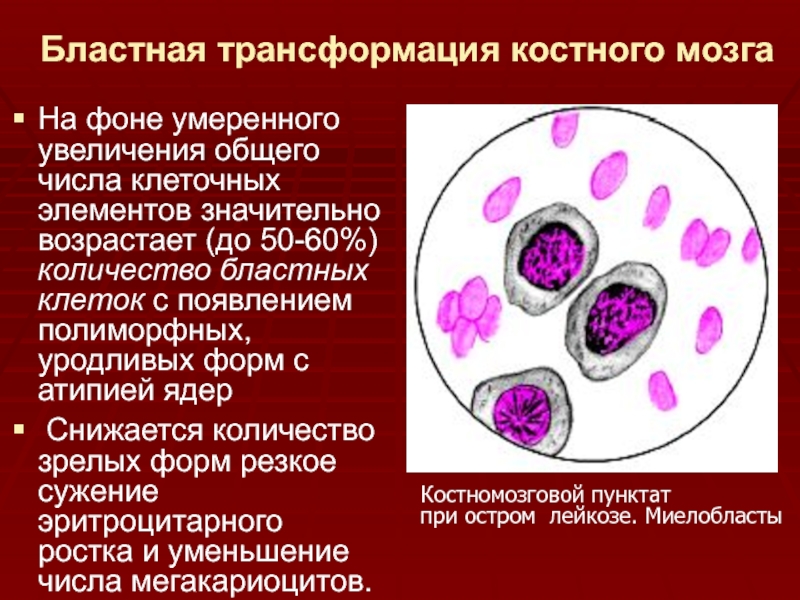
- 30. Бластная трансформация костного мозгаНа фоне умеренного увеличения
- 31. Диагностика цитохимическое исследование для определения вариантов острого
- 32. цитохимическое исследованиеВыявляем в бластах: гликоген, липиды, пероксидазуП+,
- 33. Иммунофенотипирование На поверхности клетки есть рецепторы –
- 34. Иммунофенотипирование По рецепторам определяют линейность
- 35. Цитогенетические методыИсследование кариотипаИзменения в длинном или коротком
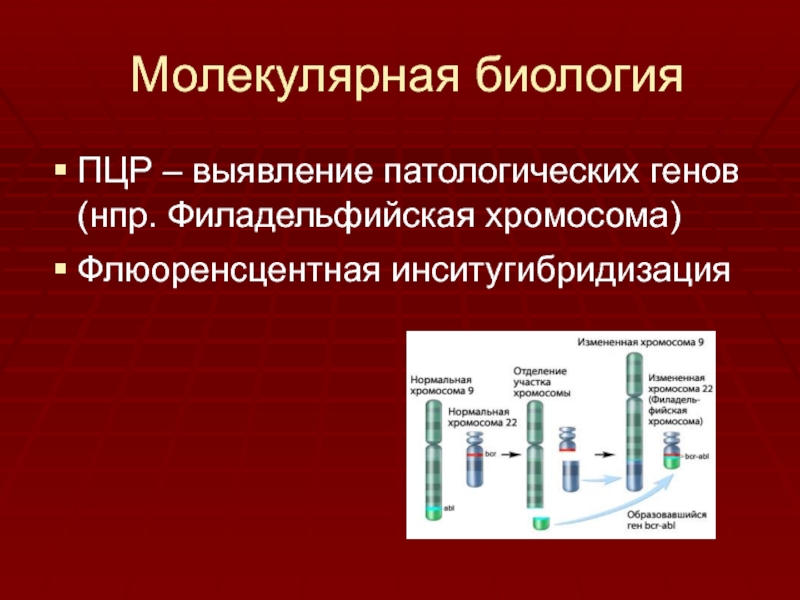
- 36. Молекулярная биологияПЦР – выявление патологических генов (нпр. Филадельфийская хромосома)Флюоренсцентная инситугибридизация
- 37. ДиагностикаИммунологические и цитогенетические методы – для определения
- 38. Клинико-гематологические стадииПервый острый период – от начала
- 39. Клинико-гематологические стадииРецидив – возврат активной стадии после
- 40. лечениеЦитостатическая терапия, основанная на программах, составленных в
- 41. Слайд 41
- 42. лечениеХимиопрепараты: не различают здоровые и опухолевые клетки
- 43. основной метод лечения - полихимиотерапия, которая включает
- 44. Современные программы лечения ОМЛ включают в себя
- 45. В течение последних 20 лет характер постремиссионной
- 46. Важной составляющей современной терапии ОМЛ является трансплантация
- 47. Основными принципами терапии ОЛЛ являютсямногокомпонентность с использованием
- 48. факторы неблагоприятного прогнозавозраст старше 60 (до 60
- 49. факторы неблагоприятного прогнозадлительное время достижения постоянной ремиссии
- 50. Трансплантация стволовых клетоккак и химиотерапия, преследует цель
- 51. Задачав мае 1937 года после гастролей в
- 52. У пациента взяли кровь на исследование. На
- 53. История болезни Шаляпина вошла в зарубежные учебники
- 54. Хронический лейкозсистемный процесс поражения кроветворной (гемопоэтической) ткани
- 55. Хронические лейкозы подразделяются: хронические лимфоцитарные лейкозы хронические
- 56. Хронический лимфолейкоз Встречается обычно у лиц старше
- 57. Хронический лимфолейкозЛейкозные инфильтраты диффузно поражают костный мозг,
- 58. Хронический лимфолейкоз классификация по K.R.Rai
- 59. Хронический лимфолейкозОбщий анализ крови:ЛейкоцитозРезкое увеличиение количества лимфоцитов (80-90%)Нормохромная анемияУвеличение СОЭ
- 60. Миелограмма Лимфоидная инфильтрация (лимфоцитов более 30%)Уменьшение клеток
- 61. Критерии диагноза ХЛЛАбсолютное количество лимфоцитов перифирической крови
- 62. Хронический лимфолейкозустановлено, что стандартная химиотерапия не излечивает
- 63. Лечение При минимальных проявлениях болезни без признаков
- 64. Лечение При значительном увеличении лимфатических узлов и
- 65. Хронический лимфолейкозХимиотерапия: алкилирующие агенты: хлорбутин, лейкеран, циклофосфанНуклеозидные
- 66. хронический миелолейкозНаиболее характерной цитогенетической особенностью является наличие
- 67. Хронический миелоцитарный лейкоз: классификацияХронический миелоцитарный лейкоз с
- 68. Клинические проявления хронического миелолейкозаобщая слабость, ощущение тяжести
- 69. Атипичные формы хронического миелолейкоза: эозинофильная, характеризующаяся
- 70. Патологоанатомические изменения при хроническом миелозе выражаются прежде
- 71. Общий анализ кровиЛейкоцитозСдвиг влево с появлением молодых
- 72. Миелограмма Уменьшено содержание эритрокариоцитовсодержание мегакариоцитов и миелокариоцитов
- 73. Фазы теченияНачальнаяХроническая стабильная – четко выраженная клинико-гематологическая
- 74. Лечение Лечить надо в хронической стадии, не
- 75. ЛечениеХИМИОТЕРАПИЯ: гидроксимочевина, алкилирующие препараты (миелосан); ингибиторы тирозинкиназы
- 76. Агранулоцитоз – клинико-гематологичесий синдром, характеризующийся лейкопенией и
- 77. Агранулоцитоз: синдром общего заболевания у детей встречается
- 78. ЭТИОПАТОГЕНЕЗ:Ионизирующая радиация, лучевая терапия, химические вещества (бензол),
- 79. Диагноз:Клиническиеобщая слабость, гингивит, стоматитязвенно-некротическое поражение слизистых оболочек
- 80. 2. ЛабораторныеВ периферической крови: лейкопения (1-2) •
- 81. Диагноз: основывается на клиническом симптомокомплексе и характерных
- 82. Лечение агранулоцитоза Устранение причинных факторов Создание
- 83. Лечение агранулоцитоза:Глюкокортикоидные препараты преимущественно при иммунном агранулоцитозе
- 84. Скачать презентанцию
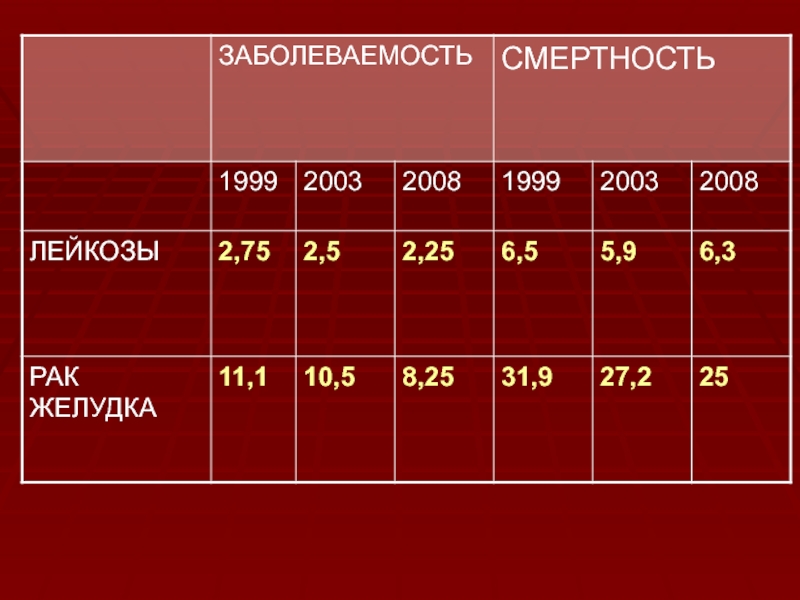
Лейкозы (лейкемии)Злокачественные опухоли кроветворной ткани с первичной локализацией в костном мозге и последующей диссеминацией в периферической крови, селезенке, лимфатических узлах и других тканяхЗаболеваемость – 13 случаев на 100000 тыс. населения
Слайды и текст этой презентации
Слайд 1Острые и хронические лейкозы,
агранулоцитоз
Е.И. Адаменко
3-я кафедра внутренних болезней
БГМУ
Слайд 2Лейкозы (лейкемии)
Злокачественные опухоли кроветворной ткани с первичной локализацией в костном
мозге и последующей диссеминацией в периферической крови, селезенке, лимфатических узлах
и других тканяхЗаболеваемость – 13 случаев на 100000 тыс. населения
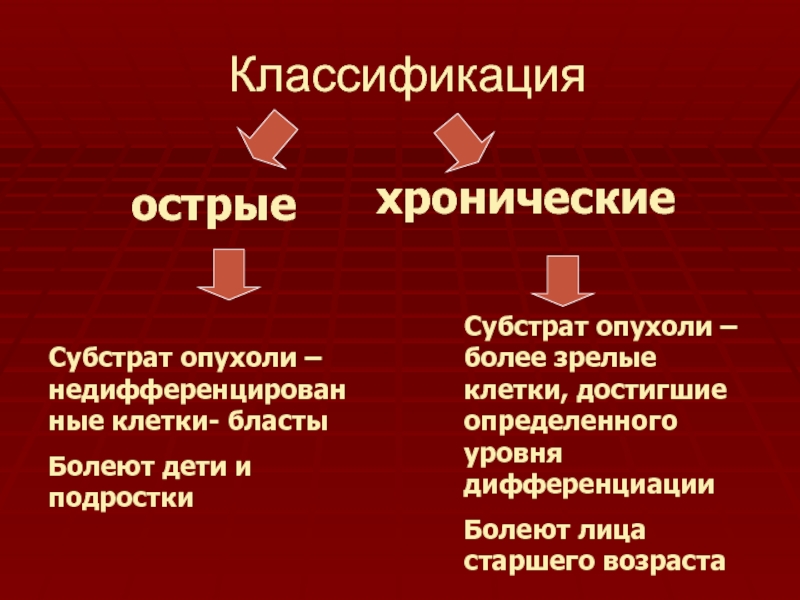
Слайд 4Классификация
острые
хронические
Субстрат опухоли – недифференцированные клетки- бласты
Болеют дети и подростки
Субстрат
опухоли – более зрелые клетки, достигшие определенного уровня дифференциации
Болеют лица
старшего возрастаСлайд 5Этиология
Ионизирующая радиация (рост заболеваемости острыми лейкозами через 5 лет
среди жителей Херосимы и Нагасаки
Химические вещества (бензол и др. ароматические
углеводороды)Вирусы (Эпштейна-Барра в развитии лимфомы Беркитта, ретровируса HTLV в развитии Т-клеточного лимфолейкоза (ИНДУЦИРУЮТ КЛЕТОЧНОЕ ДЕЛЕНИЕ)
Генетические и наследственные факторы, хромосомные аномалии (при болезни Дауна острый миелоидный лейкоз в 20 раз чаще, синдром Клайнфельтера 47XXY, анемия Фанкони)
Слайд 6Патогенез
Клоновая теория
Лейкозные клетки являются потомством одной мутировавшей гемопоэтической клетки-предшественницы
Доказательство-
обнаружение в опухолевых клетках одних и тех же хромосомных аббераций
и одного и того же вида изофермента глюкозо-6-фосфатдегидрогеназыОсновные свойства лейкозных клеток: неспособность к дифференциации и способность к чрезмерной пролиферации и накоплению в костном мозге
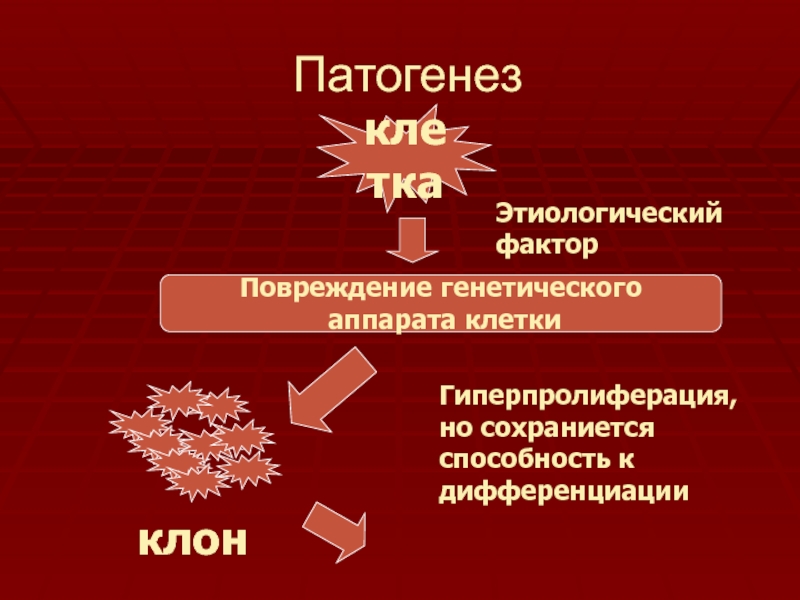
Слайд 7Патогенез
клетка
Этиологический фактор
Повреждение генетического
аппарата клетки
клон
Гиперпролиферация, но сохраниется способность к
дифференциации
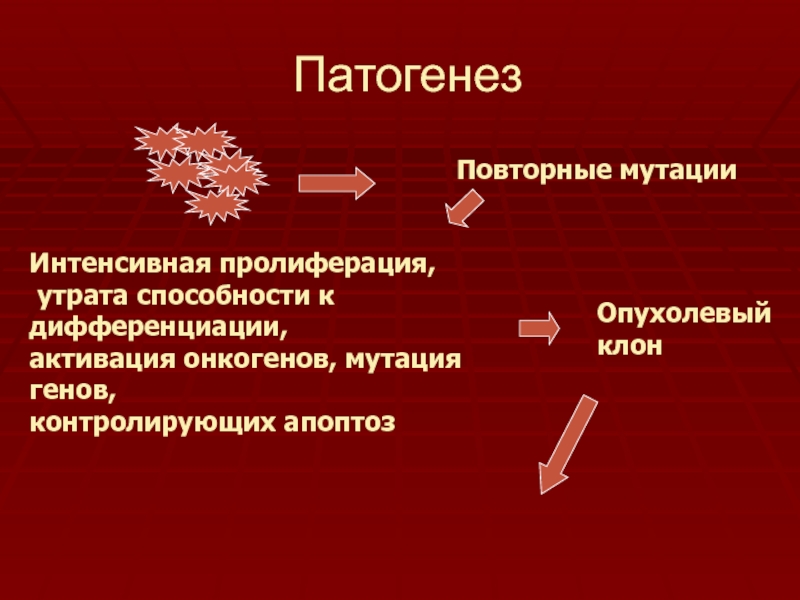
Слайд 8Патогенез
Повторные мутации
Интенсивная пролиферация,
утрата способности к дифференциации,
активация онкогенов, мутация
генов,
контролирующих апоптоз
Опухолевый клон
Слайд 9Патогенез
Угнетение нормальных ростков кроветворения в костном мозге
Замена дифференцированных клеток бластами
Появление
способности лейкозных клеток расти и размножаться вне органов кроветворения
Уход лейкозных
клеток из-под контроля цитостатической терапииЗакон опухолевой прогрессии (по Фулдсу)
Слайд 10острый лейкоз
это злокачественное заболевание системы кроветворения, которое характеризуется первичным поражением
костного мозга морфологически незрелыми клетками (бластами)
субстрат болезни представлен бластными
клетками Слайд 11НАПРАВЛЕНИЕ К ГЕМАТОЛОГУ
ОСТРЫЙ ЛЕЙКОЗ
ДИСПЛАЗИЯ КРОВЕТВОРЕНИЯ. АНЕМИЧЕСКИЙ (ИЛИ ДРУГОЙ) СИНДРОМ
Слайд 12Современная классификация острых лейкозов
FAB (Франко-Американо-Британской, 1976 г.)
основанна на клоновой теории
их патогенеза и на представлении о том, что каждая опухолевая
клетка имеет своего «нормального» предшественникаположены в основу цитоморфологические и цитохимические методы исследования
Особенно велика роль этих методов в верификации острых миелоидных лейкозов, где результатов морфологического и цитохимического исследований в большинстве случаев бывает достаточно для постановки окончательного диагноза.
Слайд 14Эти типы выделяют в зависимости от принадлежности популяции бластных (лейкемических)
клеток к лимфоидному или миелоидному росткам кроветворения
Лимфоидный росток
представлен клетками 2 линий дифференцировки (созревания) — B- и T-линейной направленности, а миелоидный росток — 6 клеточными линиями, к финальным этапам созревания которых относят моноциты, сегментоядерные нейтрофилы, базофилы, эозинофилы, эритроциты и тромбоциты. В свою очередь опухолевые клетки по своей природе могут принадлежать каждой из перечисленных линий дифференцировки клеток лимфоидной или миелоидной природы.
Слайд 15Острые миелобластные лейкозы
в зависимости от типа бластных клеток, особенности
ядра и цитоплазмы
• М0 – о. миелобластный лейкоз с
минимальной миелоидной дифференцировкой бластов
• М1 – о. миелобластный лейкоз без созревания
• М2 – о. миелобластный лейкоз с созреванием
• М3 – о. промиелоцитарный лейкоз
• М4 – о. миеломонобластный лейкоз
• М4эоз.- о. миеломонобластный лейкоз с эозинофилией
• М5а – о. монобластный лейкоз без созревания
• М5б – о. монобластный лейкоз с созреванием
• М6 – о. эритромиелоз
• М7 – о. мегакариобластный лейкоз
Слайд 16Острые лимфобластные лейкозы
• L1 – о. лимфобластный лейкоз с микроформой бластов
• L2
– о. лимфобластный лейкоз с гетерогенными формами бластов • L3 – о.
лимфобластный лейкоз с беркиттоподобнымибластами
Слайд 17Клиника
варианты начала
Острое – лихорадка, слабость, выраженная интоксикация, боли в
суставах, при глотании, в животе. Часто трактуют как ОРВИ
С выраженными
геморрагическими явлениями – у 10%, развиваются профузные кровотечения различной локализацииСлайд 18Клиника
варианты начала
Медленное – нарастающая слабость, снижение трудоспособности, боли в костях,
мышцах, суставах, небольшое увеличение лимфатических узлов, геморрагии на коже
Бессимптомное –
обнаруживается случайноСлайд 19Стадия развернутой клинической картины
Развивается вследствие интенсивной пролиферации, накопления лейкозных клеток
и выраженных внекостномозговых проявлений
Слабость, утомляемость, боли в костях, суставах. В
животе. Повышение температуры5 основных синдромов
Слайд 20Гиперпластический синдром
Обусловлен лейкозной инфильтрацией тканей
Безболезненное увеличение лимфотических узлов, печени, селезенки,
миндалин, из-за сдавления верхней полой вены увеличенными лимфотическими узлами средостения
- одышка, цианоз, отечность шеи, набухание шейных венСлайд 21Гиперпластический синдром
Гиперплазия десен
Язвенно-некротические поражения слизистой полости рта, миндалин
Болезненность при поколачивании
костей – субпериомтальные лейкемические инфильтраты
Слайд 22Геморрагический синдром
У 50-60% больных
Обусловлен тромбоцитопенией. Повышением проницаемости и снижением резистентности
сосудистой стенки. Дефицитом свертывающих факторов крови
Развиваются внутрикожные кровоизлияния, кровотечения
Слайд 23Анемический синдром
Интоксикационный синдром
Иммунодефицитный синдром: нарушается клеточный и гуморальный иммунитет, фагоцитарная
функция лейкоцитов, снижением активности комплемента – развиваются тяжелые инфекционно-воспалительные процессы,
септическое состояниеСлайд 24Внекостномозговые проявления
Нейролейкемия:
МЕНИНГИАЛЬНАЯ ФОРМА – головная боль, тошнота, рвота, светобоязнь
ЭНЦЕФАЛИТИЧЕСКАЯ –
нарушение сна. Бред. Галлюцинации, головная боль
ДИЭНЦЕФАЛЬНАЯ – патологическая сонливость, нарушение
терморегуляцииМЕНИНГОМИЕЛИТИЧЕСКАЯ – парезы, параличи
ПОЛИРАДИКУЛОНЕВРИТИЧЕСКАЯ – нарушение чувствительности, выпадение рефлексов
Слайд 25Поражение мочеполовой системы
Лейкозная инфильтрация яичек, яичников – безболезненное увеличение
Поражение полового
члена – длительная болезненная эрекция
Лейкозная инфильтрация предстательной железы, уретры, мочевого
пузыряСлайд 26Внекостномозговые проявления
Поражение органов пищеварения (пищевод, желудок, кишечник, печень, селезенка)
Поражение почек
Поражение
легких
Поражение сердца
Поражение эндокринной системы, костно-мышечной системы, глаз
Слайд 27Диагностика
Жалобы
Анамнез
Объективный осмотр
ОБЩИЙ АНАЛИЗ КРОВИ:
Анемия – нормохромная, нормоцитарная
Ретикулоцитопения
Тромбоцитопения
Изменение общего количества
лейкоцитов
Слайд 28ОБЩИЙ АНАЛИЗ КРОВИ:
Лейкемическая форма (100X109)
Сублейкемическая (15X109)
Алейкемическая (2,5X109)
Бластемия
Уменьшение зрелых нейтрофилов
Феномен ''провала'‘
– отсутствие юных, палочкоядерных и небольшое количество сегментоядерных лейкоцитов
Исчезновение эозинофилов,
базофилов, увеличение СОЭСлайд 29Миелограмма
Количество бластов – более 20% от числа всех клеток
Выраженная
редукция эритроидного, гранулоцитарного и мегакариоцитарного ростков, что проявляется резким уменьшением
количества соответствующих клетокСтернальная пункция грудины
Трепатобиопсия крыла
подвздошной кости
Слайд 30Бластная трансформация костного мозга
На фоне умеренного увеличения общего числа клеточных
элементов значительно возрастает (до 50-60%) количество бластных клеток с появлением
полиморфных, уродливых форм с атипией ядерСнижается количество зрелых форм резкое сужение эритроцитарного ростка и уменьшение числа мегакариоцитов.
Костномозговой пунктат
при остром лейкозе. Миелобласты
Слайд 31Диагностика
цитохимическое исследование для определения вариантов острого лейкоза( мазки периферической
крови, пунктаты костного мозга, лейкоконцентрат венозной крови, спинномозговой жидкости, аспираты
лимфатических узлов, селезенки, лейкозных инфильтратов различной локализации)Позволяет разделить на 2 группы: ОЛЛ, ОМЛ
Слайд 32цитохимическое исследование
Выявляем в бластах: гликоген, липиды, пероксидазу
П+, Л+, Гл+
- это ОМЛ
П-, Л-, Гл+ - это
ОЛЛСлайд 33Иммунофенотипирование
На поверхности клетки есть рецепторы – это антигены (кластеры
дифференцировки), нпр СД 34 – стволовая клетка
К каждому рецептору получены
моноклональные АТ, к которым привязан флюорохром. АТ+АГ – светитсяПрибор – проточный цитофлюоримерт
Слайд 34Иммунофенотипирование
По рецепторам определяют
линейность
(лимфо-, миело) зрелость (острый или хронический)
Слайд 35Цитогенетические методы
Исследование кариотипа
Изменения в длинном или коротком плече хромосомы:
Транслокация
Делеция
(утрата)
Инверсия (поворот на 180°)
Инсерция (включение нового материала)
Слайд 36Молекулярная биология
ПЦР – выявление патологических генов (нпр. Филадельфийская хромосома)
Флюоренсцентная инситугибридизация
Слайд 37Диагностика
Иммунологические и цитогенетические методы – для определения вариантов лейкоза, что
важно для подбора терапии
Рентгенография и томография органов грудной клетки
ЭКГ
Ультразвуковое исследование
Компьютерная
томографияСпинномозговая пункция
Слайд 38Клинико-гематологические стадии
Первый острый период – от начала заболевания до получения
эффекта от цитостатической терапии
Ремиссия:
Полная – нормализация клинической картины, периферической крови
и миелограммыНеполная – нормализация клинического состояния, гемограммы, но в миелограмме бластов не более 20%
Слайд 39Клинико-гематологические стадии
Рецидив – возврат активной стадии после полной клинико-гематологической ремиссии
в результате выхода остаточной лейкозной клеточной популяции из-под контроля проводимой
поддерживающей терапии 9клиника, бласты в периферической крови, более 5 % бластов в миелограмме)Выздоровление – ремиссия более 5 лет
Терминальная стадия
Слайд 40лечение
Цитостатическая терапия, основанная на программах, составленных в зависимости от патоморфологических
форм, генетических аномалий и др.
Принципы: несколько цитостатиков с разными механизмами
действия, цикличность и прерывистость (очень токсична), достаточная длительностьСлайд 42лечение
Химиопрепараты:
не различают здоровые и опухолевые клетки – это объясняет
токсичность;
Действуют на ДНК, т.е. на быстро делящиеся клетки – поражается
слизистая ЖКТ, здоровые клетки костного мозгаСлайд 43основной метод лечения - полихимиотерапия, которая включает несколько этапов
I —
индукция (достижение) ремиссии, направленная на уничтожение или значительное уменьшение объема
опухолевого клона и нормализацию кроветворенияII — консолидация ремиссии, целью которой является уничтожение оставшихся (резидуальных) лейкемических клеток
III этапом является поддерживающая терапия, преследующая те же цели, что и консолидация, однако потенциально воздействующая на опухолевые клетки, пережившие предыдущие этапы лечения
На сегодняшний день в целом ряде исследований в качестве альтернативы поддерживающей терапии используется трансплантация гемопоэтических стволовых клеток (ГСК).
Слайд 44Современные программы лечения ОМЛ включают в себя на этапе индукции
ремиссии базисную антрациклин-цитарабиновую комбинацию (схема «7+3»): цитарабин 100мг/м² в день
7 дней + противоопухолевый антибиотик: даунорубицин 45 мг/м² в день 3 дня.Слайд 45В течение последних 20 лет характер постремиссионной терапии претерпел значительные
изменения. В настоящее время в большинстве лечебных протоколов преимущественно у
больных моложе 60—65 лет проводится интенсификация лечения путем эскалации доз цитарабина, что позволяет увеличить безрецидивную выживаемость, уменьшить общую продолжительность химиотерапии, а также отказаться от проведения длительной (на протяжении 2 лет) поддерживающей терапии низкими или стандартными дозами цитостатиков. Перечисленные лечебные подходы в целом позволяют получить ремиссии более чем у 70% больных, а также увеличить 5-летнюю безрецидивную выживаемость до 45—50%Слайд 46Важной составляющей современной терапии ОМЛ является трансплантация ГСК. Источником ГСК
служит костный мозг или периферическая кровь. При ОМЛ, как и
при других гемобластозах, применяют аллогенную трансплантацию ГСК от родственного или неродственного донора и аутологичную трансплантацию (трансплантация собственных ГСК при отсутствии поражения костного мозга, т.е. в периоде ремиссии).Кроме того, проводятся аллогенная трансплантация ГСК пуповинной крови и трансплантация костного мозга или ГСК из периферической крови от гомозиготного близнеца (сингенная трансплантация), однако два последних метода используются крайне редко
Слайд 47Основными принципами терапии ОЛЛ являются
многокомпонентность с использованием цитостатиков с различными
механизмами действия, глюкокортикостероидов, трансплантации ГСК, использование новых молекулярно-направленных препаратов (ингибитор
ABL-тирозинкиназы – иматиниб)индукция ремиссии построена по единому принципу и включает 2 фазы продолжительностью по 4 нед с использованием таких противоопухолевых препаратов, как винкристин, преднизолон, аспарагиназа, рубомицин, цитарабин, 6-меркаптопурин в зависимости от принадлежности больного к группе высокого или низкого риска
Слайд 48факторы неблагоприятного прогноза
возраст старше 60 (до 60 обязательный протокол, после
– сопутствующие заболевания, выдержит ли?)
Пол (для детей, мальчики хуже переносят
химиотерапию)лейкоцитоз до начала химиотерапии (отражает объем опухолевой массы, 100 × 10 9 – может быть туморлизис синдром)
активность ЛДГ (рост в быстроделящихся клетках, определяет прогноз индукции ремиссии
Снижение уровня ферритина
Слайд 49факторы неблагоприятного прогноза
длительное время достижения постоянной ремиссии
неблагоприятный иммунофенотип
(ТклОЛЛ)
шанс пережить 5-летний рубеж без рецидива имеют около 61%
больных, при выявлении 2 факторов — лишь 25%. В то же время никто из пациентов не дожил до указанного срока при выявлении 3 и более прогностически неблагоприятных факторов Слайд 50Трансплантация стволовых клеток
как и химиотерапия, преследует цель уничтожения опухолевых клеток
указанный метод лечения является этапом терапии и не может рассматриваться
как замена химиотерапииТрансплантация схематично осуществляется следующим образом:
Сначала больному проводится так называемая миелоаблативная (уничтожающая как нормальное, так и опухолевое кроветворение) химио- и/или лучевая терапия, которая иначе называется режимом кондиционирования.
Затем больному осуществляется инфузия ГСК. Противоопухолевый эффект трансплантации получают за счет не только миелоаблативной химиотерапии, но и развития реакции «трансплантат против лейкоза», при котором донорские иммунокомпетентные клетки действуют на лейкемические клетки реципиента, пережившие терапию высокими дозами цитостатиков.
Слайд 51Задача
в мае 1937 года после гастролей в Японии и Америке
всегда энергичный и неутомимый Шаляпин вернулся в Париж обессиленным, очень
бледным и со странным «украшением» на лбу - шишкой зеленоватого цвета, по поводу которой он невесело шутил: «Еще вторая, и я буду настоящим рогоносцем!» Домашний врач месье Жандрон объяснил его состояние обычной усталостью и посоветовал певцу отдохнуть на популярном в то время курорте под Веной. Однако курортная жизнь не заладилась. Превозмогая нарастающую слабость, осенью Шаляпин все же дал несколько концертов в Лондоне, а когда приехал домой, доктор Жандрон встревожился не на шутку и пригласил на консилиум лучших французских врачей.Слайд 52У пациента взяли кровь на исследование. На другой день ответ
был готов. Жене певца Марии Викентьевне сообщили: у мужа белокровие
- лейкемия - и жить ему осталось месяца четыре, от силы пять. Пересадку костного мозга тогда еще не делали, лекарств, подавляющих выработку «злокачественных» лейкоцитов, тоже не существовало. Чтобы хоть как-то притормозить развитие болезни, медики рекомендовали единственно возможное средство - переливание крови. Донором оказался француз по фамилии Шьен, а по-русски - Шариков. Не подозревавшего о страшном диагнозе Шаляпина это обстоятельство крайне забавляло. Он утверждал, что после курса процедур при первом же выступлении залает на сцене, как собака. Но о возвращении в театр не могло быть и речи. Пациенту становилось все хуже: в марте он уже не поднимался с постели.Слайд 53История болезни Шаляпина вошла в зарубежные учебники гематологии как весьма
редкий случай. «Этого просто не может быть! - разводили руками
доктора. - Богатырское телосложение и - лейкемия, да еще в таком возрасте!» Ведь острый миелобластный лейкоз, которым страдал Федор Иванович, практически не встречается на седьмом десятке.Необычная шишка на лбу тоже получила объяснение. За зеленоватый цвет, вызванный повышенной активностью лейкоцитарного фермента - миелопероксидазы, специалисты назвали эту опухоль хлоромой (от греческого chloros - «зеленый»). Она образуется при скоплении под кожей патологически измененных клеток крови (гранулоцитов). Хлорома - визитная карточка миелобластного лейкоза: как правило, она служит первым признаком заболевания.
Слайд 54Хронический лейкоз
системный процесс поражения кроветворной (гемопоэтической) ткани с нарушением созревания
клеток
Заболевание начинается постепенно, протекает крайне неоднородно
Отличаются от острых лейкозов
дифференцировкой опухолевых клеток и более длительным стадийным течением В отличие от острого, при хроническом лейкозе клетки крови успевают «дозреть», но подавляющее большинство получившихся клеток крови
не способно выполнять свою прямую функцию
Слайд 55Хронические лейкозы подразделяются:
хронические лимфоцитарные лейкозы
хронические миелоцитарные лейкозы
При хроническом
лимфолейкозе происходит пролиферация и увеличение в периферической крови количества зрелых
лимфоцитов на фоне лимфоцитарной инфильтрации костного мозга, лимфатических узлов, селезенки, печени и других органах и системах (В-клеточные, Т-клеточные)Хронический миелолейкоз проявляется поражением гранулоцитарного ростка костного мозга, а также тромбоцитарного и эритроцитарного ростка.
Слайд 56Хронический лимфолейкоз
Встречается обычно у лиц старше 40 лет
Мужчины болеют
в два раза чаще женщин
Проявления: общие для
хронических лейкозов — слабость, потливость, головокружение, кровоточивость из десен, повышение температуры тела а также отмечается значительное и распространенное увеличение лимфатических узлов: околоушных, подмышечных, паховых, иногда лимфатических узлов брюшной полости.
Слайд 57Хронический лимфолейкоз
Лейкозные инфильтраты диффузно поражают костный мозг, лимфатические узлы, которые
могут достигать значительных размеров, образуя мягкие или плотноватые пакеты, а
также сдавливать соседние органы. Лимфатические узлы умеренно плотные, между собой не спаяны, при пальпации безболезненны. Иногда они увеличиваются до размеров куриного яйца. В этом случае могут развиться патологические расстройства функции внутренних органов, связанные с их сдавлением (например, сдавление венозных стволов) Селезенка резко увеличена, в отдельных случаях ее масса составляет несколько килограммов. Печень увеличена в меньшей степени.Имеется выраженная иммунодепрессия и предрасположенность к инфекционным осложнениям (часто герпес zoste).
Прогноз относительно хороший, заболевание протекает длительно с высокими показателями выживаемости. Однако в финале может развиться бластный криз.
Слайд 59Хронический лимфолейкоз
Общий анализ крови:
Лейкоцитоз
Резкое увеличиение количества лимфоцитов (80-90%)
Нормохромная анемия
Увеличение СОЭ
Слайд 60Миелограмма
Лимфоидная инфильтрация (лимфоцитов более 30%)
Уменьшение клеток гранулоцитарного ряда
ПУНКЦИЯ
ЛИМФАТИЧЕСКОГО УЗЛА
ПУНКЦИЯ СЕЛЕЗЕНКИ
Выявление ХЛЛ подчас бывает случайной находкой при анализе
кровиСлайд 61Критерии диагноза ХЛЛ
Абсолютное количество лимфоцитов перифирической крови ≥ 10,0 ×
10° (№=1,2-3,5)
≥30% лимфоцитов в аспирате костного мозга
Иммунологическое подтверждение В-клеточного клона,
который содержит СД 5 и СД 23
Слайд 62Хронический лимфолейкоз
установлено, что стандартная химиотерапия не излечивает , часто развиваются
токсические осложнения, назначается при:
Удвоении числа лимфоцитов менее чем за 6
мес.Инфильтрации костного мозга свыше 80% лимфоцитов
Комплексных хромосомных нарушениях
Слайд 63Лечение
При минимальных проявлениях болезни без признаков прогрессирования (лейкоцитоз стабильно
не превышает 20-30*109/л, нормальные показатели эритро- и тромбоцитопоэза, лимфатические узлы,
печень и селезенка не увеличены или увеличены незначительно) можно воздержаться от терапии.При появлении первых симптомов прогрессирования проводят первичносдерживающую терапию хлорбутином, циклофосфаном, преднизолоном
Хлорбутин (лейкеран) назначают по 5-10 мг 1-3 раза в неделю длительно (иногда годами), на все то время, пока указанные дозы оказываются достаточными для сохранения стабильной картины заболевания.
Циклофосфан назначают внутрь или парентерально ( внутримышечно или внутривенно) по 200 мг в день или 400 мг через день до общей курсовой дозы 6000-8000 мг, после чего следует сделать перерыв на 2-4 нед.
Слайд 64Лечение
При значительном увеличении лимфатических узлов и селезенки применяют комбинации
цитостатических и гормональных препаратов, наиболее часто следующие схемы:
СОР:
винкристин 2 мг
внутривенно в 1-й день;циклофосфан 400 мг/м2 внутривенно и внутримышечно ежедневно с 1-го по 5-й день;
преднизолон 40 мг/м2 внутрь ежедневно с 1-го по 5-й день.
Лечение проводят повторными курсами с интервалом в 14-20 дней.
Слайд 65Хронический лимфолейкоз
Химиотерапия:
алкилирующие агенты: хлорбутин, лейкеран, циклофосфан
Нуклеозидные аналоги (флударабин, пентостатин)
Биологическая
терапия – интерфероны
Моноклональные антитела – ритуксимаб
Трансплантация костного мозга – ограничено
из-за возрастного фактораСпленэктомия – при аутоиммунной анемии, тромбоцитопенией
Слайд 66хронический миелолейкоз
Наиболее характерной цитогенетической особенностью является наличие филадельфийской хромосомы: результат
взаимной транслокации генетического материала между 9 и 22 хромосомами
Присутствует в
делящихся клетках миелоидного, эритроидного, мегакариодного ряда, моноцитарных-макрофагальных элементах и В-лимфоцитахВстречается у 90-97% больных
Слайд 67Хронический миелоцитарный лейкоз: классификация
Хронический миелоцитарный лейкоз с филадельфийской хромосомой
Хронический
миелоцитарный лейкоз 6ез филадельфийской хромосомы
Ювенильный хронический миелоцитарный лейкоз
Хронический
нейтрофильный лейкоз Хронический эозинофильный лейкоз
Первичный миелофиброз (мегакариоцитарная дифференцировка опухолевых клеток)
Слайд 68Клинические проявления хронического миелолейкоза
общая слабость, ощущение тяжести и боли в
левом подреберье, повышенная потливость, кровоточивость десен. Температура тела повышена. При обследовании
выявляются значительное увеличение селезенки (селезенка так же, как и костный мозг, подвергается миелоидной метаплазии и достигает огромных размеров: в поперечнике — до 40 см, масса — до 7 кг, занимает большую часть живота), лимфатических узлов, бледность кожных покровов, потеря веса.При исследовании крови обнаруживаются незрелые формы лейкоцитов миелоидного ряда: миелобласты, нейтрофильные миелоциты, значительно увеличивается количество лейкоцитов (лейкоцитоз до 500- 109/л). При пункции грудины определяется большое количество миелобластов и промиелоцитов (нормальный костный мозг содержит небольшое количество миелобластов). Отмечается анемия. Заболевание протекает волнообразно, с периодически повторяющимся обострением и ремиссией
Слайд 69Атипичные формы хронического миелолейкоза:
эозинофильная, характеризующаяся преимущественным содержанием ацидофильных гранулоцитов
(эозинофилия) в периферической крови (около 75%)
базофильная (большое содержание базофилов
в периферической крови). Наиболее тяжелое осложнение — геморрагический диатез с обильным кровотечением. Слайд 70Патологоанатомические изменения при хроническом миелозе выражаются прежде всего в резком
увеличении селезенки (иногда до 10 кг) за счет развития и
ней миелоидной ткани.Костный мозг резко гиперплазирован, а в трубчатых костях жировой костный мозг замещен миелоидной тканью. Развитие внекостномозговых очагов кроветворения отмечается также в лимфоузлах, почках, легких, слизистой кишечника, подкожной жировой клетчатке и других тканях
Слайд 71Общий анализ крови
Лейкоцитоз
Сдвиг влево с появлением молодых форм гранулоцитов, промиелоцитов,
миелоцитов, миелобластов (1-2%)
Наличие всех переходных форм гранулоцитарного ряда
Увеличение количества базофилов
и эозинофилов (10-15%)Увеличение количества тромбоцитов
Снижено абсолютное количество лимфоцитов
анемия
Слайд 72Миелограмма
Уменьшено содержание эритрокариоцитов
содержание мегакариоцитов и миелокариоцитов увеличено
Определяются все элементы
гранулоцитарного ряда
Количество бластов и промиелоцитов не превышает 10%
Слайд 73Фазы течения
Начальная
Хроническая стабильная – четко выраженная клинико-гематологическая картина (3-6 лет)
Фаза
миелопролиферативной акселерации – фаза обострения
Бластный криз – резчайшее обострение. Клиника
соответствует острому лейкозу. Завершает терминальную стадию болезниСлайд 74Лечение
Лечить надо в хронической стадии, не давая перерасти в
другую стадию
Применяют высокодозную химиотерапию и трансплантацию стволовых клеток
Слайд 75Лечение
ХИМИОТЕРАПИЯ: гидроксимочевина, алкилирующие препараты (миелосан); ингибиторы тирозинкиназы (иматиниб)
а-интерферон, вызывает
длительную цитогенетическую ремиссию
ПЕГ-интерфероны (гливек)- у 98% полный гематологический эффект
бластный криз
обычно рефрактерен к большинству схем, но могут быть эффективны программы, применяемые в лечении ОЛЛ и ОМЛСлайд 76Агранулоцитоз –
клинико-гематологичесий синдром, характеризующийся лейкопенией и значительным уменьшением, иногда
вплоть до полного исчезновения, гранулоцитов из периферической крови
Слайд 77Агранулоцитоз:
синдром общего заболевания
у детей встречается редко, чаще как симптом
гипопластической анемии
бывает врожденный и приобретенный
миелотоксический
иммунныйСлайд 78ЭТИОПАТОГЕНЕЗ:
Ионизирующая радиация, лучевая терапия, химические вещества (бензол), инсектициды
Лекарственные средства
в результате прямого угнетения кроветворения (цитостатики, вальпроевая кислота, карбамазепин, бета-лактамные
антибиотики), либо действуя как гаптены (препараты золота, антитиреоидные препараты и пр.)Аутоиммунные заболевания (например, красная волчанка, аутоиммунный тиреоидит)
Вирусные инфекции (вызванные вирусом Эпштайна —Барр, цитомегаловирус, жёлтая лихорадка, вирусные гепатиты)
Тяжёлые генерализованные инфекции
Слайд 79Диагноз:
Клинические
общая слабость, гингивит, стоматит
язвенно-некротическое поражение слизистых оболочек рта, глотки, желудочно-кишечного
тракта
высокая температура тела
иногда умеренное увеличение печени, селезенки и
регионарных лимфоузлов бактериальные и грибковые инфекции
Слайд 802. Лабораторные
В периферической крови: лейкопения (1-2) • 10*9/л и ниже,
относительный лимфоцитоз, гранулоцитопения (от 20 % до 0 гранулоцитов, с
грубой токсической зернистостью), умеренная анемия, анизоцитоз, полихромазия. В тяжелых случаях - тромбоцитопения, сопровождающаяся гемморрагическим синдромомКартина костного мозга непостоянна - от незначительного функционального угнетения гранулоцитопоэза до выраженной гипоплазии гранулоцитарного ростка.
Система красной крови и мегакариоцитарный аппарат поражаются редко
Слайд 81Диагноз:
основывается на клиническом симптомокомплексе и характерных изменениях периферической крови
Картина костного мозга весьма динамична и имеет до некоторой степени
относительное значениеСлайд 82Лечение агранулоцитоза
Устранение причинных факторов
Создание стерильных условий для
больного
Профилактика и лечение инфекционных осложнений
внутривенно иммуноглобулин в дозе
400 мг/кг однократно, внутривенное введение антистафилококковой плазмы 100-150 мл 1 раз в день в течение 4-5 дней. Переливание лейкоцитарной массы - при резко выраженном снижении лейкоцитов
Слайд 83Лечение агранулоцитоза:
Глюкокортикоидные препараты преимущественно при иммунном агранулоцитозе в связи со
стимуляцией гранулоцитопоэза и торможением продукции антилейкоцитарных антител (преднизолон 40- 100
мг/сут)Стимуляторы лейкопоэза: натрия нуклеинат 5 мл 5% раствора 2 раза в день в/м или внутрь по 0.2-0.4 г 3-5 раз в день; лейкоген 0.02 г 3 раза в день, пентоксил по 0.1-0.15 г 3-4 раза в день после еды. Курс лечения - 2-4 недели. Применяют колониестимулирующие факторы молграмостим, лейкомакс 3-10 мкг/кг подкожно в течение 7-10 дней.
Дезинтоксикационная терапия При выраженной интоксикации : внутривенно капельно вводят гемодез 400 мл 1 раз в день, 5% раствор глюкозы 500 мл, изотонический раствор натрия хлорида или раствор Рингера 0.5-1 л.