Слайд 1Паралич Эрба-Дюшена
«Петрозаводский базовый медицинский колледж»
Петрозаводск
2020
Выполнила:
Студентка 412 группы
Султанова Е.А
Специальность:
Лечебное дело
Слайд 3Болезнь известна уже более века. В 1872 г. французский невролог
Г. Дюшен и независимо от него в 1874 г. немецкий
врач В. Эрб описали клиническую картину паралича, связанного с повреждением нервных пучков плечевого сплетения в ходе родовспоможения. С тех пор паралич стал называться параличом Эрба-Дюшена.
Наиболее часто это заболевание встречается как результат травмы верхних отделов плечевого сплетения в акушерской практике. Согласно статистике, частота возникновения паралича Эрба-Дюшена в настоящее время составляет 1-2 случая на каждую тысячу новорожденных. Несмотря на то, что акушерские техники совершенствуются и уровень медицинской помощи при родах стал намного выше, чем в прошлом столетии, полностью исключить возникновение паралича Эрба-Дюшена пока не удалось.
Слайд 4Основной фактор развития паралича Дюшена-Эрба – повреждение плеча, с поражением
нервного сплетения. Исходя из этого, наиболее распространенными причинами болезни являются
следующие:
рождение крупного плода с весом более 4 кг;
узкие родовые пути у матери;
слабая родовая деятельность;
применение вспомогательных инструментов для изъятия ребенка из родового канала либо доставание ребенка из родовых путей пальцами;
ягодичное или ножное предлежание плода;
стремительные либо затяжные роды.
Слайд 5Клиническое течение болезни и выраженность симптомов зависит от степени поражения
нерва. Если повреждение незначительное, заболевания может протекать практически бессимптомно, проявляясь
небольшой слабостью. Для более обширных нарушений либо при разрыве пучка, характерны следующие симптомы:
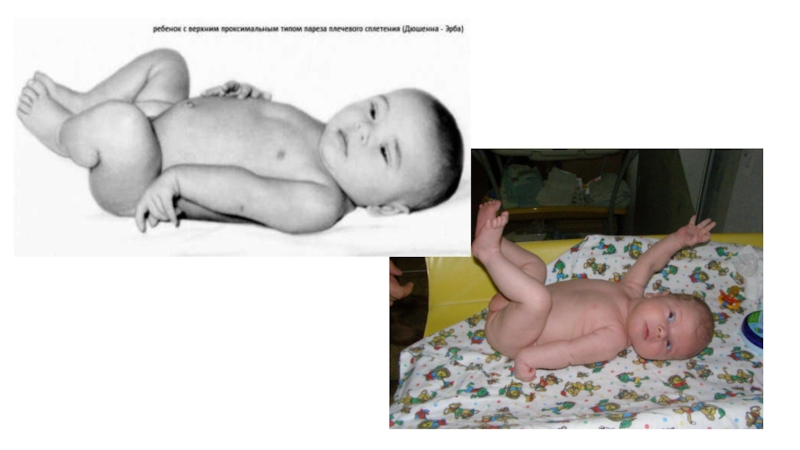
невозможно самостоятельно согнуть локтевой сустав;
из-за ограниченной подвижности плечевого сустава, конечность свободно свисает вдоль туловища. Отвести ее в сторону, поднять вверх пациент самостоятельно не может;
руку, свисающую вдоль туловища, невозможно повернуть наружу. Из-за этого ладонь развернута от туловища назад;
больному сложно разогнуть кисть, поэтому ладонь постоянно согнута;
разогнуть пальцы кисти сложно, реже невозможно;
снижена кожная чувствительность наружной стороны нижней конечности;
отсутствует сгибательно-локтевой рефлекс;
снижение мышечного тонуса;
снижение температуры кожи и бледность.
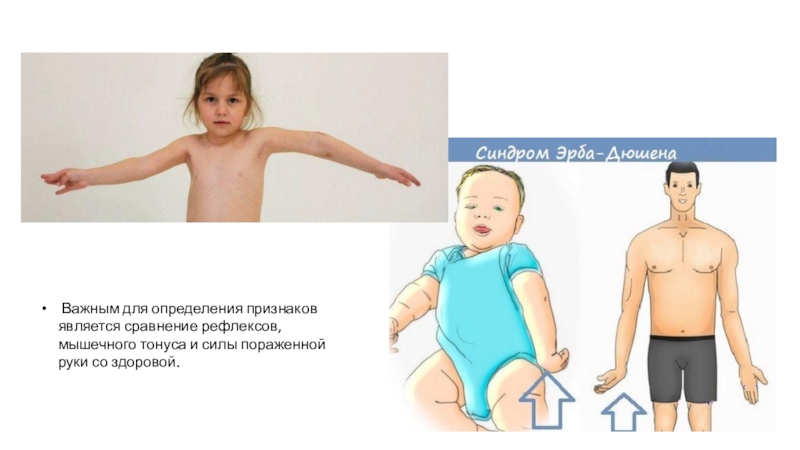
Слайд 6 Важным для определения признаков является сравнение рефлексов, мышечного тонуса
и силы пораженной руки со здоровой.
Слайд 7У детей не вызывается также хватательный и ладонно-ротовой рефлексы (у
взрослых они в норме отсутствуют);
тонус мышц на пораженной конечности снижен;
кожа
на ощупь более холодная и бледная по сравнению со здоровой конечностью;
болезненно надавливание в точке Эрба. Точка расположена над ключицей снаружи от места прикрепления кивательной (грудино-ключично-сосцевидной) мышцы.
Если новорожденного ребенка держать горизонтально на руках, то пораженная конечность будет свисать (как в положении на животе, так и в положении на спине).
Слайд 9Также выраженность симптомов зависит от стадии заболевания. Их выделяют три:
Острая
– месяц от начала заболевания. Симптоматика ярко выражена.
Восстановительная – продолжительность
1-3 года. При легком течении и не серьезном маловыраженном повреждении нерва, происходит восстановление утраченных функций и нормализация состояния больного. Если повреждения тяжелые, и не проведено необходимое лечение, возможно развитие необратимых изменений: атрофия мышцы, укорочение конечности, суставные контрактуры.
Остаточные явления – после 3 лет. На фоне мышечной атрофии могут возникнуть вывихи и подвывихи плеча. В месте перехода плеча в туловище развивается «кукольная» борозда. Также частым осложнением болезни является искривление позвоночника, нарушение расположения лопатки.
Слайд 10В целом, клинические проявления паралича Эрба-Дюшена довольно типичны, поэтому позволяют
заподозрить его наличие без дополнительных методов исследования. Осмотр неонатолога (ортопеда,
невролога) после рождения позволяет заподозрить эту патологию.
Из инструментальных методов диагностики могут быть использованы: рентгенография плечевого сустава, УЗИ плечевого сустава, электронейромиография, КТ-миелография, МРТ-диагностика. Каждый из описанных методов исследования ставит перед собой определенную задачу в диагностике и не всегда может быть заменен другим методом.
Слайд 11Лечение
Консервативная терапия включает в себя, в первую очередь, лечение положением
(то есть на пораженную конечность накладывают специальную шину, которая снимается
только на период проведения гигиенических и медицинских процедур). Также показаны:
фармакотерапия (нестероидные противовоспалительные средства — Ибупрофен; обезболивающие препараты; препараты, улучшающие кровообращение — Пентоксифиллин, Папаверин; антихолинэстеразные препараты, усиливающие проведение нервного импульса — Нейромидин, Прозерин, Галантамин; препараты для улучшения метаболизма — Актовегин, Мексидол, витамины группы В);
физиопроцедуры (электростимуляция поврежденных мышц, электрофорез с различными препаратами, УВЧ-терапия, озокерит, парафиновые аппликации и другое);
массаж, лечебная физкультура (начиная со 2-й недели от начала заболевания).
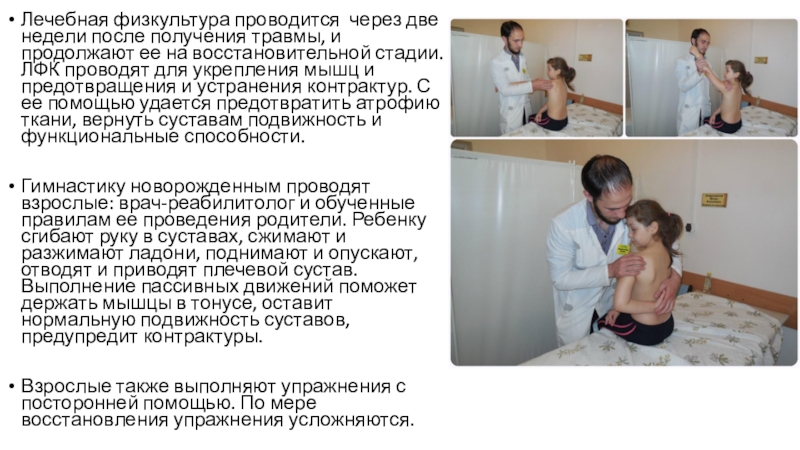
Слайд 12Лечебная физкультура проводится через две недели после получения травмы, и
продолжают ее на восстановительной стадии. ЛФК проводят для укрепления мышц
и предотвращения и устранения контрактур. С ее помощью удается предотвратить атрофию ткани, вернуть суставам подвижность и функциональные способности.
Гимнастику новорожденным проводят взрослые: врач-реабилитолог и обученные правилам ее проведения родители. Ребенку сгибают руку в суставах, сжимают и разжимают ладони, поднимают и опускают, отводят и приводят плечевой сустав. Выполнение пассивных движений поможет держать мышцы в тонусе, оставит нормальную подвижность суставов, предупредит контрактуры.
Взрослые также выполняют упражнения с посторонней помощью. По мере восстановления упражнения усложняются.