Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ПАТОФИЗИОЛОГИЯ лейкозов
Содержание
- 1. ПАТОФИЗИОЛОГИЯ лейкозов
- 2. План лекцииОпределение понятия лейкозы (острые и хронические)Принципы
- 3. Лейкозы – наиболее значимая группа гемобластозов (собирательное
- 4. ГЕМОБЛАСТОЗЫЛейкозы: острые, хронические Лимфомы: лимфома Ходжкина (лимфогранулематоз),
- 5. Лейкозы – это клональные злокачественные заболевания, при
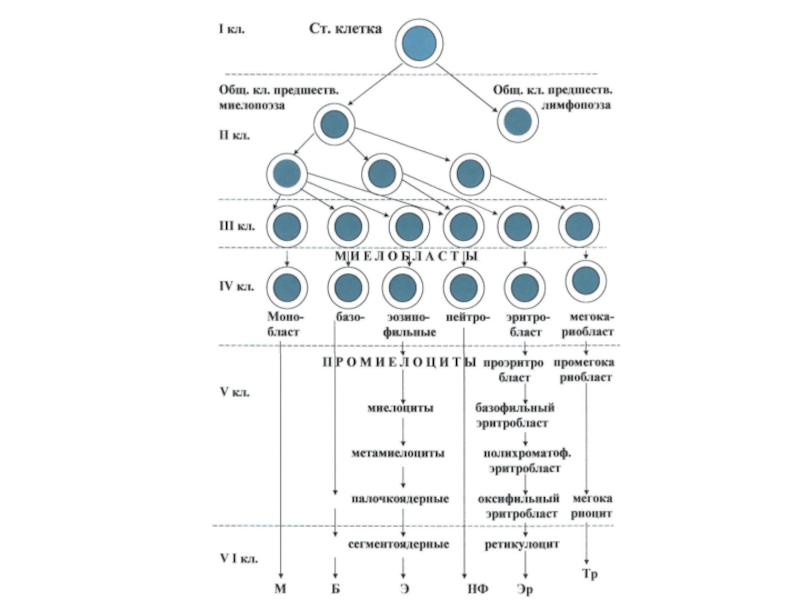
- 6. Лейкозы затрагивают, в основном, механизмы миелопоэза или
- 7. Слайд 7
- 8. СХЕМА ЛИМФОПОЭЗАОбщ. кл.предшеств Лимфопоэза
- 9. ЛЕЙКОЗЫЛейкопенические – количество лейкоцитов в периферической крови
- 10. Острый лейкоз – характеризуется продукцией атипичных лейкозных
- 11. Хронический лейкоз – характеризуется повышенной пролиферацией миелоидных
- 12. Острые и хронические лейкозы развиваются на разной
- 13. Злокачественные клетки не приобретают вновь утраченную способность к дифференцировке!
- 14. Течение хронического лейкоза может сопровождаться изменениями, за
- 15. Принципы классификации острых лейкозов основаны на:Морфологии Цитохимических
- 16. FАВ – классификация (Франко-Американско-Британская)Морфология Строение ядра Отношение размера ядра и цитоплазмы
- 17. КЛАССИФИКАЦИЯ (ВОЗ) ОСТРЫХ МИЕЛОБЛАСТНЫХ ЛЕЙКОЗОВ (ОМЛ)МО
- 18. КЛАССИФИКАЦИЯ ОСТРЫХ ЛИМФОБЛАСТНЫХ ЛЕЙКОЗОВ (ОЛЛ)L1 –
- 19. КЛАССИФИКАЦИЯ ОСТРЫХ ЛИМФОБЛАСТНЫХ ЛЕЙКОЗОВ (ОЛЛ)I1 (детский)
- 20. Патогенетические особенности опухолей из кроветворной ткани:изменение числа
- 21. Патогенетические особенности опухолей из кроветворной ткани (продолжение):лейкозные
- 22. ПО ЭТОМУ!Злокачественный клон имеет селективное преимущество перед
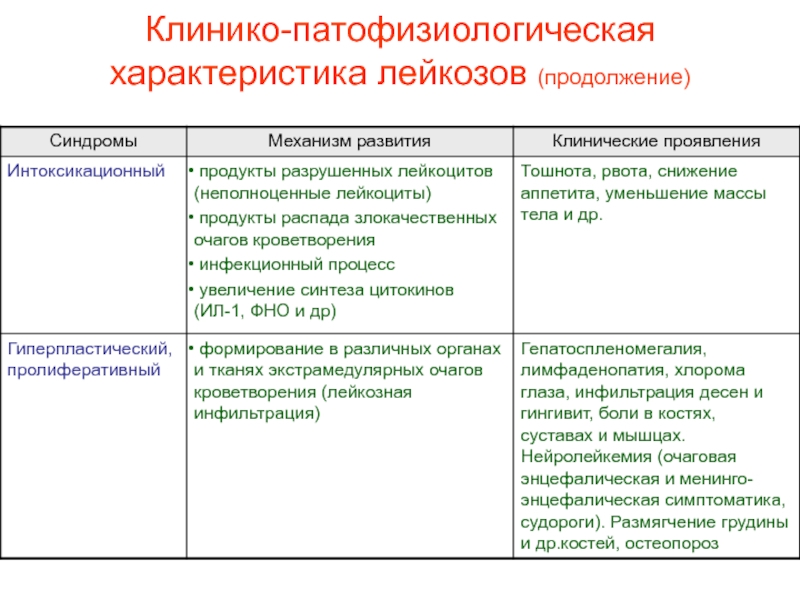
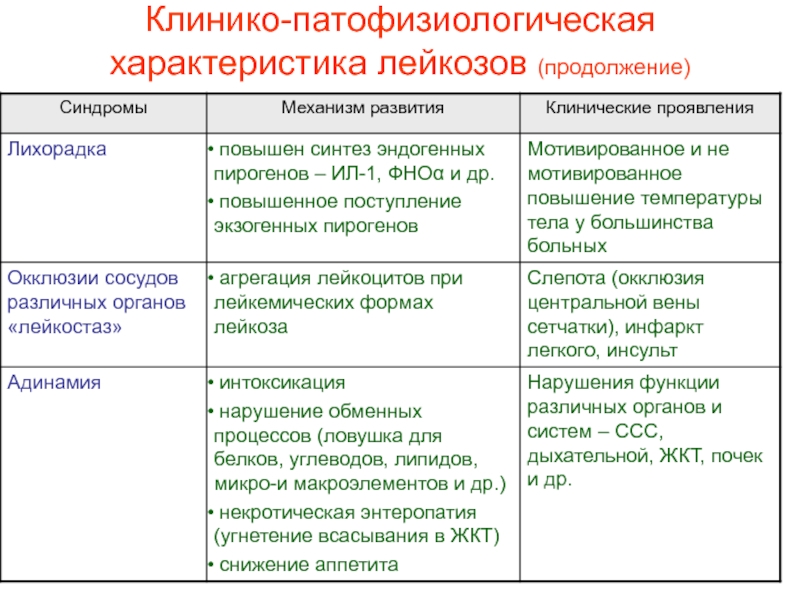
- 23. Клинико-патофизиологическая характеристика лейкозов
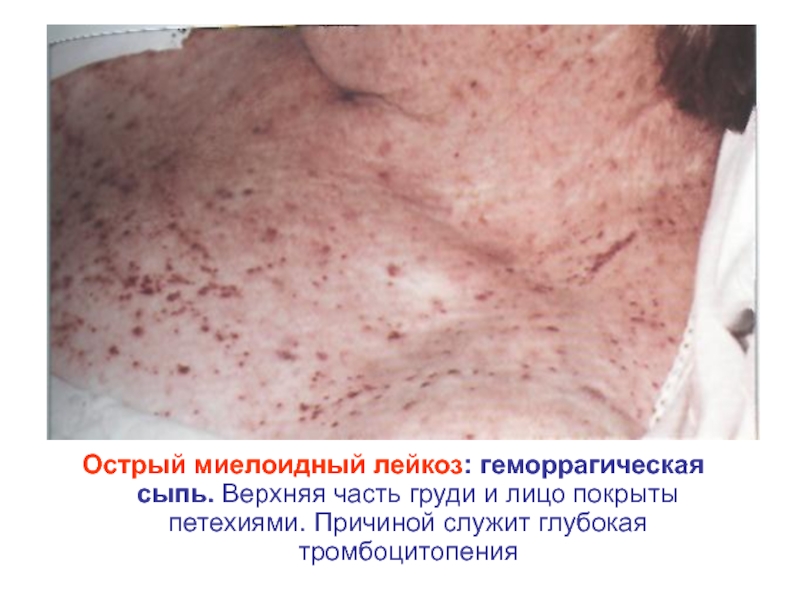
- 24. Острый миелоидный лейкоз: геморрагическая сыпь. Верхняя часть
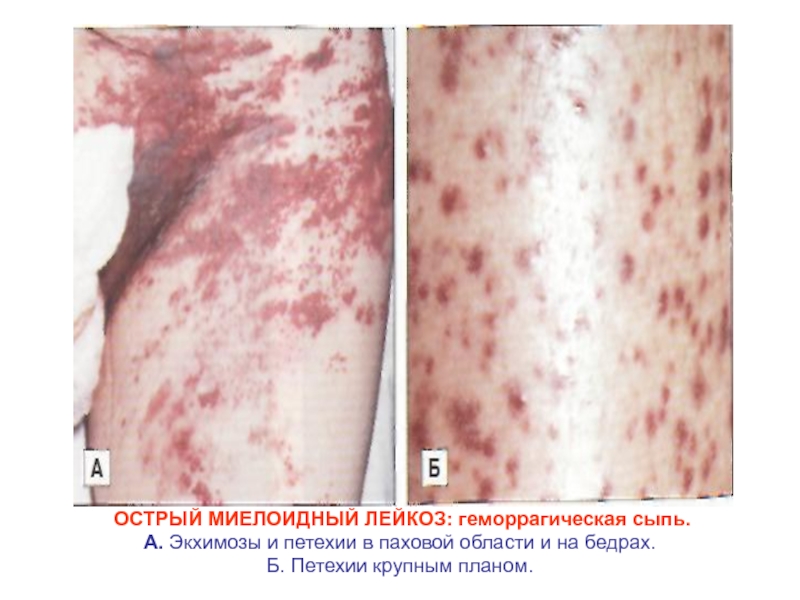
- 25. ОСТРЫЙ МИЕЛОИДНЫЙ ЛЕЙКОЗ: геморрагическая сыпь. А.
- 26. Клинико-патофизиологическая характеристика лейкозов (продолжение)
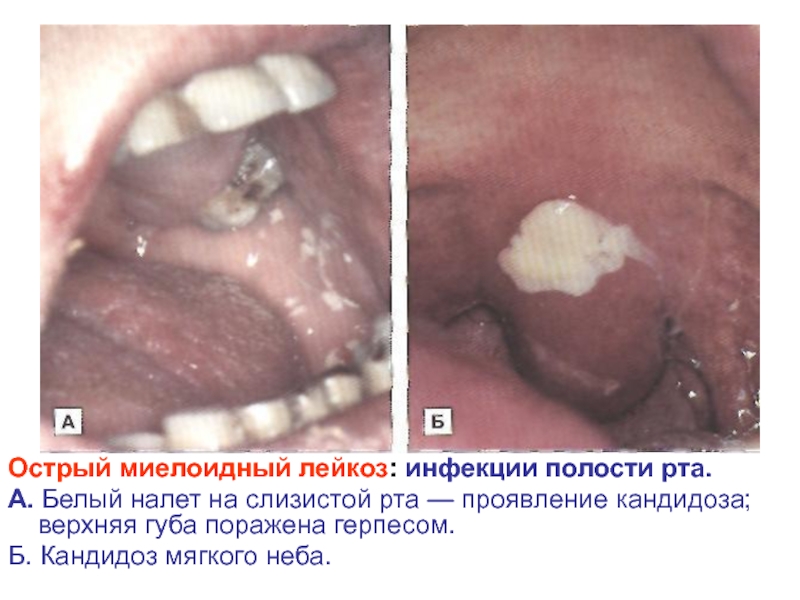
- 27. Острый миелоидный лейкоз: инфекции полости рта. А.
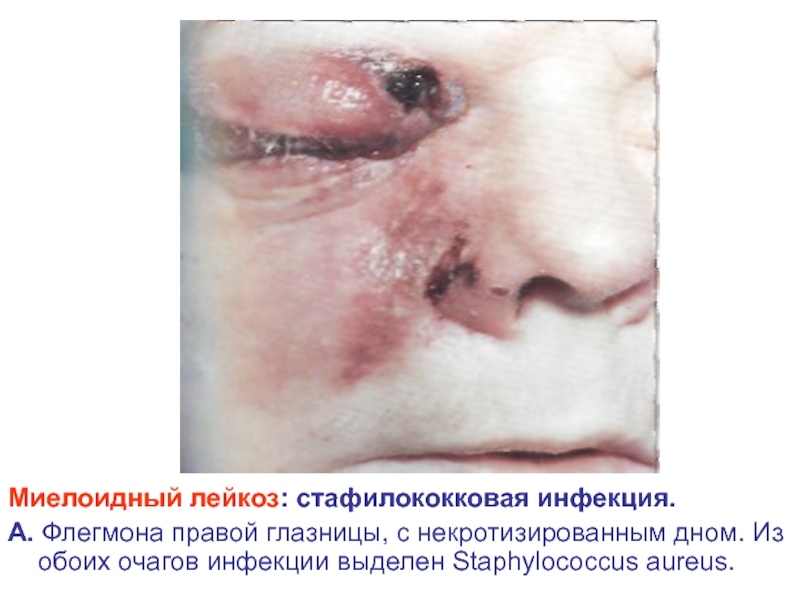
- 28. Миелоидный лейкоз: стафилококковая инфекция. А. Флегмона правой
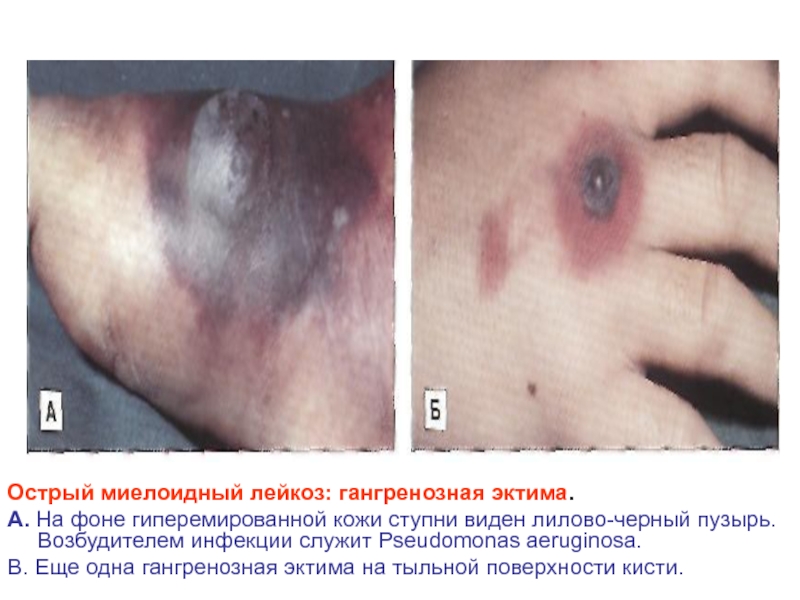
- 29. Острый миелоидный лейкоз: гангренозная эктима. А. На
- 30. Клинико-патофизиологическая характеристика лейкозов (продолжение)
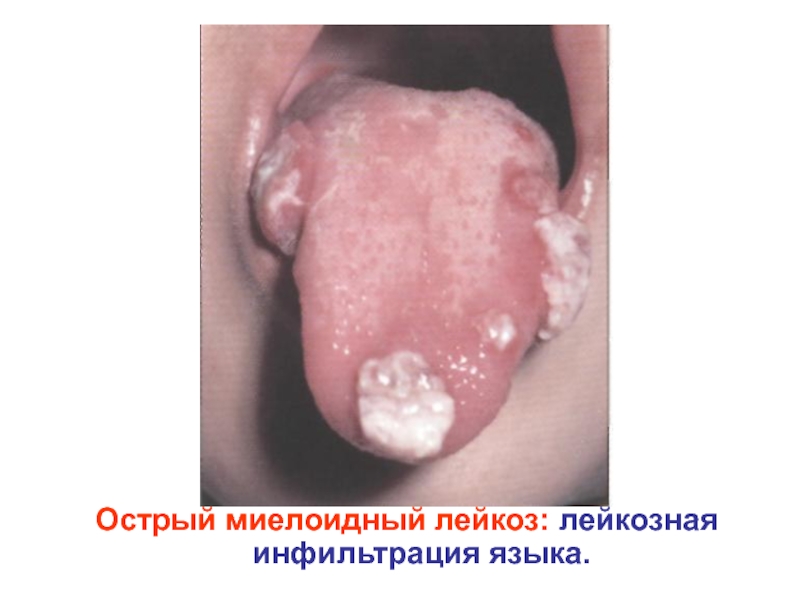
- 31. Острый миелоидный лейкоз: лейкозная инфильтрация языка.
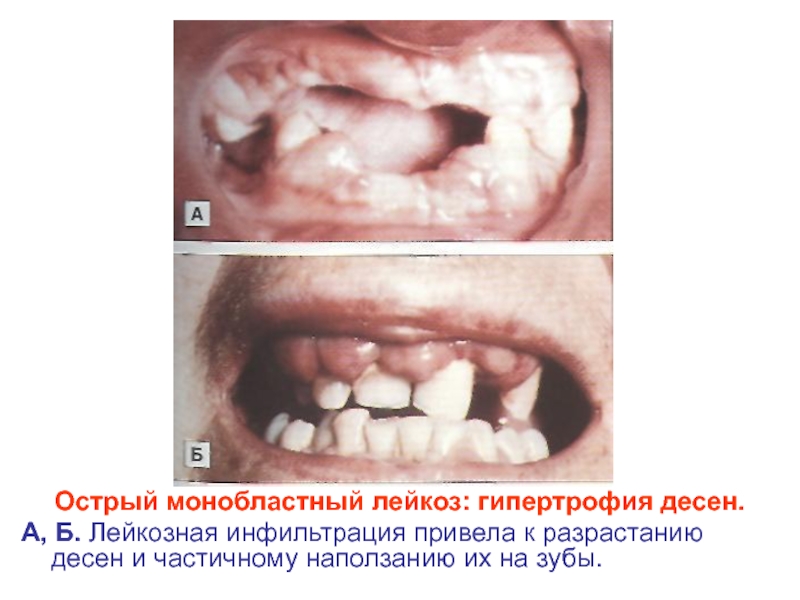
- 32. Острый монобластный лейкоз: гипертрофия десен. А, Б.
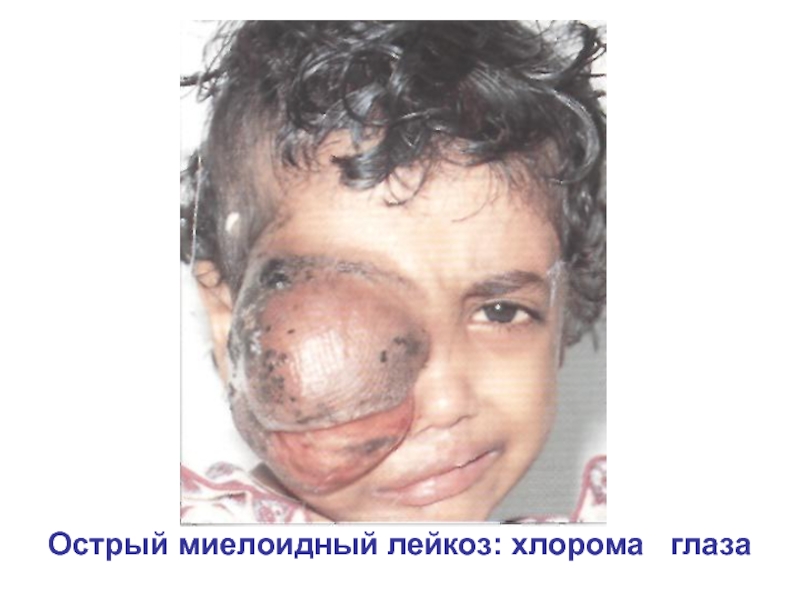
- 33. Острый миелоидный лейкоз: хлорома глаза
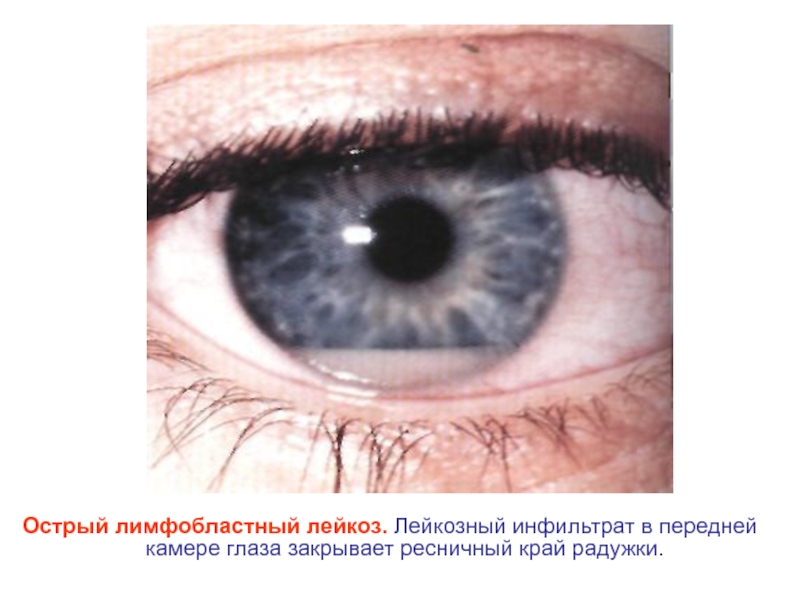
- 34. Острый лимфобластный лейкоз. Лейкозный инфильтрат в передней камере глаза закрывает ресничный край радужки.
- 35. Клинико-патофизиологическая характеристика лейкозов (продолжение)
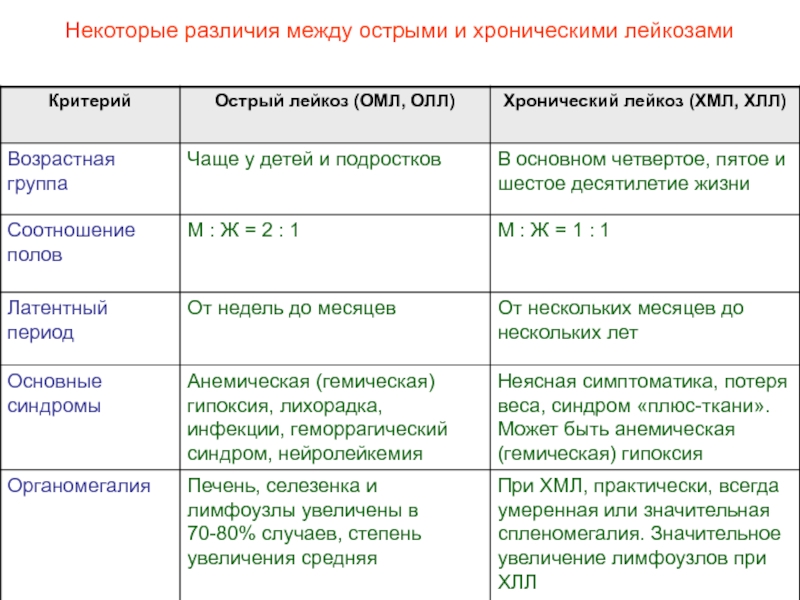
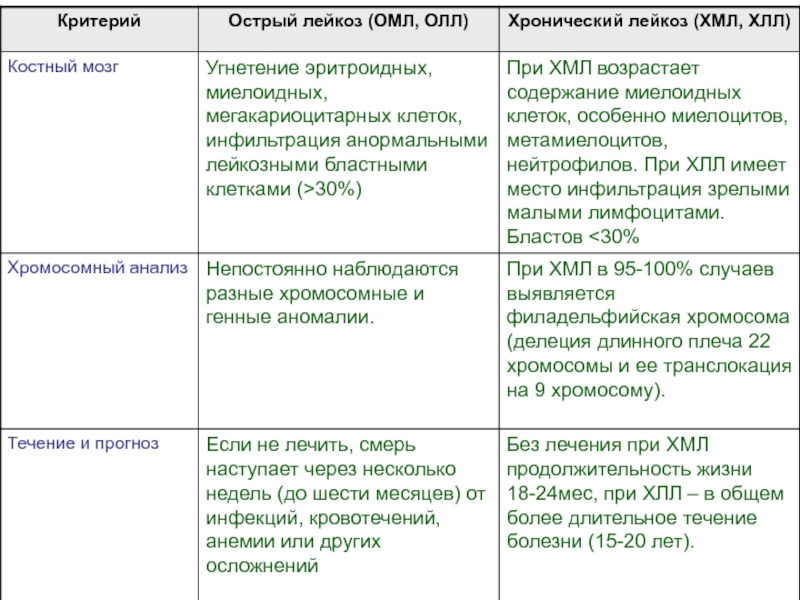
- 36. Некоторые различия между острыми и хроническими лейкозами
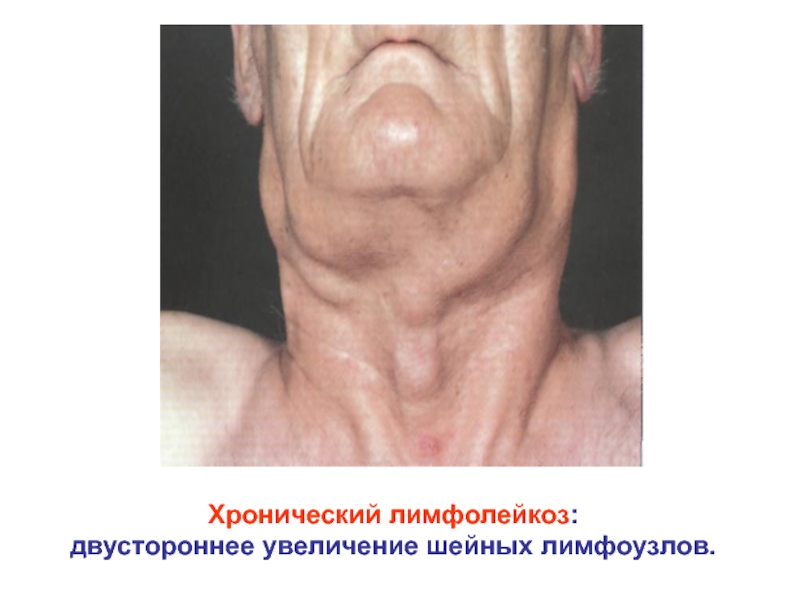
- 37. Хронический лимфолейкоз: двустороннее увеличение шейных лимфоузлов.
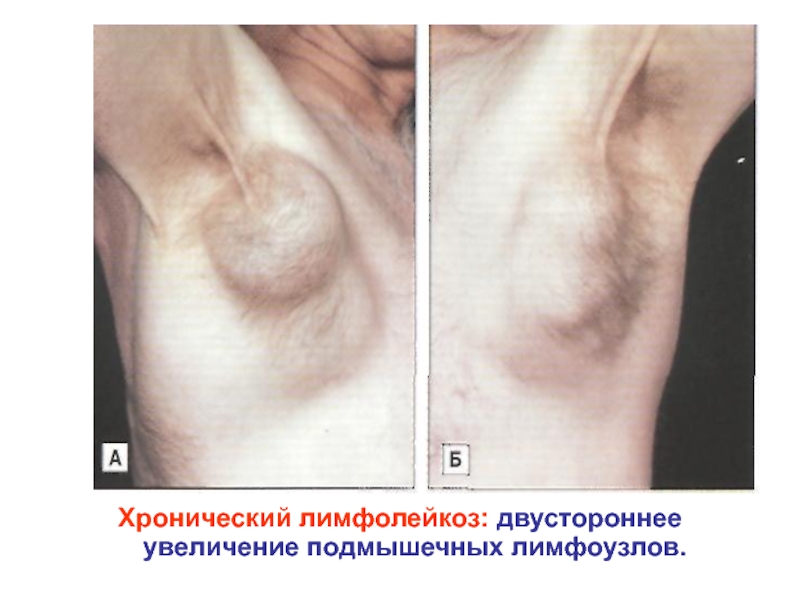
- 38. Хронический лимфолейкоз: двустороннее увеличение подмышечных лимфоузлов.
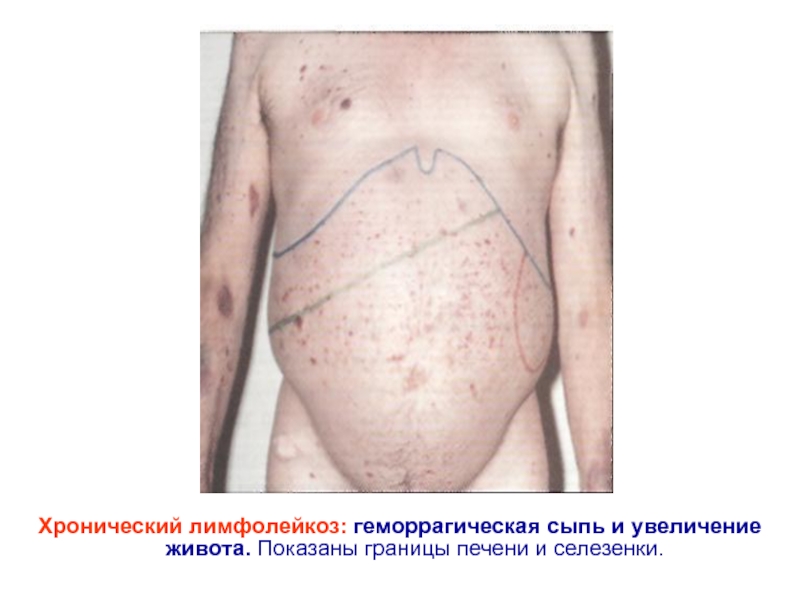
- 39. Хронический лимфолейкоз: геморрагическая сыпь и увеличение живота. Показаны границы печени и селезенки.
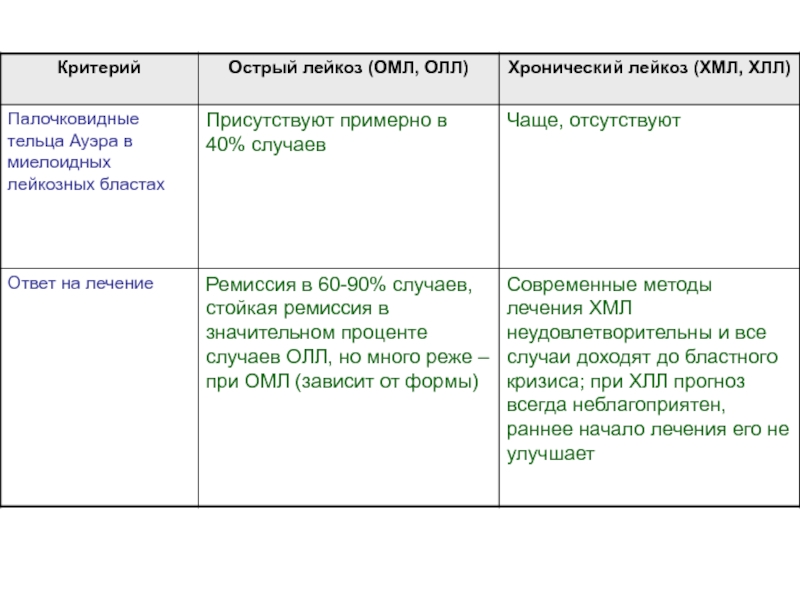
- 40. Некоторые различия между острыми и хроническими лейкозами (продолжение)
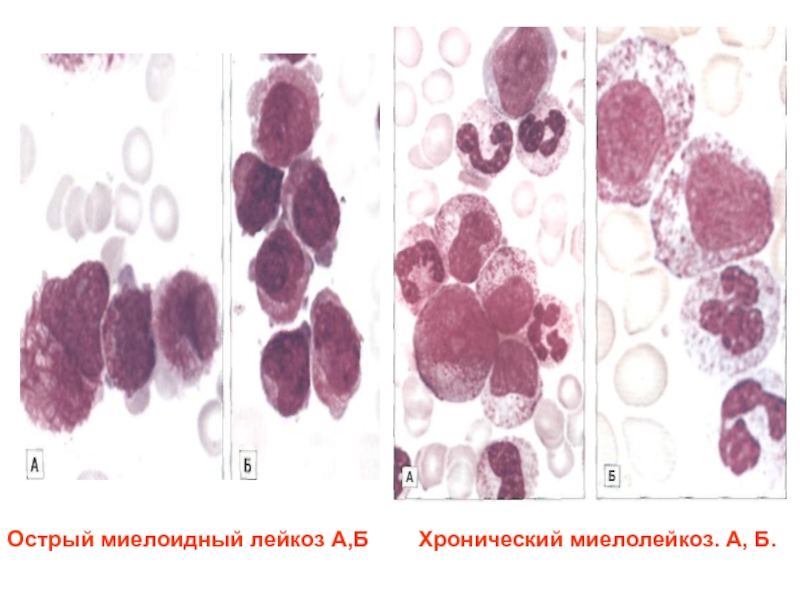
- 41. Острый миелоидный лейкоз А,Б Хронический миелолейкоз. А, Б.
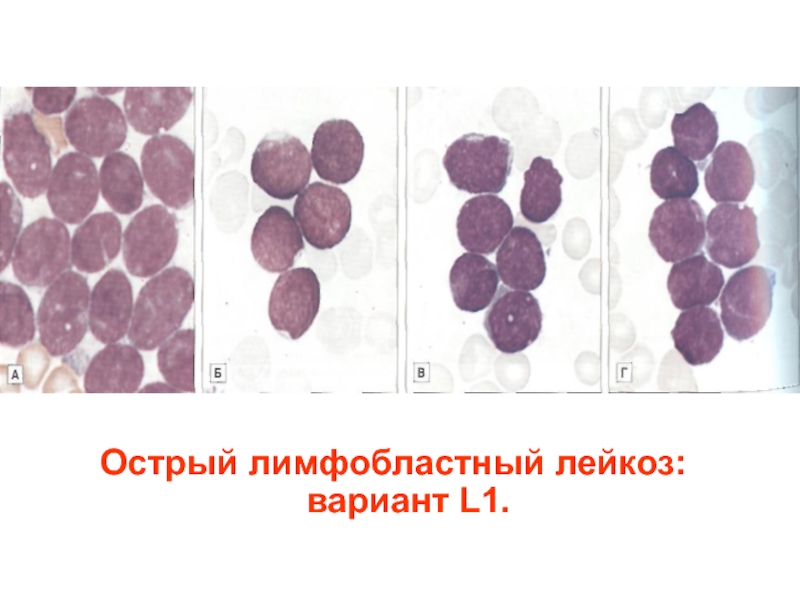
- 42. Острый лимфобластный лейкоз: вариант L1.
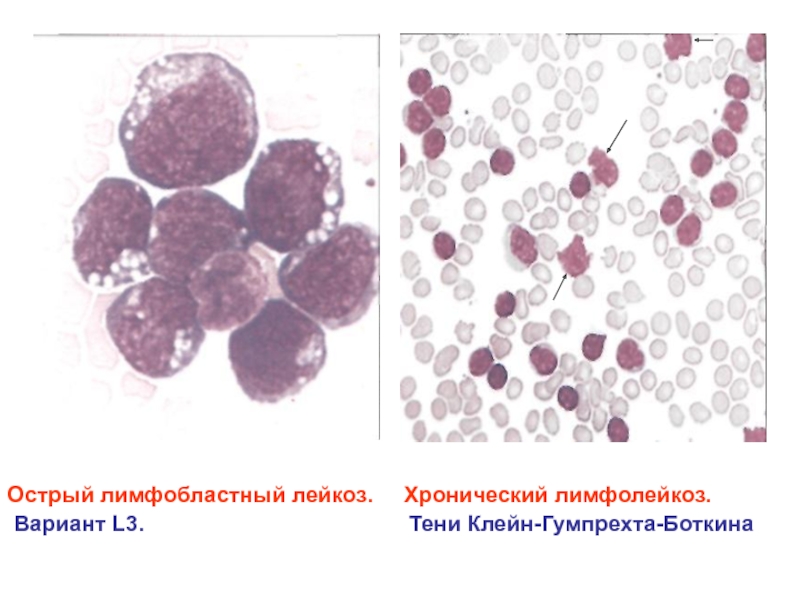
- 43. Острый лимфобластный лейкоз. Хронический лимфолейкоз.
- 44. Слайд 44
- 45. Слайд 45
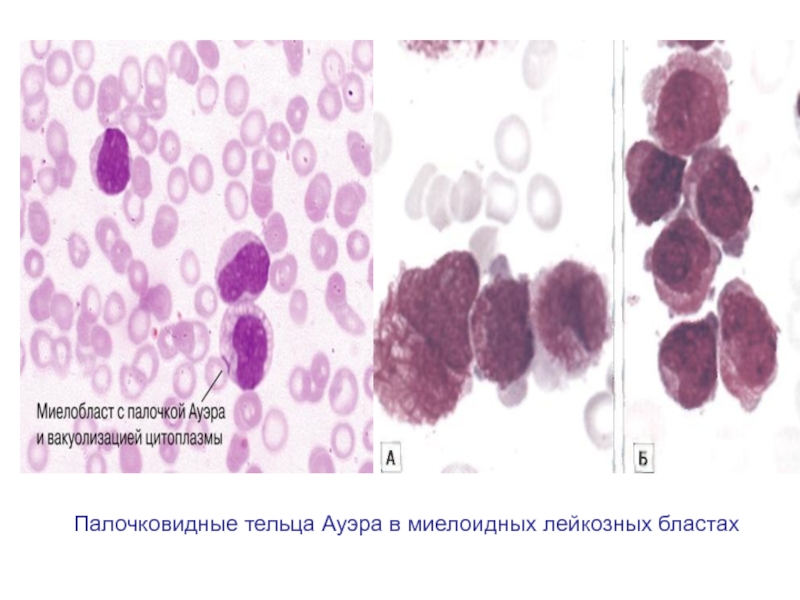
- 46. Палочковидные тельца Ауэра в миелоидных лейкозных бластах
- 47. Принцип Брегонье-Трибодо:недифференцированные клетки, свойственные острому лейкозу, гораздо
- 48. Скачать презентанцию
Слайды и текст этой презентации
Слайд 2План лекции
Определение понятия лейкозы (острые и хронические)
Принципы классификации лейкозов
Патогенетические
особенности опухолей из кроветворной ткани
Слайд 3
Лейкозы – наиболее значимая группа гемобластозов (собирательное название неопластических заболеваний,
происходящих из клеток кроветворной ткани)
Слайд 4
Г
Е
М
О
Б
Л
А
С
Т
О
З
Ы
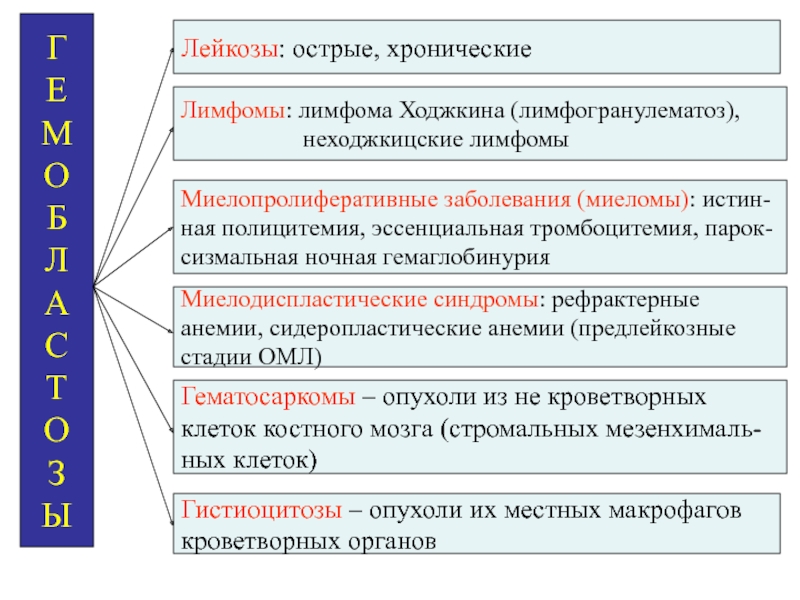
Лейкозы: острые, хронические
Лимфомы: лимфома Ходжкина (лимфогранулематоз),
неходжкицские лимфомы
Миелопролиферативные заболевания (миеломы):
истин-ная полицитемия, эссенциальная тромбоцитемия, парок-
сизмальная ночная гемаглобинурия
Миелодиспластические синдромы: рефрактерные
анемии, сидеропластические анемии (предлейкозные
стадии ОМЛ)
Гематосаркомы – опухоли из не кроветворных
клеток костного мозга (стромальных мезенхималь-
ных клеток)
Гистиоцитозы – опухоли их местных макрофагов
кроветворных органов
Слайд 5
Лейкозы –
это клональные злокачественные заболевания, при которых мутантный опухолевый
клон исходит из клеток гемопоэтического ряда, первично возникающего в костном
мозге.Слайд 6
Лейкозы затрагивают, в основном, механизмы миелопоэза или лимфопоэза, и часто
(но не всегда) характеризуются:
лейкоцитозом;
наличием незрелых и атипичных клеток в периферической
крови;пролиферацией атипических клеток в костном мозге с угенетением нормальной кроветворной ткани
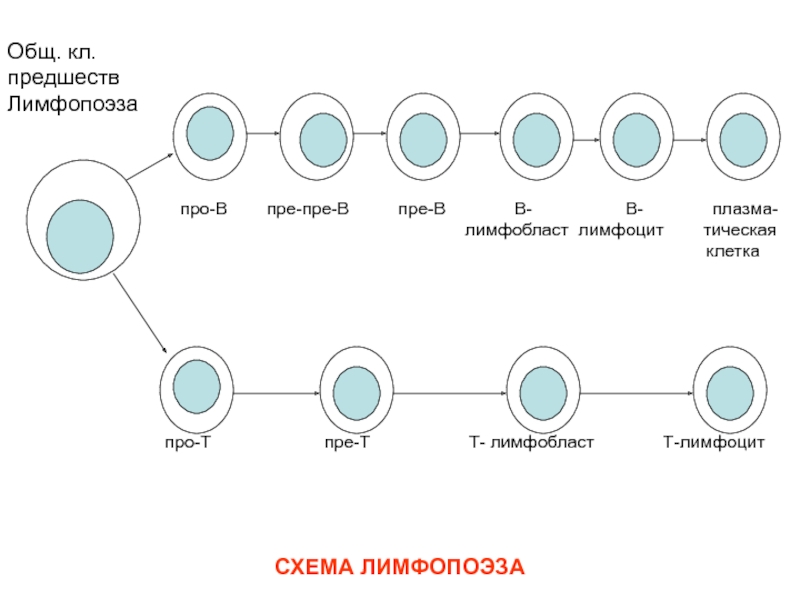
Слайд 8СХЕМА ЛИМФОПОЭЗА
Общ. кл.
предшеств
Лимфопоэза
про-В
пре-пре-В пре-В В- В- плазма-лимфобласт лимфоцит тическая
клетка
про-Т пре-Т Т- лимфобласт Т-лимфоцит
Слайд 9
Л
Е
Й
К
О
З
Ы
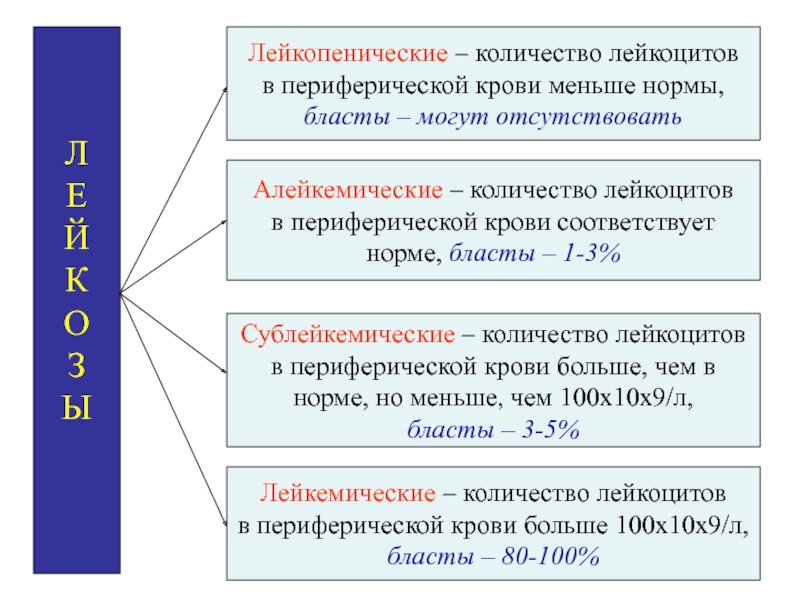
Лейкопенические – количество лейкоцитов
в периферической крови меньше нормы,
бласты
– могут отсутствовать
Алейкемические – количество лейкоцитов
в периферической крови
соответствует норме, бласты – 1-3%
Сублейкемические – количество лейкоцитов
в периферической крови больше, чем в
норме, но меньше, чем 100х10х9/л,
бласты – 3-5%
Лейкемические – количество лейкоцитов
в периферической крови больше 100х10х9/л,
бласты – 80-100%
Слайд 10
Острый лейкоз – характеризуется продукцией атипичных лейкозных клеток, миелоидного и
лимфоидного ростков, без их созревания (гиперплазия и анаплазия без дифференцировки
клона). В костном мозге бластов >30% от общего клеточного состава.Слайд 11
Хронический лейкоз – характеризуется повышенной пролиферацией миелоидных или лимфоидных клеток-предшественников,
но они в той или иной степени сохранили способность к
дифференцировке. Поэтому в костном мозге бластов <30%Слайд 12
Острые и хронические лейкозы развиваются на разной клональной и неидентичной
мутационной основе. Переход острого лейкоза с течением времени в хронический
в принципене может быть
Слайд 14
Течение хронического лейкоза может сопровождаться изменениями, за которыми стоит частичная
или полная утрата способности злокачественных клонов к дифференцировке, (ранее отмечавшаяся),
с формированием бластного кризаСлайд 15Принципы классификации острых лейкозов основаны на:
Морфологии
Цитохимических особенностях клеток (активность
альфанафтилацетатэстеразы; активность миелопероксидазы; активность ПАС-реакции (на гликоген))
Иммунофенотипа бластных клеток
Генетических особенностей
Слайд 16FАВ – классификация
(Франко-Американско-Британская)
Морфология
Строение ядра
Отношение размера ядра и
цитоплазмы
Слайд 17КЛАССИФИКАЦИЯ (ВОЗ) ОСТРЫХ
МИЕЛОБЛАСТНЫХ ЛЕЙКОЗОВ (ОМЛ)
МО – недифференцированный лейкоз
М1 –
острый миелобластный лейкоз без созревания
М2 – острый миелобластный лейкоз (с
редуцированным созреванием в виде формирования некоторых гранул)М3 – острый промиелобластный (промиелоцитарный) лейкоз
М4 – острый миелоцитарный (миеломонобластный) лейкоз
М5 – острый моноцитарный (монобластный) лейкоз
М6 – эритролейкоз (эритролейкемия, эритромиелоз, болезнь Ди Гульельмо)
М7 – острый мегакариобластный лейкоз
Слайд 18КЛАССИФИКАЦИЯ ОСТРЫХ
ЛИМФОБЛАСТНЫХ ЛЕЙКОЗОВ (ОЛЛ)
L1 – микролимфобластный ОЛЛ
L2 – ОЛЛ
с типичными бластами
L3 – макролимфобластный ОЛЛ
Слайд 19КЛАССИФИКАЦИЯ ОСТРЫХ
ЛИМФОБЛАСТНЫХ ЛЕЙКОЗОВ (ОЛЛ)
I1 (детский) – гомогенная популяция лимфобластов
с преобладанием небольших по размеру бластных клеток с гетерогенным ядром
I2
(лимфолейкоз взрослых) – гетерогенная клеточная популяция I3 (тип Беркитта) – гомогенная популяция клеток, состоящая из бластов с круглым ядром и большими вакуолями
Слайд 20Патогенетические особенности опухолей из кроветворной ткани:
изменение числа хромосом – анеуплодия
(от 40 до 65), образование химерных генов (синтез химерных онкобелков);
системное
поражение кроветворной ткани, обусловленное диссеминацией опухолевых клеток во все органы кроветворения (своеобразная форма метастазирования, относится к первичным механизмам патогенеза гемабластозов)Слайд 21Патогенетические особенности опухолей из кроветворной ткани (продолжение):
лейкозные бласты делятся не
быстрее и, не чаще нормальных бластных клеток, но:
-
реже и позже погибают (снижается, утрачивается способность к апоптозу); - не выходят из периода жизни, допускающего митозы;
- синтезируют БАВ, подавляющие нормальный гемопоэз;
- не нуждаются в ростовых гемопоэтических факторах, являются «ловушкой» для белка, углеводов, липидов и др.
Слайд 22ПО ЭТОМУ!
Злокачественный клон имеет селективное преимущество перед нормальными и, со
временем, вытесняет из костного мозга и крови клетки нормальных клонов
(в первую очередь ростка, послужившего источником развития опухоли)