Слайд 1Периоды родов. Клиническое течение
1 периода родов.
Слайд 2По продолжительности различают роды:
Затяжные – 18 ч и более;
Быстрые –
4-6 ч у первородящих, 2-4 ч у повторнородящих.
Стремительные роды –
менее 4 ч у первородящих и менее 2 ч у повторнородящих.
Средняя продолжительность нормальных родов у первородящих до 10-12 ч, у повторнородящих– до 8-10 ч.
Слайд 3Различают три периода родов:
1. Период раскрытия – от начала родов
до полного раскрытия наружного зева шейки матки. Признаками начала первого периода
родов являются регулярные схватки, приводящие к укорочению, сглаживанию и раскрытию шейки матки. Выделяют 3 фазы первого периода родов. Первая фаза - латентная, начинается от момента появления регулярных схваток и продолжается до раскрытия маточного зева на 4 см. Продолжительность первой фазы у первородящих 6,5 ч, у повторнородящих - 5 ч. Скорость раскрытия зева 0,35 см/час. Вторая фаза - активная, длится 1,5 - 3 ч. За этот период происходит раскрытие шейки матки от 4 до 8 см. Скорость раскрытия 1,5-2 см/час у первородящих и 2-2,5 см/час у повторнородящих.
Третья фаза продолжается 1-2 ч, заканчивается полным раскрытием маточного зева. Скорость раскрытия в этой фазе замедлена (1-1,5 см/час). Скорость продвижения головки при раскрытии шейки матки у первородящих 1 см/ч, а у повторнородящих – 2 см/час.
Слайд 42. Период изгнания – от момента полного раскрытия маточного зева
до рождения ребенка. Продолжительность периода изгнания у первородящих составляет до
1 ч, у повторнородящих – до 40 мин. Под влиянием изгоняющих сил (схватки и потуги) плод совершает поступательные движения по оси родового канала и головка плода совершает вращательные движения - повороты вокруг продольной оси и вращения вокруг поперечной оси. Совокупность движения, совершаемых плодом при прохождении через малый таз и мягкие отделы родовых путей, называют биомеханизмом родов.
Слайд 53. Последовый период – от момента рождения плода и заканчивается
изгнанием последа. Средняя продолжительность 10-15 мин (не более 30 мин).
Плацента рождается под влиянием схваток, потуг и, в силу своей тяжести, увлекает за собой оболочки. Физиологическая кровопотеря не должна превышать 0,5% от массы тела
Слайд 6Миометрий состоит из двух слоев. Наружный слой представлен продольно расположенными
волокнами, более выраженными в области дна и тела матки и
истонченными в дистальном отделе шейки матки. Внутренний, циркулярный слой мышечных волокон лучше выражен в шейке и нижнем сегменте матки.
Благодаря сокращению продольно расположенных мышц и расслаблению циркулярных, верхняя часть шеечного канала воронкообразно расширяется, происходит растяжение нижнего сегмента матки и области внутреннего зева шейки матки. Плодный пузырь во время схватки устремляется в шеечный канал, раздражая нервные окончания, что способствует усилению схваток. Раскрытие шейки матки может происходить независимо от наличия плодного пузыря и предлежащей части, что обусловлено особенностями направления мышечных волокон тела матки.
Слайд 7Верхняя часть тела матки утолщается, а нижний сегмент ее истончается.
Между сокращающейся верхней частью матки и расслабляющимся нижним сегментом образуется
контракционное кольцо (пограничная борозда).
Нижний сегмент матки плотно охватывает предлежащую часть плода, образуя внутренний пояс соприкосновения. При головке, фиксированной основанием малого сегмента во входе в таз, между нижним сегментом матки и костным кольцом образуется наружный пояс соприкосновения. Пояса соприкосновения способствуют разделению околоплодных вод на находящиеся выше (задние воды) и ниже пояса – (передние) воды.
Слайд 8По мере раскрытия шейки матки контракционное кольцо смещается все выше
и выше над лонным сочленением: при стоянии кольца на 2
пальца выше лонного сочленения зев открыт на 4 см, при стоянии на 3 пальца зев открыт приблизительно на 6 см, высота стоянии на 4—5 пальцев над лонным сочленением соответствует полному раскрытию маточного зева.
Слайд 9Внутренний пояс соприкосновения головки, разделяющий околоплодные воды на передние и
задние (а). Отсутствие пояса соприкосновения (б)
Слайд 10Различия у первородящих и повторнородящих женщин
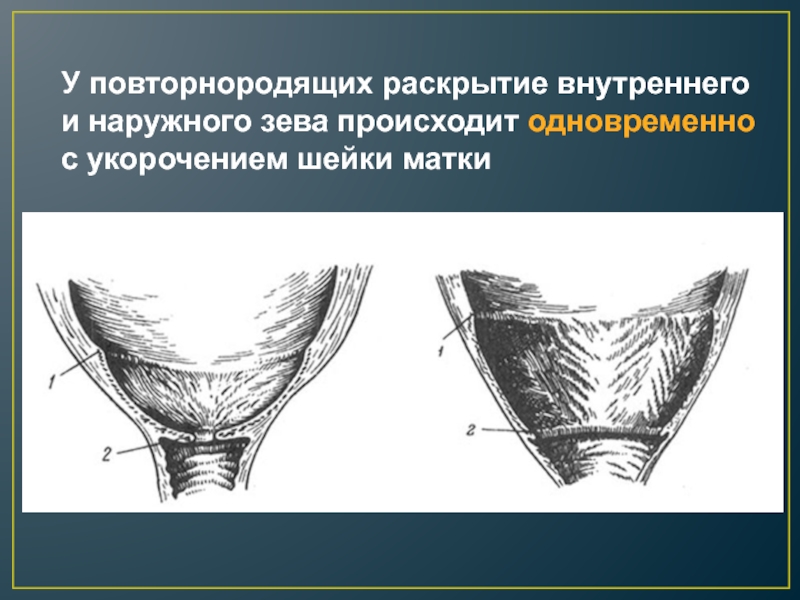
Раскрытие шейки матки у первородящих
женщин начинается с внутреннего зева, что постепенно приводит к укорочению
и полному сглаживанию шейки матки (цервикального канала), после чего начинается раскрытие наружного зева
Слайд 11У повторнородящих раскрытие внутреннего и наружного зева происходит одновременно с
укорочением шейки матки
Слайд 12На почти полном или полном раскрытии шейки матки во время
схваток плодный пузырь становится напряженным и во время одной из
них разрывается, передняя порция околоплодной жидкости изливается наружу. В ряде случаев вскрытие плодного пузыря наблюдается до родов – преждевременное излитие околоплодных вод, либо до полного раскрытия ( до 7 см) – раннее, либо в периоде изгнания – позднее.
Амниотомия выполняется при раскрытии шейки матки 8 см и более. При меньшем раскрытии – по показаниям
Слайд 13После излития околоплодных вод схватки ненадолго прекращаются или ослабевают. Объем
полости матки значительно уменьшается, стенки матки приходят в более тесное
соприкосновение с плодом. Схватки вновь усиливаются и способствуют продвижению плода по родовому каналу, которое началось во время периода раскрытия. Предлежащая часть плода приближается к тазовому дну и оказывает на него все возрастающее давление, в ответ на которое появляются потуги.
Слайд 14Потуга отличается от схватки тем, что к рефлекторному непроизвольному сокращению
гладких мышц матки присоединяется рефлекторное сокращение поперечнополосатой скелетной мускулатуры брюшного
пресса, диафрагмы, тазового дна. Сила потуг может произвольно регулироваться рожающей женщиной.
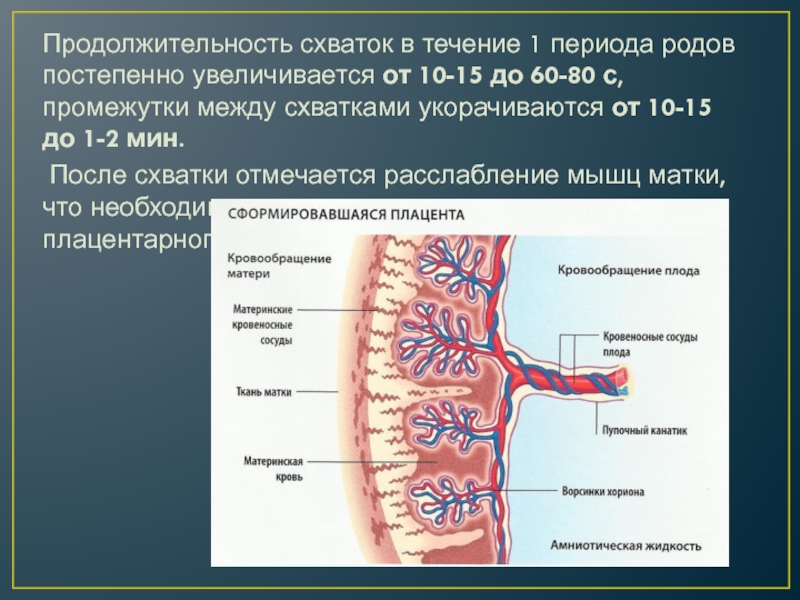
Слайд 15Продолжительность схваток в течение 1 периода родов постепенно увеличивается от 10-15
до 60-80 с, промежутки между схватками укорачиваются от 10-15 до 1-2
мин.
После схватки отмечается расслабление мышц матки, что необходимо для восстановления маточно-плацентарного кровотока.
Слайд 16Состояние плода при нормальном течении периода раскрытия не нарушается. Имеют
место колебания ЧСС с увеличением ее на 10-15 ударов в
1 мин в момент сокращения матки и сразу после схватки.
Слайд 17Ведение первого периода родов. Методы обезболивания родов.
Слайд 18Приемный покой. Акушерка:
Анамнез, изучение обменной карты;
Оценивает общее состояние;
Выявляет контакты
с инфицированными;
Измеряет PS, АД, Т;
первичный осмотр, в т.ч. заболевания
кожи, педикулез, ОРЗ, инфекции половых органов.
Санитарная обработка:
Очистительная клизма (исключение: центральное и краевое предлежание плаценты и период изгнания);
принятие душа;
бритье и обработка дез. Растворов наружных половых органов;
смена белья (сорочка).
Слайд 19В предродовой палате:
Наружное акушерское обследование (4 приема Леопольда) – производится
многократно!;
Определение массы плода (объективно, по формуле Жордания (ОЖ*ВДМ), УЗИ);
Оценивается состояние
брюшного пресса, наружных половый органов, промежности;
Оценка смещения контракционного кольца, продолжительности и силы схваток;
Измерение PS, АД, Т;
выслушивание сердцебиения плода каждые 30 минут между записями КТГ ;
Установка венозного катетера;
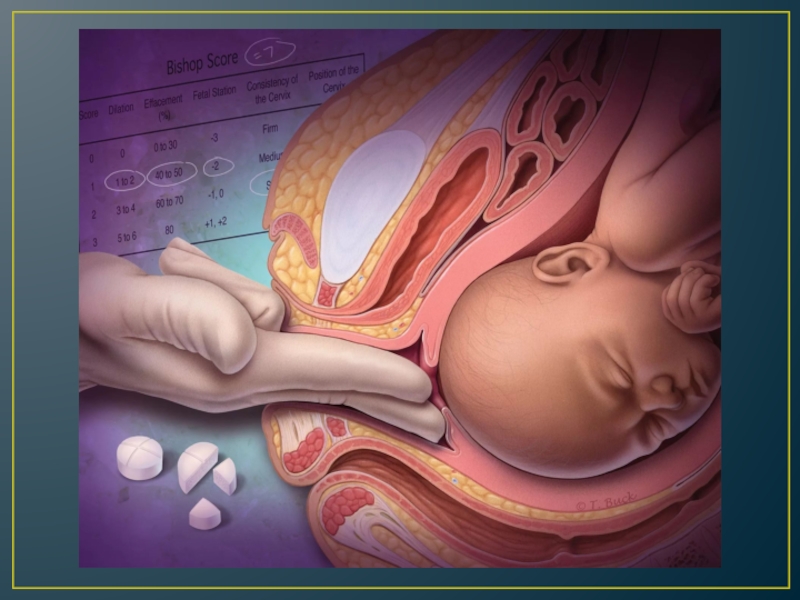
Слайд 20Влагалищное исследование при поступлении, затем каждые 4 часа или при
изменении акушерской ситуации, а также для диагностики начала II периода
родов: пальпация шейки матки с определением ее характеристик (расположение по оси таза, длина или сглаживание, плотность, проходимость цервикального канала или раскрытие в см); наличие/отсутствие плодного пузыря, определение предлежащей части плода и ее расположения по отношению к основным ориентирам плоскостей таза, расположение швов и родничков, степень конфигурации головки, наличие родовой опухоли. Обращают внимание на емкость таза, наличие экзостозов, измеряют диагональную коньюгату.
Запись КТГ не менее 30 мин при поступлении, каждые 3 часа до завершения родов, либо в случае возникновения патологической акушерской ситуации (при необходимости – мониторирование).
Контроль активного поведения роженицы (ходьба, сидение), физиологических отправлений (мочеиспускание каждые 2-3 часа).
Слайд 22положение на спине ведет к уменьшению интенсивности маточных сокращений. Рекомендуют
активное поведение роженицы, положение стоя или лежа на боку. Не
рекомендуется хождение и положение стоя при целом плодном пузыре и головке подвижной над входом в малый таз;
Слайд 23Формирование родовой боли
В первом периоде родов причиной возникновения боли являются:
раскрытие шейки матки, сокращение матки и возникающая при этом ишемия
миометрия, натяжение маточных связок. По мере прогрессирования родов все большее значение приобретает растяжение нижнего маточного сегмента. В конце первого и в начале второго периода родов основную роль начинает играть давление предлежащей части плода на мягкие ткани и костное кольцо малого таза.
В формировании родовых болей существенную роль играет условно-рефлекторный компонент. Большое значение имеет словесный раздражитель о неизбежности болей в родах. Следовательно, страх является одним из важнейших условий возникновения родовой боли. Страх боли способствует нарушению нормальных взаимоотношен между высшим отделом головного мозга и подкорковыми центрами.
Слайд 24Последствия родовой боли.
Прежде всего под её воздействием меняется функция
сердечно-сосудистой системы (тахикардия; увеличение сердечного выброса, артериального и центрального венозного
давления; возможно развитие нарушений сердечного ритма, уменьшение коронарного кровотока, изменение давления в полостях сердца, увеличение общего периферического сопротивления).
Изменяется функция дыхания (тахипноэ, снижение дыхательного объема, значительное возрастание минутного объема дыхания, что может привести к выраженной гипокапнии и нарушениям маточно-плацентарного кровообращения). Боль может нарушать сократительную деятельность матки, функцию желудочно-кишечного тракта, мочевого пузыря, вызывать рефлекторный спазм мышц тазового дна, тошноту и рвоту. Особенно опасны болевые реакции у больных с экстрагенитальной патологией. Возможно утяжеление во время родов позднего гестоза вплоть до развития эклампсии.
Слайд 25ОбезбОливание родов.
Показанием для начала аналгезии в родах является наличие выраженных
болевых ощущений при установившейся регулярной родовой деятельности и раскрытии шейки
матки не менее чем на 3-4 см. По индивидуальным показаниям (поздний гестоз, сердечно-сосудистая патология и другие экстрагенитальные заболевания) обезболивание родов начинают в более ранние сроки.
Слайд 26При обезболивании родов необходимо учитывать следующие положения:
способ обезболивания не
должен угнетать родовую деятельность и оказывать отрицательное воздействие на плод
и новорожденного;
применяемые средства должны обладать избирательным аналгезирующим эффектом без выраженного наркотического действия;
с целью укорочения продолжительности первого периода родов возможна комбинация анальгетика со спазмолитическими средствами;
для увеличения длительности аналгезирующего эффекта допустимо комбинированное применение фармакологических средств в малых дозах, которые способны к потенцированному и взаимному удлинению действия;
метод обезболивания родов должен быть легкоуправляемым и доступным;
во время обезболивания родов должен достигаться эффект болеутоления при сохранении у роженицы сознания, что обеспечивает возможность ее частичного контакта с окружающими и осознанное участие в родовом акте.
Слайд 27ОбезбОливание родов.
Немедикаментозные методы:
приемы самообезболивания, свободное перемещение, принятие душа, самомассаж, управление
дыханием.
физиопсихопрофилактическая подготовка беременных к родам, гипноз и внушение, акупунктура, акупрессура,
чрезкожная электрическая стимуляция нервов, электроаналгезия. При их использовании отсутствуют аллергические реакции, кумулятивный эффект, отрицательное воздействие на сократительную активность матки, роженицу и плод.
Слайд 28Медикаментозные методы
анестетики и анальгетики, как наркотические, так и ненаркотические, и
их сочетание с седативными и нейролептическими средствами. При назначении медикаментозных
средств для обезболивания родов следует учитывать что все они в большей или меньшей степени проникают через плаценту и могут оказывать неблагоприятное влияние на плод.