Слайд 1План
1. Перинатология – как наука.
2. Перинатальный период, его актуальность.
3. Перинатология
, основанная на доказательной медицине.
4. Критерии живорождения и мертворождения,
рекомендованные ВОЗ и внедренные в Республике Казахстан.
5. Расчёт показателей перинатальной смертности и заболеваемости.
Слайд 2Цель лекции
Ознакомить резидентов с:
1. Перинатологией - как наукой.
2. Перинатологией, основанной
на доказательной медицине.
3. Критериями живорождения и мертворождения, рекомендованные ВОЗ
и внедренные в Республике Казахстан.
4. Методами расчёта перинатальной смертности.
Слайд 3Перинатология
Перинатология (др.- греч. peri - вокруг и лат. natus -
рождение) - наука, которая изучает перинатальный период беременности.
Перинатология находится
на стыке акушерства и педиатрии.
http://twinsy.ru/2011-02-01-10-46-20/158-perinatolog.html
Слайд 4Перинатальный период:
начинается с 22-й полной недели (154-го дня) внутриутробной
жизни плода. В указанный срок беременности масса тела плода составляет
500 грамм;
и заканчивается спустя 7 полных дней после рождения новорожденного.
Слайд 5
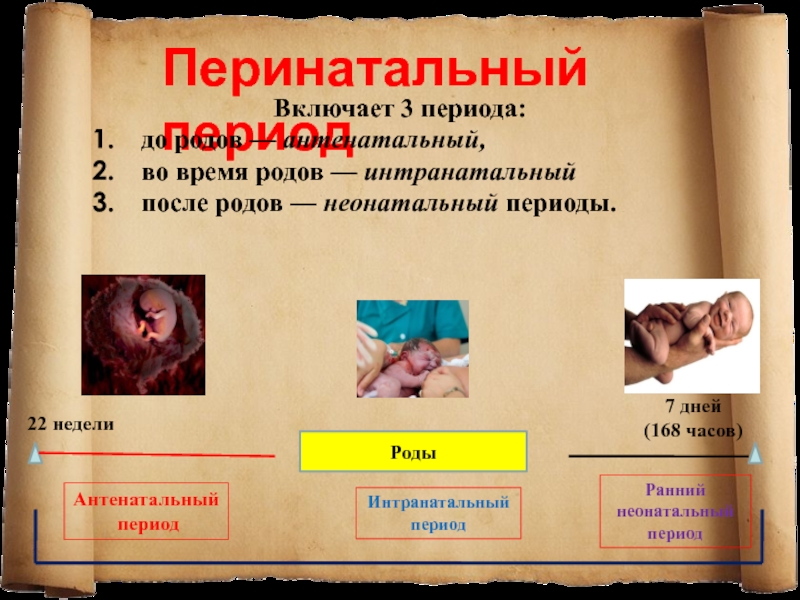
Включает 3 периода:
1. до родов — антенатальный,
2. во
время родов — интранатальный
3. после родов — неонатальный периоды.
Перинатальный период:
http://www.medideal.ru/zlpregn/pregn-0188.shtml
Слайд 6Антенатальный период -
это период внутриутробного развития плода от момента образования
зиготы до родов.
Антенатальньй период условно делят на:
эмбриональный (до 12
недель) и
фетальный (после 12 недель).
Слайд 7Антенатальный период
В эмбриональном периоде происходят
закладка и дифференцировка тканей;
первичное
становление их функций;
формирование частей тела и внутренних органов.
В фетальный
период происходит
созревание организма;
тонкая дифференцировка органов и тканей;
быстрым ростом плода.
Слайд 8Интранатальный период -
это период охватывающий промежуток времени от начала появления
схваток до окончания периода изгнания, т. е. до рождения ребёнка
из родовых путей.
Продолжительность интранатального периода составляет о т 2-4 до 15-18 часов.
Слайд 9Неонатальный период -
это период с момента рождения ребенка и продолжается
до 4-х недель или 28 дней.
Неонатальный период один из важнейших
критических периодов жизни человека, в течение которого происходит адаптация новорождённого к условиям внеутробной жизни.
Неонатальный период делится на:
ранний неонатальный период;
поздний неонатальный период
Слайд 10Неонатальный период
Ранний неонатальный период – начинается от момента рождения до
7-ми суток, продолжительность – 168 часов.
В это время наблюдаются пограничные
состояния:
физиологический катар кожи,
физиологическая желтуха,
физиологическая потеря массы тела и др.
2. Поздний неонатальный период начинается с 7-го дня до 28-го дня жизни, продолжительность - 21 день.
В этот период наблюдается восстановления после дезадаптационных синдромов.
Слайд 11Роды
22 недели
7 дней
(168 часов)
Антенатальный
период
Интранатальный
период
Ранний
неонатальный
период
Перинатальный период
Включает 3
периода:
до родов — антенатальный,
во время родов — интранатальный
после родов — неонатальный периоды.
Слайд 12Перинатальная медицина стала основой улучшения здоровья будущих поколений во всех
странах мира.
За последние годы в большинстве стран мира существенно снижена
перинатальная и младенческая смертность.
Начало XXI века ознаменовалось переходом от стремления снизить перинатальную смертность к главной цели – улучшить здоровья плода и новорожденного, реально снизить перинатальную заболеваемость.
В.Е.Радзинского, А.А.Оразмурадова / Ранние сроки беременности. – М., 2005. – С. 3-5
АКТУАЛЬНОСТЬ
Слайд 13ПОСЛАНИЕ ПРЕЗИДЕНТА РК Н.А. НАЗАРБАЕВА НАРОДУ КАЗАХСТАНА
(28 января 2011
года)
В РК отмечено увеличение рождаемости на 25%, снижение смертности –
на 11%, естественный прирост населения увеличился в 1,7 раза.
Комплекс государственных мер по строительству и оборудованию объектов здравоохранения, подготовке кадров, здорового образа жизни должны к 2020 году вдвое снизить материнскую и младенческую смертность.
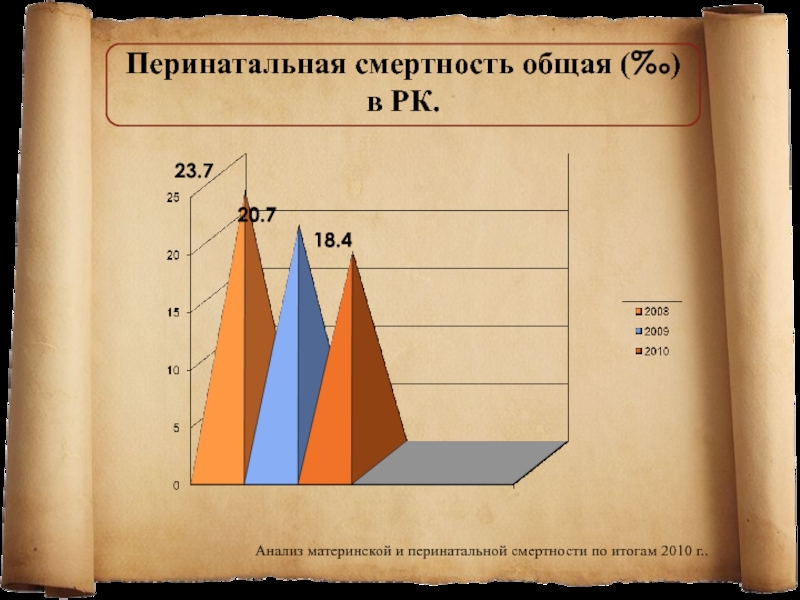
Слайд 14Перинатальная смертность общая (‰) в РК.
23.7
20.7
18.4
Анализ материнской и перинатальной смертности
по итогам 2010 г..
Слайд 1517,85
17,41
20,15
9,17
8,65
9,99
8,68
8,75
10,16
Демографический ежегодник Казахстана Астана 2011. С- 232
Перинатальная смертность в
РК
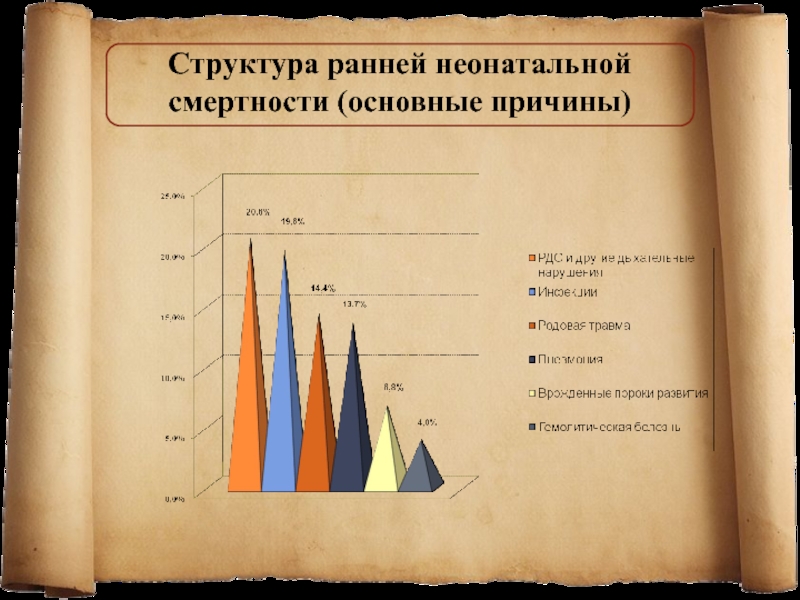
Слайд 16Структура ранней неонатальной смертности (основные причины)
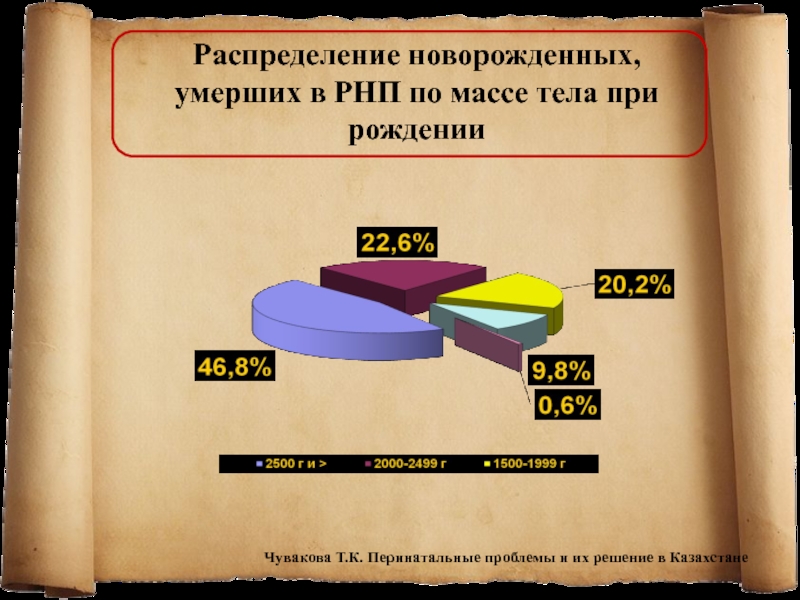
Слайд 17Распределение новорожденных, умерших в РНП по массе тела при рождении
Чувакова
Т.К. Перинатальные проблемы и их решение в Казахстане
Слайд 18ОПАСНОСТИ
(ФАКТОРЫ РИСКА)
До беременности
социальные факторы
экстрагенитальные и генитальные заболевания
анамнестические данные (аборты, выкидыши,
НРБ, инфекции)
Ранние сроки беременности (I триместр)
дефекты имплантации плодного яйца (ангиопатии
плацентарного ложа)
II и III триместр
акушерская агрессия (диагностика и лечение)
гипоксия плода
ЗРП
функциональные методы исследования состояния плода
гипертензия во время беременности
показания и сроки дородовой госпитализации
Акушерский стационар
время и метод родоразрешения
программированные роды
подготовка родовых путей
тактика ведения родов
кровотечения (оценка кровопотери, программа восполнения)
анестезиологические пособия
Послеродовый период
новые перинатальные технологии
грудное вскармливания
В условиях Женской консультации
- необоснованное извращение биоценоза на основании
малоинформативных анализов
- слишком ранняя дородовая госпитализация
- недостаточное использование стационарзамещающих технологий
- необоснованная полипрагмазия: витаминные и минеральные комплексы, курантил и др., не базирующиеся на принципах доказанности.
Элементы акушерской агрессии
Радзинский В.Е., 2004
Слайд 20Элементы акушерской агрессии
В отделение патологии беременных
- полипрагмазия
- «программированные
роды» при «незрелой» шейке матки
- использование эстрогенов для подготовки родовых путей
- симптом «крокодила» (необоснованные амниотомии)
Радзинский В.Е., 2004
Слайд 21Элементы акушерской агрессии
В родильном блоке
- необоснованные родовозбуждения и родостимуляции (окситоцин в 45-60% родов, необоснованные амниотомии)
- рассечение промежности при высоко стоящей головке;
- защита промежности акушеркой
- пособие «Кристеллера»
- излишние операции кесарево сечение -25%, не произведенных КС – 15% при высоком перинатальном риске
- преобладание экстренных кесаревых сечений над плановыми и запланированными
- неадекватное лечение акушерских кровотечений (экстирпация матки вместо перевязки сосудов)
Радзинский В.Е., 2004
Слайд 22Перинатология с позиции доказательной медицины
Слайд 23Доказательная медицина -
В переводе с английского Evidence-based medicine — медицина,
основанная на доказательствах.
Подход к медицинской практике, при котором решения о
применении профилактических, диагностических и лечебных мероприятий принимаются исходя из имеющихся доказательств их эффективности и безопасности.
А такие доказательства подвергаются поиску, сравнению, обобщению и широкому распространению для использования в интересах больных.
Evidence Based Medicine Working Group, 1993
Слайд 24Впервые термин доказательная медицина был предложен группой канадских учёных из
Университета Мак-Мастера (1990).
Крупнейшая мировая организация — Международное Кохрановское (Кохрейновское) Сотрудничество
(The Cochrane Collaboration).
Международная система доказательной медицины развивается в геометрической прогрессии: с момента её становления в начале 90-х годов и по настоящее время число центров, монографий и форумов по проблеме исчисляется десятками, количество публикаций — сотнями.
Доказательная медицина
Evidence Based Medicine Working Group, 1993
Слайд 25Перинатология основанная на доказательной медицине
Дородовое наблюдение
Предполагается, что снижение объема дородового
наблюдения во время беременности низкого риска или наблюдение специалистами-неакушерами не
сказывается на эффективности дородового ухода.
Вывод: Снижение частоты дородовых консультаций вне зависимости от их объема может быть введено в практику без какого либо негативного влияния на исход беременности, родов и состояния новорожденного.
Villari J, Piaggio D, CaOPoli G// A Cochrane Pocketbook: Pregnancy and Childbirth. 2001. – P 7-8
Слайд 26Амниоцентез и биопсия ворсин хоириона для пренатальной диагностики
Риск потери плода
был минимальным при проведении амниоцентеза во 2-ом триместре беременности;
Показатель
риска потери плода последовательно увеличивался при трансабдоминальной, затем трансцервикальной биопсии ворсин хориона (ТЦБВХ) и был максимальным при проведении раннего амниоцентеза.
Вывод: Амниоцентез во 2-м триместре беременности безопаснее ТЦБВХ и более раннего амниоцентеза.
При необходимости более ранней диагностики предпочтительнее проводить трансабдоминальную биопсию ворсин хориона (ТАБВХ). При невозможности технического проведения ТАБВХ следует осуществить ТЦБВХ в 1-ом триместре беременности.
Перинатология основанная на доказательной медицине
Alfirevic Z, Sundberg K, Brigham S// A Cochrane Pocketbook: Pregnancy and Childbirth. 2001. – P 127-128
Слайд 27Преконцепционный и пренатальный скрининг на ломкой сайт Х- хромосомы
Синдром ломкой
Х-хромосомы – самая частая после синдрома Дауна причина умственной отсталости.
В основе этого синдрома лежит динамическая мутация гена. Существуют разные методы для осуществления пренатального скрининга.
Вывод: Отсутствие необходимых данных не позволяет доказать преимущества рутинной предгравидарной или пренатальной диагностики синдрома ломкой Х-хромосомы перед тестированием женщин с высоким риском этой патологии.
Перинатология основанная на доказательной медицине
Kornman I, Chambers H, Nisbet D// A Cochrane Pocketbook: Pregnancy and Childbirth. 2001. – P 129-130
Слайд 28Перинатология основанная на доказательной медицине
Злоупотребление лекарственными средствами и наркотическими веществами.
Потребление
безрецептурных средств, включая алкоголь и кофеин, может влиять на рост
и развитие плода и ребенка, вызывая осложнения беременности, а также алкогольный синдром и симптомы отмены у новорожденных.
Опиаты потребляют 1-21% беременных.
Героин легко проникает через плаценту, и количество акушерских осложнений и нарушений развития плода у наркоманок увеличивается в 6 раз.
Minozzi S, Amato L, Vecchi S // A Cochrane Pocketbook: Pregnancy and Childbirth. 2001. – P 17-18
Слайд 29Перинатология основанная на доказательной медицине
Курение во время беременности
Курение – один
из немногих предотвратимых факторов, обусловливающих рождение детей с низкой массой
тела, преждевременные роды и перинатальную смертность.
Вывод: Программы поощрения отказа от курения во время беременности снижают долю женщин, продолжающих курить, и уменьшают частоту рождения детей с низкой массой тела и преждевременных родов.
Объединенные данные обладают недостаточной доказательностью в отношении снижения перинатальной смертности или рождения детей с очень низкой массой тела.
Lumley J, Oliver SS, Oakley L// A Cochrane Pocketbook: Pregnancy and Childbirth. 2001. – P 20-21
Слайд 30Перинатология основанная на доказательной медицине
Применение фолатов и/или поливитаминов в период
зачатия для предотвращения дефектов нервной трубки у плода
Дефект нервной трубки
формируется во время развития головного и спинного мозга.
Вывод: Приём фолатов в период до зачатия и после него в значительной степени препятствует формированию дефектов нервной трубки у плода.
Женщин родивших детей с дефектами нервной трубки, нужно предупреждать о риске аналогичных дефектов при последующих беременностях и рекомендовать им постоянный приём фолатов.
Lumley J, Watson L, Watson M// A Cochrane Pocketbook: Pregnancy and Childbirth. 2001. – P 23-24
Слайд 31Перинатология основанная на доказательной медицине
Применение Магния, пиридоксина(вит В6), витамина А,
витамина С, витамина D, витамина Е во время беременности.
Вывод: Слишком
мало данных для заключения о положительном влияние данных витаминов во время беременности.
Для выявления их положительного влияния на беременность, роды и состояния плода необходимы дальнейшие исследования.
Makrides M, Thraver D, Villar J, Rumbold F
// A Cochrane Pocketbook: Pregnancy and Childbirth. 2001. – P 27-33
Слайд 32Перинатология основанная на доказательной медицине
Применение добавки цинка для улучшения исхода
беременности и состояния плода
Добавки цинка снижали риск преждевременных родов, не
влияя на другие показатели;
Предполагается, что при низком уровне цинка в сыворотке увеличивается продолжительность родов, учащается атонические послеродовые кровотечения, повышается артериальное давление, имеют место преждевременные роды.
Вывод: Наблюдалось снижение частоты преждевременных родов у женщин, получавших цинк, по сравнению с женщинами, получавшими плацебо.
Mahomed K, Bhutta Z, Middleton P// A Cochrane Pocketbook: Pregnancy and Childbirth. 2001. – P 26-27
Слайд 33Лечение запоров во время беременности
Запоры - частая проблема на поздних
сроках беременности. Угнетение моторики ЖКТ в середине и на поздних
сроках беременности обусловлено высоким уровнем прогестерона.
Вывод: В исследованиях была показана эффективность пищевых волокон которые увеличивают частоту стула и размягчали его;
Стимулирующие слабительные средства действовали лучше средств, увеличивающих объем кишечного содержимого. Но их применение чаще сопровождалось побочными эффектами.
Перинатология основанная на доказательной медицине
Jewell Dj, Young G // A Cochrane Pocketbook: Pregnancy and Childbirth. 2001. – P 38-39
Слайд 34Антибиотики при преждевременным дородовым разрывом плодных оболочек
Антибиотики снижают риски,
связанные с преждевременным дородовым разрывом плодных оболочек .
Назначение антибиотиков после
ДРПО ассоциируется с отсрочкой родов и снижением основных показателей неонатальной заболеваемости.
Данные говорят в пользу рутинного применения антибиотиков при ДРПО.
Исходя из имеющихся данных, препаратом выбора является Эритромицин.
Перинатология основанная на доказательной медицине
Kenyon S, Boulvain V, Neilson J// A Cochrane Pocketbook: Pregnancy and Childbirth. 2001. – P 149-151
Слайд 35Родовозбуждение
Вывод: Плановое родовозбуждение (с применением окситоцина или простагландинов) снижало риск
некоторых инфекций у женщин, не увеличивая риск кесарево сечения или
оперативных вагинальных родов.
Уменьшалась необходимость интенсивной терапии новорожденных.
Поскольку исходы при плановом родовозбуждении и тактике «выжидания» могут различаться не слишком сильно, женщины должны сами сделать информированный выбор.
Перинатология основанная на доказательной медицине
Dare MR, Middleton P, Flenady Vj// A Cochrane Pocketbook: Pregnancy and Childbirth. 2001. – P 215-216
Слайд 36Обезболивание во время родов
Эпидуральная анальгезия ослабляет боли во время родов.
Однако при использовании этого метода возрастает риск инструментальных родов.
Вывод:
Эпидуральная анальгезия практически не влияет на риск кесарево сечения, не сказывается на состоянии детей сразу после рождения(судя по оценке по шкале Апгар), хотя нет данных об отдалённых ее эффектах у новорожденных.
При применение комбинированной спинально-эпидуральной анальгезии значительно увеличивался риск задержки мочи, часто сопровождался зудом.
Перинатология основанная на доказательной медицине
Anim-Somuah M, Smyth R, Howell C// A Cochrane Pocketbook: Pregnancy and Childbirth. 2001. – P 276-277
Слайд 37Применение Кардиотокографии во время родов
С помощью кардиотокографии (КТГ) регистрируются изменения
сердечного ритма плода в связи с сокращением матки.
Вывод: Непрерывная
КТГ во время родов ассоциируется со снижением частоты судорог (но не церебрального паралича) и смертности новорожденных, а также других показателей нарушения их состояния.
В тоже время непрерывная КТГ сопровождалась увеличением риска КС и инструментальных вагинальных родов.
Перинатология основанная на доказательной медицине
Alfirevic Z, Devane D, Gyte GML// A Cochrane Pocketbook: Pregnancy and Childbirth. 2001. – P 296-300
Слайд 38Применение Кардиотокографии во время родов
Также применяется метод оценки состояния плода
определением pH в пробе крови из предлежащей головки плода.
В настоящее
время проводятся исследования, основанные на определение уровня лактата в крови плода при неоднозначных данных КТГ.
Использовать КТГ можно не раньше, чем с 32 недель беременности по показаниям.
Перинатология основанная на доказательной медицине
Alfirevic Z, Devane D, Gyte GML// A Cochrane Pocketbook: Pregnancy and Childbirth. 2001. – P 296-300
Слайд 39Казахстан перешёл на международные критерии живорождения и мертворождения, рекомендованные Всемирной
организацией здравоохранения, с 1 января 2008 года.
Слайд 401. Приказ и.о Министра здравоохранения Республики Казахстан от 1 ноября
2007 года № 637:
«О проведении обучения медицинских работников Республики Казахстан
применению критериев живорождения и мертворождения, рекомендованных Всемирной организацией здравоохранения»
2. Распоряжение Премьер-Министра Республики Казахстан от 1 марта 2006 года № 38-р
«Об утверждении Плана мероприятий по переходу Республики Казахстан на критерии живорождения и мертворождения, рекомендованные Всемирной организацией здравоохранения»
3. Распоряжение Премьер-Министра Республики Казахстан от 11 августа 2005 года № 220-р
О создании рабочей группы по разработке Плана мероприятий по переходу Республики Казахстан на критерии живорождения и мертворождения, рекомендованные Всемирной организацией здравоохранения
Слайд 41Живорождением называют полное изгнание или извлечение продукта зачатия из организма
матери вне зависимости от продолжительности беременности, в случае наличия у
него хотя бы одного из признаков жизни:
дыхание,
сердцебиение,
пульсация пуповины
явные движения произвольной мускулатуры, независимо от того, перерезана пуповина и отделилась ли плацента.
Критерии живорождения
Слайд 42Мертворождением называют смерть продукта зачатия до его полного изгнания или
извлечения из организма матери вне зависимости от продолжительности беременности.
Смерть
определяют по отсутствию дыхания и любых других признаков жизни у плода.
Критерии мертворождения
Слайд 43Способствующие развитию заболеваний у девочек и женщин, осложненному течению беременности
и родов, перинатальной патологии
неблагоприятная экологическая обстановка;
производственные вредности;
низкий экономический
уровень семей и неадекватность питания;
вредные привычки родителей (алкоголизм, курение, наркомания);
недостаточный уровень мероприятий по планированию семьи – не снижающаяся частота абортов;
психологическая обстановка стране;
Слайд 44Перинатальная смертность
Отражает социальное положение населения, здоровья нации, уровень медицинской помощи
вообще и акушерской в частности и учитывается во всех странах.
Однако
в данной проблеме имеются два аспекта:
социальный и
медицинский, которые тесно связаны между собой.
http://www.medichelp.ru/posts/view/6638
Слайд 45Важными показателями, характеризующими как состояние здоровья женщин, так и качество
помощи матерям и детям, считают показатели смертности новорождённых.
Выделяют:
перинатальную смертность;
мертворождаемость;
неонатальную;
раннюю
неонатальную;
позднюю неонатальную;
младенческую смертность.
Перинатальная смертность
http://www.medichelp.ru/posts/view/6638
Слайд 46Перинатальная смертность -
– смертность в связи с
родами:
погибшие плоды до родов, начиная с 22 недели беременности
- антенатальная сметрность;
во время родов - интранатальная сметрность;
погибшие анте- и интранатально – мертворожденные, их число определяет понятие «мертворождаемость».
погибшие новорожденные в течение первых 7 дней (168 часов) после рождения – ранняя неонтальная смертность.
http://www.medichelp.ru/posts/view/6638
Слайд 47Первое, что может способствовать снижению перинатальной смертности – это внедрение
новых технологий и международных стандартов, основанных на доказательной медицине.
Увеличение неонатальной
интенсивной помощи за последние несколько десятилетий совпало с развитием доказательной медицины – дисциплины, способствующей внедрению новых методов лечения в практику, когда они подтверждены высококачественными доказательствами, обычно на основании рандомизированных контролированных исследований.
Перинатальная смертность
Слайд 48Ультразвуковое исследование
Подлинную революцию в акушерстве произвело широкое внедрение в
практику (УЗИ).
Безвредность и доступность, высокая информативность метода делают УЗИ
незаменимым при обследовании беременных.
УЗИ является единственным неинвазивным методом оценки состояния плода при различных видах акушерской патологии, особенно в ранние сроки беременности.
Слайд 49Ультразвуковое исследование
УЗИ позволяет:
установить наличие беременности, в том числе
многоплодной (2,5—3 недель);
диагностировать некоторые врожденные пороки развития плода;
следить за ростом
и развитием плода;
следить за состоянием плаценты;
следить за количеством околоплодных вод.
Всем женщинам во время беременности рекомендовано три скрининнговых УЗИ в:
- 12-14 недель
20-24 недели
32-34 недели
Остальное по показаниям.
Слайд 50Ультразвуковое исследование
Следует подчеркнуть еще одно немаловажное значение применения УЗИ при
проведении инвазивных процедур.
Под контролем УЗИ осуществляют:
кордоцентез для взятия крови плода;
внутриутробные
гемотрансфузии;
амниоцентез;
биопсию хориона;
шунтирование при обструкции мочевыводящих путей и гидроцефалии у плода;
дренаж кистозных образований, асцита или плеврального выпота у плода.
Слайд 51Допплерометрия плода
Большие диагностические возможности открыло использование в акушерстве допплерометрического исследования
кровотока в системе мать-плацента-плод.
Важным этапом в развитии эхофаграфии в
акушерстве стало использование цветного допплеровского картирования (ЦДК).
Оно позволяет визуализировать и идентифицировать мельчайшие сосуды, в том числе микроциркуляторного русла, и тем самым открывает новые перспективы для ранней диагностики акушерских осложнений, связанных с формированием плацентарной недостаточности.
При сроке от 18-19 до 25-26 недель Допплерометрия - метод выбора.
Слайд 52Биофизический профиль плода(БПП)
Биофизический профиль плода - комплексная оценка данных бесстрессового
теста и УЗИ в реальном масштабе времени, позволяющая судить о
состоянии плода.
БПП включает оценку 6 параметров:
нестрессового теста — НСТ,
дыхательных движений плода — ДДП,
двигательной активности — ДА,
тонуса — Т плода,
объема околоплодных вод — ООВ,
степени зрелости плаценты — СЗП.
Определение БПП для получения объективной информации возможно уже с начала III триместра беременности.
Число мертворожденных и умерших в
возрасте 0-7 суток(168 час)
ПС = ---------------------------------------------------- х1000
Число детей, родившихся живыми и мертвыми
Расчёт перинатальной смертности
число родившихся мертвыми
(антенатальная и интранатальная гибель )
М = ----------------------------------------------------- х 1000
число родившихся живыми +
число родившихся мертвыми
Расчёт мертворождаемости
Число детей, умерших в первые
28 дней жизни (27 дней 23 ч 59 мин)
НС = -------------------------------------------------- х1000
Число детей, родившихся живыми
Расчёт неонатальной смертности
Число детей, умерших в возрасте
0-6 дней (168 часов)
РНС = --------------------------------------------- х1000
Число родившихся живыми
Расчёт ранней неонатальной смертности
Число детей, умерших на 2-4-й неделе
жизни (168 ч-27 дней 23 ч 59 мин)
ПНС = ------------------------------------------------------ х1000
Число детей, родившихся живыми и мертвыми
Расчёт поздней неонатальной смертности
Число умерших детей до 1 го года
в данном календарном году
МС = ------------------------------------------- х1000
Число родившихся живыми
в данном календарном году
Расчёт младенческой смертности
Слайд 59Вывод:
Учитывая данные доказательной медицины, врачи женской консультации, а также
врачи родильных домов не должны проводить полипрогмазию, гипердиагностику, применять нерациональные
методы лечения, которые в свою очередь могут привести к нежелательному исходу течения беременности, родов и послеродового периода.
При этом увеличивая показатели кесарево сечения, перинатальной заболеваемости и перинатальной смертности.