Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Применение лазеров в медицине
Содержание
- 1. Применение лазеров в медицине
- 2. Слайд 2
- 3. Слайд 3
- 4. Области применения лазеров в хирургииОбщая хирургияСердечно-сосудистая хирургияТоракальная хирургияНейрохирургияОториноларингологияОфтальмологияУрологияАкушерство и гинекологияСтоматологияТравматология и ортопедияДерматологияКосметологияОнкология
- 5. Слайд 5
- 6. Слайд 6
- 7. Слайд 7
- 8. Слайд 8
- 9. Слайд 9
- 10. Слайд 10
- 11. Луч хирургического лазера вызывает ПОВРЕЖДЕНИЕ и /или
- 12. Механизм 1 (фототермический)Наиболее наглядно этот механизм проявляется
- 13. До 430C – термические повреждения ткани обратимы;Критическая
- 14. Слайд 14
- 15. Слайд 15
- 16. Лазерное удаление сосудов (коагуляция) неодимовым лазером(Nd:YAG laser)
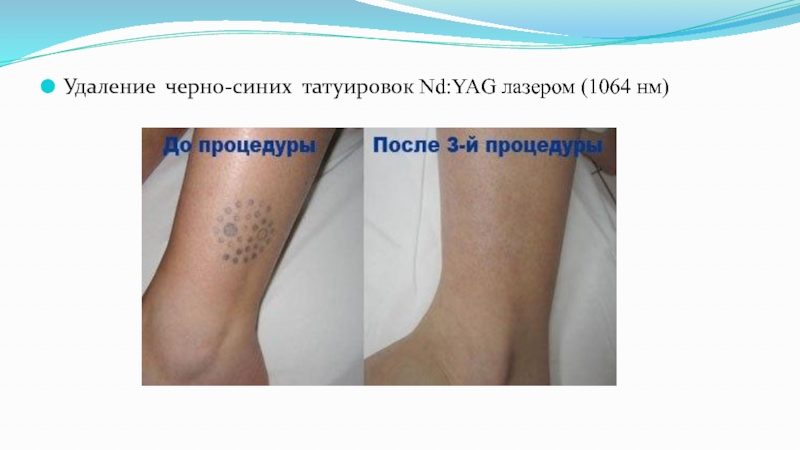
- 17. Удаление черно-синих татуировок Nd:YAG лазером (1064 нм)
- 18. Основные области применения Nd:YAG лазера:1.При кратковременных экспозициях,
- 19. Слайд 19
- 20. Слайд 20
- 21. Механизм 2 (фотоиспарение)Действие этого механизма ограничено некоторыми
- 22. Слайд 22
- 23. По-видимому, аналогичные события происходят и при использовании
- 24. Практическое применение инфракрасных лазеровПрименяются (особенно часто CO2
- 25. Современная медицина доказала, что наиболее приемлемым способом
- 26. Механизм 3 (абляция неводных компонентов)Механизм, в принципе,
- 27. Слайд 27
- 28. Помимо работы на тканях зуба, такие лазеры
- 29. Механизм 4 (холодная абляция)Действие этого механизма ограничено
- 30. При взаимодействии луча эксимерного лазера с молекулями
- 31. Слайд 31
- 32. Области применения
- 33. Слайд 33
- 34. Слайд 34
- 35. Лазер Nd:YAG Принадлежит к группе твердотельных лазеров,
- 36. Лазер Nd:YAG Nd:YAG-лазер с удвоенной частотой излучения,
- 37. Лазер Nd:YAG Лазерное лечение сосудистых нарушений основано
- 38. Лазер Nd:YAG Для точности работы можно: -
- 39. На изображении "До" отчетливо виден невоид в
- 40. Туберозная ангиома: до лечения (а);после многочисленных
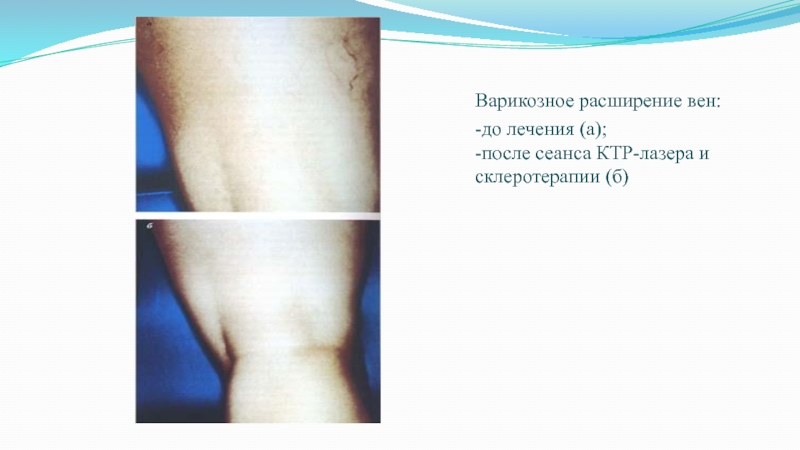
- 41. Варикозное расширение вен: -до лечения (а); -после сеанса КТР-лазера и склеротерапии (б)
- 42. Слайд 42
- 43. Слайд 43
- 44. Слайд 44
- 45. Слайд 45
- 46. Слайд 46
- 47. Слайд 47
- 48. Применение лазерных технологий в стоматологии
- 49. Основные преимущества:
- 50. Классификация лазеров по области практического применения
- 51. Классификация высокоинтенсивных лазеров, используемых в стоматологии
- 52. Низкоинтенсивное лазерное излучение.Терапевтческий эффектНа клеточном уровне: изменение
- 53. На органном уровне:понижение рецепторной чувствительности; уменьшение
- 54. Портативный лазерный терапевтический аппарат «Снаг»
- 55. Противопоказания к низко-интенсивной лазеротерапии
- 56. Операция френэктомии с использованием хирургического лазера: а
- 57. Получение блокового костного трансплантата с использованием
- 58. Увеличение высоты наддесневой части корня зуба для
- 59. Удаление невринномы правой боковой поверхности языка с
- 60. Лазерное препарирование зубной и костной тканиСегодня оптимальным
- 61. Лазерное препарирование зубной и костной тканиТипичный лазерный
- 62. Для удобства работы выпускаются различные типы наконечников:
- 63. Полость после препарирования лазером остается стерильной и
- 64. Слайд 64
- 65. Слайд 65
- 66. Слайд 66
- 67. Слайд 67
- 68. Лазеры в офтальмологииОдной из отраслей медицины, в
- 69. В лечении глазных заболеваний обычно применяются: эксимерный
- 70. Эмметропия (соразмерная рефракция)
- 71. Миопия (сильная рефракция)
- 72. Гиперметропия (слабая рефракция)
- 73. Рефракционная хирургия – изменение преломляющей
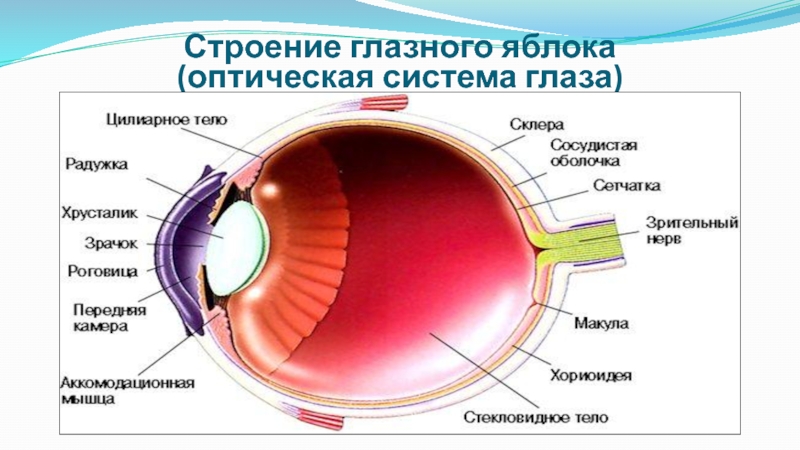
- 74. Строение глазного яблока (оптическая система глаза)
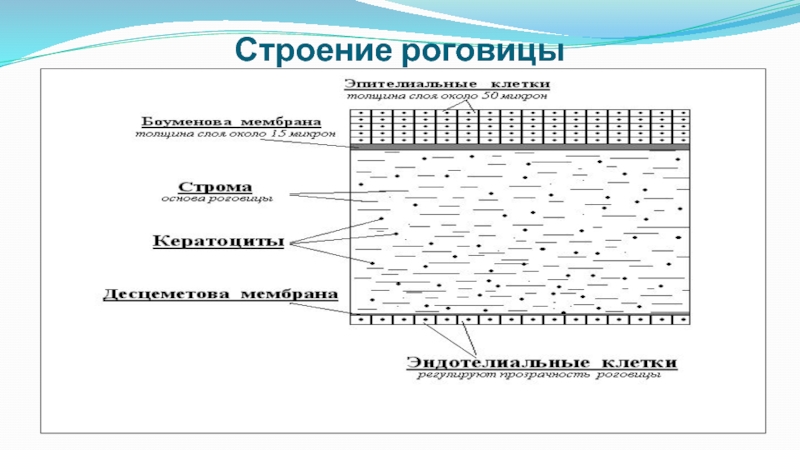
- 75. Строение роговицы
- 76. Классификация рефракционных операций по анатомическому принципуI.
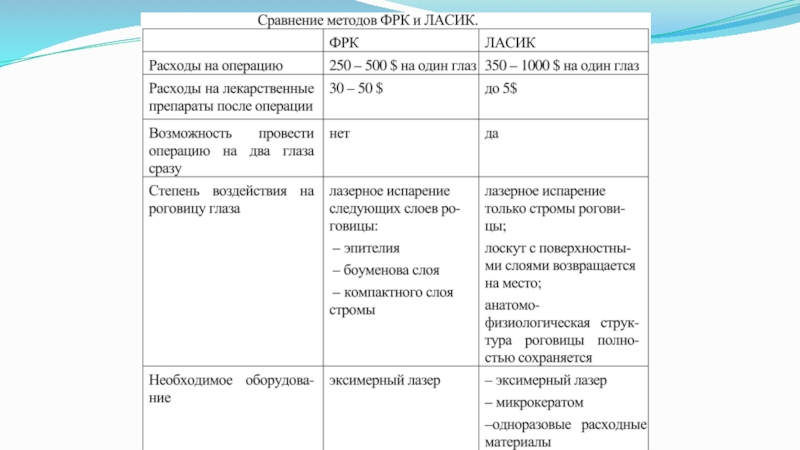
- 77. PRK - ФРК - фоторефрактивная кератэктомияПервая разработка
- 78. ФРК –представляет собой бесконтактное воздействие эксимер-лазером на
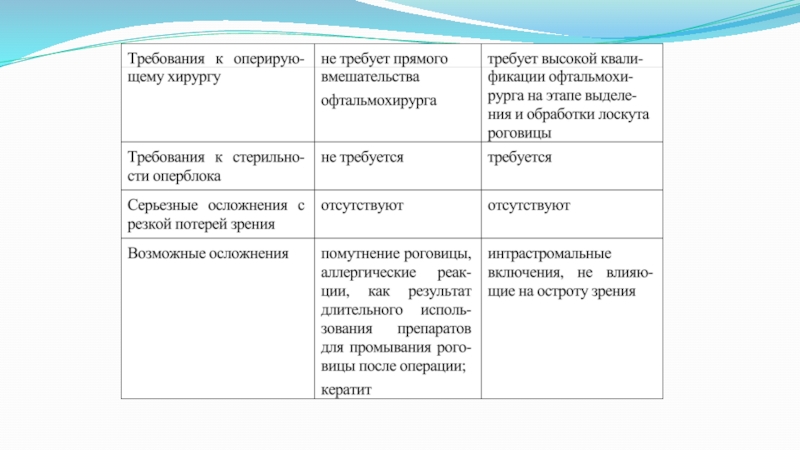
- 79. Преимущества операции ФРК - PRK Полностью бесконтактное
- 80. Противопоказаниякатаракта глаукомаинфекции глаза и других органовсахарный диабет и другие эндокринные заболеванияимуннодефицитные заболеваниябеременность
- 81. LASIK - лазерный кератомилёз. Laser in situ
- 82. LASIK состоит из 2- х комбинированных этапов
- 83. Преимущества операции ЛАЗИК Сохранение анатомии слоев роговицы
- 84. Слайд 84
- 85. Слайд 85
- 86. Слайд 86
- 87. CПАСИБО ЗА ВНИМАНИЕ!
- 88. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1Применение лазеров в медицине
Профессор Власова О.Л.
Кафедра медицинской физики
Института физики,
нанотехнологий и телекоммуникаций Санкт-Петербургский Политехнический университет Петра Великого
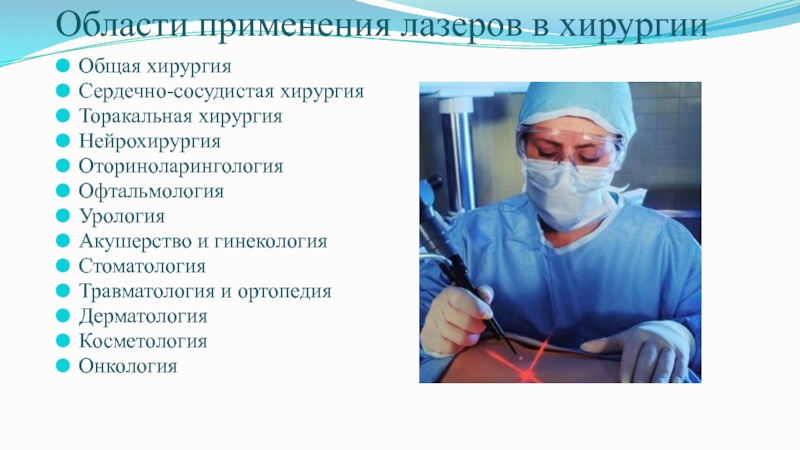
Слайд 4Области применения лазеров в хирургии
Общая хирургия
Сердечно-сосудистая хирургия
Торакальная хирургия
Нейрохирургия
Оториноларингология
Офтальмология
Урология
Акушерство и гинекология
Стоматология
Травматология
и ортопедия
Дерматология
Косметология
Онкология
Слайд 11Луч хирургического лазера вызывает ПОВРЕЖДЕНИЕ и /или ГИБЕЛЬ живой ткани,
при достаточно высокой энергии АБЛЯЦИЮ.
Под абляцией понимают ликвидацию участка живой
ткани под действием на неё фотонов лазерного излучения.Механизмы и параметры (энергетические, производительность) работы хирургического лазера определяются свойствами облучаемого объекта (соотношение жидкого и плотного компонента, химическими и физическими свойствами и др.), характеристикой излучения (длина волны, режим, плотность потока мощности, энергия в импульсе и др.) , а также параметрами, связывающими свойства объекта и лазерного луча (коэффициентами поглощения, отражения и рассеяния и др.)
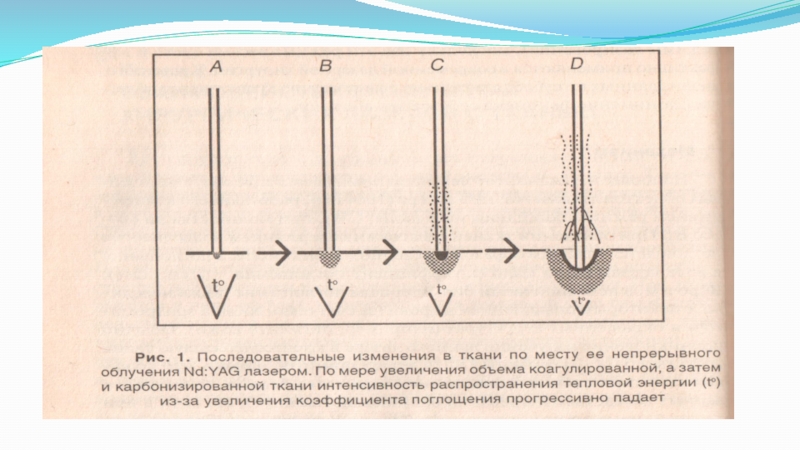
Слайд 12Механизм 1 (фототермический)
Наиболее наглядно этот механизм проявляется при облучении живых
объектов лучами Nd:YAG лазера (1064 нм), работающего в непрерывном режиме
(continuous wave mode, CW), при мощностях до 60-100 Вт.В данном случае при облучении тканей с высоким содержанием воды энергия поглощается главным образом в неводном компоненте, а поглощение в воде чрезвычайно мало (коэффициент поглощения 1/ см)/
Обычно проникновение излучения данного лазера в кровесодержащую ткань достигает 5-8 мм глубины.
Глубина проникновения меняется в ходе изменения свойств тканей при постепенном нагревании.
Слайд 13До 430C – термические повреждения ткани обратимы;
Критическая температура начала коагуляции
- 550C;
При дальнейшем повышении температуры размер области некроза возрастает;
Выше 1000C
начинается интенсивное испарение воды;Затем следует термический распад органических молекул (пиролиз);
При 3000C – горение поверхностных слоёв материала
Таким образом, для данного лазера характерен фототермический механизм, обеспечивающий разогрев, необходимый для коагуляции или плавления соответствующих тканей.
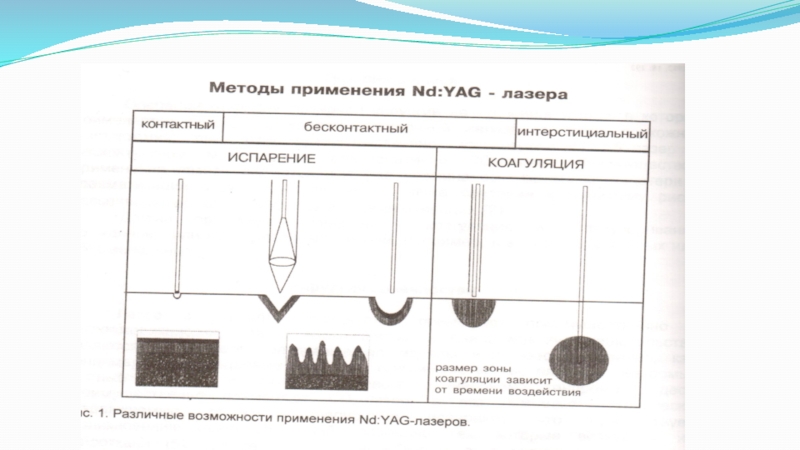
Слайд 18Основные области применения Nd:YAG лазера:
1.При кратковременных экспозициях, дистанционном нацеливании световода
и умеренных мощностях – локальная коагуляция различных поверхностных патологических образований
на коже. Остановка кровотечений.2. При использовании субабляционного режима - лазерная сварка биотканей. Рабочая температура 60-80 градусов Цельсия. Лазерную сварку применяют для сшивания мелких и среднего калибра кровеносных сосудов, рассеченных нервных стволов, соединения стенок полых органов и для других целей.
3. Внутритканевая коагуляция патологических тканей. Вводят внутрь опухоли.
4. Рассечение тканей, увеличение каналов естественных просветов.
5. Массивные разрезы органов с обильным кровоснабжением.
Слайд 21Механизм 2 (фотоиспарение)
Действие этого механизма ограничено некоторыми инфракрасными лазерами при
облучением ими мягких водосодержащих тканей. Наиболее детально изучен CO2-лазер (СW,
λ – 10,6 мкм).Излучению данного лазера в режиме абляции соответствует плотность мощности ≥ 50 кВт/см2.
Активно поглощается водой.
Очень быстрый разогрев воды, а от неё и неводных компонентов.
Как следствие взрывное испарение тканевой воды и извержение водяных паров вместе с фрагментами клеточных и тканевых структур за пределы ткани с формированием абляционного кратера.
Небольшие термические повреждения на глубину 50-100 мкм за пределами абляционного кратера.
Слайд 23По-видимому, аналогичные события происходят и при использовании на мягких тканях
импульсных (pulsed wave mode – PW) лазеров, излучающих в инфракрасной
области спектра, например Er:YAG, λ – 2,94 мкм, Ho: YAG, λ – 2,12 мкм.Для перечисленных выше лазеров характерны очень высокие коэффициенты поглощения в воде (на 4 порядка выше, чем Nd:YAG), значительная плотность энергии в импульсе (fluence – флуенс) при работе в абляционном режиме, а также высокая эффективность абляции при относительно небольших термических повреждениях за пределами абляционного кратера.
Слайд 24Практическое применение инфракрасных лазеров
Применяются (особенно часто CO2 и Ho:YAG лазеры)
для манипуляций на мягких и сильно обводненных, в том числе,
неокрашенных или слабоокрашенных тканях.Рационально применять для всевозможных хирургических операций, требующих эффективной абляции при минимальном термическом повреждении, в частности, на мышечной ткани, кожных покровах, ткани мочевого пузыря, тканях женских и мужских половых органов, при различных опухолях.
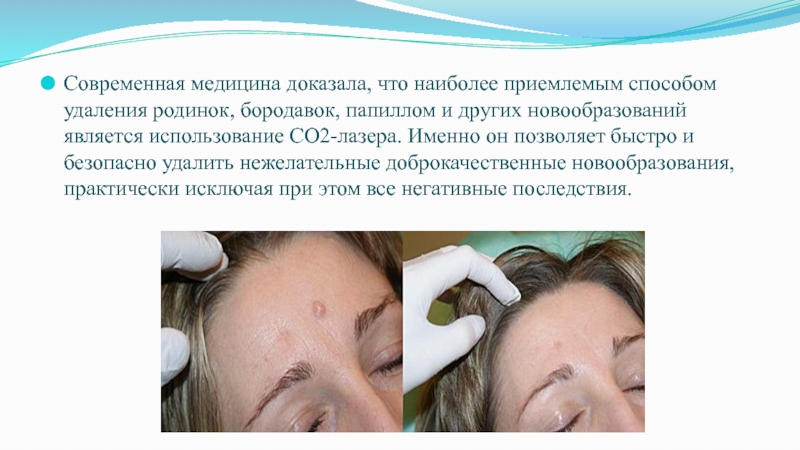
Слайд 25Современная медицина доказала, что наиболее приемлемым способом удаления родинок, бородавок,
папиллом и других новообразований является использование CO2-лазера. Именно он позволяет
быстро и безопасно удалить нежелательные доброкачественные новообразования, практически исключая при этом все негативные последствия.Слайд 26Механизм 3 (абляция неводных компонентов)
Механизм, в принципе, сходен с механизмом
2, поскольку предполагает извержение материала под действием мощных, превышающих порог
абляции, импульсных инфракрасных PW лазеров.Используются Er:YAG (2,94 мкм) и Ho:YAG (2,12 мкм) лазеры с продолжительностью импульса 150-200 мкс.
Эти лазеры имеют высокие коэффициенты поглощения не только в воде, но и в некоторых минералах твердых тканей, значения флуенс достигают до многих десятков Дж/см2
Плотности мощности в импульсе у данных лазеров достигают десятков МВт/ см2
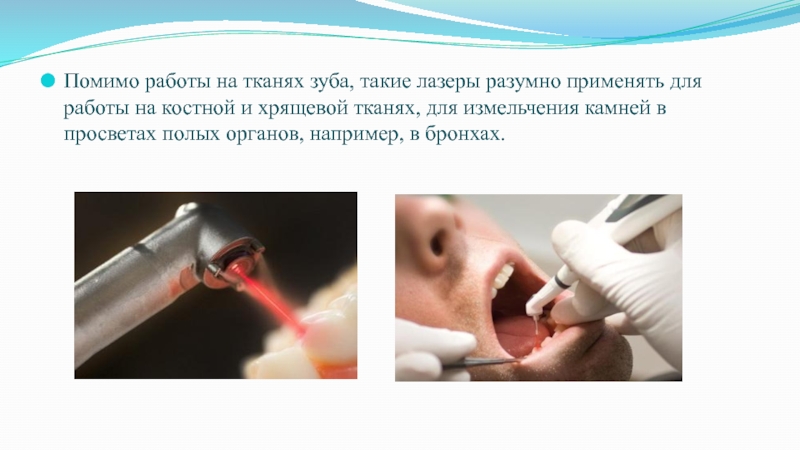
Слайд 28Помимо работы на тканях зуба, такие лазеры разумно применять для
работы на костной и хрящевой тканях, для измельчения камней в
просветах полых органов, например, в бронхах.Слайд 29Механизм 4 (холодная абляция)
Действие этого механизма ограничено импульсными лазерами, работающими
в ультрафиолетовой области, а наибольший практический интерес представляют эксимерные лазеры
ArF
(λ – 193 нм) и XeCl (λ – 308 нм), реже KrF (λ – 248 нм).Термин «эксимер» означает русскоязычную версию «возбужденный димер».
Водой излучение этих лазеров практически не поглощается, но очень интенсивно поглощается неводными компонентами, например, белками (в частности, коллаген соединительной ткани – основной хромофор роговой оболочки глаза).
По отношению к Er:YAG энергия фотонов в эксимерных лазерах примерно на порядок выше.
Слайд 30При взаимодействии луча эксимерного лазера с молекулями мишени энергия фотонов
оказывается достаточной или даже превышает внутреннюю энергию ковалентных связей между
отдельными атомами, что ведет к разрыву этих связей распаду молекул на отдельные фрагменты и взрывообразному, со сверхзвуковыми скоростями, извержению этих фрагментов с образованием абляционного кратера.При энергии ковалентных связей выше 3-5 eV к фрагментации молекулы приводит одновременная и однонацеленная бомбардировка двумя фотонами.
В любом случае фрагменты в виде газового облака извергаются из объекта с настолько высокой скоростью, что большая часть заключенной в них тепловой энергии не успевает передаваться на стенки образующегося кратера, которые поэтому разогреваются незначительно.
Слайд 35Лазер Nd:YAG
Принадлежит к группе твердотельных лазеров, в качестве активной
среды выступает алюмо-иттриевый гранат, легированный ионами неодима. Пучок создается в
ближнем инфракрасном диапазоне, длина волны составляет 1064 нм.Излучение в очень малой степени поглощается тканями, поэтому отличается высокой проникающей способностью. Лазер может быть спарен с кристаллом титанил-фосфата калия (КТР), который удваивает частоту до получения длины волны 532 нм, расположенной в зеленой части спектра.
Слайд 36Лазер Nd:YAG
Nd:YAG-лазер с удвоенной частотой излучения, или КТР-лазер (длина
волны 532 нм), излучает свет пакетами импульсов длительностью 150 нс
с частотой 5 Гц, работая почти в непрерывном режиме.Слайд 37Лазер Nd:YAG
Лазерное лечение сосудистых нарушений основано на тепловом воздействии.
Эффект заключается в тепловом разрушении сосуда без изменения структуры прилегающих
тканей. Для обеспечения такой избирательности действия лазера необходимо:1. Использовать лазерное излучение, слабо поглощаемое эпидермисом и хорошо поглощаемое кровью - область 490-590 нм, где хромофором является преимущественно оксигемоглобин, и область 490-700 нм с деоксигемоглобином в качестве хромофора-мишени.
2. Учитывать время релаксации сосуда (TR), поскольку от него зависит выбор параметров лазерного излучения. Время тепловой релаксации соответствует периоду, необходимому для перехода энергии за пределы сосуда и снижения температура в центре сосуда до 50% от максимально достигнутого значения.
Слайд 38Лазер Nd:YAG
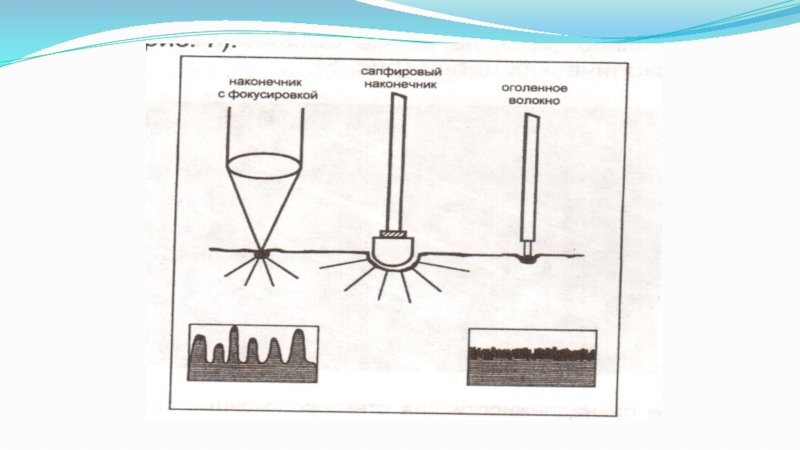
Для точности работы можно:
- сделать разрез, приблизив наконечник
вплотную к коже, то есть установив его в точку наибольшей
плотности мощности; - выпарить ткань, отодвинув наконечник на 5 мм; - произвести коагуляцию, отодвинув наконечник еще дальше от ткани (более чем на 10 мм). Эти три воздействия - разрез, коагуляция, выпаривание - производятся при одной и той же мощности только за счет изменения расстояния до ткани и, следовательно, размера обрабатываемого участка и плотности мощности.Глубина проникновения и необходимый эффект зависят, в конечном итоге, от времени лазерного воздействия на участок ткани. Чем больше длительность лазерного импульса, тем интенсивнее желаемое воздействие (более глубокий разрез, более глубокое выпаривание и т.д.). Врач может регулировать длительность импульсов, запрограммировать этот параметр для единичного импульса, а при необходимости изменять его в ходе процедуры.
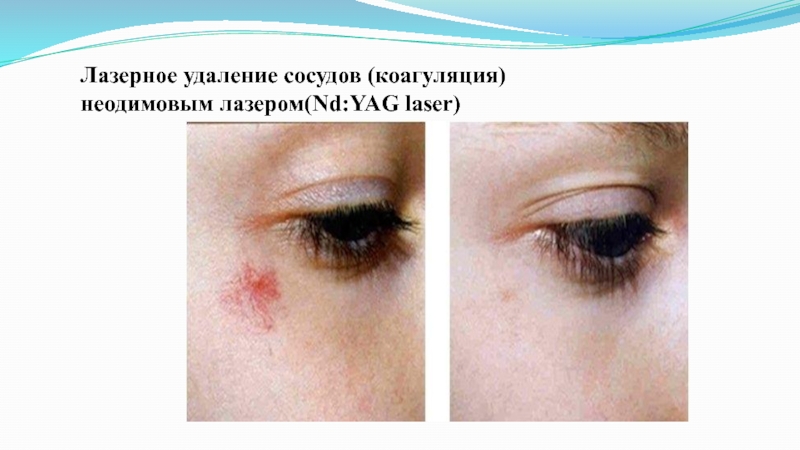
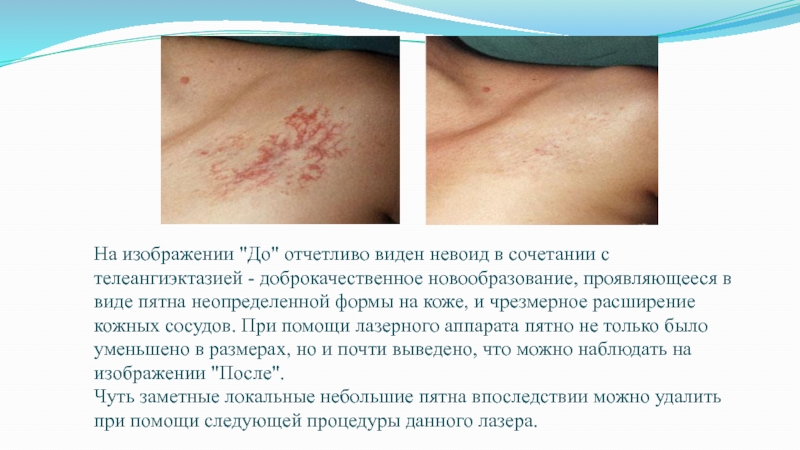
Слайд 39На изображении "До" отчетливо виден невоид в сочетании с телеангиэктазией
- доброкачественное новообразование, проявляющееся в виде пятна неопределенной формы на
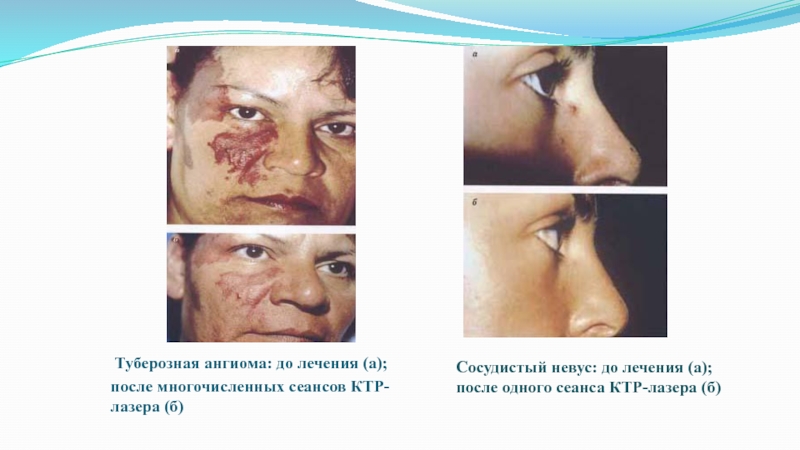
коже, и чрезмерное расширение кожных сосудов. При помощи лазерного аппарата пятно не только было уменьшено в размерах, но и почти выведено, что можно наблюдать на изображении "После". Чуть заметные локальные небольшие пятна впоследствии можно удалить при помощи следующей процедуры данного лазера.Слайд 40 Туберозная ангиома: до лечения (а);
после многочисленных сеансов КТР-лазера (б)
Сосудистый
невус: до лечения (а);
после одного сеанса КТР-лазера (б)
Слайд 52Низкоинтенсивное лазерное излучение.
Терапевтческий эффект
На клеточном уровне:
изменение энергетической активности клеточных
мембран;
активация ядерного аппарата клеток, системы ДНК-РНК-белок;
активация окислительно-восстановительных, биосинтетических процессов
и основных ферментативных систем;увеличение образования АТФ;
увеличение митотической активности клеток, активация процессов размножения.
Слайд 53На органном уровне:
понижение рецепторной чувствительности;
уменьшение длительности фаз воспаления;
уменьшение интенсивноcти отека и напряжения тканей;
увеличение поглощения тканями кислорода;
повышение скорости кровотока;увеличение количества новых сосудистых коллатералей;
активация транспорта веществ через сосудистую стенку.
Клинические эффекты:
противовоспалительный, противоотечный, фибринолитический, тромболитический, миорелаксирующий, нейротропный, анальгезирующий, регенераторный, десенсибилизирующий, иммунокорригирующий, улучшение регионального кровообращения, гипохолестеринемический, бактерицидный и бактерио- статический.
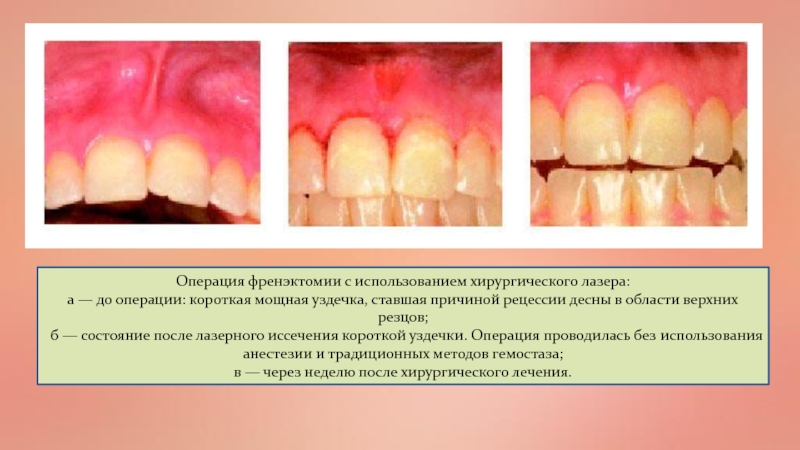
Слайд 56Операция френэктомии с использованием хирургического лазера:
а — до операции:
короткая мощная уздечка, ставшая причиной рецессии десны в области верхних
резцов;б — состояние после лазерного иссечения короткой уздечки. Операция проводилась без использования анестезии и традиционных методов гемостаза;
в — через неделю после хирургического лечения.
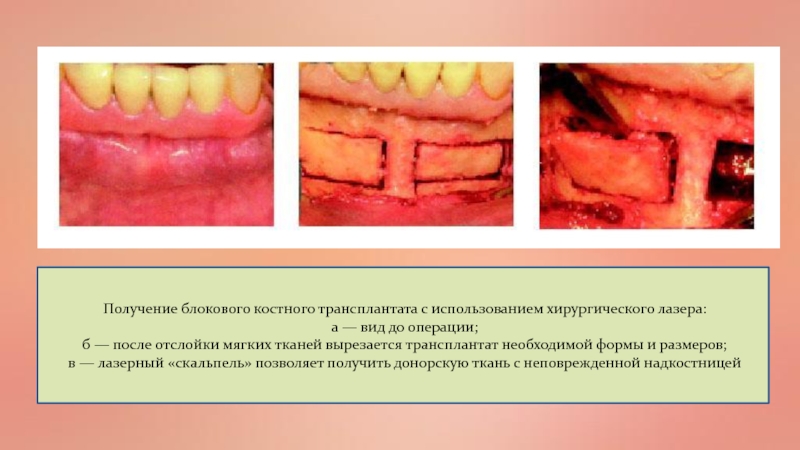
Слайд 57 Получение блокового костного трансплантата с использованием хирургического лазера:
а
— вид до операции;
б — после отслойки мягких тканей
вырезается трансплантат необходимой формы и размеров;в — лазерный «скальпель» позволяет получить донорскую ткань с неповрежденной надкостницей
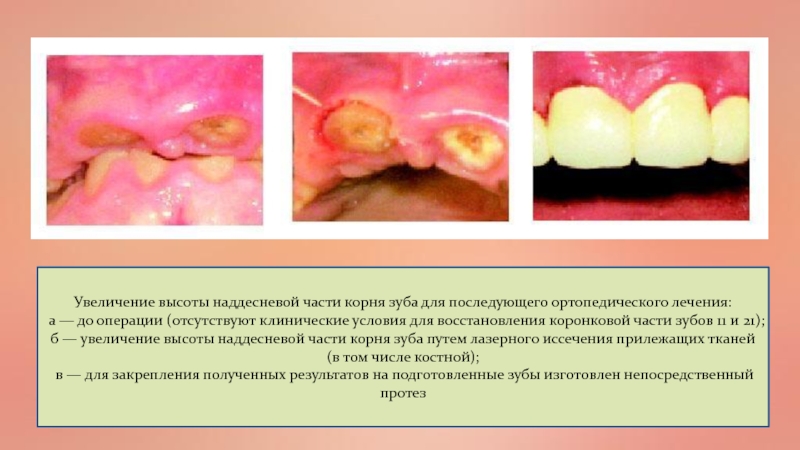
Слайд 58Увеличение высоты наддесневой части корня зуба для последующего ортопедического лечения:
а — до операции (отсутствуют клинические условия для восстановления коронковой
части зубов 11 и 21);б — увеличение высоты наддесневой части корня зуба путем лазерного иссечения прилежащих тканей (в том числе костной);
в — для закрепления полученных результатов на подготовленные зубы изготовлен непосредственный протез
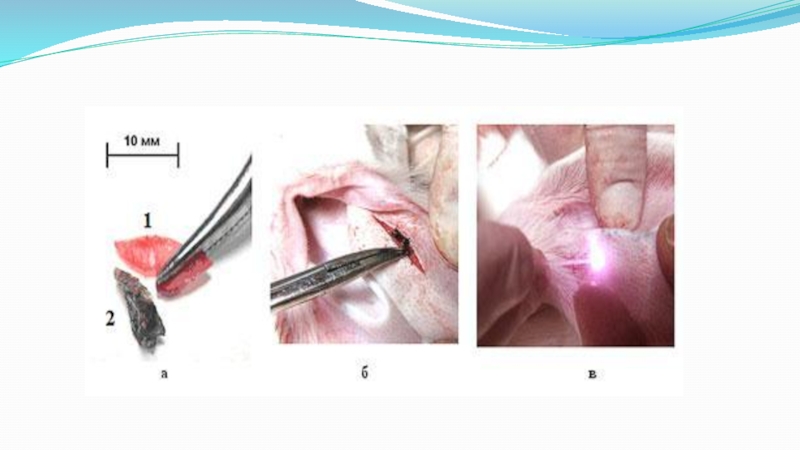
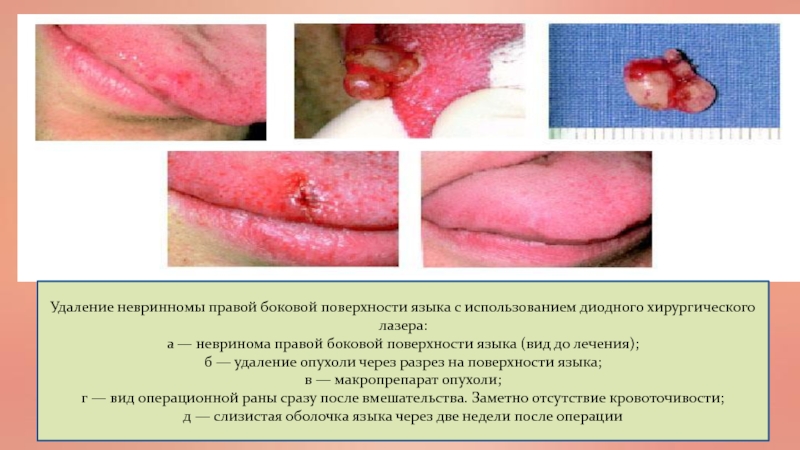
Слайд 59Удаление невринномы правой боковой поверхности языка с использованием диодного хирургического
лазера:
а — невринома правой боковой поверхности языка (вид до
лечения); б — удаление опухоли через разрез на поверхности языка;
в — макропрепарат опухоли;
г — вид операционной раны сразу после вмешательства. Заметно отсутствие кровоточивости;
д — слизистая оболочка языка через две недели после операции
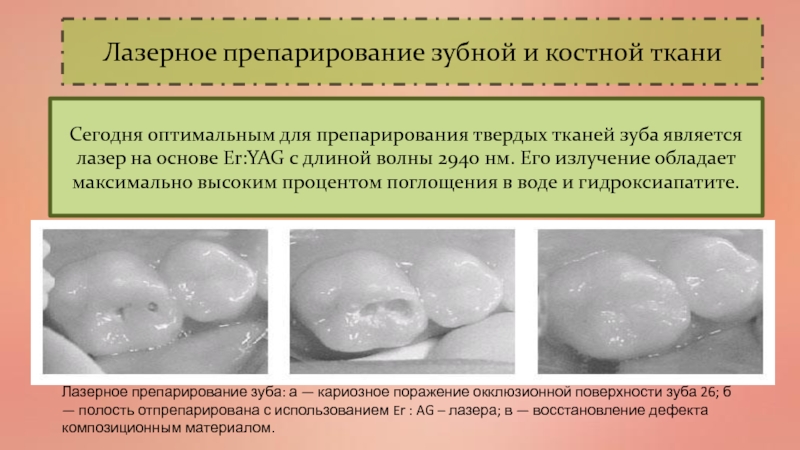
Слайд 60Лазерное препарирование зубной и костной ткани
Сегодня оптимальным для препарирования твердых
тканей зуба является лазер на основе Er:YAG с длиной волны
2940 нм. Его излучение обладает максимально высоким процентом поглощения в воде и гидроксиапатите.Лазерное препарирование зуба: а — кариозное поражение окклюзионной поверхности зуба 26; б — полость отпрепарирована с использованием Er : AG – лазера; в — восстановление дефекта композиционным материалом.
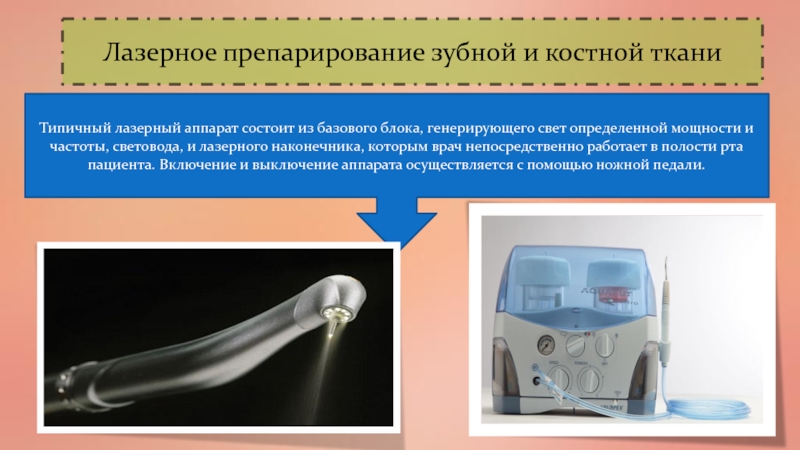
Слайд 61Лазерное препарирование зубной и костной ткани
Типичный лазерный аппарат состоит из
базового блока, генерирующего свет определенной мощности и частоты, световода, и
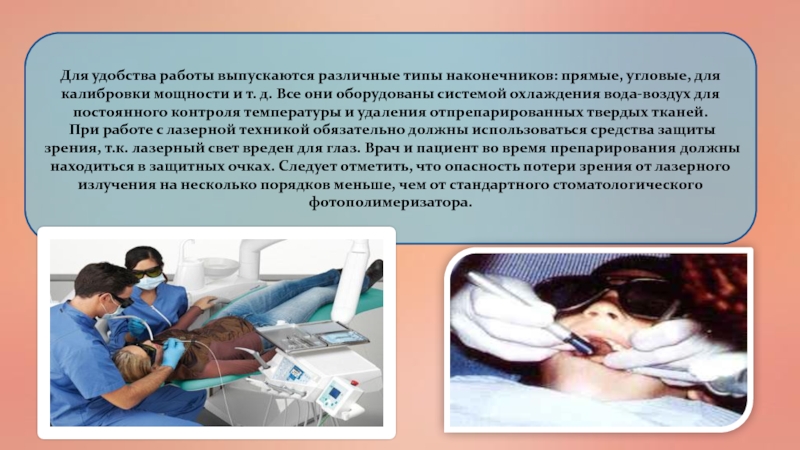
лазерного наконечника, которым врач непосредственно работает в полости рта пациента. Включение и выключение аппарата осуществляется с помощью ножной педали.Слайд 62Для удобства работы выпускаются различные типы наконечников: прямые, угловые, для
калибровки мощности и т. д. Все они оборудованы системой охлаждения
вода-воздух для постоянного контроля температуры и удаления отпрепарированных твердых тканей.При работе с лазерной техникой обязательно должны использоваться средства защиты зрения, т.к. лазерный свет вреден для глаз. Врач и пациент во время препарирования должны находиться в защитных очках. Следует отметить, что опасность потери зрения от лазерного излучения на несколько порядков меньше, чем от стандартного стоматологического фотополимеризатора.
Слайд 63Полость после препарирования лазером остается стерильной и не требует длительной
антисептической обработки, т.к. лазерный свет уничтожает любую патогенную флору.
При
работе лазерной установки пациент не слышит так пугающего всех неприятного шума бормашины. Звуковое давление, создаваемое при работе лазером, в 20 раз меньше, чем у высококачественной импортной высокоскоростной турбины. Этот психологический фактор порой является решающим для пациента при выборе места лечения.Кроме того препарирование лазером- процедура бесконтактная, т.е. ни один из компонентов лазерной установки непосредственно не контактирует с биологическими тканями- препарирование происходит дистанционно. После работы стерилизации подвергается только наконечник. Кроме того, отпрепарированные частицы твердых тканей вместе с инфекцией не выбрасываются с большой силой в воздух кабинета, как это происходит при использовании турбины. При лазерном препарировании они не приобретают высокой кинетической энергии и сразу же осаждаются струей спрея.
Слайд 68Лазеры в офтальмологии
Одной из отраслей медицины, в которой нашли широкое
применение лазеры, стала офтальмология.
Выделяют следующие направления использования лазеров в
офтальмологии:1. Лазеркоагуляция.
2. Фотодеструкция.
3. Фотоиспарение.
4. Фотоабляция.
5. Лазерная стимуляция.
Первые четыре направления использования лазеров в офтальмологии относятся к хирургическим, а лазерная стимуляция - к терапевтическим методам лечения.
Слайд 69 В лечении глазных заболеваний обычно применяются:
эксимерный лазер (с длиной
волны 193 нм);
аргоновый (488 нм и 514 нм);
криптоновый
(568 нм и 647 нм); диодный (810 нм);
ND:YAG-лазер с удвоением частоты (532 нм), а также генерирующий на длине волны 1,06 мкм;
гелий-неоновый лазер (630 нм);
СО2- лазер (10,6 мкм).
Слайд 73
Рефракционная хирургия –
изменение преломляющей оптической системы
глаза хирургическим путем с целью исправления недостатков рефракции (в первую
очередь, дефокуса)Слайд 76Классификация рефракционных операций по
анатомическому принципу
I. Роговичные операции
Операции на периферии
роговицы:
- радиальная кератотомия (RK);
- астигматическая кератотомия (АК);
- лазерная
термокератопластика (LTK);- кератопластика с помощью горячей иглы (HNK);
- интракорнеальные кольца (ICR);
- лимбальные послабляющие разрезы (LRI).
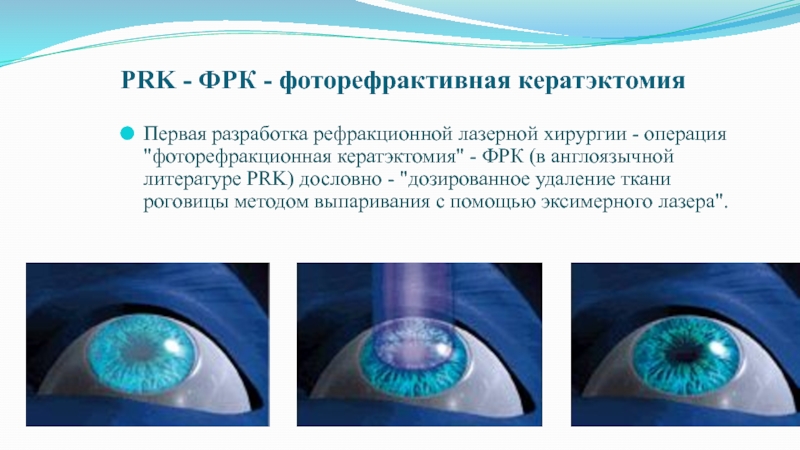
Слайд 77PRK - ФРК - фоторефрактивная кератэктомия
Первая разработка рефракционной лазерной хирургии
- операция "фоторефракционная кератэктомия" - ФРК (в англоязычной литературе PRK)
дословно - "дозированное удаление ткани роговицы методом выпаривания с помощью эксимерного лазера".Слайд 78ФРК –представляет собой бесконтактное воздействие эксимер-лазером на поверхностные слои роговицы,
без влияния на другие структуры глаза.
При этом лазер, работая в
сканирующем режиме, "выглаживает" и "моделирует" ее поверхность. Действия лазера управляются компьютерной программой, что полностью исключает какие-либо ошибки в ходе операции. Практически это даже нельзя назвать операцией в привычном понимание, т.к. офтальмохирург напрямую не взаимодействует с тканями глаза. В результате ФРК, на поверхностном слое роговицы остается "микроэрозия", которая заживает в течение 24-72 часов с формированием новой оптической кривизны и пока новая поверхность не заэпителизируется новыми клетками пациент ощущает чувство инородного тела, резь до болевых ощущений, обильное слезотечение, светобоязнь. Слайд 79Преимущества операции ФРК - PRK
Полностью бесконтактное воздействие;
Безболезненность процедуры;
Короткое время операции;
Прогнозируемость эффекта;
Стабильность результатов.
Слайд 80Противопоказания
катаракта
глаукома
инфекции глаза и других органов
сахарный диабет и другие эндокринные
заболевания
имуннодефицитные заболевания
беременность
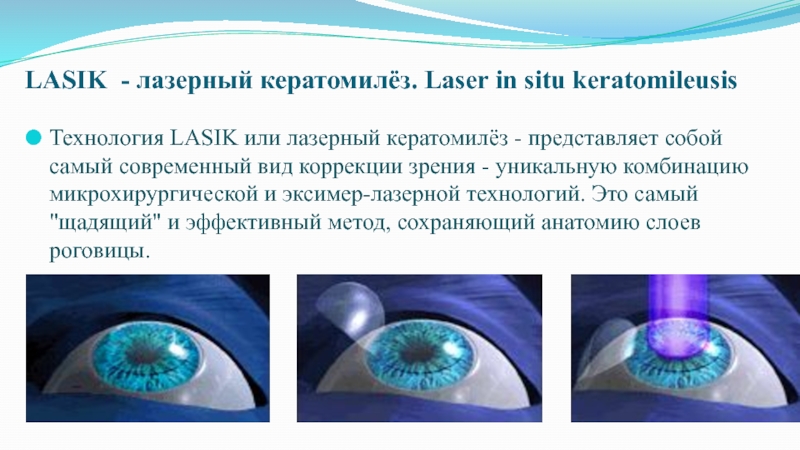
Слайд 81LASIK - лазерный кератомилёз. Laser in situ keratomileusis
Технология LASIK
или лазерный кератомилёз - представляет собой самый современный вид коррекции
зрения - уникальную комбинацию микрохирургической и эксимер-лазерной технологий. Это самый "щадящий" и эффективный метод, сохраняющий анатомию слоев роговицы.Слайд 82LASIK состоит из 2- х комбинированных этапов операции:
1 этап
открывает доступ к средним слоям роговичной ткани. Отделяется верхний слой
роговицы в виде круглого лоскута 8 мм. и более, но не полностью, а с одной стороны остается прикрепленным к роговице2 этап создание нового профиля роговицы, чтобы в дальнейшем лучи фокусировались точно на сетчатке глаза с помощью эксимерного лазера.
Слайд 83Преимущества операции ЛАЗИК
Сохранение анатомии слоев роговицы (самая высокоточная и
щадящая операция на глазу)
Быстрое восстановление зрения: у большинства пациентов
восстановление зрения происходит в первые 2 - 24 часа Безболезненность процедуры
Прогнозируемость эффекта
Стабильность результатов
Нет никаких швов, рубцов, насечек
Возможно проведение сразу коррекции обоих глаз