Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
РАК ЛЕГКОГО. ОПУХОЛИ СРЕДОСТЕНИЯ
Содержание
- 1. РАК ЛЕГКОГО. ОПУХОЛИ СРЕДОСТЕНИЯ
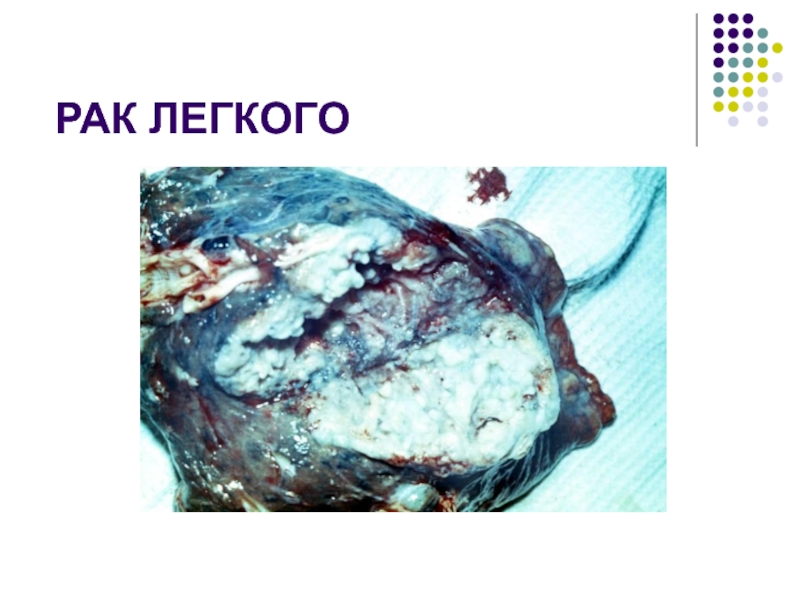
- 2. РАК ЛЕГКОГО
- 3. Рак лёгкого собирательное понятие, объединяющее различные по
- 4. В России в 2015 г. раком легкого заболели 55 157 человек.
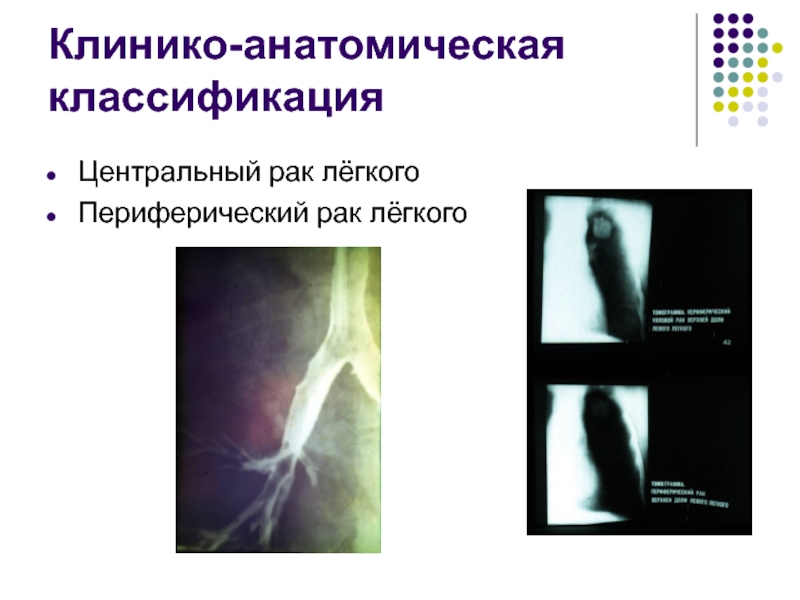
- 5. Клинико-анатомическая классификация Центральный рак лёгкого Периферический рак лёгкого
- 6. Этиологиякурение, как активное, так и пассивное. облучение
- 7. Международная гистологическая классификация Преинвазивные образованияАтипичная аденоматозная гиперплазияАденокарцинома
- 8. Плоскоклеточный рак Ороговевающий НеороговевающийБазалоидный Нейроэндокринные опухоли Мелкоклеточный
- 9. Крупноклеточная карциномаПлеоморфная карциномаВеретеноклеточная карцинома Гигантоклеточная карциномаКарциносаркомаЛегочная бластома
- 10. Другие неклассифицируемые опухолиЛимфоэпителиомаподобная карцинома NUT карцинома Опухоли
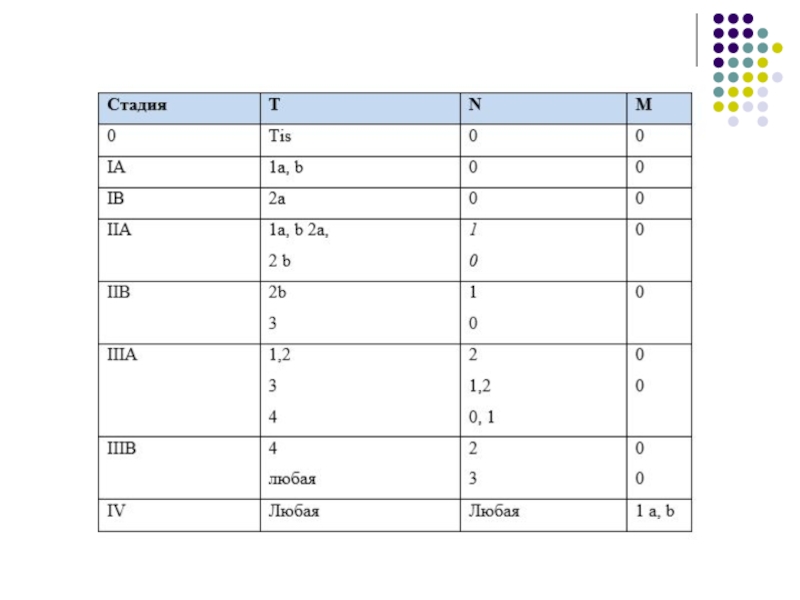
- 11. Т (первичная опухоль) содержит следующие градации:
- 12. N указывает на наличие или отсутствие метастазов
- 13. Символ М характеризует наличие или отсутствие отдаленных
- 14. Для уточнения локализации отдаленного метастатического очага
- 15. Слайд 15
- 16. КлиникаКашель Кровохарканье Одышка Боль
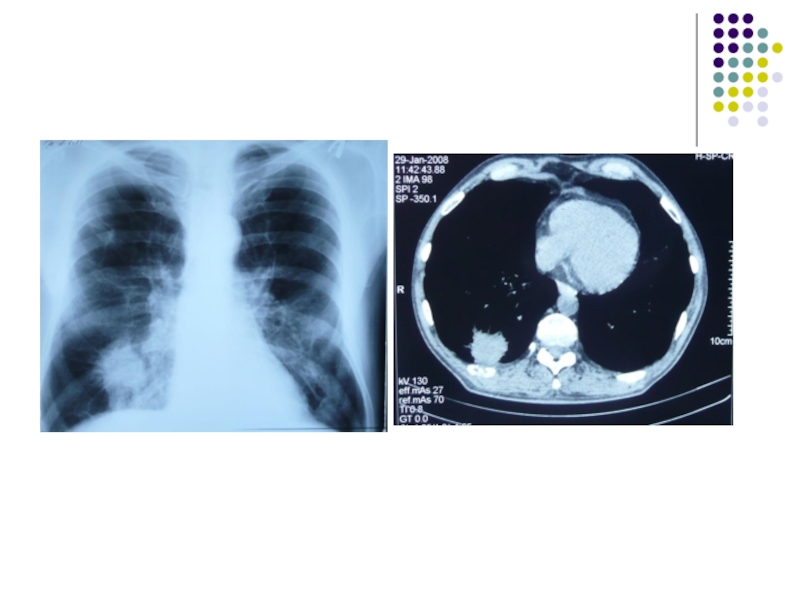
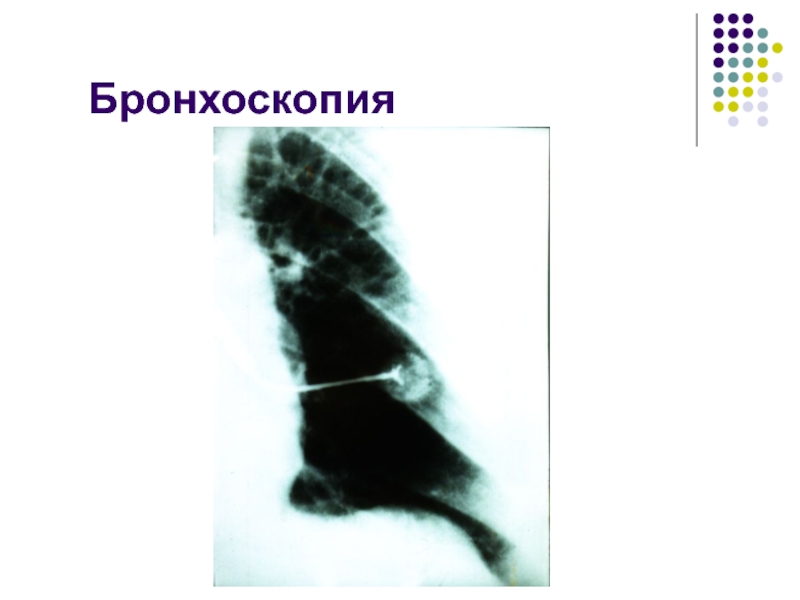
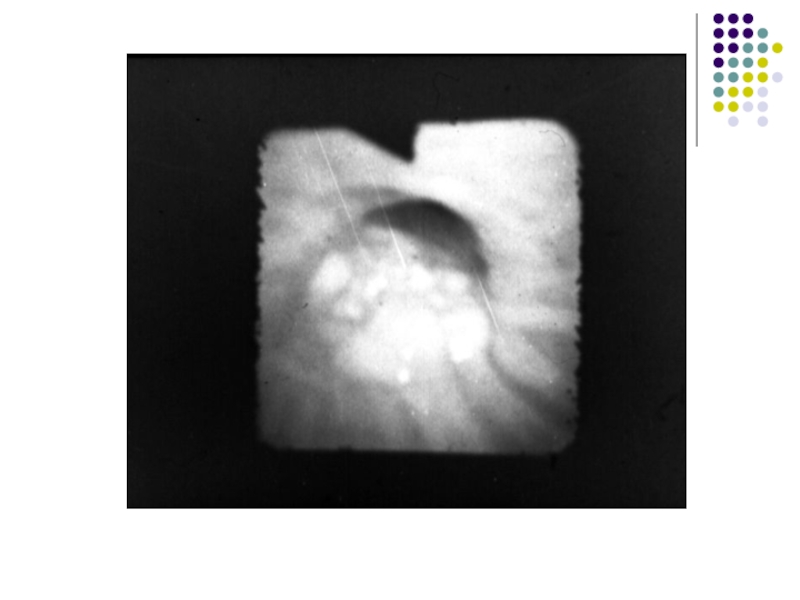
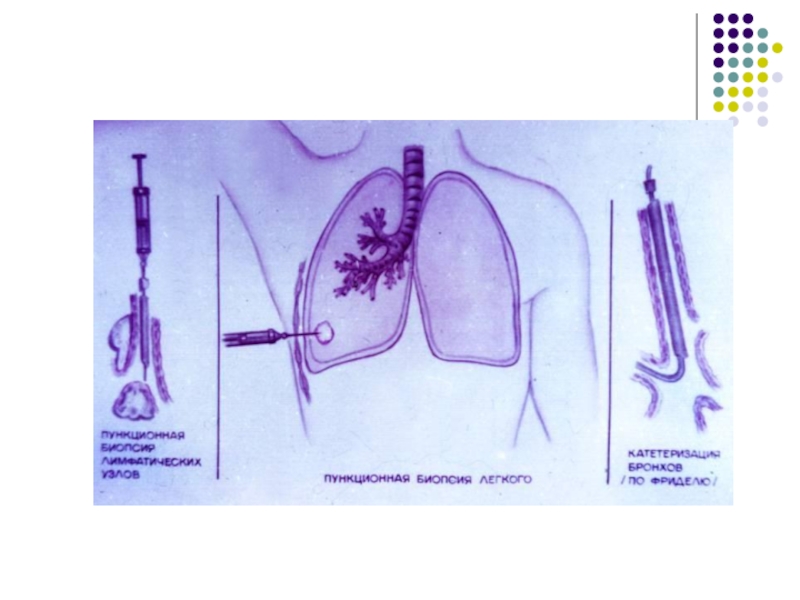
- 17. ДиагностикаРентгенологическая диагностика БронхоскопияКомпьютерная томография органов грудной клеткиДиагностическая видеоторакоскопия и торакотомия Определение опухолевых маркеров
- 18. Рекомендуется проводить гистологическое исследование хирургически удаленного опухолевого
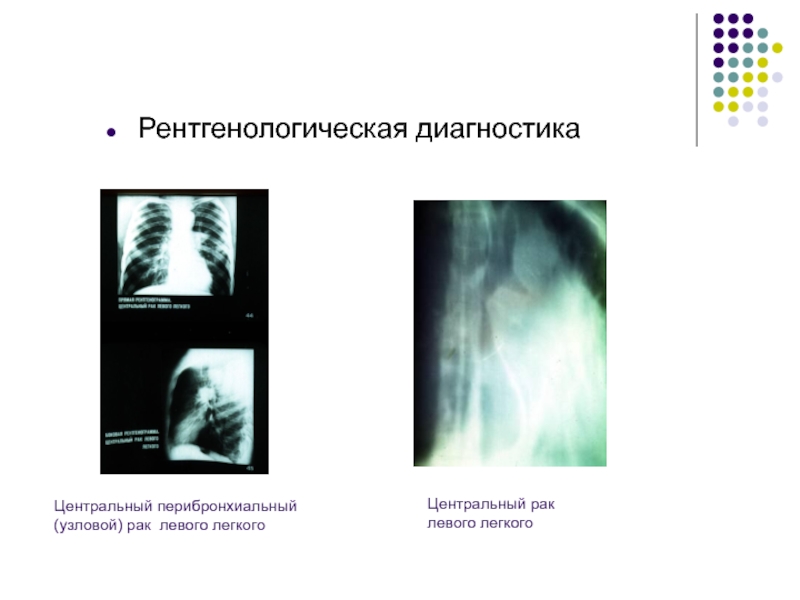
- 19. Рентгенологическая диагностика Центральный перибронхиальный (узловой) рак левого легкогоЦентральный рак левого легкого
- 20. Слайд 20
- 21. Бронхоскопия
- 22. Слайд 22
- 23. Слайд 23
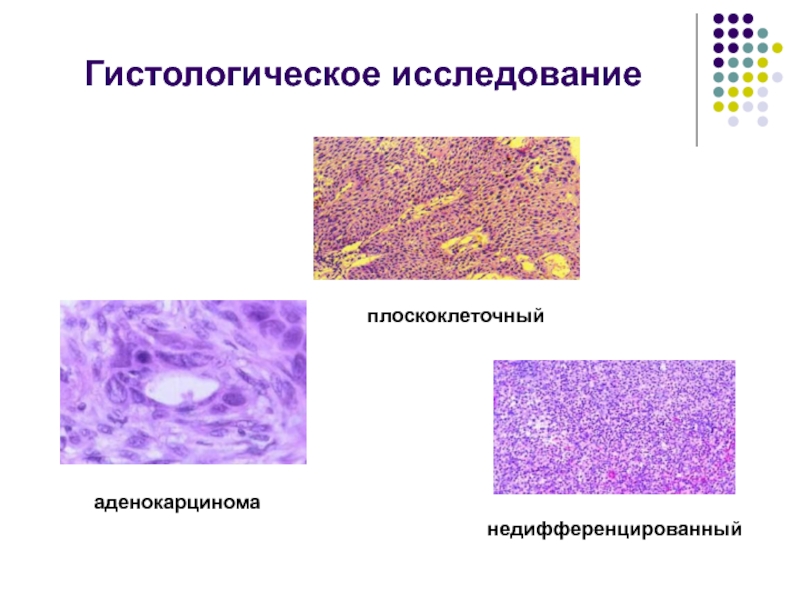
- 24. Гистологическое исследованиеаденокарцинома плоскоклеточныйнедифференцированный
- 25. Лечение Хирургическое лечение больных раком легкого
- 26. Лучевая терапияЛучевую терапию применяют как самостоятельное лечение, а также в сочетании с хирургическим или химиотерапевтическим методом.
- 27. ХимиотерапияВинорелбин** 25-30 мг/м2 в/в (или 60-80 мг/м2
- 28. IIIА, IIIB стадииЭтопозид** 50 мг/м2 в
- 29. IV стадииЭтопозид** 120 мг/м2 в 1, 2,
- 30. Гемцитабин** 1000 мг/м2 в 1-й и 8-й
- 31. Пембролизумаб** 200 мг в/в 30-минутная. инфузия каждые
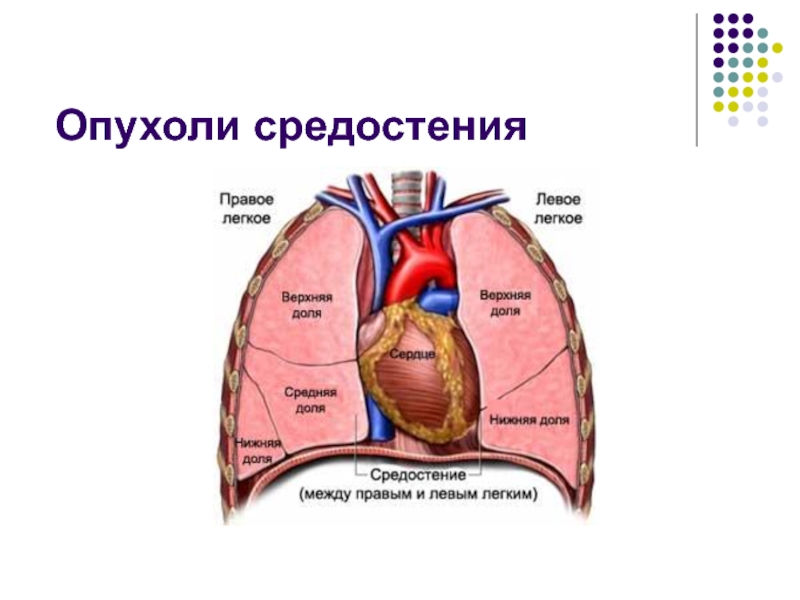
- 32. Опухоли средостения
- 33. Опухоли средостенияГруппа доброкачественных и злокачественных опухолей, различной
- 34. Эпидемиология Частота новообразований средостения в структуре
- 35. Классификация опухолей и кист средостения1. Опухоли вилочковой
- 36. Классификация ВОЗ опухолей вилочковой железы (2004)
- 37. Международная гистологическая классификация герминогенных опухолей (2010) 1.
- 38. Классификация ВОЗ мезенхимальных опухолей средостения Опухоли жировой
- 39. Диагностика Рекомендуется физикальный осмотр, включающий оценку отёков
- 40. Рекомендуется выполнить: исследование крови на опухолевые
- 41. Лечение Рекомендовано хирургическое лечение как основной метод
- 42. Спасибо за внимание!
- 43. Скачать презентанцию
Слайды и текст этой презентации
Слайд 3Рак лёгкого
собирательное понятие, объединяющее различные по происхождению, гистологической структуре,
клиническому течению и результатам лечения злокачественные эпителиальные опухоли.
из покровного эпителия слизистой оболочки бронхов, бронхиальных слизистых желёз бронхиол и лёгочных альвеол.Слайд 6Этиология
курение, как активное, так и пассивное.
облучение (проводимая ранее лучевая
терапия по поводу других опухолей внутригрудной локализации)
радон, асбест, мышьяк.
Слайд 7Международная гистологическая классификация
Преинвазивные образования
Атипичная аденоматозная гиперплазия
Аденокарцинома in situ: немуцинозная
муцинозная
Плоскоклеточная карцинома in situ
Диффузная идиопатическая
легочная нейроэндокринная гиперплазия Аденокарцинома
Со стелющимся типом роста (lepedic) G1
Ацинарная G II
Папиллярная Микропапиллярная G III
Солидная
Инвазивная муцинозная аденокарцинома
Смешанная инвазивная муцинозная и немуцинозная аденокарцинома
Коллоидная
Фетальная
Кишечного типа
Слайд 8Плоскоклеточный рак
Ороговевающий
Неороговевающий
Базалоидный
Нейроэндокринные опухоли
Мелкоклеточный рак
Комбинированный мелкоклеточный
рак
Крупноклеточная нейроэндокринная карцинома
Комбинированная крупноклеточная нейроэндокринная карцинома
Карциноидные
опухоли: - Типичный карциноид - Атипичный карциноид Слайд 9Крупноклеточная карцинома
Плеоморфная карцинома
Веретеноклеточная карцинома
Гигантоклеточная карцинома
Карциносаркома
Легочная бластома
Слайд 10Другие неклассифицируемые опухоли
Лимфоэпителиомаподобная карцинома
NUT карцинома
Опухоли по типу опухолей
слюнных желез:
Мукоэпидермоидная карцинома
Аденокистозный рак Эпителиально-миоэпителиальная карцинома
Плеоморфная аденома
Слайд 11Т (первичная опухоль) содержит следующие градации:
ТХ – данных
для оценки первичной опухоли недостаточно или она определяется только наличием
опухолевых клеток в мокроте, промывных водах бронхов, но не выявляется методами визуализации и при бронхоскопии. ТО — первичная опухоль не определяется;
Tis — рак in situ;
T1 —в наибольшем измерении опухоль не больше 3 см, после проведения бронхоскопии нет признаков инвазии долевого бронха (не вовлечен главный бронх);
Т1а— в наибольшем измерении опухоль не больше 2 см;
T1b — размер опухоли от 2 до 3 см;
Т2 — размер опухоли от 3 до 7 см, характеризуется опухоль признаками, которые перечислены ниже: o вовлечение главного бронха, проксимальный край опухоли располагается не менее 2 см от киля бифуркации трахеи (Carina trachealis) или сопровождающаяся ателектазом, но не всего лёгкого; o опухоль любого размера, прорастающая в плевру; o опухоль, которая сопровождается ателектазом или обструктивной пневмонией, распространяется на корень легкого, но при этом не поражает все легкое;
Т2а — размер опухоли от 3 до 5 см; Т2b — размер опухоли от 5 до 7 см;
Т3— размер опухоли превышает 7 см, либо опухоль может быть любого размера, при этом переходит на: o грудную стенку; o диафрагму; o диафрагмальный нерв; o медиастинальную плевру; o париетальный листок перикарда; o может поражать главный бронх, o распространяется менее чем на 2 см от карины o обтурационный ателектаз или обструктивный пневмонит всего легкого.
Т4 — опухоль любого размера, распространяющаяся на средостение, сердце, крупные сосуды, трахею, возвратный нерв, пищевод, позвонки, карину, при этом могут появляться отдельные опухолевые очаги в другой доле на стороне поражения
Слайд 12N указывает на наличие или отсутствие метастазов в регионарных лимфатических
узлах
Nx — нельзя оценить;
NO — нет признаков
метастазирования в регионарных лимфатических узлах; N1 — метастатическое поражение ипсилатеральных перибронхиальных и/или пульмональных лимфатических узлов корня лёгкого, включая их вовлечение путём непосредственного распространения самой опухоли;
N2 — метастатическое поражение ипсилатеральных средостенных лимфатических узлов;
N3 — поражение лимфатических узлов средостения либо корня легкого на противоположной стороне, прескаленных или надключичных лимфатических узлов
Слайд 13Символ М характеризует наличие или отсутствие отдаленных метастазов
MX —
нет оценки;
М0 — нет признаков метастазов
Ml —
имеются отдаленные метастазы;М1а — опухолевые очаги в противоположном легком; опухоль с плевральными очагами или сопровождается злокачественным плевральным или перикардиальным выпотом;
Mlb — отдаленные метастазы.
Слайд 14 Для уточнения локализации отдаленного метастатического очага (М) применяют дополнительную градацию:
PUL – легкое
PER - брюшная полость
MAR - костный
мозг BRA - головной мозг OSS – кости SKI – кожа
PLE – плевра
LYM - лимфатические узлы
ADP – почки
SADP- надпочечники
HEP – печень
OTH – другие
Слайд 17Диагностика
Рентгенологическая диагностика
Бронхоскопия
Компьютерная томография органов грудной клетки
Диагностическая видеоторакоскопия и торакотомия
Определение опухолевых маркеров
Слайд 18Рекомендуется проводить гистологическое исследование хирургически удаленного опухолевого препарата, при этом
в морфологическом заключении рекомендуется отразить следующие параметры:
1. Состояние краев резекции;
2. Гистологическое строение опухоли;
3. рТ;
4. рN (с указанием общего числа исследованных и поражённых лимфоузлов)
Слайд 19Рентгенологическая диагностика
Центральный перибронхиальный (узловой) рак левого легкого
Центральный рак
левого
легкого
Слайд 25 Лечение
Хирургическое лечение больных раком легкого подразумевает удаление органа
(пневмонэктомия) или его анатомическую (билобэктомия, лобэктомия, сегментэктомия) и неанатомическую (сублобарную)
резекцию с очагом болезни, внутрилегочными, корневыми и средостенными лимфатическими узлами.Медиастинальная лимфодиссекция (удаление клетчатки с лимфатическими узлами регионарных зон метастазирования) является обязательным этапом операции независимо от объема удаляемой легочной ткани .Смыслом медиастинальной лимфодиссекции является превентивное удаление клетчатки и лимфоузлов средостения. Операция должна выполняться острым путем.
Стандартным объемом операции на лимфатических путях средостения следует считать систематическую медиастинальную ипсилатеральную лимфодиссекцию выполняемую вне зависимости от объема удаления легочной паренхимы и величины лимфатических лимфоузлов.
Слайд 26Лучевая терапия
Лучевую терапию применяют как самостоятельное лечение, а также в
сочетании с хирургическим или химиотерапевтическим методом.
Слайд 27Химиотерапия
Винорелбин** 25-30 мг/м2 в/в (или 60-80 мг/м2 внутрь) в 1-й
и 8-й день + цисплатин** 75 в/в в 1-й день
21-дневного цикла; до 4 циклов.Этопозид** 100 мг/м2 в/в в 1-й, 2-й и 3-й день + цисплатин** 75 мг/м2 в/в в 1-й день 28- дневного цикла; до 4 циклов.
Паклитаксел** 175-200 мг/м2 в/в в 1-й день + карбоплатин** AUC 5–6 в/в в 1-й день 21- дневного цикла, до 4 циклов.
Доцетаксел** 75 мг/м2 в/в в 1-й день + цисплатин** 75 мг/м2 в/в в 1-й день 21-дневного цикла; до 4 циклов.
Гемцитабин** 1000 мг/м2 в/в в 1-й и 8-й день + цисплатин** 75 мг/м2 в/в в 1-й день 21- дневного цикла; до 4 циклов.
Пеметрексед** 500 мг/м2 в/в в 1-й и 8-й день 21-дневного цикла + цисплатин** 75 мг/м2 в/в в 1-й день; до 4 циклов с премедикацией фолиевой кислотой** и витамином В12 за 5–7 дней до начала каждого цикла (только неплоскоклеточный НМРЛ)
Слайд 28 IIIА, IIIB стадии
Этопозид** 50 мг/м2 в 1-5 й, 29-33-й
дни в/в + цисплатин 50 мг/м2 в 1-й, 8-й, 29,
36 дни одновременно с ЛТ Паклитаксел** 50 мг/м2 в 1-й, 8-й, 15-й дни в/в + карбоплатин** AUC-2 в 1-й, 8-й, 15-й дни в/в кап одновременно с ЛТ + 2 курса консолидирующей ХТ (паклитаксел 175-200 мг/м2 в/в в 1-й день+карбоплатин AUC 5-6 в/в кап в 1-й день, интервал 3 недели)Пеметрексед 500 мг/м2 в 1-й день+карбоплатин AUC 5 в/в кап в 1-й день каждые 3 неделиХ4 курса одновременно с ЛТ (при неплоскоклеточном НМРЛ)
Пеметрексед 500 мг/м2 в/в кап в 1-й день+цисплатин 75 мг/м2 в/в кап в 1-й день каждые 3 неделиХ3курса одновременно с ЛТ (при неплоскоклеточном НМРЛ)
Слайд 29IV стадии
Этопозид** 120 мг/м2 в 1, 2, 3-й день в/в
+ цисплатин** 80 мг/м2 в 1-й день в/в каждые 3
недели.Этопозид** 100 мг/м2 в 1-й – 3-й день в/в + карбоплатин** AUC-5 в 1-й день в/в каждые 3 недели.
Винорелбин** 25-30 мг/м2 в/в (или 60-80 мг/м2 внутрь) в 1, 8-й и 15-й день + цисплатин** 80 мг/м2 в 1-й день в/в каждые 3 недели.
Паклитаксел** 175-200 мг/м2 в 1-й день + цисплатин**75- 80 мг/м2 в 1-й день каждые 3 недели.
Паклитаксел** 175 – 200 мг/м2 в 1-й день + карбоплатин** AUC 5–6 в 1-й день каждые 3 недели. +/-
Бевацизумаб** 7,5 мг/кг 1 раз в 3 недели до прогрессирования.
Гемцитабин** 1000–1250 мг/м2 в 1-й и 8 -й дни + цисплатин**75- 80 мг/м2 в 1-й день каждые 3 недели.
Слайд 30Гемцитабин** 1000 мг/м2 в 1-й и 8-й дни + карбоплатин**
AUC5 в 1-й день каждые 3 недели.
Пеметрексед** 500 мг/м2
в 1-й день + цисплатин** 75 мг/м2 (или карбоплатин AUC 5) в 1-й день каждые 3 недели с премедикацией фолиевой кислотой** и витамином В12 за 5–7 дней до начала курса +/- Бевацизумаб** 7,5 мг/кг 1 раз в 3 недели до прогрессирования.
Винорелбин** 25-30 мг/м2 в/в (или 60-80 мг/м2 внутрь) 1-й, 8-й, 15-й день каждые 4 недели
Этопозид**100- 120 мг/м2 в/в в 1, 2, 3-й день каждые 3 недели.
Гемцитабин** 1000-1250 мг/м2 в 1-й и 8-й день каждые 3 недели.
Доцетаксел** 75 мг/м2 в/в в 1-й день каждые 3 недели.
Пеметрексед** 500 мг/м2 в 1-й день каждые 3 недели с премедикацией фолиевой кислотой** и витамином В12 за 5–7 дней до начала курса.
Слайд 31Пембролизумаб** 200 мг в/в 30-минутная. инфузия каждые 3 недели для
пациентов с экспрессией PD–L1 в ≥50% опухолевых клеток длительно (до
2х лет).Гефитиниб** по 250 мг внутрь ежедневно длительно при наличии активирующих мутаций EGFR до прогрессирования или непереносимой токсичности.
Эрлотиниб** по 150 мг внутрь ежедневно длительно при наличии активирующих мутаций EGFR до прогрессирования или непереносимой токсичности.
Афатиниб** по 30 или 40 мг внутрь ежедневно длительно при наличии активирующих мутаций EGFR до прогрессирования или непереносимой токсичности.
Осимертиниб** по 80 мг внутрь ежедневно длительно при наличии активирующих мутаций EGFR до прогрессирования или непереносимой токсичности.
Кризотиниб** по 250 мг 2 раза/сут. внутрь ежедневно длительно при транслокации ALK и ROS1 до прогрессирования или непереносимой токсичности.
Церитиниб 750 мг/сут внутрь ежедневно до прогрессирования или непереносимой токсичности
Слайд 33Опухоли средостения
Группа доброкачественных и злокачественных опухолей, различной структуры, находящиеся в
анатомических пределах средостения и имеющих неорганное происхождение.
Слайд 34 Эпидемиология
Частота новообразований средостения в структуре онкологических заболеваний составляет
около 1%.
Злокачественные и доброкачественные встречаются и диагностируются в соотношении
4: 1. Опухоли средостения выявляют преимущественно в молодом и среднем возрасте, заболевают одинаково часто мужчины и женщины.
Слайд 35Классификация опухолей и кист средостения
1. Опухоли вилочковой железы (до 10-20%);
2 Нейрогенные опухоли (15-25%);
3. Герминогенные опухоли (15-25%);
4 Лимфоидные
опухоли (см. лимфомы) (до 20%);5. Мезенхимальные опухоли (5-6%);
6. Мезотелиома плевры;
7. Неклассифицируемые опухоли;
8. Другие первичные опухоли и опухолеподобные состояния:
а. болезнь Кастельмана (гигантская гиперплазия лимфоузла);
б. экстрамедуллярный гемопоэз;
в. кисты (5-10%);
КР502
11
г. другие неопухолевые заболевания тимуса:
эктопия тимуса;
гиперплазия тимуса;
гистиоцитоз;
гранулематоз;
9. Метастатические опухоли.
Слайд 36 Классификация ВОЗ опухолей вилочковой железы (2004)
Тип А —
(веретеноклеточная; медуллярная);
Тип АВ — смешанная;
Тип В1 — (богатая
лимфоцитами; лимфоцитарная; преимущественно кортикальная; органоидная); Тип В2 — (кортикальная);
Тип В3 — (эпителиальная; атипическая; сквамоидная; высокодифференцированный рак тимуса)
Слайд 37Международная гистологическая классификация герминогенных опухолей (2010)
1. внутрипротоковая герминогенная неоплазия
неспецифического типа;
2. семинома (варианты — семинома с клетками синцитиотрофобласта,
сперматоцитарная семинома и сперматоцитарная семинома с саркомой); 3. эмбриональный рак;
4. опухоль желточного мешка;
5. трофобластические опухоли (варианты — хориокарцинома, монофазная хориокарцинома, трофобластическая опухоль места крепления плаценты);
6. тератома (варианты — дермоидная киста, монодермальная тератома, тератома с соматической малигнизацией);
7. смешанные опухоли (с более, чем одним гистологическим вариантом).
Слайд 38Классификация ВОЗ мезенхимальных опухолей средостения
Опухоли жировой ткани
Фибробластические (миофибробластические опухоли)
Фиброгистиоцитарные опухоли
Опухоли гладкомышечной ткани
Перицитарные (периваскулярные) опухоли
Опухоли скелетных мышц
Сосудистые опухоли мягких тканей
Костно-хрящевые опухоли
Опухоли нервов
Опухоли неясной дифференцировки
Слайд 39Диагностика
Рекомендуется физикальный осмотр, включающий оценку отёков лица и шеи,
расширение подкожных вен грудной клетки, деформации грудной стенки, нутритивного статуса.
Слайд 40 Рекомендуется выполнить:
исследование крови на опухолевые маркеры АФП, bХГ,
ЛДГ при подозрении на внегонадную герминогенную опухоль средостения,
рентгенологическое исследование органов
грудной клетки в прямой и боковой проекции. трахеобронхоскопию.
трансторакальную пункцию опухоли средостения
гистологическое исследование хирургически удалённого опухолевого препарата.
УЗИ брюшной полости, шеи, периферических лимфоузлов
остеосцинтиграфию при подозрении на метастатическое поражение костей скелета.
КТ, МРТ, ПЭТ