Слайд 1РАК ТЕЛА И ШЕЙКИ МАТКИ
Выполнила: Петрушова Анна
41 м/с группа
Слайд 2План
Рак шейки матки
Этиология
Фоновые и предраковые заболевания
Патологическая анатомия
Клиника
Диагностика
Лечение
РАК ТЕЛА
МАТКИ (РАК ЭНДОМЕТРИЯ)
Этиология и клиника
Классификация
Патологическая анатомия
Диагностика
Лечение
Слайд 3
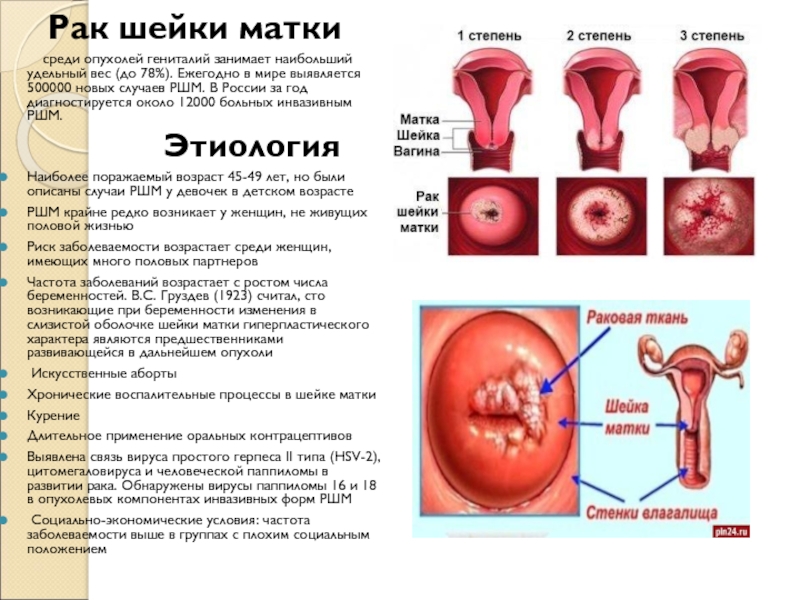
Рак шейки матки
среди опухолей гениталий занимает наибольший удельный вес (до 78%).
Ежегодно в мире выявляется 500000 новых случаев РШМ. В России за год диагностируется около 12000 больных инвазивным РШМ.
Этиология
Наиболее поражаемый возраст 45-49 лет, но были описаны случаи РШМ у девочек в детском возрасте
РШМ крайне редко возникает у женщин, не живущих половой жизнью
Риск заболеваемости возрастает среди женщин, имеющих много половых партнеров
Частота заболеваний возрастает с ростом числа беременностей. В.С. Груздев (1923) считал, сто возникающие при беременности изменения в слизистой оболочке шейки матки гиперпластического характера являются предшественниками развивающейся в дальнейшем опухоли
Искусственные аборты
Хронические воспалительные процессы в шейке матки
Курение
Длительное применение оральных контрацептивов
Выявлена связь вируса простого герпеса II типа (HSV-2), цитомегаловируса и человеческой паппиломы в развитии рака. Обнаружены вирусы паппиломы 16 и 18 в опухолевых компонентах инвазивных форм РШМ
Социально-экономические условия: частота заболеваемости выше в группах с плохим социальным положением
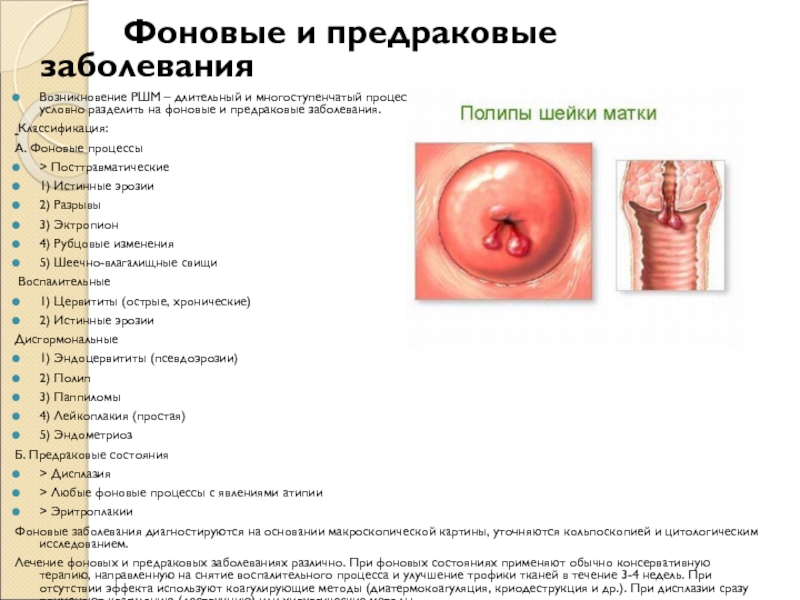
Слайд 4 Фоновые и предраковые заболевания
Возникновение
РШМ – длительный и многоступенчатый процесс. Все предшествующие патологические состояния
можно условно разделить на фоновые и предраковые заболевания.
Классификация:
А. Фоновые процессы
> Посттравматические
1) Истинные эрозии
2) Разрывы
3) Эктропион
4) Рубцовые изменения
5) Шеечно-влагалищные свищи
Воспалительные
1) Цервититы (острые, хронические)
2) Истинные эрозии
Дисгормональные
1) Эндоцервититы (псевдоэрозии)
2) Полип
3) Паппиломы
4) Лейкоплакия (простая)
5) Эндометриоз
Б. Предраковые состояния
> Дисплазия
> Любые фоновые процессы с явлениями атипии
> Эритроплакии
Фоновые заболевания диагностируются на основании макроскопической картины, уточняются кольпоскопией и цитологическим исследованием.
Лечение фоновых и предраковых заболеваниях различно. При фоновых состояниях применяют обычно консервативную терапию, направленную на снятие воспалительного процесса и улучшение трофики тканей в течение 3-4 недель. При отсутствии эффекта используют коагулирующие методы (диатермокоагуляция, криодеструкция и др.). При дисплазии сразу применяют коагуляцию (деструкцию) или хирургические методы.
Слайд 5Патологическая анатомия
В 95-97% случаев РШМ исходной тканью является плоский эпителий
(эпидермальная или плоскоклеточная карцинома), в остальных – цилиндрический эпителий цервикального
канала (аденокарцинома).
На ранних стадиях клиническая картина принимает формы поверхностной эрозии, обнаруживаемо при вагинальном осмотре. В последующих стадиях заболевание принимает следующие формы:
- Экзофитный рост: первичная опухоль растёт в просвет вагинального канала в виде бугристых масс, заполняя его верхнюю половину с присоединением вторичной инфекции и некроза
- Эндофитный рост: опухоль растёт преимущественно интрамурально, постепенно инфильтрируя шейку матки и цервикальный канал. При этой форме шейка матки гипертрофируется, утолщается, становиться плотной и бочкообразной
- Язвенный тип: этот тип роста характеризуется образованием кратерообразной язвы с неровными краями и некротическим дном. Шейка матки при этой форме частично, а затем полностью разрушается.
С момента появления карциномы 0 стадии до инвазивной формы РШМ обычно проходит около 10 лет.
Клиника
Симптоматическая
триада – бели ("патологические выделения"), кровотечение и боли.
Бели в начальной стадии заболевания жидкие, водянистые, без запаха и цвета, они не раздражают покровов влагалища и наружных половых органов. Появление таких белей связывается с разрушением опухолью поверхностно расположенных лимфатических сосудов шейки.
Кровянистые выделения возникают при любой травме: половые сношения, соприкосновение опухоли шейки с задней стенкой влагалища при натуживании (при поднятии тяжестей, дефекации), при дотрагивании до нее пальце или инструментом при исследовании. Выделения при этом скудные и кратковременные. В дальнейшем могут возникать довольно значительные кровотечения (при распаде опухоли) и нарушения менструального цикла в виде удлинения, учащения или усиления менструаций.
При начальных стадиях РШМ могут появляться боли вследствие сопутствующей инфекции, провоцирующей вспышки воспалительных процессов в придатках и околоматочной клетчатке. При развитых формах РШМ, распространяющихся на параметральную клетчатку, возникают жестокие боли, особенно сильные по ночам.
Иногда РШМ проявляется нарушением функции соседних с маткой органов – мочевого пузыря и прямой кишки. При РШМ, расположенном на передней губе и перешедшем на предпузырную клетчатку, возникают дизурические расстройства, а при РШМ на зудней губе, явления колита (частый стул, понос или запор).
При значительном распространении рака в результате кровотечений, инфе5кции и интоксикации постепенно нарастает кахексия.

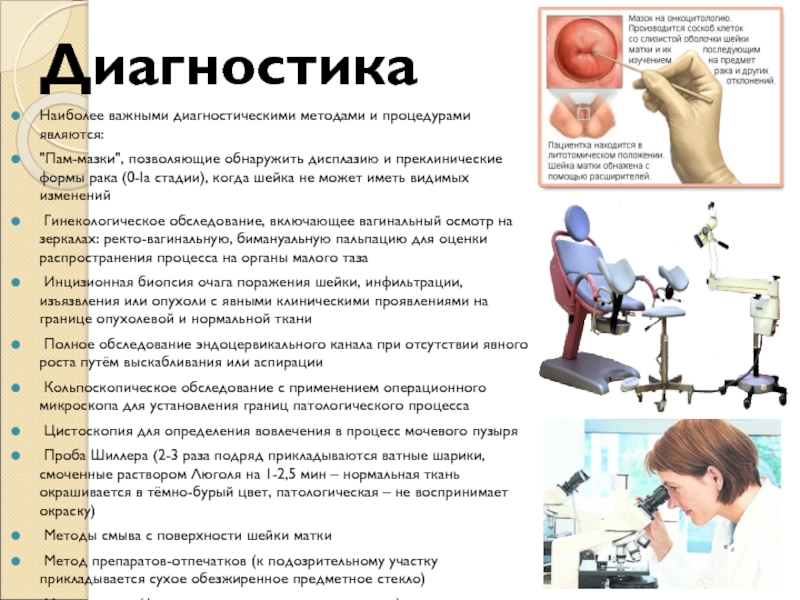
Слайд 7 Диагностика
Наиболее
важными диагностическими методами и процедурами являются:
"Пам-мазки", позволяющие обнаружить дисплазию и
преклинические формы рака (0-Iа стадии), когда шейка не может иметь видимых изменений
Гинекологическое обследование, включающее вагинальный осмотр на зеркалах: ректо-вагинальную, бимануальную пальпацию для оценки распространения процесса на органы малого таза
Инцизионная биопсия очага поражения шейки, инфильтрации, изъязвления или опухоли с явными клиническими проявлениями на границе опухолевой и нормальной ткани
Полное обследование эндоцервикального канала при отсутствии явного роста путём выскабливания или аспирации
Кольпоскопическое обследование с применением операционного микроскопа для установления границ патологического процесса
Цистоскопия для определения вовлечения в процесс мочевого пузыря
Проба Шиллера (2-3 раза подряд прикладываются ватные шарики, смоченные раствором Люголя на 1-2,5 мин – нормальная ткань окрашивается в тёмно-бурый цвет, патологическая – не воспринимает окраску)
Методы смыва с поверхности шейки матки
Метод препаратов-отпечатков (к подозрительному участку прикладывается сухое обезжиренное предметное стекло)
Микроскопия (фазово-контрастная, люминесцентная)
Лечение
Хирургическое лечение.
При раке "на месте" (0
стадия) проводят ампутацию шейки матки или гистерэктомию.
Показания к радикальной хирургической операции лимитированы распространённостью процесса. Типичной операцией при РШМ является расширенная экстирпация матки с придатками или операция по Вертгейму, которая включает удаление и верхней трети влагалища и параметральной клетчатки. Показания:
1. возраст старше 50 лет
2. преимущественная локализация опухоли в шеечном канале
3. распространённый анапластический вариант опухоли с врастанием в железы
4. сочетание преинвазивного рака с миомой матки или опухолями придатков
Более расширенные операции включают удаление ближайших регионарных узлов.
Комбинированное лечение (лучевое + хирургическое).
Преоперационная лучевая терапия показана при больших экзофитных опухолях (Ib стадия), обоснованных подозрениях на метастазы в регинарных лимфатических узлах.
Основными вариантами лучевой терапии являются:
1. Дистанционное облучение первичного очага и зон регионарных метастазов в статическои или неподвижном режиме. Разовые поглощённые дозы – 2 Гр, суммарные – до 30 Гр. Операция – через 12-14 дней после окончания лучевой терапии.
2. Дистанционное облучение тазовых лимфатических узлов через статические поля. Разовая очаговая доза в точках В – 4 Гр, суммарная – 16 Гр. На первичный опухолевый очаг до и после дистанционного облучения проводят внутриполостное воздействие. Разовая очаговая доза в точках А – 5-7 Гр. Операция – через 3-7 дней после окончания лучевой терапии.
3. Интенсивное концентрированные дистанционное облучение в подвижном режиме. Разовая очаговая доза – 5-6 Гр, суммарная – 20-24 Гр. Операция – через 2-3 дня после окончания лучевой терапии.

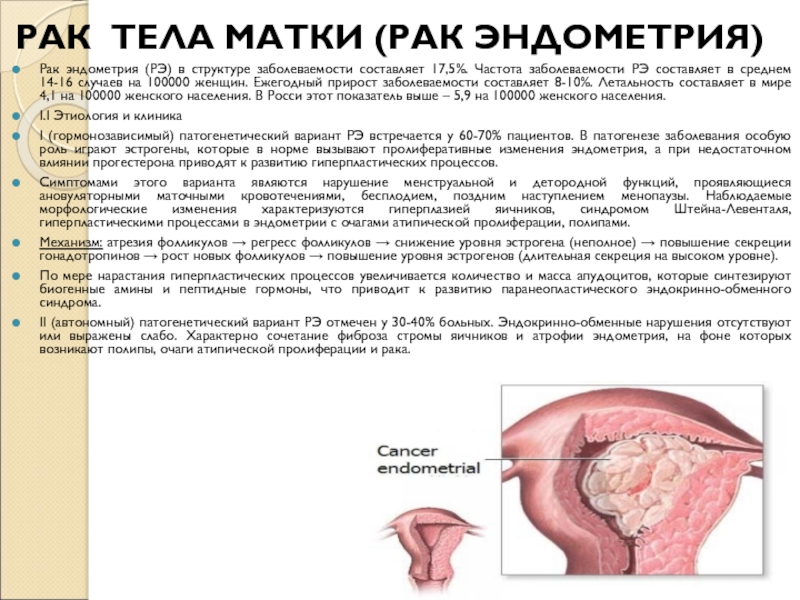
Слайд 9РАК ТЕЛА МАТКИ (РАК ЭНДОМЕТРИЯ)
Рак эндометрия (РЭ) в структуре заболеваемости
составляет 17,5%. Частота заболеваемости РЭ составляет в среднем 14-16 случаев
на 100000 женщин. Ежегодный прирост заболеваемости составляет 8-10%. Летальность составляет в мире 4,1 на 100000 женского населения. В Росси этот показатель выше – 5,9 на 100000 женского населения.
I.I Этиология и клиника
I (гормонозависимый) патогенетический вариант РЭ встречается у 60-70% пациентов. В патогенезе заболевания особую роль играют эстрогены, которые в норме вызывают пролиферативные изменения эндометрия, а при недостаточном влиянии прогестерона приводят к развитию гиперпластических процессов.
Симптомами этого варианта являются нарушение менструальной и детородной функций, проявляющиеся ановуляторными маточными кровотечениями, бесплодием, поздним наступлением менопаузы. Наблюдаемые морфологические изменения характеризуются гиперплазией яичников, синдромом Штейна-Левенталя, гиперпластическими процессами в эндометрии с очагами атипической пролиферации, полипами.
Механизм: атрезия фолликулов → регресс фолликулов → снижение уровня эстрогена (неполное) → повышение секреции гонадотропинов → рост новых фолликулов → повышение уровня эстрогенов (длительная секреция на высоком уровне).
По мере нарастания гиперпластических процессов увеличивается количество и масса апудоцитов, которые синтезируют биогенные амины и пептидные гормоны, что приводит к развитию паранеопластического эндокринно-обменного синдрома.
II (автономный) патогенетический вариант РЭ отмечен у 30-40% больных. Эндокринно-обменные нарушения отсутствуют или выражены слабо. Характерно сочетание фиброза стромы яичников и атрофии эндометрия, на фоне которых возникают полипы, очаги атипической пролиферации и рака.
Слайд 10 Диагностика
- Гинекологическое обследование
- Фракционный кюретаж
(раздельное получение материала со всех частей полости матки)
- Цитологическое исследование
-
Гистерография
- Вагинальная ультрасонография
Слайд 11Лечение
Хирургическое лечение.
Абдоминальная гистерэктомия с билатеральной сальпингоовариоэктомией является методом выбора
при Тis и Т1 . Расширенную гистероэктомию по Вертгейму рекомендуется для Т2 .
Ê
Комбинированное лечение (лучевое + хирургическое).
Преоперационная лучевая терапия проводиться:
1. Внутриполостным методом, источниками излучения шаровидной формы (бусы). Суммарный гамма-эквивалент вводимых источников 60 Co 50-80 ммоль радия, общее число сеансов – 1-2, длительность 45-48 часов. Суммарная поглощённая доза слизистой оболочки – 40-50 Гр, в области парацервикального треугольника и мышечной стенке – 60 Гр.
2. Дистанционное облучение с 2 противолежащих полей (размеры поля от 15×15 до 18×18). Суммарные очаговые дозы – 30-40 Гр, разовая доза – 2-3 Гр. Операция – через 2-3 нед. после окончания лучевой терапии.
Послеоперационная лучевая терапия :
1. Внутриполостное облучение специальными аппликаторами – кольпостаты цилиндрической формы. Источник облучения - 60 Co или 137 Cs. Суммарный эквивалент – 25-75 ммоль радия. Контактные дозы на поверхности слизистой – 50-60 Гр, на глубине 0,5 см – 20-30 Гр, разовая доза на глубине 0,5 см – 5 Гр.
2. Дистанционная лучевая терапия с помощью γ-терапевтических аппаратов в статическом режиме. Суммарные поглощённые дозы – 40 Гр, разовые дозы 2-2,5 Гр.
Ê Лучевая терапия.
Проводят сочетанную лучевую терапию, включающую внутриполостное и дистанциооное облучение.
При внутриполостной терапии используются источники шаровидной формы. Суммарный гамма-эквивалент вводимых источников 60 Co40-60 ммоль радия. Облучение проводиться 1 раз в неделю, продолжительностью 45-48 часов. Суммарная поглощённая доза слизистой оболочки – 500-600 Гр, на глубине 1 см – 70-90 Гр, в латеральных отделах малого таза – 25-30 Гр, в области прямой кишки и мочевого пузыря – 30-50 Гр.
Дистанционное облучение проводят в статическом режиме с 4 противолежащих фигурных полей (6-7×15-18 см). Разовая доза 2-3 Гр, суммарная очаговая доза при сочетанной лучевой терапии на глубине 1 см – 80-90 Гр, в области параметральной клетчатки и лимфатических узлов – 50-60 Гр.
Ê Гормонотерапия.
Наиболее чувствительны к прогестагенам больные I патогенетического варианта. Прогестогены и антиэстрогены применяют для паллиативного лечения распростанённых заболеваний или в качестве компонента комбинированной терапии.
