Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
РЕНТГЕНОДИАГНОСТИКА ЯЗВЕННОЙ БОЛЕЗНИ
Содержание
- 1. РЕНТГЕНОДИАГНОСТИКА ЯЗВЕННОЙ БОЛЕЗНИ
- 2. Язвенная болезнь – одно из наиболее
- 3. Язвенная болезнь – хроническое
- 4. Выделяют следующие стадии язвенной болезни:
- 5. Рентгеносемиотика предъязвенного состояния: наблюдается "раздраженный желудок«, при
- 6. Очень часто возникает начальный кратковременный
- 7. Более частым вариантом предъязвенного
- 8. Рентгеносемиотика язвенной болезни: Рентгеновская семиотика язвенной болезни
- 9. Первый прямой признак – язвенная
- 10. Язвенная ниша
- 11. Язвы могут быть поверхностными (эрозии)
- 12. Язвенная ниша может иметь разнообразную
- 13. Форма язвенной ниши
- 14. С увеличением размеров язвы до
- 15. Размеры язвенной ниши вариабельны
- 16. Размеры язвенной ниши
- 17. Контуры язвенной ниши находятся в
- 18. Косвенные морфологические симптомы: -
- 19. Антральный гастрит: в желудке много
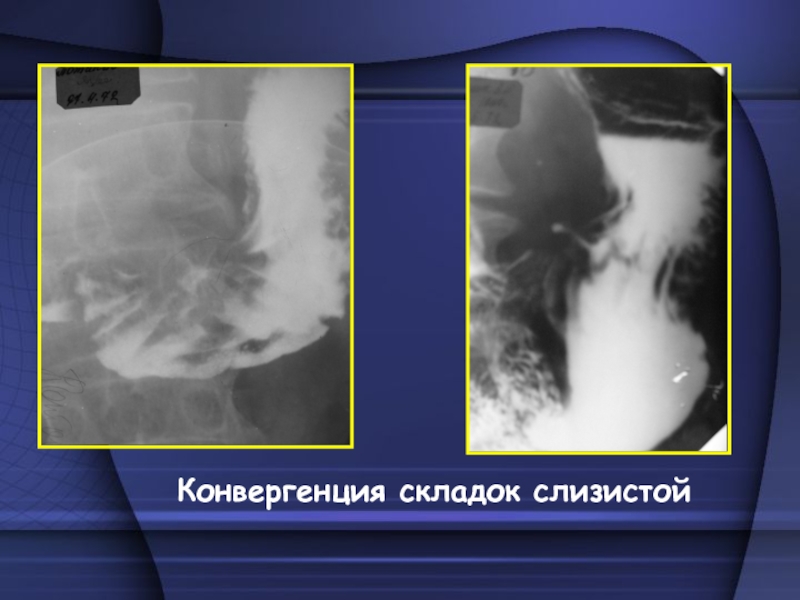
- 20. Конвергенция складок слизистой
- 21. Рубцовые изменения органа: деформация в
- 22. умеренное укорочение
- 23. Гаудековская деформация – улиткообразное искривление антрального
- 24. Косвенные функциональные симптомы: - Значительное количество
- 25. - Локальное втяжение большой кривизны, получившее
- 26. - Усиленная перистальтика характеризуется наличием глубоких
- 27. Особенности рентгенодиагностики в зависимости от локализации язв
- 28. Часто возникает
- 29. Язва субкардиального отдела желудка
- 30. Язвы малой кривизны тела
- 31. Язву может быть не видно,
- 32. Язва большой кривизны желудка Язва малой кривизны
- 33. Язвы препилорического отдела желудка
- 34. Слайд 34
- 35. Язва 12-ти перстной кишки Сопровождается поздними
- 36. Рентгенологически: ниша неправильно конической,
- 37. Косвенные симптомы: спазм или зияние
- 38. Язва 12-ти перстной кишки
- 39. Внелуковичные (постбульбарные) язвы 12-ти пк:
- 40. Рентгеносемиотика аналогична как при язвах
- 41. Постбульбарная язваЯзвенная ниша в супрапапиллярной области, окруженная
- 42. Осложнения язвенной болезни: - возникающие
- 43. - Кровотечение: клиника, ФГС - Прободение
- 44. На рентгенограмме брюшной полости
- 45. Кроме того, можно выявить наличие
- 46. Свободный газ в брюшной полости
- 47. - Пенетрация (прорастание в соседние
- 48. Затем присоединяются признаки поражения того
- 49. Трехслойная язвенная ниша Пенетрирующая язва желудка
- 50. - Сужение выходного отдела, деформация луковицы.
- 51. Отличие ракового сужения от рубцово-язвенного сужения привратника (Тагер И.Л.)
- 52. Тактика обследования при подозрении на язвенную болезнь:
- 53. Дивертикулы Дивертикулом называется мешковидное выпячивание слизистой
- 54. Приобретенные дивертикулы могут быть:
- 55. Дивертикулы бывают единичными и множественными,
- 56. В зависимости от локализации: Дивертикулы
- 57. При рентгенологическом исследовании пищевода дивертикулы
- 58. Классификация по локализации дивертикулов
- 59. При рентгенодиагностике дивертикулов пищевода
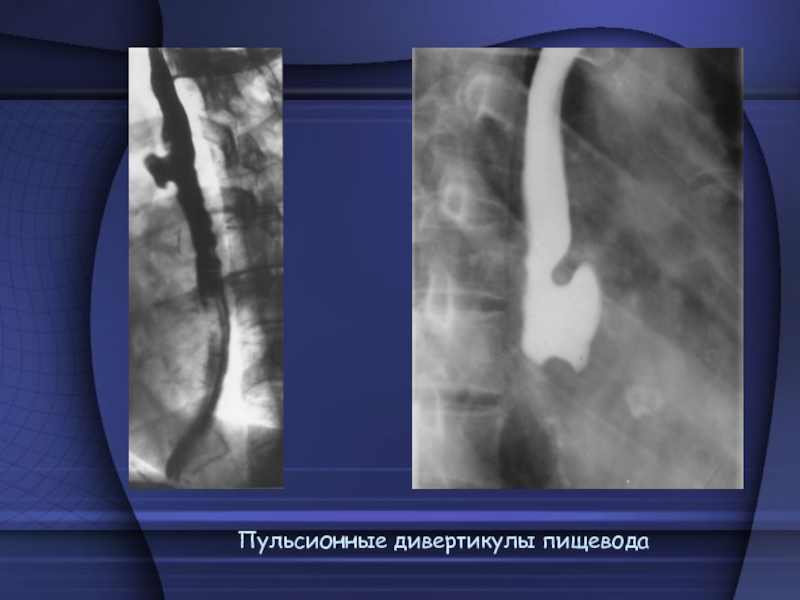
- 60. Пульсионные дивертикулы пищевода
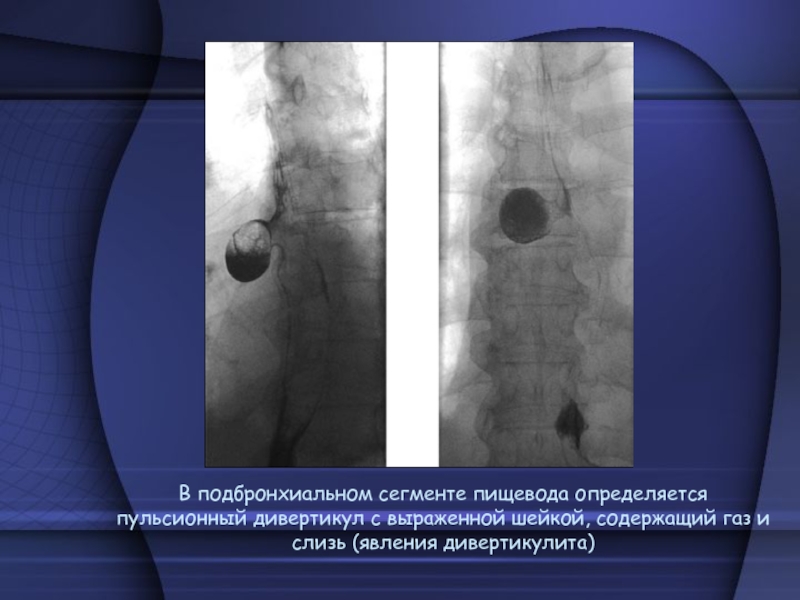
- 61. В подбронхиальном сегменте пищевода определяется пульсионный дивертикул с выраженной шейкой, содержащий газ и слизь (явления дивертикулита)
- 62. Дивертикулы желудка встречаются очень редко
- 63. Истинные дивертикулы желудка, в
- 64. Дивертикулы пилорического отдела клинически проявляются
- 65. Дивертикулы 12-ти пк занимают
- 66. Приобретенные дивертикулы являются результатом язвенной
- 67. Благодарю за внимание!
- 68. Т.о., из-за отсутствия патогномоничных признаков
- 69. Дифференциальная диагностика ракового изъязвления и язвы желудка ???
- 70. Скачать презентанцию
Язвенная болезнь – одно из наиболее распространенных заболеваний. На каждую тысячу населения имеется 16 – 18 больных язвой желудка или язвой 12-ти пк. Пик заболеваемости язвенной болезни приходится на возраст
Слайды и текст этой презентации
Слайд 1РЕНТГЕНОДИАГНОСТИКА ЯЗВЕННОЙ БОЛЕЗНИ
ГБОУ ВПО ЧГМА
Кафедра лучевой диагностики и лучевой терапии
с курсом онкологии
Слайд 2 Язвенная болезнь – одно из наиболее распространенных заболеваний. На
каждую тысячу населения имеется 16 – 18 больных язвой желудка
или язвой 12-ти пк. Пик заболеваемости язвенной болезни приходится на возраст 20–50 лет. Язва 12-ти пк встречается в 3–4 раза чаще, чем язва желудка. Вместе с тем локализация язвы зависит от возраста пациента: у молодых людей язва чаще локализуется в 12-ти пк. В более зрелом возрасте чаще встречается язва желудка. Среди больных язвой 12-ти пк соотношение мужчин и женщин составляет 10 : 1. При локализации язвы в желудке соотношение мужчин и женщин выравнивается до 3 : 1.Слайд 3 Язвенная болезнь – хроническое рецидиви-рующее заболевание с
полициклическим течением, характеризующееся образованием язвы в тех участках слизистой оболочки,
которые в большей или меньшей степени омываются активным желудочным соком. В основе возникновения лежат нейрогенные и эндокринные заболевания, влияние внешней среды, состояние организма, алиментарный фактор и т.д.Слайд 4 Выделяют следующие стадии язвенной болезни: I (начальная) ст.
– предъязвенное состояние (функциональное расстройство желудка, хронический антральный или диффузный
гастрит, гастродуоденит или дуоденит); II стадия сформировавшегося язвенного дефекта; III стадия – осложнения язвенной болезни.Слайд 5Рентгеносемиотика предъязвенного состояния:
наблюдается "раздраженный желудок«, при этом в желудке
натощак имеется большое количество гиперсекреторной жидкости и слизи, которое у
большинства больных увеличивается в процессе исследования;бариевая взвесь тонет в жидкости, оседая в виде хлопьев;
складки слизистой не видны и только после эвакуации значительного количества содержимого под действием пальпации становится возможным изучение рельефа слизистой оболочки: складки слизистой утолщенные, извитые;
тонус желудка несколько снижен;
перистальтика вялая, желудок умеренно растянут.
Слайд 6 Очень часто возникает начальный кратковременный спазм привратника, после
чего повышается тонус желудка, появляется глубокая перистальтика и начинается ускоренная
эвакуация бария из желудка в 12-ти пк. Выражен дуоденогастральный рефлюкс: бариевая взвесь из 12-ти пк вновь забрасывается в желудок. Ниша в пилородуоденальной зоне не выявляется.Рентгенологическая картина «раздраженного желудка» наблюдается редко, обычно у больных с коротким анамнезом и выраженной клинической картиной язвенной болезни.
Слайд 7 Более частым вариантом предъязвенного состояния является хронический
антральный гастрит и хронический гастродуоденит предшествующие образованию язвы в пилородуоденальной
зоне. В ряде случаев выявляются эрозивный гастрит, а также эрозивный дуоденит. Перистальтика обычно глубокая, эвакуация беспорядочная, ускоренная, начинается после кратковременного, а нередко и более длительного начального спазма привратника. При этом варианте предъязвенного состояния также часто отмечаются дуоденогастральный рефлюкс и дискинезия двенадцатиперстной кишки и верхних петель тощей, недостаточность кардии, а в ряде случаев — грыжа пищеводного отверстия и рефлюкс-эзофагит. Он наблюдается у лиц с длительным анамнезом.Обязательный признак предъязвенного состояния – отсутствие симптома ниши.
Эндоскопически – признаки атрофического гастрита.
Слайд 8Рентгеносемиотика язвенной болезни:
Рентгеновская семиотика язвенной болезни делится на морфологическую
и функциональную.
Морфологические признаки язвы: язвенная ниша, вал
вокруг ниши, конвергенция складок и сопутствующий гастрит. Функциональные признаки язвы: гиперсекреция натощак, гипермотильность пораженного сегмента, изменение перистальтики, задержка эвакуации.
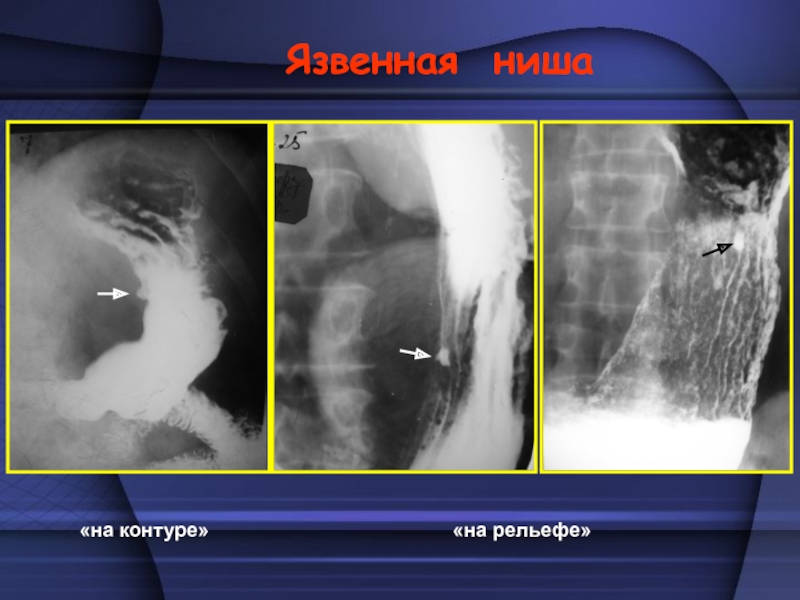
Слайд 9 Первый прямой признак – язвенная ниша, т.е. язвенный
дефект в стенке желудка. Если язва располагается на малой кривизне
(или крайне редко на большой кривизне желудка), то рентгенологически ниша выглядит как выступ на контуре или «депо бария на контуре». Если язва располагается на передней или задней стенке желудка, тогда ниша выглядит как пятно на рельефе вследствие задержки бария в дефекте – «ниша на рельефе».Слайд 11 Язвы могут быть поверхностными (эрозии) и острыми. Хроническая
язва развивается из острой и вызывает реактивные изменения со стороны
серозной оболочки (сращения, пенетрация).Наиболее частая локализация – малая кривизна, задняя стенка тела желудка, реже – передняя стенка, большая кривизна.
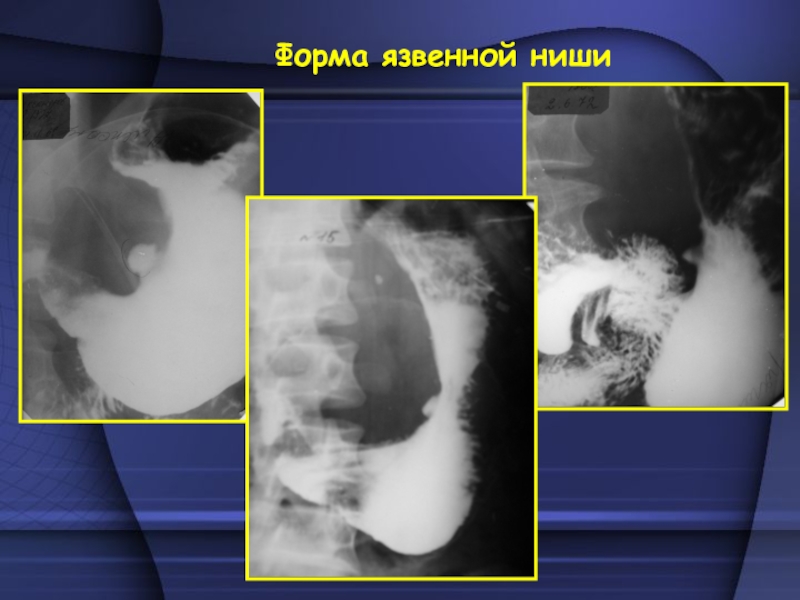
Слайд 12 Язвенная ниша может иметь разнообразную форму: округлую, овальную,
щелевидную, линейную, остроконечную, неправильную и т.д. По мнению П.В. Власова
с соавт. округлая или коническая форма язвенной ниши встречается преимущественно при сравнитель-но небольших язвах. С прогрессированием заболевания и увеличением размеров изъязвления возрастает число язв неправильной формы. Маленькие язвы диаметром до 5 мм обычно имеют вид небольшого контрастного пятнышка, приближающегося к округлой форме. Язвы диаметром 6–10 мм чаще имеют коническую форму и поэтому на рентгенограммах в профильном изображении дают треугольную тень. Плоские поверхностные изъязвления независимо от формы язвы на контуре желудка образуют линейную тень.Слайд 14 С увеличением размеров язвы до 20 мм дно
ее из конического становится более пологим, закругленным, и тогда форма
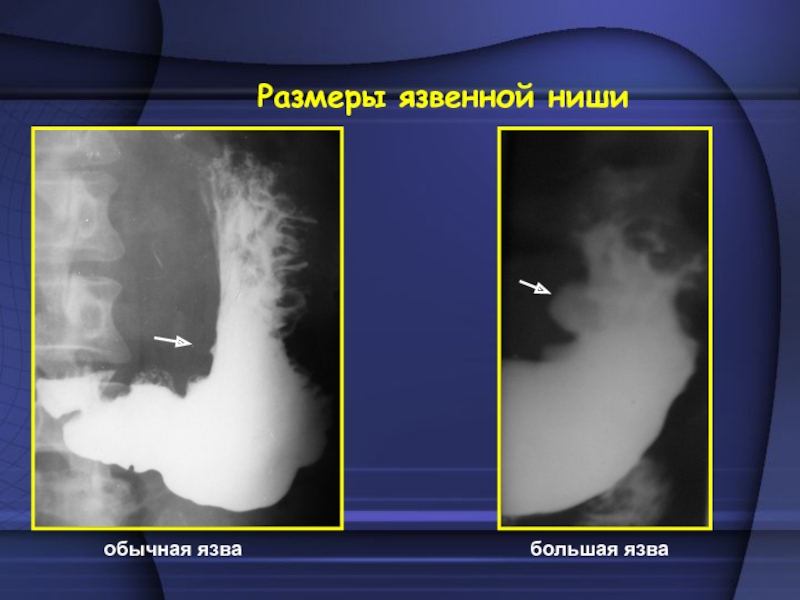
ниши на контуре напоминает овал. Если же размеры язвы достигают более 20 мм, дно ниши становится плоским. В профильном изображении подобные ниши имеют форму прямоугольника. Крупные или гигантские язвы диаметром более 2 см, как правило, имеют неправильную форму и неровные контуры, а часто и неоднородную структуру тени.Слайд 15 Размеры язвенной ниши вариабельны – обычные язвы
размером до 20 мм, большие - более 20 мм, а
язвы диаметром 30–40 мм называют гигантскими. Гигантские доброкачественные язвы обычно располагаются в теле желудка, на малой кривизне.Чаще при язвенной болезни развиваются одиночные, реже – множественные язвы.
Слайд 17 Контуры язвенной ниши находятся в тесной связи с
ее формой и размерами. Ровные контуры характерны для сравнительно небольших
язв. С увеличением размеров язвы контуры ее все чаще становятся неровными. Неровность контуров язвенной ниши зависит от разных причин: развития грануляционной ткани при рубцевании язвы, в некоторых случаях неровность дна язвы обусловлена выступанием в просвет язвенного кратера обнаженного сосуда, причиной могут быть также сгустки крови, остатки пищи и слизи.Слайд 18 Косвенные морфологические симптомы:
- В период
обострения хронический антральный гастрит, дуоденит и гастродуоденит в сочетании с
дуоденогастральным рефлюксом и дискинезией 12-ти пк. В период развившейся язвы выраженность гастрита увеличивается;- Вокруг ниши (≈ у половины больных с язвенной болезнью) воспалительный вал (отек вокруг язвы, воспалительная инфильтрация краев язвы, присоединяющийся спазм у входа в язву, разрастание соединительной ткани у ее краев).
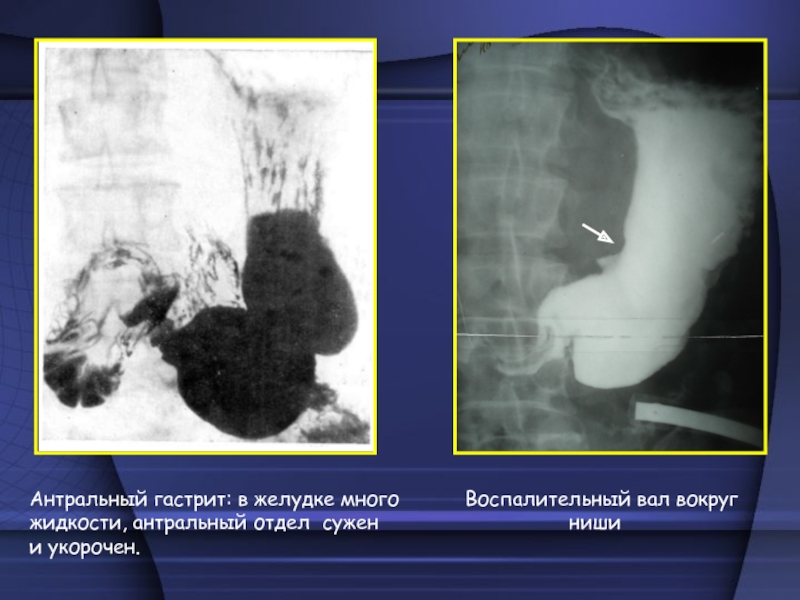
Слайд 19Антральный гастрит: в желудке много
Воспалительный вал вокруг
жидкости, антральный отдел сужен
нишии укорочен.
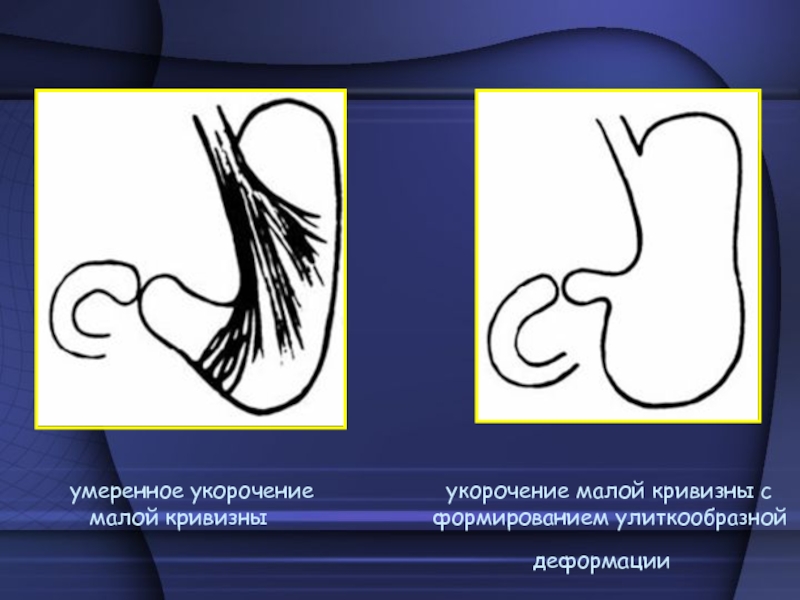
Слайд 21 Рубцовые изменения органа: деформация в виде песочных часов,
которая развивается вследствие длительно существующего спазма большой кривизны тела желудка
и рубцовых изменений косого и циркулярного мышечных пучков при язве малой кривизны тела желудка; улиткообразная деформация – при язве малой кривизны тела желудка и рубцовых изменениях продольного мышечного пучка – укорочение малой кривизны тела желудка, разогнутый угол, подтягивание антрального отдела и луковицы 12-ти пк к малой кривизне, провисание синуса. У таких больных при отсутствии рвоты через сутки в желудке выявляется остаток бариевой взвеси.Слайд 22 умеренное укорочение
укорочение малой кривизны с
малой кривизны формированием улиткообразной деформацииСлайд 23 Гаудековская деформация – улиткообразное искривление антрального отдела – рубцовое
втяжение локализуется на большой кривизне, происходит искривление оси и закручивание
антрального отдела.Слайд 24Косвенные функциональные симптомы:
- Значительное количество жидкости в желудке
натощак – постоянный симптом язвенной болезни и проявление сопутствующего гастрита;
- Симптом местной гипермотильности или повышенной сократимости и ускоренной опорожняемости пораженного отдела (особенно выражен при язвах антрального отдела желудка и луковицы 12-ти пк);- Гипертонус выражается медленным развертыванием желудка при контрастировании. Желудок принимает форму, близкую к форме рога, объем его уменьшается.
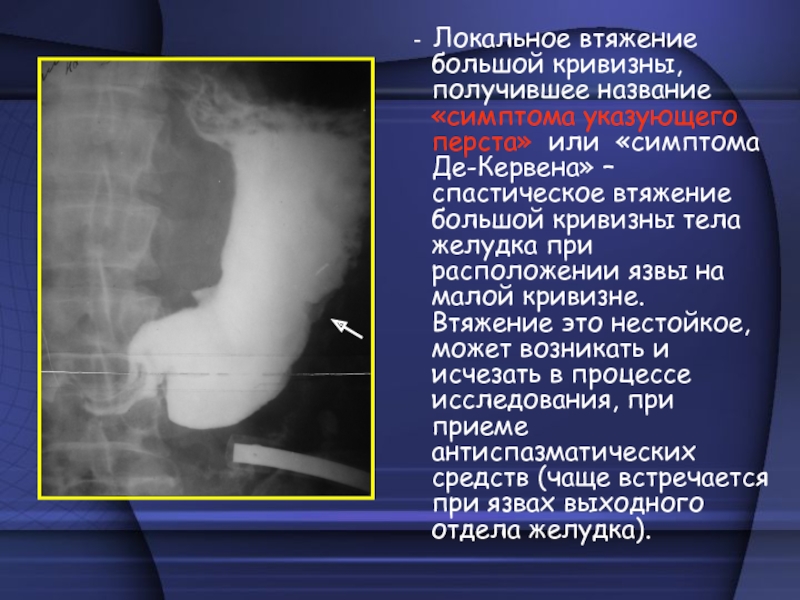
Слайд 25 - Локальное втяжение большой кривизны, получившее название «симптома указующего
перста» или «симптома Де-Кервена» – спастическое втяжение большой кривизны тела
желудка при расположении язвы на малой кривизне. Втяжение это нестойкое, может возникать и исчезать в процессе исследования, при приеме антиспазматических средств (чаще встречается при язвах выходного отдела желудка).Слайд 26 - Усиленная перистальтика характеризуется наличием глубоких волн. Но в
области язвы может быть щадящей;
- Задержка эвакуации объясняется
спазмом привратника. Гиперсекреция может способствовать замедленной эвакуации. Иногда вследствие зияния привратника можно наблюдать наоборот быструю эвакуацию; - Локальная болезненность при пальпации.
Слайд 27Особенности рентгенодиагностики в зависимости от локализации язв при язвенной болезни:
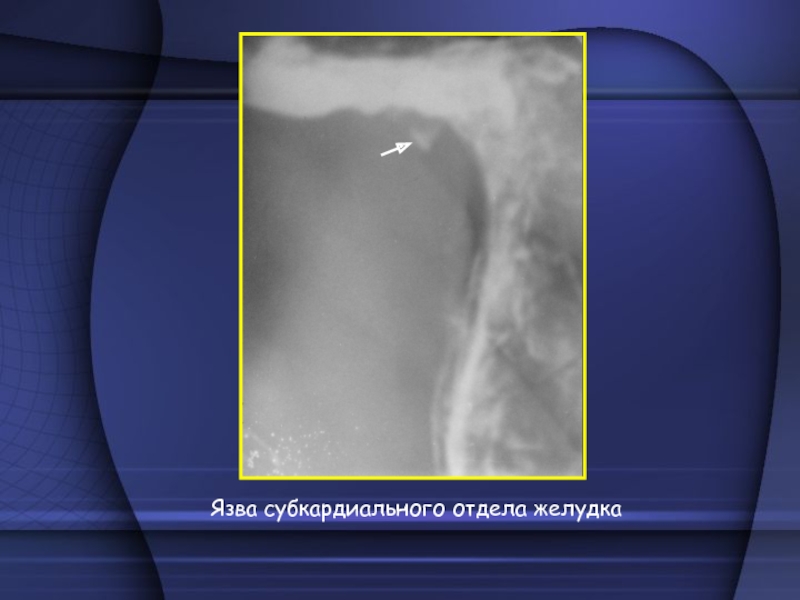
Язвы кардиального отдела желудка – встречаются чаще у
мужчин от 30 до 60 лет. Длительность анамнеза колеблется от нескольких месяцев до 20 - 30 лет. Рентгенологически выявляются трудно. Исследование проводят обязательно в вертикальном и горизонтальном положениях, в боковых и косых проекциях. Желательно с двойным контрастированием. В клинике характерны боли в эпигастральной области через 15 – 20 мин после приема пищи, иррадиирующие в область сердца, за грудину, в левую руку, под левую лопатку. Боли ноющие, распирающие, давящие, сжимающие, напоминают приступы стенокардии (на ЭКГ изменений коронарного кровообращения не выявляется). Боли в области сердца могут быть связаны с сопутствующей ГПОД и рефлюкс-эзофагитом.Слайд 28 Часто возникает рвота, изжога (из-за
недостаточности кардии), дисфагии (обусловленные малигнизацией). Основным рентгенологическим симптомом является ниша
на контуре или ниша в виде остаточного пятна бариевой взвеси на рельефе. Нишу на контуре следует дифференцировать от дивертикула, который часто локализуется в верхнем отделе и в различных положениях меняет свою величину. Вход в дивертикул узкий, в нем определяются складки слизистой, в его просвете длительно задерживается бариевая взвесь, не имеет воспалительного вала. Вход в нишу широкий, она быстро освобождается от контрастного вещества, часто к нише конвергируют складки слизистой, в окружности ее выражен воспалительный вал и симптом «указующего перста». Кардиальные язвы часто осложняются кровотечением, пенетрацией и малигнизацией.Слайд 30 Язвы малой кривизны тела желудка – встречаются
часто (42%), в возрасте старше 35 лет. Классическим клиническим симптомом
являются боли в эпигастрии, возникающие вскоре после еды и проходящие после опорожнения желудка. Часто бывает изжога, на высоте болей – рвота. Рентгеновская картина – прямые и косвенные признаки язвенной болезни: нишу надо вывести на контур так, чтобы она непосредственно переходила в контур малой кривизны.Слайд 31 Язву может быть не видно, когда она закрыта
сгустком крови, кусочком пищи, воспалительным валом.
По большой кривизне
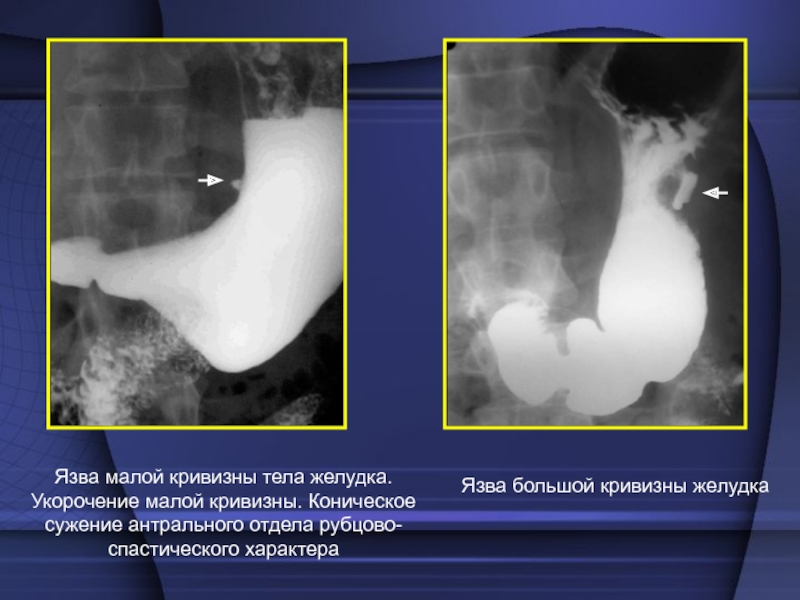
язвы локализуются очень редко (5%) и еще реже диагностируются. Это, как правило, язвенные раки.Слайд 32Язва большой кривизны желудка
Язва малой кривизны тела желудка. Укорочение
малой кривизны. Коническое
сужение антрального отдела рубцово-спастического характера
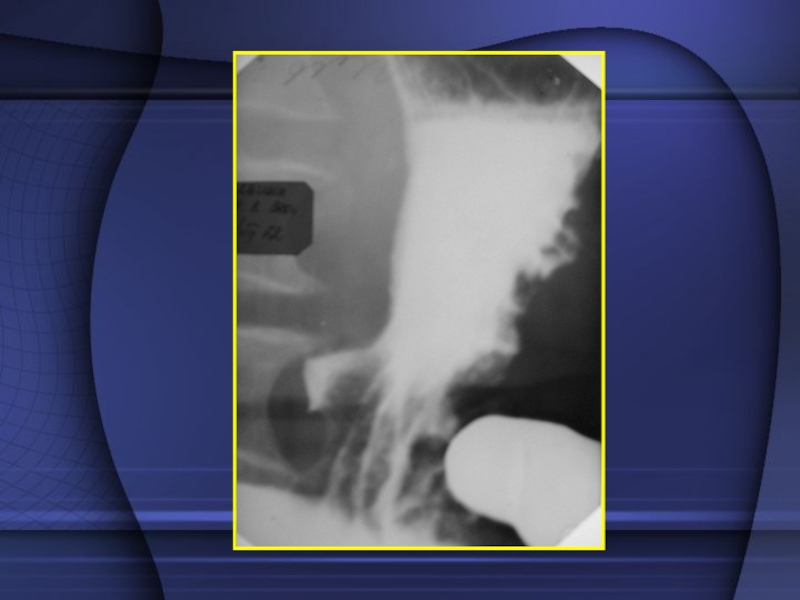
Слайд 33 Язвы препилорического отдела желудка и пилорического канала
(25%). В клинике характерны сильные «голодные», ночные боли. Рентгенологически –
«ниша на рельефе», очень редко бывает «ниша на контуре» - когда язва располагается строго по малой кривизне желудка (и выявляется при компрессии и пальпации). Кроме того, воспалительный вал, гипермотильность, регионарный спазм, признаки антрального гастрита, дискинезии 12-ти пк. Частым симптомом является длительный спазм привратника, после чего начинается ускоренная беспорядочная эвакуация. Язвы этой локализации также могут пенетрировать и малигнизироваться.Слайд 35Язва 12-ти перстной кишки
Сопровождается поздними (через 1,5 –
3 часа после еды), голодными, ночными острыми болями, обычно проходящими
после приема пищи и щелочей; изжога и рвота. Характерны периодичность и сезонность.Язвы 12-ти пк встречаются в 3 – 4 раза чаще, чем язвы желудка. Мужчины болеют в 3 раза чаще, чем женщины. Локализуются преимущественно в луковице (около 90%), обычно в пределах 3 см от привратника, реже – в вертикальной части и совсем редко – в горизонтальном отделе. Язвы на задней стенке встречаются примерно в два раза чаще, чем на передней. Язвы задней стенки склонны к кровотечениям, передней – к перфорациям.
Слайд 36 Рентгенологически: ниша неправильно конической, продолговатой или звездчатой
формы. Иногда обнаруживаются двойные язвы - расположенные на передней и
задней стенках - «целующиеся» язвы. Воспалительный вал вокруг ниши, конвергенция складок и сопутствующий гастродуоденит. Хроническая язва луковицы 12-ти пк сопровождается деформацией. Так же как и при язвах желудка, наиболее частым типом деформации луковицы является укорочение малой кривизны луковицы и локальное втяжение большой кривизны на уровне язвы. Наружный карман луковицы при этом растягивается, вследствие чего луковица приобретает форму молотка. Типичной для хронической язвы луковицы является также деформация типа трилистника. Она возникает при локализации язвы на одной из стенок, когда образуются втяжения на медиальном и латеральном контурах, когда медиальный и наружный карманы как бы отшнуровываются от дистального отдела луковицы.Слайд 37 Косвенные симптомы: спазм или зияние привратника, усиление перистальтики,
ускоренная или замедленная эвакуация, выраженная болезненность при пальпации.
Во
время обострений язвы обнаруживаются рентгенологические признаки гастродуоденита. Во время ремиссии – функциональные нарушения отсутствуют. Тонус и перистальтика нормализуются. Слайд 39 Внелуковичные (постбульбарные) язвы 12-ти пк: клинически проявляются упорными
ноющими болями, отрыжкой, тошнотой, рвотой. Мужчины болеют в 7 раз
чаще, чем женщины. Такие язвы локализуются чаще по внутреннему краю верхней горизонтальной или нисходящей части кишки, т.е. вблизи от головки ПЖ.Слайд 40 Рентгеносемиотика аналогична как при язвах
12-ти
пк. В период обострения определяется картина выраженного гастродуоденита, сопровождающегося дуоденогастральным
рефлюксом и недостаточностью кардии. Рентгенологически: симптом ниши. Вокруг – воспалительный вал, конвергенция складок слизистой. Наружный контур ниши втянут. Косвенные признаки: сужение просвета 12-ти пк в месте поражения, утолщение складок слизистой, двигательные нарушения с ускорением или замедлением продвижения бария по кишке, усиление перистальтики, спазм привратника и локальная болезненность при пальпации.Слайд 41Постбульбарная язва
Язвенная ниша в супрапапиллярной области, окруженная воспалительным валом и
утолщенными отечными складками слизистой. Рубцовоязвенная деформация луковицы 12-ти пк.
Слайд 42 Осложнения язвенной болезни:
- возникающие внезапно и угрожающие
жизни больного (кровотечение, перфорация);
- развивающиеся медленно и характеризующиеся
хроническим течением (пенетрация, рубцовая деформация, стеноз привратника, малигнизация).Слайд 43 - Кровотечение: клиника, ФГС
- Прободение язвы (перфорация): прободные
язвы чаще располагаются на передней стенке тела желудка, малой кривизне,
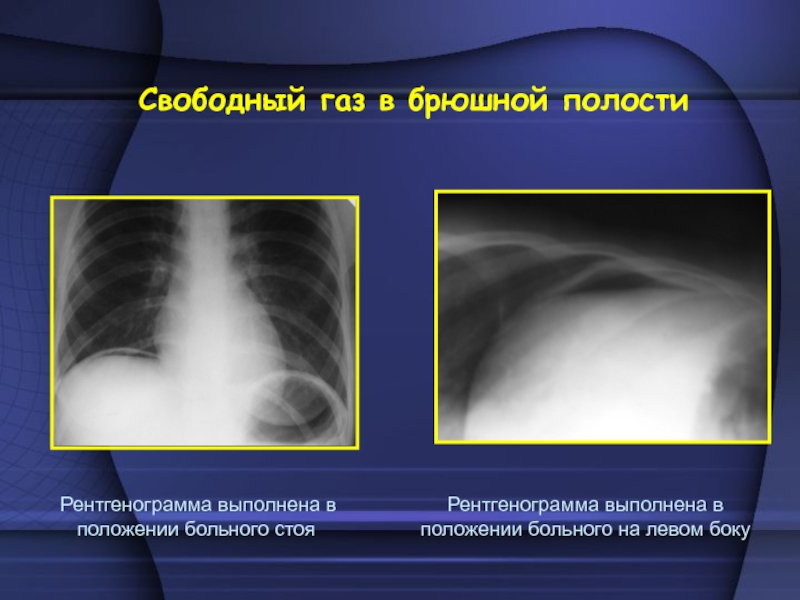
в антральной части. При подозрении выполняют обзорную рентгенограмму (или рентгеноскопию) органов грудной и брюшной полости. На рентгенограмме грудной клетки может быть высокое стояние купола диафрагмы, ограничение ее подвижности. При исследовании в более поздние сроки после перфорации язвы нередко обнаруживаются дисковидные ателектазы в легких в базальных отделах и реактивный выпот в плевральной полости.Слайд 44 На рентгенограмме брюшной полости – свободный газ
под правым куполом диафрагмы (стоя), при горизонтальном положении – между
печенью и передней брюшной стенкой, при латерографии – на левом боку – между боковой поверхностью печени и брюшной стенкой. Больных в удовлетворительном состоянии исследуют в вертикальном положении за экраном. Если нет свободного газа – производят латерограмму на левом боку. Тяжелым больным сразу выполняют рентгенограммы брюшной полости в разных положениях больного на каталке. При обнаружении свободного газа в брюшной полости исследование считается законченным.Слайд 45 Кроме того, можно выявить наличие свободной жидкости в
небольшом количестве. В выявлении свободной жидкости более чувствительными являются УЗИ
и КТ. При подозрении на перфорацию исследование с бариевой взвесью противопоказано (лучше с водорастворимым контрастом).Слайд 46Свободный газ в брюшной полости
Рентгенограмма выполнена в
Рентгенограмма выполнена в
положении больного стоя положении больного на левом боку Слайд 47 - Пенетрация (прорастание в соседние органы) – характерна
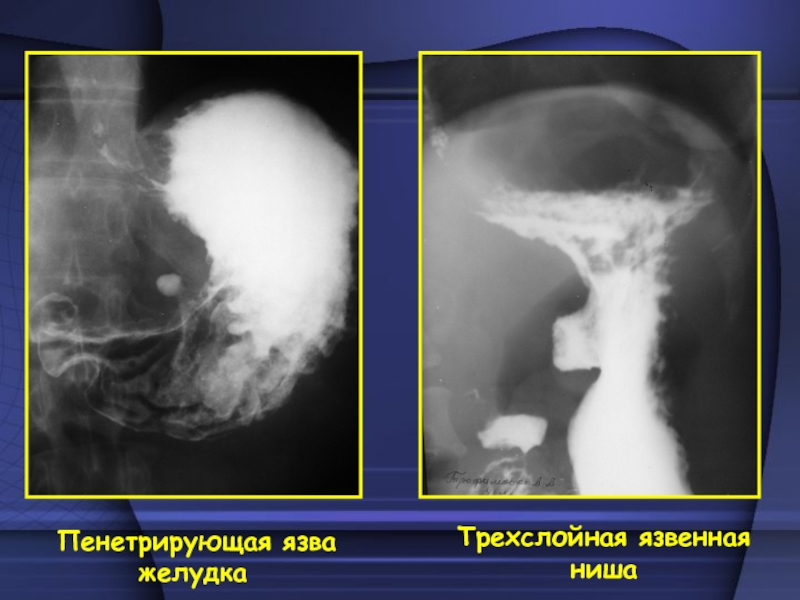
для глубоких язв более 1- 1,5 см. Характер пенетрации язвы
зависит от ее локализации. Сравнительно небольшие язвы малой кривизны желудка обычно пенетрируют в малый сальник, крупные язвы могут пенетрировать в поджелудочную железу, печень, ободочную кишку и даже селезенку. Язвы луковицы 12-ти пк пенетрируют в гепатопанкреатодуоденальную связку, печень и в общий желчный проток. При пенетрации в холедох образуется фистула между 12-ти пк и общим желчным протоком. В этом случае на нативных рентгенограммах можно видеть заполнение желчевыводящих путей воздухом, а при заполнении барием контрастная взвесь может поступать в желчевыводящие протоки. Клиника напоминает перфорацию, но боль менее интенсивная.Слайд 48 Затем присоединяются признаки поражения того органа, куда произошла
пенетрация: если в ПЖ – опоясывающая боль, рвота; в печень
– боль в правом подреберье с иррадиацией в правое плечо и в спину. При постановке диагноза учитывается боль, лейкоцитоз, субфебрильная t0. Рентгенологически – ограничение смещаемости желудка, ниша широкая и глубокая, неподвижная при пальпации, часто двух- или трехслойная: газ –жидкость - бариевая взвесь, в ней бариевая взвесь задерживается и после эвакуации ее их желудка.Слайд 50 - Сужение выходного отдела, деформация луковицы. Нужно оценить компенсированный
(если происходит эвакуация содержимого желудка через 3 часа) или декомпенсированный
стеноз (не происходит эвакуации содержимого из желудка через 3 часа).Слайд 52Тактика обследования при подозрении на язвенную болезнь:
-
эндоскопическое исследование (гиперемия слизистой; мелкие язвы, эрозии, изъязвления; биопсия; контрольный
осмотр);- рентгенологическое исследование – для определения функциональных нарушений и глубины язвенного дефекта.
Слайд 53Дивертикулы
Дивертикулом называется мешковидное выпячивание слизистой и подслизистой оболочек
полого органа. Встречаются во всех отделах желудочно-кишечного тракта и как
правило, являются случайной находкой.Классификация дивертикулов:
По происхождению различают истинные (врожденные) дивертикулы и ложные (приобретенные).
Истинные дивертикулы – выпячивания, состоящие из всех оболочек органа (серозной, мышечной, подслизистой и слизистой).
Ложные дивертикулы – выпячивания подслизистой и слизистой оболочек между отдельными пучками разволокненной мышечной оболочки. Однако в большинстве случаев проведение дифференциаль-ного диагноза между истинным и ложным дивертикулом не представляется возможным.
Слайд 54 Приобретенные дивертикулы могут быть:
Пульсионные
- представляют собой мешотчатые выбухания слизистой и подслизистой оболочки через
щели мышечного слоя вследствие повышение давления в просвете органа с последующим выпячиванием слизистой оболочки. При контрастировании пульсионный дивертикул имеет форму округлого мешка, связанного с полостью пищевода более или менее широкой шейкой. Диаметр шейки, а также ее расположение у верхнего или нижнего полюса дивертикула определяют скорость его наполнения и опорожнения. Наиболее долго контрастная масса задерживается в дивертикуле с узкой шейкой, расположенной у его верхнего полюса.Тракционными дивертикулами называют выпячивания стенки, возникшие в результате рубцовой тяги со стороны окружающих тканей (воспалительный процесс окружающих тканей втягивает стенку органа). Они не обладают шейкой, имеют вытянутую или треугольную форму. Контрастная масса в них, как правило, не задерживается.
Иногда тракционный дивертикул может со временем превращаться в тракционно-пульсионный.
Слайд 55 Дивертикулы бывают единичными и множественными, в последнем случае
применяют термин «дивертикулез».
Из осложнений дивертикулов чаще всего наблюдается
воспаление— дивертикулит (до 50% и более по данным разных авторов). Прямых рентгенологических признаков дивертикулита нет; к косвенным симптомам относятся: деформация дивертикула, неровность его контуров, ригидность стенок, большое количество жидкости, слизи и остатков пищи в дивертикуле с симптомом трехслойности (барий — жидкость— газ), сужение его шейки, задержка контрастной массы в дивертикуле на 24—48 ч. Слайд 56 В зависимости от локализации:
Дивертикулы пищевода. В образовании
пищеводных дивертикулов решающее значение имеют слабость мышечной оболочки пищевода, повышение
внутрипросветного давления в пищеводе и давления пищевого комка на слабые участки стенки пищевода. Также подобные дивертикулы могут развиваться из-за нарушений моторики, гипертензии нижнего пищеводного сфинктера, ахалазии. Представляют собой ограниченные выпячивания его стенок. Большинство дивертикулов пищевода имеют истинный характер, т. е. содержат все слои стенки пищевода.Слайд 57 При рентгенологическом исследовании пищевода дивертикулы выявляются у 2%
исследуемых и составляют 40% всех дивертикулов пищеварительного тракта. Чаще обнаруживается
в возрасте старше 50 лет (дивертикул Ценкера, вероятно, развивается в процессе старения) у лиц, страдающих другими заболеваниями органов пищеварения (язвенная болезнь, желчнокаменная болезнь и др.). Среди больных преобладают мужчины.Дивертикулы пищевода могут развиваться в любом его участке, но чаще образуются в грудной части пищевода. В 90% дивертикулы являются одиночными выпячиваниями стенки пищевода, в 10% имеют множественную локализацию.
Слайд 58 Классификация по локализации дивертикулов пищевода:
• фарингоэзофагеальный дивертикул располагается на задней стенке глотки и в
большинстве случаев имеет слегка удлиненную или округлую форму, встречаются небольшие сужения в области перешейка.• бифуркационный дивертикул располагается в области бифуркации трахеи, встречается редко. Ведущую роль в возникновении таких дивертикулов играют спайки после разных воспалительных процессов в легких, средостении.
• наддиафрагмальный дивертикул располагается в нижней трети пищевода вблизи пищеводного отверстия диафрагмы.
Слайд 59 При рентгенодиагностике дивертикулов пищевода перед врачом-рентгенологом ставится
задача: величина дивертикула, наличие признаков дивертикулита, скорость и полнота его
опорожнения, вовлеченность и сдавление других органов средостения. Контрастное исследование пищевода помогает определить точную локализацию дивертикула, что затруднено при эндоскопическом исследовании. При дивертикулах малых размеров более информативна боковая проекция. В случае наддиафрагмальных дивертикулов исследование должно проводиться в положении Тренделенбурга: визуализируется выпячивание с четкими контурами, в котором задерживается контрастное вещество.При значительных размерах дивертикула бариевая взвесь в первую очередь заполняет дивертикул и только потом продвигается по пищеводу.
Следует дифференцировать дивертикулы с местной деформацией стенки пищевода вследствие сращения с соседними органами средостения.
Слайд 61В подбронхиальном сегменте пищевода определяется пульсионный дивертикул с выраженной шейкой,
содержащий газ и слизь (явления дивертикулита)
Слайд 62 Дивертикулы желудка встречаются очень редко и являются случайной
находкой при рентгеноскопии желудка. Чаще у женщин. Дивертикулы могут располагаться
в любом отделе желудка, однако излюбленной локализацией является задняя стенка кардиального и субкардиального отделов (75% дивертикулов); в пилорическом отделе (15%), в других отделах—10% дивертикулов.Слайд 63 Истинные дивертикулы желудка, в образовании которых принимают
участие все слои стенки органа, располагаются преимущественно в его кардиальном
отделе на задней стенке, ближе к малой кривизне. Они имеют правильную форму и меняются в зависимости от наполнения. Такие дивертикулы имеют собственную перистальтику. Складки слизистой оболочки желудка в области дивертикула обычно не изменены, переходят в его шейку и иногда прослеживаются в самом мешке.Ложные дивертикулы, представляющие собой выпячивание слизистой оболочки желудка через дефект в мышечном его слое, локализуются в основном в привратниковой части, имеют шаровидную форму, широкое основание, неподвижны и не перистальтируют. Складки слизистой оболочки обрываются у входа в дивертикул.
Слайд 64 Дивертикулы пилорического отдела клинически проявляются симптоматикой язвенной болезни.
Характерными рентгенологическими симптомами дивертикула в отличие от язвы являются узкая
шейка, соединяющая полость дивертикула с желудком, наличие складок слизистой оболочки в шейке, сохраненная эластичность стенок. Форма дивертикула меняется в зависимости от величины наполнения его бариевой взвесью и изменения положения обследуемого. В полости дивертикула остатки контрастного вещества могут задерживаться в течение нескольких часов, а иногда и суток. Развившийся в дивертикуле воспалительный процесс обусловливает трехслойность.Слайд 65 Дивертикулы 12-ти пк занимают 2-е место после
дивертикулов толстой кишки по частоте возникновения среди всех дивертикулов ЖКТ.
Нередко они сочетаются с дивертикулами тонкой и толстой кишки, а иногда и всего пищеварительного тракта.Чаще дивертикулы располагаются в нисходящей ветви петли 12-ти пк, в непосредственной близости от головки поджелудочной железы и общего желчного протока. Преимущественная локализация дивертикулов на внутренней стенке средней трети нисходящей части 12-ти пк объясняется слабостью кишечной стенки в этой области из-за вхождения сосудов.
Вторым по частоте участком локализации дивертикулов в 12-ти пк является ее нижняя горизонтальная ветвь. Нередко наблюдаются множественные (от 2 до 4) дивертикулы 12-ти пк. Дивертикулы 12-ти пк чаще пульсионные; но могут быть и тракционные (как осложнение перигастрита или перидуоденита на почве холецистита с перихолециститом).
Слайд 66 Приобретенные дивертикулы являются результатом язвенной болезни 12-ти пк
и рецидивирующего панкреатита. Диагноз уточняется рентгенологически на основании постоянно обнаруживаемого,
часто безболезненного при пальпации выпячивания. Гладкие стенки без воспалительного вала и нормальный рельеф слизистой оболочки дивертикула отличают его от язвенной ниши обычно удлиненной, щелевидной формы с воспалительным валом, резко болезненной при пальпации, отличающейся при обострении наличием скрытой крови в испражнениях или дегтеобразным стулом при большом язвенном кровотечении.Слайд 68 Т.о., из-за отсутствия патогномоничных признаков для доброкачественной и
злокачественной язвы существуют типичные признаки доброкачественной и злокачественной язвы.
Например, язвы малой кривизны конической формы до 4 см без заметного вала или с узким перешейком, или с узким, ровным симметричным валом, как правило, доброкачественные и хорошо поддаются лечению.Плоские язвы антрального отдела, а также одной из стенок тела желудка, диаметр которых достигает 1,5 см и более – очень подозрительны на рак.