Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Синдром артериальной гипертензии
Содержание
- 1. Синдром артериальной гипертензии
- 2. Артериальная гипертензия
- 3. Термин "гипертоническая болезнь" (ГБ), предложенный академиком Г.Ф.
- 4. Определение гипертонической болезниПод ГБ принято понимать хронически
- 5. Вторичные гипертензииРеноваскулярная гипертензия. Ренопаренхиматозная (почечная) гипертензия Эндокринная
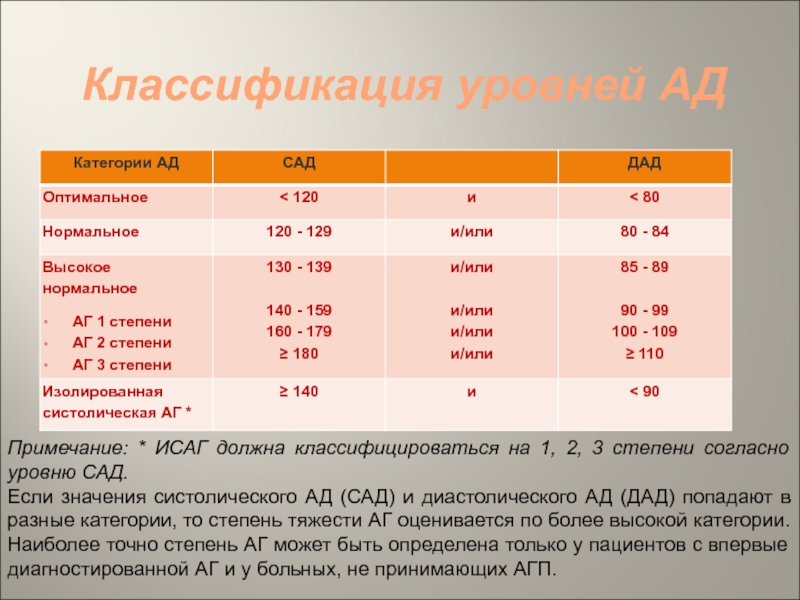
- 6. Классификация уровней АДПримечание: * ИСАГ должна классифицироваться
- 7. Оценка общего сердечнососудистого риска Величина АДСопутствующие факторы рискаПоражение органов-мишеней (ПОМ)Ассоциированные клинические состояния (АКС)
- 8. Факторы риска величина пульсового АД (у пожилых)возраст
- 9. Поражение органов-мишеней 1. Гипертрофия левого желудочкаЭКГ:
- 10. Ассоциированные клинические состояния ЦВБ ишемический МИгеморрагический МИТИА Заболевания
- 11. Ассоциированные клинические состояния Сахарный диабетглюкоза плазмы натощак > 7,0
- 12. Стратификация риска у больных АГ В зависимости
- 13. Стратификация риска у больных АГ
- 14. Стратификация риска у больных АГ Фремингемская модель
- 15. Формулировка диагноза В диагнозе должны быть отражены: Наличие ФР, ПОМ, АКССердечно-сосудистый рискСтепень повышения АДУказать стадию заболевания
- 16. Формулировка диагноза Стадии артериальной гипертензииПервая стадия- есть
- 17. Формулировка диагноза При отсутствии АКС термин "гипертоническая
- 18. Примеры диагностических заключений ГБ I стадии. Степень
- 19. Примеры диагностических заключений ИБС. Стенокардия напряжения III
- 20. Диагностика Обследование пациентов с АГ - задачи:определение
- 21. Диагностика Этапы:выяснение жалоб и сбор анамнеза; повторные
- 22. Правила измерения АД Измерение
- 23. Правила измерения АД Положение больногоСидя в удобной
- 24. Правила измерения АД Условия измерения АДисключается употребление
- 25. Правила измерения АДразмер манжеты должен соответствовать размеру
- 26. Кратность измерения АД для оценки величины АД
- 27. Техника измерения АД быстро накачать воздух в
- 28. Техника измерения АД величина давления, при котором
- 29. Техника измерения АД у больных старше 65
- 30. Суточное мониторирование АД
- 31. Обследование больных АГСбор анамнеза Длительность существования АГ,
- 32. Обследование больных АГСбор анамнезаупотребление различных лекарств или
- 33. Обследование больных АГСбор анамнезаФакторы риска: наследственная отягощенность
- 34. Обследование больных АГСбор анамнезаДанные, свидетельствующие о ПОМ
- 35. Физикальное обследованиеФизикальное обследование больного АГ направлено на
- 36. Данные физикального обследования, указывающие на вторичный характер
- 37. Данные физикального обследования, указывающие на вторичный характер
- 38. Данные физикального обследования, указывающие на вторичный характер
- 39. Данные физикального обследования, указывающие на вторичный характер
- 40. Лабораторные и инструментальные методы исследования На первом
- 41. Лабораторные и инструментальные методы исследования Обязательные исследования:общий
- 42. Лабораторные и инструментальные методы исследования Исследования, рекомендуемые
- 43. Лабораторные и инструментальные методы исследования определение лодыжечно-плечевого
- 44. Лабораторные и инструментальные методы исследования Углубленное исследование:
- 45. Исследование состояния органов-мишеней Обследование с целью выявления
- 46. Исследование состояния органов-мишенейСердце. Для оценки состояния сердца
- 47. Исследование состояния органов-мишенейСосуды. Для диагностики поражения магистральных
- 48. Исследование состояния органов-мишенейПочки. Для диагностики патологии почек
- 49. Исследование состояния органов-мишенейГоловной мозг. Компьютерная томография (КТ)
- 50. Диагностика вторичных форм АГ Установить причину АГ
- 51. Диагностика вторичных форм АГ АГ, связанная с
- 52. Диагностика вторичных форм АГ АГ, связанная с
- 53. Диагностика вторичных форм АГАГ при поражении почечных
- 54. Диагностика вторичных форм АГАГ при поражении почечных
- 55. Диагностика вторичных форм АГАГ при поражении почечных
- 56. Диагностика вторичных форм АГФеохромоцитомаФеохромоцитома - опухоль мозгового
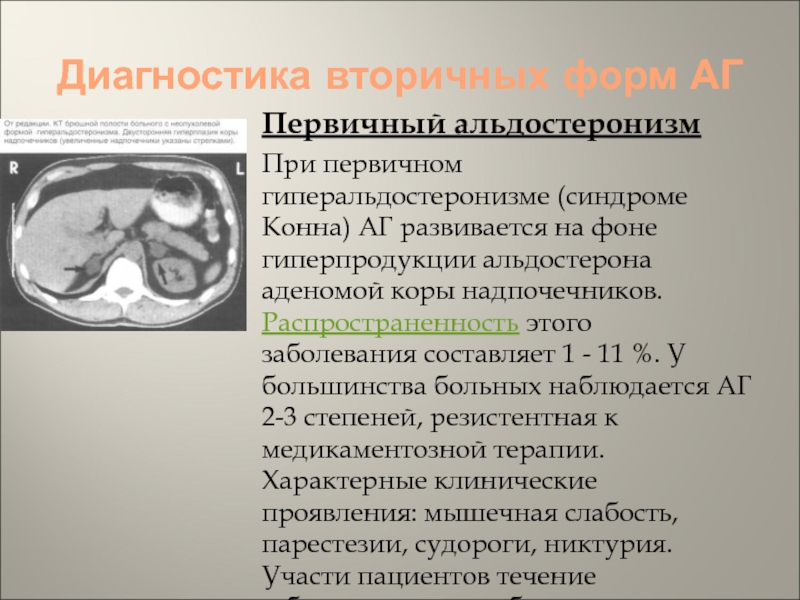
- 57. Диагностика вторичных форм АГПервичный альдостеронизмПри первичном гиперальдостеронизме
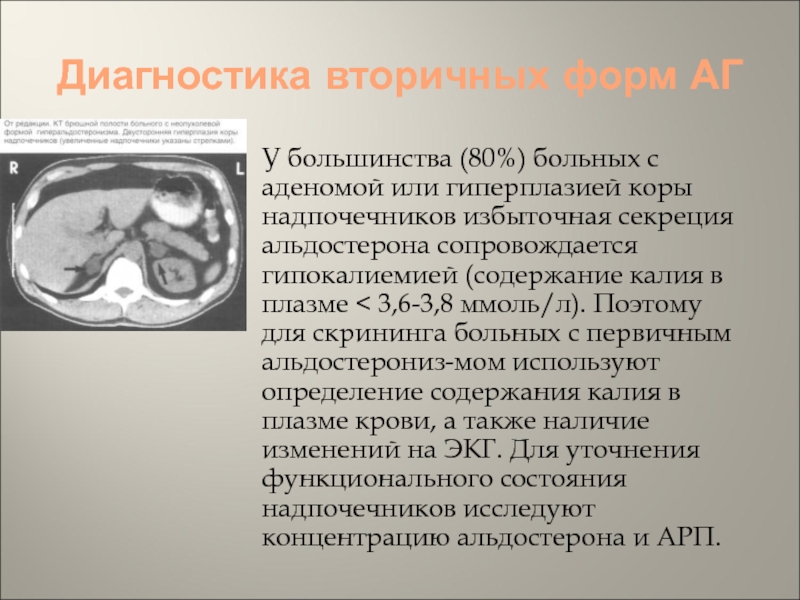
- 58. Диагностика вторичных форм АГУ большинства (80%) больных
- 59. Синдром и болезнь Иценко-Кушинга АГ диагностируется у
- 60. Синдром и болезнь Иценко-Кушинга Для дифференциальной диагностики
- 61. Коарктация аорты Коарктация аорты - врожденное органическое
- 62. Лекарственная форма АГ К лекарственным средствам, способным
- 63. Слайд 63
- 64. Слайд 64
- 65. Скачать презентанцию
Артериальная гипертензия
Слайды и текст этой презентации
Слайд 3Термин "гипертоническая болезнь" (ГБ), предложенный академиком Г.Ф. Лангом в 1948г,
соответствует употребляемому в других странах понятию "эссенциальная гипертензия".
Слайд 4Определение гипертонической болезни
Под ГБ принято понимать хронически протекающее заболевание, основным
проявлением которого является АГ, не связанная с наличием патологических процессов,
при которых повышение АД обусловлено известными, в современных условиях часто устраняемыми причинами (симптоматические АГ).Слайд 5Вторичные гипертензии
Реноваскулярная гипертензия.
Ренопаренхиматозная (почечная) гипертензия
Эндокринная артериальная гипертензия
Гемодинамическая
(механическая) артериальная гипертензия
Нейрогенная артериальная гипертензия
Лекарственная артериальная гипертензия
Слайд 6Классификация уровней АД
Примечание: * ИСАГ должна классифицироваться на 1, 2,
3 степени согласно уровню САД.
Если значения систолического АД (САД) и
диастолического АД (ДАД) попадают в разные категории, то степень тяжести АГ оценивается по более высокой категории. Наиболее точно степень АГ может быть определена только у пациентов с впервые диагностированной АГ и у больных, не принимающих АГП. Слайд 7Оценка общего сердечнососудистого риска
Величина АД
Сопутствующие факторы риска
Поражение органов-мишеней (ПОМ)
Ассоциированные клинические
состояния (АКС)
Слайд 8Факторы риска
величина пульсового АД (у пожилых)
возраст (мужчины > 55 лет; женщины > 65 лет)
курение
Дислипопротеидемия:
0X>5,0 ммоль/л (190 мг/дл) или ХС ЛНП > 3,0 ммоль/л (115 мг/дл)
или ХС ЛВП < 1,0 ммоль/л (40 мг/дл) для мужчин и < 1,2 ммоль/л (46 мг/дл) для женщин или ТГ > 1,7 ммоль/л (150 мг/дл)глюкоза плазмы натощак 5,6-6,9 ммоль/л (102 - 125 мг/дл)
Нарушение толерантности к глюкозе
семейный анамнез ранних ССЗ (у мужчин < 55 лет; у женщин < 65 лет)
АО (ОТ > 102 см для мужчин и > 88 см для женщин) при отсутствии МС *
Слайд 9Поражение органов-мишеней
1. Гипертрофия левого желудочка
ЭКГ: признак Соколова-Лайона > 38мм; Корнельское произведение > 2440
мм х мс
ЭхоКГ: ИММЛЖ > 125 г/м2 для мужчин и > 110 г/м2 для
женщин2. Сосуды
УЗ признаки утолщения стенки артерии (ТИМ > 0,9 мм) или атеросклеротические бляшки магистральных сосудов
скорость пульсовой волны от сонной к бедренной артерии > 12 м/с
лодыжечно/плечевой индекс < 0,9
3. Почки
небольшое повышение сывороточного креатинина: 115 - 133 мкмоль/л (1,3-1,5 мг/дл) для мужчин или 107 - 124 мкмоль/л (1,2 - 1,4 мг/дл) для женщин
низкая СКФ < 60 мл/мин/1,73м2 (MDRD формула) или низкий клиренс креатинина < 60 мл/мин (формула Кокрофта-Гаулта)
МАУ 30 - 300 мг/сут;
отношение альбумин/креатинин в моче ≥ 22 мг/г (2,5 мг/ммоль) для мужчин и ≥ 31 мг/г (3,5 мг/ммоль) для женщин
Слайд 10Ассоциированные клинические состояния
ЦВБ
ишемический МИ
геморрагический МИ
ТИА
Заболевания сердца
ИМ
стенокардия
коронарная реваскуляризация
ХСН
Заболевания почек
диабетическая нефропатия
почечная недостаточность: сывороточный креатинин > 133 мкмоль/л (1,5 мг/дл) для мужчин
и > 124 мкмоль/л (1,4 мг/дл) для женщинЗаболевания периферических артерий
расслаивающая аневризма аорты
симптомное поражение периферических артерий
Гипертоническая ретинопатия
кровоизлияния или экссудаты
отек соска зрительного нерва
Слайд 11Ассоциированные клинические состояния
Сахарный диабет
глюкоза плазмы натощак > 7,0 ммоль/л (126 мг/дл) при
повторных измерениях
глюкоза плазмы после еды или через 2 часа после
приема 75г глюкозы > 11,0 ммоль/л (198 мг/дл)Метаболический синдром
Основной критерий - АО (ОТ > 94 см для мужчин и > 80 см для женщин)
Дополнительные критерии: АД ≥ 140/90 мм ртст., ХСЛНП > 3,0 ммоль/л, ХС ЛВП < 1,0 ммоль/л для мужчин или < 1,2 ммоль/л для женщин, ТГ > 1,7 ммоль/л, гипергликемия натощак ≥ 6,1 ммоль/л, НТГ - глюкоза плазмы через 2 часа после приема 75г глюкозы ≥ 7,8 и ≤ 11,1 ммоль/л
Сочетание основного и 2 из дополнительных критериев указывает на наличие МС
Слайд 12Стратификация риска у больных АГ
В зависимости от степени повышения
АД, наличия ФР, ПОМ и АКС все больные АГ могут
быть отнесены к одной из четырех групп риска: низкого, среднего, высокого и очень высокого дополнительного риска Термин "дополнительный риск" используется, чтобы подчеркнуть, что риск ССО и смерти от них у пациентов с АГ всегда больше, чем средний риск в популяции. Эта система стратификации риска, учитывающая собственно ФР, ПОМ, СД, МС и АКС разработана на основании результатов Фремингемского исследования ("Фремингемская модель"). По этой системе стратификации риск ССО определяется врачом после завершения полного обследования пациента.Слайд 14Стратификация риска у больных АГ
Фремингемская модель
оценивается
рискCCО и смерти от них в течение ближайших 10 лет
Низкий риск- 10 %
Средний риск 15- 20 %
Высокий риск 20-30 %
Очень высокий риск >30%
Шкала SCORE
оценивается только риск смерти от заболеваний, связанных с атеросклерозом, в течение 10 лет у больных, не имеющих доказанной ишемической болезни сердца (ИБС). При оценке величины риска по модели SCORE учитываются пол, возраст, статус курения, величина АД и ОХС.
Слайд 15Формулировка диагноза
В диагнозе должны быть отражены:
Наличие ФР, ПОМ, АКС
Сердечно-сосудистый
риск
Степень повышения АД
Указать стадию заболевания
Слайд 16Формулировка диагноза
Стадии артериальной гипертензии
Первая стадия- есть повышение АД и ФР,
но нет ПОМ
Вторая стадия – есть повышение АД , ФР,
ПОМ, но нет АКСТретья стадия - есть повышение АД , ФР, ПОМ, и АКС
Слайд 17Формулировка диагноза
При отсутствии АКС термин "гипертоническая болезнь закономерно занимает первую
позицию в структуре диагноза. При наличии АКС, сопровождающихся высокой степенью
нарушения "гипертоническая болезнь" в структуре диагноза сердечно-сосудистой патологии может занимать не первую позицию.При вторичных формах АГ, когда АГ является компонентом другого заболевания, "артериальная гипертензия", как правило, занимает не первое место в структуре диагноза.
Слайд 18Примеры диагностических заключений
ГБ I стадии. Степень АГ 2. Дислипидемия. Риск
2 (средний).
ГБ II стадии. Степень АГ 3. Дислипидемия. ГЛЖ. Риск
4 (очень высокий).ГБ III стадии. Степень АГ 2. ИБС. Стенокардия напряжения II ФК. Риск 4 (очень высокий).
Слайд 19Примеры диагностических заключений
ИБС. Стенокардия напряжения III ФК. Постинфарктный (крупноочаговый) кардиосклероз.
ГБ III стадии. Достигнутая степень АГ 1. Риск 4 (очень
высокий).ГБ II стадии. Степень АГ 3. Дислипидемия. ГЛЖ. Ожирение II ст. Нарушение толерантности к глюкозе. Риск 4 (очень высокий).
Феохромоцитома правого надпочечника. АГ 3 степени. ГЛЖ. Риск 4 (очень высокий).
Слайд 20Диагностика
Обследование пациентов с АГ - задачи:
определение степени и стабильности повышения
АД
исключение вторичной (симптоматической) АГ или идентификация ее формы;
оценка общего сердечно-сосудистого
риска: выявление других ФР ССЗ, диагностика ПОМ и АКС, которые могут повлиять на прогноз и эффективность лечения;
Слайд 21Диагностика
Этапы:
выяснение жалоб и сбор анамнеза;
повторные измерения АД;
физикальное обследование;
лабораторно-инструментальные методы
исследования: более простые на первом этапе и более сложные -
на втором этапе обследования.Слайд 22Правила измерения АД
Измерение АД проводят:
Врач или
медсестра в амбулаторных условиях или в стационаре (клиническое АД).
АД
также может регистрироваться самим пациентом или родственниками в домашних условиях - самоконтроль АД (СКАД). СМАД выполняют медработники амбулаторно или в условиях стационара
Слайд 23Правила измерения АД
Положение больного
Сидя в удобной позе; рука на столе
и находится на уровне сердца; манжета накладывается на плечо, нижний
край ее на 2 см выше локтевого сгиба.Слайд 24Правила измерения АД
Условия измерения АД
исключается употребление кофе и крепкого чая
в течение 1 часа перед исследованием;
рекомендуется не курить в течение
30 минут до измерения АД;отменяется прием симпатомиметиков, включая назальные и глазные капли;
АД измеряется в покое после 5-минутного отдыха; в случае если процедуре измерения АД предшествовала значительная физическая или эмоциональная нагрузка, период отдыха следует продлить до 15-30 минут.
Слайд 25Правила измерения АД
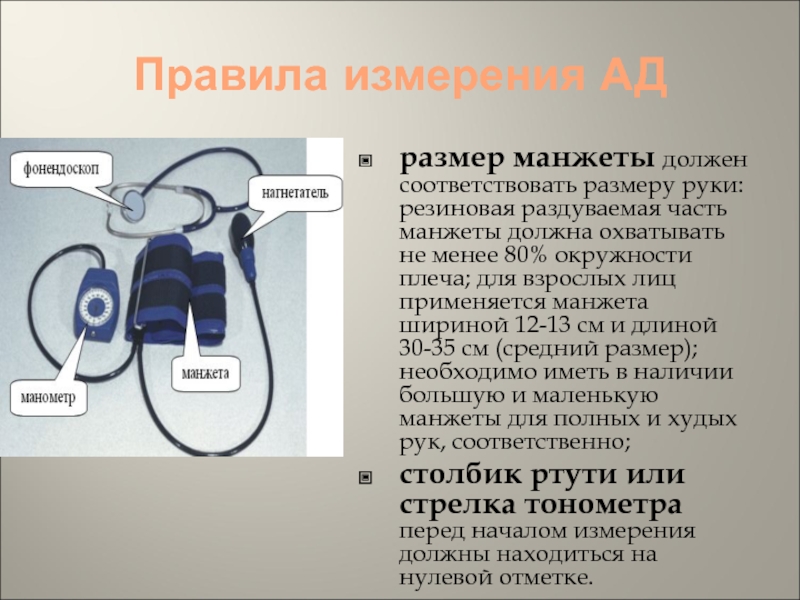
размер манжеты должен соответствовать размеру руки: резиновая раздуваемая
часть манжеты должна охватывать не менее 80% окружности плеча; для
взрослых лиц применяется манжета шириной 12-13 см и длиной 30-35 см (средний размер); необходимо иметь в наличии большую и маленькую манжеты для полных и худых рук, соответственно;столбик ртути или стрелка тонометра перед началом измерения должны находиться на нулевой отметке.
Слайд 26Кратность измерения АД
для оценки величины АД на каждой руке следует
выполнить не менее двух измерений с интервалом не менее минуты;
при разнице > 5 мм рт.ст. производят одно дополнительное измерение; за конечное (регистрируемое) значение принимается среднее из двух последних измерений;для диагностики АГ при небольшом повышении АД повторное измерение (2-3 раза) проводится через несколько месяцев;
при выраженном повышении АД и наличии ПОМ, высоком и очень высоком риске ССО повторные измерения АД проводятся через несколько дней.
Слайд 27Техника измерения АД
быстро накачать воздух в манжету до величины давления
на 20 мм рт.ст. превышающего САД (по исчезновению пульса);
АД измеряется
с точностью до 2 мм рт.ст.;снижать давление в манжете со скоростью примерно 2 мм рт.ст. в секунду;
величина давления, при котором появляется 1 тон, соответствует САД (1 фаза тонов Короткова);
Слайд 28Техника измерения АД
величина давления, при котором происходит исчезновение тонов (5
фаза тонов Короткова) соответствует ДАД; у детей, подростков и молодых
людей сразу после физической нагрузки, у беременных и при некоторых патологических состояниях у взрослых, когда невозможно определить 5 фазу, следует попытаться определить 4 фазу тонов Короткова, которая характеризуется значительным ослаблением тонов;если тоны очень слабы, то следует поднять руку и выполнить несколько сжимающих движений кистью, затем измерение повторить, при этом не следует сильно сдавливать артерию мембраной фонендоскопа;
при первичном осмотре пациента следует измерить давление на обеих руках; в дальнейшем измерения проводят на той руке, где АД выше;
Слайд 29Техника измерения АД
у больных старше 65 лет, при наличии СД
и у лиц, получающих антигипертензивную терапию (АГТ), следует также произвести
измерение АД через 2 минуты пребывания в положении стоя;целесообразно также измерять АД на ногах, особенно у больных моложе 30 лет; измерение проводится с помощью широкой манжеты (той же, что и у лиц с ожирением); фонендоскоп располагается в подколенной ямке; для выявления окклюзирую-щих поражений артерий и оценки лодыжечно-плечевого индекса измеряют САД с помощью манжеты, расположенной на лодыжке и/или УЗ методом;
частота сердечных сокращений подсчитывается по пульсу на лучевой артерии (минимум за 30 секунд) после второго измерения АД в положении сидя.
Слайд 30Суточное мониторирование АД
Преимущества СМАД
дает
информацию об АД в течение "повседневной" дневной активности и в
ночные часы;позволяет уточнить прогноз ССО;
более тесно связано с изменениями в органах мишенях исходно и с наблюдаемой динамикой в процессе лечения;
более точно оценивает антигипертензивный эффект терапии, т. к. позволяет уменьшить эффект "белого халата" и плацебо.
Слайд 31Обследование больных АГ
Сбор анамнеза
Длительность существования АГ, уровень повышения АД;
Диагностика
вторичных форм АГ:
семейный анамнез почечных заболеваний (поликистоз почек);
наличие в
анамнезе почечных заболеваний, инфекций мочевого пузыря, гематурии, злоупотребление анальгетиками (паренхиматозные заболевания почек);Слайд 32Обследование больных АГ
Сбор анамнеза
употребление различных лекарств или веществ: оральные противозачаточные
средства, назальные капли, стероидные и нестероидные противовоспалительные препараты, кокаин, эритропоэтин,
циклоспорины;эпизоды пароксизмального потоотделения, головных болей, тревоги, сердцебиений (феохромоцитома);
мышечная слабость, парестезии, судороги (альдостеронизм)
Слайд 33Обследование больных АГ
Сбор анамнеза
Факторы риска:
наследственная отягощенность по АГ, ССЗ,
ДЛП, СД;
наличие в анамнезе больного ССЗ, ДЛП, СД;
курение;
нерациональное питание;
ожирение;
низкая физическая
активность;храп и указания на остановки дыхания во время сна (сведения со слов родственников пациента);
личностные особенности пациента
Слайд 34Обследование больных АГ
Сбор анамнеза
Данные, свидетельствующие о ПОМ и АКС:
головной
мозг и глаза - головная боль, головокружения, нарушение зрения, речи,
ТИА, сенсорные и двигательные расстройства;сердце - сердцебиение, боли в грудной клетке, одышка, отеки;
почки - жажда, полиурия, никтурия, гематурия, отеки;
периферические артерии - похолодание конечностей, перемежающаяся хромота
Предшествующая АГТ: применяемые АГП, их эффективность и переносимость.
Оценка возможности влияния на АГ факторов окружающей
Слайд 35Физикальное обследование
Физикальное обследование больного АГ направлено на определение ФР, признаков
вторичного характера АГ и органных поражений. Измеряются рост и вес
с вычислением индекса массы тела (ИМТ) в кг/м2, и окружность талии (ОТ).Слайд 36Данные физикального обследования, указывающие на вторичный характер АГ и органную
патологию
Признаки вторичной АГ;
симптомы болезни или синдрома Иценко-Кушинга;
нейрофиброматоз кожи (может указывать
на феохромоцитому);при пальпации увеличенные почки (поликистоз почек, объемные образования);
Слайд 37Данные физикального обследования, указывающие на вторичный характер АГ и органную
патологию
аускультация области живота - шумы над областью брюшного отдела аорты,
почечных артерий (стеноз почечных артерий - вазоренальная АГ);аускультация области сердца, грудной клетки (коарктация аорты, заболевания аорты);
ослабленный или запаздывающий пульс на бедренной артерии и сниженная величина АД на бедренной артерии (коарктация аорты, атеросклероз, неспецифический аортоартериит).
Слайд 38Данные физикального обследования, указывающие на вторичный характер АГ и органную
патологию
Признаки ПОМ и АКС:
головной мозг - двигательные или сенсорные
расстройства;сетчатка глаза - изменения сосудов глазного дна;
сердце - смещение границ сердца, усиление верхушечного толчка, нарушения ритма сердца, оценка симптомов ХСН (хрипы в легких, наличие периферических отеков, определение размеров печени);
периферические артерии - отсутствие, ослабление или асимметрия пульса, похолодание конечностей, симптомы ишемии кожи;
сонные артерии - систолический шум.
Слайд 39Данные физикального обследования, указывающие на вторичный характер АГ и органную
патологию
Показатели висцерального ожирения:
увеличение ОТ (в положении стоя) у мужчин > 102
см, у женщин > 88 см;повышение ИМТ [вес тела (кг)/рост (м)2]: избыточный вес ≥ 25 кг/м2, ожирение ≥ 30 кг/м2.
Слайд 40Лабораторные и инструментальные методы исследования
На первом этапе выполняют рутинные исследования,
обязательные для каждого больного в плане диагностики АГ. Если на
этом этапе у врача отсутствуют основания подозревать вторичный характер АГ, и полученных данных достаточно для четкого определения группы риска пациента и, соответственно, тактики лечения, то на этом обследование может быть закончено.На втором этапе рекомендуются дополнительные исследования для уточнения формы вторичной АГ, оценки ФР, ПОМ и АКС. Профильные специалисты по показаниям проводят углубленное обследование пациента, когда требуется подтвердить вторичный характер АГ и оценить состояние больных при осложненном течении АГ
Слайд 41Лабораторные и инструментальные методы исследования
Обязательные исследования:
общий анализ крови и мочи;
содержание
в плазме крови глюкозы (натощак);
содержание в сыворотке крови ОХС, ХС
ЛВП, ТГ, креатинина;определение клиренса креатинина (по формуле Кокрофта-Гаулта) или СКФ (по формуле MDRD);
ЭКГ;
Слайд 42Лабораторные и инструментальные методы исследования
Исследования, рекомендуемые дополнительно:
содержание в сыворотке
крови мочевой кислоты, калия;
ЭхоКГ;
определение МАУ;
исследование глазного дна;
УЗИ почек и надпочечников;
УЗИ
брахиоцефальных и почечных артерийрентгенография органов грудной клетки;
СМАД и СКДЦ;
Слайд 43Лабораторные и инструментальные методы исследования
определение лодыжечно-плечевого индекса;
определение скорости пульсовой волны
(показатель ригидности магистральных артерий);
пероральный тест толерантности к глюкозе - при
уровне глюкозы в плазме крови > 5,6 ммоль/л (100 мг/дл);количественная оценка протеинурии (если диагностические полоски дают положительный результат);
Слайд 44Лабораторные и инструментальные методы исследования
Углубленное исследование:
осложненная АГ - оценка
состояния головного мозга, миокарда, почек, магистральных артерий;
выявление вторичных форм АГ
- исследование в крови концентрации альдостерона, кортикостероидов, активности ренина;определение катехоламинов и их метаболитов в суточной моче и/или в плазме крови; брюшная аортография;
КТ или МРТ надпочечников, почек и головного мозга, КТ или МРА.
Слайд 45Исследование состояния органов-мишеней
Обследование с целью выявления ПОМ чрезвычайно важно, т.
к. оно позволяет не только определить риск развития ССО, но
и проследить за состоянием больных в динамике, оценить эффективность и безопасность АГТ Для выявления ПОМ используют дополнительные методы исследования сердца, магистральных артерий, почек, головного мозга. Выполнение этих исследований показано в тех случаях, когда они могут повлиять на оценку уровня риска и тактику ведения пациента.Слайд 46Исследование состояния органов-мишеней
Сердце. Для оценки состояния сердца выполняются ЭКГ и
ЭхоКГ. ЭКГ по критериям индекса Соколова-Лайона (SV1+RV5-6) > 38 мм и Корнельского
произведения ((RAVL+SV5) мм x QRS мс) > 2440 мм х мс позволяет выявить гипертрофию левого желудочка (ГЛЖ).Более чувствительным и специфичным методом оценки поражения сердца при АГ является расчет индекса массы миокарда левого желудочка (ИММЛЖ) с помощью ЭхоКГ. Верхнее значение нормы для этого показателя составляет 124 г/м2 для мужчин и 109 г/м2для женщин.
Слайд 47Исследование состояния органов-мишеней
Сосуды. Для диагностики поражения магистральных артериальных сосудов при
АГ проводится УЗИ общей сонной артерии, что позволяет выявить признаки
ремоделирования (гипертрофии) ее стенки по увеличению ТИМ более 0,9 мм.С помощью допплерографии на сосудах лодыжки и плеча или измерения на них АД можно рассчитать лодыжечно-плечевой индекс. Снижение его величины менее 0,9 свидетельствует об облитерирующем поражении артерий нижних конечностей и может расцениваться как косвенный признак выраженного атеросклероза.
Существует высокая степень корреляции между вероятностью развития ССО и жесткостью крупных (эластических) артерий, оцениваемой по величине скорости распространения пульсовой волны на участке между сонной и бедренной артериями.
Слайд 48Исследование состояния органов-мишеней
Почки. Для диагностики патологии почек и уточнения их
функционального состояния исследуют уровень креатинина в сыворотке крови и экскрецию
белка с мочой. Обязательно рассчитывают клиренс креатинина по формуле Кокрофта-Гаулта и СКФ по формуле MDRD. Определение МАУ подтверждает наличие у пациента нефропатии, которая является важным предиктором ССО. Показано определение концентрации мочевой кислоты в крови, т. к. гиперурикемия часто наблюдается при нелеченной АГ, особенно в рамках МС, и может коррелировать с наличием нефроангиосклероза.Слайд 49Исследование состояния органов-мишеней
Головной мозг. Компьютерная томография (КТ) или магнитно-резонансная томография
(МРТ) позволяют уточнить наличие, характер и локализацию патологических изменений, выявить
зоны лейкоареоза и бессимптомно перенесенные МИ. Эти методы относятся к дорогостоящим и не являются повсеместно доступными, но их высокая информативность служит основанием для широкого применения в клинической практике. У пожилых пациентов с АГ часто необходимо выполнение специальных тестов с использованием опросников для раннего выявления нарушения когнитивных функций.Слайд 50Диагностика вторичных форм АГ
Установить причину АГ удается лишь у небольшой
части пациентов - 5 - 10% взрослых лиц, страдающих АГ.
Скрининг больных с целью выявления вторичных форм АГ основан на изучении анамнеза заболевания, физикальном обследовании и инструментально-лабораторных методах исследования. Наличие вторичной формы АГ можно предположить при тяжелой и/или быстро прогрессирующей АГ, резистентной к терапии. В этих случаях необходимо проводить целенаправленное исследование для уточнения этиологии АГ.Слайд 51Диагностика вторичных форм АГ
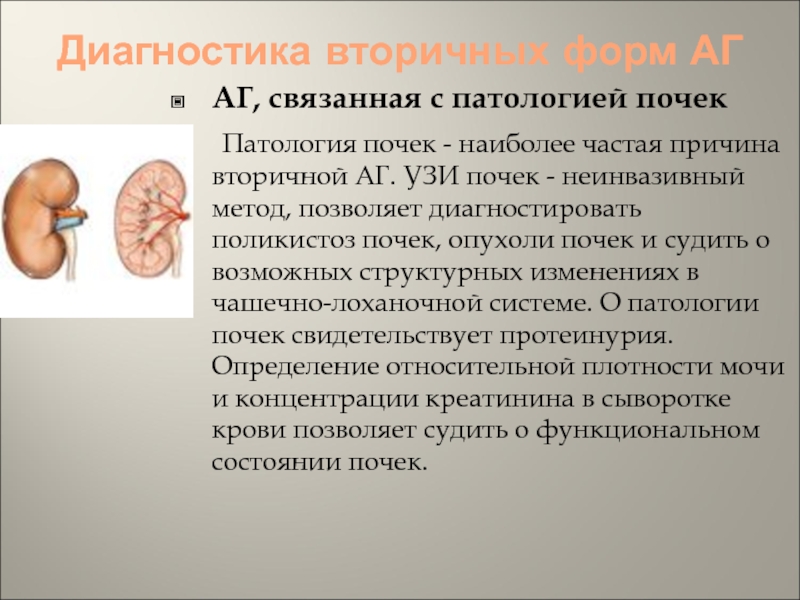
АГ, связанная с патологией почек
Патология почек - наиболее частая причина вторичной АГ. УЗИ почек
- неинвазивный метод, позволяет диагностировать поликистоз почек, опухоли почек и судить о возможных структурных изменениях в чашечно-лоханочной системе. О патологии почек свидетельствует протеинурия. Определение относительной плотности мочи и концентрации креатинина в сыворотке крови позволяет судить о функциональном состоянии почек.Слайд 52Диагностика вторичных форм АГ
АГ, связанная с патологией почек
При
наличии патологических изменений показано более детальное обследование: количественные и специальные
методы исследования мочи, в т.ч. бактериологические (посев мочи с количественной оценкой степени бактериурии) и радиологические методы (ренография с раздельным исследованием функции обеих почек). Важное диагностическое значение имеют КТ и МРТ почек. По показаниям выполняется биопсия почки.Слайд 53Диагностика вторичных форм АГ
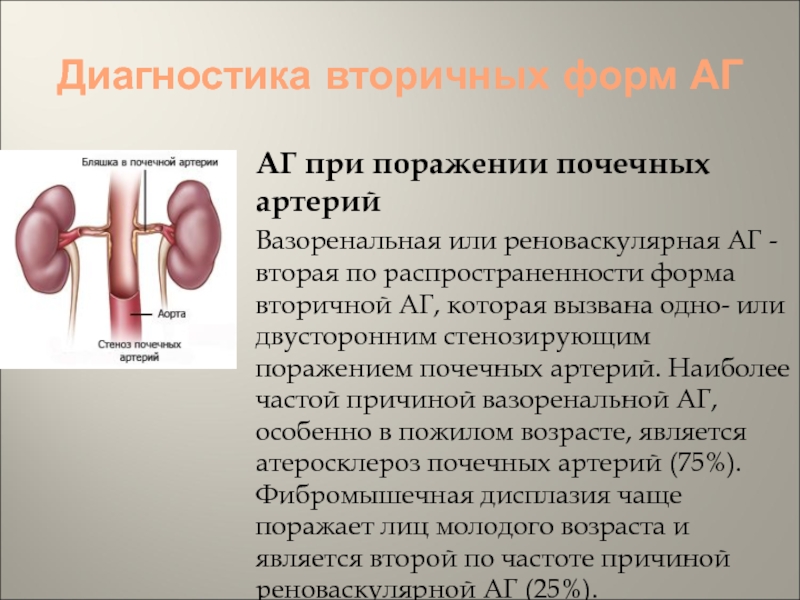
АГ при поражении почечных артерий
Вазоренальная или реноваскулярная
АГ - вторая по распространенности форма вторичной АГ, которая вызвана
одно- или двусторонним стенозирующим поражением почечных артерий. Наиболее частой причиной вазоренальной АГ, особенно в пожилом возрасте, является атеросклероз почечных артерий (75%). Фибромышечная дисплазия чаще поражает лиц молодого возраста и является второй по частоте причиной реноваскулярной АГ (25%).Слайд 54Диагностика вторичных форм АГ
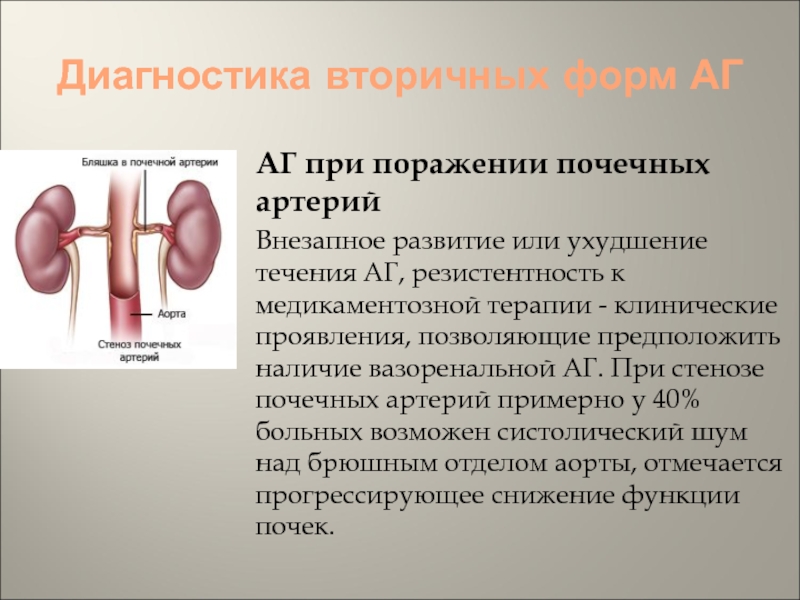
АГ при поражении почечных артерий
Внезапное развитие или
ухудшение течения АГ, резистентность к медикаментозной терапии - клинические проявления,
позволяющие предположить наличие вазоренальной АГ. При стенозе почечных артерий примерно у 40% больных возможен систолический шум над брюшным отделом аорты, отмечается прогрессирующее снижение функции почек.Слайд 55Диагностика вторичных форм АГ
АГ при поражении почечных артерий
Важное диагностическое значение
имеют инструментальные методы оценки асимметрии размеров, формы и функции почек,
в частности УЗИ. Дуплексное сканирование с цветным допплеровским картированием почечных артерий позволяет выявить стенозы почечных артерий. Используются радиоизотопные методы исследования. Информативным методом является МРА. Высоко информативный и чувствительный метод - спиральная КТ. С давних пор используется брюшная ангиография.Слайд 56Диагностика вторичных форм АГ
Феохромоцитома
Феохромоцитома - опухоль мозгового слоя надпочечников и
хромаффинной ткани, редкая форма вторичной АГ (0,2-0,4% среди всех форм
АГ). Исследование катехоламинов и их метаболитов в суточной моче используется для ее диагностики, высокие показатели свидетельствуют в пользу феохромоцитомы. Обнаружить их можно при УЗИ надпочечников и парааортальной области. Более чувствительным методом являются КТ или МРТ.Слайд 57Диагностика вторичных форм АГ
Первичный альдостеронизм
При первичном гиперальдостеронизме (синдроме Конна) АГ
развивается на фоне гиперпродукции альдостерона аденомой коры надпочечников. Распространенность этого
заболевания составляет 1 - 11 %. У большинства больных наблюдается АГ 2-3 степеней, резистентная к медикаментозной терапии. Характерные клинические проявления: мышечная слабость, парестезии, судороги, никтурия. Участи пациентов течение заболевания может быть малосимптомным.Слайд 58Диагностика вторичных форм АГ
У большинства (80%) больных с аденомой или
гиперплазией коры надпочечников избыточная секреция альдостерона сопровождается гипокалиемией (содержание калия
в плазме < 3,6-3,8 ммоль/л). Поэтому для скрининга больных с первичным альдостерониз-мом используют определение содержания калия в плазме крови, а также наличие изменений на ЭКГ. Для уточнения функционального состояния надпочечников исследуют концентрацию альдостерона и АРП.Слайд 59Синдром и болезнь Иценко-Кушинга
АГ диагностируется у 80% больных с синдромом
Иценко-Кушинга. Диагноз заболевания при гиперсекреции глюкокортикоидов устанавливается на основании клинической
картины заболевания (характерный внешний вид больного) и дополнительных лабораторных исследований. Для суждения о глюкокортикоидной активности коры надпочечников исследуют экскрецию суммарных 17-оксикортикостероидов в суточной моче, суточный ритм секреции кортизола и адренокортикотропного гормона (АКТГ).Слайд 60Синдром и болезнь Иценко-Кушинга
Для дифференциальной диагностики опухоли (кортикостеромы) или гиперплазии
коры надпочечников (опухоли гипофиза) решающее значение имеют функциональные пробы с
дексаметазоном, АКТГ и др.Для уточнения диагноза и определения этиологии заболевания применяют методы топической диагностики: исследуют состояние гипофиза и надпочечников, используя КТ или МРТ, а также рентгенологическое исследование органов грудной клетки с целью обнаружения опухоли и ее возможных метастазов; при злокачественных опухолях органов грудной клетки может иметь место АКТГ-эктопированный синдром.