Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Синдромы при заболеваниях дыхательной системы
Содержание
- 1. Синдромы при заболеваниях дыхательной системы
- 2. План лекции:Синдром долевого уплотнения легочной ткани Бронхитический
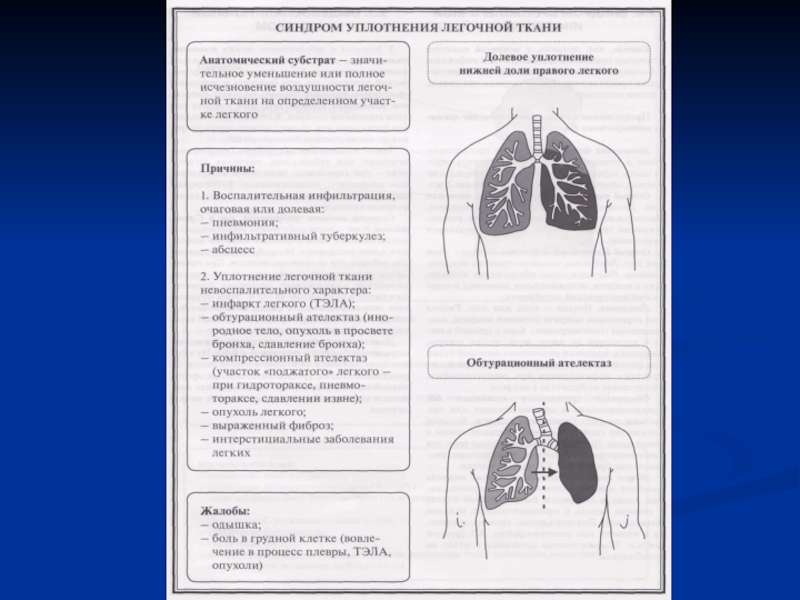
- 3. СИНДРОМ УПЛОТНЕНИЯ ЛЕГОЧНОЙ ТКАНИ.
- 4. Определение. Уплотнение легочной ткани - симптомокомплекс, объединяющий
- 5. Слайд 5
- 6. Причины.1. Воспалительного генеза: пневмония,
- 7. Симптоматология воспалительного уплотнения легочной ткани.Жалобы: Кашель (
- 8. Неспецифические жалобы: повышенная температура, озноб, общая слабость,
- 9. Осмотр: Цианоз (диффузный), нередко румянец щек при
- 10. Слайд 10
- 11. Слайд 11
- 12. Общий анализ крови: Лейкоцитоз с нейтрофильным сдвигом
- 13. Рентгенография грудной клетки: Однородное (гомогенной) или неоднородное (негомогенное) затенение неправильной формы без четких контуров.
- 14. Пневмонический инфильтрат в нижней доле правого легкого
- 15. Инфильтративный туберкулез верхней доли правого легкого (лобит)
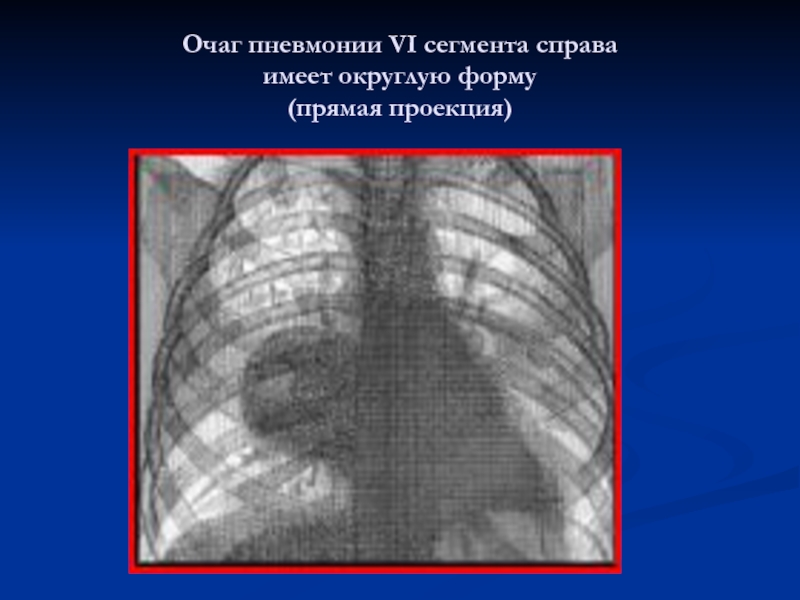
- 16. Очаг пневмонии VI сегмента справа имеет округлую форму (прямая проекция)
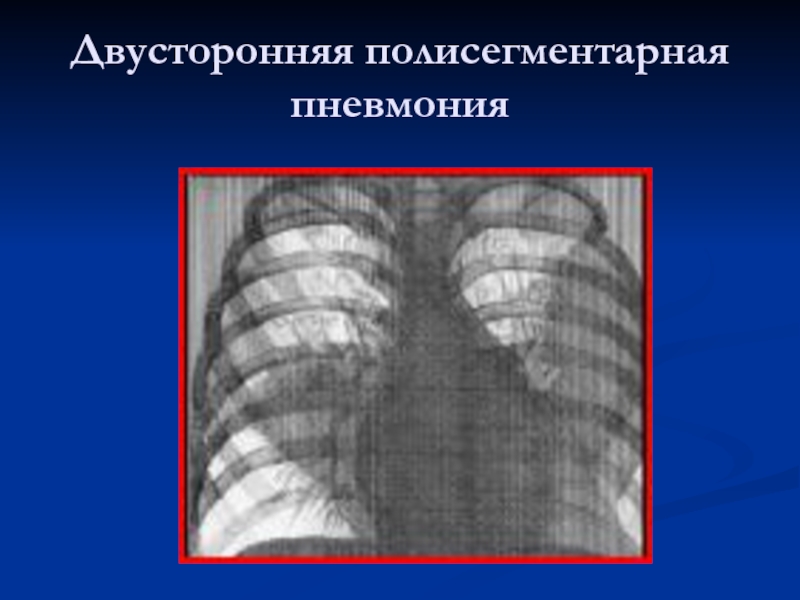
- 17. Двусторонняя полисегментарная пневмония
- 18. Фаза разрешающейся пневмонии с усилением сосудисто-интерстициального рисунка (прямая проекция)
- 19. Симптоматология невоспалительного уплотнения легочной ткани.Жалобы: Может быть
- 20. Общий анализ крови: Без изменений, может наблюдаться
- 21. Slide 16.22
- 22. Slide 16.21
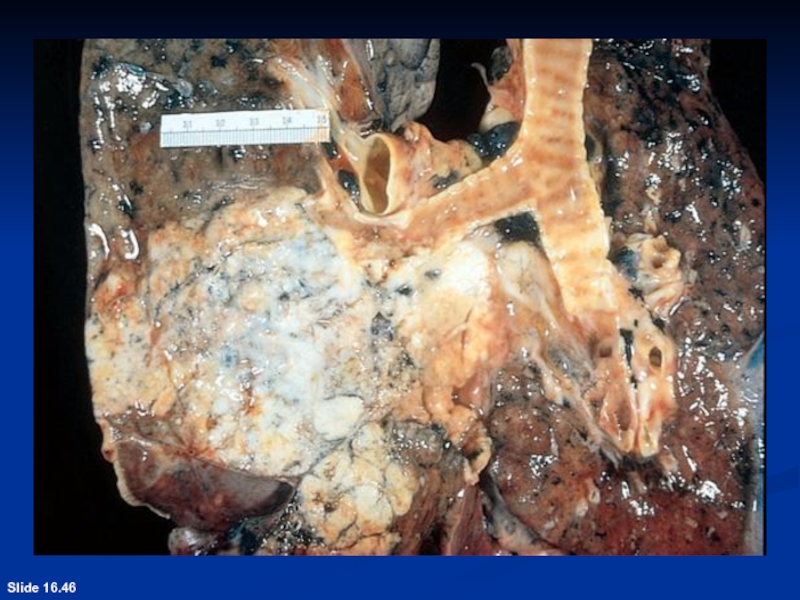
- 23. Туберкулёз лёгких. В процесс вовлечена верхняя доля
- 24. Слайд 24
- 25. БРОНХИТИЧЕСКИЙ СИНДРОМ
- 26. Определение Бронхитический синдром - острое диффузное воспаление слизистой
- 27. Основные причины развития бронхитического синдрома: снижение эффективности
- 28. Симптоматология бронхитического синдрома:Жалобы: кашель (первоначально сухой, затем
- 29. Общий анализ крови: умеренный нейтрофильный лейкоцитоз, небольшое
- 30. СИНДРОМ БРОНХИАЛЬНОЙ ОБСТРУКЦИИ
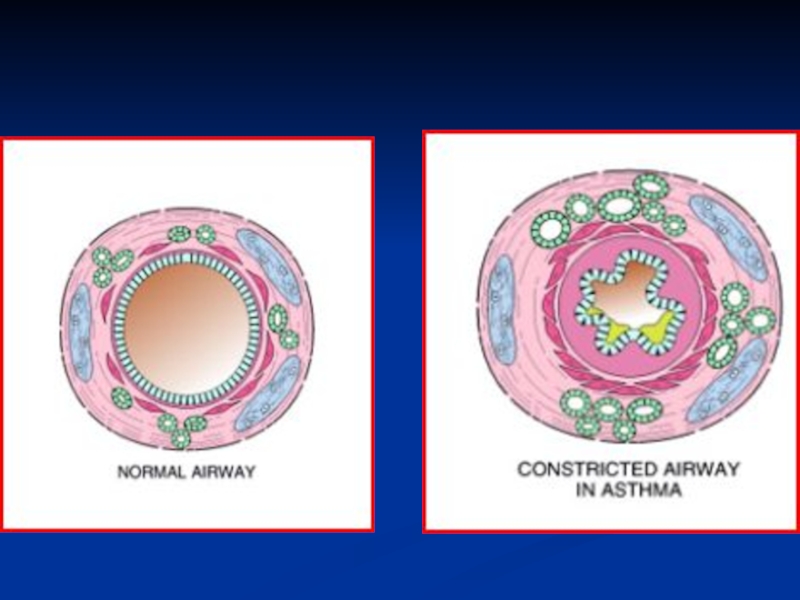
- 31. Определение. Синдром бронхиальной обструкции (или бронхообструктивный синдром)
- 32. Механизмы развития:бронхоспазм;отек слизистой бронхов с сужением просвета;гиперпродукция
- 33. Стадии развития: 1 ст. - иммунологическая реакция
- 34. Слайд 34
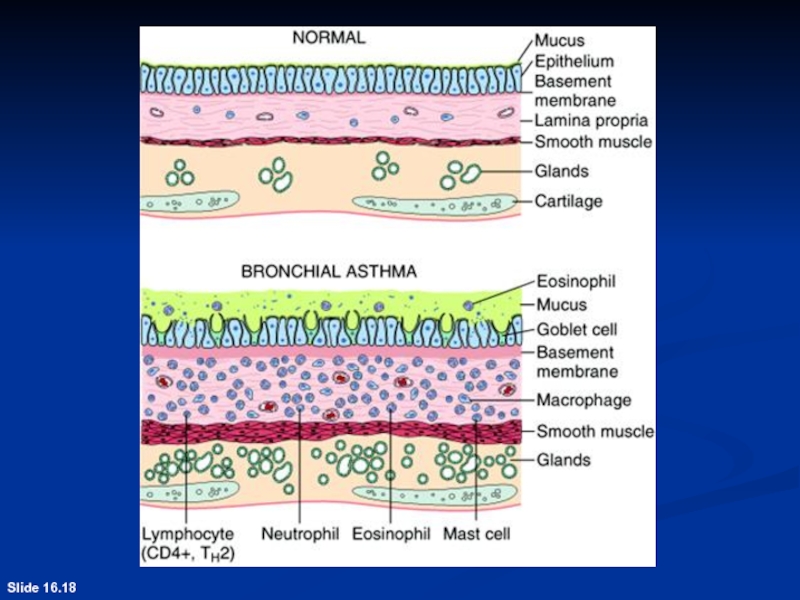
- 35. Slide 16.18
- 36. Слайд 36
- 37. Жалобы: экспираторная одышка (затруднен выдох), непродуктивный, мучительный
- 38. Слайд 38
- 39. Слайд 39
- 40. Слайд 40
- 41. Пальпация: грудная клетка ригидная, ослаблено голосовое дрожание.Перкуссия:
- 42. Общий анализ крови: эозинофилия.Мокрота: светлая, стекловидная, вязкая;
- 43. Рентгенография грудной клетки: повышенная прозрачность легочных полей, ограничение подвижности диафрагмы.
- 44. Бронхиальная астма. Прямая проекция: общее вздутие легких,
- 45. Пациент многие годы страдал ХОБЛ. Его
- 46. Слайд 46
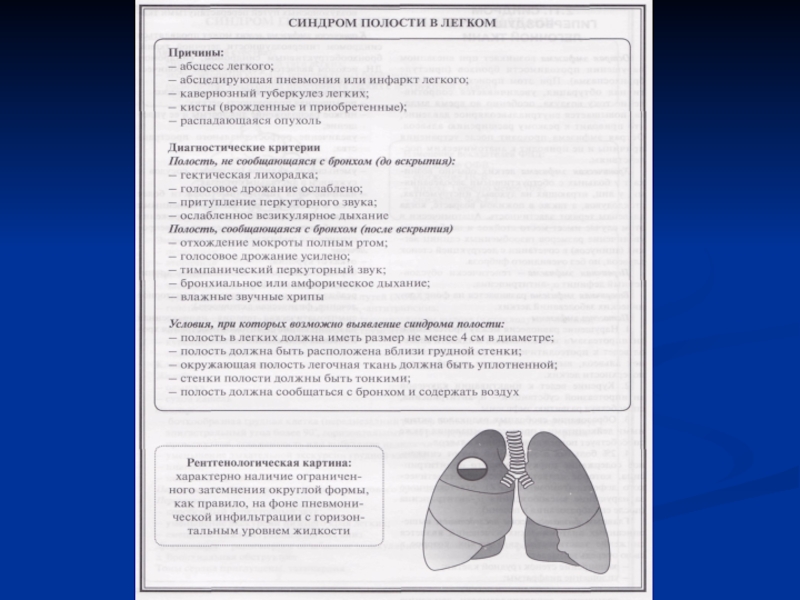
- 47. СИНДРОМ ПОЛОСТИ В ЛЕГКОМ.
- 48. Определение. Полость в легком - формирование полости
- 49. Основные причины развития полости в легком: распад
- 50. Симптоматология полости в легком. Жалобы зависят от
- 51. Общий анализ крови: лейкоцитоз, палочкоядерный сдвиг влево,
- 52. Рентгенография грудной клетки: полость обычно округлой формы
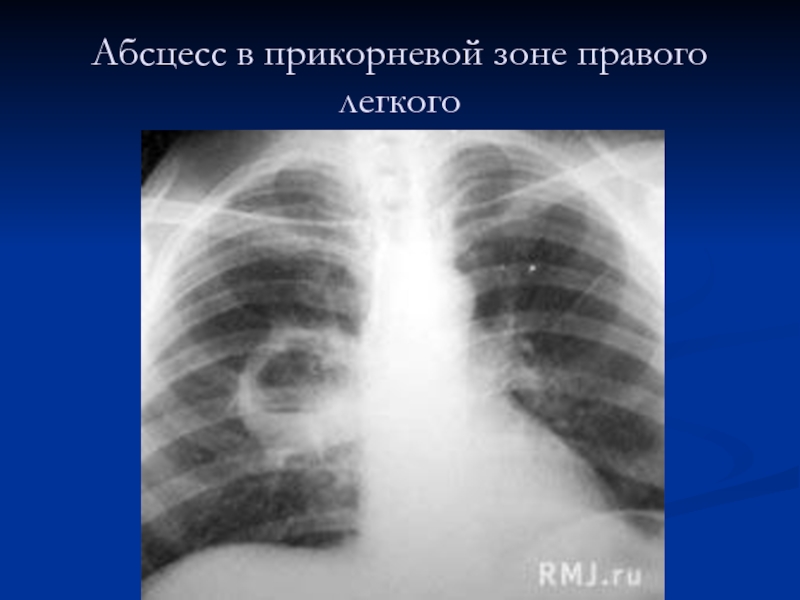
- 53. Абсцесс в прикорневой зоне правого легкого
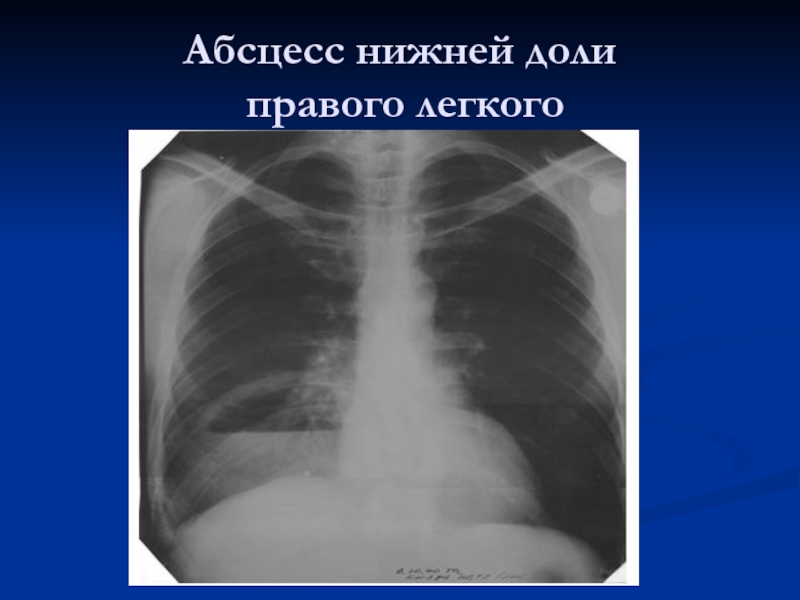
- 54. Абсцесс нижней доли правого легкого
- 55. Слайд 55
- 56. СИНДРОМ АЛЬВЕОЛИТА.
- 57. Определение. Альвеолит - это диффузное, обычно двустороннее
- 58. Основные причины развития альвеолита. В основе ЭАА
- 59. ИФА - возникает в результате действия неизвестных
- 60. При своевременном прекращении действия антигена или токсического
- 61. Местные жалобы: одышка инспираторного характера (характерна невозможность
- 62. Слайд 62
- 63. Пальпация: возможно усиление голосового дрожания в нижних
- 64. Общий анализ крови: лейкоцитоз, увеличение СОЭ, эозинофилия.
- 65. Рентгенография грудной клетки: 2-х сторонние изменения сначала
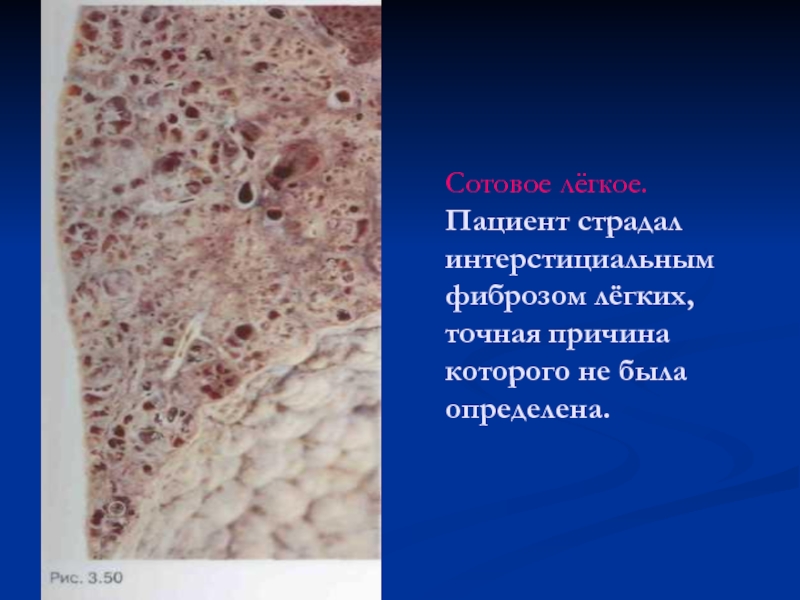
- 66. Сотовое лёгкое. Пациент страдал интерстициальным фиброзом лёгких, точная причина которого не была определена.
- 67. Функция внешнего дыхания: Рестриктивный тип нарушения вентиляции:
- 68. Спасибо за внимание!
- 69. Slide 16.46
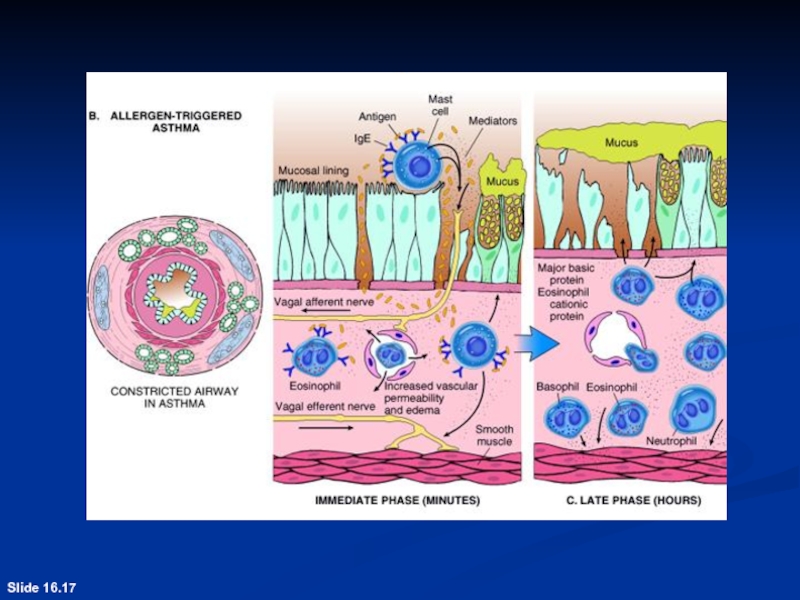
- 70. Slide 16.17
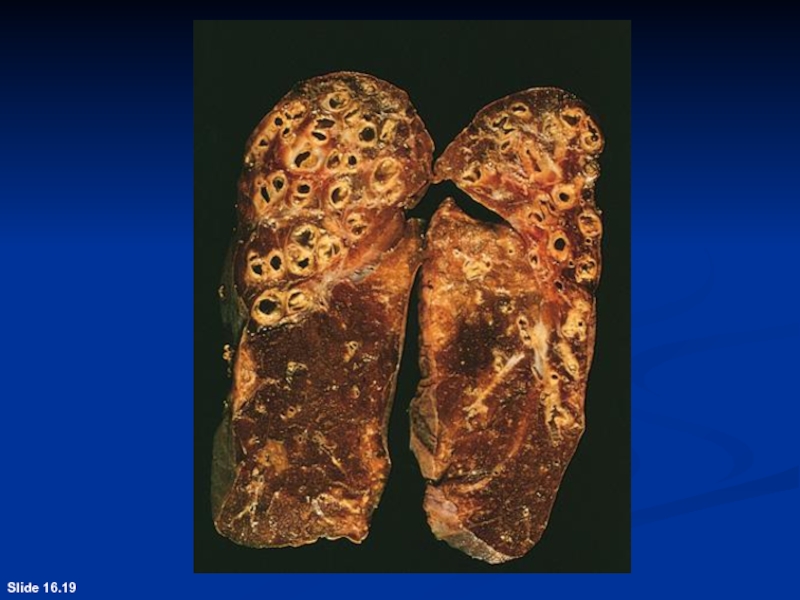
- 71. Slide 16.19
- 72. Скачать презентанцию
План лекции:Синдром долевого уплотнения легочной ткани Бронхитический синдром Синдром бронхиальной обструкции Синдром полости в легкомСиндром альвеолита
Слайды и текст этой презентации
Слайд 2План лекции:
Синдром долевого уплотнения легочной ткани
Бронхитический синдром
Синдром бронхиальной
обструкции
Слайд 4Определение.
Уплотнение легочной ткани - симптомокомплекс, объединяющий многие заболевания, для
которых характерно уплотнение и уменьшение воздушности легочной ткани.
По величине может
быть очаговое и долевое уплотнение.Слайд 6Причины.
1. Воспалительного генеза: пневмония, инфаркт-пневмония
(тромбоэмболия
крупных или мелких ветвей легочной артерии), туберкулез.
2. Невоспалительного генеза: цирроз легкого
(пневмоцирроз или карнификация) - разрастание в легком соединительной ткани как исход тяжелого заболевания; компрессионный ателектаз, опухоль.Клиническая картина зависит от причины, вызвавшей уплотнение легочной ткани.
Слайд 7Симптоматология воспалительного уплотнения легочной ткани.
Жалобы: Кашель ( в начале, как
правило сухой, затем с мокротой желто-серого, серо-зеленого цвета, «ржавой»).
Одышка
инспираторного или смешанного характера. Боль в грудной клетке, связанная с дыханием (при вовлечении в процесс плевры), усиливается на вдохе.
Слайд 8
Неспецифические жалобы:
повышенная температура,
озноб,
общая слабость,
снижение работоспособности,
снижение
или потеря аппетита,
головная боль и т.д.
Слайд 9Осмотр: Цианоз (диффузный), нередко румянец щек при повышенной температуре, увеличение
числа дыханий (инспираторная одышка), отставание пораженной половины в акте дыхания,
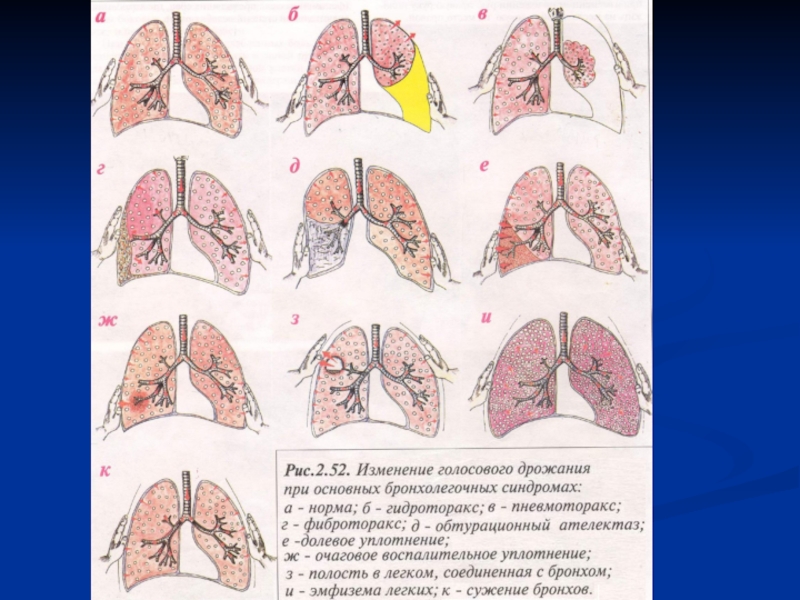
иногда пациент лежит на пораженной стороне.Пальпация: Усиление голосового дрожания над пораженной долей. Экскурсия грудной клетки снижена.
Перкуссия: Тупой или притупленный перкуторный звук. Ограничение подвижности нижнего края легкого на вдохе.
Аускультация: Ослабленное везикулярное или бронхиальное дыхание, звучные мелкопузырчатые хрипы или крепитация; бронхофония усилена.
Слайд 12Общий анализ крови: Лейкоцитоз с нейтрофильным сдвигом влево, увеличение СОЭ;
при вирусном поражении - лейкопения.
Может быть появление СРБ, увеличение
сиаловых кислот, фибриногена; диспротеинемия.Общий анализ мокроты: Слизисто-гнойная, гнойная, «ржавая»; в большом количестве лейкоциты, слущенный эпителий, могут быть эритроциты, фибрин, определяются бактерии.
Функция внешнего дыхания: Рестриктивный тип нарушения вентиляции - снижение ЖЕЛ, РОвд, увеличение ЧД, МОД.
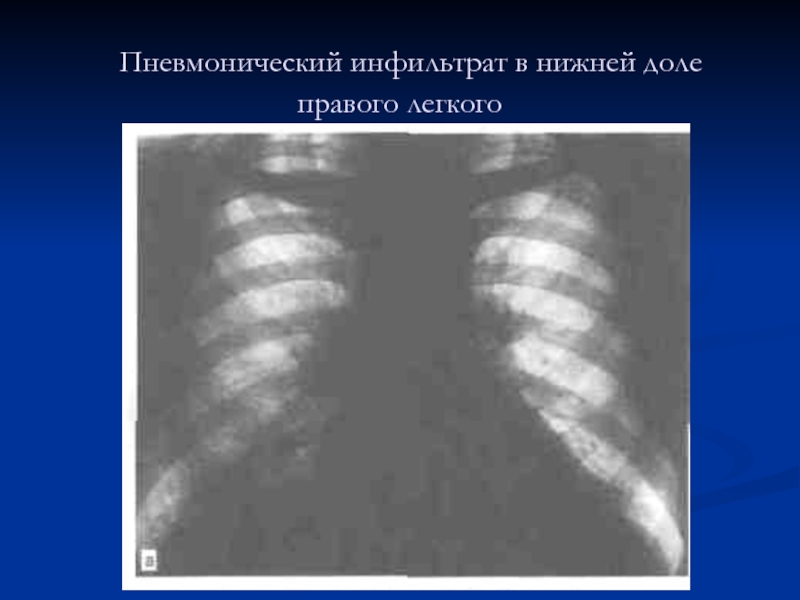
Слайд 13
Рентгенография грудной клетки: Однородное (гомогенной) или неоднородное (негомогенное) затенение неправильной
формы без четких контуров.
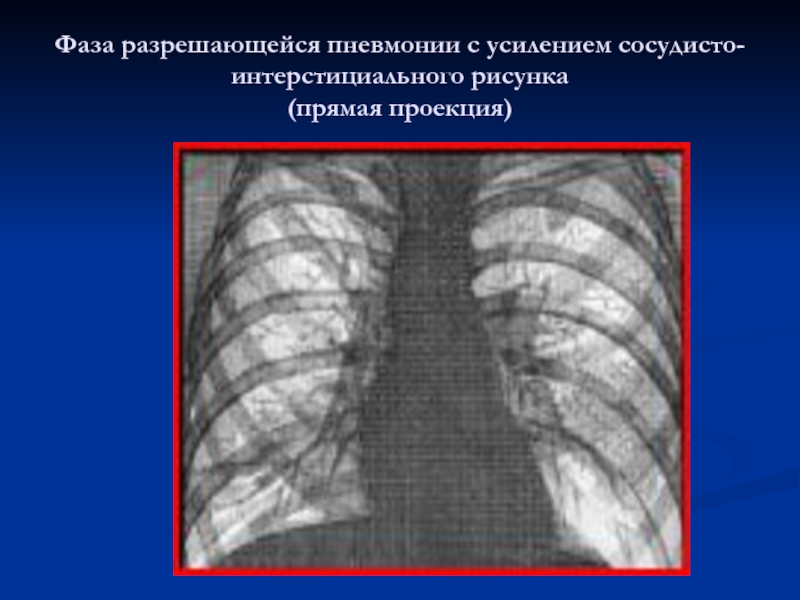
Слайд 18Фаза разрешающейся пневмонии с усилением сосудисто-интерстициального рисунка
(прямая проекция)
Слайд 19Симптоматология невоспалительного уплотнения легочной ткани.
Жалобы: Может быть кашель с мокротой,
одышка.
Осмотр: Иногда некоторое западение грудной клетки на стороне поражения, отставание
пораженной половины в акте дыхания. Экскурсия грудной клетки снижена.
Перкуссия: Притупление перкуторного звука. Ограничение подвижное нижнего легочного края на вдохе.
Аускультация: Ослабленное везикулярное дыхание.
Слайд 20Общий анализ крови: Без изменений, может наблюдаться эритроцитоз вследствие гипоксии.
Рентгенография
грудной клетки: Очаговое затенение, усиленный бронхо-сосудистый рисунок.
Функция внешнего дыхания: Рестриктивный
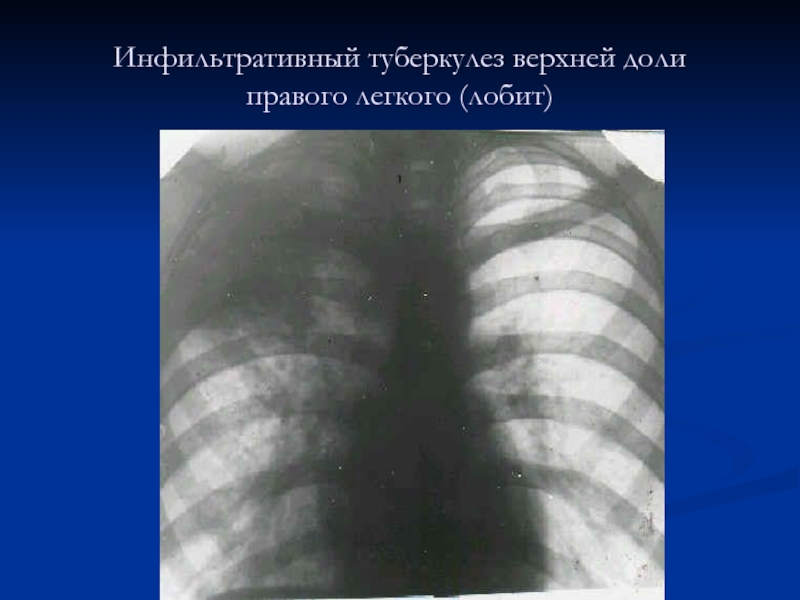
тип нарушения вентиляции легких - снижены ЖЕЛ, РОвд.Слайд 23Туберкулёз лёгких. В процесс вовлечена верхняя доля лёгкого. Изменения наиболее выражены в
области верхушки: имеет место инфильтрация лёгочной ткани в сочетании с
полостью. В окружающей ткани лёгкого — незначительно выраженная эмфизема. Это т.н. активный туберкулёз лёгких.Слайд 26Определение
Бронхитический синдром - острое диффузное воспаление слизистой оболочки бронхов.
Причины:
воспалительные поражения
бронхов бактериальной и вирусной этиологии (бронхиты, бронхоэктатическая болезнь, бронхопневмония, туберкулез
легких);токсическое поражение бронхов (табачный дым, промышленная пыль и раздражающие газы); бронхит курильщика, токсический бронхит;
сердечная недостаточность в результате застоя крови в легких («застойный» бронхит);
эндогенная интоксикация («уремический» бронхит);
опухолевое поражение бронха (доброкачественные и злокачественные опухоли бронха);
аллергическое поражение бронхов («аллергический» бронхит).
Слайд 27Основные причины развития бронхитического синдрома:
снижение эффективности физических факторов защиты,
прежде всего способности верхних дыхательных путей фильтровать вдыхаемый воздух и
освобождать его от грубых механических частиц, изменение бронхиального секрета.Поражается эпителий бронхов, нарушая обменные процессы в клетках, что приводит к их гибели.
Слайд 28Симптоматология бронхитического синдрома:
Жалобы: кашель (первоначально сухой, затем с мокротой слизистого
или слизисто-гнойного характера), одышка. Общие симптомы интоксикации как проявление инфекционного
процесса или гнойной инфекции.Осмотр: мало диагностической информации.
Пальпация: голосовое дрожание, как правило, не меняется.
Перкуссия: обычно перкуторный звук над легочными полями не меняется.
Аускультация: не изменено или жесткое дыхание при значительном уплотнении бронхов, сухие, реже незвучные влажные, хрипы. Бронхофония не изменена.
Слайд 29Общий анализ крови: умеренный нейтрофильный лейкоцитоз, небольшое увеличение СОЭ.
Мокрота: слизистый
или слизисто-гнойный характер, цилиндрический эпителий, лейкоциты.
Рентгенография легких: изменений не выявляет.
Бронхоскопия
при затруднении диагностики, с лечебной целью.Слайд 31Определение.
Синдром бронхиальной обструкции (или бронхообструктивный синдром) - клинический симптомокомплекс,
включающий экспираторную одышку, удушье, кашель, в основе которого лежит генерализованное
нарушение бронхиальной проходимости.по течению делится на три варианта:
обратимый,
малообратимый
и прогрессирующий,
Слайд 32Механизмы развития:
бронхоспазм;
отек слизистой бронхов с сужением просвета;
гиперпродукция бронхиальной слизи;
уплотнение стенки
бронхов вследствие воспаления я развития фиброза (потеря эластичности).
Основные причины развития
синдрома: бытовые (домашняя пыль, комнатные животные, насекомые),
пыльца растений, споры грибков,
мука, красители,
пищевые продукты,
медикаменты,
профессиональные вредности,
микробы, продукты их жизнедеятельности и т. д.
Слайд 33Стадии развития:
1 ст. - иммунологическая реакция АГ со специфическим
AT (IgE), фиксация этого комплекса на тучных, плазматических клетках;
2
ст. патохимическая - из этих клеток вследствие альтерации, дегрануляции высвобождается гистамин, серотонин, кинины; 3 ст. - патофизиологическая - отек слизистой бронхов, их экссудация, закупорка бронхов, бронхоспазм, склероз бронхов.
Слайд 37Жалобы: экспираторная одышка (затруднен выдох), непродуктивный, мучительный кашель (не отходит
мокрота).
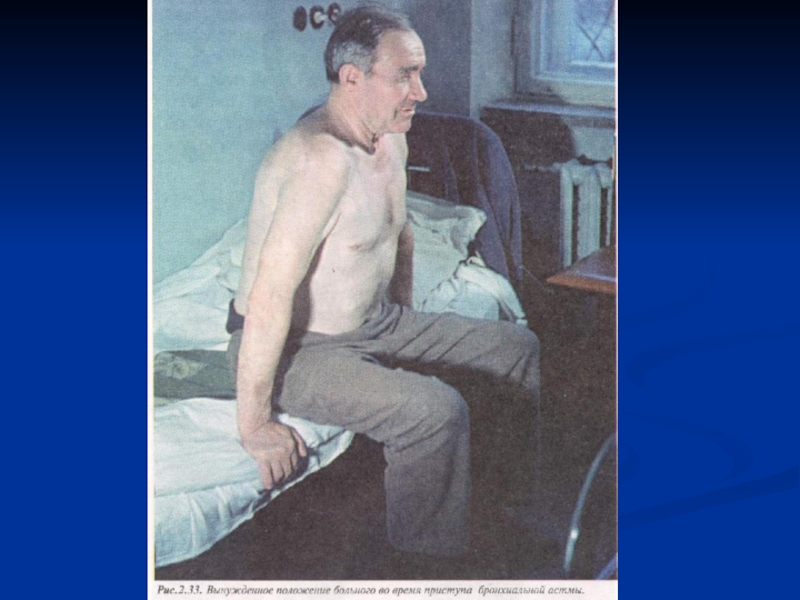
Осмотр: вынужденное положение больного (больной сидит, опираясь руками о колени,
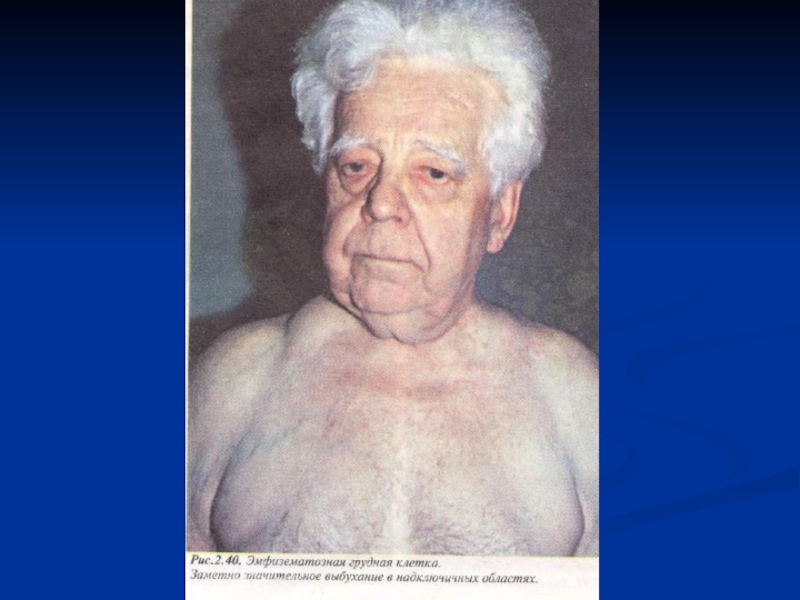
плечевой пояс приподнят), рот у него открыт, ноздри раздуваются, набухшие шейные вены, дышит громко, страдальческое выражение лица. Диффузный цианоз.
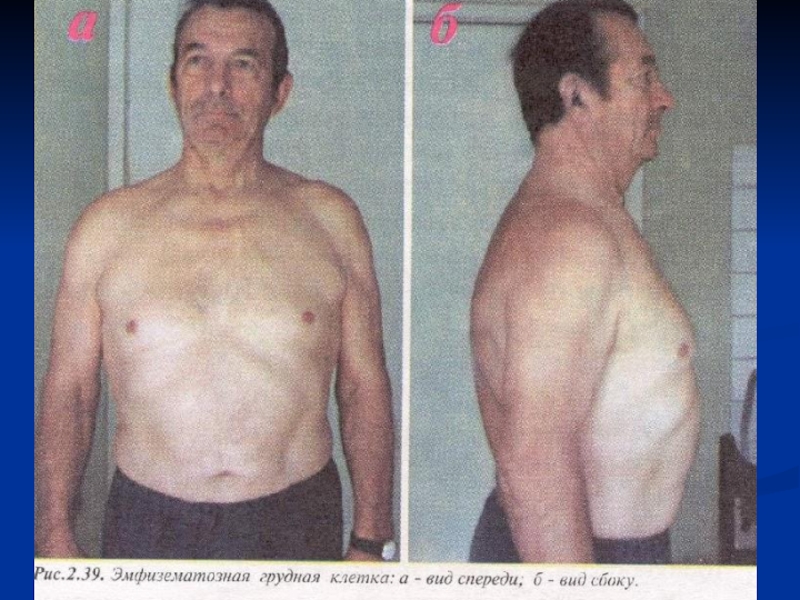
Грудная клетка эмфизематозная (бочкообразная), в акте дыхания активно участвуют вспомогательные мышцы.
Ограничена экскурсия грудной клетки.
Слайд 41Пальпация: грудная клетка ригидная, ослаблено голосовое дрожание.
Перкуссия: коробочный перкуторный звук,
увеличена высота стояния верхушек легких, нижние границы легких опущены вниз,
уменьшена подвижность нижнего легочного края на выдохе. Исчезновение абсолютной тупости сердца.Аускультация: дыхание резко ослаблено, масса сухих свистящих и жужжащих хрипов по всем легочным полям. Резкое ослабление тонов сердца, тахикардия.
Слайд 42Общий анализ крови: эозинофилия.
Мокрота: светлая, стекловидная, вязкая; спирали Куршмана, кристаллы
Шарко-Лейдена, много эозинофилов.
Функция внешнего дыхания: снижение ФЖЕЛ, ЖЕЛ, мощности выдоха,
ОФВ выдоха за 1 сек, пробы Тиффно.ЭКГ: гипертрофия правых отделов сердца.
Иммунологические исследования: повышение IgE, наличие AT к различным аллергенам.
Слайд 43Рентгенография грудной клетки: повышенная прозрачность легочных полей, ограничение подвижности диафрагмы.
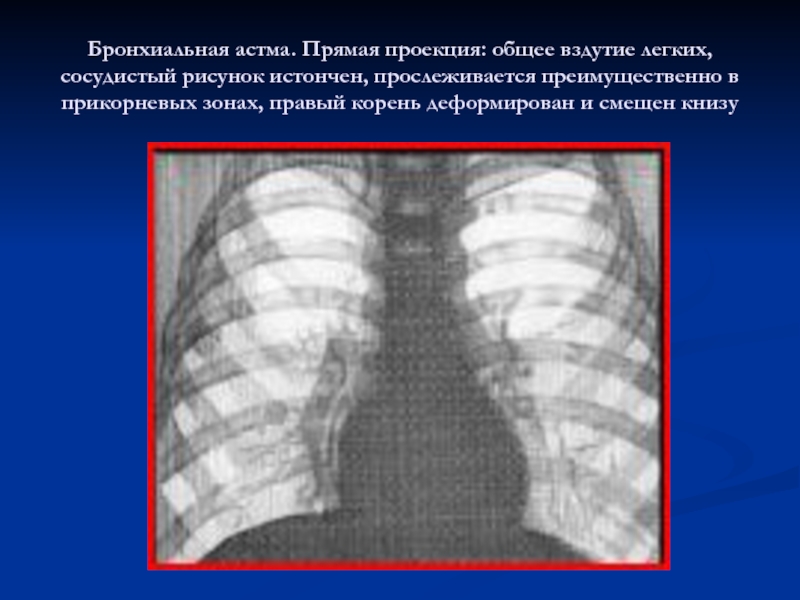
Слайд 44Бронхиальная астма. Прямая проекция: общее вздутие легких, сосудистый рисунок истончен,
прослеживается преимущественно в прикорневых зонах, правый корень деформирован и смещен
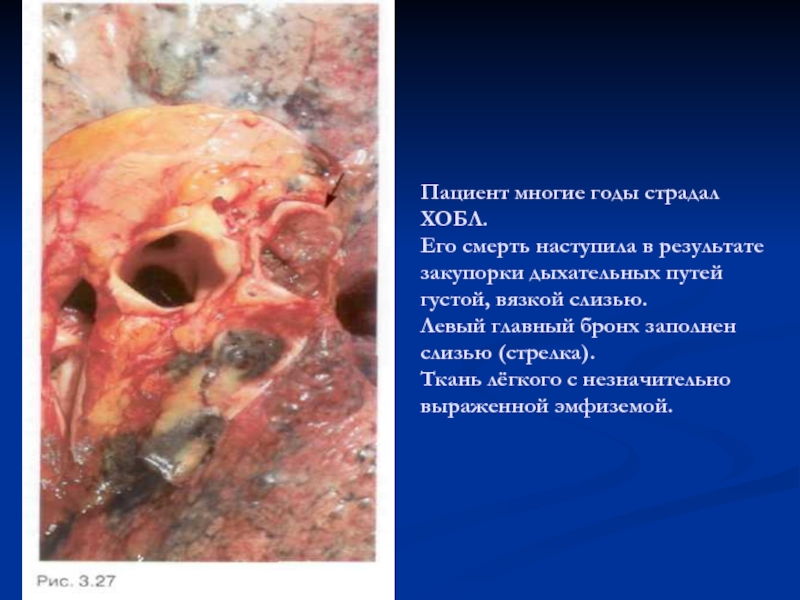
книзуСлайд 45Пациент многие годы страдал ХОБЛ. Его смерть наступила в результате
закупорки дыхательных путей густой, вязкой слизью. Левый главный бронх заполнен
слизью (стрелка). Ткань лёгкого с незначительно выраженной эмфиземой.Слайд 48Определение.
Полость в легком - формирование полости в легочной ткани
в результате ее некроза, деструкции, гнойного расплавления.
Причины
абсцесс легкого после вскрытия
туберкулезная
кавернараспад опухоли
гранулематоз Вегенера (гиперергический системный васкулит, проявляющийся развитием некротизирующхся гранулем)
сифилитическая гумма
грибковое поражение легких (аспергиллез)
кисты легкого (поликистоз).
Слайд 49Основные причины развития полости в легком:
распад легочной ткани в
результате воздействия инфекционных возбудителей, опухоли, аутоиммунных нарушений.
Слайд 50Симптоматология полости в легком.
Жалобы зависят от основного заболевания.
Осмотр: отставание
в акте дыхания «больной» половины грудной клетки.
Пальпация: усиление голосового
дрожания (полость должна быть большой 4 см, располагаться не глубже 2см от поверхности грудной клетки, должна сообщаться с крупным бронхом, который проходим). Ограничение экскурсии грудной клетки.Перкуссия: притупленно-тимпанический или тимпанический перкуторный звук, иногда с металлическим оттенком.
Аускультация: бронхиальное, реже амфорическое дыхание, звучные крупно- и среднепузырчатые влажные хрипы. Бронхофония усилена.
Слайд 51Общий анализ крови: лейкоцитоз, палочкоядерный сдвиг влево, увеличение СОЭ.
Анализ мокроты:
двухслойная гнойная, эластические волокна, эритроциты, лейкоциты, микрофлора, при туберкулезе -
микобактерии туберкулеза (БК+), при опухоли - атипичные клетки.Функция внешнего дыхания: рестриктивный тип нарушения вентиляционной функции легких (уменьшается ЖЕЛ и МВЛ).
Слайд 52
Рентгенография грудной клетки: полость обычно округлой формы с достаточно ровным
внутренним контуром, горизонтальным уровнем жидкости (при абсцессе легкого после вскрытия).
Слайд 57Определение.
Альвеолит - это диффузное, обычно двустороннее воспаление легочной ткани
аллергической, аутоиммунной или токсической природы без поражения бронхиального дерева, сопровождающееся
развитием дыхательной недостаточности.Причины:
Различают 3 разновидности альвеолитов:
экзогенный аллергический альвеолит (ЭАА),
токсический альвеолит,
идиопатический фиброзируюпщй альвеолит (ИФА).
Слайд 58Основные причины развития альвеолита.
В основе ЭАА лежит аллергическое воспаление
альвеолярной и интерстициальной ткани легких, возникающее в результате повторного и
длительного ингаляционного воздействия органической пыли, содержащей актиномицеты, плесень, антигены грибков, антигены птиц (помет, перья), а также древесной, мучной, шерстяной пыли.Это приводит к образованию большого количества ЦИК (Аг + Ат), осаждающихся в легочной ткани с развитием иммунного воспаления.
Токсический альвеолит развивается в ответ на действие лекарственных препаратов (антибактериальные, противоопухолевые и др.препараты), раздражающих газов (хлор, аммиак, сероводород), паров металлов, гербицидов, паров пластмассы.
Появляется токсический отек и некроз легочной ткани.
Слайд 59 ИФА - возникает в результате действия неизвестных агентов (предположительно вирусы,
бактерии, токсические факторы, лекарственные препараты)
возникает аутоиммунное воспаление альвеол
дезорганизация их
структур неконтролируемое коллагенообразование
тяжелый, прогрессирующий пневмофиброз.
Слайд 60При своевременном прекращении действия антигена или токсического агента происходит выздоровление.
Токсический
и аллергический альвеолиты заканчиваются выздоровлением.
В противном случае они могут
трансформироваться в фиброзирующий альвеолит.Слайд 61Местные жалобы: одышка инспираторного характера (характерна невозможность глубокого вдоха).
Другие
легочные жалобы: боль в груди, кашель.
Общие жалобы: повышение температуры, озноб,
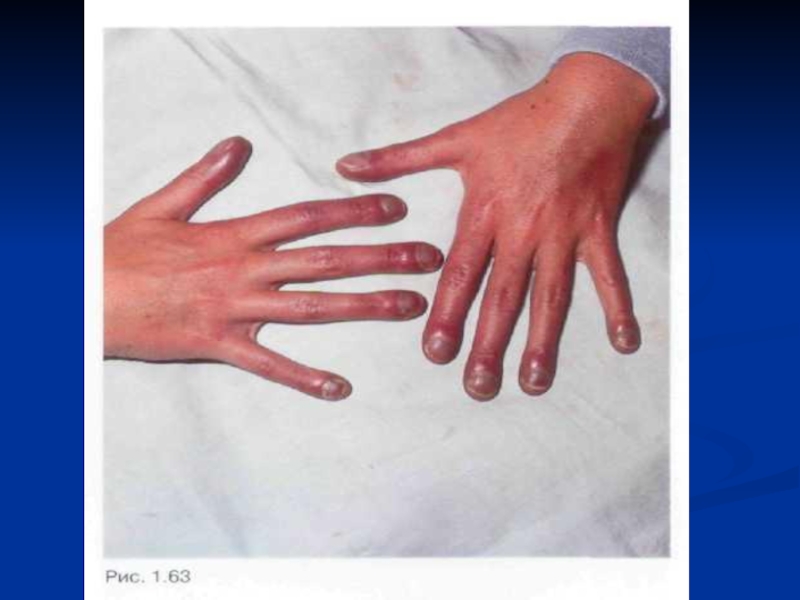
похуданиеОсмотр: диффузный цианоз, одышка инспираторного характера (укорочение вдоха и выдоха, «барабанные пальцы» и часовые стекла).
Слайд 63Пальпация: возможно усиление голосового дрожания в нижних отделах грудной клетки
с обеих сторон.
Перкуссия: укорочение перкуторного звука в нижних отделах с
обеих сторон.Аускультация: Вначале нежная крепитация или мелкопузырчатые 2-х сторонние влажные хрипы, в дальнейшем - типичные звучные крепитирующие хрипы («треск целлофана»).
Слайд 64Общий анализ крови: лейкоцитоз, увеличение СОЭ, эозинофилия.
Иммунологическое исследование: увеличение
ЦИК, иммуноглобулинов, противолегочных антител (ИФА).
Появляются антитела к предполагаемому антигену
(ЭАА). При токсическом альвеолите иммунограмма не изменена.
Биопсия легкого: ведущий диагностический метод (выявляется утолщение и инфильтрация альвеолярных перегородок, кистозные полости, фиброз).