Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Слизисто -кожный лимфонодулярный синдром Кавасаки
Содержание
- 1. Слизисто -кожный лимфонодулярный синдром Кавасаки
- 2. Слизисто-кожный лимфонодулярный синдром (синдром/болезнь Кавасаки) – остро протекающее
- 3. Клиническая картинаСК характерен циклическим течением.Стадии: 1)Острая лихорадочная
- 4. Острая лихорадочная стадия
- 5. ПодостраяРазрешение лихорадки, возможная персистенция инъецированности конъюнктивы, шелушение
- 6. Слайд 6
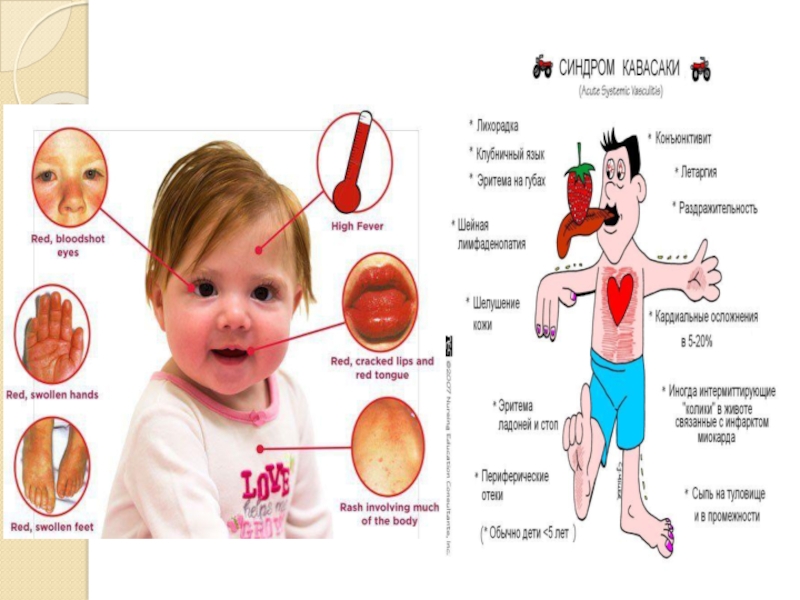
- 7. .Регионарный лимфаденит(1)Конъюктивит(1,2)Покраснение и отек кистей(1)
- 8. .Изменение красной каймы губ(1)*Малиновый язык(2) *конъюктивит(1,2) *Сухость
- 9. .Сыпь на спине(1)Сыпь на лице и конечностях(1)
- 10. Поражение сердечно-сосудистой системыВ патологический процесс при синдроме
- 11. Слайд 11
- 12. ВыздоровлениеВсе клинические симптомы заболевания разрешаются, стадия длится
- 13. ДиагностикаЛабораторные исследования: · ОАК: с оценкой СОЭ
- 14. Основные критерии диагноза «синдром Кавасаки»Лихорадка длительностью минимум
- 15. Диагноз «синдром Кавасаки» устанавливают при наличии у
- 16. Дифференциальный диагноз и обоснованиеКорь: Лихорадка, конъюнктивит, пятнисто-папулезная
- 17. .3. Узелковый полиартериит: Лихорадка, астения,артралгии,миалгия Подкожные узелки,
- 18. ЛечениеОсновной методбыстрое снижение высокой температуры, улучшение самочувствия
- 19. .После выздоровления детям с поражением коронарных артерий
- 20. прогнозБольшинство пациентов выздоравливают. В 5–12% случаев (в
- 21. Спасибо за внимание
- 22. Скачать презентанцию
Слизисто-кожный лимфонодулярный синдром (синдром/болезнь Кавасаки) – остро протекающее системное заболевание, характеризующееся морфологически преимущественным поражением средних и мелких артерий с развитием деструктивно - пролиферативного васкулита, а клинически - лихорадкой, изменениями слизистых оболочек, кожи,
Слайды и текст этой презентации
Слайд 1Слизисто-кожный лимфонодулярный синдром Кавасаки
Выполнила
Коломицкая Ю. С.
15 гр. Л.ф.
Москва 2019
Слайд 2Слизисто-кожный лимфонодулярный синдром (синдром/болезнь Кавасаки) – остро протекающее системное заболевание, характеризующееся
Слайд 3Клиническая картина
СК характерен циклическим течением.
Стадии:
1)Острая лихорадочная стадия (1–2 нед или
более до исчезновения лихорадки) 2)В подострую стадию (3–5 нед) 3) Выздоровление.
(6–8-я неделя от начала заболевания)Слайд 5Подострая
Разрешение лихорадки, возможная персистенция инъецированности
конъюнктивы, шелушение пальцев рук и ног,
тромбоцитоз, артериит
коронарных артерий, повышение риска внезапной смерти
Слайд 8.
Изменение красной каймы губ(1)
*Малиновый язык(2)
*конъюктивит(1,2)
*Сухость кожи и сыпь на лице(1)
*сухость
и шелушение кожи конечностей(2)
Слайд 10Поражение сердечно-сосудистой системы
В патологический процесс при синдроме Кавасаки могут быть
вовлечены перикард, миокард, проводящая система сердца, эндокард, клапанный аппарат с
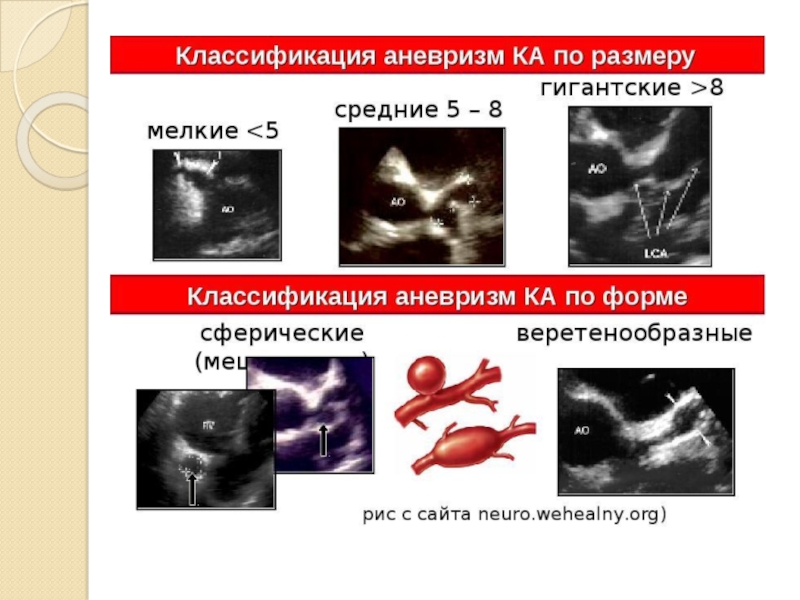
положительной динамикой по мере улучшения состояния больного и выздоровления. В то же время СК отличается прогностически неблагоприятной возможностью поражения коронарных артерий с развитием аневризм, что считают особенностью данного васкулита. Коронарные аневризмы различных размеров и формы формируются от 7–10 дня до 6 нед после дебюта болезни.Наиболее неблагоприятны гигантские аневризмы.
Слайд 12Выздоровление
Все клинические симптомы заболевания разрешаются, стадия длится
до нормализации СОЭ.
Несколько месяцев
спустя как напоминание об острой болезни возникают поперечные бороздки ногтей.
Слайд 13Диагностика
Лабораторные исследования:
· ОАК: с оценкой СОЭ , лейкоцитарной формулой
и обязательным подсчетом тромбоцитов (нарастающий гипертромбоцитоз); · ОАМ: (микропротеинурия, микрогематурия); · биохимический
АК: (креатинин, мочевина, общий белок, электролиты, АЛТ, АСТ, билирубин, СРБ, глюкоза); · коагулограмма; · копрограмма; Инструментальные исследования: · ЭКГ; · ЭхоКГ. (расширение коронарных артерий, аневризмы) Дополнительные методы исследования: · Рентгенография органов грудной клетки; · УЗИ ОБП, почек.Слайд 14Основные критерии диагноза «синдром Кавасаки»
Лихорадка длительностью минимум 4 дня.
Двусторонняя инъекция
сосудов конъюнктивы.
Изменения губ и ротовой полости: сухость, эритема, трещины
губ; малиновый/клубничный язык с выраженными сосочками; диффузная эритема слизистой полости рта или глотки.Изменения периферических отделов конечностей: эритема ладоней и подошв, плотный отек тыльной поверхности кистей и стоп; шелушение пальцев на 2–3-й нед. заболевания.
Сыпь — диффузная и полиморфная.
Шейная лимфаденопатия — увеличение лимфатического узла (чаще одиночного) более 1,5 см, без нагноения.
Слайд 15Диагноз «синдром Кавасаки» устанавливают при наличии у ребенка лихорадки 5
дней и более в сочетании с 4 из основных клинических
симптомов. Если при ЭхоКГ выявлено поражение коронарных артерий, то для диагноза достаточно 3 признаков. При меньшем количестве критериев при наличии признаков поражения сердца состояние классифицируют как «неполный синдром Кавасаки».Слайд 16Дифференциальный диагноз и обоснование
Корь: Лихорадка, конъюнктивит, пятнисто-папулезная экзантема
Шелушение при кори
на кистях и на стопах не наблюдается
Ювенильный идиопатический артрит, системный:
Длительной (2 недели и более) гектической лихорадкой,
генерализованной лимфоаденопатией и пятнистой розовой летучей сыпью в
отсутствие артрита.
Нет конъюнктивита, шелушения кистей и стоп, «малинового языка»Слайд 17.
3. Узелковый полиартериит: Лихорадка, астения,артралгии,миалгия
Подкожные узелки, дистальная гангрена, артериальная гипертензия,
множественный асимметричный мононеврит.
4. Скарлатина: Сыпь,Лихорадка, Лимфоаденопатия
Не встречается инъекция конъюнктивы, плотного
отека кистей и стоп с последующим шелушением5. Аденовирусная инфекция:у детей до 5 лет, Лихорадка, Конъюнктивит
Не бывает «малинового языка», плотного отека кистей и стоп с последующим шелушением
И др. инф. И сомат. Заб.
Слайд 18Лечение
Основной метод
быстрое снижение высокой температуры, улучшение самочувствия и сокращение периода
нормализации лабораторных показателей.
*иммуноглобулин в/в(2 г на 1 кг массы тела
ребенка) + ацетилсалициловая кислота(4 раза в сут. в дозе 30–80 мг/кг)!!!Через 48–72 ч после исчезновения лихорадки дозу ацетилсалициловой кислоты (Аспирина) уменьшают до 2–5 мг/кг в сут. и продолжают лечение в случае отсутствия коронарных изменений 6–8 нед, а у детей с коронарной патологией — длительно.
Слайд 19.
После выздоровления
детям с поражением коронарных артерий в зависимости от
серьезности их поражения проводят антитромбоцитарную терапию: ацетилсалициловая кислота (Аспирин) в
виде монотерапии или в сочетании с дипиридамолом (Курантилом) или клопидогрелом (Плавиксом),антикоагулянтную терапию варфарином(2,5–10 мг 1 раз в сутки в одно и тоже время. Начальная доза для пациентов, которые ранее не применяли варфарин, составляет 5 мг в сутки (2 таблетки) в течение первых 4- х дней. На 5-й день лечения определяется MHO.) или низкомолекулярным гепарином (200 - 400 ЕД/кг в сутки и более (удлиняя время свертываемости крови в 2 раза), вводят подкожно через каждые 6 - 8 ч.) .
Слайд 20прогноз
Большинство пациентов выздоравливают.
В 5–12% случаев (в 25% в случае
лечения позже 10-го дня болезни) формируются и чаще сохраняются коронарные
аневризмы.Летальность при синдроме Кавасаки составляет 0,01–0,1%.
Причина смерти в остром периоде болезни — миокардит или аритмия, в подостром — разрыв коронарной аневризмы, в периоде реконвалесценции — инфаркт миокарда.