Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Топографическая анатомия и оперативная хирургия печени
Содержание
- 1. Топографическая анатомия и оперативная хирургия печени
- 2. План лекции:Анатомия печениГистология печениТопография печениОперации проводимые не
- 3. Печень Это паренхиматозный орган, располагается в правой
- 4. Слайд 4
- 5. Слайд 5
- 6. Сегментарное строение печениСегмент печени –это пирамидальный участок
- 7. Сегментарное строение печени
- 8. Ворота печениЧерез ворота в печень входят печёночная
- 9. Кровоснабжение печениКровь поступает в печень из воротной
- 10. 1 — ductus hepaticus communis; 2 —
- 11. Воротную вену образует слияние верхней брыжеечной , нижней брыжеечной
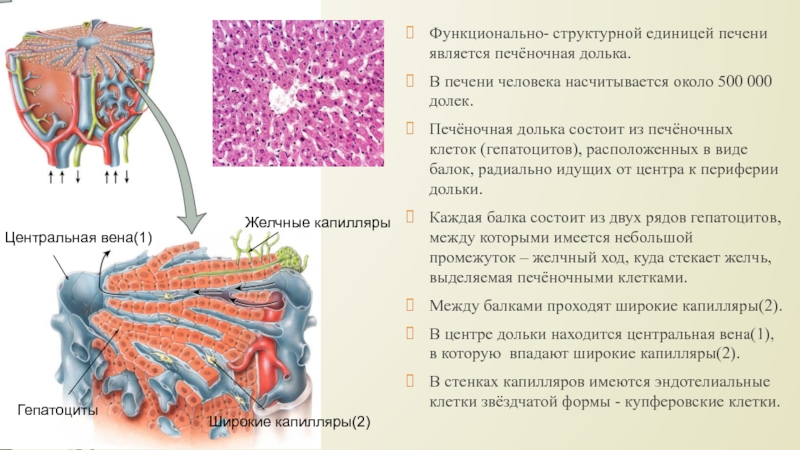
- 12. Центральная вена(1)Широкие капилляры(2)Желчные капиллярыГепатоциты Функционально- структурной единицей
- 13. Строение печеночной долькиВ углах основания находятся ТРИАДЫ
- 14. Морфологические ориентиры ТРИАДА МежДОЛЬКовая АРТЕРИЯ (1-слойный ПЛОСКИЙ эпителий) МежДОЛЬКовая ВЕНА МежДОЛЬКовый Желчный ПРОТОК(1-слойный КУБИЧЕСКИЙ эпителий) ТриадаЖелПрАрт
- 15. Топография печени: 1. Голотопия печень занимает всю
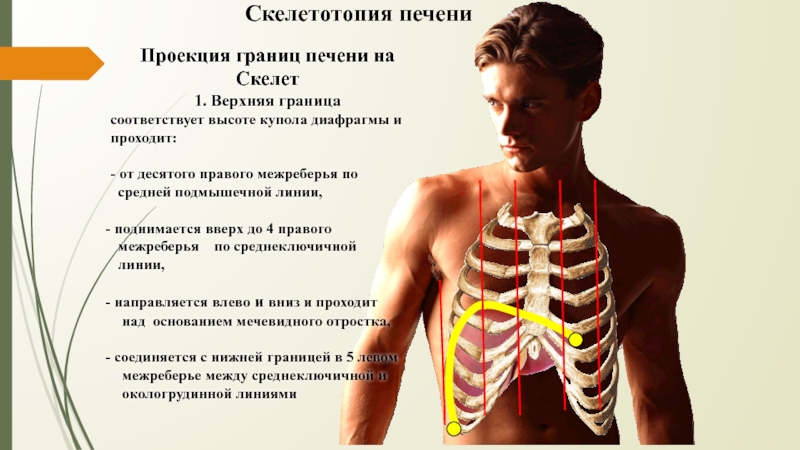
- 16. Проекция границ печени на Скелет1. Верхняя границасоответствует
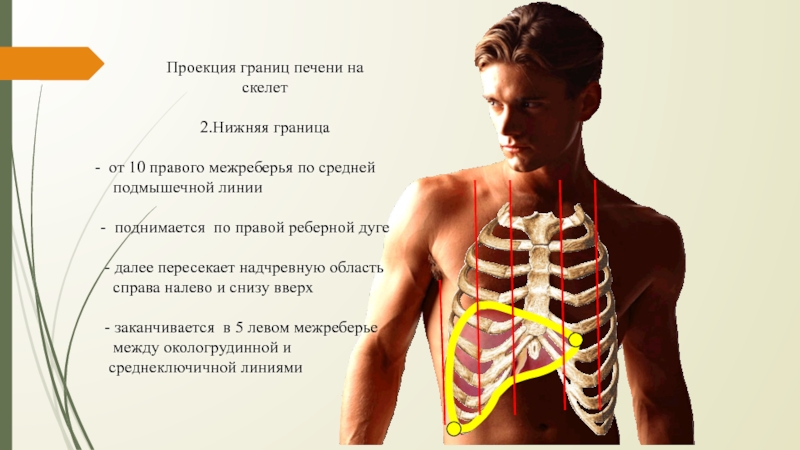
- 17. Проекция границ печени на скелет2.Нижняя граница от
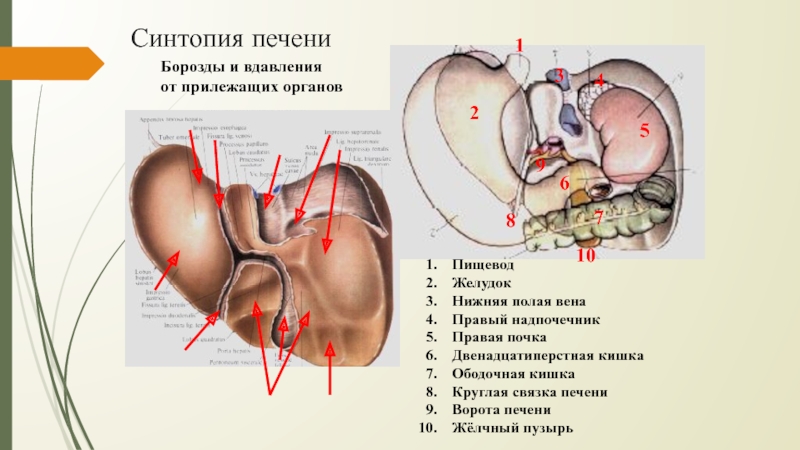
- 18. Синтопия печениПищеводЖелудокНижняя полая венаПравый надпочечникПравая почкаДвенадцатиперстная кишкаОбодочная
- 19. РЕЗЕКЦИЯ ПЕЧЕНИОсновная радикальная операция при ранениях и
- 20. Слайд 20
- 21. Слайд 21
- 22. РЕЗЕКЦИЯ ПЕЧЕНИАтипичная резекция- удаление части органа в
- 23. Слайд 23
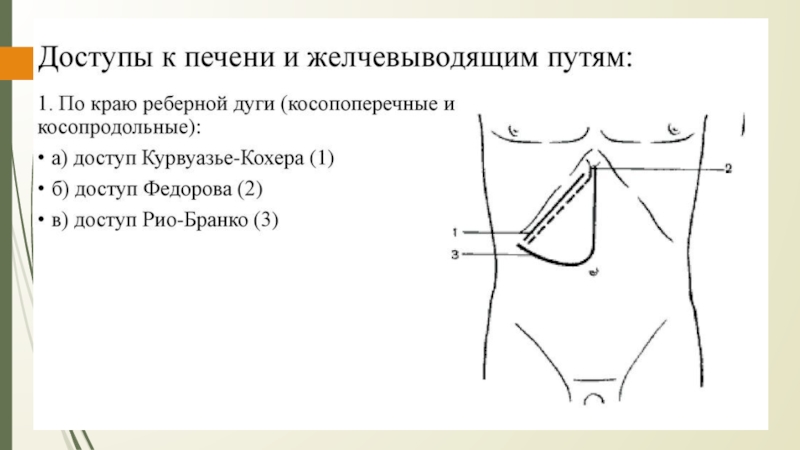
- 24. Оперативные доступы к печени
- 25. Способы остановка кровотечений при операциях на печениВременные
- 26. Особенности наложения швов на паренхиматозные органы: Шов
- 27. Слайд 27
- 28. «П» образные швы с прокладками из (сальника,
- 29. Шов В. В. Иванова (1962), который предложил
- 30. Шов Кузнецова-Пенского:
- 31. “+” шва: вся ткань прошивается и перевязывается,
- 32. Шов Джордана“+” шва: По технике наложения шва,несколько
- 33. Шов Оппеля“+” шва: Шов легко выполним,Достаточно герметичен.
- 34. Шов Телкова
- 35. Шов Овре“+” шва:вся ткань прошивается и перевязывается,
- 36. Критерием эффективности ушивания раны печени считают: отсутствие
- 37. Слайд 37
- 38. Слайд 38
- 39. Спасибо за внимание!
- 40. Скачать презентанцию
План лекции:Анатомия печениГистология печениТопография печениОперации проводимые не печениОперативные доступы к печениМетоды остановки кровотеченийТребования к паренхиматозному швуМетоды наложения гемостатических швов печени
Слайды и текст этой презентации
Слайд 1Топографическая анатомия и оперативная хирургия печени
Выполнили: Васильченко А., Анварбекова Т.,
Майрамбеков
И.
Слайд 2План лекции:
Анатомия печени
Гистология печени
Топография печени
Операции проводимые не печени
Оперативные доступы к
печени
Методы остановки кровотечений
Требования к паренхиматозному шву
Методы наложения гемостатических швов печени
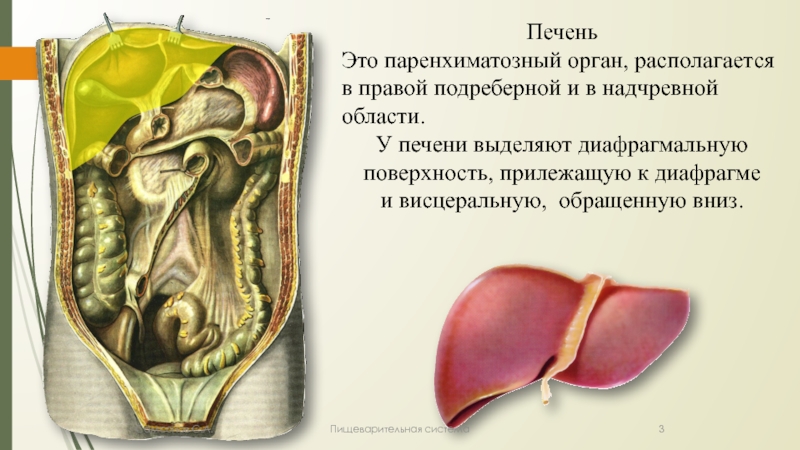
Слайд 3Печень
Это паренхиматозный орган, располагается в правой подреберной и в
надчревной области.
У печени выделяют диафрагмальную поверхность, прилежащую к диафрагме
и висцеральную, обращенную вниз.
Самсонов С.А.
Пищеварительная система
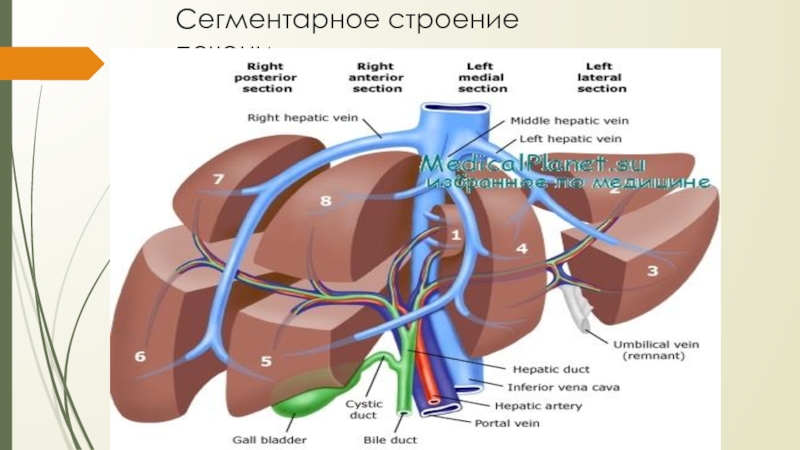
Слайд 6Сегментарное строение печени
Сегмент печени –это пирамидальный участок её паренхимы, прилегающий
к так называемой печёночной триаде: ветвь воротной вены 2-го порядка,
сопутствующая ей ветвь печёночной артерии и соответствующая ветвь печёночного протока.Сегменты, группируясь по радиусам вокруг ворот печени, входят в более крупные самостоятельные участки печени, называемые зонами, или секторами. Различают пять таких секторов.
1. Левый латеральный сектор соответствует II сегменту (моносегментарный сектор).
2. Левый парамедианный сектор образован III и IV сегментами.
3. Правый парамедианный сектор составляют V и VIII сегменты.
4. Правый латеральный сектор включает VI и VII сегменты.
5. Левый дорсальный сектор соответствует I сегменту (моносегментарный сектор).
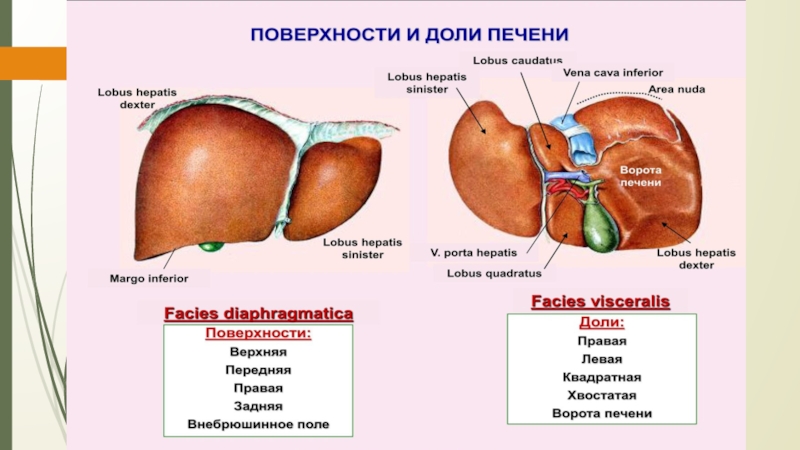
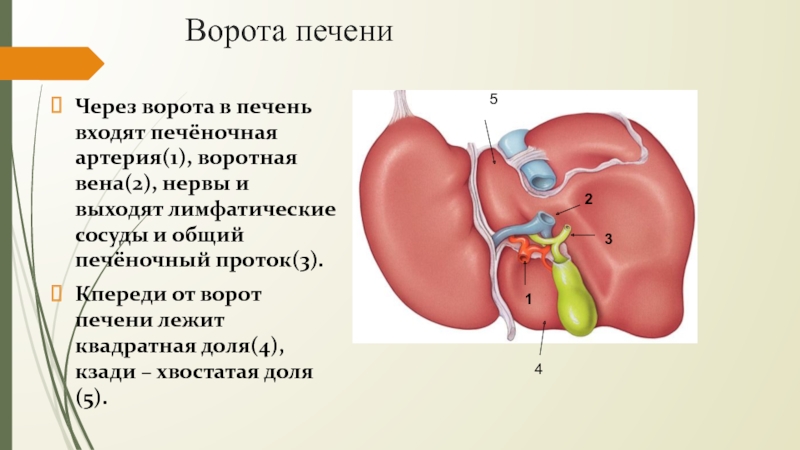
Слайд 8Ворота печени
Через ворота в печень входят печёночная артерия(1), воротная вена(2),
нервы и выходят лимфатические сосуды и общий печёночный проток(3).
Кпереди
от ворот печени лежит квадратная доля(4), кзади – хвостатая доля(5).1
2
3
4
5
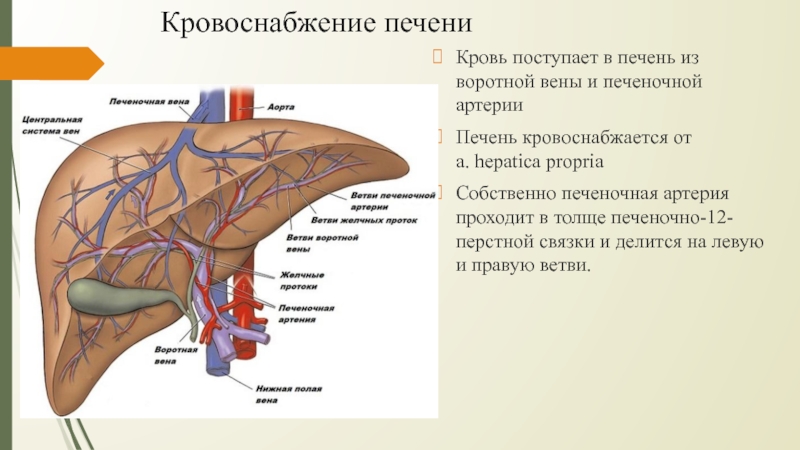
Слайд 9Кровоснабжение печени
Кровь поступает в печень из воротной вены и печеночной
артерии
Печень кровоснабжается от a.
hepatica propriaСобственно печеночная артерия проходит в толще печеночно-12-перстной связки и делится на левую и правую ветви.
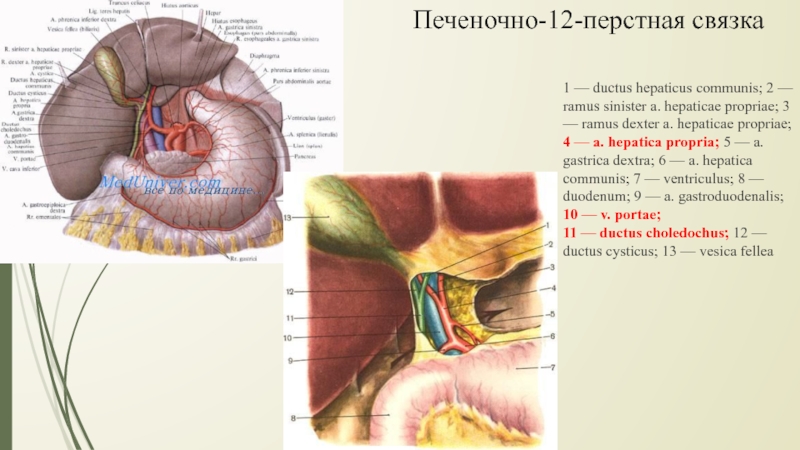
Слайд 101 — ductus hepaticus communis; 2 — ramus sinister a.
hepaticae propriae; 3 — ramus dexter a. hepaticae propriae; 4
— a. hepatica propria; 5 — a. gastrica dextra; 6 — a. hepatica communis; 7 — ventriculus; 8 — duodenum; 9 — a. gastroduodenalis; 10 — v. portae; 11 — ductus choledochus; 12 — ductus cysticus; 13 — vesica felleaПеченочно-12-перстная связка
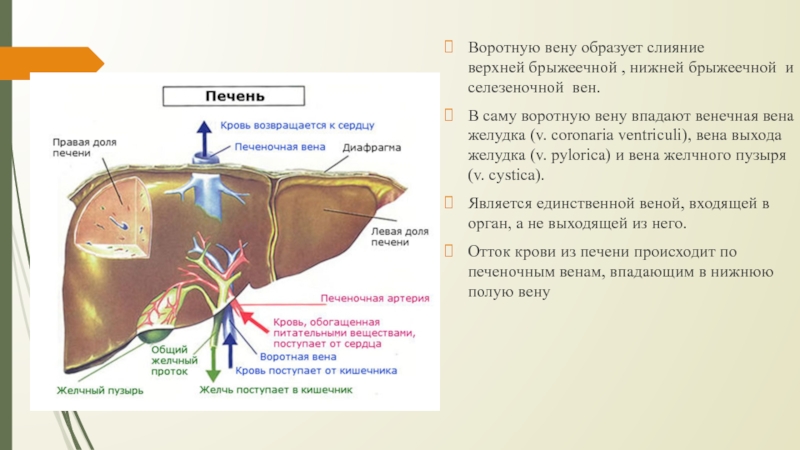
Слайд 11Воротную вену образует слияние верхней брыжеечной , нижней брыжеечной и селезеночной вен.
В саму воротную вену впадают венечная вена желудка (v. coronaria
ventriculi), вена выхода желудка (v. pylorica) и вена желчного пузыря (v. cystica). Является единственной веной, входящей в орган, а не выходящей из него.
Отток крови из печени происходит по печеночным венам, впадающим в нижнюю полую вену
Слайд 12Центральная вена(1)
Широкие капилляры(2)
Желчные капилляры
Гепатоциты
Функционально- структурной единицей печени является печёночная
долька.
В печени человека насчитывается около 500 000 долек.
Печёночная долька состоит
из печёночных клеток (гепатоцитов), расположенных в виде балок, радиально идущих от центра к периферии дольки.Каждая балка состоит из двух рядов гепатоцитов, между которыми имеется небольшой промежуток – желчный ход, куда стекает желчь, выделяемая печёночными клетками.
Между балками проходят широкие капилляры(2).
В центре дольки находится центральная вена(1), в которую впадают широкие капилляры(2).
В стенках капилляров имеются эндотелиальные клетки звёздчатой формы - купферовские клетки.
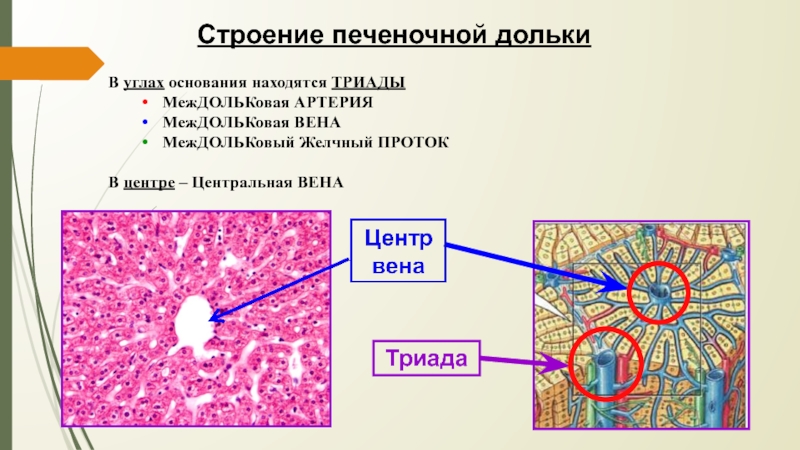
Слайд 13Строение печеночной дольки
В углах основания находятся ТРИАДЫ
МежДОЛЬКовая АРТЕРИЯ
МежДОЛЬКовая
ВЕНА
МежДОЛЬКовый Желчный ПРОТОК
В центре – Центральная ВЕНА
Триада
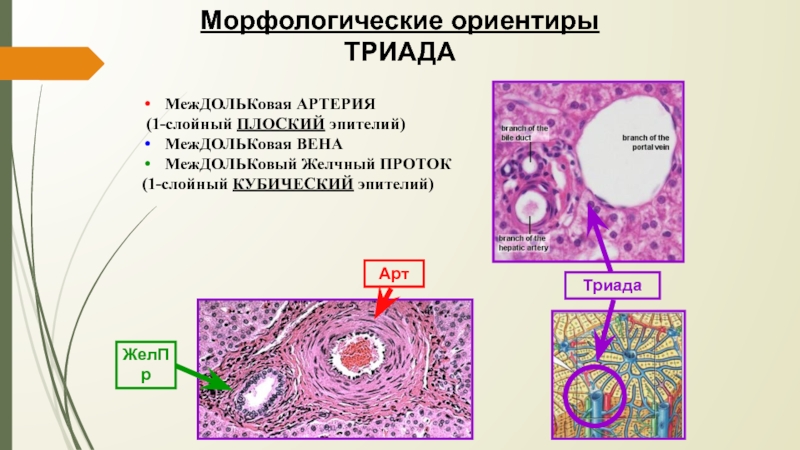
Слайд 14Морфологические ориентиры
ТРИАДА
МежДОЛЬКовая АРТЕРИЯ
(1-слойный ПЛОСКИЙ эпителий)
МежДОЛЬКовая
ВЕНА
МежДОЛЬКовый Желчный ПРОТОК
(1-слойный КУБИЧЕСКИЙ эпителий)
Триада
ЖелПр
Арт
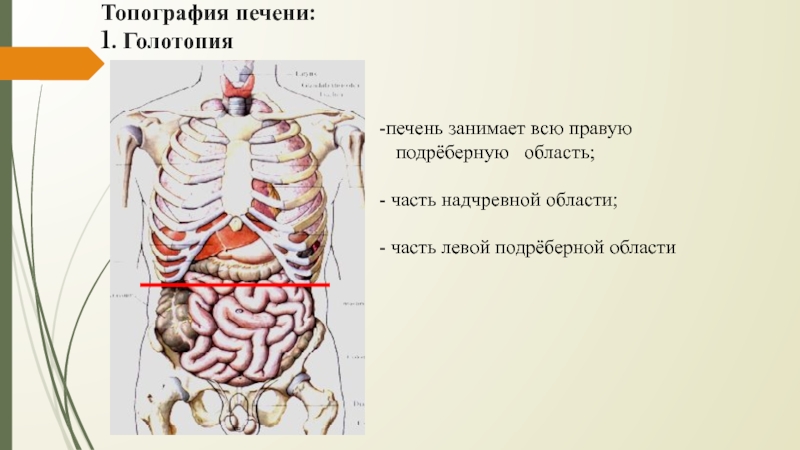
Слайд 15Топография печени:
1. Голотопия
печень занимает всю правую
подрёберную область;
часть надчревной области;
часть левой подрёберной области
Слайд 16Проекция границ печени на
Скелет
1. Верхняя граница
соответствует высоте купола диафрагмы
и проходит:
- от десятого правого межреберья по
средней подмышечной
линии,поднимается вверх до 4 правого
межреберья по среднеключичной
линии,
направляется влево и вниз и проходит
над основанием мечевидного отростка,
соединяется с нижней границей в 5 левом
межреберье между среднеключичной и
окологрудинной линиями
Скелетотопия печени
Слайд 17Проекция границ печени на
скелет
2.Нижняя граница
от 10 правого межреберья
по средней
подмышечной линии
- поднимается по правой реберной дуге
- далее пересекает надчревную областьсправа налево и снизу вверх
- заканчивается в 5 левом межреберье
между окологрудинной и
среднеключичной линиями
Слайд 18Синтопия печени
Пищевод
Желудок
Нижняя полая вена
Правый надпочечник
Правая почка
Двенадцатиперстная кишка
Ободочная кишка
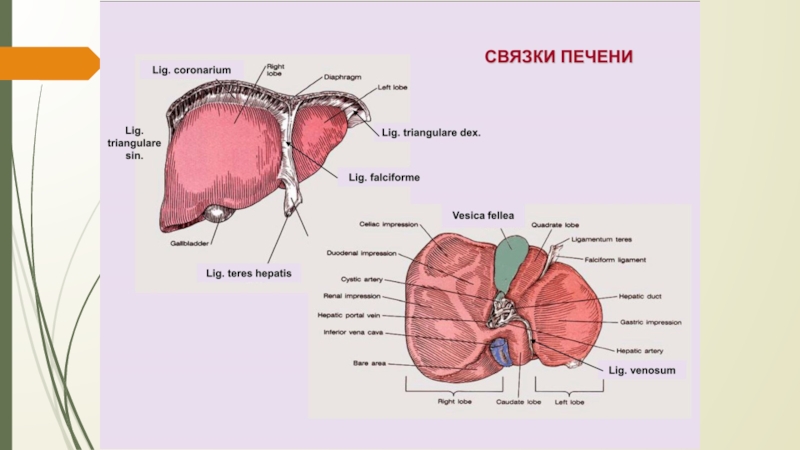
Круглая связка печени
Ворота
печени
Жёлчный пузырь
1
2
3
4
5
6
7
8
9
10
Борозды и вдавления
от прилежащих органов
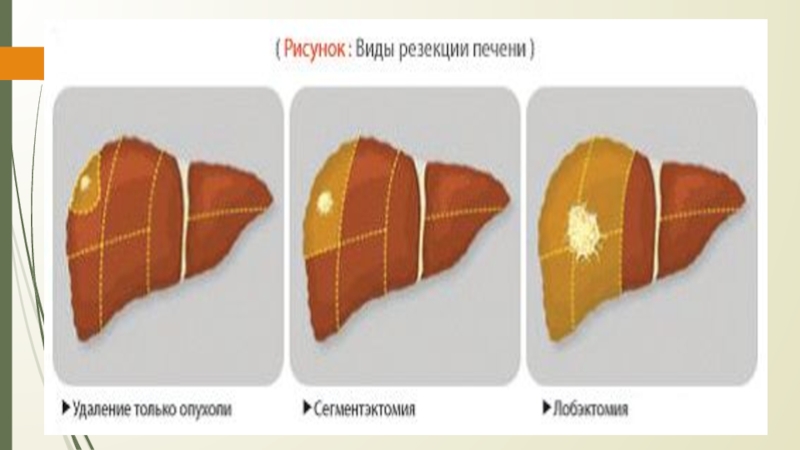
Слайд 19РЕЗЕКЦИЯ ПЕЧЕНИ
Основная радикальная операция при ранениях и опухолях печени
По технике
выполнения
Типичная (анатомическая) – («европейский способ»)
-
с предварительной перевязкой кровеносных сосудов и желчного протока удаляемого участка печени (то есть учитывается анатомическое строение)Преимущество - хороший гемостаз
Недостаток - большой объем удаляемого участка: независимо от очага поражения удаляется сегмент или доля
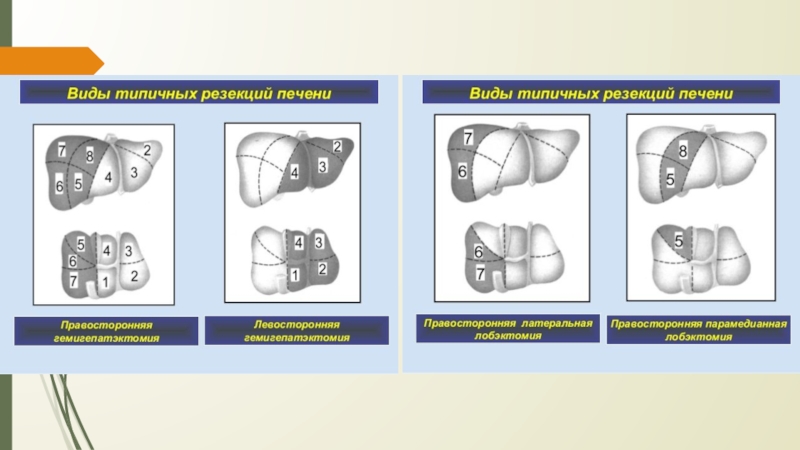
Виды типичной резекции печени:
- гемигепатэктомия (право - и левосторонняя)
- лобэктомия (удаление сектора)
• правосторонняя латеральная
• правосторонняя парамедианная
• левосторонняя парамедианная
- сегментэктомия и субсегментэктомия (изолированное удаление первых 6 сегментов; VII и VIII сегменты отдельно не удаляются, т.к. нарушается отток крови от V и VI сегментов).
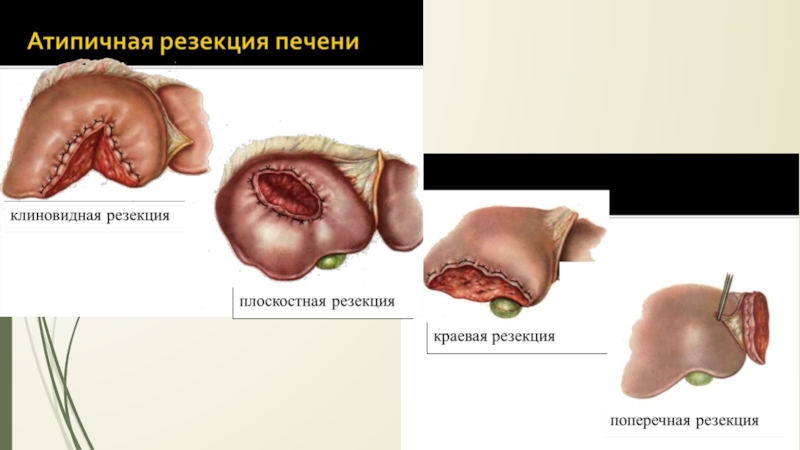
Слайд 22РЕЗЕКЦИЯ ПЕЧЕНИ
Атипичная резекция- удаление части органа в пределах здоровых тканей
с постепенным, по ходу намеченного пересечения печени, раздавливанием пальцами паренхимы
и перевязыванием пальпаторно обнаруженных сосудистых и желчных образований:- краевая
- клиновидная
- поперечная
Преимущество
- более экономна с точки зрения количества удаляемой ткани
- простота и быстрота
Недостаток
- возможность опасных неуправляемых кровотечений
- возможность некрозов остающихся здоровых участков печени из-за перевязки их сосудов и желчных протоков
Слайд 25Способы остановка кровотечений при операциях на печени
Временные
Прием Прингла
Бимануальное сдавление
паренхимы печени
Окончательные
Наложение печеночного шва
Электрокоагуляция, коагуляция горячим воздухом
Использование горячих компресов
Аппликация
фибринового клеяТампонада раны фибриновой губкой
Тампонада раны прядью сальника.
Тампонада раны кусочком аутомышцы.
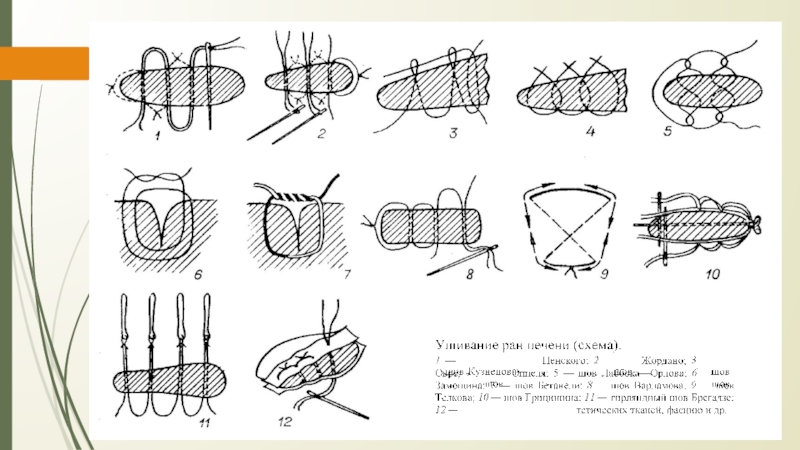
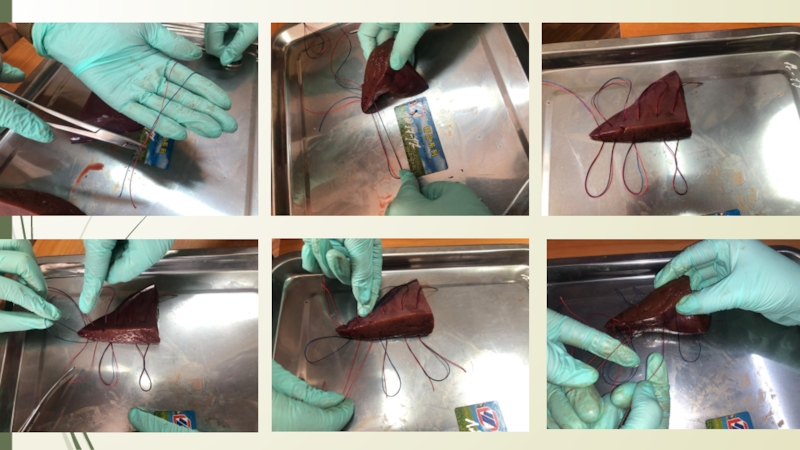
Слайд 26Особенности наложения швов на паренхиматозные органы:
Шов необходимо накладывать так, чтобы
по отношению к сосудам он располагался поперечно. Если рана проходит
параллельно сосудам, шов накладывают через оба её края. В других случаях накладывают два ряда швов по обе стороны раны, после чего нити, находящиеся с противоположных концов шва, связывают.Для остановки паренхиматозного кровотечения целесообразно рану тампонировать сальником, мышцей или использовать гемостатические пленки.
Швы не должны прорезать паренхиму
При затягивании нитей паренхима органа должна сдавливаться равномерно на всём протяжении линии шва.
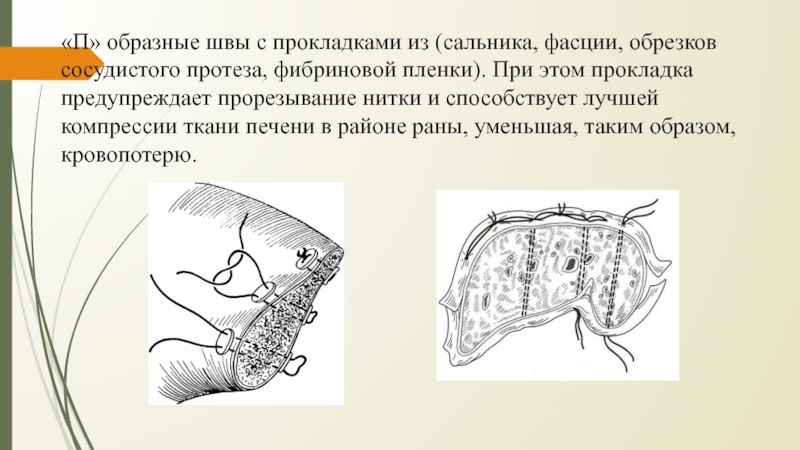
• Для проведения нитей используют иглу с закругленным концом, которая не разрезает, а раздвигает ткань.
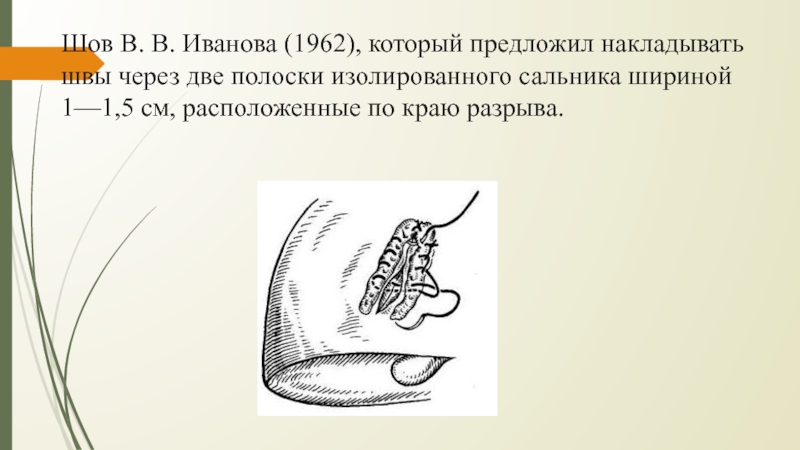
Количество проколов ткани должно быть минимальным.
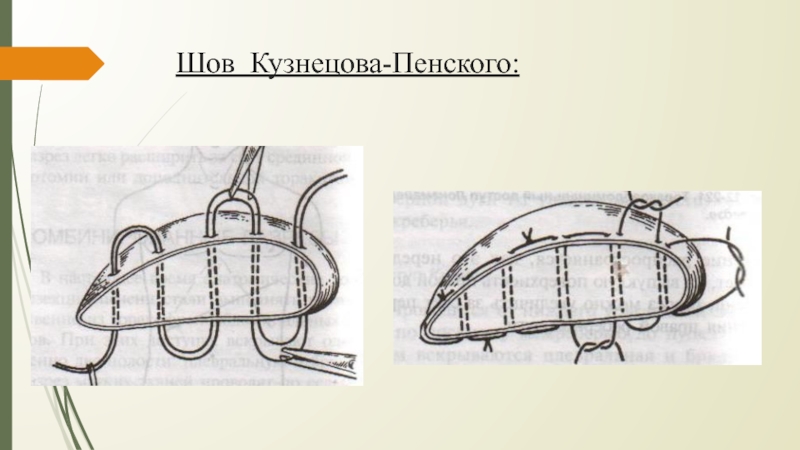
Слайд 28«П» образные швы с прокладками из (сальника, фасции, обрезков сосудистого
протеза, фибриновой пленки). При этом прокладка предупреждает прорезывание нитки и
способствует лучшей компрессии ткани печени в районе раны, уменьшая, таким образом, кровопотерю.Слайд 29Шов В. В. Иванова (1962), который предложил накладывать швы через
две полоски изолированного сальника шириной 1—1,5 см, расположенные по краю
разрыва.Слайд 31“+” шва:
вся ткань прошивается и перевязывается,
все протоки и
сосуды попадают в лигатуру;
надежное обеспечение гемостаза
“-” шва:
путание швов при завязывании
возможно неравномерное затягивание узлов
прорезывание паренхимы
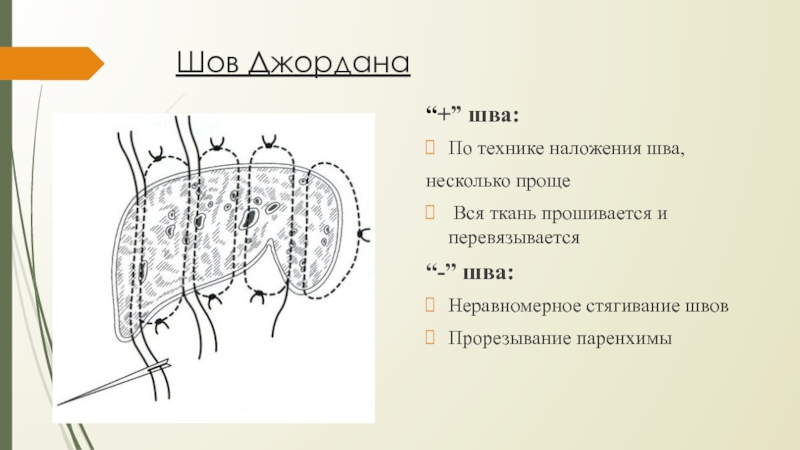
Слайд 32Шов Джордана
“+” шва:
По технике наложения шва,
несколько проще
Вся
ткань прошивается и перевязывается
“-” шва:
Неравномерное
стягивание швовПрорезывание паренхимы
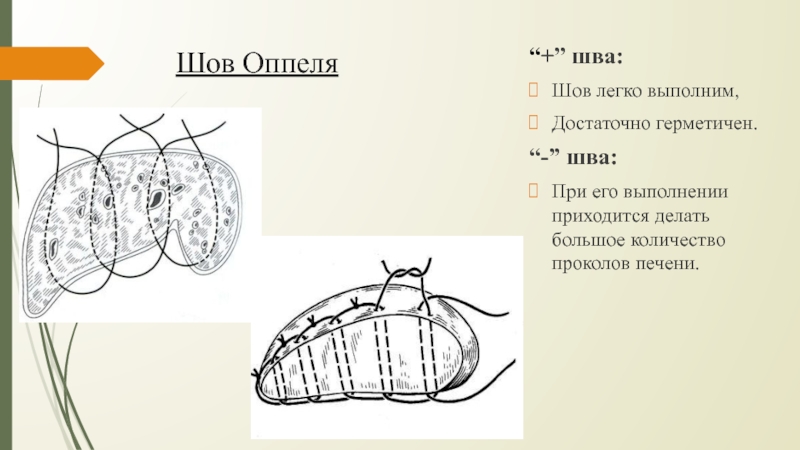
Слайд 33Шов Оппеля
“+” шва:
Шов легко выполним,
Достаточно герметичен.
“-” шва:
При его
выполнении приходится делать большое количество проколов печени.
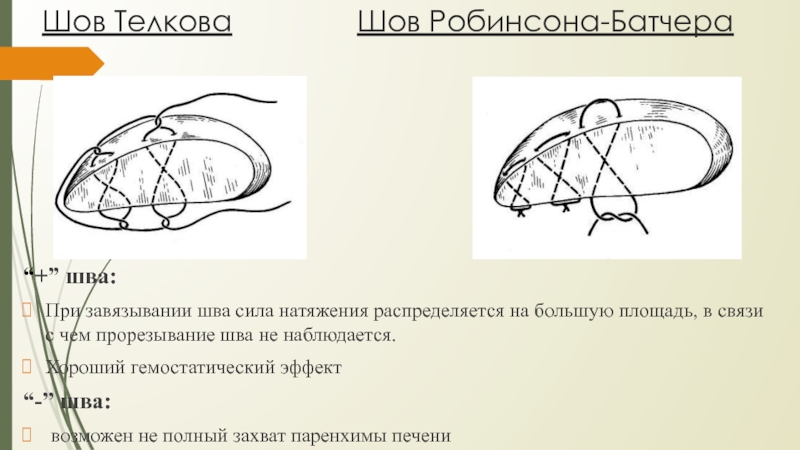
Слайд 34Шов Телкова Шов
Робинсона-Батчера
“+” шва:
При
завязывании шва сила натяжения распределяется на большую площадь, в связи с чем прорезывание шва не наблюдается.Хороший гемостатический эффект
“-” шва:
возможен не полный захват паренхимы печени
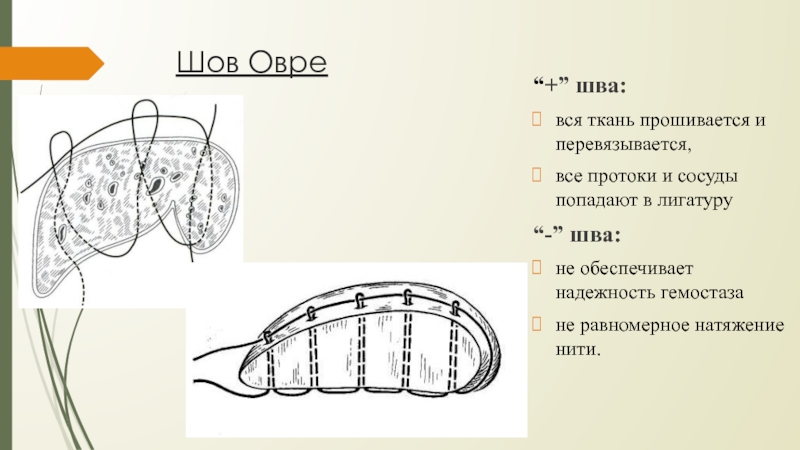
Слайд 35Шов Овре
“+” шва:
вся ткань прошивается и перевязывается,
все протоки и
сосуды попадают в лигатуру
“-” шва:
не обеспечивает надежность гемостаза
не равномерное натяжение
нити.Слайд 36Критерием эффективности ушивания раны печени считают: отсутствие поступления крови через
швы и внутрипеченочной гематомы в течение 15 мин после наложения
швов.Противопоказаниями к наложению шва на паренхиму печени являются:
глубокие повреждения, когда не видно дна раневого канала;
2) интенсивное кровотечение из раны;
3) наличие нежизнеспособных участков паренхимы на расстоянии 5—6 см от краев раны.