Слайд 1Травматический шок.
срс
Выполнила студентка IV –го курса
Факультета ОМ
ТАИРОВА НУРДЖАМАЛ
Группа 12-061-02
Слайд 2Травматический шок
- это общая реакция организма, развивающаяся в ответ
на травму и характеризующаяся расстройством жизненно важных функций организма (кровообращения,
дыхания,обмена, деятельности эндокринных желез).
Эти расстройства выражаются в развитии острой сосудистой и дыхательной недостаточности, гипоксии и метаболического ацидоза.
Слайд 3Организм – саморегулирующаяся система: в ответ на любую внешнюю агрессия
возникают ответные нейроэндокринная и метаболическая реакции.
Если внешнее воздействие не превысило
компенсаторных возможностей, то ответные реакции в конечном итоге приводят к полной компенсации развившихся нарушений метаболизма.
Если же раздражитель превысил пределы компенсаторных возможностей, то наступают расстройства саморегуляции, ведущие к дисфункции всех жизненно важных систем гомеостаза.
Слайд 4Классификация угрожающих состояний по Беркутову:
1. Повреждение жизненно важных органов
2. Повреждения
головного мозга
3. Чистые кровопотери
4. Травматический шок
5. Синдром длительного сдавления
Слайд 5Классификация
шоков травматического генеза:
1. Травматический шок.
Травматический шок при повреждениях грудной
клетки: открытый пневмоторакс, смещение органов средостения, возникновение парадоксального дыхания, кровоизлияние
в плевральную полость.
Травматический шок у раненных в живот: повреждение полого органа, развитие перитонита, повреждение паренхиматозных органов и брыжейки, преобладает кровотечение.
2. Токсический шок – синдром сдавливания.
Слайд 6Спинальный шок
Спинальный шок: бледность, холодный пот, слабый пульс, понижение
АД, параличи, расстройства чувствительности.
Патофизиологическое состояние, характеризующееся нарушением моторной, сенсорной и
рефлекторной функций спинного мозга ниже места травмы.
Шок встречается при травме ствола головного мозга, травме шейного и верхнегрудного отделов позвоночника.
Механизм шока заключается в нарушении регулярных влияний с верхних автономных центров шейного и верхнегрудного отделов.
Брадикардия, гипотензия, гипотермия – основные вегетативные клинические проявления спинального шока.
Слайд 7Гиповолемический шок
Гиповолемический шок – возникает при кровопотерях, сопровождается снижением ОЦК
и развитием соответствующей клиники.
Для оценки стадии гиповолемического шока необходимо
оценить объем кровопотери на основании клинических симптомов и гемодинамических показателей.
Причём, изменения пульса – более точный и быстро меняющийся признак, чем изменения АД.
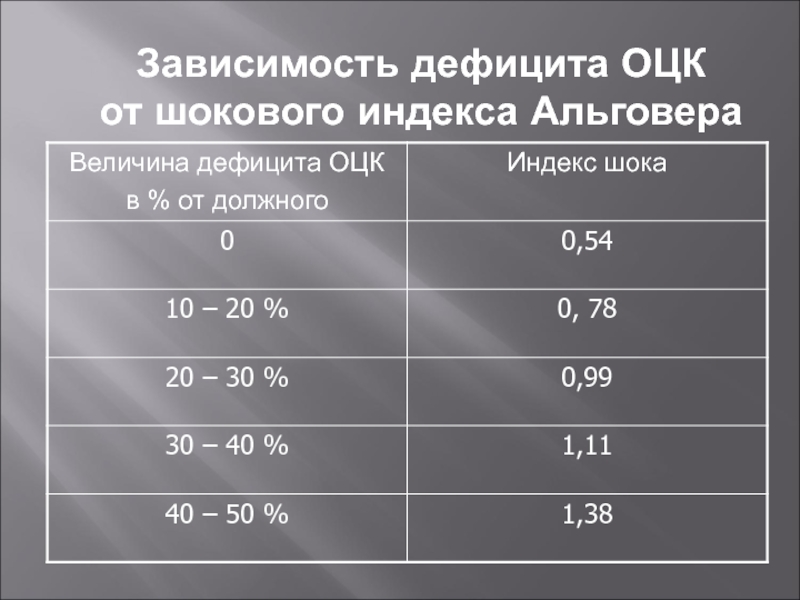
Слайд 8Зависимость дефицита ОЦК
от шокового индекса Альговера
Слайд 9Возникновение травматического шока зависит от:
Тяжести травмы, от силы и длительности
болевого раздражения
Наличия и степени предраспологающих к шоку и отягощающих его
течение факторов (охлаждение, кровопотеря, утомление и т.д.)
Места ранения ( шокогенные зоны)
Слайд 10К развитию травматического шока предрасполагают:
Переохлаждение и перегревание
Физическое переутомление
Голодание
Гиповитаминоз
Радиационные поражения, отягощающие
механическую травму
Отсутствие или недостаточная иммобилизация при переломах и обширных повреждениях
Длительная
нещадящая транспортировка
Дополнительная травма, в. т. ч. операционная
Слайд 11 Таз (мощная шокогенна зона –обширная рецепторная зона + большой объём
кровотечения ) – 1:5
Живот – 1:7
Бедро – 1:20
Зависимость частоты возникновения
травматического шока от локализации повреждения:
Слайд 12Патогенез
Механическое повреждение вызывает сильное болевое раздражение
с возбуждением и перевозбуждением коры головного мозга и подкорковых центров,
которые воздействуют на гипофиз, вызывая усиленное выделение адренокортикотропного гормона, который стимулирует выработку надпочечниками и массивное поступление в кровь катехоламинов, которые вызывают спазм прекапиллярных сфинктеров, артериол и венул. Открываются прямые артериоловенулярные шунты и артериальная кровь поступает в венулы, минуя капилляры, таким образом осуществляется централизация кровообращения.
Со временем надпочечники истощаются, в лишённых кровоснабжения тканях на периферии развивается гипоксия, ацидоз, накапливаются токсические продукты, в результате чего наступает атония венул, затем артериол и прекапиллярных сфинктеров. Кровь депонируется в обширной капиллярной сети на периферии, что проявляется цианозом. Развивается децентрализация кровообращения, уменьшается ОЦК, прогрессивно снижается АД.
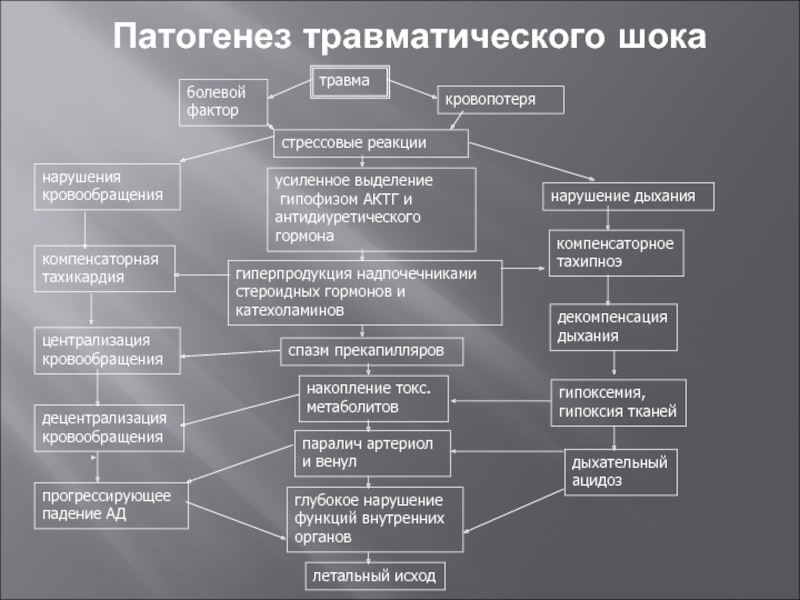
Слайд 13Патогенез травматического шока
травма
болевой фактор
кровопотеря
стрессовые реакции
нарушения
кровообращения
усиленное выделение
гипофизом АКТГ и
антидиуретического гормона
нарушение дыхания
компенсаторная
тахикардия
централизация
кровообращения
децентрализация
кровообращения
прогрессирующее
падение АД
гиперпродукция надпочечниками
стероидных гормонов и
катехоламинов
спазм прекапилляров
накопление токс.
метаболитов
паралич
артериол
и венул
глубокое нарушение
функций внутренних
органов
летальный исход
компенсаторное
тахипноэ
декомпенсация
дыхания
гипоксемия,
гипоксия тканей
дыхательный
ацидоз
Слайд 14Механизм нарушения микроциркуляции
Первый этап
Артериолоспазм направляет кровоток через артериовенозные анастомозы, капиллярная
циркуляция замедляется.
В этих условиях кровь, которая представляет собой суспензию клеток
и частиц, взвешенных в коллоидах плазмы, теряет свою стабильность. Образуют истинные агрегаты клеток и частиц крови, которые выпадают в осадок.
Слайд 15Второй этап
Остановка кровотока в сосудах обмена, т.е. в капиллярах, ведёт
к ишемии ткани, обслуживаемой данным капилляром. Нарастает концентрация кислых метаболитов,
активных полипептидов, но гуморальные механизмы регуляции транскапиллярного обмена не срабатывают, т.к. образовавшиеся агрегаты не пропускают кровь.
На агрегатах эритроцитов оседает фибрин, который растворяется фибринолитической системой. Взамен его осаждается новый, и возникают условия для развития коагулопатии по типу ДВС-синдрома.
Истинные агрегаты эритроцитов скапливаются в капилляре и выключаются из общего кровотока – наступает секвестрация крови. Значительная секвестрация крови сокращает ОЦК. Происходит своеобразное «кровотечение в собственные сосуды».
Слайд 16Третий этап
Генерализованное поражение системы микроциркуляции.
При этом степень поражения различных органов
бывает неодинакова.
Мозг и миокард включаются в эту реакцию в последнюю
очередь, поскольку их сосуды практически лишены альфа-рецепторов, и поэтому капиллярный кровоток в этих органах нарушается не вследствие артериолоспазма, а в результате глубоких генерализованных нарушений гемодинамики и метаболизма.
Остальные органы страдают раньше.
Слайд 17Четвёртый этап
Характеризуется развитием локальных некрозов органов: кишечника, печени, почек, поджелудочной
железы, сердца, вследствие нарушения клеточных лизосомальных мембран.
Слайд 18Реологические расстройства при шоке
ведут к возникновению
синдрома шокового лёгкого (СШЛ)
Физиологические последствия
блокады лёгочных капилляров выражаются в следующем:
Страдает газообмен между кровью и
воздухом, т.к. снижено количество функционирующих капилляров.
Нарушается питание альвеолярной ткани, вследствие чего снижается продукция сурфактанта. Возникает наклонность к ателектазированию. Ишемия альвеолярной ткани увеличивает её проницаемость: лёгкие становятся жёсткими.
На этом фоне усиливается гиповентиляция; повышается давление в системе лёгочной артерии и создаются предпосылки для правожелудочковой недостаточности.
Слайд 19Патогенез травматического шока проходит следующие этапы:
Этап нейроэндокринной реакции, состоящий из
подэтапов: стимуляции, истощения и дезорганизации.
Гемодинамический этап, который проходит следующие подэтапы:
вазоконстрикция, застой, ДВС.
Метаболический этап, подразделяющийся на подэтапы: гипоксии, ферментации и необратимого поражения клеток.
Все эти этапы взаимосвязаны, взаимообусловлены и протекают практически одновременно с постепенным возрастанием структурных поражений от биохимического до анатомо-клинического уровня.
Слайд 20Фазы травматического шока:
Эректильная фаза (фаза возбуждения)
Продолжается несколько минут, в некоторых
случаях 30 минут и более, при очень тяжёлой травме не
улавливается. Развивается в начальный период шока, являясь следствием активации симпато-адреналовой системы. Клиника (определяется дезорганизацией различных отделов ЦНС): больной в сознании, лицо бледное, взгляд беспокойный, человек громко жалуется на боль, кричит. Речевое возбуждение: короткие торопливые фразы, мысли сбивчивые, иногда эйфория.
Чем резче выражено возбуждение в эректильной фазе шока, тем тяжелее течёт торпидная фаза, и, естественно, ухудшается прогноз.
Слайд 21Торпидная фаза (фаза торможения)
Характеризуется угнетением всех жизненно важных функций организма.
Переход возбуждения в торможение в различных отделах нервной системы происходит
не одновременно, в связи с чем некоторое время наряду с очагами торможения продолжают существовать очаги возбуждения, но в конечном счёте торможение становится преобладающим.
Ослабление или исчезновение болей в торпидной фазе свидетельствует о том, что болевые импульсы не достигают коры головного мозга и не проявляются чувством боли. Они блокируются в восходящих путях.
Кора и подкорка не оказывают необходимого регулирующего влияния на жизнедеятельность систем и органов пострадавшего.
Течение торпидной фазы имеет свою специфическую окраску, обусловленную характером и локализацией повреждения, вызвавшего развитие шока.
Слайд 22Клинические проявления
торпидной фазы шока:
I степень – лёгкий шок
Больной заторможен, маскообразное
лицо, температура тела нормальная, ЧДД – 25 в мин, пульс
до 100 в мин, АД выше 95 мм рт. ст., болевая чувствительность понижена.
II степень – шок средней тяжести
Заторможенность, вялая реакция на окружающее, кожа бледная, холодная, зрачки слабо реагируют на свет, пульс 120-140 в мин, АД ниже 90 мм рт. ст., ЧДД до 30 в мин, поверхностное.
III степень – тяжёлый шок
Больной на вопросы отвечает нехотя, кожа и слизистые цианотичные, холодный мелкий пот, зрачки расширены, вяло реагируют на свет, сухожильные и кожные рефлексы снижены, пульс более 130 в мин, нитевидный, АД 70 мм рт. ст., одышка до 40 в мин.
Слайд 23Диагностика шока:
Определение артериального систолического и диастолического давления.
Пульс.
Определение центрального венозного
давления (ЦВД) (в норме 40-100 мм вод. столба).
Определение почасового диуреза
(в норме 25-30 мл).
Определение электролитов крови (особенно Na и К).
Определение КЩС.
Определение ОЦК.
Шоковый индекс:
Слайд 24Тяжёлый шок, при дальнейшем усугублении процесса переходит в терминальные состояния.
Формы терминальных состояний:
Предагональное состояние. Характеризуется спутанным сознанием, не определяющимся, как
правило, АД., пульс нитевидный или не прощупывается, усиливается цианоз. Дыхание поверхностное, частое. Ритм сердечных сокращений и дыхания правильный.
Агональное состояние. Характеризуется отсутствием сознания, глазных рефлексов и реакций на внешние воздействия. Зрачки широкие. Отмечается брадиаритмия. Пульс ощутим только на крупных артериях. Дыхание редкое, судорожное.
Клиническая смерть. Характеризуется остановкой кровообращения и дыхания. Фактически, это время – 5-6 минут – пока клетки коры головного мозга сохраняют жизнеспособность. Клиническая смерть – это промежуточное состояние между жизнью и смертью.
Слайд 25Прогностическая сортировка пострадавших при шоке и терминальных состояниях
В качестве критериев
прогностической оценки М. М. Рожинский выдвигает следующие:
локализация повреждений;
тяжесть повреждений;
общее состояние;
фактор
времени;
простейшие гемодинамические показатели.
Слайд 26Мероприятия профилактики и лечения шока и терминальных состояний
должны быть направлены
на:
Устранение нервно-болевого компонента повреждения;
Устранение последствий крово-, плазмопотери;
Устранение расстройств газообмена;
Устранение метаболических
нарушений.
Слайд 27Первая медицинская помощь на поле боя
Оказывают санитары и санинструкторы.
Основной
задачей является профилактика шока, инфекций и вторичных осложнений.
Могут быть
осуществлены следующие мероприятия:
временная остановка кровотечения;
инъекция анальгетика при помощи шприца-тюбика;
наложение повязки на рану или окклюзионную повязку при открытом пневмотораксе;
иммобилизация подручными средствами;
профилактика асфиксии путём освобождения полости рта, фиксации языка и рациональной укладки;
приём антибиотиков.
Слайд 28Доврачебная медицинская помощь
Оказывается фельдшером.
Предусматривает поддержание функций жизненно важных органов, остановку
кровотечения, борьбу с расстройствами дыхания.
Для выполнения этих задач проводят
следующие мероприятия:
борьба с нарушениями дыхания. Ингаляция кислорода, ИВЛ;
временная остановка кровотечения путём наложения жгута, контроль за показаниями к наложению жгута;
наложение герметизирующей повязки при открытом пневмотораксе и повязок на раны;
введение анальгетиков, сосудистых и дыхательных аналептиков;
иммобилизация;
дача горячего питья.
Слайд 29Первая врачебная помощь (МПП)
Мероприятия включают:
борьбу с асфиксией, вплоть до
интубации, коникотомии и трахеостомии;
временную остановку наружного кровотечения. При этом необходимо
избежать повторного наложения жгута;
проведения новокаиновых блокад, повторное введение анальгетиков;
медикаментозная терапия расстройств жизненных функций и трансфузии при условии остановленного кровотечения до поддержания состояния транспортабельности;
горячее питьё;
проведение ИВЛ портативными дыхательными аппаратами.
При транспортировке больных в ОМЕДБ нужно предусмотреть проведение в пути поддерживающей терапии.
Слайд 30Квалифицированная медицинская помощь (ОМЕДБ)
Помощь оказывают врачи-анестезиологи, анестезисты, реаниматологи.
Все раненные,
находящиеся в шоке, разделяются на 4 группы:
Группа раненных, для которых
оперативное вмешательство является основным противошоковым мероприятием (раненные в живот, грудь, таз, реже – череп), с явлениями выраженной асфиксии, продолжающимся кровотечением. Противошоковая терапия проводится одновременно с оперативным вмешательством.
Пострадавшие с признаками шока, не имеющие показаний к неотложным операциям (термические поражения, закрытые переломы костей таза, конечностей и др.)
Пострадавшие, подлежащие операции после выведения из шока (большинство раненных с повреждениями конечностей).
Раненные после перенесённых оперативных вмешательств, находящиеся в госпитальном отделении в состоянии некупированного шока.
Слайд 31Основные направления в лечении:
Общий темп инфузии должен быть таким, чтобы
восполнить дефицит ОЦК на 70-80% в течение первого часа. Обязательное
условие, особенно при больших объёмах вливаемых жидкостей, подогревание их до температуры тела, иначе может возникнуть холодовая остановка сердца.
В качестве клинических критериев восстановления достаточного ОЦК могут быть использованы следующие:
увеличение почасового диуреза до 45-50 мл;
стабилизация центрального венозного давления до 80-100 мм вод. ст.;
восстановления АД;
урежение пульса;
уменьшение кожно-ректального градиента до 1о;
нормализация окраски ногтевых лож.