Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Тромбофилии Российский университет дружбы народов Кафедра госпитальной терапии
Содержание
- 1. Тромбофилии Российский университет дружбы народов Кафедра госпитальной терапии
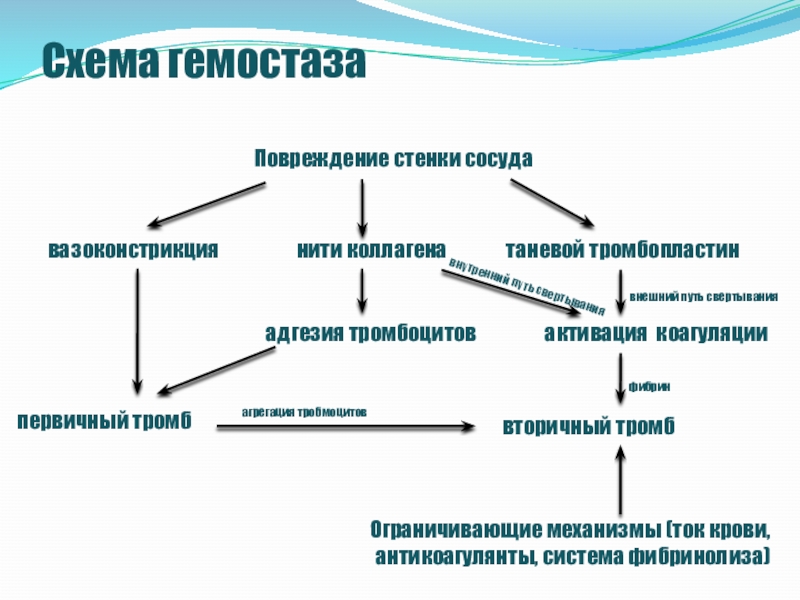
- 2. Схема гемостазавторичный тромбвнешний путь свертывания внутренний путь свертывания фибринагрегация тробмоцитов
- 3. ОСНОВНЫЕ ФИЗИОЛОГИЧЕСКИЕ АНТИКОАГУЛЯНТЫ. ГРУППА А (ПЕРВИЧНЫЕ).Наименование Ведущий механизм действия
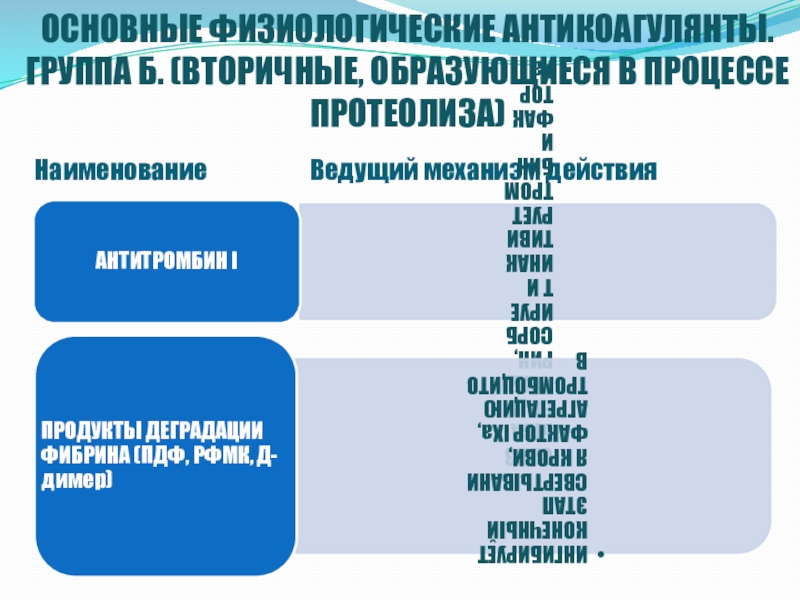
- 4. ОСНОВНЫЕ ФИЗИОЛОГИЧЕСКИЕ АНТИКОАГУЛЯНТЫ. ГРУППА Б. (ВТОРИЧНЫЕ, ОБРАЗУЮЩИЕСЯ В ПРОЦЕССЕ ПРОТЕОЛИЗА)Наименование Ведущий механизм действия
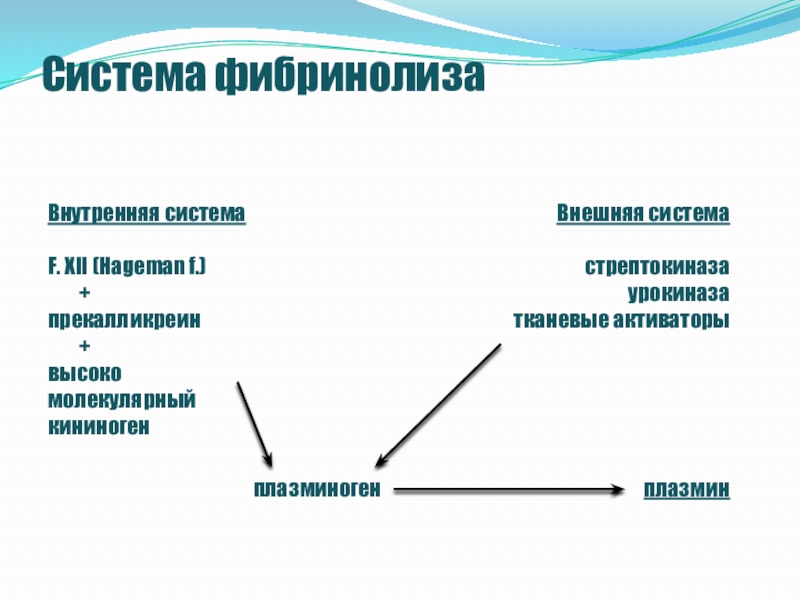
- 5. Система фибринолиза
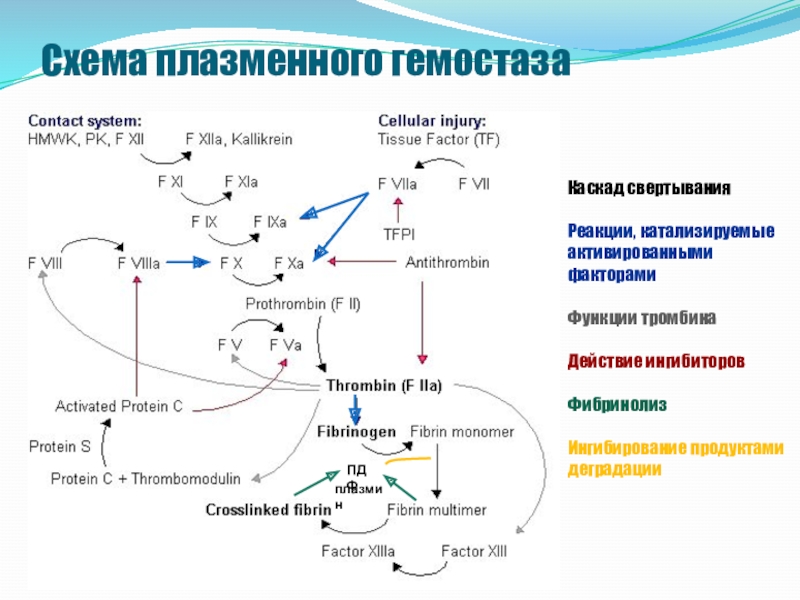
- 6. Схема плазменного гемостазаКаскад свертывания Реакции, катализируемые активированными факторами Функции тромбинаДействие ингибиторовФибринолизИнгибирование продуктами деградации ПДФплазмин
- 7. Тромбофилии- патологические сдвиги в системе гемостаза, приводящие к развитию тромбозов, ишемий, инфарктов органов.
- 8. Классификация тромбофилийГематогенныеФормы, обусловленные нарушением сосудисто-тромбоцитарного гемостазаФормы, обусловленные
- 9. Клинические проявления тромбофилийАртериальные и венозные тромбозы с
- 10. Гематогенные тромбофилии I. Тромбофилии вследствие нарушения
- 11. II. Тромбофилии вследствие дефицита естественных антикоагулянтовдефицит АТ-III;дефицит
- 12. III. Тромбофилии, связанные с отсутствием, аномалией или
- 13. IV. Тромбофилии, обусловленные нарушением фибринолизадефицит или аномалия
- 14. V. Метаболические тромбофилиипри гиперлипидемиях и атеросклерозе;при диабете и диабетической ангиопатии;при гипергомоцистеинемии.
- 15. Негематогенные тромбофилии I. Гемореологические тромбофилиизамедление тока крови;шок (любого генеза);ускорение тока крови в местах сужения сосудов.
- 16. II. Аутоиммунные и инфекционно-иммунные тромбофилииантифосфолипидный синдром;вирусные тромбовасулиты;бактериальный эндокардит и другие виды сепсиса.
- 17. III. Паранеопластические тромбоэмболические синдромы (синдром Труссо)IV. Ятрогенная
- 18. Наследственные (генетические детерминированные) тромбофилииНаиболее частые:резистентность Va
- 19. Резистентность фактора Va к протеину Сточечная мутация
- 20. Дефицит АТ IIIСамая частая форма наследственной тромбофилии
- 21. Дефицит плазминогенане генерируется плазмин – блок фибринолиза;гомозиготное
- 22. Дефицит протеина Спротеин С активируется комплексом тромбин-тромбомодулин;cинтезируется
- 23. Дефицит протеина Sпротеин S присутсвует в двух
- 24. Наследственная гипергомоцистеинемияДеффект метилтетрагидрофолатредуктазы или цистатион-b-синтетазы;прямое и опосредованое
- 25. Клинические проявления тромбофилийтромбозы поверхностных вен острый тромбоз
- 26. Клинические проявления тромбофилийТЭЛА (немотивированная одышка в покое,
- 27. Диагноз:Анамнез (семейный анамнез при наследственных тромбофилиях, сопутствующие
- 28. ЛечениеОпределяетсяФормой тромбофилииКлинической картиной
- 29. ЛечениеОстрый венозный тромбоз и ТЭЛА:1. Гепарин 5000
- 30. ЛечениеАртериальный тромбоз:1. тромбэктомия или тромболизис;2. гепарин или
- 31. Коррекция гемостаза при некоторых формах тромбофилий
- 32. Коррекция гемостаза при некоторых формах тромбофилий
- 33. Коррекция гемостаза при некоторых формах тромбофилий
- 34. Коррекция гемостаза при некоторых формах тромбофилий
- 35. Профилактика тромбозов и ТЭЛАПри рецидивирующих тромбозах в
- 36. Оценка эффективностиКлинически – снижение отечности, болезненности, рентгенологические
- 37. Прогноз наследственных тромбофилийзависит от своевременности и адекватности
- 38. Антифосфолипидный синдром- приобретеная тромбофилия иммунного генеза.Под АФС
- 39. Антифосфолипидный синдромЭпидемиологияЗанимает первое место среди всех причин приобретенных тромбозов;Выявляется в 25% среди больных с тромбозами.
- 40. Антифосфолипидный синдромКлассификацияКлиническая:первичный АФС;вторичный АФС;катастрофический АФССерологическая:серопозитивный АФС:- с наличием волчаночного антикоагулянта;- без волчаночного антикоагулянта;серонегативный АФС
- 41. Антифосфолипидный синдромЭтиология (вторичный АФС):аутоиммунные заболевания (СКВ, системный
- 42. Антифосфолипидный синдромПатогенез:выработка АФА и/или волчаночного антикоагулянта (Ig
- 43. Антифосфолипидный синдромПатогенез:при образовании АТ к протеину С
- 44. Антифосфолипидный синдромКлиника:поражение сосудов малого и среднего калибра
- 45. Антифосфолипидный синдромКлиника:НЕВРОЛОГИЧЕСКИЕ НАРУШЕНИЯ:церебральная ишемия (рецидивирующая);рецидивирующие инсульты;деменция, нарушение
- 46. Антифосфолипидный синдромКлиника:ПОРАЖЕНИЕ ГЛАЗ: тромбозы артерий, вен, сетчатки;ПОРАЖЕНИЯ
- 47. Антифосфолипидный синдромДиагностика:клинический анализ крови;общий анализ мочи;коагулограмма +
- 48. Антифосфолипидный синдромЛечение:ПРИ ПЕРВИЧНОМ АФС: без клинический проявлений
- 49. Антифосфолипидный синдромЛечение:ПРИ ОСТРОМ ТРОМБОЗЕ: антиагреганты + НМГ;ПРИ
- 50. Антифосфолипидный синдромЛечение катастрофического АФС:введение препаратов АТ III,
- 51. Антифосфолипидный синдромПрогноз:определяется тяжестью клинических проявлений;тяжестью основного заболевания;тромбоэмболическими осложнениями.
- 52. Спасибо за внимание.
- 53. Скачать презентанцию
Схема гемостазавторичный тромбвнешний путь свертывания внутренний путь свертывания фибринагрегация тробмоцитов
Слайды и текст этой презентации
Слайд 1
Тромбофилии
Российский университет дружбы народов
Кафедра госпитальной терапии с курсом клинической лабораторной
диагностики
Слайд 2Схема гемостаза
вторичный тромб
внешний путь свертывания
внутренний путь свертывания
фибрин
агрегация тробмоцитов
Слайд 3ОСНОВНЫЕ ФИЗИОЛОГИЧЕСКИЕ АНТИКОАГУЛЯНТЫ.
ГРУППА А (ПЕРВИЧНЫЕ).
Наименование
Ведущий механизм действия
Слайд 4ОСНОВНЫЕ ФИЗИОЛОГИЧЕСКИЕ АНТИКОАГУЛЯНТЫ. ГРУППА Б. (ВТОРИЧНЫЕ, ОБРАЗУЮЩИЕСЯ В ПРОЦЕССЕ ПРОТЕОЛИЗА)
Наименование
Ведущий механизм действия
Слайд 6Схема плазменного гемостаза
Каскад свертывания
Реакции, катализируемые активированными
факторами
Функции тромбина
Действие
ингибиторов
Фибринолиз
Ингибирование продуктами деградации
ПДФ
плазмин
Слайд 7Тромбофилии
- патологические сдвиги в системе гемостаза, приводящие к развитию тромбозов,
ишемий, инфарктов органов.
Слайд 8Классификация тромбофилий
Гематогенные
Формы, обусловленные нарушением сосудисто-тромбоцитарного гемостаза
Формы, обусловленные дефицитом или аномалией
физиологических антикоагулянтов
Формы, связанные с отсутствием, гиперпродукцией или аномалией плазменных факторов
свертывания крови (прокоагулянтов)Формы, связанные с нарушением фибринолиза
Метаболические формы
Негематогенные
Гемореологические формы
Аутоиммунные и инфекционно-иммунные формы
Паранеопластический тромбоэмболический синдром
Ятрогенные (в том числе медикаментозные) формы
Слайд 9Клинические проявления тромбофилий
Артериальные и венозные тромбозы с ишемией органов
Невынашивание беременности
(до 40%)
Высокий риск метастазирования
Риск тромбозов при приеме контрацептивов
Риск тромбозов при
длительной неподвижностиСлайд 10Гематогенные тромбофилии
I. Тромбофилии вследствие нарушения сосудисто-тромбоцитарного гемостаза
гипертромбоцитозы;
при повышенной агрегабельности тромбоцитов
(синдром вязких или липких тромбоцитов);
повышенная продукция фактора Виллебранда сосудистым эндотелием
(дефицит или аномалия фактора ADAMTS-13)Слайд 11II. Тромбофилии вследствие дефицита естественных антикоагулянтов
дефицит АТ-III;
дефицит протеина С;
дефицит протеина
S;
дефицит кофактора II гепарина;
дефекты тромбомодулина;
гиперпродукция богатого гистидином гликопротеина.
Слайд 12III. Тромбофилии, связанные с отсутствием, аномалией или гиперпродукцией свертывающих факторов
(прокоагулянтов).
тромбогенная дисфибриногенемия;
атипичный фибриноген (гепатома);
повышение уровня и активности фактора VII
(проконвертина);гиперпродукция фактора VIII;
повышение резистентности фактора V к активированному протеину С;
аномалия фактора II (протромбина);
дефицит фактора XII.
Слайд 13IV. Тромбофилии, обусловленные нарушением фибринолиза
дефицит или аномалия плазминогена;
вторичные гипоплазминогенемии;
нарушение продукции
тканевого активатора плазминогена (ТПА);
повышение содержания в плазме ингибитора активатора плазминогена
(РАI-1) и α2-антиплазмина;нарушения фибринолиза, связанные с наследственным дефицитом фактора ХII и каллекреин-кининовой системы;
гипофибринолиз с наследственным дефицитом протеинов С и S.
Слайд 14V. Метаболические тромбофилии
при гиперлипидемиях и атеросклерозе;
при диабете и диабетической ангиопатии;
при
гипергомоцистеинемии.
Слайд 15Негематогенные тромбофилии
I. Гемореологические тромбофилии
замедление тока крови;
шок (любого генеза);
ускорение тока крови
в местах сужения сосудов.
Слайд 16II. Аутоиммунные и инфекционно-иммунные тромбофилии
антифосфолипидный синдром;
вирусные тромбовасулиты;
бактериальный эндокардит и другие
виды сепсиса.
Слайд 17III. Паранеопластические тромбоэмболические синдромы (синдром Труссо)
IV. Ятрогенная (в том числе
медикаментозная) тромбофилия
гормональные эстрогеновые и прогестиновые препараты;
L-аспарагиназа и другие цитостатики.
Слайд 18Наследственные (генетические детерминированные)
тромбофилии
Наиболее частые:
резистентность Va к протеину С;
дефицит АТ
III;
дефицит протеина С;
дефицит протеина S;
наследственная гипергомоцистеинемия;
тромбогенные дисфибриногенемии;
мутация гена протромбина G20210А;
формы,
связанные нарушением фибринолиза;комбинированные тромбофилии.
Слайд 19Резистентность фактора Va к протеину С
точечная мутация гена V –
аномалия фактора V Лейден;
формирование устойчивости Va и VIIIa к протеину
С;повышение тромбогенного потенциала свертывающей системы;
рецидивирующие флеботромбозы и тробмоэмболии.
Слайд 20Дефицит АТ III
Самая частая форма наследственной тромбофилии (3-4% всех тробмозов);
самый
сильный антикоагулянт – многофакторное действие (ингибирует все факторы свертывания внешнего
пути, тромбин);при действии гепарина действие усиливается в 1000 раз;
аутосомно-доминантный тип наследования;
венозные и артериальные тромбозы;
пик 15-35 лет.
Слайд 21Дефицит плазминогена
не генерируется плазмин – блок фибринолиза;
гомозиготное носительство не совместимо
с жизнью;
гетерозигоное носительство проявляется во взрослом возрасте;
клинические проявления схожи с
дефицитом АТ III;положительный эффект вызывает назначение стероидов (даназол, стенолон) 10 мг/день – длительно.
Слайд 22Дефицит протеина С
протеин С активируется комплексом тромбин-тромбомодулин;
cинтезируется в печени, витамин
К-зависимый фактор;
аутосомно-рецессивный тип наследования;
гомозиготное носительство – смерть в период новорожденности;
частота
гетерозиготного носительства 1/16000 чел.;нарушение функции блокирования Va и VIII a, нейтрализация PAI-1;
рецидивирующие венозные тромбозы и тромбоэмболии;
характерны некрозы кожи при лечении непрямыми антикоагулянтами.
Слайд 23Дефицит протеина S
протеин S присутсвует в двух видах – свободный
и связаный;
свободный – активный антикоагулянт, кофактор протеина С;
наследование по аутосомно-доминантному
типу с неполной пенентрантностью;гомозиготное носительство не описано;
рецидивирующие венозные тромбозы и тромбоэмболии;
характерны некрозы кожи при лечении непрямыми антикоагулянтами.
Слайд 24Наследственная гипергомоцистеинемия
Деффект метилтетрагидрофолатредуктазы или цистатион-b-синтетазы;
прямое и опосредованое действие на эндотелий,
что обуславливает снижение активации тромбомобулина и протеина С, увеличение содержания
тканевого тромбопластина;повышение агрегации тромбоцитов;
ранее развитие ареросклероза, артериальные и венозные тромбозы.
Слайд 25Клинические проявления тромбофилий
тромбозы поверхностных вен
острый тромбоз (температура, болезненность, уплотнение
подкожной клетчатки, покраснение кожи, образование плотного тяжа);
подострый тромбоз;
рецидивирующие тробмозы;
тромбозы глубоких
вен (боли, цианоз, отек конечности, трофические расстройства, флегмоны, ТЭЛА);Слайд 26Клинические проявления тромбофилий
ТЭЛА (немотивированная одышка в покое, боли в грудной
клетке, кашель, кровохарканье, повышение температуры, падение АД, коллапс, церебральные нарушения);
Артериальные
тромбозы (боль, симптомы зависят от локализации):Ишемия I степени: онемение, похолодание конечности, парэстезии, боль;
Ишемия II степени: нарушение чувствительности, активных движений в суставах;
Ишемия III степени: субфасциальный отек, гангрена;
Слайд 27Диагноз:
Анамнез (семейный анамнез при наследственных тромбофилиях, сопутствующие заболеания при приобретенных);
Клиническая
картина;
Данные лабораторных исследований (развернутая коагулограмма с определением уровня факторов свертывания
и физиологических антикоагулянов, агрегатограмма, диагностика полиморфизма генов тромбогенности методом ПЦР);Инструментальные методы (УЗИ, дуплексное сканирование сосудов, ангиография, ЭХО КГ, сцинтиграфия легких, КТ, МРТ …);
Слайд 29Лечение
Острый венозный тромбоз и ТЭЛА:
1. Гепарин 5000 ЕД болюсно в/в,
далее непрерывная инфузия 1000-1500 ЕД/час (под контролем АЧТВ каждые 4-6
часов);2. Перевод на НМГ:
Надропарин (фраксипарин) п/к 0,6 – 2 мл/сут (в зависимости от массы тела) или эноксапарин (клексан) п/к 1-2 мг/кг – 7-10 сут., затем снижение дозы – поддерживающая терапия (1/2 дозы).
При ТЭЛА:
тромболизис: стрептокиназа 250000 МЕ в течение 30 мин., урокиназа 4400 ЕД/кг в течение 10 мин., далее поддерживающая доза или рекомбинантный t-PA (алтеплаза) 100 мг в течение 2 часов;
тромбэктомия.
Слайд 30Лечение
Артериальный тромбоз:
1. тромбэктомия или тромболизис;
2. гепарин или НМГ + аникоагулянты:
ацетилсалициловая
кислота внутрь 100-300 мг/сут.
или клопедогрел (плавикс) внутрь 300 мг/первые сутки,
затем 75 мг/cут.;3. поддреживающая терапия (1/2 дозы).
Слайд 31Коррекция гемостаза при некоторых формах тромбофилий
При резистентности Va
к активированному протеину С, при дефиците протеина С и S,
АТ III, фактора XII, при тромбогенных дисфибриногенемиях в острый период артериального или венозного тромбоза и ТЭЛА проводят трансфузии СЗП: 800 – 1000 мл/сут.Слайд 32Коррекция гемостаза при некоторых формах тромбофилий
При дефиците протеина
С в острый период:
Дротрекогин альфа (рекомбинантный активированный протеин С) в/в
со скоростью 24 мкг/кг/ч в течении 96 часов.Слайд 33Коррекция гемостаза при некоторых формах тромбофилий
При резистентности Va
к активированному протеину С, при дефиците протеина С и S
в подострый период терапия сулодексидом и антиагрегантами:сулодексид внутрь 250 мг/2 раза в сут. в течение 2-3 месяцев;
+
ацетилсалициловая кислота внутрь после еды 75-150 мг/сут. длительно или
клопедогрел (плавикс) внутрь 37,5 мг/сут. (1/2 табл) длительно.
Слайд 34Коррекция гемостаза при некоторых формах тромбофилий
При дефиците
АТ III в острый период:
концентрат АТ III в/в 1000 –
1500 ЕД/сут. в первые 3 - 4 дня, далее 1 р/3 сут. (содержание АТ III поддерживается выше 70%).При дефиците АТ III в подострый период:
варфарин внутрь 2,5 – 5 мг/сут. 1р/сут в одно и то же время суток с контролем МНО (2,0 – 3,5) еженедельно
или в сочетании с
ацетилсалициловой кислотой внутрь после еды 75-150 мг/сут. длительно или
клопедогрел (плавикс) внутрь 37,5 мг/сут. длительно (МНО 2).
Слайд 35Профилактика тромбозов и ТЭЛА
При рецидивирующих тромбозах в анамнезе - непрямые
антикоагулянты: варфарин (МНО 2-3,5).
При патологии протеина С – сулодексид внутрь
250 мг/2 раза в сутки 2-3 месяца.При микроциркуляторных нарушениях – ангиопротекторы: антистакс, детралекс, танакан, флебодиа, этамзилат.
При гипергомоцистеинемии - дополнительно внутрь комплекс витаминов В6, В12, В9 в течение 2 мес. 3 раза в год.
Слайд 36Оценка эффективности
Клинически – снижение отечности, болезненности, рентгенологические улучшения при ТЭЛА.
варфарин - МНО 2-3,5, в сочетании с антиагрегантами - МНО
2;НФГ (гепарин) – АЧТВ 1,5-2 нормы;
НМГ (фраксипарин) – анти-Xa активность в плазме 0,3 – 0,7 ЕД;
антиагреганты – индуцированая агрегация тробмоцитов.
Контроль за лечением
Слайд 37Прогноз наследственных тромбофилий
зависит от своевременности и адекватности антитромботической профилактики;
зависит от
степени дисфункции органов;
тромбозы глубоких вен могут осложниться ТЭЛА.
Слайд 38Антифосфолипидный синдром
- приобретеная тромбофилия иммунного генеза.
Под АФС понимают симптомокомплекс, сочетающий
определенные клинические признаки и лабораторные данные – наличие антифосфолипидных антител
в сочетании с артериальными тромбозами, синдромом потери плода, имунной тромбоцитопенией и/или неврологическими расстойствами.Слайд 39Антифосфолипидный синдром
Эпидемиология
Занимает первое место среди всех причин приобретенных тромбозов;
Выявляется в
25% среди больных с тромбозами.
Слайд 40Антифосфолипидный синдром
Классификация
Клиническая:
первичный АФС;
вторичный АФС;
катастрофический АФС
Серологическая:
серопозитивный АФС:
- с наличием волчаночного антикоагулянта;
-
без волчаночного антикоагулянта;
серонегативный АФС
Слайд 41Антифосфолипидный синдром
Этиология (вторичный АФС):
аутоиммунные заболевания (СКВ, системный васкулит, узелковый периартериит);
аллергические
заболевания;
инфекции (ВИЧ, HCV, ЦМВ, микоплазмоз);
опухоли;
лимфопролиферативные заболевания;
заболевания печени;
ХПН;
заболевания клапанов сердца;
асимптоматическая циркуляция
АФА (АФ антител).При отсутствии – первичный АФС
Слайд 42Антифосфолипидный синдром
Патогенез:
выработка АФА и/или волчаночного антикоагулянта (Ig G, M), которые
ингибируют отрицательно заряженные фосфолипиды;
связывание с эндотелием;
подавление синтеза простациклина – наиболее
мощного естественного ингибитора агрегации, стимуляция синтеза VWF, индукция TФ;связывание с гепарином – блок активации АТ III;
Слайд 43Антифосфолипидный синдром
Патогенез:
при образовании АТ к протеину С – блок протеина
С;
при образовании АТ к факторам V, VIII, - приобретенная резистентность
Va к протеину С;тромботическая тромбоцитопения – связь АТ с Fc-фрагментами рецептором тромбоцитов.
Слайд 44Антифосфолипидный синдром
Клиника:
поражение сосудов малого и среднего калибра – нарушение микроциркуляции
в коже и органах;
развитие микро- и макротромбозов вен и артерий;
привычное
невынашивание беременности.Слайд 45Антифосфолипидный синдром
Клиника:
НЕВРОЛОГИЧЕСКИЕ НАРУШЕНИЯ:
церебральная ишемия (рецидивирующая);
рецидивирующие инсульты;
деменция, нарушение памяти, психические расстройства,
глухота, эпилептиформные припадки…..;
ПОРАЖЕНИЯ КОЖИ:
сетчатое ливидо (участи цианоза);
некротизирующая пурпура;
периферическая гангрена;
геморрагические проявления.
Слайд 46Антифосфолипидный синдром
Клиника:
ПОРАЖЕНИЕ ГЛАЗ: тромбозы артерий, вен, сетчатки;
ПОРАЖЕНИЯ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ:
инфаркт миокарда
(7%);
антикардиолипиновые антитела (70%) – поражение клапанного аппарата – сердечная недостаточность;
тромбоэмболии
сосудов мозга;ПОРАЖЕНИЕ ПОЧЕК: тромбозы почечных артерий, вен, каппиляров клубочков;
ПОРАЖЕНИЕ ЛЕГКИХ: ТЭЛА – 30%;
ПОРАЖЕНИЕ ПЕЧЕНИ: синдром Бадда-Киари;
ПОРАЖЕНИЕ КОСТЕЙ: асептический некроз;
АКУШЕРСКИЕ ПРОЯВЛЕНИЯ.
Слайд 47Антифосфолипидный синдром
Диагностика:
клинический анализ крови;
общий анализ мочи;
коагулограмма + тесты паракоагуляции (этаноловый
тест, орто-фенантролиновый тест – определение РФМК), D-димер, протеины С, S,
резистентность фактора Va к протеину С, ВА, VWF;агрегация тромбоцитов;
иммунологические тесты: определение АТ к кардиолипину, фосфатидилсерину, фосфатидилэтаноламину..., определение антитромбоцитарных АТ;
ревмопробы, онкомаркеры, LE-клетки, трепанобиопсия, онкопоиск….;
УЗИ, КТ, МРТ, ангиография…
Слайд 48Антифосфолипидный синдром
Лечение:
ПРИ ПЕРВИЧНОМ АФС:
без клинический проявлений – выжидательная тактика;
при
наличии клинических проявлений – антиагреганты, антикоагулянты, плазмаферез;
ПРИ ВТОРИЧНОМ АФС
лечение основного
заболеванияСлайд 49Антифосфолипидный синдром
Лечение:
ПРИ ОСТРОМ ТРОМБОЗЕ:
антиагреганты + НМГ;
ПРИ ПОДОСТРОМ ТРОМБОЗЕ:
антиагреганты
+ сулодексид;
ВО ВСЕХ СЛУЧАЯХ – плазмаферез;
ПРИ НЕЭФФЕКТИВНОСТИ:
азатиоприн внутрь 50 мг/сут.
длительно илициклоспорин А внутрь 3 мг/кг/cут. длительно.
ПРОФИЛАКТИКА ТЭЛА.
Слайд 50Антифосфолипидный синдром
Лечение катастрофического АФС:
введение препаратов АТ III, протеина С;
плазмаферез;
НМГ;
пульстерапия метилпреднизолоном:
1000 мг/сут. в/в кап.
Циклофосфан 400-1000 мг/сут. Длительно или до развития
цитопении;Иммуноглобулин человека нормальный: в/в 400 мг/кг/сут. 3 дня.