Слайд 1ТУБЕРКУЛЕЗ И МАТЕРИНСТВО
Алиева Лейла Октай кызы
622 группа лечебный факультет
Слайд 2Диагностика туберкулеза у женщин во время беременности и послеродовом периоде
Слайд 3Диагноз туберкулеза устанавливает врач – фтизиатр, консультацию которого необходимо проводить
в следующих случаях:
При подозрении на активный туберкулез (наличии симптомов интоксикации,
обнаружении соответствующих рентгено – томографических признаков, выявлении МБТ, ДНК МБТ в биологических жидкостях)
При наличии контакта (семейного, производственного) с больными активным туберкулезом органов дыхания и внелегочных локализаций
У ВИЧ – инфицированных
Слайд 4При клинически излеченных формах туберкулеза органов дыхания и внелегочных локализаций,
независимо от срока давности перенесенного процесса (поскольку беременность может способствовать
реактивации специфического процесса).
Слайд 5Клинические и лабораторные критерии диагностики туберкулеза у женщин во время
беременности
Клинические проявления в I триместре беременности имеют выраженный характер: симптомокомплекс
интоксикации - общая слабость, быстрая утомляемость, раздражительность, частая смена настроения, потливость, потеря аппетита, головные боли, длительное повышение температуры до субфебрильных цифр, чаще в вечернее время, кашель с мокротой или без нее, кровохарканье, боль в грудной клетке, одышка.
Слайд 6Клинические проявления туберкулеза органов дыхания во II и III триместрах
беременности могут иметь «стертый», не выраженный характер → диспропорция между
удовлетворительным общим состоянием и большими экссудативно – пневмоническими изменениями в легких
Слайд 7В период гестации беременные пребывают в состоянии физиологической иммуносупрессии →
развиваются тяжелые деструктивные формы (инфильтративная с распадом, кавернозная, казеозная пневмония,
диссеминированная) с прогрессирующим течением.
Слайд 8Во II и III триместрах беременности настораживает отсутствие нарастания или
даже снижение массы тела (!)
Клинический анализ крови: ↑ абсолютного
числа лейкоцитов (до 10 000-16 000), ↑ количества молодых форм нейтрофилов, ↓ цветного показателя (до 0,9). Во второй половине беременности часто - гипохромная анемия.
Слайд 9Состояние резко ухудшается после родов вследствие дополнительной физической нагрузки, кровопотери,
изменения иммунного и гормонального состояния, резкого опускания диафрагмы и возникновения
синдрома «абдоминальной» декомпрессии → развивается острая гематогенная диссеминациия туберкулезного процесса и аспирация казеозных масс в здоровые участки легких, с развитием бронхогенного обсеменения.
Слайд 10Ограничения в диагностике туберкулеза у женщин во время беременности
Рентгенологическое исследование
во время беременности - по показаниям, после окончания эмбрионального периода
(10 недель акушерского срока), когда заканчивается морфогенез и органогенез.
В послеродовом периоде рентгенотомографическое исследование органов грудной клетки проводится в течение 1-2 суток после родов.
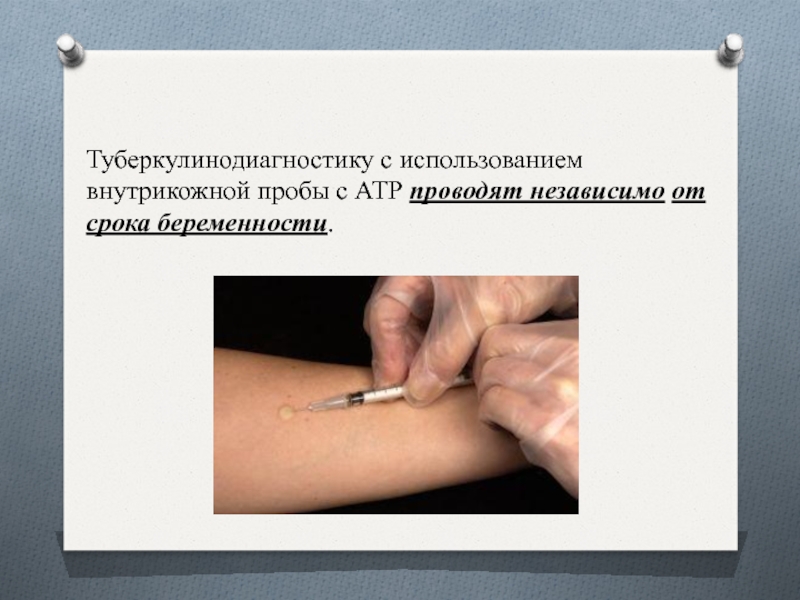
Слайд 11Туберкулинодиагностику с использованием внутрикожной пробы с АТР проводят независимо от
срока беременности.
Слайд 12Обязательно обследование членов семьи беременной на туберкулез
Исследование материала на
МБТ методом микроскопии и бактериологического посева - стандартно в течение
3-х последовательных дней, трехкратно.
Исследование материала от больной (мокроты, промывных вод бронхов, венозной крови) на наличие ДНК МБТ - не менее 3-х раз за беременность; не менее 2-х раз после родов. Исследование пуповинной крови на наличие ДНК МБТ и установления риска вертикального инфицирования проводят во время родов однократно.
Слайд 13Показания к прерыванию беременности и ее пролонгированию при различных формах
туберкулеза
Слайд 14Пролонгирование беременности разрешается при:
• Клинически излеченный туберкулез с формированием
больших или малых остаточных изменений или без них
• Малые
формы активного туберкулеза легких без деструктивных изменений и бактериовыделения (очаговый туберкулез, инфильтративный туберкулез без распада)
• Туберкулезный плеврит
• Состояние после оперативного вмешательства по поводу туберкулеза легких со стойкой компенсацией и отсутствием рецидивов в течение 2-х лет.
• Ограниченный и не осложненный туберкулез внелегочных локализаций.
Слайд 15Абсолютные показания к прерыванию беременности:
• ФКТ , кавернозный, диссеминированный
туберкулез (прогрессирующее течение)
• Легочно – сердечная недостаточность у больных
туберкулезом органов дыхания
• Сочетание туберкулеза органов дыхания с тяжело протекающей экстрагенитальной патологией (декомпенсированной бронхиальной астмой, ХОБЛ, сахарным диабетом, ХПН, сердечно – сосудистой патологией)
• Состояние после перенесенных хирургических вмешательств по поводу туберкулеза легких с декомпенсацией и сроком не менее 6-ти месяцев после перенесенных операций.
Слайд 16Относительные показания к прерыванию беременности:
• Туберкулезный менингит
• Милиарный
туберкулез
• Лекарственно – устойчивые формы туберкулеза
• Казеозная пневмония
В
случае согласия женщины на проведение искусственного прерывания беременности, врачебная комиссия п/туберкулезного учреждения выносит соответствующее заключение.
Слайд 17Ведение беременности при выявленном туберкулезе различных локализаций
Слайд 18Для своевременного выявления беременности у женщин, больных туберкулезом:
участковым (районным)
врачам-фтизиатрам ежеквартально передавать (корректировать) в женские консультации списки женщин репродуктивного
возраста, состоящих на диспансерном учете по поводу туберкулеза любой локализации, в том числе и по контакту с бацилловыделителями.
Слайд 192. Участковым (районным) врачам-фтизиатрам постоянно взаимодействовать с врачами акушерами –
гинекологами женских консультаций и при необходимости контролировать выполнение алгоритма ведения
беременности у больных туберкулезом
Слайд 203. Врачам акушерам-гинекологам женских консультаций при выявлении беременности среди женщин,
из ежеквартальных списков, переданных участковыми фтизиатрами, немедленно сообщать об этом
в поликлинические отделения п/туберкулезных учреждений, совместно решать вопрос о возможности пролонгирования или прерывания беременности и дальнейшем ведении в послеабортном или послеродовом периоде
Слайд 21Если туберкулез был выявлен во время беременности и коллегиально принято
решение о пролонгировании, необходимо соблюдать следующие рекомендации:
Беременные с установленным
диагнозом ТОД должны состоять на диспансерном учете в женской консультации по месту жительства под наблюдением участкового акушера – гинеколога. Одновременно женщина состоит на диспансерном учете в противотуберкулезном диспансере под наблюдением участкового фтизиатра
Слайд 22Акушерам – гинекологам необходимо быть готовым к развитию акушерских осложнений,
наиболее характерных для женщин, больных туберкулезом во время беременности
При наличии
акушерских показаний для госпитализации беременную с туберкулезом следует направлять для лечения в отделение патологии беременности при специализированных родильных домах или в обсервационное отделение родильного дома общего профиля
Слайд 23Госпитализация женщин с остаточными изменениями, из очага туберкулезной инфекции, из
группы риска в палату патологии беременности осуществляется за 2 недели
до родов
Госпитализация беременных с активным ТОД в связи с необходимостью проведения противотуберкулезного лечения осуществляется независимо от срока беременности.
Слайд 24Наблюдение новорожденного у женщин с туберкулезом различных локализаций
Слайд 25Все новорожденные от матерей, больных туберкулезом, должны быть вакцинированы БЦЖ
или БЦЖ-М. Сроки вакцинации детей, родившихся от матерей, больных ТОД,
устанавливаются врачом – неонатологом совместно с фтизиатром, в зависимости от состояния новорожденного. Здоровым новорожденным детям первичную вакцинацию осуществляют на 3-7 сутки жизни. Вакцину БЦЖ применяют внутрикожно в дозе 0,05мг в 0,1мл растворителя.
Слайд 26При наличии активного туберкулезного процесса, особенно с бактериовыделением, после первичной
обработки (через 10-15 минут после рождения) необходима изоляция новорожденного сроком
на 6-8 недель в случае проведения БЦЖ – вакцинации
Слайд 27Дети, не вакцинированные в период новорожденности, получают вакцину БЦЖ-М. Детям
в возрасте 2 месяцев и старше предварительно проводят пробу Манту
с 2ТЕ PPD-L и вакцинируют только туберкулин – отрицательных.
Слайд 28Родильный дом информирует родителей о том, что через 4-6 недель
после внутрикожной вакцинации у ребенка должна развиться местная прививочная реакция,
при появлении которой необходимо показать ребенка участковому педиатру. Место реакции категорически запрещается обрабатывать любыми растворами и смазывать мазями.
Слайд 29Детям, родившимся вне родильного дома, а также новорожденным, которым по
каким – либо причинам не была сделана прививка, вакцинацию проводят
в детской поликлинике (детском отделении больницы, фельдшерско – акушерском пункте). Наблюдение за вакцинированными проводят врачи и медицинские сестры общей лечебной сети.
Слайд 30Если туберкулез у матери был выявлен после вакцинации БЦЖ (БЦЖ-М),
ребенка изолируют на срок не менее 2-х месяцев, проводят курс
химиопрофилактического лечения одним или двумя противотуберкулезными препаратами, с учетом формы туберкулезного процесса и чувствительности МБТ к противотуберкулезным препаратам, независимо от сроков введения вакцины
Слайд 31Список литературы
1. Федеральные клинические рекомендации по диагностике и лечению туберкулеза
у женщин во время беременности и послеродовом периоде, Москва 2014
г
2. Туберкулез у детей и подростков / Под ред. В.А. Аксеновой. - 2007. - 272 с.
3. Фтизиатрия. Перельман М.И., Корякин В.А., Богадельникова И.В. , 2004