Слайд 2Небрежно или неграмотно проведенное вскрытие и неверно оформленный патологоанатомический диагноз
наносят больший вред чем отказ от проведения вскрытия
Одинаково опасны
патологоанатом - судья и патологоанатом - адвокат клинициста
Правильная формулировка клинического диагноза может спасти жизнь данному пациенту, а патологоанатомического – будущих пациентов
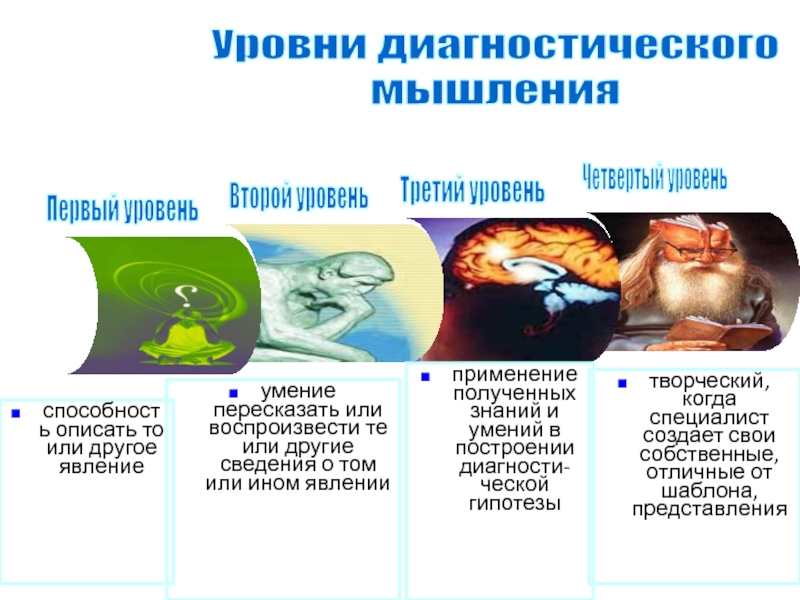
Слайд 3Уровни диагностического
мышления
Первый уровень
Второй уровень
Третий уровень
Четвертый уровень
способность описать то или
другое явление
умение пересказать или воспроизвести те или другие сведения
о том или ином явлении
применение полученных знаний и умений в построении диагности-ческой гипотезы
творческий, когда специалист создает свои собственные, отличные от шаблона, представления
Слайд 4ОСНОВЫ
КЛИНИКО-АНАТОМИЧЕСКОГО АНАЛИЗА
Предсекционная подготовка прозектора
Полноценное патологоанатомическое вскрытие
Правильно сформулированный ПА диагноз
Полноценный
патологоанатомический эпикриз; танатологический анализ с клинико-анатомическими сопоставлениями
Методологическая схема КАА на
уровне ПАО
КАА на уровне ЛПУ (КИЛИ, КЭК, КАК, ЛКК?)
Слайд 5Диагноз (от греч. — распознать) — это краткое врачебное заключение
о патологическом состоянии здоровья обследуемого, об имеющихся у него заболеваниях
(травмах) или о причине смерти, оформленное в соответствии с действующими стандартами и выраженное в терминах, предусмотренных действующими классификациями и номенклатурой болезней, выраженное в терминах МКБ10
ДИАГНОЗ
Слайд 6ДИАГНОЗ
Диагноз является результатом и интегральным показателем работы врача (клинициста или
патологоанатома), документальным свидетельством уровня его профессиональной квалификации
На основании анализа
диагнозов делается заключение о качестве оказания медицинской помощи, решаются юридические вопросы и вопросы страховой медицины, формируется статистика заболеваемости и смертности
Слайд 7ДИАГНОЗ
В лечебных учреждениях практически целесообразно выделять
диагноз направления
предварительный диагноз
(дежурного или
лечащего врача)
окончательный диагноз
Окончательный клинический диагноз у стационарных больных является, как
правило, наиболее важным в определении характера и способов лечения больного
Слайд 8выставляется по завершению плана обследования больного
Окончательный клинический диагноз
Согласно требованиям он
должен быть выставлен не позднее 3-х суток со дня поступления
больного в лечебное учреждение, за исключением случаев сложных в диагностическом отношении.
По мере течения заболевания окончательный диагноз может значительно изменяться в зависимости от стадии развития заболевания и присоединившихся осложнений. В связи с этим необходимо давать его этапную формулировку применительно к конкретному состоянию больного.
Клинический диагноз в истории болезни вносится в двух местах на первой и последней (после эпикриза) страницах
Слайд 9 Несмотря на отсутствие общепринятого мнения о сущности и
определении многих заболеваний их диагноз должен быть сформулирован строго в
соответствии с современными и едиными требованиями к клиническому и патологоанатомическому диагнозам
Диагноз является результатом и интегральным показателем работы врача (клинициста или патологоанатома), документальным свидетельством уровня его профессиональной квалификации
Слайд 10Нерубрифицированный заключительный клинический диагноз, независимо от своего содержания, расценивается как
неверно оформленный.
В случае нерубрифицированного заключительного клинического диагноза независимо от
результатов патологоанатомического вскрытия выставляется расхождение диагнозов по II категории и субъективной причине – неверная формулировка (оформление) заключительного клинического диагноза
Слайд 11Требования к формулировке заключительного клинического и патологоанатомического диагнозов являются едиными.
Соблюдение этих требований (стандарта) должно быть неукоснительным для врачей всех
специальностей и во всех медицинских организациях
Слайд 12Единые требования к формулировке диагноза
Рубрика «Основное заболевание»
В ущерб информации о
больном (умершем) по МКБ-10 «Основное заболевание» — это одна или
несколько нозологических единиц, по поводу которых проводилось обследование или лечение во время последнего эпизода обращения за медицинской помощью
В случае летального исхода основное заболевание — это одна или несколько нозологических единиц, которые сами по себе или через обусловленные ими осложнения привели к смерти больного
Слайд 13Единые требования к формулировке диагноза
Комбинированные основные заболевания (конкурирующие, сочетанные болезни,
основное и фоновое заболевания – более 60% диагнозов)
Фоновое заболевание —
это нозологическая форма (заболевание, травма, реже — синдром), которая патогенетически (но не этиологически) связана с основным заболеванием, явилась одной из причин его развития (включившись в его патогенез), впоследствии отягощала течение и способствовала возникновению смертельных осложнений (в случае летального исхода)
Слайд 14Единые требования к формулировке диагноза
Рубрика «Осложнения основного заболевания» - включает
все осложнения, в т.ч., смертельное осложнение (всегда одно)
осложнения медицинских мероприятий
(ятрогенные осложнения, если они не становятся эквивалентом основного заболевания),
а также указания на проведение реанимационных мероприятий, интенсивной терапии и их осложнений (специальная подрубрика в конце рубрики «Осложнения основного заболевания»)
Слайд 15Единые требования к формулировке диагноза
Рубрика «Сопутствующие заболевания» — это одна
или несколько нозологических единиц, которые в данное время (в ходе
последнего эпизода оказания медицинской помощи, при наступлении летального исхода) не были непосредственно (этиологически, патогенетически) связаны с основным заболеванием и, в случае летального исхода, не принимали участия в танатогенезе
При этом по поводу сопутствующих заболеваний могли производиться определенные лечебно-диагностические мероприятия
Сопутствующие заболевания могут иметь осложнения (например, ХПН при хроническом пиелонефрите), но не могут иметь смертельных осложнений
Слайд 16Единые требования к формулировке диагноза
Заключительный клинический и патологоанатомический диагнозы —
всегда развернутые, комплексные, включающие все известные в данном конкретном случае
клинико-лабораторные (для патологоанатомического диагноза, прежде всего, — морфологические) и другие данные
Хирургические операции и лечебно-диагностические манипуляции (их перечень с указанием времени проведения и др.) указываются вместе с патологическими процессами (в тех же рубриках), по поводу которых они производились
Не следует употреблять словосочетание «Состояние после … (оперативного вмешательства, манипуляции и др.)», а должно быть указано полное наименование (из медицинской карты больного) той или иной операции, медицинской манипуляции или процедуры и дата их проведения
Слайд 17Единые требования к формулировке диагноза
В процессе лечения больного диагноз основного
заболевания может меняться, причем неоднократно
Не допускается указание в качестве основного заболевания тех нозологических единиц, которые были диагностированы на более ранних этапах оказания медицинской помощи и не оказали влияния на текущий эпизод лечебно-диагностического процесса или, в случае летального исхода, не явились причиной смерти
Слайд 18Принципы построения МЕДИЦИНСКОГО ДИАГНОЗА
ОСНОВНЫЕ НОРМАТИВНЫЕ ДОКУМЕНТЫ
1. ПРИКАЗ
МЗ СССР №375 ОТ 4.4.83 «О ДАЛЬНЕЙШЕМ СОВЕРШЕНСТВОВАНИИ ПАТОЛОГОАНАТОМИЧЕСКОЙ СЛУЖБЫ
В СТРАНЕ»
2. ПРИКАЗ МЗ 12 ОТ 22.01.01 О ВВЕДЕНИИ В ДЕЙСТВИЕ ОТРАСЛЕВОГО СТАНДАРТА «ТЕРМИНЫ И ОПРЕДЕЛЕНИЯ СИСТЕМЫ СТАНДАРТИЗАЦИИ В ЗДРАВООХРАНЕНИИ»
ОСТ ТО № 91500.01.0005-2001.
3. «МЕЖДУНАРОДНАЯ СТАТИСТИЧЕСКАЯ КЛАССИФИКАЦИЯ БОЛЕЗНЕЙ И ПРОБЛЕММ, СВЯЗАННЫХ СО ЗДОРОВЬЕМ» 1992 ГОДА - МКБ 10 ПЕРЕСМОТРА.
4. ПРИКАЗ МЗ РФ №241 ОТ 7.8.98 «О СОВЕРШЕНСТВОВАНИИ МЕДИЦИНСКОЙ ДОКУМЕНТАЦИИ В СВЯЗИ С ПЕРЕХОДОМ НА МКБ-10»
Слайд 19Диагноз должен быть:
- Патогенетическим,
-фактически и логически обоснованным (достоверность диагноза)
-
структурно оформленным в виде 3-х унифицированных рубрик;
- Нозологическим с интранозологической клинико-морфологической характеристикой болезни /травмы/, с отражением динамики болезни
Унифицированным в соответствие МКБ10 пересмотра.
развернутым, содержим дополнительную интранозологическую характеристику патологических процессов;
клинический – своевременным
Слайд 20ОСНОВНЫЕ ПОЛОЖЕНИЯ И ТЕРМИНЫ ПАТОЛОГОАНАТОМИЧЕСКОГО ИССЛЕДОВАНИЯ
ПАТОЛОГОАНАТОМИЧЕСКИЙ ДИАГНОЗ
Основное заболевание
-
проявления основного заболевания
Осложнения основного заболевания
- непосредственная причина смерти
Сопутствующее
заболевание
Механизм смерти
ПАТОЛОГОАНАТОМИЧЕСКИЙ ЭПИКРИЗ –
«венец» патологоанатомического исследования
Слайд 21Конструкция медицинского диагноза
Монокаузальный диагноз:
Основное заболевание – заболевание /травма/, которое само
по себе или через свои осложнения привело к угрозе здоровью,
к обращению за медицинской помощью или к смерти больного.
Осложнение основного заболевания – патологические процессы, утяжеляющие течение основного заболевания, находящиеся с ним в причинно-следственных отношениях на различных этапах его течения.
Сопутствующие заболевания – болезни, не имеющие причинно-следственных отношений с основным заболеванием и его осложнениями, не оказывают неблагоприятного влияния на здоровье пациента или в танатогенезе.
В соответствующие рубрики ОЗ или ООЗ включаются операции, мероприятия интенсивного медицинского воздействия /ПХТ, лучевая терапия и др/.
Слайд 22СЕГОДНЯШНИЙ ПАЦИЕНТ
НАЛИЧИЕ МНОЖЕСТВЕННОСТИ БОЛЕЗНЕЙ
ВЫРАЖЕННЫЕ РАССТРОЙСТВА ЦНС
СКЛОННОСТЬ К ПОЛНОТЕ И ОЖИРЕНИЮ
АЛЛЕРГИЗАЦИЯ
ЛЮДЕЙ
НАЛИЧИЕ ХРОНИЧЕСКИХ ОЧАГОВ ИНФЕКЦИИ
УТРАТА БОЛЕЗНЯМИ СВОЕГО КЛАССИЧЕСКОГО ЛИЦА
Слайд 23КОМБИНИРОВАННЫЙ ДИАГНОЗ
БИКАУЗАЛЬНЫЙ ДИАГНОЗ:
Конкурирующие заболевания – два заболевания, каждое из которых
в отдельности могло бы привести к смерти.
Сочетанные заболевания – сочетание
/чаще случайное/ взаимо- отягощающих течение друг друга заболеваний, приведших к смерти, в большинстве случаев - с единой НПС.
Фоновое заболевание – заболевание, существенно отягощающее течение основного заболевание, не находящееся с ним в прямой причинной связи.
МУЛЬТИКАУЗАЛЬНЫЙ ДИАГНОЗ:
Семейство болезней – З и более болезней, имеющих
этиопатогенетическую связь.
Ассоциация болезней – случайное сочетание нескольких болезней
Слайд 24ОСНОВНОЕ ЗАБОЛЕВАНИЕ –
заболевание, выраженное определенной нозологической единицей МКБ, которое
само по себе или вследствие осложнения явилось причиной госпитализации больного
или причиной летального исхода
Основное заболевание
Слайд 25Причиной госпитализации особенно в специализированные отделения (неврологическое, офтальмологическое, оториноларингологическое и
др.) часто оказываются далеко не самые серьезные заболевания, однако в
соответствии с профилем отделения и в интересах статистики их приходится считать основными
Основное заболевание
Слайд 26Основное заболевание
Больной с тяжелым атеросклерозом госпитализируется в оториноларингологическое отделение по
поводу полипоза носа
В этом случае атеросклероз, даже если он
через свои пока еще не развившиеся осложнения может угрожать жизни больного, должен включаться в рубрику сопутствующих заболеваний
Если же у этого больного в данном отделении развиваются инфаркт миокарда или другие осложнения атеросклероза, требующие изменения характера терапии, в этапном диагнозе атеросклероз должен быть указан в рубрике основного заболевания
Слайд 27Основное заболевание
ОСНОВНОЕ ЗАБОЛЕВАНИЕ может быть только определенная нозологическая единица МКБ,
а не название какого-либо симптома, синдрома или расплывчатого определения вроде
«объемный процесс верхнечелюстной пазухи», «инфекционное состояние» и т.п.
Слайд 28Основное заболевание может быть комбинированным, представленным двумя и более нозологическими
единицами (конкурирующими, сочетанными или основным и фоновым заболеваниями)
Фоновым заболеванием является
такое, которое этиологически не связано с основным, но включилось в общий патогенез с основным заболеванием, явилось одной из причин его развития, впоследствии отягощало течение и способствовало возникновению смертельных осложнений, приведших к летальному исходу
Слайд 29Не допускается в качестве основного заболевания указывать только групповые (родовые)
понятия, такие, как «Ишемическая болезнь сердца», «Хроническая ишемическая болезнь сердца»,
«Цереброваскулярная болезнь», «Хроническая обструктивная болезнь легких» и др., без последующего (например, после двоеточия) уточнения конкретной нозологической единицы (соответственно, например, «острый инфаркт миокарда», «постинфарктный (крупноочаговый) кардиосклероз», «ишемический инфаркт головного мозга», «хронический гнойный обструктивный бронхит в стадии обострения с очаговой пневмонией в … сегментах легких» и др.)
Слайд 30Не допускается употребление в любой рубрике диагноза терминов «атеросклероз», «общий
атеросклероз», «генерализованный атеросклероз», «атеросклероз аорты и крупных артерий» без уточнения
поражения конкретных артерий и органов
Не допускается представлять в диагнозе атеросклероз (артерий органов, аорты) как фоновое заболевание для ишемических поражений сердца, головного мозга, кишечника и др.
Слайд 31
Не допускается подменять термином «токсический» термин «алкогольный» при соответствующих нозологических
единицах из группы алкогольных висцеропатий (алкогольный цирроз печени, алкогольная кардиомиопатия,
алкогольная энцефалопатия и др.)
Не все понятия и коды МКБ-10 допустимо использовать для формулировки диагноза и кодирования основного заболевания
Слайд 32Основные особенности и проблемы МКБ-10
Включает в себя термины и их
коды не только для нозологических единиц, но и для синдромов,
симптомов и др.
Классификация и терминология устарели на 19 лет
На русский язык дословно переведены термины, не принятые в отечественной медицине
Важнейшие сведения «рассеяны» во 2-м томе и нечетко сформулированы (возможно – дефекты перевода)
Слайд 33Рубрика «Основное заболевание»
В ущерб информации о больном (умершем) «Основное заболевание»
— это одна или несколько нозологических единиц, по поводу которых
проводилось обследование или лечение во время последнего эпизода обращения за медицинской помощью. В случае летального исхода основное заболевание — это одна или несколько нозологических единиц, которые сами по себе или через обусловленные ими осложнения привели к смерти больного
В процессе лечения больного диагноз основного заболевания может меняться, причем неоднократно
Не допускается указание в качестве основного заболевания тех нозологических единиц, которые были диагностированы на более ранних этапах оказания медицинской помощи и не оказали влияния на текущий эпизод лечебно-диагностического процесса или, в случае летального исхода, не явились причиной смерти
Слайд 34 Хирургические операции и лечебно-диагностические манипуляции указываются вместе с патологическими
процессами (в тех же рубриках), по поводу которых они производились
Не следует употреблять словосочетание «Состояние после … (операции и др.)», а должно быть указано полное наименование (из медицинской карты больного) той или иной операции, медицинской манипуляции или процедуры и дата их проведения
Слайд 35 Не допустимыми являются такие неточные по существу и локализации
новообразований формулировки, как «цирроз-рак печени», «рак гепато-дуоденальной зоны», «опухоль головного
мозга», «опухоль почки» и т.д.
Должна быть указана локализация опухоли в органах, таких, как парные органы, а также головной мозг, печень, желудок, кишечник и т.д.
Не допускаются диагнозы без уточнения локализации новообразования, такие, как «рак легкого», «рак желудка», «рак матки», «рак щитовидной железы», «глиобластома головного мозга» и др.
Слайд 36Хроническая алкогольная интоксикация (ХАИ) и алкоголизм – системные заболевания, при
которых в диагнозе, в зависимости от тяжести поражения и клинико-морфологических
проявлений, на первый план выходит наиболее тяжелое алкогольное поражение одного из органов, которое соответствует нозологическим формам по МКБ-10 и в случаях летального исхода представляется первоначальной причиной смерти
Диагноз хронической алкогольной интоксикации (бытового пьянства) устанавливается как клиницистом, так и патологоанатомом, судебно-медицинским экспертом
Алкоголизм, с проявлениями, выделяемыми психиатрами (наркологами) при жизни больного (абстинентный синдром, алкогольный делирий, алкогольные психотические расстройства) является психиатрическим диагнозом, выставляется только на основании заключения психиатра (нарколога)
Слайд 37КОНКУРИРУЮЩЕЕ ЗАБОЛЕВАНИЕ –
две или более нозологические единицы, обладающие критериями
основного заболевания
Комбинированное заболевание
Слайд 38Больной с гнойным гайморитом. Одновременно диагносцируется очаговая пневмония, или в
период обострения язвенной болезни желудка развивается крупозная пневмония
Конкурирующее заболевание
В
каждом случае обе комбинации заболеваний требуют госпитализации больного и пристального внимания лечащего врача в отношении развития возможных осложнений
Слайд 39Основной диагноз.
Тяжелый ушиб головного мозга, перелом костей, перелом костей основания
черепа, субарахноидальное кровоизлияние. Открытый перелом правого бедра в средней трети
со смещением отломков.
Осложнения.
Травматический шок 3 степени.
Пример диагноза
Слайд 40Конкурирующее заболевание
При наличии у больного конкурирующих заболеваний может возникнуть вопрос,
в какое отделение его госпитализировать и по какой нозологической единице
шифровать историю болезни при выписке больного.
Слайд 41Конкурирующее заболевание
Характер отделения и номенклатура определяются заболеванием с большей вероятностью
неблагоприятного прогноза, большей тяжестью и длительностью течения. Важно, чтобы лечащий
врач правильно оценил взаимно отягощающее влияние на организм больного конкурирующих заболеваний, а не счел одного из них всего лишь сопутствующим
Слайд 42СОЧЕТАННЫЕ ЗАБОЛЕВАНИЯ – заболевания, которые не сами по себе, а
только в данной совокупности привели к госпитализации или смерти больного
Комбинированное заболевание
Слайд 43ФОНОВОЕ ЗАБОЛЕВАНИЕ –
заболевание, которое сыграло существенную роль в неблагоприятном
течении основного заболевания и способствовало возникновению осложнений или смерти больного
Комбинированное заболевание
Слайд 44Если у больного, длительное время страдавшего хроническим тонзиллитом, развивается острый
нефрит или ревматизм, то тонзиллит следует считать фоновым заболеванием и
указывать его в рубрике основного заболевания на втором месте после нефрита или ревматизма.
Фоновое заболевание
Слайд 45Основное заболевание.
Острый диффузный гломерулонефрит, отечно-гипертрофическая форма. Хронический тонзиллит в стадии
обострения.
Осложнения.
Острая почечная недостаточность, эклампсия.
Пример диагноза
Слайд 46В рубрику основного заболевания должны быть включены также все оперативные
вмешательства, которые предпринимались по его поводу
Необходимо указывать даты оперативных вмешательств,
способ, которым они выполнялись, с подробным перечислением тех особенностей, которые в конкретном случае имели место.
Слайд 47ОСЛОЖНЕНИЕ ОСНОВНОГО (или сопутствующего) ЗАБОЛЕВАНИЯ –
такой патологический процесс, который
с ним связан патогенетически или этиологически, и усугубил клиническое течение
Осложнение
основного
(или сопутствующего) заболевания
например, гнойный менингит при гнойном отите
Слайд 48У оперированных больных к числу осложнений основного заболевания следует относить
неблагоприятные последствия оперативного вмешательства
Осложнение основного
(или сопутствующего) заболевания
В диагнозе
осложнения перечисляются в хронологической последовательности и в их патогенетической связи
После каждого осложнения проставляется дата его распознавания
Слайд 49Основное заболевание.
Хронический тонзиллит, некомпенсированная форма. Двусторонняя тонзиллэктомия (дата).
Осложнения.
Вторичное глоточное
паренхиматозное кровотечение (дата). Тампонада миндаликовой ниши (дата).
Пример диагноза
Слайд 50Если по поводу осложнений предпринимались какие-либо операции или такие сложные
врачебные вмешательства как гемодиализ, гемосорбция и др., то они должны
указываться в рубрике осложнений. При этом указывается как дата распознавания осложнения, так и дата вмешательства.
Осложнение основного
(или сопутствующего) заболевания
Слайд 51Основной диагноз.
Острый гнойный средний отит. Вторичный гнойный мастоидит. Антромастоидотомия по
автору (дата).
Осложнения.
Абсцесс мозжечка (дата). Вскрытие абсцесса и дренирование полости
(дата). Отогенный сепсис (дата).
Пример диагноза
Слайд 52Ятрогении – результат любых (правильно, своевременно и по показаниям проведенных,
или ошибочных, проведенных с дефектами) медицинских мероприятий (профилактических, диагностических, анестезиологических,
лечебных, реанимационных, косметических или реабилитационных).
Категорически запрещается употреблять термины «ятрогения», «ятрогенное осложнение», «ятрогенный патологический процесс» в каких-либо из рубрик клинического или патологоанатомического диагнозов, в заключении о причине смерти, медицинском свидетельстве о смерти.
Окончательное заключение о наличии, сущности, роли в танатогенезе и других особенностях ятрогенного патологического процесса выносится коллегиально, на клинико-экспертной комиссии лечебно-профилактимческого учреждения.
Ятрогенные патологические процессы могут фигурировать в заключительном клиническом или патологоанатомическом диагнозах в любых рубриках
Слайд 53КЛАСС I. НЕКОТОРЫЕ ИНФЕКЦИОННЫЕ И ПАРАЗИТАРНЫЕ БОЛЕЗНИ
Нозологические единицы из
класса инфекционных и паразитарных болезней чаще являются основными заболеваниями
Однако,
некоторые, например сепсис, могут быть как основным заболеванием (инфекционный эндокардит, криптогенный сепсис и т.д.), так и осложнением основного заболевания
В отдельных случаях инфекционное заболевание может быть указано в рубрике «Сопутствующие заболевания»
Слайд 54Диагнозы инфекционного или паразитарного заболевания должны быть сформулированы, как правило,
по монокаузальному или бикаузальному («Комбинированное основное заболевание»: основное и фоновое
заболевания) принципам
Наиболее частыми фоновыми заболеваниями являются сахарный диабет, алкоголизм и хроническая алкогольная интоксикация, наркомания, которые сопровождаются развитием вторичного иммунодефицитного синдрома
Слайд 55Инфекционные поражения нередко являются не моноинфекциями, а сочетанными (различные сочетания
вирусных, бактериальных, микоплазменных поражений и поражений простейшими)
В этих случаях,
при необходимости, диагноз может формулироваться по бикаузальному принципу («Комбинированное основное заболевание»: сочетанные или основное и фоновое инфекционные заболевания)
Если одновременно диагностировано несколько инфекционных заболеваний, то на первое место в диагнозе выставляют более тяжело протекающую или эпидемиологически и социально опасную инфекцию, а при летальном исходе — ту, которая играла ведущую роль в танатогенезе
Слайд 56Если возбудитель инфекционного заболевания остается неизвестным, то оно классифицируется по
органному принципу. Диагноз в этом случае формулируется, например, следующим образом:
Патологоанатомический диагноз: «Основное заболевание: Острый гастроэнтерит неуточненной этиологии (А04.9)
Патологоанатомический диагноз: «Основное заболевание: Мелкоузловой цирроз печени неуточненной этиологии, степень активности — … , фаза …, стадия по системе Чайлда—Пью … , перечисление внепеченочных проявлений (K74.6)
Слайд 57Степень активности определяется тяжестью, выраженностью и глубиной некроза гепатоцитов и
воспалительного процесса. Чаще используют полуколичественный гистологический индекс активности (HAI), известный
как система Кноделля (балльная оценка разных компонентов повреждения).
Первые три составляющие отражают степень активности, четвертая — стадию процесса
Составные компоненты гистологического индекса активности хронического гепатита по Кноделлю [Knodell R.G. et al., 1981]
Перипортальный некроз с наличием мостовидных некрозов или без них – 0 — 10 баллов
Интралобулярный и фокальный некроз – 0 — 4 баллов
Воспалительная инфильтрация – 0 — 4 баллов
Фиброз – 0 — 4 баллов
Диагноз при хронических вирусных гепатитах должен базироваться на трех критериях: этиологии, степени активности (тяжести) и стадии заболевания
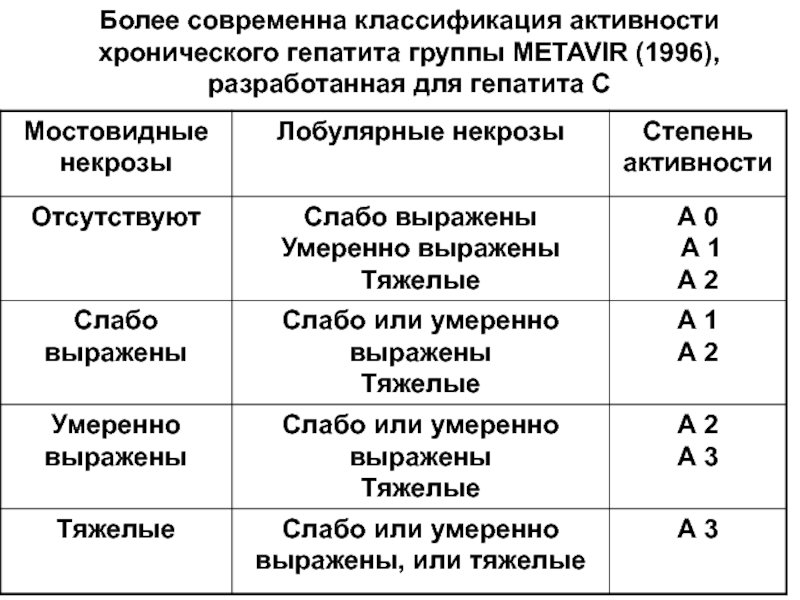
Слайд 58Более современна классификация активности хронического гепатита группы METAVIR (1996), разработанная
для гепатита С
Слайд 59Системы определения стадий хронического гепатита. Цифровой индекс стадий - 0
1 2 3 4
Описание стадий:
Нет фиброза;
Слабо выраженный фиброз;
Умеренный фиброз;
Тяжелый фиброз;
Цирроз
По R.G. Knodell et al. (1981):
Нет фиброза;
Портальный фиброз;
Портальный фиброз, единичные порто-портальные септы;
Мостовидный фиброз (порто-портальные или портально-центральные септы);
Цирроз
По V. Desmet et al. (1995):
Нет фиброза;
Перипортальный фиброз;
Порто-портальные септы (> 1 септы);
Портально-центральные септы (> 1 септы);
Цирроз
По R.J.Scheuer (1991) - Нет фиброза;
Увеличенные фиброзно-измененные портальные тракты;
Перипортальные или порто-портальные септы;
Фиброз с нарушением архитектоники;
Вероятный или определенный цирроз
Слайд 60Циррозы печени вирусной этиологии должны трактоваться как развившиеся в исходе
хронического вирусного гепатита
По классификации стадий гепатитов цирроз рассматривается как
IV стадия (финальная) гепатита (фиброз + формирование ложных долек и нарушение архитектоники печени).
Поэтому, они кодируются кодами класса I (хронические вирусные гепатиты), а диагноз может быть сформулирован по одному из двух вариантов
Слайд 61Примеры неправильно и правильно сформулированных диагнозов основного заболевания при вирусном
циррозе печени
Неправильно
Основное заболевание: Макро‑микронодулярный цирроз печени вирусной этиологии (вирусы
гепатита B и дельта — метод и дата вирусологического исследования), умеренной степени активности, фаза субкомпенсации, класс … по системе Чайлда—Пью, результаты биопсии печени (…, дата), перечисление внепеченочных проявлений: … (K74.6)
Слайд 62Правильно:
Основное заболевание: Макро‑микронодулярный цирроз печени в исходе хронического вирусного гепатита
(вирусы гепатита B и дельта — метод и дата вирусологического
исследования), умеренной степени активности, фаза субкомпенсации, класс… по системе Чайлда—Пью, результаты биопсии печени (…, дата), перечисление внепеченочных проявлений: … (B18.0)
или: Основное заболевание: Хронический вирусный гепатит (вирусы гепатита B и дельта — метод и дата вирусологического исследования), умеренной степени активности с развитием макро‑микронодулярного цирроза печени, фаза субкомпенсации, класс … по системе Чайлда—Пью, результаты биопсии печени (…, дата), перечисление внепеченочных проявлений … (B18.0)
Слайд 63Диагноз цирроза печени должен включать его этиологию, морфологическую форму, активность,
фазу, класс по системе Чайлда—Пью, желательно, результаты биопсийного исследования печени,
характеристику (стадии) печеночной (печеночно-клеточной), печеночно-почечной недостаточности, внепеченочных проявлений (синдрома портальной гипертензии) и другие особенности заболевания.
Стадии (фазы) компенсации и декомпенсации цирроза печени:
- компенсации (начальная, стадия сосудистой и паренхиматозной компенсации с минимальной, умеренной или выраженной начальной воспалительно-некротической активностью);
- субкомпенсации;
декомпенсации (конечная, стадия сосудистой и/или паренхиматозной декомпенсации печени).
Степень активности: минимальная, умеренная, выраженная, неактивная фаза.
Слайд 64Класс (степень тяжести) цирроза печени по шкале Чайлда—Пью (Child—Pugh). Эта
шкала в основном применяется вне резкого обострения цирроза
Оценка степени
тяжести цирроза печени по шкале Чайлда—Пью
Лабораторные и клинические показатели
Число баллов, начисляемых за признак (1, 2, 3)
Билирубин
< 2 мг/дл(< 20,5 мкмоль/л); 2—3 мг/дл(20—30 мкмоль/л); >3 мг/дл(> 30 мкмоль/л)
Альбумин
>3,5 г/дл(> 35 г/л); 2,8—3,5 г/дл(35—25 г/л); < 2,8 г/дл(< 25 г/л)
Протромбиновое время
1—4 сек или > 50%; 4—6 сек или 40—50%; > 6 сек< 40%
Печеночная энцефалопатия, стадия
Нет; I — II; III— IV;
Асцит
Нет; Мягкий (определяемый); Тяжелый (напряженный)
Примечания
При осложнениях, у пациентов реанимационных отделений используют другие системы, например, SAPS.
При первичном билиарном циррозе печени: билирубин (мг/дл): 1 очко — < 4; 2 очка — 4-10; 3 очка — > 10
Слайд 65Лучше гипердиагностика сепсиса (клиническая), чем его гиподиагностика
СЕПСИС
Слайд 66Принципы формулировки клинического и патолого-анатомического диагнозов сепсиса
Клинико-морфологическая классификация сепсиса
И.В.Давыдовского
Классификация и терминология МКБ-10 принята ВОЗ в 1989 г.,
рекомендована ВОЗ к применению с 1993 г., введена в РФ с 1999 г.
Клиническая (синдромная) классификацию сепсиса R.C.Bone et al., принята Чикагской согласительной конференцией Американских колледжа пульмонологов и Общества специалистов критической медицины (ACCP/SCCM) в 1991 г. (опубликована в 1992 г.)
Классификация ACCP/SCCM поддержана в Европе Барселонской декларацией по сепсису (2002 г.)
Слайд 67Конференция Российской ассоциации специалистов по хирургическим инфекциям с участием Российского
общества патологоанатомов (Калуга, 2004 г.) – методические рекомендации
Методические рекомендации 2004-2005
гг. (Москва и Санкт-Петербург)
Пленум Российского общества патологоанатомов по проблеме сепсиса (2004 г.)
Рекомендации по оформлению патологоанатомических диагнозов (2004 г.)
Стандарты Росздравнадзора по оформлению патологоанатомических диагнозов (2006 г.)
Многочисленные публикации в различных журналах
Слайд 68Основные особенности и проблемы МКБ-10
Классификация и терминология устарели на 18
лет
Акцент на этиологию сепсиса
Отсутствие термина «септикопиемия». Любой сепсис – септицемия
(дефекты перевода с английского). Септический эндокардит – только острый и подострый
Вирусный сепсис (герпетическая инфекция ) и микотический сепсис (кандидоз) - как синонимы генерализованной вирусной или микотической инфекции
Термины «сальмонеллезная септицемия», «сибиреязвенная септицемия» и др.
Отсутствие четкой дефиниции септического шока
Слайд 70МКБ-10. СЕПТИЧЕСКИЕ ФОРМЫ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ
Слайд 71
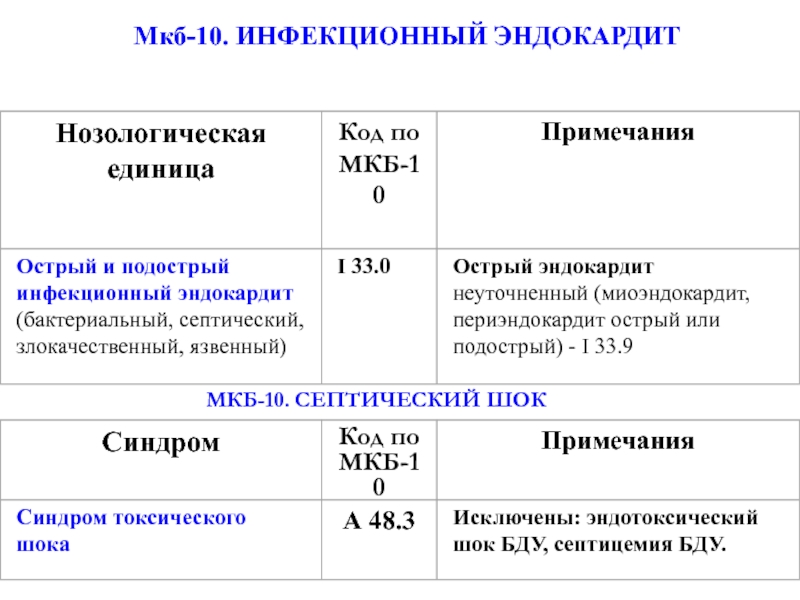
МКБ-10. СЕПТИЧЕСКИЙ ШОК
Мкб-10. ИНФЕКЦИОННЫЙ ЭНДОКАРДИТ
Слайд 72Классификация И.В.Давыдовского
Септикопиемия
Септицемия
Затяжной септический эндокардит
Хрониосепсис
Слайд 73Сепсис — это синдром системного воспалительного ответа (ССВО) на инвазию
различных инфекционных агентов
ССВО — это системный воспалительный ответ на
повреждение тканей инфекционной или неинфекционной природы (инфекция, механическая травма, ожоги, панкреатит, тяжелые отравления, ишемия тканей и т.д.)
Синдром полиорганных нарушений (синдром полиорганной недостаточности — СПОН) — клинический синдром прогрессирующей, но потенциально обратимой дисфункции двух или более органов (систем) с угрожающими нарушениями гомеостаза. Элементы СПОН (респираторный дистресс-синдром взрослых, кардиогенная недостаточность кровообращения, острая почечная недостаточность, ДВС-синдром и др.)
Классификация сепсиса: предсепсис, сепсис, тяжелый сепсис, септический шок
ACCP/SCCM, Чикаго, 1992, Барселона, 2002
Слайд 74
ОСНОВНЫЕ ПРИНЦИПЫ ФОРМУЛИРОВКИ
ДИАГНОЗА ПРИ СЕПСИСЕ
Этиология сепсиса – бактерии, грибы
(но не вирусы)
Формы сепсиса – септикопиемия, септицемия – могут быть
как основным заболеванием, так и его осложнением; инфекционный эндокардит – основное заболевание
Септические (генерализованные) фазы течения определенных инфекционных заболеваний (сальмонеллез, туберкулез – «тифобациллез ландузи» и др.) – это конкретные инфекционные заболевания
Острый, подострый, хронический (затяжной) инфекционный (септический) эндокардит – самостоятельная нозологическая единица часто из группы иммунокомплексных заболеваний
Септический, бактериальный, инфекционно-токсический, эндотоксиновый шок – осложнения основного заболевания
Слайд 75
ОСНОВНЫЕ ПРИНЦИПЫ ФОРМУЛИРОВКИ
ДИАГНОЗА ПРИ СЕПСИСЕ
СЕПСИС МОЖЕТ БЫТЬ ОСНОВНЫМ ЗАБОЛЕВАНИЕМ,
ЕСЛИ:
- ПЕРВИЧНЫЙ ОЧАГ НЕ НАЙДЕН (КРИПТОГЕННЫЙ СЕПСИС) ИЛИ ИЗЛЕЧЕН,
-
СЕПСИС ПОСЛЕ ОЖОГА 1 СТ. ИЛИ ПОВЕРХНОССТНОЙ ТРАВМЫ,
- СЕПСИС НА ФОНЕ ТЯЖЕЛОГО САХАРНОГО ДИАБЕТА (ЕСЛИ СД – НЕ ОСНОВНОЕ ЗАБОЛЕВАНИЕ) И ДРУГИХ ФОНОВЫХ ЗАБОЛЕВАНИЙ (АЛКОГОЛИЗМ, ХРОНИЧЕСКАЯ НАРКОМАНИЯ И ДР.) ПРИ ДОКАЗАННОМ ВТОРИЧНОМ ИММУНОДЕФИЦИТНОМ СИНДРОМЕ,
ЯТРОГЕННЫЙ СЕПСИС (С УЧЕТОМ ПРАВИЛ ФОРМУЛИРОВКИ ДИАГНОЗА ПРИ ЯТРОГЕННЫХ ОСЛОЖНЕНИЯХ)
В других случаях сепсис – осложнение основного заболевания
Отсюда - проблема статистического учета сепсиса. Если считать сепсис самостоятельной нозологической единицей, то почему не выставлять его всегда основным заболеванием ?
Слайд 76Клинические понятия (не только при сепсисе !!!):
Синдром системного воспалительного ответа
Синдром
полиорганной недостаточности
Настало время наполнить эти термины морфологическим содержанием и использовать
в патологоанатомических диагнозах, в том числе и при сепсисе
Слайд 77
ПРИМЕР НЕВЕРНО СФОРМУЛИРОВАННОГО
ПАТОЛОГОАНАТОМИЧЕСКОГО ДИАГНОЗА
ОСНОВНОЕ ЗАБОЛЕВАНИЕ: Сепсис, септикопиемия (неуточненной этиологии):
септические миокардит, гепатит, апостематозный гнойный нефрит, двусторонняя пневмония, септическая селезенка
ОСЛОЖНЕНИЯ Дистрофия внутренних органов. Острое венозное полнокровие. Отек легких и головного мозга :
МЕДИЦИНСКОЕ СВИДЕТЕЛЬСТВО О СМЕРТИ:
а) Интоксикация
б) Септикопиемия (А 41.2)
в) –
Слайд 78
ПРИМЕР ПРАВИЛЬНО СФОРМУЛИРОВАННОГО
ПАТОЛОГОАНАТОМИЧЕСКОГО ДИАГНОЗА
Основное заболевание: Стафилококковый сепсис (после случайного
укола пальца … — по данным истории болезни), бактериологическое исследование
трупной крови, органов — … (дата), септикопиемия: множественные двусторонние субплевральные абсцессы легких, апостематозный нефрит. Синдром системного воспалительного ответа: интерстициальные гепатит и миокардит, гиперплазия селезенки (масса 380 г.) (А41.2).
Осложнения основного заболевания: Синдром полиорганной недостаточности: острая печеночно-почечная недостаточность (лабораторные показатели). ДВС-синдром, выраженная жировая дистрофия печени и миокарда, некротический нефроз.
После гистологического и других исследований диагноз дополняется или уточняется
Слайд 79
ПРИМЕРЫ ПАТОЛОГОАНАТОМИЧЕСКИХ ДИАГНОЗОВ
Комбинированное основное заболевание:
1. Основное заболевание: Сальмонеллез, генерализованная
форма: бактериологическое исследование — возбудитель, дата): острый энтероколит. (А02.1).
2. Фоновое
заболевание: Хроническая алкогольная интоксикация с полиорганными проявлениями: алкогольная кардиомиопатия, алкогольная энцефалопатия, хронический индуративный панкреатит (F10.1).
Осложнения основного заболевания: Инфекционно-токсический шок. Острое общее венозное полнокровие. Гиперплазия селезенки. Отек головного мозга с дислокацией его ствола.
Сопутствующие заболевания: Узловая гиперплазия предстательной железы без стеноза уретры (N40).
Медицинское свидетельство о смерти
I. а) Инфекционно-токсический шок
б) Сальмонеллез (А02.1).
в) —
г) —.
II. Хроническая алкогольная интоксикация с полиорганными проявлениями (F10.1).
Слайд 80
ПРИМЕРЫ ПАТОЛОГОАНАТОМИЧЕСКИХ ДИАГНОЗОВ
Основное заболевание: Острый катаральный гастроэнтероколит (бактериологически — стафилококк,
дата). (А05.0).
Осложнения основного заболевания: Жировая дистрофия печени. Некротический нефроз. Печеночно-почечная
недостаточность (биохимия крови — …, дата).
Сопутствующие заболевания: Постинфарктный кардиосклероз задней стенки левого желудочка. Стенозирующий атеросклероз коронарных артерий (II стадия, 3 степень, стеноз до 70%) (I25.2).
Медицинское свидетельство о смерти
I. а) Печеночно-почечная недостаточность.
б) Острый гастроэнтероколит (стафилококк) (А05.0).
в) —.
г) —.
II. Постинфарктный кардиосклероз (I25.2).
Слайд 81
ПРИМЕРЫ ПАТОЛОГОАНАТОМИЧЕСКИХ ДИАГНОЗОВ
Основное заболевание: Иерсиниозный энтерит (бактериологическое исследование — дата):
острый геморрагический терминальный илеит, гиперплазия мезентериальных лимфатических узлов и селезенки
(А04.6).
Осложнения основного заболевания: Некротический нефроз. Печеночно-почечная недостаточность (биохимия крови — …, дата).
Сопутствующие заболевания: Хронический катаральный обструктивный бронхит, стадия ремиссии (J44.8).
Медицинское свидетельство о смерти
I. а) Печеночно-почечная недостаточность.
б) Иерсиниозный энтерит (А04.6).
в) —.
г) —.
II. Хронический обструктивный бронхит, стадия ремиссии (J44.8).
Слайд 82
ПРИМЕРЫ ПАТОЛОГОАНАТОМИЧЕСКИХ ДИАГНОЗОВ
Комбинированное основное заболевание:
1. Основное заболевание: Экстраинтестинальный иерсиниоз:
двусторонняя тотальная очагово-сливная пневмония с абсцедированием (бактериологически — иерсиниозная, дата)
(А28.2).
2. Фоновое заболевание: Хроническая алкогольная интоксикация с полиорганными проявлениями: алкогольная кардиомиопатия, алкогольная энцефалопатия, хронический индуративный панкреатит (F10.1).
Осложнения основного заболевания: Острое общее венозное полнокровие.
Сопутствующие заболевания: Узловая гиперплазия предстательной железы без стеноза уретры (N40).
Медицинское свидетельство о смерти
I. а) Острая сердечно-легочная недостаточность.
б) Экстраинтестинальный иерсиниоз (пневмония) (А28.2).
в) —.
г) —.
II. Хроническая алкогольная интоксикация с полиорганными проявлениями (F10.1).
Слайд 83
ПРИМЕРЫ ПАТОЛОГОАНАТОМИЧЕСКИХ ДИАГНОЗОВ
Основное заболевание: Менингококкемия (бактериологическое исследование — …, дата).
Гиперплазия селезенки (A39.2)
Осложнения основного заболевания: Острое общее венозное полнокровие. Очаговые
кровоизлияние в надпочечники. Отек легких. Отек головного мозга с дислокацией его ствола.
Медицинское свидетельство о смерти
I. а) Отек головного мозга с дислокацией его ствола.
б) Менингококкемия (A39.2).
в) —.
г) —.
II. —.
Слайд 84Основное заболевание: ВИЧ-инфекция, стадия 4В (СПИД) (иммуноблот + № …
, дата, иммунный статус (дата): CD4 …, CD8 …, CD4/CD8…).
Вторичные
заболевания: 1. Токсоплазмоз головного мозга: некротический энцефалит с множественным поражением коры, белого вещества височно-теменной и затылочной областей, подкорковых ядер билатерально (псевдоцисты токсоплазмы — гистологически, ШИК-реакция).
2. Двусторонняя очагово-сливная полисегментарная пневмоцистная пневмония.
3. Генерализованная цитомегаловирусная инфекция с поражением легких и надпочечников (субтотальный адреналит). Подострый паренхиматозно-межуточный миокардит с преимущественным поражением левого желудочка.
4. Эрозивный эзофагит микотической этиологии (вид гриба) (В20.7).
Осложнения основного заболевания: Левосторонний фибринозный плеврит. Правосторонний гидроторакс (… мл.). Отек головного мозга, отек легких. Кахексия.
Медицинское свидетельство о смерти
I. а) Токсоплазмоз, пневмоцистная пневмония, цитомегаловирусная инфекция.
б) ВИЧ-инфекция (стадия 4 В) (В20.7).
в) —.
г) —.
II. —.
Слайд 85Основное заболевание: ВИЧ-инфекция, стадия 4В (СПИД) (иммуноблот + № …
, дата, иммунный статус (дата): CD4 …, CD8 …, CD4/CD8…).
Вторичные
заболевания: 1. Криптококковый менингоэнцефалит с поражением головного и спинного мозга (прижизненное исследование ликвора № …, дата, — криптококк неоформанс). 2. Генерализованный токсоплазмоз с поражением подкорковых ядер головного мозга (некротический энцефалит с наличием большого числа псевдоцист токсоплазмы), обоих легких. 3. Генерализованная цитомегаловирусная с поражением легких, печени, надпочечников (субтотальный двусторонний адреналит). 4. Двусторонняя очагово-сливная полисегментарная пневмония (смешанная бактериально-микотическая флора, в посмертных мазках-отпечатках — полиморфная кокковая флора с преобладанием капсульных диплококков, гистологически — дрожжевые и псевдомицелиальные формы грибов, сходные с кандида). 5. Эрозивно-язвенной эзофагит микотической этиологии (гистологически — псевдомицелий грибов) (В20.5).
Осложнения основного заболевания: Двусторонний фибринозный плеврит, правосторонний диафрагмит. Отек легких, отек головного мозга. Кахексия. Пролежни крестца.
Сопутствующие заболевания: Хронический вирусный гепатит В + С (анализ крови на маркеры гепатита № .., дата) (В18.8). Хронический алкоголизм с полиорганными поражениями: жировой гепатоз, хронический индуративный панкреатит. Наркомания (по данным медицинской документации).

Слайд 86
ПРИМЕРЫ ПАТОЛОГОАНАТОМИЧЕСКИХ ДИАГНОЗОВ
Медицинское свидетельство о смерти
I. а) Криптококковый менингоэнцефалит.
б) ВИЧ-инфекция (стадия 4 В) (В20.5).
в) —.
г) —.
II. Хронический вирусный гепатит В+С (В18.8).
Слайд 87
ПРИМЕРЫ ПАТОЛОГОАНАТОМИЧЕСКИХ ДИАГНОЗОВ
При формулировке диагноза туберкулеза следует учитывать, что его
Российская классификация, утвержденная
приказами Минздрава РФ от 22.11.1995 г. № 324 и Минздравсоцразвития РФ от 21.03.2003 г. № 109, не соответствует МКБ-10
В клинических и патологоанатомических диагнозах следует употреблять Российскую классификацию и термины, а их кодировку проводить по МКБ-10, используя РЕКОМЕНДАЦИИ, разработанные ЦНИИ туберкулеза РАМН
Слайд 88
ПРИМЕРЫ ПАТОЛОГОАНАТОМИЧЕСКИХ ДИАГНОЗОВ
Основное заболевание: Первичный туберкулез (бактериологическое исследование — …,
дата) в фазе острого прогрессирования: первичный туберкулезный комплекс в виде
первичного аффекта во II сегменте правого легкого и казеозного лимфаденита внутригрудных лимфатических узлов. Крупноочаговая генерализация в легких, печени, селезенке, почках (А16.7).
Осложнения основного заболевания: Острое общее венозное полнокровие. Жировая дистрофия печени, миокарда. Отек легких и головного мозга.
Медицинское свидетельство о смерти
I. а) Генерализованный крупноочаговый гематогенный туберкулез.
б) Первичный туберкулезный комплекс, фаза острого прогрессирования (А16.7).
в) —.
г) —.
II. —.
Слайд 89Комбинированное основное заболевание:
1. Основное заболевание: Двусторонний крупноочаговый диссеминированный туберкулез
легких в фазе прогрессирования: ацинозно-лобулярные и лобулярные очаги казеозного некроза
во всех долях легких, малые острые пневмониогенные каверны в I, II, VI сегментах обоих легких. МБТ + (всеми методами) (А19.0).
2. Фоновое заболевание: Хроническая алкогольная интоксикация с полиорганными поражениями: алкогольная энцефалопатия (микрогирия лобных долей, фиброз мягкой мозговой оболочки, умеренная внутренняя гидроцефалия), алкогольная кардиомиопатия (масса сердца 360 г, гипертрофия миокарда преимущественно левого желудочка, толщина его стенки 2 см, жировая дистрофия миокарда, дилатация полостей сердца), жировой гепатоз, хронический индуративный панкреатит (F10.1).
Осложнения основного заболевания: острое общее венозное полнокровие. Отек легких и головного мозга. Кахексия.
Медицинское свидетельство о смерти
I. а) Прогрессирование туберкулеза.
б) Диссеминированный туберкулез легких (А19.0).
в) — .
г) — .
II. Хроническая алкогольная интоксикация с полиорганными поражениями (F10.1).
Слайд 90
ПРИМЕРЫ ПАТОЛОГОАНАТОМИЧЕСКИХ ДИАГНОЗОВ
Основное заболевание: Генерализованный туберкулез в фазе прогрессирования с
поражением легких (мелкоочаговый диссемнированный туберкулез легких (МБТ мокроты +, методы),
селезенки, почек, кишечника (инфильтративно-язвенный туберкулез терминального отдела подвздошной кишки (МБТ кала +. методы) (А 19.1).
Осложнения основного заболевания: Перфорация туберкулезной язвы подвздошной кишки. Разлитой фибринозно-гнойный перитонит. Отек легких, отек головного мозга.
Сопутствующие заболевания: Узловато-разветвленный рак (гистологически — умереннодифференцированный плоскоклеточный рак) V сегментарного бронха правого легкого (Т2 N0 M0) (С34).
Медицинское свидетельство о смерти
I. а) Разлитой перитонит
б) Перфорация туберкулезной язвы кишки.
в) Генерализованный туберкулез (А19.1).
г) — .
II. Плоскоклеточный рак V сегментарного бронха правого легкого (С34).
Слайд 91
ПРИМЕРЫ ПАТОЛОГОАНАТОМИЧЕСКИХ ДИАГНОЗОВ
Комбинированное основное заболевание:
1. Основное заболевание: Милиарный
туберкулез (стероидный туберкулез) с поражением легких, почек, селезенки. Туберкулезный базилярный
менингит (МВТ — бактериоскопически) (А19.1).
2. Фоновое заболевание: Системная красная волчанка, с преимущественным поражением почек (мезангиокапиллярный гломерулрнефрит), леченная кортикостероидами (дозы, даты) (М32.9).
Осложнения основного заболевания: Отек головного мозга с дислокацией его ствола.
Медицинское свидетельство о смерти
I. а) Отек головного мозга с дислокацией его ствола.
б) Туберкулезный менингит.
в) Милиарный туберкулез (А19.1).
г) —.
II. Системная красная волчанка, леченная кортикостероидами (М32.9).
Слайд 92
ПРИМЕРЫ ПАТОЛОГОАНАТОМИЧЕСКИХ ДИАГНОЗОВ
Основное заболевание: Узловато-разветвленный рак (умереннодифференцированный плоскоклеточный рак —
гистологически) верхнедолевого бронха левого легкого. Распространенные метастазы рака в обоих
легких, печень, почки, надпочечники (T4 N1 M1)
Осложнения основного заболевания: Кахексия, бурая атрофия миокарда и печени.
Сопутствующие заболевания: Очаговый туберкулез II сегмента левого легкого, фаза прогрессирования, с формированием нодозных и ацинозно-лобулярных очагов-отсевов (А15.1).
Медицинское свидетельство о смерти
I. а) Кахексия
б) Плоскоклеточный рак левого верхнедолевого бронха с распространенными метастазами (С34).
в) — .
г) — .
II. Очаговый туберкулез II сегмента левого легкого, фаза прогрессирования (А15.1).
Слайд 93
ПРИМЕРЫ ПАТОЛОГОАНАТОМИЧЕСКИХ ДИАГНОЗОВ
Основное заболевание: Лимфома Ходжкина (смешанно-клеточный вариант) с поражением
внутригрудных и шейных лимфатических узлов, селезенки и нижней доли правого
легкого (C81.2).
Осложнения основного заболевания: Правосторонний геморрагический плеврит. Кахексия, бурая атрофия миокарда и печени.
Сопутствующие заболевания: Туберкулема V сегмента левого легкого с распадом и бронхогенной генерализацией (А15.2).
Медицинское свидетельство о смерти
I. а) Кахексия.
б) Лимфома Ходжкина (C81.2).
в) — .
г) — .
II. Туберкулема V сегмента левого легкого, фаза острого прогрессирования (А15.2).
Слайд 94
ПРИМЕРЫ ПАТОЛОГОАНАТОМИЧЕСКИХ ДИАГНОЗОВ
Комбинированное основное заболевание:
1. Острый трансмуральный инфаркт
миокарда передней стенки левого желудочка (размеры очага, дата). Стенозирующий атеросклероз
коронарных артерий сердца (стадия, степень, процент стеноза) (I21.0).
2. Кавернозный туберкулез VI сегмента левого легкого, фаза прогрессирования (МБТ+ — бактериологически) (А15.1).
Осложнения основного заболевания: Острое общее венозное полнокровие. Отек легких и головного мозга.
Медицинское свидетельство о смерти
I. а) Острая сердечно-сосудистая недостаточность.
б) острый инфаркт миокарда (I21.0).
в) — .
г) — .
II. Кавернозный туберкулез VI сегмента левого легкого, фаза прогрессирования (А15.1).
Слайд 95
ПРИМЕРЫ ПАТОЛОГОАНАТОМИЧЕСКИХ ДИАГНОЗОВ
Основное заболевание: Посттуберкулезный диффузный пневмосклероз в исходе диссеминированного
туберкулеза легких. Хроническая обструктивная эмфизема легких, двусторонние цилиндрические бронхоэктазы базальных
легочных сегментов. МБТ — (всеми методами). Легочное сердце: эксцентричная гипертрофия преимущественно правого желудочка (масса сердца 450 г, толщина стенки левого желудочка 2,0 см, правого — 0,7 см, ЖИ 0,9) (В90.9).
Осложнения основного заболевания: Хроническое общее венозное полнокровие, гидроперикард, анасарка, отек легких и головного мозга. Вторичный амилоидоз с поражением почек и селезенки.
Медицинское свидетельство о смерти
I. а) Хроническая сердечно-легочная недостаточность.
б) Легочное сердце.
в) Посттуберкулезный пневмосклероз (В90.9).
г) — .
II. — .
Слайд 96«ЯТРОГЕНИЯ» И «ВРАЧЕБНАЯ ОШИБКА» - ПРИНЦИПИАЛЬНО РАЗЛИЧНЫЕ ПОНЯТИЯ
И «ЯТРОГЕНИЯ» И
«ВРАЧЕБНАЯ ОШИБКА» - НЕ ЮРИДИЧЕСКИЕ ПОНЯТИЯ
Слайд 97ЯТРОГЕННАЯ ПАТОЛОГИЯ
ЯТРОГЕНИЯ – неблагоприятные последствия медицинской деятельности /бездеятельности – Тимофеев
И.В., 1999/, имеющие определенные клинико-морфологические и функциональные проявления /симптомы/, не
связанные непосредственно с течением основного заболевания.
1 – патология, не сопровождавшаяся тяжелым расстройством здоровья и не повлиявшая на летальный исход.
П – патология, существенно осложнившая, изменившая течение заболевания, потребовавшая коррекции в тактике и лечении.
Ш – патология, несущая все признаки самостоятельной нозологической единичны, требующая значительного изменения тактики ведения и лечения больного, имеющая соответствующее место в Х1Х(!) или ХХ классах МКБ 10 пересмотра: класс Х1Х Т 36-50 и Т 80-88, класс ХХ Y 40-59, Y 60-69, Y 70-82, Y 83-84.
Слайд 98Дефиниции
«Ятрогения» – групповое понятие, объединяющее любые неблагоприятные последствия медицинской деятельности
Медицинский
деликт - частный или гражданско-правовой (delictum privatum) поступок (в сфере
оказания медицин-ской помощи), влекущий за собой возмещение вреда и ущерба или штраф, взыскиваемые по частному праву в пользу лиц потерпевших (Ф.А.Брокгауз, И.А.Ефрон. Энциклопедический словарь).
Слайд 99Постулаты, положенные в основу формирования стандарта
Ятрогения – результат медицинского воздействия
(независимо от их правильности или ошибочности)
Ятрогении могут фигурировать в
любой рубрике медицинского диагноза
Ятрогении в связи с показанными и правильными медицинскими действиями отражаются в рубрике «Осложнения»
Ятрогения должна иметь достоверные клинические (морфологические, судебно-химические и иные) признаки
Патологоанатом оценивает исключительно медицинские аспекты патологии
Коллегиальный принцип анализа и принятия окончательного решения при ятрогенной патологии
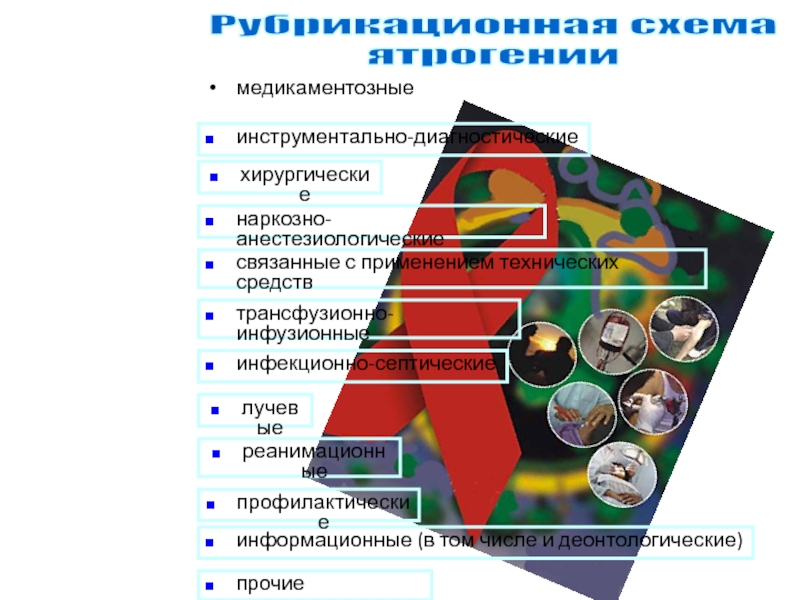
Слайд 100медикаментозные
Рубрикационная схема
ятрогении
инструментально-диагностические
хирургические
наркозно-анестезиологические
связанные с применением технических средств
трансфузионно-инфузионные
лучевые
инфекционно-септические
реанимационные
информационные (в том числе
и деонтологические)
прочие
профилактические
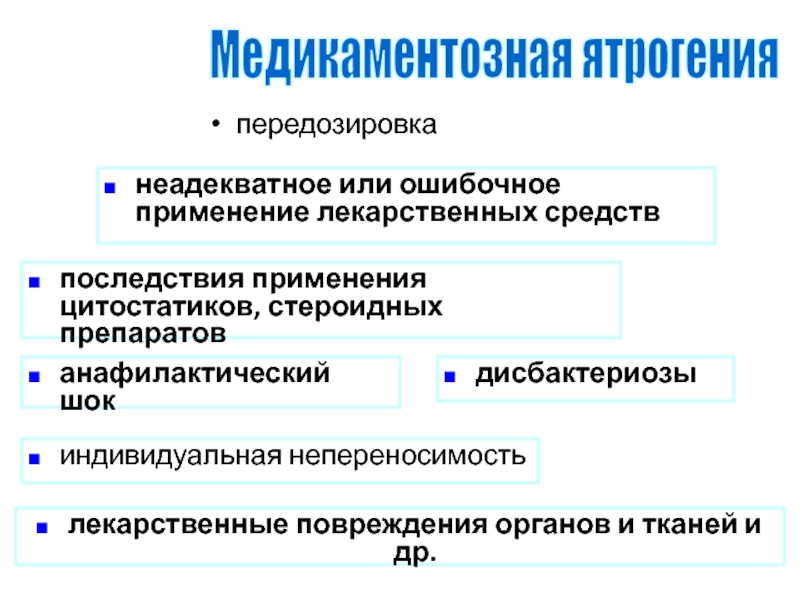
Слайд 101передозировка
Медикаментозная ятрогения
неадекватное или ошибочное применение лекарственных средств
последствия применения цитостатиков,
стероидных препаратов
анафилактический шок
дисбактериозы
индивидуальная непереносимость
лекарственные повреждения органов и тканей и
др.
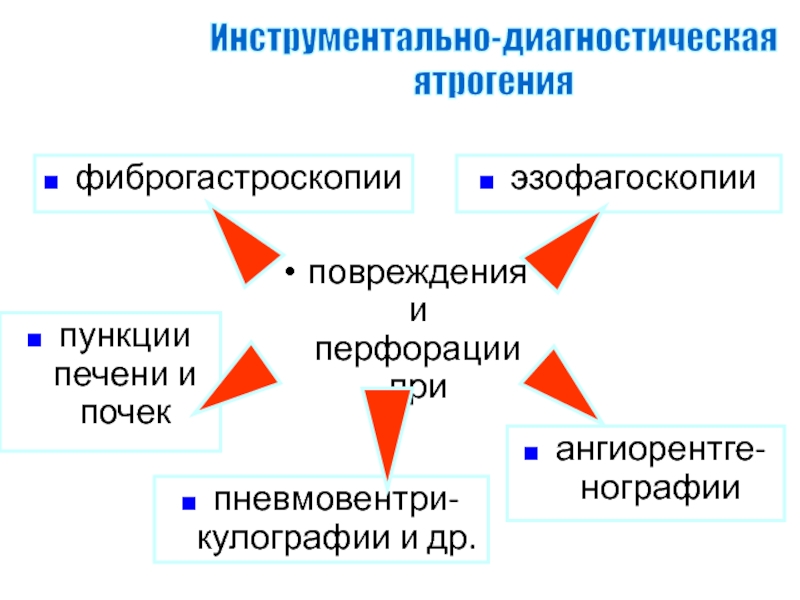
Слайд 102повреждения и перфорации при
Инструментально-диагностическая
ятрогения
фиброгастроскопии
эзофагоскопии
пункции печени и почек
ангиорентге-нографии
пневмовентри-кулографии и
др.
Слайд 103Хирургическая ятрогения
травматические последствия катетеризации
смертельные осложнения, обусловленные риском, тяжестью, сложностью оперативного
вмешательства
оставление в полостях инородных тел
интраоперационное ранение органов, сосудов
погрешности в технике
выполнения вмешательства
последствия псевдоболезней, повлекших неоправданное оперативное вмешательство, особенно с неблагоприятным исходом и др.
Слайд 104Наркозно-анестезиологическая
ятрогения
достоверная «наркозная» смерть
смертельные осложнения перидуральной анестезии
асфиксия вследствие регургитации
при подготовке к лапаротомии
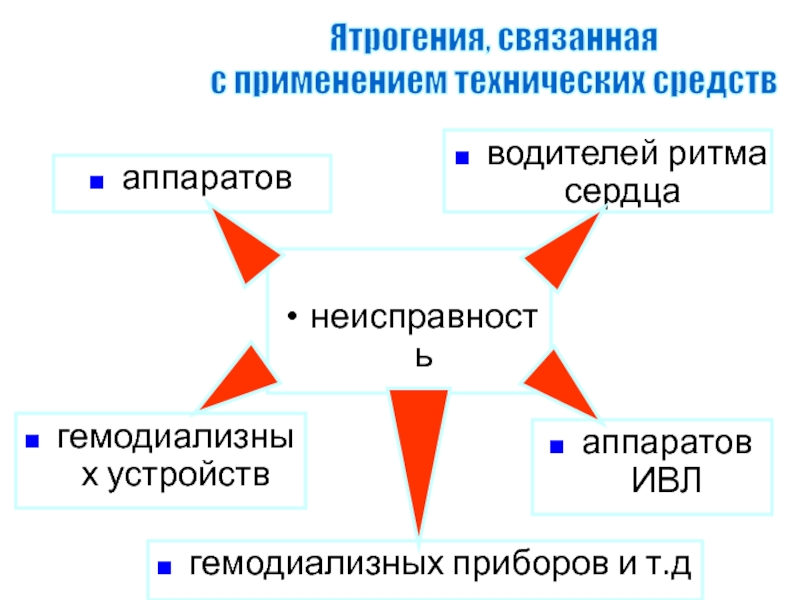
Слайд 105Ятрогения, связанная
с применением технических средств
неисправность
аппаратов
водителей ритма сердца
гемодиализных устройств
аппаратов ИВЛ
гемодиализных приборов и т.д
Слайд 106Трансфузионно-инфузионная
ятрогения
постперфузионный синдром
гемотрансфузионный шок
воздушная эмболия и др.
Слайд 107Инфекционно-септическая
ятрогения
катетеризационные абсцессы
инъекционные абсцессы
флегмоны
сепсисы
«стероидный туберкулез» и др.
Слайд 108Лучевая ятрогения
лучевые повреждения органов и тканей
постлучевые фиброзы и др.
Слайд 109Реанимационная ятрогения
осложнения неадекватной интенсивной терапии
травмы, обусловленные реанимационными мероприятиями
Слайд 110Профилактическая ятрогения
осложнения после прививок и др.
Слайд 111Постулаты, положенные в основу формирования стандарта
Не следует относить к ятрогениям:
Факты расхождения диагнозов (дефект диагностики)
Случаи самостоятельного
приема лекарств или использования медицинской техники
В случаях сомнений или неоднозначности интерпретации патологии
Слайд 112Местоположение ятрогений
в медицинском диагнозе в качестве
основного заболевания
(Г.Г.Автандилов, 1995)
Передозировка, фатальная ошибка при назначении лекарственных средств
Патология в связи с ошибочностью (непрофессио-нализмом) лечебных и диагностических мероприятий
Анафилаксия (иная фатальная реакция несовместимости)
Наркозная смерть
Возникших в связи с профилактическими, космети-ческими мероприятиями
Возникших в связи с банальными состояниями
Слайд 113Правила заполнения
медицинского свидетельства о смерти
При ятрогениях в качестве первоначальной
причины смерти осуществляется двойное кодирование (по 19 и 20 классам)
в разделе «1» п.18
Ятрогении к качестве осложнений или сопутствующей патологии в медицинском свидетельстве о смерти не указываются
Слайд 114Анализ ПА диагноза с ятрогенной патологией (из монографии «Оформление диагноза»,
2004)
КОЗ. Катетеризация правой подключичной вены (дата).
Сепсис
(БИ №…). Септикопиемия. Гнойный тромбофлебит правой подключичной вены, острый гнойный полипозно-язвенный эндокардит трехстворчатого клапана, множественные абсцессы легких, апостематозный нефрит, септическая селезенка.
ФЗ. Крупноочаговый кардиосклероз. Эксцентрическая гипертрофия миокарда (…). Стенозирующий атеросклероз коронарных артерий сердца (степень, стадия).
ООЗ. Хроническое венозное полнокровие: (…). Жировая дистрофия печени, миокарда.
Медицинское свидетельство о смерти:
1. а) Сепсис
б) Пункция катетеризация подключичной вены (Y62.1)
2. Постинфарктный кардиосклероз.
Слайд 115Анализ ПА диагноза с ятрогенной патологией (из монографии «Оформление диагноза»,
2004)
.
КОЗ. Посткатетеризационный тромбофлебит области катетеризации правой подключичной вены
(дата).
ФЗ. ИБС. Крупноочаговый кардиосклероз, стенозирующий атеросклероз коронарных артерий сердца (степень, стадия); эксцентрическая гипертрофия миокарда (…).
ООЗ. Синегнойный сепсис (БИ №…): септикопиемия; гнойный полипозно-язвенный эндокардит трехстворчатого клапана, множественные абсцессы легких, апостематозный нефрит, септическая селезенка; паренхиматохная дистрофия миокарда, печени, почек.
Хроническое венозное полнокровие: (…). Жировая дистрофия печени, миокарда.
Медицинское свидетельство о смерти:
1. а) Сепсис
б) Посткатетеризационный тромбофлебит … (Т80.1)
2. Постинфарктный кардиосклероз.
Клинический пример:
Развитие острой асфиксии как НПС у больного через 6
часов после резекции гортани по поводу запущенного впервые выявленного плоскоклеточного рака в связи с обтурацией трахеи оставленным и не диагностированным марлевым шариком и 45-минутной безуспешной ИВЛ.
ОСН. Плоскоклеточный рак гортани … (TNM) (Кл.11. С.32). Операция – резекция гортани - … ОСЛ: острая асфиксия (НПС) бифуркации трахеи марлевым шариком, оставленным в операционной ране в ходе операции; ОДН (МС), реанимационные мероприятия: неэффективная респираторная поддержка (ИВЛ) в течении 45 минут после развития острой асфиксии.
ОСН. Инородное тело трахеи (марлевый шарик), оставленный в ходе операции резекции гортани по поводу плоскоклеточного рака … (TNM) (Кл.1ХХ. Т.81.5, Кл.ХХ. Y.61.0). ОСЛ. Острая асфиксия (НПС), ОДН (МС).
ДЕФЕКТЫ МЕДИЦИНСКОЙ ПОМОЩИ:
Клинико-анатомический анализ с позиций оценки качества медицинской помощи и профилактики подобных ошибок:
ДДГП: - поздняя госпитализация - позднее обращение
ДГП: - дефект хирургического лечения – оставленный в операционной ране в ходе операции … марлевый шарик.
- дефект диагностики: нераспознано осложнение операции (марлевый шарик), как причина не только острой дыхательной недостаточности, но и безуспешной респираторной поддержки (ИВЛ)

Слайд 117обоснование клинического диагноза и лечения
Задачи эпикриза
выбор из клинической картины наиболее
важного и характерного
суммация результатов лабораторных исследований и консультаций
аргументация решений, сомнения
и отсюда диагноз как логический вывод
оценка способа лечения, степень его эффективности или безуспешности
Слайд 118РАСХОЖДЕНИЕ ДИАГНОЗОВ
- по нозологии
по этиологии
по локализации
при
комбинированном основном заболевании:
нераспознано одно из основных заболеваний
/конкурирующее, фоновое,
сочетанное/
Расхождением диагнозов также считаются случаи, когда правиль-ный клинический диагноз установлен лишь после смерти больного.
Не считается расхождением диагнозов случаи гипердиагностики заболеваний, если в связи с гипердиагностикой не предпринимались непоказанные диагностические и лечебные мероприятия; случаи, когда клинически патология установлена, но неправильно рубрифицирована в клиническом диагнозе ОЗ или его осложнений
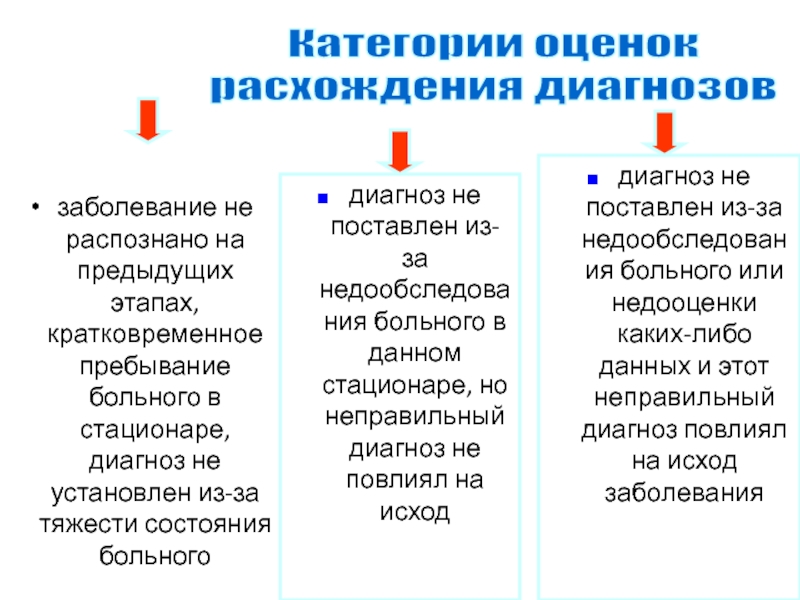
Слайд 119РАСХОЖДЕНИЕ ДИАГНОЗОВ
1 - заболевание не было распознано на предыдущем этапе,
в данном ЛПУ диагноз нельзя было правильно установить из-за кратковременности
пребывания (менее 24 часов/?/), или невозможности обследования - из-за тяжести состояния, из-за отсутствия необходимого оборудования и др.
П - заболевание не распознано, хотя условия для этого имелись; это не оказало решающего влияния на смертельный исход, так как больной поступил в ЛПУ в инкурабельном состоянии.
Ш - условия для правильной диагностики и лечения были, ошибочная диагностика привела к неверному лечению, что привело к смертельному исходу.
Слайд 120заболевание не распознано на предыдущих этапах, кратковременное пребывание больного в
стационаре, диагноз не установлен из-за тяжести состояния больного
Категории оценок
расхождения
диагнозов
диагноз не поставлен из-за недообследования больного в данном стационаре, но неправильный диагноз не повлиял на исход
диагноз не поставлен из-за недообследования больного или недооценки каких-либо данных и этот неправильный диагноз повлиял на исход заболевания
Слайд 121недостаточность обследования больного
Причины расхождения диагнозов
объективная трудность обследования больного (тяжелое бессознательное
состояние и т.п.)
недоучет клинических данных
недоучет лабораторных и рентгенологических данных
переоценка лабораторных
и рентгенологических данных
переоценка диагноза консультанта
неправильное оформление и построение диагноза
прочие причины (недостаточность знаний, особенности личности врача)
ОСНОВНЫЕ ЗАДАЧИ
КЛИНИКО-АНАТОМИЧЕСКОГО СОПОСТАВЛЕНИЯ ДИАГНОЗОВ ПРИ АУТОПСИЙНЫХ И ГИСТОЛОГИЧЕСКИХ ИССЛЕДОВАНИЯХ
ОПРЕДЕЛЕНИЕ СТЕПЕНИ ИСТИННОСТИ КЛИНИЧЕСКОГО ДИАГНОЗА ЧЕРЕЗ ВЫЯВЛЕНИЕ ДИАГНОСТИЧЕСКИХ НЕСООТВЕТСТВИЙ (ГИПО- И ГИПЕРДИАГНОСТИКА) МОРФОЛОГИЧЕСКИМИ (ПОСМЕРТНЫМИ) МЕТОДАМИ ИСCЛЕДОВАНИЙ.
2. ПРИ НЕСООТВЕТСТВИИ КЛИНИЧЕСКОГО И ПАТОЛОГОАНАТОМИЧЕСКОГО ДИАГНОЗОВ – ОПРЕДЕЛНИЕ ХАРАКТЕРА ЗАБОЛЕВАНИЙ (ТРАВМ) И/ИЛИ ИХ МОРФОЛОГИЧЕСКИХ ПРОЯВЛЕНИЙ.
пример:
Развитие тонкокишечных свищей и кахексии (как НПС) у
больного со спаечной болезнью в связи с ранее перенесенным перитонитом после субтотальной резекции желудка по поводу аденокарциномы.
ОСН. Спаечная болезнь брюшины в связи с перенесенным послеоперационным перитонитом после субтотальной резекции желудка (дата) по поводу аденокарциномы (TNM) (Кл.Х1. К 66.0). ОСЛ: множественные тонкокишечные свищи, кахексия (НПС).
ОСН. Множественные тонкокишечные наружные свищи на фоне спаечной болезни брюшины (в связи с перенесенным послеоперационным перитонитом после субтотальной резекции (дата) желудка по поводу аденокарциномы (TNM) (Кл.Х1. К63.2). ОСЛ. Кахексия (НПС).
ОСН. Спаечная болезнь (тонкокишечные свищи) как позднее осложнение после субтотальной резекции желудка (дата) по поводу аденокарциномы (TNM) и перитонита. (Кл.ХХ. Y83.6). ОСЛ. Кахексия (НПС).
ОСН. Спаечная болезнь (тонкокишечные свищи) как позднее осложнение после субтотальной резекции желудка (дата) по поводу аденокарциномы (TNM) и перитонита. (Кл.ХIХ. T.98.3. Кл.ХХ. Y83.6). ОСЛ. Кахексия (НПС).

Слайд 124Дефект в оказании медицинской помощи (ДОМП) – это не надлежащее
исполнение медицинским работником своих профессиональных обязанностей, обусловившее неправильную диагностику, лечение
больного и повлекшее неблагоприятный исход (Томилин В.В., Соседко Ю.И., 2000).
Дефектами в оказания медицинской помощи следует понимать недостатки диагностической, лечебной, организационной деятельности, которые привели или могли привести к неверной или несвоевременной диагностике имевшихся заболеваний (состояний), при установленном диагнозе – к неправильным или неадекватным лечебным (профилактическим) мероприятиям; а также нарушения (невыполнение) положений действующих федеральных или территориальных стандартов (протоколов) оказания пациентам медицинской помощи или медицинских технологий, недостатки ведения медицинской документации (Воробьев С.Л., 2004).
Слайд 125ДЕФЕКТЫ ДОГОСПИТАЛЬНОГО ПЕРИОДА
1. Дефекты диагностики: - НОЗ
- нераспознано смертельное осложнение
- поздняя диагностика
- прочие дефекты диагностики
2. Дефекты лечения: консервативного, хирургического и др.
3. Дефект диспансерного наблюдения.
4. Дефекты транспортировки больного.
5. Поздняя госпитализация больного.
6. Дефекты ведения медицинской документации.
7. Неблагоприятные последствия диагностических и лечебных
мероприятий, медицинских процедур.
8. Прочие дефекты догоспитального периода.
Слайд 126ДЕФЕКТЫ ГОСПИТАЛЬНОГО ПЕРИОДА
1. Дефекты - нераспознано
основное заболевание
диагностики - нераспознано смертельное осложнение
- нераспознано сопутствующее заболевание
- поздняя диагностика /ОЗ, НПС, др.осложнений/
- другие дефекты диагностики.
2. Дефекты - консервативного лечения
лечения - хирургического лечения
- недостатки ведения наркоза, анестезии,
реанимационного пособия
- прочие дефекты лечения.
3. Неблагоприятные последствия при проведении
диагностических мероприятий.
4. Неблагоприятные последствия при проведении лечебных мероприятий, медицинских процедур.
5. Дефекты ведения медицинской документации.
6. Прочие дефекты госпитального периода.
Слайд 127ПРИЧИНЫ ДЕФЕКТОВ ГОСПИТАЛЬНОГО ПЕРИОДА
(существующий перечень)
неполноценное клиническое обследование;
-
неверная интерпретация клинических данных;
недооценка или переоценка результатов
параклинических методов исследования;
недооценка или переоценка заключения консультантов;
неправильное оформление и построение клинического диагноза;
прочие причины /предвзятое отношение к больному/.
Слайд 128ПРИЧИНЫ ДЕФЕКТОВ В ОКАЗАНИИ МЕДИЦИНСКОЙ ПОМОЩИ В ДОГОСПИТАЛЬНОМ И ГОСПИТАЛЬНОМ
ПЕРИОДАХ
Позднее обращение за медицинской помощью.
Недостатки в организации лечебного процесса.
Невнимательное отношение
к больному.
Недостаточная квалификация врача.
Неполноценное обследование больного.
Отсутствие необходимых средств диагностики.
Отсутствие необходимых средств лечения.
Объективные трудности в оказании медицинской помощи:
- тяжесть состояния больного;
- кратковременность пребывания больного в ЛПУ;
- наличие обстоятельств, отягощающих оказание медицинской помощи /наркотическое, алкогольное опьянение, неадекватное поведение, двигательное возбуждение и т.д./, атипичность или редкость заболевания.
9. Прочие причины /нарушение преемственности в лечении, события чрезвычайного характера, отсутствие специалиста в ЛПУ, перегрузка ЛПУ и др/.
Слайд 129ВРАЧЕБНАЯ ОШИБКА - добросовестное заблуждение врача в диагнозе, методах лечения,
выполнении операций и т.д., возникшее вследствие объективных и субъективных причин:
несовершенство медицинских знаний, техники, недостаточность знаний в связи с малым опытом и стажем работы.
НЕСЧАСТНЫЙ СЛУЧАЙ - неблагоприятный исход такого врачебного вмешательства, в результате которого не удается предвидеть, а следовательно, и предотвратить его из-за объективно складывающихся случайных обстоятельств, хотя врач действовал правильно и в полном соответствии с принятыми в медицине правилами и методами лечения.
НАКАЗУЕМЫЕ УПУЩЕНИЯ - случаи уголовно наказуемого недобросовестного оказания медицинской помощи.
Уголовная ответственность медицинских работников наступает только при наличии следующих трех условий.
Слайд 130ВОЗМОЖНЫЕ ПОСЛЕДСТВИЯ НЕБЛАГОПРИЯТНЫХ ИСХОДОВ ОБСЛЕДОВАНИЯ И ЛЕЧЕНИЯ БОЛЬНОГО
Ст. 118 УПК
- Причинение тяжкого (ч. 2) или средней тяжести вреда (ч.
4) здоровью по неосторожности, совершенное вследствие ненадлежащего исполнения лицом своих профессиональных обязанностей.
Неосторожное причинение смерти, телесного повреждения в результате осуществления медицинским работником своих профессиональных обязанностей по оказанию медицинской помощи можно назвать неблагоприятными исходами обследования и лечения и, как принято, разделить их на: - врачебные ошибки;
несчастные случаи;
наказуемые упущения (проступки, преступления).
NB. В медицине действует юридическое правило
презумпции вины правонарушителя (!!!).
Слайд 131С медико-правовых позиций ятрогенный эпизод может носить деликтные отношения и
являться
медицинским деликтом (ятрогенным деликтом)
Деликт - частный или гражданско-правовой (delictum
privatum) поступок, влекущий за собой возмещение вреда и ущерба или штраф, взыскиваемые по частному праву в пользу лиц потер-певших (Ф.А.Брокгауз, И.А.Ефрон. Энциклопедический словарь).
Деликтные обязательства возникают вследствие противо-правного действия (бездействия), причинившего вред личности или имуществу потерпевшего. Кроме того, требуется, чтобы противоправное деяние было виновным. Таким образом, условиями возникновения обязательств из причинения вреда являются:
а) противоправное действие (бездействие);
б) наличие вреда;
в) причинная связь между противоправным деянием и вредом;
г) вина причинителя вреда.
Слайд 132Врачебная ошибка – как бытовой термин, как медицинская, медико-правовая категория,
над определением и формулировкой которой «бьются» многие годы все, кто
занимается прямо или косвенно вопросами МП: в медицинской среде – клиницисты, эксперты КМП, СМЭ, организаторы здравоохранения и, наконец, патологоанатомы, а также юристы, журна-листы, политики.
Критический инцидент – «ошибка человека либо поломка оборудования, которые (не будучи вовремя распознаны и устранены) могли бы привести или привели к неблагоприятным последствиям от удлинения сроков пребывания на больничной койке до летального исхода (Сooper J.B., 1982).
Более 65 определений «врачебной ошибки» (Ю.Д.Сергеев) не оставляют этому термину шансов получить наконец консолидированное толкование и потому (по аналогии, например, в медицинской практике с т.н. ятрогениями) должен быть оставлен в покое в качестве группового и максимально широкого внутри- и внемедицинского понимания, как не требующий более жестких рамок определения, дабы не переусердствовать в малом и во вред содержанию не отвлекаться от анализа существа проблемы.

Слайд 133ПЕРВОЕ УСЛОВИЕ - действия медицинского работника были объективно неправильными, находящимися
в противоречии с общепризнанными и общепринятыми стандартными правилами и методами
практической медицины (невежество).
ВТОРОЕ УСЛОВИЕ - медицинский работник в силу своего образования и занимаемой должности должен был сознавать, что действия его являются неправильными и потому могут причинить вред больному (пренебрежение факторами риска).
ТРЕТЬЕ УСЛОВИЕ - объективно неправильные действия медработника способствовали (прямо или косвенно) наступлению серьезных неблагоприятных последствий: смерти больного или существенного вреда его здоровью.
NB. При отсутствии хотя бы одного
из указанных условий уголовная ответственность не наступает.
Слайд 134Свободные клетки стромы
Клеточный детрит
Диффузная клеточная инфильтрация отмечается в случае обнаружения
не менее 10-15 клеток в каждом из 20 полей зрения
Очаговая
клеточная инфильтрация отмечается при наличии в очаге не менее 10-15 клеток
«Специфические» гранулемы и гранулемоподобные образования:
С некрозом мышечных волокон
С дезорганизацией соединительной ткани
С грануляционной тканью по периферии
С продуктивным васкулитом
С некротическим, деструктивным васкулитом
Периваскулярной локализации
Спасибо за внимание!